Как лечить первичный туберкулезный
Туберкулез имеет множество форм, которые отличны друг от друга. В самом начале у человека развивается первичный туберкулез, причиной которому является инфицирование микробактериями. Далее происходит прогрессирование заболевания и заражение других органов и тканей.
Понятие
Первичный туберкулез легких представляет собой начальное заражение микробактериями здорового человека. Чаще всего от данного заболевания страдают дети и лица до 30 лет. Это обусловлено низким иммунитетом, неправильным питанием и плохой экологической обстановкой. Причиной также становится совместное проживание с уже зараженным человеком. Ведь вирус очень быстро распространяется по воздуху и может подолгу выживать в неблагоприятных условиях.
Причины
Туберкулез передается легко, достаточно будет одного контакта с больным активной формы. Однако не у каждого человека эти бактерии приводят к развитию заболевания. В большинстве случаев болезнь замирает и может не тревожить человека на протяжении всей жизни.
Заразиться можно следующими способами:
- Воздушно-капельный и воздушно-пылевой, когда вирус передается при разговоре, дыхании или с мокротой больного. Также заражение возможно и при вдыхании пыли, где скопилась мокрота.
- Бытовой – заражение происходит при совместном ведении быта и проживании. Это может произойти через одежду, использование общей посуды и т.д.
- Гематогенный, который передается через кровь.
- Алиментный – при попадании вируса в ЖКТ.
- Внутриутробный, заражение происходит от матери к ребенку.
Первичный туберкулез может развиться и от животных, точнее, от крупного рогатого скота (употребление молока, мяса и др. продуктов питания).

Многие бактерии могут попадать в лимфу или кровь, а уже с ней разноситься по всему организму.
Симптомы и признаки
Первичные симптомы при туберкулезе следующие:
- Нарушение сна, ухудшение памяти.
- Уменьшается аппетит, в результате чего снижается вес.
- Болят мышцы и суставы.
- Температура повышается до 40 градусов.
- Развивается кашель. На ранних стадиях он не так выражен и может отсутствовать. На более запущенных стадиях появляется сухой, частый и болезненный кашель. Сильные изменения в легких приводят к кашлю с обильным отхождением мокроты.
- По мере развития заболевания появляется кровохарканье или мокрота коричневого цвета.
- Ухудшается дыхание, наблюдается одышка при небольших нагрузках.
- Появляется боль при дыхании.
- Сильное потовыделение, особенно ночью.
Чем дальше развивается заболевание, тем больше становятся заметны внешние изменения. Больной человек становится худым, кожа бледнеет, а щеки горят неестественным румянцем, появляются темные круги под глазами, сухость кожи. Все это говорит о запущенной стадии заболевания.

Формы
Выделяют следующие клинические формы первичного туберкулеза:
- Первичная туберкулезная интоксикация. Это начальная стадия заболевания, при которой наблюдаются незначительные изменения в организме. Она проявляется у людей с небольшими отклонениями в иммунитете. Попадая в организм, бактерия начинает вырабатывать много токсинов, которые провоцируют аллергическую реакцию и интоксикацию. Данная форма не имеет опасных осложнений и продолжается около полугода. Далее происходит дальнейшее развитие туберкулеза или его утихание.
- Заболевание внутригрудных лимфоузлов. Если интоксикация перешла на следующую стадию развития, значит, микробактерии поразили лимфосистему и мышцы груди. Далее происходит перемещение бактерий на другие лимфоузлы, клетки, сосуды и бронхи. Если заболевание лечить, то прогнозируется благоприятный исход. Это займет около 3-4 лет. Но если лечение игнорировать, то туберкулез поражает легкие и прогрессирует дальше.
- Первичный туберкулезный комплекс. Это самая тяжелая форма первичного туберкулеза. Она может затронуть не только легкие, но и ЖКТ и иные внутренние органы. Микобактерии начинают развиваться из-за сильной ослабленности иммунитета или общения с больным активной формой туберкулеза.
Заболевание проходит следующие стадии:
- Бактерии из области груди переходят в ворота легких.
- Там образуется очаг воспаления.
- Инфекция переходит по лимфе на другие лимфоузлы, образуя воспаления.
Комплекс имеет три обязательных компонента:
- Первичный аффект ткани легких.
- Воспаление сосудов лимфы.
- Воспаление внутригрудных лимфоузлов.
Первичный комплекс может быть вылечен при правильном и своевременном лечении. Развитие заболевания протекает медленно, и уже спустя пару лет возможно полное излечение.
Опасен ли для окружающих?
Для окружающих туберкулез является опасным заболеванием, но только при условии, что он находится в активной форме. Вирус с легкостью передается при разговоре, чихании и попадании мокроты от больного к здоровому. Заразиться можно в любом месте, будь-то улица или дом. Если у здорового человека ослаблен иммунитет, то вирус начнет активно распространяться по организму и заражать внутренние органы.
Сколько живут?
Продолжительность жизни зависит от состояния организма. Если человек сильно ослаблен, с низким иммунитетом, имеет сопутствующие заболевания, то туберкулез будет быстро развиваться. В таком случае, без экстренной помощи врачей и отсутствии лечения, человек проживет не более полугода.
Все зависит и от формы заболевания, а именно, открытая она или закрытая. С закрытой вообще можно прожить всю жизнь и даже не знать о туберкулезе, так как он себя никак не проявляет.
Проблемой распознавания болезни является и бессимптомное ее протекание на начальных этапах. Узнать о болезни можно только после прохождения рентген снимка или пробы Манту.
Если болезнь не запускать, пройти курс лечения, то прогноз будет благоприятный. Человек сможет жить обычной жизнью, а заболевание не будет прогрессировать дальше.
Диагностика
Заболевание на начальном этапе можно выявить только после обследования. Диагноз ставится после прохождения:
- Консультации врача, на которой выясняются все данные о течении заболевания, симптомах и возможных контактах с зараженными.
- Делается проба Манту, положительный результат которой указывает на наличие заболевания.
- Берется анализ мокроты.
- Проверяются лимфоузлы, прощупывается грудная клетка. Врач осматривает и кожу больного, наличие уплотнений и т.д.
- Простукиваются легкие. Благодаря этому можно выявить изменения в тканях.
- Исследуются подмышечные впадины, междулопаточные области. Делается это с помощью фонендоскопа.
- Проводится рентгеновский снимок легких. Именно с его помощью можно поставить окончательный диагноз.
Как и чем лечить?
Курс лечения происходит только в стационаре, где соблюдается режим и диета. По продолжительности это может занять от полугода до года. Процесс лечения имеет несколько составляющих:
- Химиотерапия с препаратами Изониазид, Фтивазид и Рифампицин.
- Гормональная терапия с применением аэрозолей (если поражены бронхи).
- Оперативное вмешательство. Проводится при позднем диагностировании заболевания.
После прохождения курса лечения больные находятся в специализированном санатории, где за ними производят дальнейшее наблюдение.
Последствия и осложнения
Отсутствующее или несвоевременно начатое лечение может привести к осложнениям заболевания. Среди них выделяют:
- Образование первичных каверн и свищей.
- Снижение бронхиальной проводимости, а именно, сухой кашель, боль в груди. Во время обследования можно заметить хрипы, затрудненное дыхание и др.
- Образование новых очагов туберкулеза.
- Плеврит.
- Сдавливание нервов лимфоузлами и менингит. Это бывает крайне редко.
Профилактика
Профилактика болезни имеет три направленности: медицинскую, санитарную и социальную. Первая представляет собой улучшение работы иммунитета, вторая – выявление и лечение первичных признаков туберкулеза, третья – информирование населения об опасности заболевания.
- Исключить контакт с носителями заболевания, особенно, в активной форме.
- Детям обязательно нужно проводить реакцию Манту, а также вакцинацию.
- Взрослые также должны проходить вакцинацию против туберкулеза.
- Соблюдать санитарно-гигиенические нормы.
- Принимать витаминный и минеральный комплекс.
- Беременным необходимо быть осторожными и исключить контакты с больными туберкулезом.
- Вирус боится солнца и свежего воздуха, поэтому нужно часто проветривать помещения.
- Чаще гулять на свежем воздухе и заниматься спортом.
- Избавиться от вредных привычек, правильно и сбалансированно питаться.
Вывод
Каждому человеку немаловажно было бы изучить раздел медицины под названием – фтизиатрия, где подробно рассказано о туберкулезе и мерах по его предупреждению. Это коварное заболевание, которое протекает практически бессимптомно на начальных этапах. Поэтому, очень важно проходить регулярные осмотры и делать рентген, который поможет выявить заболевание на ранней стадии.
Патоморфологические изменения. По мнению многих исследователей, первичный аффект возникает в месте внедрения возбудителя и формируется чаще в правом легком во 2, 3, 4, 5 сегментах под плеврой в виде очага казеозного бронхиолита или альвеолита. Вокруг очага казеозного некроза появляется слой специфической грануляционной ткани, состоящей из эпителиоидных, лимфоидных и гигантских клеток Пирогова-Лангханса. Первичный аффект обычно окружен широкой зоной неспецифического перифокального воспаления. В лимфатических сосудах, по которым осуществляется отток лимфы от первичного аффекта к корню легкого, обнаруживаются воспалительные изменения – туберкулезный лимфангит. Регионарные лимфатические узлы корня легкого увеличены. Некоторые из них замещены массами казеозного некроза, другие содержат лишь отдельные очаги некроза и туберкулезной гранулемы. При прогрессировании первичного туберкулезного комплекса могут наблюдаться изменения, как в первичном аффекте, так и в регионарных лимфоузлах.
Если прогрессирует первичный аффект, то в нем нарастают экссудативные казеозно-некротические изменения. При расплавлении казеозных масс в первичном аффекте может наступить их прорыв в просвет прилежащих бронхов и образуется первичная каверна. В дальнейшем распространение туберкулезного процесса пойдет по бронхам, а это приведет к бронхогенной диссеминации с образованием ацинозных или ацинозно-лобулярных очагов. В настоящее время такие прогрессирующие формы встречаются редко, чаще наблюдается отграничение первичного очага, рассасывание перифокального воспаления, позже по периферии аффекта образуется фиброзная капсула. В дальнейшем массы казеозного некроза уплотняются, в них откладываются соли кальция, возникает обызвествленный очаг (очаг Гона). Одновременно воспаление в лимфатических сосудах стихает, в них развиваются фиброзные изменения. Аналогичные процессы происходят и в очагах бронхогенного отсева, если таковые имели место.
Прогрессирование может происходить и в лимфатических узлах, что отмечается чаще, чем в первичном аффекте. Очаги казеозного некроза в лимфатическом узле увеличиваются, в процесс вовлекаются соседние лимфатические узлы, которые, сливаясь, образуют крупный конгломерат. Воспалительные изменения переходят на капсулу узла, средостение, стенку прилежащих бронхов. Очаги казеозного некроза могут разрушить капсулу лимфатического узла и прорываются в просвет бронха – образуются бронхиальные свищи, появляются очаги бронхогенной диссеминации. Заживление туберкулезных очагов в лимфатических узлах так же происходит с отложением солей кальция, развитием фиброзных изменений, что может привести к пневмосклерозу, образованию бронхоэктазов. Заживление бронхиальных свищей приводит к значительной деформации бронхиального дерева. В первичном аффекте заживление обычно наступает раньше и значительно полнее, чем в лимфатических узлах.
Клиническая картиназависит от выраженности перифокальной зоны воспаления и распространенности казеозного некроза.
Большей частью клиническая картина малосимптомна (небольшая слабость, потливость, иногда субфебрилитет). При распространенном воспалении болезнь протекает по типу пневмонии, беспокоит кашель, высокая температура тела, ночные поты, раздражительность, снижение аппетита. Над участком поражения определяется укорочение легочного звука, дыхание ослаблено, могут прослушиваться хрипы. Пальпируются до 7-10 групп периферических лимфатических узлов мягко эластической консистенции. Со стороны сердечно-сосудистой системы тахикардия, нежный систолический шум на верхушке, снижение артериального давления. Может пальпироваться увеличенная печень, что объясняется интоксикацией.
В гемограмме выявляется повышенная СОЭ до 20-30 мм/час., лейкоцитоз до 9·10 9 /л – 12·10 9 /л со сдвигом лейкоцитарной формулы влево. Характерным признаком является лимфопения.
У детей первичный туберкулезный комплекс часто протекает под маской повторных респираторных заболеваний (бронхитов), у подростков и взрослых – под маской пневмонии, бронхиальной астмы. При неосложненном течении первичного туберкулезного комплекса очень редко обнаруживаются МБТ в промывных водах бронхов или желудка. Мокроты, как правило, не бывает. Туберкулиновые пробы положительные, нередко гиперергические.
В диагностике основную роль играют рентгенологические методы исследования. Рентгенологическая картина первичного туберкулезного комплекса характеризуется 3-4 признаками:
- появлением (чаще во 2-5 сегментах) очага (фокуса) средней интенсивности однородной структуры, расположенного в кортикальной зоне;
- расширением и уплотнением корня легкого на этой же стороне за счет увеличенных регионарных лимфатических узлов;
- довольно часто отмечается реакция со стороны плевры в виде ее утолщения или появлением плевропульмонального тяжа на уровне легочного очага.
При угасании воспалительных изменений, их рассасывании, появляется биполярность (синдром Редекера), затем на месте первичного аффекта формируются очаги, которые через 10-12 месяцев уплотняются и кальцинируются, образуя очаг Гона или несколько крошковидных кальцинатов. В регионарных лимфатических узлах через 1,5-2 года, а иногда и позднее, образуются кальцинаты. Таким образом, сформировались изменения, которые сохраняются пожизненно после перенесенного первичного туберкулезного комплекса.
Следовательно, рентгенологическая картина первичного туберкулезного комплекса проходит несколько стадий:
Но может произойти и рассасывание первичного аффекта, иногда образуется небольшой рубец. Изредка на месте легочного аффекта формируется крупный кальцинат (более 1 см в диаметре) – так называемая первичная туберкулема.
У ослабленных людей при несвоевременном выявлении первичный туберкулезный комплекс принимает осложненное течение.
Из осложнений следует отметить:
- плевриты (костальные, междолевые);
- лимфогематогенные диссеминации с образованием туберкулезных очагов в легких, в других органах и системах, возможна генерализация процесса – милиарный туберкулез, менингиты;
- распад легочной ткани с образованием первичной каверны;
- прорыв казеозных масс из лимфатических узлов в просвет бронха с образованием бронхиальных свищей, изредка при обтурации бронха - ателектаз;
- более часто при первичном туберкулезном комплексе наблюдаются поражение слизистой бронха – туберкулезный эндобронхит, при бронхоскопии у 1/3 больных с осложненным течением обнаруживают туберкулез бронхов. Осложненный первичный туберкулезный комплекс встречается нечасто.
При проведении дифференциальной диагностики с другими легочными заболеваниями необходимо учитывать следующие признаки:
- наличие контакта с бактериовыделителем;
- выявление виража туберкулиновой пробы у детей и подростков. У взрослых больных нередко выявляется гиперергическая туберкулиновая проба;
- очень скудные физикальные данные при обследовании легких;
- обнаружение МБТ в промывных водах бронхов, желудка, мокроте, мазках из бронхов;
- особенность рентгенологических изменений – наличие трех компонентов и медленная динамика их в процессе лечения. Чтобы четче увидеть пораженные внутригрудные лимфатические узлы – показана томограмма через корень легкого;
- отсутствие эффекта от неспецифической антибактериальной терапии;
- показана бронхоскопия, при которой можно обнаружить локальный эндобронхит.
Лечение первичного туберкулезного комплекса длительное, назначают изониазид, рифампицин, стрептомицин по схеме. Отдаленный прогноз – благоприятный.
Не нашли то, что искали? Воспользуйтесь поиском:

Туберкулез – заболевание с различными формами, среди которых самая распространенная – первичный туберкулез. Патология развивается вследствие того, что в ослабленный организм попадают микобактерии, которые начинают активное размножение.
Патогенез
Патогенез первичного туберкулеза начинается с того, что вредоносные микобактерии попадают в организм и поражают внутренние органы. Патологическая анатомия утверждает, что это происходит контактным, аэрогенным, алиментарным способами. Задержавшись в альвеолах, бактерии начинают там активную жизнедеятельность. Некоторые микобактерии попадают в:
Затем происходит заражение таких органов, как:
- костный мозг;
- селезенка;
- легкие;
- печень;
- лимфатические узлы.
Бактериемия приводит к тому, что возникает сенсибилизация тканей. Этот ранний период первичной туберкулезной инфекции характеризуется:
- нарушениями сна, аппетита;
- раздражительностью;
- недомоганием.
В этот период развиваются параспецифические реакции:
- катар дыхательных путей;
- узловатая эритема;
- ревматоидные гранулемы в печени, легких, почках;
- фликтенулезный конъюнктивит.
Варианты течения таких реакций могут быть разными. Туберкулезная инфекция преобразуется в локальные поражения, после чего образуется первичный очаг.
Если проявляется клиническая симптоматика, нарушения функционального характера вследствие первичного инфицирования, это рассматривается как туберкулез неустановленной локализации. Такая форма заболевания поддается лечению.
Заболевание передается легко, однако проникновение бактерий в организм здорового человека не всегда заканчивается болезнью. Микобактерии могут не проявлять активность; тогда заболевание не развивается.
Основным способом передачи инфекционного агента является воздушно-капельный путь.
Человек вдыхает бактерии, выделенные больным при чихании, кашле, разговоре. Заражение происходит и при вдыхании пыли, где скопилась мокрота.
Существуют и другие способы передачи инфекции:
- контактно-бытовой – пребывание с больным человеком в одном помещении, пользование общей посудой, одеждой и другими бытовыми предметами;
- гематогенный – через кровь;
- алиментный – от матери к ребенку во время беременности, родов;
- физический контакт – через поцелуи, половую близость;
- несоблюдение правил гигиены – немытые руки, прием пищи на улице.
Туберкулезная бактерия может попасть в кишечник с мясом или молоком больного животного, после чего развивается аллергия как ответная реакция организма на активность бактерий. Не является исключением и заражение через порезы во время разделки мяса.
Туберкулез первичного и вторичного типа протекает без особых признаков, поэтому диагностировать его на ранних стадиях бывает проблематично. Внимание следует обратить на следующую симптоматику:
- утомляемость;
- резкий упадок сил;
- ослабление иммунитета;
- апатия;
- потеря аппетита, снижение веса;
- боль в мышцах, суставах;
- затруднение дыхания, одышка;
- боль при дыхании;
- появление кругов под глазами;
- снижение умственных способностей;
- периодическое изменение температуры;
- обильное потоотделение по ночам.
Наиболее важным признаком первичного туберкулеза является повышенная температура тела. Она появляется при отсутствии симптомов воспалительных процессов в организме: наличия ОРЗ, гриппа. В утреннее время суток она нормальная, но к вечеру поднимается до 38°С и сопровождается ознобом. Этот признак наблюдается в течение длительного времени.
Первичная форма туберкулеза характеризуется и такими клиническими проявлениями, как:
- Изменение внешности. Лицо больного становится осунувшимся, приобретает нездоровый бледный оттенок. Человек начинает стремительно терять вес, хотя аппетит остается в норме. На первых стадиях развития патологии эти симптомы проявляются слабо, однако с течением времени клиническая картина приобретает выраженный характер.
- Кашель. Туберкулез сопровождается постоянным кашлем, однако в самом начале развития патологии он сухой, приступообразный, постепенно перерастает во влажный с отхождением мокроты.
- Боль в груди. Этот признак проявляется на этапе прогрессирования болезни, когда патология приобретает хроническую форму. Боль локализуется под ребрами и появляется во время глубокого вдоха.
Существует следующая классификация патологии:
- Первичная туберкулезная интоксикация. Развивается в случае небольших отклонений в иммунной системе без тяжелых последствий и продолжается до 6 месяцев.
- Заболевание внутригрудных лимфоузлов. Патогенные микроорганизмы поражают лимфатическую систему. При своевременном лечении возможен благоприятный исход.
- Первичный туберкулезный комплекс. Тяжелая и опасная форма заболевания. Инфекция поражает не только легкие, но и другие внутренние органы.
В большинстве случаев причиной развития первичной формы туберкулеза является ослабление иммунитета. В основном он встречается у детей и подростков. Вторичная форма, в отличие от первичной, атакует взрослых людей, у детей она возникает редко.
Первичный тип туберкулеза, в отличие от вторичного, имеет 3 составляющих:
- первичный аффект;
- лимфангит;
- регионарный лимфаденит.
При проведении рентгенографии все эти признаки хорошо видны.
Микобактерии при вторичной форме не проникают в лимфатическую систему благодаря приобретенному иммунитету, не дающему инфекции распространиться по организму.
Первичный и вторичный туберкулез отличаются. Первая форма поражает любые органы, ткани, провоцирует развитие таких заболеваний, как:
Вторичный туберкулез практически всегда локализуется в легких.
Туберкулез неустановленной локализации
Данный первичный туберкулезный вид заболевания – это туберкулезная интоксикация у детей. Патология характеризуется рядом функциональных нарушений на фоне проникновения микобактерий в организм. Это ранняя клиническая форма заболевания, которую невозможно диагностировать с помощью рентгенологических, инструментальных методов.
Данная инфекция характеризуется развитием макрофагальных бугорков в лимфатических узлах. Они состоят из эпителиоидных клеток, макрофагов, лимфоцитов.
Клиника заболевания неясная, однако первый признак заболевания – наличие интоксикационного синдрома. Поведение ребенка сопровождается следующими физиологическими проблемами:
- сильная раздражительность;
- утомляемость;
- заторможенность;
- ухудшение аппетита, сна;
- непостоянная температура;
- увеличение лимфатических узлов.
Несмотря на то что большинство признаков протекает тяжело, данная форма заболевания не оставляет осложнений.
Рентгенография не позволяет выявить заболевание, поэтому первичный туберкулезный тип патологии диагностируется на основе:
- анализа анамнеза;
- симптоматики;
- исследования периферической крови;
- проведения туберкулиновых проб;
- исследования мокроты;
- КТ;
- бронхоскопии.
Важное значение имеет тщательный осмотр пациента врачом-фтизиатром, а также ответ на вопрос, контактировал ли больной с человеком, у которого диагностирован первичный туберкулез легких.
Необходимо провести пальпацию всех групп лимфатических узлов:
Лечение патологии должно проходить в условиях стационара в туберкулезном диспансере. Проводятся исследования макропрепаратов и микропрепаратов. Однако эта процедура проводится в случае неблагоприятного исхода терапии первичной туберкулезной инфекции.
Схема лечения подразумевает:
- прием антибиотиков (Рифампицин, Фарбутин, Этамбусин, Канамицин);
- применение противовоспалительных лекарств;
- душевный, физический покой;
- правильное питание.
При самостоятельном лечении без помощи фтизиатрии наблюдается прогрессирование заболевания.
В связи с ослаблением иммунитета многие пациенты болеют и другими инфекционными заболеваниями.
В случае несвоевременного выявления патологии возможны осложнения первичного туберкулеза неустановленной локализации. Осложненное заболевание сопровождается следующими клиническими проявлениями:
- легочное кровотечение;
- пневмоторакс;
- легочно-сосудистая недостаточность.
Благоприятный исход болезни – полное выздоровление больного. В противоположном случае возможен переход интоксикации в локальную форму.
Первичный туберкулез у детей и подростков
Первичный туберкулез у детей в основном развивается вследствие:
- несбалансированного питания;
- недостатка витаминов, минералов;
- плохих условий жизни детей;
- физического, умственного перенапряжения.
Признаками патологии являются:
- уменьшение веса без причин;
- систематическое появление слабости;
- отсутствие активности;
- сильная раздражительность;
- нервные срывы.
Лечение заболевания предусматривает:
- Своевременное вмешательство. Терапию необходимо начинать на ранних стадиях развития патологии. Осложнения первичных форм туберкулеза возможны в случае несвоевременного выявления инфекции.
- Непрерывность лечения. Даже при видимых признаках улучшения нельзя прерывать схему терапии и игнорировать клинические рекомендации врача. Курс лечения составляет 1 год, при осложненных формах он может затянуться до 18 месяцев.
- Комплексность. Не следует надеяться только на помощь медикаментозных средств. Лечение должно сопровождаться правильным питанием и режимом дня.
Первичный туберкулез у взрослых
Причинами развития этой формы туберкулеза у взрослых являются:
- хронически текущие заболевания;
- проживание в плохих условиях;
- несбалансированное питание.
Это приводит к ослаблению иммунитета и проникновению инфекции в организм. Первичный туберкулезный комплекс имеет следующие симптомы:
- ломота в теле;
- сухой кашель;
- озноб;
- нарушения сна;
- чрезмерная потливость;
- повышенная температура.
Чтобы выявить очаг туберкулеза легких, больному назначается рентгенография органов грудной клетки. Берется образец мокроты, исследования которого позволяет выявить наличие палочки Коха.
Консервативное лечение хронического туберкулеза не приводит к положительным результатам. Пациент трудоспособен, однако без хирургического вмешательства не обойтись.
Первичный туберкулезный комплекс у детей грудного возраста в клинической практике встречается чаще, чем у пациентов старших возрастных групп. Заражение происходит при столкновении с массивной инфекцией. Заболевание протекает по типу пневмонии, что приводит к необходимости его дифференциации. Также происходит значительное поражение внутригрудных лимфоузлов, прогрессируют симптомы лихорадки.
Этиология
Возбудителем туберкулёза являются микобактерии (палочка Коха) — это бактерии рода Mycobacterium. Их насчитывается более 100 видов.
Непосредственно туберкулез у человека могут вызывать лишь несколько видов: М. Tuberculosis, М. bovis и М. africanum. А также есть ряд микобактерий, которые способны вызывать микобактериозы. К ним относятся М. avium, М. fortinatum и М. terrae, M. leprae, M. ulcerance.
Естественным резервуаром заболевания является человек, болеющий туберкулезом в открытой форме, зараженные домашние и дикие животные, птицы (бациллоносители). Заразными, то есть опасными для окружающих, остаются носители с открытой формой. Крайне важно своевременно выявить и изолировать распространяющего инфекцию носителя.
Основные характеристики микобактерий туберкулеза
Бактерии имеют внешний вид тонких слегка изогнутых палочек. Они устойчивы к кислотам и щелочам, также к высыханию. Размножение происходит делением надвое, микобактерии не теряют способности к делению, как вне клеток, так и в макрофагах. Скорость деления довольно низкая. Самостоятельным движением они не обладают.
Устойчивы к температурам, границы которого включают от 29 до 42 градусов. Остаются жизнеспособны при значительно низких температурах. В воде способны существовать почти до полугода. При лиофилизации и заморозке остаются патогенны в течение 30 лет. Губительно на них действует ультрафиолет и высокие температуры. Однако крайне комфортно данные микроорганизмы чувствуют себя в условиях темноты и повышенной влажности (таким образом хорошо себя чувствуют в темных и сырых помещениях).
Палочки Коха окрашиваются по Циль-Нильсону в красный цвет.
Изменчивость морфологии микобактерии
Строение и размеры микобактерий могут меняться, так как зависят от их возраста и от условий окружающей среды (благоприятные или не благоприятные).
Чувствительность к антибиотикам
Чувствительность к лечебным препаратам связана со строением клеточной стенки (высокая гидрофобность), что является своего рода физическим барьером для лечебных препаратов, в том числе антибиотиков. Устойчивость обусловлена также геномом микроорганизмов, вызывающих туберкулез. Резистентность может быть даже к ряду именно противотуберкулезных средств, что может значительно снижать эффективность терапии. Таким образом, необходимо обязательно исследовать чувствительность к препаратам. На сегодняшний день с этой целью широко применяется метод ПЦР.
Патогенез первичного туберкулеза
- Воздушно-капельный,
- Алиментарный,
- Контактный,
- Внутриутробный.
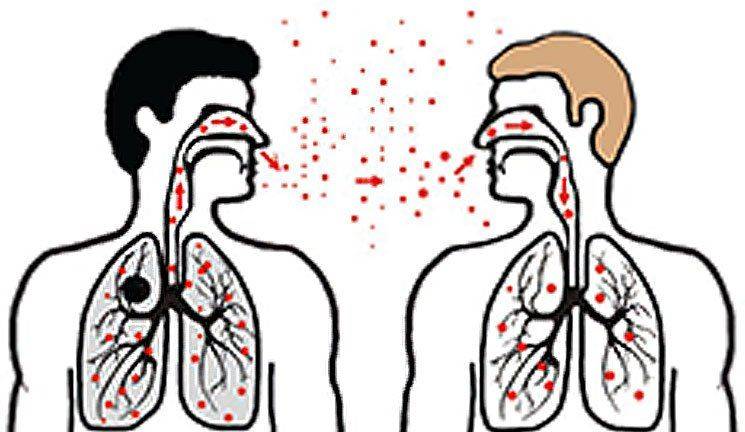
Опасны бациллоносители с открытой формой туберкулеза, которые способны выбрасывать в виде взвеси большое количество патогенных микобактерий при чихании, кашле и даже разговоре (расстояние может составлять до 10 метров). Заражение происходит при вдыхании и попадании в легкие зараженного воздуха.
Возможно самозаражение (то есть переход патологического процесса на другие органы) при заглатывании легочной мокроты, содержащей вирулентные микобактерии. Именно аэрогенный путь является основным для первичного туберкулеза. Все остальные пути передачи маловероятны, однако возможны и их стоит учитывать в патогенезе развития заболевания.
Стоит отметить, что верхние дыхательные пути имеют неспецифическую защиту, которая противостоит размножению бактерий. А именно мукоцилиарный клиренс, его функция основана на выработке слизи (которая не позволяет микроорганизмам распространятся) и работе мерцательного эпителия (который выводит слизь с экзогенными включениями вне организма). Таким образом, вероятность заражения возрастает при нарушении механизма мукоцилиарного клиреса, которое может быть вызвано остро или хронически протекающими заболеваниями органов верхних дыхательных путей.
- Алиментарный путь возможет при попадании в рацион продуктов с высокой обсеменённостью вирулентным штаммом. При нарушении нормальной защитной способности стенки желудочно-кишечного тракта возбудитель туберкулеза способен проникнуть через стеку в кровоток.
- Контактный путь заражения возможен при длительных контактах (животные, предметы, бациллоносители). Возбудитель способен проникать через слизистые оболочки, и крайне редко встречались случаи проникновения через кожные покровы.
- Внутриутробный путь заражения также встречается очень редко. Возможность попадания возбудителя к младенцу присутствует только во время родов, а точнее при разрыве плаценты.
Таким образом, чаще всего поражаются:
- лимфатические узлы;
- легкие;
- корковый слой почек;
- трубчатые кости;
- сосудистая оболочка глаз.
Без иммунного ответа микроорганизма микобактерии накапливаются в местах оседания. Первыми иммунными клетками, реагирующими на возбудителя, являются полинуклеарные лейкоциты. Однако из-за низкого бактерицидного потенциала лейкоциты гибнут. После к иммунной реакции подключаются макрофаги. Но из-за код-фактора микобактерий нарушается способность макрофагов к лизису.
Первичное инфицирование
В случае сниженного иммунитета активность макрофагов будет снижена. Таким образом фагоцитоз недостаточен, а микобактерии накапливаются в пораженных тканях в геометрической прогрессии. При лизисе оставшиеся макрофаги активно гибнут, при этом выделяя большое количество клеточных ферментов. Так образуются благоприятные условия для развития возбудителя туберкулеза. А также происходит расплавление окружающих тканей высвободившимися макрофагальными ферментами, что благоприятствует размножению внеклеточных микобактерий.
С ростом количества микроорганизмов сдвигается и иммунный ответ (снижается количество и активность иммунных агентов). Воспаление распространяется на близлежащие ткани. Наличие большой концентрации медиаторов снижает проницаемость стенок кровеносных сосудов. Происходит инфильтрация ткани иммунными агентами (лейкоцитами, моноцитами) и формирование туберкулезных образований, в месте которых преобладающим процессом будет некроз казеозного характера.
Первичное инфицирование при неправильном лечении переходит в хроническую форму или становится причиной вторичного туберкулеза.
Симптомы первичного туберкулезного комплекса
Клиническая картина при первичном туберкулезе очень схожа с пневмонией. У грудных детей поражение легких принимает различный характер. У взрослых в связи с формировавшимся иммунитетом может быть очень долгий бессимптомный период. У детей старшего возраста при исследовании обнаруживаются небольшие первичные фокусы в легочной ткани, также возможны различные осложнения первичного туберкулезного комплекса. Наиболее важным признаком является кровохарканье, однако, в связи с редким проявлением, необходимо полное обследование.
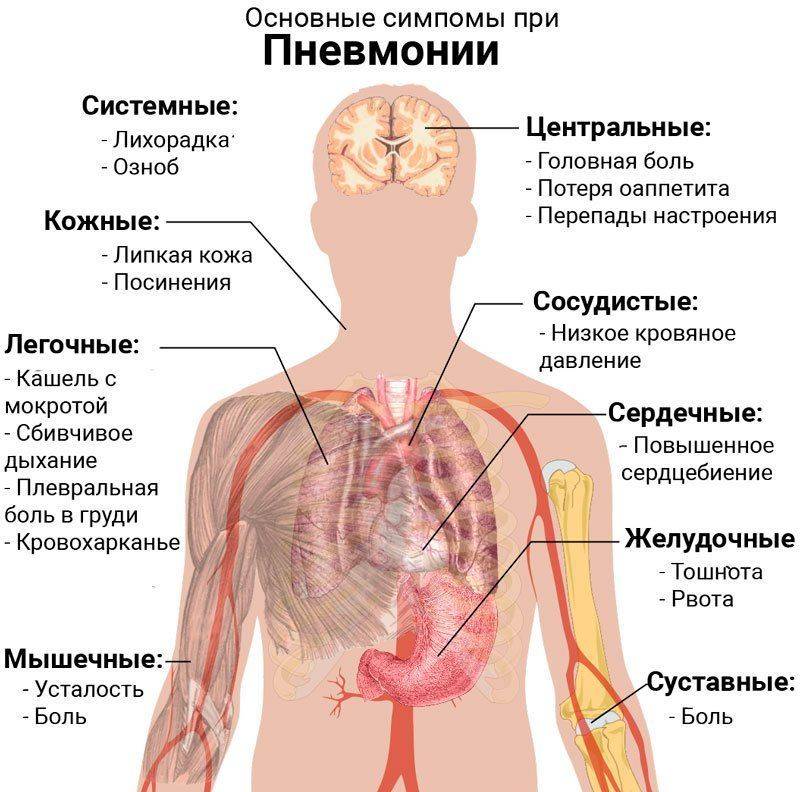
При клиническом исследовании признаком первичного туберкулеза выявляется лимфаденит шейных и подмышечных узлов. Они имеют плотную консистенцию, сохраняют подвижность. При аускультативном исследовании наблюдается отставание в дыхательном акте одной половины легкого от другого, жесткое везикулярное дыхание, мелкопузырчатые хрипы.
Если очаги поражения имеют маленькие размеры, то при физикальном обследовании отклонений обнаружено не будет.
Лабораторные исследования
Лабораторные исследования включают изучение смывов бронхов (возможно желудка), в которых при микроскопии и необходимой окраске обнаруживают микобактерии туберкулеза.
Проводится комплексное лабораторное исследование анализов крови. Характерными изменениями будут лейкоцитоз со сдвигом ядра влево, эозинопения, монопения, повышение скорости оседания эритроцитов.
Осложнения
Осложнения при первичном туберкулезном комплексе основываются на прогрессировании патологии и вовлечение в него анатомически близких органов.
Диагностика
При постановке диагноза необходимо собрать подробный анамнез. Особенно важно установить контакты с бактерионосителем (бактерионосителями), реакции и виражи на туберкулиновые пробы. Так как наиболее важный признак первичного комплекса — это гиперэргическая реакция на пробу Манту.
В диагностическую схему входят исследования крови, мокроты, смывов из бронхов и желудка.
Необходимо провести рентгенологическое исследование, при котором можно локализовать свежие фокусы в легочной ткани или лимфоузлах.
Рентгенологическая картина
При первичном комплексе протекает три основные взаимосвязанных процесса: поражение легочной ткани, обильный синтез железистого компонента и связывающего их лимфангоита. Прежде чем патология становится биполярной происходит фаза активной инфильтрации клеточными компонентами легочной ткани. На рентгенограмме инфильтрат представлен областью с низкой эхогенностью. Данное затемнение заходит на корень легкого или вовсе его перекрывает. Инфильтрат имеет различные размеры. От пораженного участка специалисты выделяют следующие виды:
Патанатомия
Морфологическим выражением процесса является три компонента, которые входят в состав первичного туберкулезного комплекса:
Варианты течения
| Первичный туберкулезный комплекс | ||
| Первичный эффект | Лимфангит | Казеозный лимфангит |
| Инкапсуляция | Склероз | Инкапсуляция |
| Петрификация | Петрификация | |
Четыре стадии
Выделают 4 этапа развития первичного туберкулезного комплекса:
На рентгене высматриваются три составные части:
- фокус в легочной ткани, его размер и форма могут варьировать, эрогенная активность зависит от интенсивности протекающего процесса;
- просматривается четкий лимфангоит;
- в области корня легких отмечается увеличение инфильтрированных лимфатических узлов. Корень на рентгенограмме будет расширенным, эхогенность повышена.
Фокус сморщивается, его эрогенная интенсивность возрастает, становятся более отчетливыми контуры поражения. Уменьшается лимфангоит и инфильтрация лимфатических узлов.
Очаг уменьшается, размер составит 1 см в диаметре, отмечаются известковые включения, которые на рентгене будут иметь интенсивную эхогенность. Они образуются в лимфоузлах корня легких. Очаг с основанием легких соединен тонкими нитями лимфангоита.
Очаг поражения значительно уменьшается, плотность и эхогенность возрастает. Он четко очерчен, зачастую имеет неправильную форму. Покрыт неплотным кальцификатом, отмечаются вкрапления. При благоприятном исходе образуется очаг Гона.
При своевременной диагностике, а также эффективном лечении исход благоприятный. Фокус склонен к полному рассасыванию. Структура и рисунок легких в итоге полностью восстанавливаются.
Дифференциальная диагностика
Особо важно дифференцировать первичный туберкулез от пневмоний, так как они имеют схожую клиническую картину.
| Критерий сравнения | Первичный туберкулез | Пневмония |
| Начало клинических проявлений | Сглаженное. | Острое, резкое, быстро протекающее. |
| Температура | На начальных стадиях без повышения температуры или с субфебральной формой. | Высокая, может достигать 41 градуса. |
| При аускультации | Жесткое дыхание, возможно прослушивание хрипов. | Сильное приглушение легочного звука, значительное голосовое дрожание, обили хрипов при прослушивании. |
| Лабораторные показатели крови | Выявляется повышение лейкоцитарного индекса, монопения, эозинопения. | Высокие показатели лейкоцитарного индекса и нейтрофилии. |
| Туберкулиновая проба | + | — |
| Присутствие микобактерий в мокроте и смывах | Есть | Нет |
| Реакция склер, кожи и суставов | Параспецифические реакции. | Отсутствуют. |
Лечение первичного и вторичного туберкулеза
Терапия должна быть разнонаправленна, как в отношении возбудителя туберкулеза, так и в отношении симптоматомов. Первичный и вторичный туберкулез лечатся аналогично.
Комплексный подход в отношении антибиотикотерапии добивается применением нескольких антибактериальных препаратов. Их количество может быть от трех до пяти. Курс в среднем составляет от полугода до года.
В отношении патогенетической терапии применяются иммуностимуляторы (витамины, микроэлементы, диета), противовоспалительные средства с осторожностью (кортикостероиды), физиотерапия, дыхательная гимнастика.
Так как у возбудителя есть резистентность ко многим видам антибиотиков, то лечение данными препаратами у некоторых больных не имеет положительного эффекта.
Показания к иссечению легкого:
- Открытие каверн:
— бактериоотделение во внешнюю среду вместе с мокротой, а также вторичное самозаражение через кровоток и лимфу;
— безрезультатное медикаментозное лечения в течение нескольких месяцев;
— открытие кровотечения опасное для жизни больного;
— кровохарканье;
— возможность рецидива. - Имеются значительные остаточные фокусы. В этом случае медикаментозно невозможно достичь стерилизации данных очагов, что дает высокие риски рецидива.
- Устойчивость штамма к большинству медикаментов.
- Осложнение очагового поражения эмпиемой плевры и коллапсом легкого.
- Подозрение на онкологическое осложнение.
Хирургическое вмешательство не может быть самостоятельным лечением. Применяется сочетанная терапия, которая дополняется антибиотиками различных групп, противовоспалительными препаратами, обезболивающими, жаропонижающими, иммунокорректирующими.
Без лечения туберкулез имеет высокий летальный исход, вероятность которого в общей массе составляет 50%.
Основным способом лечения туберкулеза в наши дни является поликомпонентная химиотерапия, то есть терапия с применением сразу нескольких различных компонентов. Данный способ подразделяется на несколько видов по количеству используемых лекарственных элементов.
Трёхкомпонентная схема лечения
- Стрептомицин;
- Изониазид;
- Парааминосалициловая кислота.
Для усиления антибактериального эффекта возможно применение следующей схемы:
- рифабутин/рифампицин;
- стрептомицин/канамицин;
- изониазид/фтивазид;
- пиразинамид /этионамид.
Керолл Стибл разработал эту тактику в 80-ых годах прошлого века. Применяется на сегодняшний день в большинстве стран.
Данная схема имеет высокую эффективность в антибактериальном эффекте, однако ее применение ограничивается большим количеством побочных эффектов. Довольно тяжело переносится пациентами.
Схема аналогична четырехкомпонентной схеме + циклосерин/капреомицин.

Данный способ применяется при образовании каверн с толстой фиброзной стенкой. Из-за сложности техники операции используется достаточно редко. Имеет осложнения — гнойный сепсис. Метод остался вспомогательным в терапии.
Профилактика первичного туберкулезного комплекса
Туберкулез — это социальная болезнь, развитие которой прямо пропорциально условиям жизни социума. Причинами высокой заболеваемости и распространенности является снижение социально-экономических условий, высокое количество лиц без определенного места жительства, высокий уровень миграции, снижение жизненного уровня населения.
Частота заражения лиц мужского пола в 3 раза выше, чем женского. Наиболее подвержена возрастная группа 20-40 лет.
В условиях учреждений лишения свободы заболеваемость возрастает в 40 раз. Это связано со скученностью содержания лиц заключения, низкими санитарно-гигиеническими условиями (отсутствие проветривания, высокая влажность в помещениях).
Профилактика
Профилактические меры могут быть первичными и вторичными:
- Вакцинация. Особо актуально для возрастных групп, включающих новорожденных и детей раннего возраста.
- Улучшение условий жизни.
- Улучшение условий труда. Особо актуально для ряда профессий, которая подразумевает работу с пыльными материалами либо в условиях запыления рабочего пространства.
- Улучшение экологической обстановки.
- Пропаганда, а также соблюдение санитарно-гигиенических норм.
- Обязательное ежегодное флюорографическое обследование.
- Здоровый образ жизни, отказ от вредных привычек.
- Здоровые рациональное питание.
- Подержание иммунитета на высоком уровне. При необходимости коррекция иммуномодуляторами, витаминными препаратами, средствами, содержащими в своем составе микроэлементы.
Если Вы заметили симптомы даже незначительной выраженности следует обратится к терапевту, фтизиатру или пульмонологу.
Читайте также:


