Хронический цервицит как вич

Определение заболевания
Понятием “цервицит” обозначают состояние воспаления слизистой, выстилающей внутреннюю поверхность шейки матки. Хроническая форма заболевания встречается очень часто — в 50% случаев всех гинекологических воспалений. Заболевают женщины репродуктивного возраста. Крайне редко цервицит диагностируют у девочек, девушек и женщин в период менопаузы. Отмечается, что чем активнее ведет половую жизнь женщина, особенно с разными партнерами, тем выше у нее риск развития болезни.
Причины развития
Хроническая форма воспаления маточной шейки обычно развивается после перенесенного и плохо пролеченного острого заболевания. У некоторых пациенток цервицит сразу приобретает затяжное течение. В зависимости от причин цервицит разделяют на две большие группы — инфекционный и неинфекционный.
Инфекционный цервицит связан со следующими микроорганизмами:
- хламидии;
- трихомонады;
- микоплазмы;
- гонококки;
- вирус генитального герпеса.
Также причиной заболевания может стать активизация условно-патогенной флоры — кандидозные грибки, стафилококки, кишечная палочка.
Неинфекционный цервицит вызван следующими факторами:
- механическое повреждение слизистой;
- опухоли;
- спирали;
- аллергические реакции;
- воспалительные заболевания других репродуктивных органов.
Риск цервицита повышается при снижении иммунной защиты, гормональных нарушениях, частых абортах или родах, ВИЧ-инфекции. У женщин в климактерическом периоде развивается атрофическая форма заболевания, связанная с возрастным истончением эпителия на фоне недостатка гормонов. К цервициту могут привести такие патологии, как сахарный диабет, гипертиреоз.
Патогенез болезни
Воспалительный процесс ограничивается слизистой оболочкой цервикального канала. Она утолщается за счет отека, образуется множество складок. Усиливается кровоснабжение и образование слизи. Для патогенеза цервицита характерно угнетение местного иммунитета. Процесс восстановления слизистой замедляется, появляются участки атрофии. Нижний слой слизистой замещается соединительной тканью. Закупориваются отверстия желез, что приводит к образованию кист.
Изменения слизистой различаются соответственно возбудителю заболевания. При гонококковом цервиците наблюдается большое количество гноя, слизистая отечная. Хламидийное воспаление сопровождается образованием эрозий. При трихомонадном цервиците слизистая покрыта пенистым отделяемым, образуются кровоточащие участки. Для герпетической инфекции обильное отделяемое не характерно. Слизистая набухшая, рыхлая, легко повреждается. При цервиците, вызванном вирусом папилломы человека, образуются полипы и кондиломы.
Классификация
Цервицит классифицируют по нескольким признакам. По причинному фактору выделяют инфекционный, неинфекционный и атрофический. По локализации воспалительного процесса различают:
- экзоцервицит — воспалению подвергается влагалищная часть шейки;
- эндоцервицит — поражается шеечный канал;
- локальный — на слизистой возникают отдельные очаги воспаления;
- диффузный — страдает вся слизистая оболочка.
Воспаление может находиться в стадии ремиссии или обострения. Если цервицит обострился, его называют активным. Если он находится в стадии ремиссии - неактивным.
Характерные симптомы
Для патологии характерно малосимптомное течение. Во время ремиссии заболевания женщину беспокоят только обильные выделения. Они прозрачные, белесые или мутные. Выделения усиливаются перед месячными или после них. Дискомфорт или боли в низу живота отсутствуют.
При обострении хронического цервицита количество выделений еще больше увеличивается. Они становятся мутными, желто-зелеными за счет гноя. Возникают боли внизу живота, которые усиливаются при физической нагрузке, половом акте. Распространение инфекции на влагалище приводит к жжению при мочеиспускании, половом акте. Во время обострения наблюдается общее недомогание, температура повышается до субфебрильных цифр. Воспаление приводит к нарушению менструального цикла. Месячные становятся болезненными, выделяющаяся кровь приобретает неприятный запах.
При беременности
У беременных женщин цервицит обостряется чаще. Это объясняется снижением иммунитета, изменением гормонального фона. Инфекционный цервицит опасен внутриутробным заражением плода. Это приводит к развитию у него гипоксии, возможны преждевременные роды. У самой женщины может возникнуть слабость родовой деятельности, из-за чего требуется делать кесарево сечение.
Диагностика
Поставить диагноз на основании одной симптоматики достаточно сложно, поскольку она очень скудная. Используют осмотр, лабораторные и инструментальные методики.
- Гинекологический осмотр проводится на кресле с помощью зеркал. Шейка матки плотная, увеличена в размере. Слизистая отечная, имеет синюшный оттенок. У шеечного зева видны эрозии, полипозные разрастания.
- Кольпоскопия. Процедура проводится с помощью эндоскопа. Обнаруживаются очаги дисплазии, предраковые состояния и сам рак шейки.
- Ультразвуковое исследование обнаруживает утолщенную шейку, определяются изменения других репродуктивных органов. С помощью УЗИ можно выявить раннюю стадию рака.
- Мазок отделяемого. Определяется характер микробной флоры и ее чувствительность к антибиотикам. Также можно обнаружить атипичные клетки, характерные для злокачественных опухолей.
В целях дополнительного обследования женщине делают анализ крови на содержание гормонов, иммунограмму. Для исключения заболеваний со сходной симптоматикой назначают консультации фтизиатра, онколога, иммунолога, венеролога. Обязательно проводят обследование полового партнера женщины на предмет выявления ИППП.
Методы лечения
Лечить хроническое воспаление сложно. Основная цель терапии — добиться стойкой ремиссии заболевания, снизить риск развития неблагоприятных последствий. Лечение цервицита проводят комплексно. При инфекционном происхождении цервицита назначают антибактериальные и противовирусные препараты. Предварительно определяют характер флоры, ее чувствительность к лекарствам. Длительность этиотропной терапии зависит от вида возбудителя болезни. Если причинным фактором является половая инфекция, препараты назначают и партнеру пациентки.
Для терапии атрофической формы заболевания женщине назначают гормональные препараты с эстрогеном. Они используются для приема внутрь и местно — в виде крема и свечей. Для нормализации влагалищной микрофлоры назначают свечи, тампоны с пробиотиками. Показаны препараты, улучшающие сопротивляемость организма — иммуностимуляторы, поливитаминные комплексы.
Хирургическое вмешательство проводится при обнаружении признаков дисплазии или выявлении злокачественной опухоли. Применяют криотерапию, резекцию шейки или полное удаление шейки с маткой и придатками. Для удаления полипов, очагов дисплазии используют радионож или лазер. Применение народных средств носит только вспомогательный характер. Назначают спринцевания отваром ромашки или зверобоя, сидячие ванночки с настоем календулы. Рекомендуют пить витаминные настои — с рябиной, шиповником, облепихой.
Осложнения
Осложняется заболевание распространением инфекции на другие отделы половой системы. Развиваются:
Длительное течение заболевания приводит к гиперплазии слизистой шейки, на ней образуются полипы. Поражение всех отделов репродуктивной системы приводит к вторичному бесплодию. Самое опасное осложнение цервицита — злокачественная опухоль. Длительно текущий воспалительный процесс — фоновое состояние для дисплазии эпителия, в результате чего может развиться рак.
Прогноз
Большинство случаев цервицита протекает благоприятно. Своевременная диагностика и терапия позволяют перевести заболевание в стадию стойкой ремиссии. Если же пациентка не обращается за медицинской помощью, болезнь вызывает необратимые изменения в слизистой. Наиболее неблагоприятный исход цервицита — формирование рака шейки. Опухоль отличается быстрым ростом, даже после хирургического вмешательства сохраняется риск метастазирования.
Профилактика
Избежать развития болезни можно путем исключения факторов, провоцирующих цервицит. К профилактическим мероприятиям относят:
- исключение беспорядочных половых контактов;
- использование барьерных контрацептивов;
- соблюдение интимной гигиены;
- поддержание крепкого иммунитета;
- исключение вредных привычек;
- рациональное питание.
Женщинам при наступлении климакса рекомендуется использовать гели и свечи с эстрогеном, чтобы избежать чрезмерной сухости слизистой.
Хроническое воспаление маточной шейки бывает сложно обнаружить. Болезнь отличается незаметным течением даже во время обострения. Однако изменения, происходящие в слизистой, становятся фоном для развития злокачественных опухолей. При любом подозрении на цервицит следует проводить комплексное обследование и назначать полноценную терапию.
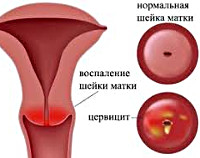
Цервицит – это воспаление шейки матки, то есть нижнего отдела матки, который открывается в полость влагалища. Это заболевание широко распространено, особенно среди женщин в возрасте от 15 до 25 лет, ведущих активную половую жизнь.
Цервицит редко протекает изолированно и во многих случаях сочетается с воспалительными заболеваниями других отделов женской репродуктивной системы: влагалища, маточных труб, тела матки. Сам по себе он может протекать незаметно, не вызывая у женщины каких-либо неприятных ощущений, и может быть обнаружен лишь в процессе профилактического гинекологического осмотра.
Чаще всего цервицит успешно лечится. Однако в некоторых случаях бывает невозможно выявить причину воспаления, что приводит к затруднениям в выборе терапии и длительному течению болезни. Осложнениями цервицита могут стать воспалительные заболевания органов малого таза, эрозия и рак шейки матки, бесплодие, нарушения течения беременности, такие как внематочная беременность, преждевременные роды, внутриутробное инфицирование плода и другие.
Воспаление шейки матки.
Сervical infection, inflammation of the cervix, cervicitis.
Цервицит во многих случаях протекает бессимптомно.
Наиболее частыми признаками цервицита являются:
- изменение цвета, запаха, количества выделений из половых органов;
- кровотечения между менструациями, чаще после полового контакта;
- зуд, жжение в области половых органов;
- боль, жжение при мочеиспускании и при половом акте;
- боли в нижней части живота.
Общая информация о заболевании
Шейка матки представляет собой нижний сегмент матки. Внутри нее проходит цервикальный канал, который соединяет полость матки с полостью влагалища. Цервикальный канал выстлан эпителием и заполнен выделяемым им прозрачным секретом, вязкость которого зависит от периода менструального цикла.
Воспалению шейки матки – цервициту способствуют травмы шейки матки при родах, абортах, наличие эрозии шейки матки.
Это заболевание очень широко распространено, около половины женщин хотя бы раз в жизни переносили его.
При цервиците шейка матки отекает, изменяется характер слизи, секретируемой клетками слизистой оболочки. Выделения в остром периоде болезни бывают похожими на гной, женщина может жаловаться на боли внизу живота, лихорадку в течение нескольких дней. При длительном течении заболевания проявления могут стать менее интенсивными.
В большинстве случаев причиной цервицита являются заболевания, передаваемые половым путем. Чаще всего встречается цервицит, вызванный следующими микроорганизмами.
- Chlamydia trachomatis. Хламидиоз является самым частым заболеванием, передающимся половым путем, – этой инфекцией заражено около 5 % взрослых людей и около 10 % подростков. Основными путями передачи является половой и вертикальный – от матери к плоду через плаценту. Чаще всего пациентки с хламидиозом жалуются на боли в животе, болезненное мочеиспускание, выделения из влагалища.
- Neisseria gonorrhoeaе. Является вторым по частоте заболеванием, передаваемым половым путем. Инфицирование происходит при половом контакте, ребенок может заразиться во время родов при прохождении через половые пути матери. Пациентки чаще всего жалуются на боль и жжение при мочеиспускании, частое мочеиспускание, отделяемое из половых органов, зуд в области половых органов.
- Trichomonas vaginalis. Основными признаками трихомониаза являются отделяемое зеленоватого цвета с неприятным запахом из половых органов, болезненное мочеиспускание, зуд в области половых органов.
- Вирус папилломы человека – Human Papilloma Virus, HPV. Влияет на рост тканей и приводит к формированию кондилом (небольших выростов телесного цвета), бородавок и других новообразований, в зависимости от типа вируса. Некоторые типы вируса могут приводить к раку. Чаще всего цервицит, вызванный вирусом папилломы человека, протекает бессимптомно.
- Вирус простого герпеса – Herpes simplex virus, HSV. Генитальный герпес очень широко распространен и крайне заразен. Каждый шестой человек в возрасте от 14 до 49 лет инфицирован им. Чаще всего женщины не подозревают о наличии инфекции, однако первый эпизод заболевания протекает обычно с ярко выраженными проявлениями: выделениями из половых органов, нарушениями мочеиспускания, болезненными язвочками, а также с лихорадкой, недомоганием и другими общими симптомами. В дальнейшем обострения болезни проходят более мягко. Излечение от вируса простого герпеса невозможно, хотя и существуют препараты, способные уменьшить его активность.
Цервицит также может являться следствием нарушения микрофлоры в полости цервикального канала и избыточного роста условно патогенных микроорганизмов, то есть тех, которые в норме присутствуют в организме женщины, однако не вызывают заболевания: гарденерелл, стафилококка, стрептококка, грибов рода Candida. Встречается также цервицит, возникающий в результате:
- гормонального дисбаланса и дефицита женских половых гормонов;
- аллергии на спермициды, латекс и другие вещества;
- травм слизистой оболочки шейки матки тампонами, пессарием, влагалищной диафрагмой или другим чужеродным предметом;
- рака шейки матки или противоопухолевой терапии.
Кто в группе риска?
- Женщины моложе 25 лет.
- Женщины, имеющие несколько половых партнеров.
- Женщины, не соблюдающие правил гигиены половой жизни.
- Женщины, перенесшие заболевания, передаваемые половым путем.
- Женщины в послеродовой период.
В большинстве случаев проявления цервицита неспецифичны, поэтому точно определить причину заболевания может только врач-гинеколог после ряда диагностических мероприятий. Диагноз основывается на тщательном опросе пациентки, гинекологическом осмотре, кольпоскопии и результатах лабораторных исследований.
- Микроскопическое исследование отделяемого мочеполовых органов женщин (микрофлора), 3 локализации. Это один из основных методов диагностики вагинита. Проводится исследование образца материала под микроскопом после предварительного окрашивания специальными красителями или без него. Наличие в мазке большого количества лейкоцитов может быть признаком хламидийной или гонококковой природы цервицита. В процессе исследования также может быть выявлен конкретный возбудитель болезни.
- Исследование микробиоценоза влагалища с определением чувствительности к антибиотикам. Исследуют количество и соотношение всех микроорганизмов, присутствующих во влагалище женщины. Проводится как с помощью микробиологичекого метода, так и ПЦР – полимеразной цепной реакции.
- Мазок по Папаниколау (Рар-тест). Цитологическое исследование шеечных мазков по Папаниколау. Это исследование клеток влагалища и шейки матки в целях выявления атипичных, злокачественных клеток. Необходим для диагностики изменений, предшествующих раку шейки матки. Является обязательным для женщин старше 30 лет и для женщин, инфицированных определенными типами вируса папилломы человека.
- Определение специфических иммуноглобулинов к возбудителям урогенитальных инфекций. Проводится методом иммуноферментного анализа (ИФА). Позволяет выявить специфические белки, которые вырабатываются в организме в ответ на проникновение микроорганизма: трихомонады, хламидии и других возбудителей, способных вызвать воспаление шейки матки.
- Определение генетического материала возбудителей инфекций, передаваемых половым путем. Проводится с использованием метода полимеразной цепной реакции (ПЦР). Используется для выявления гонококковой, хламидийной, трихомонадной инфекции, вируса папилломы человека и вируса простого герпеса.
Инструментальные методы исследования
- Расширенная кольпоскопия. Это процедура, которая проводится с помощью специального прибора кольпоскопа, оснащенного оптической системой. Позволяет провести осмотр стенок влагалища и шейки матки в сочетании с рядом специфических диагностических тестов, которые позволяют, в том числе, выявить признаки злокачественных изменений в шейке матки. Во время кольпоскопии возможно проведение биопсии – взятие образца ткани для дальнейшего исследования.
Лечение зависит от конкретной причины заболевания. При инфекционном цервиците используются антибиотики и противовирусные препараты. Важно также на период лечения исключить половые контакты для предотвращения заражения полового партнера. В случае беременности терапия подбирается с большей осторожностью, так как многие препараты могут оказывать негативное влияние на плод.
При неэффективности лекарственной терапии возможно проведение хирургических манипуляций – воздействие на участок повреждения с использованием электрокоагуляции, криотерапии, лазера. Однако подобные процедуры используются достаточно редко, так как имеют ряд серьезных осложнений.
- Использование барьерных методов контрацепции.
- Соблюдение правил интимной гигиены.
- Своевременное выявление и лечение инфекций, передаваемых половым путем.
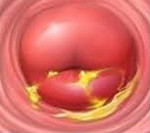
Хронический цервицит — это длительно текущий воспалительный процесс в слизистой влагалищной и надвлагалищной части шейки матки, который в ряде случаев распространяется на её соединительнотканный и мышечный слой. Во время ремиссии симптоматика ограничивается увеличением количества влагалищных выделений. При обострении объём выделений возрастает, они становятся слизисто-гнойными, пациентка отмечает боли внизу живота. При постановке диагноза учитывают данные расширенной кольпоскопии, бактериологических, серологических и цитологических анализов, гинекологического УЗИ. Для лечения используют антибиотики, гормональные препараты, эубиотики, иммунные средства.
МКБ-10
Общие сведения
Хронический цервицит — одна из наиболее распространённых гинекологических патологий. На его долю приходится более половины всех случаев выявленных воспалительных заболеваний органов малого таза (ВЗОМТ). По данным специалистов в сфере практической гинекологии, хроническим воспалением шейки матки страдает до четверти женщин репродуктивного возраста. С учётом малосимптомного течения процесса уровень заболеваемости может быть существенно выше.
Около 2/3 пациенток составляют женщины в возрасте от 25 до 45 лет, реже заболевание выявляют в период перименопаузы и крайне редко у девочек до наступления первой менструации. Наблюдается прямая корреляция между риском развития воспаления и сексуальной активностью пациентки.

Причины
В большинстве случаев хроническое воспаление слизистой шейки матки возникает на фоне недолеченного острого воспалительного процесса, однако оно может развиваться и постепенно, без ярких клинических признаков. Существуют две группы причин цервицита:
- Инфекционные агенты. Заболевание вызывают возбудители ИППП — гонококки, хламидии, трихомонады, вирусы генитального герпеса и папилломатоза. Также цервицит возникает при активизации условно-патогенной микрофлоры (дрожжевых грибков, стафилококков, стрептококков, кишечной палочки и т.п.).
- Неинфекционные факторы. Воспаление осложняет травмы шейки матки, неопластические процессы, аллергические реакции на контрацептивы, лекарственные и гигиенические средства. Причиной развития атрофического цервицита служит снижение уровня эстрогена во время менопаузы.
Важную роль в возникновении заболевания играют факторы риска. Хронический цервицит провоцируют:
- Механические повреждения. Шейка матки чаще воспаляется у пациенток, перенесших аборты, сложные роды, инвазивные лечебно-диагностические процедуры.
- Гинекологические болезни. Хроническое воспаление может развиться на фоне опущения влагалища или распространиться из других отделов женской половой системы.
- Беспорядочная половая жизнь. Частая смена партнёров повышает риск заражения ИППП. При этом цервицит является или единственным проявлением инфекции, или сочетается с вульвитом, вагинитом, эндометритом, аднекситом.
- Снижение иммунитета. Иммунодефицит у женщин с тяжёлой сопутствующей патологией или принимающих иммуносупрессивные препараты способствует активизации условно-патогенных микроорганизмов.
- Гормональный дисбаланс. Воспаление часто возникает при приёме неправильно подобранных оральных контрацептивов и заболеваниях со сниженной секрецией эстрогенов.
- Сопутствующие заболевания. Хроническое течение цервицита отмечается у пациенток с синдромом Бехчета, урологической и другой экстрагенитальной патологией.
Патогенез
Развитие заболевания определяется сочетанием нескольких патогенетических звеньев. Признаки воспалительного процесса выражены умеренно и локализованы преимущественно в эндоцервиксе. Слизистая цервикального канала становится отечной, утолщенной, складчатой. Отмечается полнокровие сосудов, формируются лимфогистиоцитарные воспалительные инфильтраты, клетки эпителия выделяют больше слизи.
В экзо- и эндоцервиксе замедляются регенеративные процессы и возникают дистрофические изменения. В нижних слоях слизистой разрастаются соединительнотканные элементы. Выводные отверстия желез перекрываются плоским эпителием с образованием наботовых (ретенционных) кист. По мере развития заболевания в воспаление вовлекаются соединительная ткань и мышцы шейки матки.
Классификация
Хронический цервицит классифицируют с учётом этиологических факторов, степени распространённости и стадии воспалительного процесса. На основании этих критериев различают следующие формы заболевания.
- Хронический специфический цервицит, вызванный возбудителями ИППП.
- Хронический неспецифический цервицит, возникший вследствие активации условно-патогенной флоры или действия неинфекционных факторов.
- Хронический атрофический цервицит, который проявляется воспалением эндо- и экзоцервикса на фоне их истончения.
По распространённости воспаления:
- Диффузный — с вовлечением в процесс всей слизистой оболочки.
- Экзоцервицит — с поражением влагалищной части шейки.
- Эндоцервицит — с поражением слизистой цервикального канала.
- Макулёзный — с формированием отдельных очагов воспаления.
По стадии воспаления:
- Период обострения с выраженной симптоматикой.
- Ремиссия с минимальными клиническими проявлениями.
Симптомы хронического цервицита
Обычно заболевание протекает бессимптомно. В период ремиссии женщина отмечает скудные слизистые или слизисто-гнойные выделения из влагалища, которые становятся более обильными перед менструацией или сразу после месячных. Болевой синдром, как правило, отсутствует. Более заметны клинические признаки в период обострения. Увеличивается количество слизистых влагалищных выделений, мутнеющих или желтеющих за счёт появления гноя.
Пациентку беспокоят дискомфорт и тупые тянущие боли в нижней части живота, которые усиливаются во время мочеиспускания и при половом акте. После секса возникают мажущие кровянистые выделения. Если цервицит сочетается с кольпитом, женщина жалуется на незначительный зуд и жжение во влагалище.
Осложнения
При несвоевременном или неправильном лечении хронический цервицит осложняется гипертрофией шейки матки, появлением эрозий и язв на её слизистой оболочке, полипозными разрастаниями. Воспалительный процесс может распространиться на слизистую влагалища, бартолиновы железы, эндометрий, маточные трубы, яичники, другие тазовые органы. При хроническом течении воспаления чаще возникают дисплазии и повышается риск развития рака шейки матки. Изменение состава слизи, производимой эпителием цервикального канала, и анатомические нарушения вследствие воспаления могут привести к шеечному бесплодию.
Диагностика
Поскольку клинические проявления хронического цервицита неспецифичны и обычно слабо выражены, ведущую роль в диагностике играют данные физикальных, инструментальных и лабораторных исследований. Для постановки диагноза наиболее информативны:
- Осмотр на кресле. Определяется небольшая отёчность слизистой, шейка матки выглядит уплотнённой и несколько увеличенной. В области экзоцервикса выявляются эрозированные участки и папилломатозные разрастания.
- Расширенная кольпоскопия. Осмотр под микроскопом позволяет уточнить состояние слизистой, вовремя выявить предраковые изменения и злокачественное перерождение эпителия.
- Лабораторные этиологические исследования. Мазок на флору и посев с антибиотикограммой направлены на обнаружение возбудителя и оценку его чувствительности к этиотропным препаратам. С помощью ПЦР, РИФ, ИФА можно достоверно определить вид специфического инфекционного агента.
- Цитоморфологическая диагностика. При исследовании соскоба шейки матки оценивается характер изменений и состояние клеток экзо- и эндоцервикса. Гистология биоптата проводится по показаниям для своевременного обнаружения признаков малигнизации.
- Гинекологическое УЗИ. В ходе эхографии выявляются деформированная, утолщенная и увеличенная в размерах шейка матки, наботовы кисты, исключается онкопроцесс.
Дополнительно пациентке могут назначаться анализы для определения уровня женских половых гормонов и состояния иммунитета. Дифференциальная диагностика проводится с туберкулёзом, раком, эктопией шейки матки. Для уточнения диагноза могут привлекаться онкогинеколог, фтизиогинеколог, дерматовенеролог.
Лечение хронического цервицита
Правильно подобранная комплексная терапия позволяет не только купировать признаки обострения, но и добиться стойкой ремиссии. В рамках лечебного курса пациентке назначают:
- Этиотропное медикаментозное лечение. При инфекционном генезе цервицита используются антибактериальные и противовирусные препараты. При подборе антимикробного средства учитывают чувствительность возбудителя. Гормональные препараты (эстрогены) применяют в терапии атрофического цервицита у женщин в период менопаузы.
- Восстановление влагалищной микрофлоры. После курса антибиотикотерапии рекомендованы эубиотики местно (в виде свечей, тампонов, влагалищных орошений) и внутрь.
- Вспомогательная терапия. Для ускорения процессов регенерации слизистой, укрепления иммунитета и предупреждения возможных рецидивов показаны иммуно- и фитотерапия, физиотерапевтические процедуры.
При наличии ретенционных кист назначают радиоволновую диатермопунктуру. В тех случаях, когда консервативное лечение неэффективно, или хронический цервицит сочетается с дисплазией, элонгацией, рубцовой деформацией и другими заболеваниями шейки матки, применяют оперативные методики — крио- или лазеротерапию, трахелопластику др.
Прогноз и профилактика
Прогноз заболевания благоприятный. Для своевременного выявления возможной цервикальной дисплазии пациентке после курсового лечения необходимо дважды в год проходить кольпоскопию, сдавать цитологические мазки и бакпосев. Профилактика хронического цервицита включает регулярные осмотры гинеколога, адекватное лечение воспалительных заболеваний женской половой сферы, обоснованное назначение инвазивных процедур.
Рекомендуется соблюдать правила интимной гигиены, упорядочить половую жизнь, пользоваться презервативами (особенно при сексуальных контактах с малознакомыми партнёрами), исключить секс во время месячных. Для профилактики рецидивов эффективны курсы общеукрепляющей и иммунотерапии, соблюдение режима сна и отдыха, защита от переохлаждения ног и области таза.
Диагноз хронический цервицит – это воспаление, вызванное присутствием инфекции. Данное заболевание наиболее часто встречается – по статистике – половина женского населения хотя бы раз в жизни перенесла цервицит. Подвержены женщины любого возраста. Редко скрытые формы обнаруживаются у девочек-подростков, не ведущих активную половую жизнь, что объясняется наличием инфекции в организме и низким иммунитетом.
Острые воспаления, вызванные наличием специфической микрофлоры, чаще лечатся, так как имеют ярко выраженные симптомы и создают неудобство в повседневной жизни – обильные выделения, запах, ощущения зуда во влагалище. В данном случае шансов, что женщина придет в гинекологический кабинет на обследование и пролечится, больше.
Неспецифическая флора не вызывает симптомов (или очень слабые), поэтому пациентки редко обращаются к врачу для постановки диагноза и лечения. Заболевание может быть выявлено случайно при постановке женщины на учет по поводу наступившей беременности. Процесс к моменту обнаружения может протекать в хронической форме. При обследовании ставится диагноз – хронический низкой степени активности цервицит.
Диагностика хронического цервицита

Диагностика заключается в следующих процедурах:
- Мазок из влагалищной части шейки матки на определение активной или скрытой инфекции (в острой фазе заболевания и при скрытом течении).
- Гистология в виде мазка на выявление атипичных клеток после исследования мазка и обследования с помощью зеркал.
- Биопсия. При подозрении на онкологию или при наличии вируса папилломы человека высокого онкогенного риска требуется взять кусочек ткани (или несколько) для исследования под микроскопом. Назначается для уточнения диагноза при дисплазии или раке шейки матки после получения плохих результатов цитологического обследования.
Для диагностики полости матки при подозрении на эндометриоз врач может назначить гистероскопию. Это процедура, при которой в матку вводится прибор с камерой, которая передает изображение на монитор компьютера. Таким образом, есть возможность выявить патологию внутреннего слоя, различные утолщения мышечного слоя.
При диагностировании ВПЧ, врач обязательно назначает биопсию, для того чтобы выявить койлоциты – клетки с видоизмененными увеличенными ядрами. Койлоцитарная атипия характерна для папиллома вирусной инфекции: встречаются клетки с двумя или более ядрами, имеющими своеобразное свечение вокруг центра.
Койлоцитоз – это длительный процесс преобразования клеток. Наблюдается он только в активной стадии ВПЧ, что говорит о нестабильном иммунитете и необходимости лечения.

Незамеченное заболевание, которое длительно протекало, не было пролечено, называется хроническим. Симптоматика сглажена настолько, что позволяет женщине вести нормальную жизнь и не испытывать неприятных ощущений или боли. Способствует такому состоянию:
- низкий иммунитет, когда организм самостоятельно не способен справиться с инфекцией, так как не имеет необходимых ресурсов (плохое питание, курение, употребление алкоголя);
- сопутствующие заболевания (недостаток половых гормонов, нарушения функции щитовидной железы);
- постоянная смена половых партнеров, что способствует увеличению количества видов инфекции, передающихся половым путем;
- аллергические заболевания, снижающие защитный потенциал организма;
- вирусные заболевания;
- механические повреждения шейки матки;
- наличие гинекологических болезней и воспаления органов малого таза.
При неполноценной половой жизни (отсутствие оргазма) может развиться хронический цервицит по причине застоя крови, даже при отсутствии патогенной специфической микрофлоры.
Классификация цервицитов

По происхождению различают:
- попадание инфекции, которая передается половым путем;
- структурные изменения тканей цервикального канала;
- активизация условно-патогенной флоры (молочница).
По месту дислокации воспалительного процесса:
- поражена вся слизистая – диффузный процесс;
- пятнистый (макулезный) хронический цервицит, при котором происходит образование отдельных очагов воспаления;
- экзо и эндоцервициты – поражается либо влагалищная часть шейки матки, либо слизистая цервикального канала.
Различают острую стадию заболевания с характерной симптоматикой и стадию ремиссии.
Патогенные организмы, вызывающие хронический цервицит
Среди инфекционных агентов, вызывающих воспаление шейки матки, можно выделить:
- Специфические микроорганизмы. Это хламидии, уреаплазмы, трихомонады, амебы, туберкулезные палочки, гонококки, генитальный герпес. При наличии данной инфекции процесс протекает остро и требует срочного лечения антибиотиками и противовоспалительными препаратами, то есть, наблюдается хронический цервицит высокой степени активности;
- Неспецифические. Грибок кандида, гарднерелла, кишечная палочка. Данные микроорганизмы провоцируют хронический цервицит умеренной степени активности.
В обоих случаях развивается воспаление – так проявляется защитная реакция организма на микробы.
Бактериальный цервицит может возникать на фоне уже имеющейся вирусной инфекции, которая ослабляет защитные силы. В таком случае имеет место хронический активный цервицит с периодическими рецидивами и ремиссиями, плохо поддающийся лечению до тех пор, пока не восстановится иммунитет и не будет устранен вирусный агент.

При низком иммунном статусе велика вероятность развития вирусных инфекций, передающихся половым путем. Таковыми являются:
- вирус герпеса;
- уреаплазмы (промежуточные микроорганизмы между бактериями и вирусами)
- вирус папилломы человека;
- вирус иммунодефицита человека.
Данные возбудители ослабляют организм и создают благоприятную среду, в которой хорошо себя чувствуют бактерии и грибы, при этом активно размножаясь.
Обострение хронической инфекции может вызвать:
- прерывание беременности;
- гормональные нарушения;
- повреждения шейки матки в процессе родов;
- установка ВМС;
- диагностические осмотры и микроповреждения эпителия;
- рубцы на шейке матки.
При сочетании нескольких факторов – инфекция, механические повреждения, низкий иммунитет – велика вероятность воспалительного процесса в шейке матки.
Признаки хронического цервицита

Высокоактивный цервицит проявляется следующими симптомами:
- гнойные выделения желто-зеленого цвета в больших количествах;
- наличие специфического запаха;
- дизурия – болезненное мочеиспускание;
- тянущие болевые ощущения в нижней части живота;
- наличие язвенных очагов на влагалищной части шейки матки;
- болезненный половой акт.
Хронический цервицит характеризуется:
- мутные слизистые выделения;
- слабые боли при половом акте;
- возможен зуд или чувство жжения во влагалище.
Симптомы хронического цервицита
При сильном иммунитете и при наличии инфекции цервицит может иметь бессимптомное течение. Симптомы обнаруживаются при случайном посещении женщиной врача – например – при профосмотре. Пациентка ни на что не жалуется и не чувствует проблемы. При неактивном цервиците причиной может быть наличие эрозии, кисты яичника в начальной стадии, дисплазии первой степени (CIN 1), при котором дистрофический процесс только начинается и не дает о себе знать.
В обязательном порядке женщине дается направление на цитограмму и общие анализы, чтобы определить возбудителя и установить степень поражения эпителия.
Умеренная или низкая степень активности хронического цервицита не является безопасным состоянием, так как медленно подтачивает силы и вызывает изменения на клеточном уровне, что может вызвать необратимые процессы в шейке матки без своевременного лечения.
Опасность хронического цервицита – в чем заключается
Венерический цервицит может спровоцировать заболевание перигепатит, в основном связанное с деятельностью хламидий или гонококков. В печени появляются капсулы со скоплением микробов, вызывающие спайки. Симптомом данной патологии являются боли в правом подреберье. В 9 случаях из 11 была обнаружена хламидийная инфекция в анамнезе или в активной форме.
При нелеченном цервиците воспалительный процесс может иметь восходящую тенденцию и поражать матку с придатками, что обычно приводит к образованию спаек в трубах и последующей внематочной беременности.
Иногда воспаляются протоки бартолиновых желез, что при запущенном процессе приводит к гнойному абсцессу и разложению железы.
Возникновение эрозии шейки матки на фоне длительного воспалительного процесса и гормональных нарушений.
При наличии ВПЧ риск магнилизации увеличивается в десятки раз. Начальным симптомом можно считать лейкоплакию, при которой изменяется эпителий шейки матки. Появляются белые бляшки, которые выделяются на фоне здоровой ткани в виде возвышения.
Хронической цервицит и беременность

Хронический цервицит может обостряться в период беременности из-за природного снижения иммунитета и большой нагрузки на организм. При низком социальном статусе женщины данное состояние провоцирует плохое недостаточное питание, которого не хватает на обеспечение потребностей женщины и ребенка. Организм запрограммирован на выживание плода, поэтому большая часть витаминов и минералов идет на формирование систем и органов ребенка. Женщине достается очень мало полезных веществ, что ослабляет ее организм. Инфекция получает шанс для размножения.
Лечение хронического цервицита
Схема лечения хронического цервицита зависит от вида инфекции, возраста пациентки, состояния иммунной системы, наличия сопутствующих заболеваний.
При вирусном поражении затраты на лечение несоизмеримо выше, так как необходимо употребление стимуляторов, иммуноглобулинов, витаминов. Вдобавок, необходимо строго следить за качеством и режимом питания.
Возраст женщины также играет роль. В период менопаузы может потребоваться дополнительная гормональная терапия и прием препаратов кальция для балансировки состояния организма. Лечение цервицита в период беременности осложняется тем, что многие препараты противопоказаны и нужно использовать гомеопатические свечи или таблетки с бактерицидными свойствами.
Для поднятия иммунитета можно пить БАД на растительной основе. Как вариант – Энтоцид – биологически активная добавка, которая приводит в порядок кишечник.
Все виды хронического и острого цервицита поддаются лечению антибиотиками широкого спектра действия, к примеру, Азимед (действующее вещество азитромицин). В дополнение назначаются противовоспалительные медикаментозные средства, которые вполне можно заменить отварами трав, имеющих аналогичные свойства: зверобой, шалфей, тысячелистник, душица, эхинацея.
Женщинам в период климакса можно посоветовать употреблять отвары трав, которые нормализуют гормональный фон, чем способствуют выздоровлению: боровая матка, красная щетка, льняное семя, шалфей, шишки хмеля, корень солодки, кунжутное семя. Рекомендуется включать в рацион абрикосы, которые богаты веществами, близкими по действию с эстрогеном. Сушеные плоды обладают теми же качествами, что и свежие.
Выводы
Лечение хронического цервицита низкой степени активности длительное и требует ответственного подхода со стороны женщины. Если она заинтересована в дальнейшем рождении детей, то стоит посвятить своему здоровью значительную часть времени.
Читайте также:


