Хламидиоз трихомониаз гонорея и другие
Бактерии интимной зоны
Инфекции, передающиеся половым путем, – явление достаточно распространенное, как и их сочетание. Как правило, мужчины обнаруживают у себя ЗППП и обращаются за медицинской помощью раньше, чем женщины. Болезни могут перейти в хроническую форму, а в дальнейшем повлиять на репродуктивную функцию.
Болезнь вызывается развитием в мочеиспускательном канале паразитического микроорганизма – гонококка. Инфекция поражает слизистую канала, вызывая ряд симптомов:
- нарушение мочеиспускания;
- появление болевых ощущений при попытке помочиться;
- частые позывы в туалет;
- появление густых выделений, имеющих желтовато-коричневый цвет и неприятный запах;
- формирование отека вокруг наружного отверстия канала мочеиспускания.
В прошлом веке гонорею называли триппером, под этим названием она и сегодня иногда встречается в специальной литературе. Особая опасность заключается в том, что заболевание может проходить бессимптомно в течение долгого времени, при этом способствуя развитию бесплодия.
Для лечения гонореи применяются антибиотики. Наиболее эффективна такая терапия на ранних стадиях заболевания: если недуг перешел в хронику, то избавиться от него уже сложнее.
Врач разрабатывает методику лечения, включающую два направления:
- укрепление иммунитета: прием витаминов, иммуномодуляторов, специальных препаратов;
- собственно устранение инфекции с помощью сильнодействующих антибиотиков, которые подбираются каждому пациенту индивидуально.
Еще одна проблема, связанная с данным заболеванием, заключается в том, что существуют разные виды возбудителя, в том числе и те, на которые не действуют антибиотики. Тогда врач подбирает отдельную, комбинированную терапию, включающую несколько препаратов. После окончания курса обязательно проводится повторная диагностика, которая должна подтвердить эффективность применяемых методов.
Трихомониаз образуется из-за простейших – влагалищной трихомонады, которая поражает влагалище у женщин и мочеиспускательный канал вместе с предстательной железой у мужчин. Самый распространенный способ заражения – половой, возможен и бытовой, но его вероятность очень мала и регистрируется патология крайне редко.

Инкубационный период трихомониаза составляет немногим больше недели, затем появляются явные признаки заболевания:
- боль во время мочеиспускания и в процессе полового акта;
- у мужчин чешется головка полового органа при мочеиспускании;
- появляются выделения из влагалища и уретры, обладающие характерным неприятным запахом;
- возможно появление прожилок крови в сперме.
Без терапии заболевание через месяц переходит в форму хроники, что грозит развитием бесплодия, хронического везикулита и простатита.
Лечение трихомониаза проводят комплексно или индивидуально. Первоначально назначаются противотрихомонадные препараты. При остром трихомониазе это метронидазол, который принимается по 2 грамма однократно или по 500 мг два раза в день. Курс составляет около недели.
Средство может выпускаться под другими коммерческими названиями:
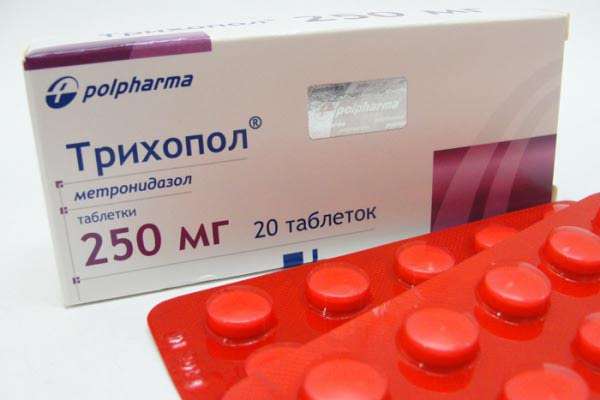
Местное лечение в данном случае малоэффективно.
При развитии хронической формы применяют комбинированные методы, включающие дополнительно иммуностимулирующие препараты, физиопроцедуры, противомикробную терапию, общеукрепляющие препараты и иное.
Данное заболевание вызывается группой организмов, занимающих промежуточное положение между бактериальной и вирусной формами, – хламидиями. Возбудитель поражает мочеполовую систему человека и, развиваясь в течение 1 – 3 недель, проявляется в виде симптомов:
- появление по утрам необычных выделений из мочеиспускательного канала;
- слабость;
- небольшое повышение температуры тела;
- зуд и боль в процессе мочеиспускания;
- боль внизу живота у женщин;
- кровотечение между менструациями.

Как и предыдущие заболевания, хламидиоз может развиваться без выраженных симптомов, что затрудняет его своевременное диагностирование и начало лечения. При длительном развитии хламидиоз может распространиться дальше и привести к возникновению:
- хронического воспаления мочеиспускательного канала;
- у женщин – воспалительные процессы в матке и придатках и, как следствие, бесплодие;
- синдром Рейтера, при котором происходит поражение других систем организма, в том числе суставов, кожи, глаз и внутренних органов, приводящих к развитию их патологий.
Диагностика заболевания довольно сложная, наибольший процент точности дает методика полимеразной цепной реакции, которая и применяется в медицинских учреждениях.
Препараты для лечения хламидиоза зависят от тяжести протекания заболевания. При остром несложном течении назначают прием внутрь азитромицина по 1 грамму однократно или доксициклина по 100 мг дважды в день на протяжении недели.
Азитромицин в аптеках может продаваться под маркой:
Помимо доксициклина, лечить хламидиоз можно препаратами-аналогами:
При хроническом развитии заболевании антибиотикотерапия дополняется иммунотерапией, физиопроцедурами и другими методами.
Данная группа заболеваний редко поражает человека в одиночку, чаще всего ИППП встречаются в сочетании: гонорея с трихомониазом или гонорея с хламидиозом. При этом симптоматика может значительно отличаться, соответственно, отличается и методика лечения.

Гонорея и трихомониаз представляют интересную форму существования, при которой трихомонады могут поглощать гонококки, но не переваривают их. Последние сохраняют способность размножаться и дальше развиваться, в результате чего формируется малосимптомное, но довольно опасное заболевание.
Лекарствами для одновременного лечения обоих заболеваний являются:
- Цефтриаксон по 250 мг, вводимых внутримышечно в комбинации с 1000 мг Метронидазола, принимаемого в два приема в течение дня на протяжении недели.
- Вместо Метронидазола может выступать Тинидазол по 2 грамма внутрь или Орнидазол в той же дозе, делимой на 4 части в течение дня.
- В случае хронического развития обоих заболеваний изначально применяют внутримышечную инъекцию Солкотриховака по полмиллилитра через две недели, а затем Метронидазол с противогонорейными препаратами.
- В качестве местного средства используют Метронидазол в виде вагинальных шариков или вагинальные таблетки Орнидазол.
Передача одновременно двух заболеваний, гонореи и хламидиоза, обычно способствует более длительному инкубационному периоду и росту последствий, наносимых каждым из паразитов. По своему течению инфекция похожа на острый уретрит или эндоцервицит, параллельно у мужчин развиваются простатит и эпидидимит, а у женщин – хронические воспалительные заболевания в тазовых органах, что в конечном итоге приводит к бесплодию.
Обнаружить сочетание обоих инфекций сложно, поскольку одни из них – паразиты внутри клеток, а другие – снаружи, поэтому иногда врач, имея подозрение на сочетание этих инфекций, назначает их одновременное лечение.
Терапия гонорейно-хламидийной инфекции включает праименение одной из комбинаций:
- Цефтриаксон по 250 мг внутримышечно однократно в сочетании с таблетками Доксициклина по 100 мг дважды в сутки в течение недели.
- Цефтриаксон по 250 мг внутримышечно однократно вместе с Азитромицином внутрь по 1 грамму однократно.
- Цефтриаксон по 250 мг внутримышечно однократно вместе с Эритромицином по 0,5 грамм четырежды в день курсом 10 суток.
- Ципрофлоксацин внутрь по 0,5 грамма в день на протяжении 10 суток.
- Офлоксацин внутрь по 0,8 грамма в сутки в течение 1 – 2 недель.
Если в конце мочеиспускания появляются болевые ощущения, значит, инфекция постепенно распространилась по мочевым каналам выше, вызывая осложнения. Подобная ситуация требует отдельного лечения.
Сочетание хламидиоза и трихомоноза – вполне распространенное явление, поскольку данные микроорганизмы способны жить в симбиозе. В таких случаях врачи назначают параллельный прием антибиотиков, уничтожающих трихомонад, и противопротозойных препаратов для устранения хламидий.
Профилактика
Профилактические мероприятия для всех трех заболеваний, гонореи, трихомониаза и хламидиоза, одинаковые. Это ряд процедур:
- Использование презервативов во время полового акта.
- Поддержание отношений с одним половым партнером.
- В случае заражения проходить курс лечения совместно обоим партнерам.
- Регулярно посещать гинеколога и уролога.
- Следить за состоянием половых органов, обращая внимание на необычные выделения.
При соблюдении этих правил риск заражения снижается до минимума.
По статистике ВОЗ, при половых контактах передается около 30 видов различных бактерий и вирусов, однако только 8 из них способны вызывать заболевания, передаваемые половым путем (ЗППП). Из этих восьми четыре являются вирусами и относятся к неизлечимым патологиям. Остальные четыре вызываются бактериями – это сифилис, гонорея (триппер), трихомониаз и хламидиоз.
Особенности смешанных ЗППП
Несмотря на то что все эти инфекции вызываются разными видами бактерий, довольно часто они являются сопряженными. То есть на фоне одной патологии возникает другая. Особенно часто другими инфекциями сопровождается трихомониаз. Дело в том, что трихомонада обладает уникальным свойством – она способна переносить внутри себя другие вирусы и бактерии.
По статистике, трихомониаз в чистом виде встречается только в 10–30% случаев. В остальных ситуациях он диагностируется как смешанная инфекция. При этом с гонореей трихомонада сочетается в 29,1%, а с хламидией в 18,2% случаев.
Помимо такого сродства между собой, объединяет эти патологии и основной путь передачи. Все три инфекции в основном передаются половым путем, причем при любом виде секса, в том числе и при оральном или анальном. Очень редко бактерии могут передаваться чрез предметы личной гигиены, например, через влажные полотенца или же от матери ребенку во время родов.
Заболевание вызывается микроорганизмом под названием гонококк или Neisseria gonorrhoea. Встречается в трех формах:
- Острой, при которой с момента заражения прошло не более двух месяцев и которая проявляется ярко выраженными симптомами: обильными выделениями, жжением, отеком слизистой и болями при мочеиспускании.
- Хронической, протекающей дольше двух месяцев и проявляющейся так же как и острая форма, но только не так сильно и ярко.
- Скрытой, при которой симптомы или отсутствуют полностью или же маскируются под другое заболевание, например, хламидиоз.
Поражать гонорея может не только половые органы, но и прямую кишку, горло, глаза и суставы. Наиболее опасной является диссеминированная форма гонореи, при которой бактерия попадает в кровь и может вызвать сепсис.
В виде смешанной инфекции обычно встречается гонорея и трихомониаз. Сочетание гонореи и хламидиоза диагностируются реже.
При этом трихомонада поглощает гонококк и тем самым не дает бактерии погибнуть, защищая его от воздействия антибиотиков и иммунитета. Внутри бактерии гонококк размножается и проникает в органы и ткани намного глубже.
Инфекционная патология, которую вызывает простейший одноклеточный организм. Всего ученым известно около 50 видов этого микроорганизма, однако большинство из них обитают во влажной почве, водоемах, организмах животных и никакой угрозы не представляют.
В организме человека встречается всего три вида трихомонад: ротовая, кишечная и вагинальная. Именно последний вид, который еще называют Trichomonas vaginalis и провоцирует развитие заболевания. Как и гонорея, трихомониаз может встречаться в острой, хронической форме или же просто в форме носительства. У трихомонад есть особенности, которые отличают их от других микроорганизмов:
- Благодаря жгутикам они обладают высокой подвижностью и способны проникать глубоко в эпителиальные клетки.
- При необходимости способны эти жгутики отбрасывать и маскироваться под другие клетки, например, под лейкоциты и таким образом обманывать иммунную систему.
- Обладают высокой способностью к размножению, из одной клетки может образоваться от 8 до 24 новых организмов.
- Повреждают слизистую органов, в которых обитают, делая её более восприимчивой к другим инфекциям и воспалению.
Но главной особенностью трихомонады является её способность поглощать другие вирусы или бактерии, в том числе и патогенные. При этом они не погибают, а продолжают существовать и размножаться внутри клетки.

Эту патологию вызывают бактерии рода хламидия трахоматис (Chlamydia trachomatis). Всего на сегодняшний день открыто 15 видов бактерий. Часть из них провоцируют развитие заболеваний под названием венерическая лимфогранулема и трахома. Остальные вызывают воспаление органов урогенитального тракта, которые объединяют под общим названием – хламидиоз.
Наибольшее сродство хламидия имеет к цилиндрическому эпителию, который выстилает половые органы, а также стенки прямой кишки, заднюю стенку глотки и глаз. Разрушая эпителий, бактерия получает питательные вещества для своего роста, а выделяемые ею токсины и провоцируют развитие воспаления.
Главная особенность хламидий – способность изменять свою форму и проникать внутрь клетки. Это свойство помогает бактерии выживать, прятаться от иммунитета и спокойно размножаться. Часто встречается сочетание хламидии с трихомонадой.
Ученые из Национального института изучения рака в США выяснили, что присутствие в анализах хламидиоз трахоматис удваивает риск развития рака яичников.
Опасность сочетанных ЗППП
В отличие от вторичных инфекций, которые возникают одна за другой, при смешанной патологии воспаление вызывают сразу несколько микроорганизмов. Именно поэтому такие инфекции не имеют характерных для кого-то одного возбудителя признаков. Однако это не единственная особенность. Для смешанных инфекций, таких как сочетание гонореи, трихомониаза и хламидиоза, характерно:
- Большая длительность заболевания, которая увеличивается из-за того, что иммунитет вынужден бороться сразу с несколькими возбудителями. При этом они могут скрываться как от иммунной защиты, так и от воздействия антибиотиков, как, например, происходит при гонорее, совмещенной с трихомониазом.
- Тяжесть заболевания, которая также усиливается из-за того, что часть возбудителей способна проникать более глубоко в органы и ткани и как бы прокладывать дорогу остальным бактериям.
- Сложность диагностики, связанная с тем, что симптомы тоже имеют смешанный, свойственный сразу нескольким патологиям характер и часто бывают невыраженными.
Общая схема лечения

Смешанная инфекция, такая как гонорея, трихомониаз и хламидиоз требует особых схем лечения, в основе которых лежит сразу несколько антибактериальных препаратов. Обычно врачи прописывают Метронидазол или Тинидазол, эффективные в отношении трихомонад, который, в зависимости от вида второго возбудителя, дополняют:
- Офлоксацином или Левофлоксацином, антибиотиком из группы фторхинолонов II поколения, который действует на возбудителей гонореи (триппера) и при хламидиозе трахоматис.
- Макролиды, например, Азитромицин и Джозамицин, которые разрешены для применения у беременных женщин. Эта группа также эффективна при лечении одновременно гонореи, трихомониаза и хламидиоза.
- Доксициклином – препаратом ряда тетрациклина, который применяют в лечении трихомониаза сопряженного только с хламидиозом трахоматис.
- Ципрофлоксацином или цефтриаксоном, которые эффективны при лечении трихомониаза в сочетании с гонореей.
При неэффективности Метронидазола, врач может назначить более сильные по действию Орнидазол или Секнидазол. Помимо этого, схема лечения может включать:
- Иммунные препараты, такие как Полиоксидоний или Генферон.
- Препараты-ферменты, которые одновременно повышают биодоступность антибиотиков и препятствуют образованию рубцов или спаек на поврежденной слизистой. Обычно с этой целью используют Трипсин или Террилитин.
- Препараты для нормализации микрофлоры и комплексные витамины, например, такие как Бион-3.
- Гепатопротекторы, такие как Эссенциале или же Гептрал, которые защищают печень от повышенной нагрузки.
Лекарственные средства для лечения ЗППП, особенно в случае нескольких инфекций, подбираются врачом индивидуально. Лечение всегда назначается обоим партнерам.
Особенности терапии
Общая схема лечения и у мужчин, и у женщин в своей основе примерно одинакова. Она всегда будет включать минимум два препарата с различным спектром действия. Обычно это Метронидазол и еще один антибиотик. Однако небольшие отличия в случае с дополнительными лекарственными средствами и методами терапии все же существуют.
Связано это в основном с тем, что у женщин смешанные инфекции чаще имеют скрытую симптоматику, быстро переходят в хроническую форму и требуют более продолжительных курсов приема лекарственных средств. Помимо этого, свои особенности есть и при лечении женщин во время ожидания малыша.
Лечение, как правило, проводится амбулаторно. В стационар пациентку могут поместить только в случае состояний, требующих хирургического вмешательства, при угрозе прерывания беременности, при неэффективности пероральных препаратов или же при невозможности выполнять все требования врача.
Параллельно врач может назначить:
- Вагинальные свечи с антибактериальным действием, такие как Макмирор или Тержинан.
- Нифурател – препарат, относящийся к производным нитрофурана и обладающий противомикробным действием. Обычно назначается в том случае, когда вместе с инфекцией необходимо лечить кандидоз или бактериальный вагиноз.
- Комплексные антибиотики, такие как Цифран СТ, эффективный в случае возникновения цистита или уретрита.
- Антисептики для местного применения, которые помогают уменьшить воспаление и раздражение. В основном это Мирамистин и Гексикон.
В некоторых случаях при тяжелом течении заболевания для избавления от трихомонад может использоваться вакцина Солкотриховак, которая также назначается определенным курсом.
Метронидазол, Тинидазол, Секнидазол и Орнидазол несовместимы с алкоголем! Одновременный их прием может вызвать серьезные аллергические реакции и поражение печени.
При беременности Метронидазол, как и другие препараты этого ряда, можно использовать начиная с третьего месяца. До этого времени врачи обычно назначают альтернативный препарат – Клотримазол. Что же касается антибиотиков, то препаратом выбора в этом случае является Джозамицин.
Благодаря особенностям анатомического строения, точнее, более узкой и длинной уретре, половые инфекции у мужчин реже проникают вглубь и обычно проявляют себя более ярко. Но свои особенности терапии есть и у сильного пола.
Общая схема лечения может дополняться:
- Промыванием мочеиспускательного канала антисептическими растворами. Обычно для этой цели используется Хлоргексидин, раствор нитрата серебра или же Протаргол.
- Применение физиотерапевтических процедур, таких как лазерная или квантовая терапия.
После прохождения курса лечения врач назначает контрольный анализ, который нужно сдать обоим партнерам. Первый назначается сразу после завершения курса антибиотиков и повторный после окончания полного лечения. Женщинам дополнительный анализ может назначаться в течение трех последующих менструальных циклов.
Конечно, гонорея, хламидиоз и трихомониаз являются довольно серьезными инфекциями. Но при своевременном обращении к врачу и правильной терапии от них вполне возможно вылечиться без осложнений.
Этиология
Возбудителем являются дрожжеподобные грибы Candida (условно-патогенные микроорганизмы), род которых насчитывает более 150 видов, среди них наиболее часто встречается Candida albicans . Клетки гриба крупные, овальной формы, размером от 1,5 до 10 мкм, имеют шестислойную клеточную стенку, цитоплазматическую мембрану, цитоплазму с розетками гликогена и большим количеством рибосом, центральную и несколько мелких вакуолей, митохондрии, крупное ядро, ограниченное мембраной. Благоприятная среда для роста грибов Candida – рН 6,0-6,5, однако они могут длительно находиться в кислых средах (рН 2,5-3,0), хотя при этом их развитие несколько замедляется. Патогенез
Возникновению и развитию кандидоза может способствовать ряд неблагоприятных факторов
экзогенные:
• температурные условия, способствующие повышенному потоотделению, мацерации кожных покровов;
эндогенные:
• болезни обмена веществ (дисбактериоз, колиты, ожирение, сахарный диабет и др.);
заболевания системы крови;
Эпидемиология
П о данным литературы, кандидозные поражения составляют около 40% в структуре инфекционной патологии нижнего отдела мочеполовых органов. В последние годы наблюдается возрастание заболеваемости урогенитальным кандидозом среди женщин всех стран мира, что представляет большую опасность для их здоровья, повышает частоту осложнений при беременности, родах и неблагоприятно отражается на плоде.
Выделяют следующие пути заражения :
Клиника
Кандидозная инфекция отличается многообразием клинических форм: от проявлений на слизистых оболочках и кожных покровах до генерализованных форм. Инкубационный период длится в среднем от 10 до 20 дней, но может колебаться от 4 дней до 2 месяцев.
Кандидоз слизистой оболочки щек, неба, языка, миндалин . На слизистых оболочках появляются белесоватый творожистый налет, крошковатая пленка, при снятии которой отмечается розовая эрозированная поверхность.
Кандидоз углов рта ( заеда ). В углах рта возникают эрозии, гиперемия, мацерация, белый налет. Чаще болеют дети, лица пожилого возраста.
Кандидозный хейлит . На губах появляются гиперемия, белый точечный налет, сухие чешуйки. Пациентов беспокоит чувство жжения.
Кандидоз складок кожи (паховых, межпальцевых и др.). Отмечаются красно-синюшная окраска пораженных участков кожи, мацерация, мокнутие , четкие границы поражения.
Кандидозные онихии , паронихии. Наблюдаются гиперемия, инфильтрация, отек валиков ногтя, отсутствие ногтевой кожицы ( эпонихиум ). При надавливании на ногтевую пластинку из-под ногтя выделяется капелька гноя. Ногти становятся коричневыми, бугристыми, имеют неодинаковую толщину, иногда отслаиваются.
Кандидомикиды ( левуриды – от франц. levure – дрожжи). Вторичные аллергические высыпания (эритематозно-сквамозные, буллезные, уртикарные и др.). При назначении адекватной терапии они быстро исчезают.
Выделяют следующие клинические формы урогенитального кандидоза:
Баланопостит . Наблюдается у больных сахарным диабетом. Возникновению баланопостита способствуют удлиненная крайняя плоть, врожденный фимоз, которые создают благоприятные условия для скопления и разложения смегмы в препуциальном мешке. Развивается мацерация рогового слоя эпидермиса, что является благоприятным фактором для размножения грибов. Практически не встречается у мужчин с обрезанной крайней плотью. Пациенты предъявляют жалобы на умеренный зуд, жжение. При объективном исследовании отмечаются гиперемия, отек, инфильтрация кожи, папулы, везикулы, пустулы, мацерация рогового слоя, явления экссудации, серовато-белый налет, при удалении которого обнажаются красные поверхностные эрозии или язвы. Может наблюдаться рецидивирующее течение, связанное с постоянной реинфекцией или наличием общих заболеваний (иммунодефицит, сахарный диабет и др.). При хроническом течении по краю препуциального мешка образуются трещины с последующим рубцеванием. Постепенно развивается стойкий фимоз. На поверхности эрозий и язв возможно появление веррукозных разрастаний, вегетаций с последующим развитием карциномы полового члена. Без лечения могут возникать другие осложнения ( гангренизация , рожа , лимфангоит, лимфаденит).
Уретрит. Согласно наблюдениям ряда авторов, микотический уретрит, возникающий при генитальных или орально-генитальных контактах, практически всегда имеет кандидозную этиологию. Выделяют острые, подострые и торпидные формы. Однако преобладают уретриты с бессимптомным, торпидным течением. Вначале пациенты ощущают легкий зуд, жжение в уретре. Затем могут появляться обильные гнойные выделения (обычно скудные, слизистые), нередко белесоватые, с крошковатыми комками. Уретриту предшествует или сопутствует кандидозный баланопостит .
Эпидидимит. Начинается подостро. При пальпации придаток яичка болезненный, плотный, нередко с бугристой поверхностью. Не исключена возможность развития эпидидимита в результате активации грибов, сапрофитирующих в мочеиспускательном канале (подавление нормальной микрофлоры антибиотиками при лечении уретритов другой этиологии).
Простатит. Развивается постепенно, без субъективных ощущений и выраженных острых воспалительных расстройств. Диагностируется случайно при профилактических осмотрах. Течение длительное, хроническое. Может быть не только осложнением кандидозного уретрита, но также возникать в результате дисбактериоза, активации сапрофитирующих грибов у пациентов с простатоуретритом другой этиологии.
Цистит. По клиническим признакам не отличается от циститов другой
этиологии .П ротекаетостро с выраженными дизурическими явлениями или хронически. При цистоскопии слизистая оболочка мочевого пузыря гиперемирована, слегка отечна, с беловатым налетом. Нередко возникает без предшествующего уретрита.
Кандидоз мочеполовых органов у женщин. В основном встречаются рецидивирующие формы заболевания, при которых источником реинфекции и резервуаром инфекции влагалища является желудочно-кишечный тракт (при выявлении грибов во влагалище они обнаруживаются и в фекалиях). При этом следует отметить идентичность вагинальных и кишечных штаммов, что необходимо учитывать при назначении соответствующей комплексной терапии таким пациенткам.
Вульвит , вестибулит . Поражаются большие и малые половые губы, клитор, преддверие влагалища, то есть кожные покровы и слизистые оболочки наружных половых органов. При остром и подостром течении заболевания отмечаются зуд, жжение. Характерно обострение зуда в предменструальный период и ослабление или исчезновение его в менструальную ( постменструальную ) фазу цикла. При объективном исследовании выявляются гиперемия с синюшным оттенком, отечность, разрыхленность , зернистость слизистых оболочек, мелкие везикулы, эрозии с полицикличными краями и белым крошковатым налетом на поверхности. При хроническом процессе больные предъявляют жалобы на постоянный зуд умеренной интенсивности, который усиливается перед менструацией и затихает после ее окончания. При осмотре слизистые оболочки застойно гиперемированы, инфильтрированы. Отмечаются лихенификация , сухость, белесоватость поверхности больших и малых половых губ, эрозии, ссадины, трещины.
Уретрит . Характеризуется дизурическими расстройствами, болезненностью, жжением, резью при мочеиспускании, учащенными позывами. При клиническом осмотре выявляются гиперемия, отечность губок уретры, крошковатый налет белого или серого цвета, густые выделения с творожистыми комками.
Вагинит. При остром и подостром течении отмечаются диффузная гиперемия, отечность, сухость, утолщение складок, обильный крошковатый налет, ярко-красного цвета эрозии, сметанообразные выделения с творожистыми комками и пленками. При хроническом процессе слизистые оболочки застойно гиперемированы, пастозны, с белым налетом. Выделения скудные, сливкообразные , творожистые. Чаще наблюдается асимптомное течение заболевания, при котором слизистые оболочки имеют нормальную или синюшную окраску. Определяются петехии, геморрагии, незначительные белесоватые или полупрозрачные выделения.
Эндоцервицит . Как самостоятельное заболевание не встречается. Выявляется у женщин с пониженной функцией яичников. Прозрачная слизистая пробка отсутствует, а в канале шейки матки определяются белые крошковатые комки или белое, густое, слизистое отделяемое. При малосимптомном течении обнаруживается свисающая слизистая пленка, скудное , мутное, слизистое отделяемое. Может образовываться эрозия шейки матки.
Цистит. В остром и подостром периодах больных беспокоят постоянные тупые боли в нижней части живота, болезненность при мочеиспускании, ложные позывы. Моча мутная, с мелкими комками. При хроническом течении симптомы выражены незначительно.
Диагностика
Н е представляет больших трудностей. При постановке диагноза наряду с клиническими симптомами заболевания ведущую роль играют микробиологические методы исследования, точность которых достигает 95%.
Методика взятия материала. Необходимо соблюдать правила асептики. У мужчин отделяемое из уретры берут желобоватым зондом. У женщин после обнажения шейки матки забор выделений осуществляют стерильным тампоном с задней и боковых стенок влагалища и помещают в стерильную пробирку, затем вагинальное отделяемое наносят на предметное стекло для микроскопии.
Микроскопическое исследование. Окраска по методу Грама .
1. Культуральное исследование. Дает возможность определить родовую и видовую принадлежность грибов, их чувствительность к антифунгальным препаратам и сопутствующую бактериальную флору. Посев вагинального содержимого производят на среду Сабуро и 5% кровяной агар для выделения грибов и сопутствующих факультативно-анаэробных бактерий. Через 24-48-72 ч инкубации при температуре +37 o С проводят оценку роста колоний.
2. Методы экспресс-диагностики . Позволяют за короткое время и с высокой точностью выявить наличие гриба в патогенном материале. В стерильную пробирку со средой помещают исследуемый материал. Рост учитывается через 24 ч выдержки в термостате при температуре +37 o С или через трое суток при комнатной температуре. Рост колоний с коричневым пигментом указывает на наличие грибов рода Candida .
3. Серологическая диагностика. Имеет диагностическое значение при висцеральных формах поражения, когда при выраженной клинической картине специфических признаков кандидоза не наблюдается. Реакция связывания комплемента является основной и, как правило, положительная с дрожжевыми антигенами в небольшом титре (1:10, 1:16).
Лечение
Терапия кандидоза должна быть индивидуализированной, учитывать общее соматическое состояние больных, особенности клинических проявлений заболевания и включать следующие положения: устранение факторов, способствующих развитию болезни; проведение санитарно-гигиенических мероприятий; диету с ограничением углеводов, богатую белками, витаминами. Комплексная терапия должна включать противокандидозные препараты, витаминотерапию, общеукрепляющие, десенсибилизирующие и антигистаминные средства. Как правило, общую терапию рекомендуется комбинировать с местным лечением. Несмотря на существующие современные препараты, лечение кандидоза остается довольно проблематичным, а неудачи проведенной терапии достигают 20-40%. До и во время лечения противогрибковыми препаратами необходимы лабораторные исследования: морфология крови; определение уровня печеночных трансаминаз , щелочных фосфатаз, билирубина, альбумина; тест на беременность.
Общее лечение
К неспецифической гипосенсибилизирующей терапии относятся препараты кальция:
10% раствор хлорида кальция внутривенно по 10 мл, на курс 10-12 введений; 10% раствор глюконата кальция внутримышечно по 10 мл, на курс 10-15 введений; 30% раствор гипосульфита натрия внутривенно по 10 мл, на курс 10-12 введений. Детям и лицам пожилого возраста предпочтительно назначать пе р- оральный прием: 10% раствор глюконата кальция по 1-2 столовые ложки 2-3 раза в день; 30% раствор тиосульфата натрия по 1 столовой ложке 3 раза в сутки; глицерофосфат кальция по 0,5 г 3 раза в день и др.
Применяется аутогемотерапия – введение подкожно вокруг пупка 1 раз в 3 дня 3-5-7-10-7-5-3 мл аутокрови больного ( аутокровь может оказывать также специфическое гипосенсибилизирующее действие, поскольку в ней находятся небольшие количества аллергена); инъекции цитратной или гемолизированной крови (3-5-7-10 мл через 2-3 дня, на курс 7-8 инъекций).
• Антигистаминные средства. По механизму действия различают следующие противоаллергические средства: стабилизаторы мембран тучных клеток, монокомпонентные препараты ( кетотифен ); блокаторы гистаминовых рецепторов, монокомпонентные средства ( акривастин , астемизол , диметинден , клемастин , левокабастин , лоратадин , прометазин , терфенадин , хлоропирамин , цетиризин ); комбинированные препараты ( лоратадин /псевдоэфедрин); блокаторы гистаминовых рецепторов с антисеротониновой активностью ( ципрогептадин ). Выделяют три поколения антигистаминных средств: первое – седативные ( фенирамин , клемастин , хлорфенирамин , ципрогептадин , прометазин , гидроксизин ); второе – неседативные (слегка седативные препараты): терфенадин , астемизол , лоратадин , цетиризин ; третье – активные метаболиты неседативных антигистаминных препаратов ( фексофенадин ). Назначают внутрь после еды в течение 10-14 дней.
• Витамины. Поливитаминные препараты назначают для приема в течение 1 мес.
Витамин С (кислота аскорбиновая) содержится в продуктах растительного (апельсины, лимоны, яблоки, черная смородина, шиповник, капуста, картофель, хрен) и животного (печень) происхождения. Оказывает противовоспалительное, дезинтоксикационное , гипосенсибилизирующее и антигиалуронидазное действие. Назначают по 0,1-0,2 г 3-4 раза в день (1-1,5 мес ).
Витамин В 2 (рибофлавин) содержится в мясе, рыбе, печени, горохе, твороге, сыре, дрожжах и яичном белке. Особенно показано его назначение при дрожжевых поражениях кожи, длительном использовании антибиотиков широкого спектра действия для профилактики осложнений. Применяют внутрь после еды по 0,005-0,01 г 3 раза в сутки на протяжении 1-1,5 мес или внутримышечно (подкожно) – рибофлавина мононуклеотида 1% раствор по 1 мл 1 раз в сутки, 10-15 дней.
Витамин РР (кислота никотиновая, витамин В3) содержится в мясе, печени, рыбе, молоке, дрожжах, фасоли, зеленом горошке, овощах, фруктах, гречневой, овсяной и ячневой крупах. Назначают взрослым внутрь по 0,05-0,1 г 2-4 раза в день в течение 3-5 нед или внутримышечно по 1 мл 1% раствора 1 раз в сутки, 10-15 дней.
Витамин В 6 (пиридоксина гидрохлорид) содержится в растениях, органах животных (печень, сердце, почки), неочищенных зернах злаковых культур, овощах, мясе, рыбе, молоке. Назначают взрослым по 0,05-0,1 г в сутки 1-2 раза в день на протяжении 1-2 мес или внутримышечно – пиридоксина 5% раствор по 1 мл 1 раз в сутки в течение 10-20 дней.
Кандидоз слизистой оболочки щек, неба, языка, миндалин. Назначают 5-6 раз в сутки полоскания полости рта растворами (0,25-0,5% раствор нитрата серебра, 10-20% раствор тетрабората натрия в глицерине, 2-3% раствор соды, 1% раствор цитраля – 25-35 капель на 1/2 стакана воды), смазывание полости рта 2% раствором анилиновых красителей, аппликации противогрибковыми мазями. Применяют фунгицидные кремы (мази), которые наносят на очаги поражения 2 раза в день. После регресса и исчезновения патогенного гриба рекомендуется продолжать полоскание полости рта 1-2 раза в неделю в течение 2-3 мес противокандидозными средствами (2-3% раствор тетрабората натрия, 0,25% раствор нитрата серебра, 0,25% раствор сульфата меди и сульфата цинка и др.).
Профилактика заключается в санации полости рта, рациональном протезировании, нормализации режима питания, санитарно-просветительной работе.
Кандидоз углов рта ( заеда ). При острых воспалительных явлениях назначают примочки с отваром чая, ромашки; смазывание 2% водными растворами анилиновых красителей; противогрибковыми мазями (кремами).
Кандидозный хейлит . При острых воспалительных процессах назначают примочки с отваром чая, ромашки; смазывание противогрибковыми мазями (кремами).
Кандидоз складок кожи. При острых воспалительных явлениях назначают примочки с раствором 2% танина, 0,5% нитрата серебра, 2-3% натрия тетрабората , смазывание растворами 2% анилиновых красителей, 10-20% натрия тетрабората , Люголя , 5-10% натрия гидрокарбоната, 0,5% сульфата меди и сульфата цинка, противогрибковыми мазями (кремами).
Кандидозные онихии , паронихии. При острых воспалительных процессах назначают ванночки 1 раз в сутки в течение 15-20 мин с раствором калия перманганата в разведении 1:10 000 (37-38 оС ), или с отваром дубовой коры (20 г на 3-4 л воды), или с отваром ромашки (10 г на 3-4 л воды). На очаги поражения накладывают примочки с раствором 0,25-0,5% нитрата серебра, 2% резорцина, 2% танина, калия перманганата 1:6000-1:8000 и др. После стихания острых воспалительных явлений для обработки пораженной кожи назначают 1-2% растворы анилиновых красителей, фукорцин , антимикотические мази (кремы) – смазывают очаги поражения 1-2 раза в сутки в течение 2-3 нед . При лечении онихомикозов на стопы рекомендуется мыльно-содовая ванночка, после которой проводят механическую чистку пораженных ногтевых пластинок и накладывают размягчающие мази, пластыри. После отторжения применяют антимикотические мази (кремы) 1-2 раза в сутки до отрастания новых ногтевых пластинок.
Кандидозный баланопостит . При острых воспалительных процессах рекомендуются примочки с растворами 2% танина или 2-3% натрия тетрабората . Смазывание очагов поражения противогрибковыми мазями (кремами) 2 раза в сутки в течение 2-3 нед . Промывания крайней плоти и головки полового члена дезинфицирующими растворами (3-5% борная кислота, 3-5% гидрокарбонат натрия, риванол 1:1000) 1 раз в день, 10 процедур.
Уретрит. Промывания уретры дезинфицирующими растворами (3-5% борная кислота, 3-5% гидрокарбонат натрия, риванол 1:1000) 1 раз в сутки ежедневно или через день, 10-15 процедур. Инстилляции (после мочеиспускания) – введение в уретру 1 раз в 2 дня дезинфицирующих растворов.
Кандидозный вульвовагинит . Промывание дезинфицирующими растворами (3-5% борная кислота, 3-5% натрия гидрокарбонат, риванол 1:1000) или 3% раствором перекиси водорода приводит к удалению пленок, прекращению выделений из влагалища. Спринцевание, ванночки с раствором Люголя , калия перманганата 1:5000-1:3000, нитрата серебра 1:2000, 0,1-0,25% растворами меди сульфата, 2% водными растворами анилиновых красителей, фунгицидными кремами (мазями) 2 раза в день. Смазывание очагов поражения фунгицидными кремами (мазями) 2 раза в день (2-3 нед ). Вагинальные таблетки (свечи) с противогрибковым действием – по 1 вагинальной таблетке (свече) 1 раз в сутки во влагалище или вагинальные тампоны с фунгицидными кремами (мазями), 10-20 дней.
Читайте также:


