Гонококковый уретрит и цервицит
Гонорея представляет собой инфекционное заболевание, обусловленное попаданием микроорганизмов – гонококков – на слизистые оболочки половых органов. У женщин гонорея может протекать как с присутствием всех классических признаков, так и малосимптомно либо бессимптомно. В последних случаях говорят о стертой форме болезни, которая возможна при неправильном использовании антибиотиков, сниженной работоспособности яичников, а также при образовании некоторых особых (латентных) форм возбудителя болезни.
Чаще всего гонорея у женщин, симптомы которой затрагивают органы, локализованные в нижних отделах половой системы, является самостоятельным заболеванием. Она не влечет за собой дальнейших патологических изменений во внутренних органах женщины, но способно доставить ей много неприятных ощущений. Помимо этого стоит заметить, что к гонококковой инфекции нередко примешивается и другая болезнетворная микрофлора (микоплазма, хламидии, грибки-кандиды).
Симптомы гонореи женских половых органов напрямую зависят от места, в котором протекает воспалительный процесс. Различают такие разновидности болезни, как гонококковый уретрит, парауретрит, вестибулит, бартолинит, цервицит и эндоцервицит.
При уретрите воспаление затрагивает слизистую мочеиспускательного канала, что дает о себе знать зудом, болью при мочеиспускании, а также частыми, порой ложными, позывами к акту мочеиспускания. Помимо этого, классическая форма уретрита нередко характеризуется небольшим количеством бесцветных выделений. При проведении уретроскопии (осмотра слизистой уретры с помощью специальных устройств, вводимых внутрь) можно четко увидеть инфильтративные изменения слизистой оболочки мочеиспускательного канала – ее отек, инфильтрацию. Проще говоря, слизистая отекает и приобретает воспаленный, припухший внешний вид – вот как проявляется гонорея у женщин.
Для вестибулита характерно воспаление органов, расположенных в преддверии влагалища, таких как влагалищная ямка, луковица, а также околоклиторальные половые железы. При этом осмотр позволяет выявить отечность преддверия влагалища и наличие в нем выделений гнойного характера. Присутствуют и другие характерные признаки воспалительного процесса – покраснение, местное повышение температуры тела, небольшая отечность.
При отсутствии необходимого лечения протоки воспаленных желез могут закупориваться, что приводит к образованию кист – растянутых участков протока – мешочков, наполненных мутноватым содержимым. Кисты чаще набухают по направлению ко влагалищу, и клинически проявляются в виде болезненного при нажатии уплотнения, а также отечностью и покраснением в области кисты. Порой в процесс могут быть вовлечены и окружающие ткани. Наиболее тяжело бартолинит протекает при сочетании гонококковой инфекции с присоединением хламидиозного заражения.
Эндоцервицит и цервицит – проявления гонореи у женщин, симптомы которых обусловлены воспалением канала, расположенного в шейке матки (цервикальный канал). При этом из отверстия канала наблюдается отделяемое слизисто-гнойного характера, а при осмотре врач выявляет отечность, покраснение и эрозии в районе нижнего отверстия цервикального канала. Нередко эндоцервицит протекает бессимптомно, но тем не менее при этом является наиболее часто встречающимся проявлением гонококковой инфекции.
Гонорея у женщин не является заболеванием, привязанным к какой либо определенной местности, и ее распространенность велика во всем мире. При этом риск инфицирования гораздо выше в возрасте до 25 лет, а также у женщин, ведущих беспорядочный образ половой жизни, не соблюдающих меры личной гигиены и не прибегающих к использованию барьерных контрацептивов. Отсутствие адекватного лечения данной болезни, бесконтрольный прием антибиотиков, самостоятельные попытки промывания половых органов растворами антисептиков могут повлечь за собой ряд малоприятных последствий. Теперь вы знаете, как проявляется гонорея у женщин, поэтому при обнаружении у себя первых признаков гонококковой инфекции необходимо обратиться к специалисту – дерматовенерологу, который после проведенного обследования назначит правильное и действенное лечение!
Уретрит – воспалительное заболевание, происходящее в мочеиспускательном канале. Такой канал, по-другому называется уретра. Принято считать, что данное заболевание встречается только у мужчин. Однако это не так, уретрит бывает и у женщин, но чуть реже. Чаще всего уретрит не имеет особо ярко выраженных симптомов, поэтому женщина в некоторых случаях даже не замечает воспаления, или принимает его за другие заболевания, типа цистита.
Цервицит – заболевание воспалительного характера, которое локализуется в шейке матки, а если быть точнее, то в цервикальном канале. При цервиците женщину мучают боли различной интенсивности, а также выделения из половых органов. При таком воспалении женщине тяжело вести половую жизнь. Когда шейка матки здорова, она выполняет защитную функцию от различных бактерий и заболеваний, но как только шейка матки воспаляется, то и происходит цервицит. При данном недуге матка становится более уязвимой для других заболеваний.
Уретрит и цервицит представляют собой воспалительный процесс. Если у женщины возник цервицит, то от него инфекция может перейти в мочеиспускательную систему. Тоже самое происходит и наоборот, если у женщины есть уретрит, то при отсутствии лечения инфекция может попасть во влагалище, вызвав при этом цервицит.
Практически любое заболевание способно перекинуться на соседние органы, это касается и данных воспалений. Для того, чтобы предотвратить переход одного заболевания в другое, необходимо вовремя вылечить имеющийся воспалительный процесс.
Причины
- Венерические заболевания. К таким относятся: ВИЧ, хламидиоз, гонорея, сифилис и другие.
- Заболевания воспалительного характера в половых органах женщины. К ним относятся: цервицит, эндометрит, эндоцервицит и т.д.
- Раздражение мочеиспускательного канала. Оно может быть вызвано ношением ненатурального и неудобного белья, плохая гигиена половых органов. К этому пункту также можно отнести применение некачественных средств для интимной гигиены.
- Повреждение слизистой мочеиспускательного канала из-за медицинских процедур. К ним относится, например, неправильное введение катетера.
- Занесение инфекции во время операционных вмешательств. Когда врачи используют недостаточно стерильные инструменты, то есть риск инфицирования.
- Половая близость с партнером, который не соблюдает личную гигиену.
- Переохлаждение организма.
- Хронические заболевания почек или мочевого пузыря.

Уретрит. Источник: pochkizdorov.ru
Причины возникновения цервицита:
- Сложные роды или некачественно выполненный аборт. При долгих родах, а также при выполнении аборта неквалифицированным врачом может возникнуть травмированные шейки матки. Из-за этого происходит воспаление, вследствие которого и начинается цервицит.
- Заболевания, передающиеся половым путем. К ним относят: хламидиоз, ВИЧ, микоплазмоз, гонорея и другие. Любое такое заболевание рано или поздно вызывает воспаление.
- Нарушение микрофлоры влагалища. Чаще всего оно происходит из-за приема серьезных лекарств или антибиотиков.
- Применение внутриматочной спирали.
- Изменение гормонального фона. Такое изменение может быть вызвано приемом неправильно подобранных оральных контрацептивов, а также при лечении гормонами.
- Использование некачественных презервативов. Недорогие презервативы делаются из плохого латекса, который способен не только раздражать слизистую влагалища, но и вызывать воспалительные заболевания, такие как, цервицит.
- Применение лучевой терапии при онкологических заболеваниях.
- Инфекционные воспаления мочевого пузыря, почек и мочеиспускательного канала.
Отсюда можно сделать вывод, что причины возникновения уретрита и цервицита лишь немного схожи.
Классификация
Уретрит у женщин может быть трех видов:
- Острый вид. Возбудителем такого типа уретрита являются бактерии, которые вызывают инфекционные половые заболевания. К ним относятся: уреаплазма, хламидия, микоплазма или трихомонада. При таком виде у женщины имеются желтоватые выделения. Они сопровождаются сильными болями и зудом, который сложно стерпеть. Боль становится сильнее при походе в туалет, поэтому женщина может спутать такой тип уретрита с циститом.
- Неспецифический тип. Такой вид вызывается такими бактериями, как стрептококки, аденовирусы, миненгококки и стафилококки. При данном типе присутствуют выделения из уретры, а также сильное жжение, которое увеличивается во время похода в туалет.
- Хронический. Данный вид является не долеченным острым или неспецифическим. Поэтому, его возбудитель может быть любым.
Классификация цервицита.
- Острая форма. Она отличается сильной симптоматикой. Острый цервицит может быть нескольких видов:
- Атрофический цервицит. Он возникает из-за запущенных половых инфекций, таких как: хламидиоз, уреаплазмоз, ВИЧ и кандидоз. При таком типе выделения имеют творожистый характер. Часто такой тип цервицита приводит к полному бесплодию.
- Гнойный цервицит. Его возбудителем является гонококки, трихимонады. Отличается от предыдущего тем, что у женщины возникают кровянистые выделения с примесью гноя.
- Хроническая форма. Такая форма возникает, если обычный острый цервицит не лечить. Обычно, он проходит не так заметно для женщин, как острый тип, однако, с какой-то периодичностью встречаются обострения, которые мешают женщине нормально жить.

Симптомы
К симптомам уретрита относятся:
- Покраснение наружных половых органов.
- Боль и жжение в мочеиспускательном канале. Этот симптом может быть различной интенсивности, в зависимости от типа воспаления. Боль усиливается во время похода в туалет. Часто этот симптом путают с циститом. Однако у двух этих заболеваний есть одна большая разница. При цистите мочевой пузырь не может весь опорожниться из-за воспаления, поэтому порции мочи будут маленькими, но частыми. При уретрите, количество выделяемой мочи будет таким же, как и до болезни. Мочевой пузырь при уретрите опорожняется полностью.
- Зуд, который усиливается при начале менструаций.
- Выделения из уретры, которые носят гнойный характер. Такие выделения могут быть различного оттенка, который зависит от классификации.
Симптоматика при хроническом уретрите схожа с той, что написана выше. Однако она не будет настолько ярко выраженной. Симптоматика цервицита будет немного отличаться от уретрита:
- Выделения разной интенсивности. Их интенсивность будет зависеть от типа цервицита. Такие выделения могут иметь сероватый или желтоватый оттенок, в особо сложных случаях, выделения становятся кровянистыми.
- Кровотечения. Они возникают между менструациями, и являются неожиданными, что доставляет женщине большой дискомфорт.
- Болезненность при половом акте.
- Боли снизу живота, которые отдают в поясницу.
- Нарушение мочеиспускание. Оно становится частым и неприятным.
Диагностика
При уретрите, в первую очередь, женщине необходимо сдать на анализ свою мочу. По ней можно выявить, кто или что является причиной заболевания, а также поможет выявить наиболее правильный тип лечения.
Для того, чтобы отпали другие варианты заболеваний сдается трехстаканная проба мочи. Если у женщины имеются выделения из уретры, то они тоже берутся на анализ. Если у врача есть дополнительные сомнения, он назначает уретроскопию. При данной процедуре проводится исследование со специальным оборудованием, которое вводится в мочевой канал. В редких случаях используют УЗИ.
При цервиците сначала женщина проходит осмотр и опрос. Уже по осмотру может быть видно, что шейка матки опухшая и имеет другой оттенок. Уже в такой момент врач может поставить предварительный диагноз, однако без более детального обследования, назвать диагноз точным нельзя.
Чтобы узнать, от чего возник цервицит, у женщины берется мазок и бакпосев. Благодаря бакпосеву, врач подбирает определенное лечение. После этого женщине необходимо пройти такую процедуру, как кольпоскопия. При ней врач сможет детально рассмотреть полость матки, а также более детально изучить поверхность шейки матки.
Лечение
Несмотря на то, что заболевания носят разный характер, лечение у них будет практически схожим. Рассмотрим варианты лечения:
- Прием антибиотиков. Такое лечение необходимо для того, чтобы уничтожить болезнетворные бактерии и вирусы. Антибиотики применяются аналогичные, что для первого, что и для второго заболевания.
- Лечение травами и растворами. После того, как возбудитель был уничтожен, необходимо снять воспаление. Это хорошо делать отварами трав и кореньев, а также использованием растворов антисептиков.
- Физиопроцедуры. Они способны снимать воспаление, а также быстрее восстанавливать слизистую уретры или цервикального канала.
- Соблюдение строгой диеты. Женщине придется отказаться от острого, соленого, копченого, так как такие продукты могут ухудшать слизистую шейки матки и мочеиспускательного канала.
Если и то и другое заболевание имеет не хроническую форму, то после такого эффективного лечения воспалительные процессы все должны уйти. Если уретрит невозможно вылечить хирургическим путем, то при лечении хронических форм цервицита такой способ иногда применяется.
При хроническом течении цервицита используют такой метод, как диатермокоагуляция или лазеротерапию. После такого вмешательства женщина сможет рожать, однако, риск возникновения осложнений или выкидышей будет гораздо выше, чем у здоровой женщины.
Профилактика
Рекомендуется соблюдать следующие меры профилактики:
- Своевременное посещение врачей. Даже если женщина еще не ощутила никаких симптомов, это не значит, что она здорова. Ей стоит хотя бы раз в полгода обследоваться у всех врачей, для того, чтобы своевременно выявить заболевания такие как, цервицит или уретрит и не допустить развитие хронических форм.
- Качественная гигиена. Женщине нужно каждый день тщательно подмываться, особенно в период менструации.
- Использование качественной контрацепции. Не стоит на таком деле экономить, ведь сэкономив раз на презервативах, можно потом полжизни отдавать на дорогостоящие лекарства.
- Избегание абортов и оперативных вмешательств мочеполовой системы.
- Избегание переохлаждения. В этом случае, необходимо одеваться всегда по погоде, не сидеть на холодном.
- Лечение инфекционных патологий, которые передаются половым путем.
Уретрит и цервицит – два заболевания, которые относятся к разным областям, но при этом такие похожие. Из-за того, что мочевыделительная система находится рядом с половыми органами, один недуг может может легко спровоцировать другой.
Уретрит — воспаление слизистой оболочки уретры (мочеиспускательного канала). Основной причиной заболевания является бактериальная, грибковая или вирусная инфекция. Возможно реактивное воспаление мочеиспускательного канала, возникающее при физическом или химическом воздействии на слизистую уретры.
- Неспецифический бактериальный уретрит
- Симптомы уретрита у мужчин:
- Уретрит у женщин — симптомы:
- Диагностика бактериальных уретритов
- Лечение бактериального уретрита
- Гонорейный уретрит – симптомы, диагностика и лечение
- Трихомонадный уретрит у мужчин и у женщин – симптомы, диагностика и лечение
- Хламидийный уретрит – симптомы, диагностика и лечение у женщин и мужчин
- Кандидомикотический уретрит — симптомы и лечение
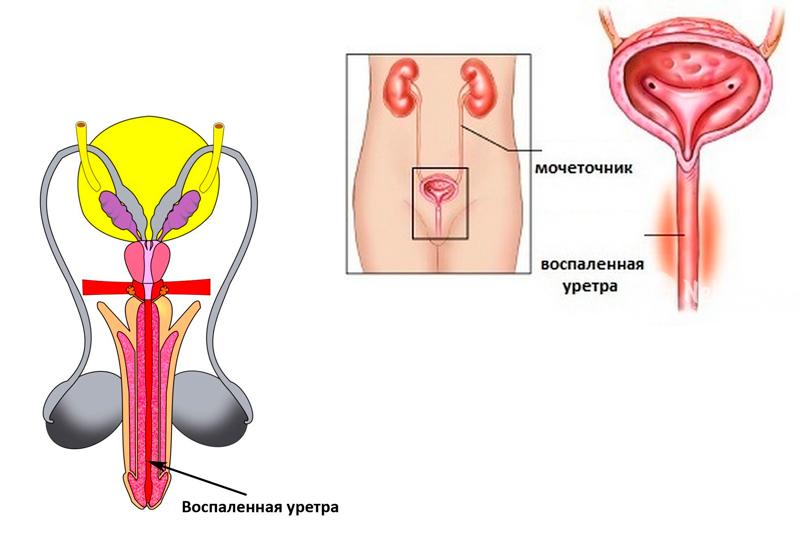
- женский пол (особенности анатомии женского организма облегчают распространение инфекции);
- мужской пол (возраст от 20 до 35, активная сексуальная жизнь);
- беспорядочные половые связи.
Клиническая классификация уретритов по этиологическому фактору:
- Негонококковые уретриты:
- бактериальное воспаление мочеиспускательного канала, возникающее в ответ на инфекцию негонококковой природы. Причиной являются различные микробы, в том числе передающиеся половым путём (Mycoplasma genitalium, Chlamydia trachomatis, Ureaplasma urealyticum, Haemophilus vaginalis).
- бактериальное неспецифическое воспаление мочеиспускательного канала, вызываемое условно патогенной флорой (E. coli, Proteus, Klebsiella, стафилококки, стрептококки и т.д.);
- уретриты, вызываемые вирусной инфекцией (аденовирусы, вирус герпеса, цитомегаловирус и др.) — встречаются редко;
- уретриты, вызываемые грибковой инфекцией (микотические);
- уретриты, вызываемые простейшими (Trichomonas vaginalis);
- реактивное воспаление мочеиспускательного канала, возникающее при воздействии на слизистую химических веществ, содержащихся в средствах гигиены, контрацептивах;
- реактивные уретриты, возникающие в ответ на механическую травму при выполнении медицинских манипуляций (катетеризация, бужирование, цистоскопия).
- реактивные уретриты, возникающие при обменных нарушениях и изменениях состава мочи (мочекаменная болезнь, оксалатурия, мочекислый диатез или подагра).
Имеет значение течение уретритов — острое (гонорея) или хроническое (хламидиоз, уреаплазмоз).
Рассмотрим наиболее частые формы заболевания.
Неспецифический бактериальный уретрит
Условно патогенная флора — основная причина неспецифических бактериальных уретритов. Чаще всего заболевание вызывает кишечная палочка (E. coli), стафилококки и др. микроорганизмы. Различают первичный и вторичный бактериальный уретрит.
Первичный бактериальный уретрит — воспаление уретры, возникающее как основное заболевание. Возбудитель проникает в стенку уретры извне. Уретрит у женщин возникает чаще в силу анатомических особенностей (широкий и короткий мочеиспускательный канал облегчает проникновение инфекции). Первичный бактериальный уретрит у мужчин встречается намного реже.
Вторичный бактериальный уретрит — воспаление уретры, возникающее как следствие инфекционно-воспалительных заболеваний мочеполовой системы и смежных органов. Является сопутствующей патологией при пиелонефрите, цистите, простатите. Инфекция проникает в слизистую оболочку мочеиспускательного канала из мочи или гематогенным путём.
Данная классификация утратила свою актуальность, но ещё встречается в некоторых источниках. В независимости от причины, вызвавшей уретрит, симптомы заболевания, методы диагностики и принципы лечения отличаются незначительно.
Симптомы уретрита у мужчин:
- режущие боли, жжение и зуд, усиливающиеся во время мочеиспускания;
- патологические выделения из наружного отверстия уретры различного характера (гнойные, слизистые, кровянистые);
- учащение мочеиспускания, императивные позывы;
- изменение характера мочи (мутная, с примесью гноя, крови).
- возможна локальная лимфаденопатия, диспареуния, лихорадка.
Уретрит у женщин — симптомы:
- режущие боли, жжение и зуд, усиливающиеся во время мочеиспускания;
- боли в животе;
- учащение мочеиспускания, императивные позывы;
- боли в малом тазу, диспареуния;
- лихорадка;
- вагинальные выделения.
Диагностика бактериальных уретритов
Диагностика бактериальных уретритов не представляет сложности. Знакомые всем симптомы и жалобы облегчают постановку диагноза.
Лабораторная диагностика бактериального уретрита проводится с помощью микроскопического и микробиологического анализа мочи. Наличие лейкоцитов, эритроцитов, слизи и бактерий в образцах доказывает факт инфекции мочевыводящих путей. Рекомендуется проведение бакпосева мочи и мазка из уретры, определение чувствительности возбудителя к антибиотикам. Это позволяет проводить лечение более рационально и точно.
У сексуально активных людей обязательно проводится исключение венерических болезней. Оптимальным методом является полимеразная цепная реакция (ПЦР). Технология позволяет проводить диагностику любых инфекций быстро и точно.
Лечение бактериального уретрита
Лечение уретрита у мужчин и женщин проводится одинаково. Основа этиотропной терапии — антибиотики. Наличие результатов бакпосева на чувствительность позволяет лечить инфекцию более эффективно и рационально, что снижает вероятность хронизации и возникновения осложнений.
Препаратами выбора являются доксициклин, азитромицин, эритромицин, левофлоксацин, офлоксацин.
Гонорейный уретрит – симптомы, диагностика и лечение
Гонорея — самое распространённое венерическое заболевание, наряду с хламидиозом. Гонорейный уретрит вызывается бактерией вида Neisseria gonorrhoeae. Воспаление мочеиспускательного канала является наиболее характерным симптомом болезни.
Симптоматика и клиника гонорейного уретрита
Симптомы гонорейного уретрита у мужчин и женщин имеют отличия. Это связанно с особенностями распространения инфекции (у мужчин — уретрит, у женщин — цервицит). 50% женщин не имеют выраженных симптомов. Возможны патологические выделения из влагалища, боли в животе и диспареуния.
У большинства мужчин наблюдаются выделения желто-зелёного цвета (слизисто-гнойные или гнойные, иногда с примесью крови) из мочеиспускательного канала, жжение, зуд и боли во время мочеиспускания. Дизурические явления могут наблюдаться и у женщин. Эти признаки более выражены с утра. Симптомы появляются через 2-12 дней после заражения.
Диагностика гонорейного уретрита
Ведущую роль имеет лабораторная диагностика гонореи. У пациентов без симптомов оптимальным методом диагностики считается полимеразная цепная реакция (ПЦР). Материал для исследования получают с помощью мазков (из мочеиспускательного канала у мужчин, из уретры, заднего свода влагалища и цервикального канала у женщин).
У пациентов с выраженной симптоматикой проводится анализ мазка, с окраской по грамму и бакпосевом. Наличие в поле зрения микроскопа грамм-отрицательных удвоенных кокков (диплококков) подтверждает диагноз. Анализ на чувствительность к антибактериальным препаратам позволяет точнее назначить лечение. Кроме того, существуют устойчивые к антибактериальным препаратам штаммы возбудителя.
Дифференциальная диагностика
Похожие симптомы имеют следующие заболевания:
- цистит;
- негонококковые уретриты;
- хламидиоз;
- трихомониаз;
- острый простатит у мужчин;
- грибковые инфекции (молочница у женщин);
- неспецифические вагиниты (у женщин);
- цервициты (у женщин).
Кроме того, наличие гонореи является индикатором, увеличивающим вероятность наличия других венерических заболеваний (включая ВИЧ).
Лечение гонорейного уретрита
Антибактериальные препараты являются основой этиотропной терапии. Антибиотики способны быстро и эффективно устранить гонорейный уретрит. Лечение заболевания проводится в строгом соответствии с назначениями специалиста. Исчезновение симптомов не является критерием излеченности.
В основном для лечения гонореи применяют цефалоспорины (Цефтриаксон по 1 грамму, 7 дней), в комбинации с доксициклином или азитромицином. Монотерапия препаратами группы тетрациклина, фторхинолонов, пенициллинов, сульфаниламидов в настоящее время значительно утратила свою эффективность. Лечение половых партнёров обязательно.
Критерии излечения гонореи
Ранее для подтверждения излеченнности гонореи использовались методы провокации. Методы провокации включают в себя механическое воздействие на стенку мочеиспускательного канала (бужирование), приём пирогенала, употребление солёной или острой пищи (раздражающий эффект на слизистую уретры), индуктотермию половых органов (прогревание) и пр. В настоящее время гораздо удобнее и точнее использовать для подтверждения излечения гонореи ПЦР, через 10-12 дней после окончания лечения. Генетическая диагностика подтверждает отсутствие инфекции. Для исследования берут мазок из уретры или шейки матки.
Следует помнить, что повторное заражение гонореей не является редкостью. При наличии нескольких половых партнёров вероятность рецидива возрастает. Кроме того, наличие устойчивых к антибиотикам штаммов снижает эффективность лечения.
Прогноз
Свежий гонорейный уретрит успешно поддаётся терапии. Прогноз хороший. Наличие хронической гонореи или повторные заражения ухудшают прогноз. Заболевание может привести к осложнениям — бесплодию, преждевременным родам, выкидышам, поражению глаз у новорожденных, слепоте, воспалительным и гнойным процессам в малом тазу.
Трихомонадный уретрит у мужчин и у женщин – симптомы, диагностика и лечение
Трихомонадный уретрит — поражение слизистой оболочки уретры, вызываемое простейшими паразитами Trichomonas vaginalis. Это распространённое венерическое заболевание, диагностируемое у 160 миллионов пациентов в год (статистика ВОЗ). Основной путь передачи — половой, реже передаётся бытовым путём.
Симптомы трихомонадного уретрита
Инкубационный период — 6-12 дней. Трихомониаз у женщин протекает бессимптомно в 44% случаев. Слизистая влагалища поражается в большинстве случаев. Основной симптом заболевания — пенистые выделения из влагалища, желтовато зелёного цвета, с рыбным запахом, болезненные ощущения при половом акте, боли внизу живота.
Мочеиспускательный канал поражается у 20% женщин. При этом наблюдаются рези, зуд и неприятные ощущения при мочеиспускании, другие дизурические явления. Выделения из уретры также пенистые, белесоватые.
Трихомонадный уретрит у мужчин часто протекает бессимптомно. Помимо мочеиспускательного канала инфекция вызывает острый простатит и воспаление семенных пузырьков (у 20% пациентов). Особенность заболевания у мужчин — скудная симптоматика. Дизурические явления выражены слабо, возможны белесоватые выделения с пузырьками газа из наружного отверстия уретры, зуд, жжение при мочеиспускании. Симптомы провоцируются половым актом.
Диагностика трихомонадного уретрита
Диагностика трихомонадного уретрита основывается на микробиологических и бактериологических методах. Так как возбудитель заболевания — простейшее, микроскопические исследование мазка из влагалища или мочеиспускательного канала позволяет обнаружить паразита визуально. Используется нативный препарат или окрашенный по Романовскому-Гимзе, Граму. Чувствительность метода — 60-70%. Схожей достоверностью обладает посев мазка на специальную среду.
Самый достоверный и эффективный метод диагностики — полимеразная цепная реакция (ПЦР). Генетическая диагностика позволяет идентифицировать возбудителя с высокой точностью.
Лечение трихомонадного уретрита
Лечение трихомониаза проводится с помощью антипротозойных препаратов. Чаще всего используют метронидазол (флагил) по 500 мг, 2 раза в день, на протяжении 7 дней.
Хламидийный уретрит – симптомы, диагностика и лечение у женщин и мужчин
Хламидиоз — самое распространённое заболевание, передающееся половым путем. Причина болезни — внутриклеточный паразит, Chlamydia trachomatis, вызывающий поражение мочеиспускательного канала, мочевого пузыря, шейки матки, органов мошонки, малого таза.
Хламидийный уретрит — симптомы
Симптомы у мужчин:
- хламидийный уретрит у мужчин часто протекает бессимптомно (98% случаев);
- наиболее часто поражается уретра и придатки яичек;
- воспаление мочеиспускательного канала сопровождается зудом, жжением при мочеиспускании, незначительных выделений слизистого характера;
- отёк и болезненность органов мошонки часто сопутствуют уретриту.
Симптомы у женщин:
- хламидийный уретрит у женщин также протекает бессмптомно;
- характерные симптомы уретрита — зуд, жжение, боли при мочеиспускании, учащение мочеиспускания — могу отсутствовать;
- дизурические явления сопровождаются синдромом стерильной пиурии (лейкоцитоз в мазках из уретры, без признаков бактериальной инфекции, микробиологические методы исследования, бакпосев дают отрицательный результат);
- поражение женских половых органов может проявляться контактными кровотечениями, воспалением канала шейки матки (хламидийный эндоцервицит), слизистыми выделениями из влагалища, болями в тазу.
Диагностика хламидийного уретрита
Наиболее эффективным и точным методом диагностики хламидиоза является полимеразная цепная реакция (ПЦР). Материал для исследования — мазок из уретры или шейки матки. Чувствительность метода — выше 90%.
Микроскопия и бакпосев мазка при хламидиозе отрицательны, так как возбудитель является внутриклеточным паразитом и не растёт на питательных средах. Однако наличие лейкоцитов в моче, положительный эстеразный тест и отрицательные результаты микробиологических анализов — характерный симптом хламидиоза.
Лечение хламидийного уретрита
Основа лечения хламидийной инфекции — антибактериальные препараты их группы макролидов, тетрациклинов и фторхинолонов. Препараты выбора — азитромицин (1 грамм однократно) и доксициклин (100 мг/день, 7 дней). Левофлоксацин и офлоксацин разрешены к применению только вне беременности. Осложнённая или рецидивирующая инфекция может потребовать назначения альтернативных препаратов.
Кандидомикотический уретрит — симптомы и лечение
Кандидомикотический уретрит — воспаление слизистой оболочки мочеиспускательного канала, возникающее в результате грибковой инфекции. Чаще всего вызывается грибками рода Candida albicans. Грибковые поражения мочеиспускательного канала встречаются достаточно редко, у пациентов с иммунодефицитными состояниями (ВИЧ, сахарный диабет, приём иммуносупрессивной терапии и т.д.). Злоупотребление антибиотиками также может вызывать кандидоз слизистой уретры.
Симптомы кандидомикотического уретрита
Симптоматика стёртая. Возможны незначительные слизистые выделения из наружного отверстия уретры. Дизурические явления (режущие боли при мочеиспускании, зуд, учащение мочеиспускания) могут отсутствовать. Возможен грибковый простатит у мужчин, у женщин — молочница. На слизистой оболочке затронутых органов визуально обнаруживаются колонии возбудителя в виде серовато-белого налёта.
Диагностика кандидомикотического уретрита
Диагностика проводится с помощью микроскопии соскоба слизистой оболочки уретры. В окрашенном по Романовскому-Гимзе или Грамму препарате обнаруживают большое количество клеточных форм дрожжевых грибков, образующих скопления, нити мицелия. Диагноз подтверждается при бакпосеве мазка на специальную среду, благоприятную для роста грибков.
Лечение кандидомикотического уретрита
Лечение микотического поражения мочеиспускательного канала проводят с помощью противогрибковых препаратов — флюконазола, нистатина, интраконазола, кетоконазола, амфотерицина В и др.
Читайте также:


