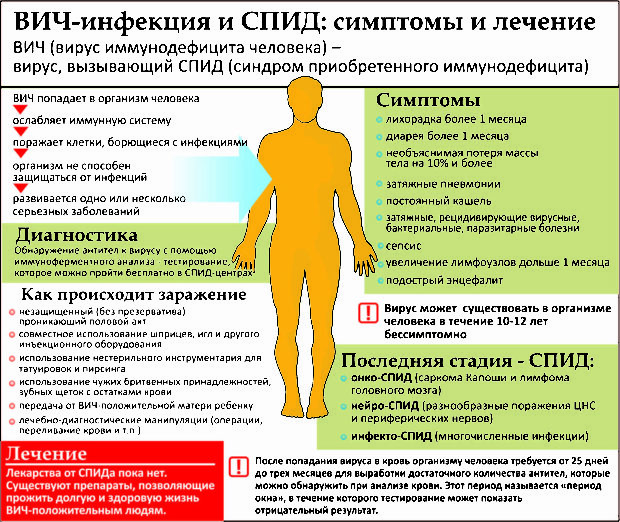
Эозинофилы при вич инфекции
При ВИЧ-инфекции пациент регулярно сдает анализы крови.
Изначально они сдаются, чтобы подтвердить факт болезни. В дальнейшем – с целью её контроля.
Основные показатели – это:
- вирусная нагрузка (этот показатель меняется, в зависимости от прогрессирования болезни или успешности лечения);
- количество CD4 и соотношение CD4/ CD8 (отражает состояние иммунитета ВИЧ-инфицированных пациентов).
Проводятся также общеклинические исследования. Они нередко указывают на сопутствующие заболевания или побочные эффекты, развивающиеся в результате противовирусной терапии.
Общий анализ крови при ВИЧ: показатели
На основании ОАК при ВИЧ диагноз не ставится. Исследование имеет лишь вспомогательное значение.
Изменения наблюдаются в острой фазе ВИЧ. Снижается количество лейкоцитов. В наибольшей мере уменьшается концентрация в крови лимфоцитов. Но постепенно эти показатели восстанавливаются.
Следующие значительные изменения показателей ОАК можно будет выявить только на стадии СПИД.
В общеклиническом анализе крови может обнаруживаться:
- дефицит лейкоцитов;
- низкий уровень тромбоцитов;
- может понижаться гемоглобин и количество эритроцитов (хотя они обычно не опускаются ниже нормы);
- в лейкоцитарной формуле отмечается низкое содержание нейтрофилов и лимфоцитов.
Показатель СОЭ при ВИЧ
СОЭ – показатель, который возрастает при воспалительных реакциях в организме.

В норме он не должен превышать 10 мм/ч.
При недавнем заражении ВИЧ этот показатель может значительно возрастать. Дальше он постепенно приходит в норму.
СОЭ отражает активность иммунитета. Этот показатель соответствует уровню цитокинов. В том числе интерлейкина-6 и фактора некроза опухолей α. В дальнейшем по увеличению уровня СОЭ можно предположить повышение активности ВИЧ-инфекции. Потому что данный показатель возрастает в тот период, когда отмечается уменьшение числа CD4 клеток.
Но на практике СОЭ не имеет большого значения в диагностике. Потому что всем пациентам регулярно определяют уровень CD4 лейкоцитов. Их количество проверяется через каждые несколько месяцев.
СОЭ не является маркером острых интеркуррентных патологий при ВИЧ. Нередко даже значительное возрастание показателя до 100 мм в час и более не сопровождается никакими инфекциями или симптомами.
Биохимия крови при ВИЧ: показатели
Данный анализ не имеет большого значения в диагностике ВИЧ-инфекции. Он необходим в основном для оценки функции внутренних органов: почек, печени, поджелудочной железы и т.д.
Установлено, что у пациентов, страдающих ВИЧ, при снижении уровня CD4 в крови повышается уровень белка и альбумина. Остальные базовые показатели биохимического анализа крови у них в норме.
Однако на организм пациента влияет не только болезнь. Он постоянно принимает несколько антиретровирусных препаратов. Они могут оказывать побочные эффекты, влияя на функцию печени и почек.
В таких случаях возможно повышение в крови ряда показателей:

Чаще всего поражается печень. Потому что многие пациенты с ВИЧ наркозависимые. А наркотические вещества сами по себе оказывают гепатотоксическое действие.
Некоторые страдают также вирусным гепатитом С. В этом случае вероятность побочных эффектов со стороны печени возрастает.
Другие факторы риска:
- ожирение;
- пожилой возраст;
- высокий уровень трансаминаз на момент начала лечения;
- алкоголизм;
- низкий уровень тромбоцитов в крови;
- высокая вирусная нагрузка;
- недостаточность функции почек.
Признаки нарушения работы печени в биохимическом анализе крови при ВИЧ встречаются достаточно часто. Но тяжелая печеночная недостаточность развивается очень редко.
Такие случаи зафиксированы при использовании препаратов:
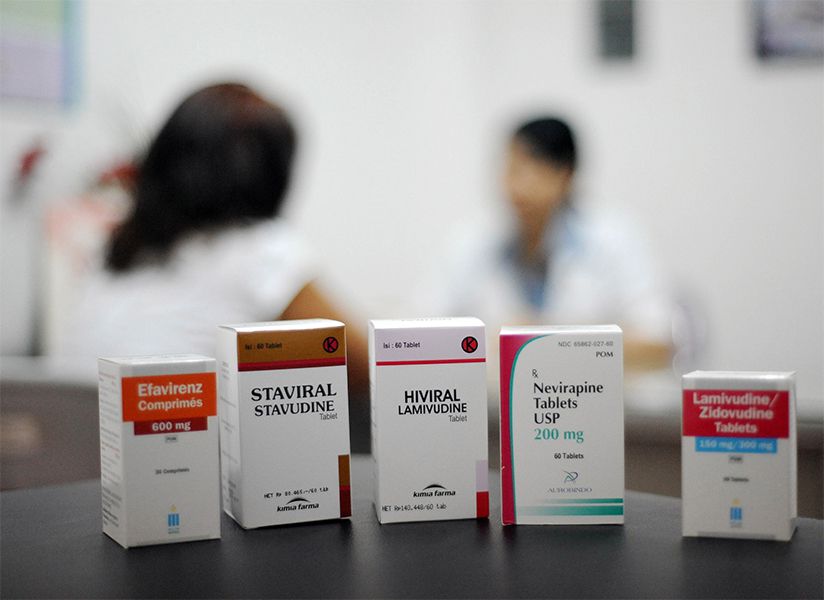
Иногда страдает функция почек. В этом случае возрастает уровень сывороточного креатинина. Причиной становится нарушение его секреции в проксимальных канальцах почек.
Такие побочные эффекты возможны при приеме:
- тенофира;
- атазанавира;
- индинавира (устаревший препарат, который почти не используется).
После отмены препаратов нефротоксические эффекты исчезают.
Вирусная нагрузка при ВИЧ: показатели
При острой ВИЧ-инфекции обычно отмечается стремительное увеличение виремии. Она достигает больше 100 миллионов копий РНК в мл.
Большинство патогенетических процессов происходят именно в эту фазу заболевания. Однако высокая вирусная нагрузка сохраняется недолго. Срабатывает иммунитет человека. А клетки, обеспечивающие репликацию вируса, погибают. Поэтому виремия начинает снижаться.
В течение нескольких недель она достигает значения, которое называют установочной точкой. Чем выше эта точка, тем хуже прогноз заболевания.
На величину установочной точки влияет:
- репликационная способность вируса;
- генетические факторы;
- врожденные особенности иммунитета.
В среднем после острого периода вирусная нагрузка составляет лишь 1% от исходного значения.
В дальнейшем она длительное время остается стабильной. Определяя уровень виремии через определенные промежутки времени, можно прогнозировать развитие заболевания. Исследования показывают, что если через 2 года вирусная нагрузка не превышает 1000 копий РНК в мл, то через 12 лет при естественном течении болезни у человека все ещё не будет стадии СПИДа.
Но если вирусная нагрузка через 2 года после инфицирования превышает 100 тысяч копий в мл, то 80% из них уже имеют СПИД-индикаторные заболевания.
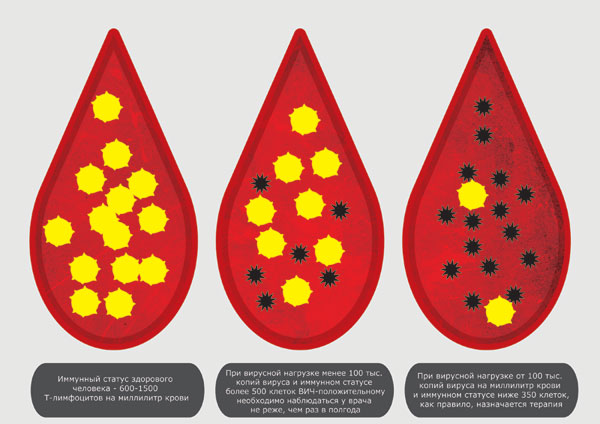
От величины установочной точки зависит скорость падения уровня CD4-лимфоцитов. В норме этот показатель составляет от 435 до 1600 копий РНК в мл. В дальнейшем вирусная нагрузка возрастает.
Существует условная градация, когда её следует считать высокой, а когда – низкой.
Расшифровка – в таблице.
| Показатель | Вирусная нагрузка |
| До 10 000 копий РНК | Низкая |
| От 10 до 100 тысяч копий РНК | Средняя |
| Более 100 000 копий РНК | Высокая |
Обычно вирусная нагрузка коррелирует с уровнем CD4. Чем она выше, тем количество клеток иммунной системы в крови ниже. Вирусная нагрузка определяется регулярно. Она является показателем успешности лечения. Целью антиретровирусной терапии является достижение неопределяемого уровня виремии. То есть, тест ПЦР должен показывать отрицательные результаты.
Такие результаты могут быть достигнуты через 3-6 месяцев после начала лечения. Обычно неопределяемой считают нагрузку ниже 50 копий РНК в мл. Это граница чувствительности большинства тестов.
Показатели анализов при ВИЧ инфекции
При ВИЧ также сдают некоторые общеклинические анализы. Однако они нужны в большей мере для оценки функции внутренних органов, нежели для диагностики ВИЧ. Помимо общего и биохимического анализов крови сдаются анализы мочи.

Они помогают своевременно обнаружить поражение почек.
Некоторые препараты для антиретровирусной терапии способны спровоцировать почечную недостаточность. В этом случае уменьшается объем диуреза. Повышается плотность мочи.
Нефротоксические препараты также могут вызывать отложение конкрементов. В этом случае возможно появление солей в анализе мочи. Иногда в ней определяются эритроциты. Это происходит чаще после приступов почечной колики.
Иммунный статус при ВИЧ: показатели
При ВИЧ-инфекции страдают прежде всего показатели иммунитета.
В острой фазе заболевания происходит резкое снижение уровня CD4-лимфоцитов. Затем, после снижения виремии, количество этих клеток начинает постепенно восстанавливаться.
Однако без антиретровирусной терапии оно никогда не достигнет исходного уровня. Через неделю после заражения запускается каскад цитокиновых реакций. Наблюдается значительное возрастание количества цитокинов в крови. Они помогают держать под контролем инфекцию.
В этот же период увеличивается количество Т-лимфоцитов CD8. Они играют основную роль в сдерживании инфекции. А именно, убивают клетки, пораженные ВИЧ, с помощью цитолиза. Также они воздействуют они опосредованно, за счет увеличения продукции цитокинов.
На период возрастания популяции CD8-лимфоцитов приходится первичное уменьшение вирусной нагрузки. Т-клетки способны уничтожать вирус. Но он достаточно быстро мутирует, защищаясь от иммунитета. В дальнейшем иммунограмма для диагностики ВИЧ становится малоинформативной. Потому что показатели приближаются к нормальным значениям.
Если отклонения от нормы есть, то они незначительные. Обычно снижается общее число CD4-лимфоцитов.
Количество CD8-лимфоцитов может быть повышенным. Соотношение CD4/ CD8 уменьшается.
При ВИЧ оно составляет меньше единицы. Через несколько лет наступает стадия выраженного иммунодефицита (СПИД).
В этом случае в крови резко снижается количество CD4. В среднем у здорового человека их 800 до 1050 в мкл. Нормой считается содержание в крови CD4 от 500 до 1600 в мкл.
При ВИЧ их количество может снижаться до 200 в мкл и меньше. Общее количество Т-лимфоцитов уменьшается до 1000 и меньше в мкл.
Количество CD8 остается в пределах нормы. Поэтому соотношение CD4/ CD8 значительно уменьшается. В норме оно составляет 0,9-1,9. То есть, CD4 лимфоцитов должно быть в полтора-два раза больше, чем CD8. Но при ВИЧ их становится значительно меньше.
Антиретровирусную терапию обычно начинают при уровне CD4 ниже 350 в мкл.
Может также использоваться другой показатель для определения уровня иммунодефицита при ВИЧ. Это процент CD4 в общем количестве Т-лимфоцитов. Критическим значением является показатель 15%. Это означает, что следует начинать агрессивную антиретровирусную терапию. В том числе в случае, когда общее количество CD4 в иммунограмме остается высоким.
Существует прямая зависимость между вирусной нагрузкой и содержанием CD4 в крови. В среднем у человека на момент инфицирования этих клеток около 1000 в мл.
На пике острой фазы ВИЧ, когда вирусная нагрузка максимальная, количество CD4 снижается до 500 в мкл или меньше. Это происходит в среднем через 6 недель после инфицирования. Затем в течение последующих 9-12 месяцев начинается постепенное повышение CD4.
Оно достигает значения в 600-700 клеток в мл. Но затем снова начинает опускаться.
Снижение уровня CD4 происходит медленно, но неуклонно. В среднем через 5 лет после начала заболевания их уровень ниже 400 в мкл. Через 7 лет их уже меньше 200 в мкл.
По количеству этих клеток можно прогнозировать различные оппортунистические болезни. В прогностическом отношении имеет значение динамика изменения количества CD4.
В группу высокого риска входят пациенты, у которых число этих клеток уменьшается на 100 и более в мкл за 6 месяцев. Если за год их число снижается на 20-50 клеток в мкл, это средний риск.
ОАК – очень простая и повсеместно используемая процедура. Проходит она практически безболезненно и помогает опытному специалисту распознать многие заболевания и патологии на ранней стадии. Общий анализ крови ВИЧ-инфицированного будет сильно отличаться от показателей здорового человека. Именно поэтому ОАК – самый распространенный начальный метод его диагностики.
ВИЧ проявляется только некоторое время спустя после заражения, поэтому так важно его выявить и вовремя начать лечение, которое позволит пациенту на протяжении многих лет полноценно жить и функционировать.
Сдается общий анализ крови при ВИЧ, как и любой другой, утром натощак. Предварительно необходимо согласовать с врачом перерыв в приеме лекарств, если они имеются, а также диету, которая поможет результату быть наиболее точным.
Определение проводится в случае:
- Подготовки к операции (для профилактики кровотечений и установлении опасности заражения персонала, если она имеет место быть);
- Беременным женщинам (ведь инфекция проникает через плацентарный барьер и грудное молоко, ребенок моментально заражается, а это грозит развитием патологий в развитии);
- Донорам;
- Медработникам;
- Людям, находящимся в группе риска (возможно, уже с проявленными симптомами);
- Любому желающему.
Обратиться по этому вопросу можно в любую государственную поликлинику.
Платно или нет – по желанию.
Анонимность тестирования также гарантирована.
Достоверность исследования

Показывает ли общий анализ крови стопроцентный результат на ВИЧ? Нет. Этот тест проводится как начальный этап диагностики, а дальше, если потребуется, будут проводиться дополнительные исследования. Какие именно, разберем ниже.
Задайте свой вопрос врачу клинической лабораторной диагностики
Анна Поняева. Закончила нижегородскую медицинскую академию (2007-2014) и Ординатуру по клинико-лабораторной диагностике (2014-2016).Задать вопрос>>
ВИЧ – инфекция очень опасна тем, что длительное время может не проявлять себя никак. И этот период порой длится десятилетия. Узнают о заражении, зачастую, случайно. Просто какой-то тест биоматериала насторожил внимательного врача, и он своевременно предпринял меры по утверждению диагноза.
На ОАК вирус выявляют предположительно по нетипичному количеству некоторых форменных элементов.
Исследуются лейкоциты, лимфоциты (как разновидность лейкоцитов), тромбоциты и нейтрофилы.
Изменение в общем анализе крови количества этих кровяных телец (в определенную сторону) может означать заражение организма.
Доктор может лишь объективно оценить картину мазка и сделать предположительные выводы.
Дальше идут более специфичные анализы, направленные исключительно на выделении фракции вируса иммунодефицита человека.
Что покажет ОАК при заболевании
Как упоминалось выше, в этом исследовании анализируются показатели:
- Лейкоциты (лимфоциты и др.);
- Нейтрофилы;
- Тромбоциты.
Посмотрите наглядное видео про ОАК
Ориентировочные значения для среднестатистического взрослого человека:
| Форменные элементы | Значения нормы |
| Лейкоциты, г/л | 4-9 |
| Эритроциты, т/л | 3,6 – 5,2 |
| Тромбоциты, г/л | 180-320 |
| Нейтрофилы, % | 1-6% |
По их отклонениям от нормы можно судить о патологическом процессе.
Важно понимать, что вирус иммунодефицита человека поражает в первую очередь иммунную систему. Поэтому и картина исследований будет соответствующая:
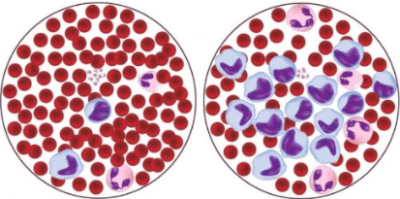
Лимфоцитоз. Такая реакция будет проявлена на первых этапах заражения. Любая инфекция влияет на количество лимфоцитов. Они резко увеличиваются в количестве, пытаясь активно бороться с поступившим извне агрессивным фактором. Это нормальная реакция, и свойственная она не только вышеописанному заболеванию, но и всем остальным.
Лечащий врач при наличии угрожающих факторов для здоровья пациента может сделать предположение, что болезнь таки проникла внутрь.
Лимфоцитопения. Это пониженное содержание лимфоцитов. Если человек относительно здоров, но имеет ряд симптомов, которые мы рассмотрим ниже, то доктору рационально назначить дополнительные виды исследований. Ведь упадок лимфоцитов относится к показателям иммунодефицита.
ВИЧ угнетает активность иммунной системы человека, значительно снижая продукцию клеток крови и их активность в борьбе с чужеродными агентами.
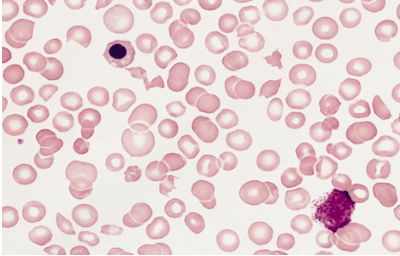
Тромбоцитопения. Снижение уровня тромбоцитов. Это форменные элементы крови, ответственные за ее свертываемость. Крайне опасным последствием иммунодефицита являются гемофилические расстройства. Именно по этой причине ВИЧ-инфицированные склонны к кровотечениям. Это состояние крайне опасно и несет угрозу для жизни.
В связи с этим обстоятельством, перед операциями направляют на исследования на ВИЧ и общий анализ крови, чтобы больной не умер от кровотечения.
Нейтропения. Нейтрофилы – клетки, синтезируемые костным мозгом. Это самый точный маркер заражения. Ведь их синтез снижается как раз при поражении вирусом иммунодефицита.
Доктору иногда достаточно узнать количество этих клеток, чтобы выяснить по общему анализу крови о том, заражен пациент или нет.
Гемоглобин. Будет существенно понижен, без возможности стабилизироваться.
Все эти цифры могут быть и маркерами других болезней, но общая картина всегда даст представление о состоянии организма. Доверьтесь специалисту.
Другие исследования
Итак, мы выяснили, может ли показать ВИЧ общий анализ крови – недостоверно, давая лишь общее представление о состоянии больного.
Однако существуют в настоящее время другие методы исследований, подтверждающие или опровергающие предположение доктора о наличии патологии.
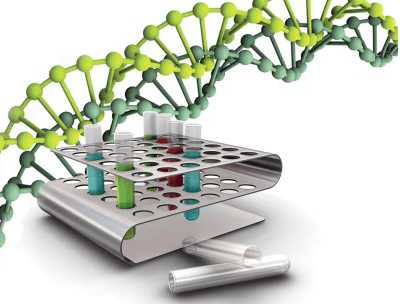
Некоторые из них:
- ПЦР (полимеразная цепная реакция) – находит в биоматериале свойственный лишь этому возбудителю фрагмент ДНК. Оборудование, к сожалению, пока расположено не повсеместно, в силу высокой цены. Но результат стоит того. Почти стопроцентная вероятность правильного ответа.
- ИФА (иммуноферментный тест) – выявляются антитела к заявленному вирусу. Также относится к наиболее точной диагностике. Часто используется к клиниках, полученному ответу можно верить.
- Экспресс-тесты уникальны тем, что для забора подойдет практически любой биоматериал (моча, слюна и др.). В течение тридцати минут тест готов. Единственный его минус – это не гарантированная точность.
Что касается всех этих исследований, то они проводятся утром натощак путем взятия пробы из вены.
Соблюдая все необходимые предписания специалиста, вы можете быть уверены в точности их проведения.
Чтобы понимать, почему врач назначит их именно вам, перечислим некоторые характерные симптомы патологического процесса:
- Постоянное состояние сонливости;
- Мигрени, вялость;
- Проблемы с пищеварительной системой, недомогания;
- Налет на языке, запах изо рта.
Вывод
Все, что необходимо знать о СПИДе – это то, что он развивается при несвоевременном распознавании организма его предшественником.
Будьте внимательны к своему здоровью, прислушивайтесь к советам специалистов и делайте анализы, тогда вашему организму ничего не будет угрожать.
Эозинофилия в крови – это явление повышенного содержания в крови клеток эозинофилов. Такое состояние может быть признаком того или иного заболевания или же является транзиторным (преходящим) состоянием в следствии тех или иных процессов. В международной классификации болезней (МКБ) эозинофилия имеет код D 72.1. Для соответствия термину увеличенного количества эозинофилов, их показатели в периферической крови должно составлять не менее 450–500 штук на микролитр или составлять более 5% от количества всех лейкоцитов.

Повышение уровня этих клеток чаще всего наблюдается при различных аллергических и паразитарных заболеваниях, которые могут возникнуть как у взрослых, так и у грудничка. Идиопатические эозинофилии являются самостоятельными заболеваниями, которые сопровождаются повышением показателя данных клеток, без какого-либо фонового расстройства. Чаще всего такое явление генетически обусловленное (наследственное). А также может быть напрямую связано с онкологическими процессами крови.
Структура и функции
- нейтрофилы (бледно-фиолетовая окраска);
- базофилы (темно-фиолетовый цвет);
- эозинофилы (розово-оранжевый оттенок);
Название этого вида гранулоцитов, обусловлено способностью поглощать и удерживать в себе некий краситель, используемый в лабораторной диагностике, именующийся эозином. Клеточная структура обладает способностью к передвижению. И может проходить сквозь сосудистую стенку. Таким образом, достигается необходимая их концентрация в очаге воспаления.
Основная функция нейтрофилов заключается в обеспечении противопаразитарной защиты организма. Но также, эти клетки принимают активное участие в аллергических реакциях. Основным механизмом реализации функции эозинофила, является миграция к воспалительному очагу и высвобождение содержимого своих гранул. Биологически активные вещества, содержащиеся там, приводят к инициации множества защитных механизмов органов и тканей нашего организма.
Этиология и патогенез
Эозинофилия наблюдается при множестве заболеваний аутоиммунного, паразитарного и аллергического характера. Показатели количества эозинофилов в крови всегда будет повышенным. Наряду с этим наблюдается лейкоцитоз – повышение общего количества лейкоцитов. Следующие патологии могут стать причиной эозинофилии:
- аллергическая патология (бронхиальная астма, поллиноз, атопический дерматит, аллергический ринит).
- Наличие паразитов (аскариды, трихинеллы, филярии, шистосомы, малярийный плазмодий, лямблии, описторхиус).
- Неаллергические заболевания кожи (пузырчатка, буллезный эпидермолиз, герпетиформный дерматит).
- Патология желудочно-кишечного тракта (цирроз печени, неспецифическая язвенная болезнь, аллергическая гастроэнтеропатия, эозинофильный гастроэнтерит).
- Онкологические заболевания (карциноматоз, опухоль Вильмса, рак любой локализации).
- Ревматическая патология (эозинофильный фасциит, ревматоидный артрит, узелковый периартериит).
- Патология крови (пернициозная анемия, лейкозы, лимфогранулематоз).
- Легочная патология (легочная эозинофилия, саркоидоз, аллергический бронхолегочный аспергилез).
- Иные состояния, приводящие к эозинофилии (удаление селезенки, пороки сердца, облучение, гипоксия, скарлатина, семейный эозинофильный лейкоцитоз).
- Реакция на приме некоторых лекарств (Аспирин, Эуфиллин, Димедрол, Папаверин и другие).
- Состояния иммунного дефицита.
Эозинофилы, как и все форменные элементы крови, вырабатываются в костном мозге. Их повышенная продукция может стать реакцией на наличие в организме чужеродного белка. В большинстве случаев, описываемое состояние является вторичным. Данные изменения играют важную роль в системе адекватного иммунного ответа на различные угрозы. Существует градация уровня повышения эозинофилов, которая опирается на измеряемые величины:
- легкая степень — увеличение количества на 10% от нормального показателя;
- умеренная или средняя сопровождается повышением уровня эозинофилов до 15%;
- тяжелая степень начинается после пересечения порога в 15%.
Относительная эозинофилия возникает в случае отсутствия какого-либо провоцирующего фактора, как это происходит при абсолютной форме. Однако повышения уровня клеток наблюдается за счет снижения соотношения между плазмой и форменными элементами крови. Таким образом, в результате сгущения крови, увеличивается концентрация ее клеток. В ином случае это может быть результатом повышенной продукции костным мозгом.
Клиника
Симптомы, связанные с эозинофилией, обусловлены клиникой заболевания, ставшего причиной увеличения гранулоцитов. Необходимо отметить, что иногда описываемое проявление является подтверждающим лабораторным показателем лейкоцитарных сдвигов, например, при аллергии. Отсутствие какого-либо клинического синдрома, кроме симптома эозинофилии, может стать единственным свидетельством наличия паразита. Рассмотрим типичные симптомы аллергии, при которых наблюдается эозинофилия:
- отек слизистой носа, гортани, трахеи и бронхов;
- чихание, кашель без выделения мокроты;
- затруднение дыхания, за счет отека гортани;
- появляется характерная сыпь, которая бывает при аллергии;
- кожный зуд имеет тенденции к усилению.
Эти и многие другие симптомы составляют клиническую картину аллергии. Данный синдром возникает из-за контакта пациента с аллергенами. Существует великое множество видов реакций гиперчувствительности. Одним из подвидов является аллергия на животных, в частности, на домашних кошек и собак.
Другая группа патологий, которые сопровождаются эозинофилией, это аутоиммунные заболевания. Синдром таких нарушений, обусловлен постоянной активностью иммунной и кроветворной систем. Что, со временем, может привести к их истощению. Данный процесс приведет к развитию следующих клинических проявлений:
- общая слабость, как признак анемии;
- снижение веса;
- потеря аппетита;
- повышение температуры;
- реактивное поражение суставов по типу артрита;
- увеличение селезенки (спленомегалия);
- увеличение печени (гепатомегалия);
- миалгия (боль в мышцах);
Подобные симптомы встречаются при поражении организма паразитами, а также в следствии гельминтоза (глисты). Часто такое наблюдают у детей, исключая разве что новорожденных. Однако, нередки случаи глистной инвазии с эозинофилией и среди взрослых. Это делает данный показатель общего анализа крови весьма ценным ресурсом в диагностике подобных поражений. Не стоит преуменьшать значение повышенного содержания эозинофилов в крови.
Аутоиммунная природа повышения уровня клеток является тяжелой формой патологии. Для ее определения необходимо поочередно исключить все возможные причины эозинофилии. Кроме изменений в анализе крови и увеличения селезенки и печени, наблюдают нарушение в работе сердца с тенденцией к его недостаточности. А также выявляют очаги поражения в головном мозгу и частые лихорадочные состояния.
Очаги воспаления и накопления иммунных форменных элементов могут локализоваться в мышцах. В таких случаях это может сопровождаться появлением боли в пораженных мышечных группах и возникновение лихорадки. Воспалительное аутоиммунное поражение фасций и кожи происходит по тем же причинам. Все перечислены симптомы хорошо поддаются гормональному лечению.
Легочная эозинофилия – это синдром поражения легких с инфильтрацией в тканях большого количества эозинофилов, а также повышения показателя для этих клеток в крови. Данная патология относится к аллергическим. Потому пусковым фактором легочной эозинофилии является сенсибилизация к тому или иному аллергену, с последующим развитием реакции гиперчувствительности. Встречаются следующие формы этого синдрома:
Более выраженной легочной эозинофилией является системная ее форма. Тяжесть состояния пациента варьируется в широком диапазоне и зависит от ряда индивидуальных особенностей. В основу лечения положены методы десенсибилизации, а также избегание контакта с аллергенами. Широко используют антигистаминные препараты, в тяжелых случаях применяют системные кортикостероиды.
Другое название патологии – лекарственная эозинофилия. Поскольку множество лекарств, это сложные субстанции, часто биологического происхождения, они могут нести в себе чужеродную антигенную информацию. Или же приводить к поражению тех или иных клеток и тканей с последующей аутоиммунной реакцией. Прием следующих групп препаратов может сопровождаться эозинофилией:
- антибиотики;
- гормональные средства;
- иммунизированные сыворотки;
- бета-блокаторы;
- сульфаниламиды;
- препараты печени и другие.
Лекарственная реакция гиперчувствительности с выраженной эозинофилией должна ставить вопрос о целесообразности применения того или иного препарата. Лечение такого нарушения будет заключаться в отмене приема провоцирующего средства или его замене на менее агрессивный аналог. В ряде случаев используют антигистаминные препараты. После назначения нового лекарства необходим многократный контроль уровня эозинофилов для предупреждения нового эпизода патологии.
Диагностика
Диагноз эозинофилии устанавливают на основании подсчета форменных элементов крови. В расчет может приниматься абсолютная величина, а также относительный показатель процентного соотношения различных видов лейкоцитов. Нужно помнить, что данный показатель — это всего лишь симптом. Поэтому диагноз должен определять истинные причины заболевания. Для выявления патологии можно воспользоваться следующими методиками:
- осмотр кожи и слизистой на предмет выявления сыпи, при необходимости берут мазки;
- общий анализ крови с лейкоцитарной формулой (ключевой метод обнаружения анемии и эозинофилии);
- общий анализ мочи;
- биохимический анализ крови;
- проводят пробы с различными аллергенами, для выявления чувствительности;
- анализ кала на яйца гельминтов;
- рентгенография легких и бронхоскопия;
- другие методы непроникающего поиска для исключения рака.
Причины, по которым возникает эозинофилия, могут быть разными, как и возможность их вылечить. По сути, многие заболевания с хронической формой часто приводят к иммунологическому сдвигу. Следовательно, можно наблюдать выраженную эозинофилия. Но без устранения причины, все попытки обуздать данный показатель и привести его к норме, будут обречены на провал.
Лечебные мероприятия.
Лечение эозинофилии как симптома, лишено всякого смысла. Исключение могут составлять лишь отдельные формы лейкозов, которые сопровождаются выраженной полицитемией. Необходимо быстро устранять причины острых и хронических недугов, а не их последствия. Лечение той или патологии, имеющей аллергический характер, а также активная дегельминтизация – вот наилучшая тактика. Препараты медикаментозного воздействия, которые могут быть использованы:
- антигистаминные средства (Тавегил, Супрастин, Лоратадин, Димедрол и другие);
- противопаразитарные и антигельминтные препараты;
- лекарства, снижающие чрезмерную активность иммунной системы;
- глюкокортикостероиды;
- различные общеукрепляющие средства;
- препараты для лечения сопутствующей патологии.
Схемы лечения и дозировки должны соответствовать тяжести клинического течения, наличию отягощающих факторов и сопутствующей патологии. Некоторые паразитарные поражения сопровождаются тяжело клинической картиной, и потому должны лечиться в стационарных условиях. С большой настороженностью необходимо относиться к применению малознакомых лекарств или биологически активных добавок. Целесообразность приема таких средств должен определять ваш врач.
Профилактика
Анализ крови на эозинофилы
Эозинофилия при бронхиальной астме — уровень и показатели эозинофилов в крови при астме
СТС Его Эозинофилия
Профилактика аллергий должна заключаться в обнаружении провоцирующего аллергена. Последующая тактика сводится к максимальному ограничению контакта с ним. Когда дело касается пищевой аллергии, то ограничение того или иного продукта не вызывает много проблем. Что касается поллинозов (аллергия на пыльцу), то в данном случае приходиться прибегать к употреблению антигистаминных препаратов в период цветения карантинных растений.
Самое интересное по теме
Читайте также:


