Дифференциальная диагностика ангины с сифилисом
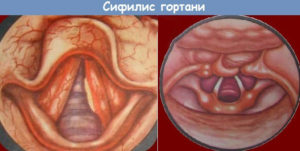
Сифилис горла является одним из проявлений сифилиса. Патология распространяется на гортань, глотку и небо с миндалинами. Болезнь провоцируют бледные трепонемы. Когда инфекция проникает в организм, в месте ее входа развивается сифилис горла или сифилис гортани. Эти патологии в своем развитии проходят 3 этапа.
Пути заражения
Сифилис горла представляет собой инфекционное заболевание.
Им заражаются в таких случаях:
- через личные вещи (зубная щетка);
- при поцелуе;
- в кабинете стоматолога, когда инструменты были плохо обработаны и инфекция осталась.
На начальной стадии развития сифилитическая ангина развивается бессимптомно. Обнаружить сифилис глотки можно во время профилактического осмотра. Признаки заболевания проявляются на 2 стадии. Пациент испытывает затруднения при проглатывании пищи, ощущает ушную боль. Голос становится охриплым. Нередко гортань не имеет дефектов, а вокруг нее образуется сыпь.
Во время осмотра врач отмечает увеличение лимфатических узлов. Это можно заметить по внешнему виду больного. В гортани появляются удвоенный надгортанник и кожные свищи.
Сифилис гортани проявляется покраснением слизистой оболочки горла. Впоследствии появляются пятна белого цвета, имеющие ровные края. При сифилисе горла нарушается дыхательная функция.
При правильно выбранном курсе лечения симптомы сифилиса пропадают уже на второй стадии. При развитии третичной стадии возникают уплотнения, имеющие синюшный оттенок. Такие узлы могут не видоизменяться несколько месяцев.
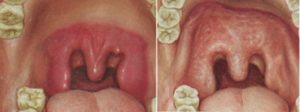
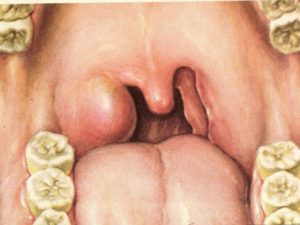
Главным признаком сифилиса горла служит появление шанкра, образующегося на надгортаннике. Это уплотнение красного или розового оттенка.
Можно выделить различные формы сифилиса глотки:
- Ангиозная. Симптомы инфекционной патологии очень схожи с тонзиллитом. Температура тела повышается до 38 градусов, ощущается болезненность горла, миндалины увеличиваются и краснеют.
- Язвенная. Для подобной формы сифилиса характерно появление язв, покрывающихся серой пленкой. Увеличивается слюноотделение, больной испытывает боли в горле.
- Эритематозная ангина. Эрозия возникает на миндалине. Ее края являются закругленными.
- Гангренозная. Больной испытывает резкое ухудшение самочувствия. Температура повышается до 40 градусов, появляется потливость и озноб.
- Псевдолегмонозная.
- Нейросифилис. При отсутствии лечения возможно поражение нервной системы.
Сифилитическая ангина имеет множество проявлений, поэтому ее нередко путают с другими заболеваниями.
Симптомы
При ангиозной форме появляется тонзиллит с одной стороны. Температура тела повышается до 38 градусов, а больной испытывает умеренные боли во время глотания. Шанкр скрыт в падминдаликовой ямке. Появляются папулы (узелки) и высыпания вокруг них.
Если сифилис глотки принял эрозивную форму, во время пальпации возникает ощущение хрящевидной плотности дна эрозивного участка.
В случае развития язвенной формы на поверхности миндалин появляются круглые язвы. Отмечается выраженная дисфагия (затруднение глотания). Температура поднимается до 38 градусов.
При псевдофлегматозной форме клиническая картина может ввести ЛОР-врача в заблуждение. Если вскрыть флегмону, это не даст эффекта. Среди симптомов стоит выделить повышенную температуру, которая поднимается до 39-40 градусов. В этом случае начинают активно использовать пенициллин, что приводит к видимым улучшениям состояния больного. Однако это выздоровление является кажущимся, поскольку специфический процесс продолжает развиваться.
При гангренозной форме уплотнения возникают на миндалинах. Больной чувствует себя намного хуже, температура поднимается до 40,5 градусов. После 6 недель шанкр рубцуется, однако сифилитическая ангина продолжает развиваться еще много месяцев.
Болит ли горло при сифилисе
Многие больные еще до обращения к специалисту хотят узнать, болит ли горло при ангиозном сифилисе. Главное проявление инфицированной гортани – твердый шанкр с региональным лимфаденитом. Эти симптомы проявляются спустя 30 суток после попадания инфекции в организм. Боль в горле вызвана не шанкром, который развивается безболезненно. Однако при открытии язвы другим инфекциям возникают болезненные ощущения.
При рассмотрении фото гортани страдающего сифилисом на миндалинах можно отметить разнообразие форм шанкров.
Диагностика
Сифилисную ангину опытный специалист может распознать еще на этапе появления шанкра.
Для лабораторного подтверждения заболевания пациенту назначают такие анализы:
- мазок с миндалины;
- анализ крови – для выявления реакции на определенные препараты;
- пункция лимфоузлов – врач прощупыванием определяет, воспалились они или нет.
Дополнительно делают общий анализ крови. При наличии инфекции отмечается ускорение СОЭ. Необходимо различать сифилис горла и туберкулеза глотки, распадающиеся раковые опухоли, катаральную ангину.
Лечение
Терапия заболевания осуществляется согласно рекомендациям венеролога. В случае тяжелого течения необходимо помещение пациента в стационар. Часто процедуры, помогающие при тонзиллите, не помогают при сифилисе горла. Такая болезнь имеет длительное течение, а ее терапия включает много этапов.
Лечится сифилитическая ангина антибиотиками. На 2 и 3 стадии к ним добавляют сильнодействующие медикаменты, среди которых есть тетрациклины и аминогликозиды.
Если результата нет, антибиотики могут менять.
Другие способы терапии призваны избавить больного от симптомов:
- Полоскания горла раствором марганцовки и борной кислоты. Чтобы увлажнить глотку в случае сильной сухости стоит полоскать ее растворами трав.
- Щелочные ингаляции.
- Обильное употребление жидкости и щадящая диета. Снижение физических нагрузок.
- Препараты для снижения температуры используют в случае сильного воспаления.
- Медикаменты для нормализации работы сердца.
Не следует откладывать лечение сифилиса, ведь на последних стадиях серьезных последствий избежать не получится.
При беременности сифилис может передаться плоду через плаценту. Без правильного лечения возможет выкидыш. До 18 недель женщин лечат так же, как и остальных зараженных сифилисом глотки. На поздних этапах вынашивания женщине вводят антибиотики внутримышечно.
Детям на ранних этапах развития сифилиса горла назначают 3 курса Пенициллина. Дополнительно ребенку назначают витамины, общеукрепляющие препараты и иммуностимуляторы.
Профилактика и меры предосторожности
Чтобы снизить риск заражения сифилисом следует четко соблюдать нормы гигиены и избегать физического контакта с больными. Опытный врач быстро диагностирует ангину при сифилисе. При подозрении на контакт с зараженным, стоит немедленно обратиться в медицинское учреждение.
Половые связи со случайными партнерами необходимо свести к минимуму, если контакт неизбежен – обязательно использовать презерватив. В течение двух часов после полового акта с зараженным нужно провести профилактическое лечение. Спустя 2-3 недели необходимо посетить венеролога и сдать анализы на предмет заболевания вместе с постоянным партнером. В подобной ситуации противопоказано самолечение.
Профилактика в медицинских учреждениях включает в себя следующие меры:
- обследование людей из группы риска (наркозависимые и прочие);
- неоднократное изучение беременных женщин;
- профилактика беременных и излечившихся пациентов;
- медицинское просвещение (печать в СМИ, беседы с молодым поколением).
Положительный прогноз терапии напрямую зависит от времени обращения к венерологу после возможного заражения. Не стоит игнорировать подобные ситуации и полагаться на волю случая. Любой человек, прибегающий к половым связям с малознакомыми партнерами, может войти в число заразившихся. Заболевание не проходит само по себе, поэтому врачебная помощь при заражении необходима.
Прогноз и осложнения
Терапия имеет положительный вектор при отсутствии патологий и осложнений. При лечении необходимо обследоваться супругу/постоянному партнеру больного человека. Часто сифилис сопровождается повышением температуры, поэтому заметить признаки бывает несложно. Симптомы проявляются в разных формах по-разному, поэтому самостоятельно понять, какая развивается патология, не получится.
При несоблюдении гигиены полости рта ангина приводит к возникновению различных инфекций. После лечения в ротовой полости и на слизистых оболочках остаются рубцовые ткани, которые могут вызвать проблемы с приемом пищи и произношением.
Запущенная болезнь и отсутствие терапии поражают ЦНС, почки, костные ткани и другие системы организма. При сифилитической ангине часто возникает воспаление языка (глоссит). Также язык поражается ранами и язвами. Этих последствий можно избежать при своевременном и эффективном лечении.
Благодаря современным методам лечения на ранних стадиях возможно быстрое избавление от симптомов и благоприятный прогноз выздоровления.
Как видно, сифилис горла является опасным заболеванием, которое необходимо лечить при проявлении первых симптомов. Заметить развитие патологии можно по различным признакам. Происходит поражение оболочки миндалин, появляются пятна округлой формы и красного цвета, а также высыпания. При развитии сифилиса возможны осложнения в виде поражения ЦНС и внутренних органов.
Причины возникновения кроются в контактах с зараженным человеком и использованием его вещей. Поэтому необходимо следить за контактами с другими людьми и соблюдать тщательную гигиену. Такие меры предосторожности помогут избежать возможного заражения.
Сифилитическая ангина — это воспалительный процесс в зеве, сопровождающий сифилис. Протекает тяжело и требует длительного лечения.
Возбудителем является грамотрицательная бактерия — бледная трепонема, которая вызывает венерическую болезнь. Выражается образованием сифилидов на слизистых, часто вызывает осложнения.

Основные виды заболевания
Ангина при сифилисе характеризуется комплексным поражением зева. С фото патологических изменений можно ознакомиться в медицинских справочниках и на официальных интернет-ресурсах.
Выделяют три формы заболевания, в зависимости от локализации болезненных отклонений:
- эритематозная — аномальное увеличение капилляров на слизистой оболочке;
- папулезную — на небе, языке, глотке и миндалинах образуются папулы (сыпь);
- пустулезно-язвенная — гнойные пустулы превращаются в болезненные язвы.

Причины заражения
Основной переносчик болезни — инфицированный человек, а также его предметы гигиены (посуда, полотенца, постельное белье, различные личные вещи).
Вирус передается половым путем, для сифилитической ангины повышенным риском заражения является оральный половой контакт.
В случае врожденного сифилиса, заражение плода происходит от матери при внутриутробном развитии. При условии правильного лечения во время беременности, риск инфицирования снижается до 5%.
Главные симптомы
Сифилитическая ангина проявляется так же, как и другие ее разновидности, однако есть несколько отличий. Наиболее распространенный симптом — сильная боль при глотании.
В некоторых случаях на миндалинах появляются эрозии, отмечается покраснение горла. Слизистая оболочка рта покрывается серой сыпью, небо становится сине-красного цвета.
Увеличение лимфоузлов и высокая плотность миндалин также должны насторожить. Повышается температура тела, во рту часто чувствуется сухость, жжение, отечность.

4 этапы развития болезни
- Инкубационный. Протекает 3-4 недели, в некоторых случаях может длиться больше, особенно у лиц, принимающих антибиотики, у людей преклонного возраста или при наличии патологий.
- Первичный. Длится около 1,5 месяца. Образуется твердый шанкр первичной сифиломы, развивается регионарный лимфаденит, лимфоузлы увеличиваются до размеров грецкого ореха.
- Вторичный. Этап развития болезни, который проявляется в течение нескольких месяцев после заражения. Появляются высыпания на слизистой рта, что явно указывает на наличие инфекции. Развивается слабость, утомляемость и недомогание, повышается температура.
- Третичный. В этот период образуются бугорковые высыпания, резко увеличивается риск поражения внутренних органов и систем.
Возможные осложнения
Сифилитическая ангина может вызывать другие патологические состояния, присоединившиеся к основному заболеванию.
В случае неправильного или несвоевременного лечения, происходит рубцевание язв в ротоглотке, что существенно усложняет пережевывание и глотание пищи.
Хронические гнойники на языке значительно повышают риск возникновение онкологического процесса.
Кроме того, возможно инфицирование внутренних органов, костной и нервной системы, ухудшение зрения или слуха.

Диагностика и способы лечения
Сифилитическая ангина диагностируется на основе клинических данных и результатов лабораторных исследований. Ватной палочкой с миндалин и неба берут мазок, который позволяет установить тип микроорганизма.
Анализ крови на реакцию Вассермана обеспечивает возможность подтвердить или опровергнуть сифилис. Иногда требуется проведение пункции лимфатических узлов для постановки точного диагноза.
Лечение считается непростой клинической задачей и проходит, как правило, в стационарном режиме.
Для устранения возбудителя сифилиса, а также последствий и осложнений заболевания используются инъекционные антибиотики: пенициллин, аугментин, амоксиклав, азитромицин и кларитромицин.

Часто назначают препараты из группы фторхинолонов и других новых групп антибактериальных веществ, которые отличаются высокой эффективностью.
Курс приема АБП определяется индивидуально лечащим врачом и в большинстве случаев составляет не менее 1 месяца.
Для устранения местных симптомов рекомендовано полоскание горла антисептическими растворами (мирамистином и хлоргексидином), солевыми растворами, отварами лечебных трав.
Процедуру следует проводить 3-5 раз в день, после приема пищи.

Полоскания подавляют процесс распространения бледной трепонемы, снимает воспаление слизистой и способствуют скорейшему заживлению, снижают риск образования рубцов и уменьшают болезненные ощущения.
Для комплексной терапии назначают также ингаляции и орошение полости рта, горла, глотки.
Применение современных противовоспалительных препаратов (ибупрофена или нимесулида) помогает снизить температуру и боль, уменьшить выразительность патологического процесса в организме.
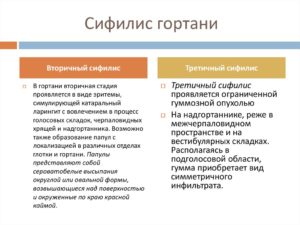
ВТОРИЧНЫЙ ПЕРИОД СИФИЛИСА (Lues secundaria).
Вторичный период сифилиса следует за первичным и проявляется в среднем через 9-10 недель после заражения. Без лечения он может продолжаться 2-4 года и более. Его подразделяют на:
- сифилис вторичный свежий – период первичных высыпаний (Lues secundaria resens);
- сифилис вторичный рецидивный – возврат высыпаний (Lues secundaria recediva);
- сифилис вторичный скрытый – наблюдается между периодами высыпаний, когда видимые проявления отсутствуют. Высыпания многообразны.
Особенности высыпаний при вторичном свежем сифилисе:
- обилие высыпных элементов;
- яркость высыпаний;
- сочность и беспорядочность расположений.
Особенности высыпаний при вторичном рецидивном сифилисе:
Факторы, определяющие вариабельность высыпаний при вторичном скрытом сифилисе:
v Реактивность организма;
v Место расположения сифилидов;
v Воздействие на сифилиды раздражающих факторов, химических и лекарственных средств;
v Давность заболевания.
Общие черты вторичных сифилидов:
Классификация сифилидов.
- Пятнистый (roseola syphilitica).
- Папулезный (syphilitica papulosa).
- Пустулезный (syphilitica pustulosa).
- Пигментный (leucoderma syphilitica).
- Сифилитическая алопеция (alopecia syphilitica).
Сифилитическая розеола – это пятно сосудистого воспалительного характера, розово-красного цвета размером до 1 см, округлых очертаний. Без лечения держится от нескольких дней до 3-4 недель, затем бледнеет, приобретает буроватые тона и бесследно исчезает. Локализуется чаще на боковых поверхностях туловища, животе, реже – на груди, спине, может быть на слизистых оболочках. Очень редко (2-4%) розеола может локализоваться на лице, ладонях и подошвах. Она не шелушится, не дает субъективных ощущений. Встречается у 85-90% случаев при вторичном свежем сифилисе. При надавливании предметным стеклом – исчезает. Высыпания не контагиозны. Выявляется в боковом освещении при дневном свете. Необходимо дифференцировать от мраморной кожи.
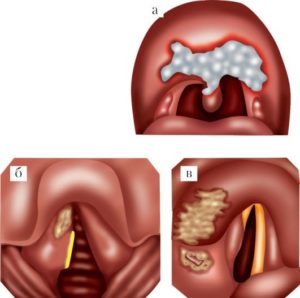
Если розеола локализуется на слизистой полости рта (чаще в области мягкого неба, миндалин), то формируется так называемая катаральная (эритематозная) сифилитическая ангина. Имеет красный цвет с синюшным оттенком, резко отграничена от нормальной слизистой. Субъективные ощущения незначительные (дискомфорт в горле) или отсутствуют полностью. Как правило, сифилитическая ангина двусторонняя. Характеризуется гиперемией с четкими границами.
Если розеолезные пятна локализуются на слизистой гортани и голосовых связках, то возникает специфический ларингит (рауцедо) – голос осиплый, вплоть до афонии. Это происходит за счет сужения голосовой щели вследствие отека слизистой оболочки.
Дифференциальная диагностика пятнистого сифилиса проводится со следующими заболеваниями:
Отрубевидный лишай вызывает незначительные воспалительные явления на коже. Чаще наблюдается у людей с повышенной потливостью и явлениями себореи. Локализуются высыпания в верхней части туловища. Пятна шелушатся мелкими отрубевидными чешуйками. Цвет пятен изменяется в зависимости от времени года (весной – розовые, летом – белые, зимой – кофе с молоком). Положительная йодная проба Бальцера. Обязательно серологическое обследование больных.
Токсикодермия. Пятна имеют островоспалительный характер, наклонность к слиянию. Сопровождается зудом и шелушением. В отличие от сифилиса наиболее интенсивно образуются в области естественных складок и участков, подвергающихся давлению, трению. Диагноз устанавливают на основании серологических исследований и данных анамнеза.
Сыпной и брюшной тиф отличаются тем, что розеолезная сыпь при них необильная, сопровождается увеличением печени, селезенки и общими тяжелыми явлениями интоксикации.
Клинические разновидности папулезного сифилиса.
Лентикулярный – как признак вторичного свежего сифилиса. Может быть при вторичном рецидивном сифилисе. Морфологические элементы – лентикулярные папулы, размером 3-5 мм, округлой формы, плотно-эластичной консистенции. При вторичном свежем сифилисе отмечается большое количество папул. Они беспорядочно разбросаны по всему телу, не группируются. У больных вторичным рецидивирующим сифилисом папулы группируются и образуют причудливые фигуры. В настоящее время лентикулярный сифилид преобладает над другими разновидностями папулезного сифилида. При рецидивирующем сифилисе сливаются (чечевица), при свежем – разбросаны.
Милиарный – мелкие (величиной с булавочную головку) 0,1-0,2 см, располагаются в области волосяного фолликула (фолликулярные). Плотной консистенции, красного или красно-бурого цвета. Отличаются склонностью к группировке. Наиболее часто располагаются на туловище, где растут волосы, на разгибательных поверхностях конечностей, на волосистой части головы. После регресса на месте папулы – точечные атрофические рубчики. Встречается редко, в основном при тяжелом течении сифилиса.
Монетовидный – характеризуется значительной величиной, которая достигает 2-3 см и более. Появляется в небольшом количестве, чаще в области гениталий, области естественных складок. Склонны к группировке. Как правило, бывают при вторичном рецидивном сифилисе. Встречается редко.
Мокнущий (эрозивный) - возникает при раздражении высыпаний в области промежности, на половых органах, в области ануса, т.е. на участках с повышенной влажностью. Папулы мацерируются, становятся белесыми, мокнущими. Это проявление очень контагиозно.
Широкие кондиломы – гипертрофированные мокнущие папулы. В результате длительного раздражения они гипертрофируются и приобретают вид новообразования.
Псориазиформный сифилид ладоней и подошв – похож на псориаз. Характерно выраженное шелушение как при псориазе. Папулы буровато-коричневого цвета, эндофитный рост, хорошо выражен воротничок Биетта. Встречается как при вторичном свежем, так и при вторичном рецидивном сифилисе. В настоящее время наблюдается учащение (18-20%).
Опаловые бляшки – папулы серовато-бледного цвета с опалисцирующим оттенком.
Папулезная ангина – папулы локализуются в области миндалин.
Дифференциальная диагностика папулезного сифилида проводится со следующим заболеваниями:
Для красного плоского лишая характерна мономорфная папулезная сыпь. Преимущественно папулы полигональных очертаний, красного цвета с буроватым или синюшным оттенком, с восковидным блеском при боковом освещении. В центре многих папул имеется вдавление. На поверхности виден сетчатый рисунок – сетка Уикхема, которая хорошо визуализируется после смазывания папул вазелином. Беспокоит сильный зуд. Характерна изоморфная реакция. В ответ на поражение кожи появляются новые папулы.
Псориаз. Папулы имеют периферический рост, сливаются между собой в бляшки. Папулы покрыты серебристо-белыми чешуйками, при поскабливании которых наблюдается так называемая псориатическая триада. Излюбленная локализация – волосистая часть головы, разгибательные поверхности конечностей, пояснично-крестцовая область.
Остроконечные кондиломы отличаются от широких кондилом тем, что они располагаются на тонкой ножке, состоят из отдельных долек, поверхность покрыта сосочковыми разрастаниями, отсутствует уплотнение в основании.
Геморроидальные узлы бывают болезненными, часто кровоточат, мягкой консистенции. Характерно хроническое течение.
Пустулезный сифилид является редким проявлением вторичного сифилиса и, как правило, бывает при хроническом рецидивном сифилисе. Формирование пустулы идет через стадию папулы.
Клинические разновидности пустулезного сифилида.
Угревидный – мелкие пустулы величиной с булавочную головку, конусообразной формы, которые располагаются на плотном инфильтрированном основании. Они ссыхаются в корочки. Через 1-2 недели корочка отпадает, и инфильтрат очень медленно рассасывается, как правило, без рубцов. Чаще локализуются на лице и шеи. Редко бывают распространенные формы, когда поражается туловище, лицо и шея.
Импетигинозный – напоминает стрептодермию. Основной элемент – папула, в центре которой через 3-5 дней происходит нагноение и образуется плоская поверхностная пустула, которая быстро ссыхается в корочку. Заживает без образования рубца.
Оспенновидный – напоминает натуральную оспу.
Сифилитическая эктима – напоминает вульгарную стрептококковую эктиму. Располагается чаще на нижних конечностях. Заживает с образованием штампованного рубца.
Сифилитическая рупия – корка, которая формируется над сифилитической эктимой.
Дифференциальная диагностика пустулезного сифилиса проводится со следующими заболеваниями:
Вульгарные угри начинаются в подростковом возрасте, сопровождаются острыми воспалительными явлениями вокруг пустул. Отличаются хроническим течением. Характерно наличие камедонов (черные сальные пробки). Локализуются, как правило, на себорейных участках (лицо, верхняя часть груди, верхняя часть спины).
Вульгарное импетиго отличается острым началом, наличием вокруг пустул островоспалительного красного венчика. Отсутствует инфильтрация в очагах и сравнительно быстро протекает (молниеносно), высыпания склонны к слиянию за счет периферического роста. При сифилисе периферического роста не отмечается.
Вульгарная эктима встречается, как правило, у людей более пожилого возраста. Характеризуется небольшим количеством высыпаний. Нередко сопровождается другими проявлениями пиодермии. Локализуется на участках подвергающихся постоянной травматизации, давлению, трению.
Сифилитическая алопеция встречается у каждого третьего больного с вторичным рецидивным сифилисом. В последние годы отмечается ранее проявление, через 3-4 месяца после заражения Treponema palidum действует на сосуды питающие волосяной фолликул. После лечения волосяной покров восстанавливается.
Формы сифилитического облысения:
Дифференциальная диагностика сифилитической алопеции проводится со следующими заболеваниями:
Гнездная алопеция – сопровождается появлением крупных очагов облысения правильных очертаний. В области очага волосы отсутствуют полностью, а по периферии расшатаны и легко удаляются. Волосяные фолликулы атрофированы.
При поверхностной трихофитии в очагах всегда наблюдается шелушение и коротко обломанные волосы. У взрослых – атрофические плешинки в очагах. Антропогенная трихофития наблюдается только у женщин.
При обоих заболеваниях должна проводиться серологическая диагностика и полный осмотр пациента!
Дифференциальная диагностика сифилитической лейкодермии проводится со следующими заболеваниями:
При отрубевидном лишае имеет место шелушение, наклонность к слиянию очагов и их локализация на верхней части туловища (см выше). При сифилисе высыпания располагаются на гиперемированном фоне и не шелушатся.
Профессиональная лейкодерма возникает вследствие нарушения пигментообразования в коже под влиянием химических веществ с которыми человек контактирует на производстве (гидрохинон, тиомочевина, длительный контакт с фуроцилином и др.). Лейкодерма возникает в местах непосредственного контакта.
Для витилиго характерны четкие границы, причудливые очертания очагов, самая различная локализация. Вокруг кожа, как правило, не гиперемирована. Внутри очагов витилиго – перифолликулярная пигментация.
ТРЕТИЧНЫЙ ПЕРИОД СИФИЛИСА (Syphilis tertiaria).
В настоящее время в нашей стране третичный сифилис встречается в нескольких регионах.
Причины возникновения третичного периода сифилиса.
- некачественное полученная специфическая терапия;
- наличие иммунодефицита;
- наличие сопутствующих и перенесенных заболеваний;
- хронический алкоголизм и наркомания.
Третичный сифилис развивается через 10 и более лет от момента заражения.
Фазы течения третичного периода сифилиса: активная (манифестная), скрытая (латентная).
Особенности современного течения третичного периода сифилиса:
ü Возникает редко.
ü Определяется мягкостью течения бугорковых и гуммозных высыпаний.
ü Отсутствие тяжелых калечащих форм.
Особенности третичного сифилиса:
- возникает внезапно;
- располагаются асимметрично;
- локализуются чаще на конечностях (голени);
- количество элементов незначительное;
- высыпания мономорфны;
- отсутствуют субъективные ощущения;
- незначительная контагиозность проявлений.
Фазы течения третичного периода сифилиса.
Активный (манифестный) – Syphilis tertiartia active.
Скрытое (латентное) - Syphilis tertiartia lateens.
Клинические разновидности третичных сифилидов.
Бугорковый сифилид характеризуется образованием бугорков полушаровидной формы, размером до горошины, безболезненные, буровато-красного цвета с гладкой поверхность. При сухом разрешении остается рубцовая атрофия (карликовые бугорки), а в случае изъязвления – мозаичный (атрофический) рубец – большие бугорки.
ü Сгруппированный – характеризуется фокусным расположением бугорков. Процесс заканчивается образованием мозаичного рубца (след от выстрела дробью из ружья с близкого расстояния), настолько типичного, что по нему не ретроспективно распознать перенесенный третичный сифилис;
ü Серпигинирующий – ползучий (в центре разрешение, а по периферии активный процесс), характеризуется торпидностью течения;
ü Площадковидный – бугорки при тесном прилегании образуют площадку;
ü Карликовый – отличается малым, с просяное зерно, бугорком.
Дифференциальная диагностика бугоркового сифилида проводится со следующими заболеваниями:
При лепре высыпания представляют собой бляшки, которые образуются за счет слияния мелких бугорков. Специфический признак лепры – анестезия в очагах. Отсутствует повышение температуры, болевая и тактильная чувствительность. Вокруг очага в радиусе 9-10 см отсутствует потоотделение.
Гуммозный сифилид (сифилитическая гумма) – узел, который локализуется в подкожно-жировой клетчатке, достигает размеров грецкого ореха и больше. Он спаивается с окружающими тканями. Кожа приобретает красно-багровый цвет, истончается, а затем вскрывается. Из большого узла выделяется маленькое количество клейкой тягучей прозрачной жидкости (сок каучукового дерева). Образуется гуммозная язва, которая разрешается образованием звездчатого рубца. Гуммозный процесс может локализоваться в любом органе (печень, сердце, легкие, мозг). В настоящее время гумм и деформаций костей нет.
- солитарная – одиночная гумма.
- фиброзная – околосуставные узловатости. Инфильтрат замещается фиброзной тканью. Резистентны к специфической терапии.
- гуммозный инфильтрат – слияние нескольких гумм на одном инфильтративном основании.
Дифференциальная диагностика гуммозного сифилида проводится со следующими заболеваниями:
Для скрофулодермы характерна появление узлов в области складок (подмышечные, надключичные ямки). Узлы мягкой консистенции, спаяны между собой, образуют свищи. После рубцевания формируются мостовидные рубцы. Заболевание начинается в детском возрасте.
Для спиноцеллюлярного рака характерна неправильная форма язвы, плотные приподнятые вывороченные края, неровное бугристое дно, отсутствие гуммозного стержня. Характерна деревянистая плотность.
Не нашли то, что искали? Воспользуйтесь поиском:
Читайте также:


