Что такое гонококковый стоматит
Гонококковый стоматит — редкая локализация гонореи. Чаще это заболевание возникает у новорожденных при заражении от больной матери во время родов. У взрослых людей такая локализация встречается главным образом у мужчин-гомосексуалистов и лиц, имевших орогенитальные контакты. Жалобы обычно отсутствуют, но изредка больные указывают на боль в горле, повышение температуры тела. Поражаются глотка, миндалины, слизистая оболочка рта, гортань. У детей одновременно вовлекаются в процесс слизистые оболочки конъюнктивы и носа. Объективно наблюдаются яркая гиперемия и отек слизистой оболочки, небольшие эрозии и поверхностные язвы, трещины, обильный гнойный налет. Наиболее часто поражаются мягкое небо, спинка и уздечка языка, нижняя губа, десны. Одновременно в процесс может вовлекаться мочеполовая система. Диагноз подтверждается нахождением в отделяемом гонококков. Больной должен быть обследован венерологом.
Лечение заключается в антибиотикотерапии, как при гонорее мочеполовых органов, полоскании антисептическими растворами.
12.3.3. Микозы
Возбудителями подавляющего числа микозов полости рта являются дрожжеподобные грибы рода Candida. Из глубоких микозов челюстно-лицевой области чаще других встречается актиномикоз.
12.3.3.1. Кандидоз
Это заболевание, вызываемое грибами рода Candida, называется также кандидомикозом, монилиазом, молочницей и т. д.
Возбудитель — дрожжеподобный, условно-патогенный гриб (Candida albicans, реже Candida tropicalis или другие виды грибов кандида), аэроб, широко распространенный в окружающей среде. Он обнаруживается на поверхности здоровой кожи и слизистых оболочек, в выделениях человеческого организма. Candida albicans входят в состав резидентной флоры полости рта человека и в норме обнаруживаются в незначительном количестве и неактивном состоянии в 50—70 % случаев.
Возникновению кандидоза способствуют:
1) продолжительное применение антибиотиков;
2) неудовлетворительное гигиеническое состояние полости рта;
3) наличие гальванизма;
4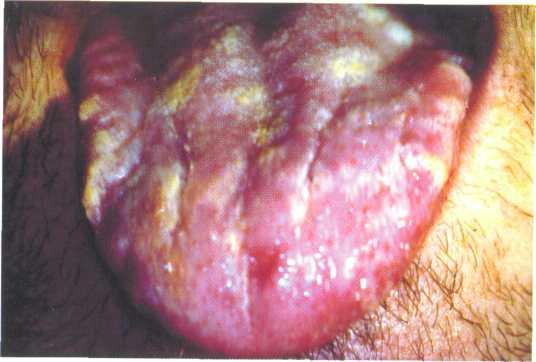
) угнетение функциональной активности местных защитных (иммунологических) факторов;
5) лучевая терапия;
6) иммуносупрессивная терапия.
Рис. 12.14. Кандидозный глоссит, псевдо-мембранозная форма.
При диагностике первостепенное значение имеют микробиологические показатели, а также выявление нитей мицелия в нативных препаратах из очагов поражения, полученных путем соскоба.
Клиническая картина. Различают псевдомембранозную, атрофическую и гиперкератотическую формы кандидоза полости рта.
При псевдомембранозной форме поражение локализуется на слизистой оболочке щек, языка, неба, десен. Реже процесс может распространяться на гортань, зев и пищевод. Налет легко снимается, после чего обнажается гладкая гиперемированная поверхность. Налет состоит из клеток эпителия, фибрина, микроорганизмов и дрожжевого мицелия. Больные жалуются на жжение, сухость, дискомфорт, иногда болезненность, может отмечается вязкая слюна (рис. 12.14). Кандидозная заеда чаще возникает у пожилых людей, на фоне В-гиповитаминоза и снижения высоты прикуса.
При атрофической форме слизистая оболочка резко гиперемирована (кандидозный стоматит), иногда слегка отечна. При поражении губ (кандидозный хейлит) слизистая оболочка (чаще нижней губы) гиперемирована, иногда покрыта беловатыми корочками. Локализация проявлений кандидозного глоссита чаще совпадает со складками языка. Отмечаются жалобы на сухость, жжение и болезненность в соответствующих областях.
Гиперкератотическая форма напоминает псевдомембранозную, но налет плотно спаян с подлежащей тканью, пропитан фибрином и снимается с трудом. После снятия его обнажается кровоточащая поверхность.
Дифференциальная диагностика. Кандидоз дифференцируют от аллергического стоматита катаральной формы, заболеваний, сопровождающихся ороговением (лейкоплакия, красный плоский лишай, красная волчанка), обложенностью языка, от травматических поражений. Грибковые заеды следует дифференцировать от заед другого происхождения: стрептостафилококковой, авитаминозной, сифилитической, вследствие снижения высоты прикуса. Для кандидозной заеды характерны сухая или слабомокнущая эрозия с небольшим отделяемым, окруженная тонкими серыми чешуйками, отсутствие уплотнения в основании. Кандидозный хейлит следует отличать от хейлитов другой этиологии, красного плоского лишая и красной волчанки. Кандидоз может быть симптомом СПИДа. Поэтому при наличии кандидоза с упорным течением необходимо провести обследование на ВИЧ-инфекцию.
Лабораторная диагностика. Для подтверждения клинического диагноза в первую очередь обязательно проводится микроскопическое исследование соскобов с пораженных участков и съемных протезов. Материал для исследования желательно брать натощак до чистки зубов и полоскания полости рта или, по крайней мере, через 3—4 ч после приема пищи или полоскания.
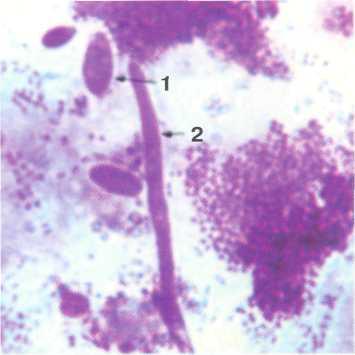
Рис. 12.15. Цитологическая картина при кандидозе: 1 — споры; 2 — псевдомицелий Candida albicans. Микрофотография, х 1200.
В полости рта дрожжеподобный гриб рода Candida обитает в форме круглых или овоидных клеток диаметром 1—5 мкм с четкими очертаниями, окруженных зоной просветления, или в форме псевдомицелия, реже мицелия (псевдогифы и гифы) гриба, имеющего вид нитей толщиной 1—5 мкм, для которых характерны фигуры ветвления. И дрожжеподобные клетки, и псевдомицелий (мицелий) гриба при паразитизме почкуются. В норме грибы рода Candida могут встречаться в виде единичных дрожжеподобных клеток в препарате — соскобе. При заболевании кандидозом или осложнении кандидозом другого заболевания гриб встречается в виде дрожжеподобных клеток и в виде мицелия (псевдомицелия) с фигурами деления во многих полях зрения (рис. 12.15). При остром начале заболевания обычно преобладают клеточные формы, при хроническом течении — псевдомицелий. При приеме антибиотиков подобная микроскопическая картина может наблюдаться без клинических признаков кандидоза. Такое состояние расценивается как проявление дисбактериоза и является сигналом о возможности возникновения кандидоза.
Для уточнения диагноза и вида гриба производится культуральное исследование с посевом на твердые среды, обязательно с учетом числа колоний, выросших от определенного количества материала. В отдельных затруднительных для диагностики случаях, особенно при хроническом гиперпластическом кандидозе, приходится прибегать к биопсии.
Лечение комплексное. Следует устранять травмирующие факторы, и в первую очередь протезы из разнородных металлов (особенно если был использован способ напыления). Назначают комплекс поливитаминов, особенно группу В. Из общих средств, помимо леворина или нистатина, назначают дифлюкан — по 1 капсуле (50 мг) в сутки в течение 7—14 дней под контролем микробиологических исследований, низорал — по 1 таблетке (200 мг) в сутки в течение 14—21 дня.
Слизистую оболочку обрабатывают раствором натрия гидрокарбоната или другими щелочными растворами, 10 % раствором натрия бората в глицерине, 1 % клотримазоловым кремом или применяют флуконазол в виде аппликаций 4—5 раз в день. Определенный эффект дают декаминовая карамель и анилиновые красители. Прогноз благоприятный, однако, учитывая хроническое течение болезни, курсы лечения повторяют с интервалом 3—6 мес до достижения стойкой ремиссии.
Лечение фоновых заболеваний проводится у соответствующих специалистов. Внутрь назначают поливитамины (В1, В2 , В6, РР, С). Следует исключить травмы слизистой оболочки рта. Санацию полости рта можно начинать через 2—3 дня после начала лечения.
При остром кандидозе съемные протезы не носят, при хроническом — их тщательно очищают и обрабатывают теми же средствами (за исключением красителей), что и слизистую оболочку.
Профилактика должна обязательно включать уход за полостью рта и протезами. При длительном лечении противомикробными антибиотиками и кортикостероидами назначают внутрь нистатин или леворин по 1 500 000 ЕД в день, витамины группы В и С, щелочные полоскания полости рта. Профилактика кандидоза новорожденных состоит в дородовой санации гениталий беременных в женских консультациях, строгом санитарно-гигиеническом режиме в родильных домах, закапывании в полость рта детям в первые дни жизни суспензии нистатина.
Под ред. проф. Е.В.Боровского, проф. АЛ. Машкиллейсона, Заболевания слизистой оболочки полости рта и губ, 2001
В последние годы возросло количество сообщений о выявлении экстра- генитальной гонореи у взрослых. При этом чаще поражаются глотка и миндалины, реже встречаются стоматит, гингивит, ларингит. Поражение слизистой оболочки рта выявляется главным образом у мужчин-гомосексуалистов и лиц, имевших орогенитальные контакты.
Течение гонореи слизистой оболочки полости рта и глотки, как правило, асимптомное. У детей акт сосания при этом не нарушен. У взрослых больных в редких случаях отмечается боль в горле, повышается температура тела. Первые симптомы гонококкового стоматита — гиперемия, отек, небольшие эрозии на слизистой оболочке и вязкий слизисто-гнойный более или менее обильный секрет. В более тяжелых случаях при отсутствии лечения процесс может распространяться, появляется большое количество эрозий и язв на слизистой оболочке щек, языка, десен. Язвочки поверхностные, небольших размеров, с неправильными, неподрытыми или мало подрытыми краями, мягкие, малоболезненные, с необильным желто-серым отделяемым, в котором обнаруживают гонококки, что подтверждает диагноз.
Гистологически определяется воспалительный процесс в подэпителиальной соединительной ткани с инфильтрацией лимфоцитами, нейтрофилами, плазматическими клетками.
Лечение гонорейного стоматита проводят антибиотиками в тех же дозах, что и гонорейного поражения мочеполовых органов. Местно назначают полоскания 0,01—0,1 % раствором перманганата калия.
Профилактика гонорейного стоматита у новорожденных, родившихся от матерей, больных гонореей, состоит в обработке слизистой оболочки рта новорожденных тотчас после рождения 2% раствором нитрата серебра. У взрослых больных, страдающих гонореей мочеполовых органов, следует осматривать слизистые оболочки полости рта и глотки, при показаниях проводят исследование отделяемого на гонококк.
Гонококковый стоматит — редкая локализация гонореи. Чаще это заболевание возникает у новорожденных при заражении от больной матери во время родов. У взрослых людей такая локализация встречается главным образом у мужчин-гомосексуалистов и лиц, имевших орогенитальные контакты. Жалобы обычно отсутствуют, но изредка больные указывают на боль в горле, повышение температуры тела.
Гонококковый стоматит — редкая локализация гонореи. Чаще это заболевание возникает у новорожденных при заражении от больной матери во время родов. У взрослых людей такая локализация встречается главным образом у мужчин-гомосексуалистов и лиц, имевших орогенитальные контакты. Жалобы обычно отсутствуют, но изредка больные указывают на боль в горле, повышение температуры тела. Поражаются глотка, миндалины, слизистая оболочка рта, гортань. У детей одновременно вовлекаются в процесс слизистые оболочки конъюнктивы и носа. Объективно наблюдаются яркая гиперемия и отек слизистой оболочки, небольшие эрозии и поверхностные язвы, трещины, обильный гнойный налет. Наиболее часто поражаются мягкое небо, спинка и уздечка языка, нижняя губа, десны. Одновременно в процесс может вовлекаться мочеполовая система. Диагноз подтверждается нахождением в отделяемом гонококков. Больной должен быть обследован венерологом.
Лечение заключается в антибиотикотерапии, как при гонорее мочеполовых органов, полоскании антисептическими растворами.
Презентация была опубликована 4 года назад пользователемБайсангур Хайдаев
1 Выполнил: Филин В.О. ГОНОРЕЙНЫЙ СТОМАТИТ
2 Гонорейный стоматит воспалительное заболевание слизистой оболочки ротовой полости, вызванное гонококками. Возбудитель: гонококк. Пути передачи: орально-генитальный, дети могут заразиться от больной матери во время родов.
3 Инкубационный период составляет от 1 суток до 1 месяца и более. Гонококки, которые попали на СОПР, через 3-4 сут по межклеточным промежуткам достигают субэпителиальной соединительной ткани и вызывают воспалительную реакцию с образованием гнойного экссудата, что рассматривается как миграция нейтрофильных гранулоцитов и плазмоцитов к месту вторжения возбудителя.
4 Симптомы. После инкубационного периода в 12 дня у детей нежная слизистая покрывается беловатыми пленками, которые через 2436 часов покрываются обильной желтой слизью, после удаления, которой обнажается легко кровоточащая поверхность слизистой. У взрослых при гонорейном стоматите наблюдается значительная отечность слизистой рта с образованием грязно-серого налета и изъязвлений, выделяющих дурно пахнущую жидкость, и наклонностью к кровотечению.
5 Наиболее частая локализация — передние две трети языка (края остаются свободными), передняя часть твердого неба, мягкое небо, переходная складка, десны и нижняя губа.
6 Для диагностики имеет значение типичная локализация неравномерно образовавшихся язв и пленок в полости рта. Однако подтвердить гонорею можно лишь путем бактериоскопического исследования. Присутствие в жидкости язв или пленок гонококков Нейссера уточняет диагностику.
7 Лечение гонококкового стоматита проводят антибактериальными препаратами, как и при лечении гонореи мочеполовых органов. Местно назначают полоскания 0,010,1 % раствором перманганата калия. Профилактика гонорейного стоматита у новорожденных, родившихся от матерей, больных гонореей, состоит в обработке слизистой оболочки рта новорожденных тотчас после рождения 2%раствором нитрата серебра. У взрослых больных, страдающих гонореей мочеполовых органов, следует осматривать слизистые оболочки полости рта и глотки, при показаниях проводят исследование отделяемого на гонококк.
Язвенно-некротический стоматит (болезнь Венсана) — острое, иногда рецидивирующее, поражение дёсен с изъязвлением, некрозом десневого края и деструкцией десневых сосочков. Основные возбудители — ассоциация Fusobacterium plautii и Treponema vincentii. Часто развитию заболевания предшествует воспаление, вызванное стафилококками и стрептококками. Процесс быстро прогрессирует, чему способствуют выделение фузобактериями большого количества кол-лагеназы, разрушающей коллаген соединительной ткани, и анаэробные условия, создающиеся в некротизированных тканях. Нередко наблюдают поражение миндалин и гортани с развитием состояния, известного как ангина Симановского-Венсана-Плаута. Состояния чаще возникают при нарушениях резистентности организма Читайте также: Что нового о вич последние новости
12.3.3. Микозы
Возбудителями подавляющего числа микозов полости рта являются дрожжеподобные грибы рода Candida. Из глубоких микозов челюстно-лицевой области чаще других встречается актиномикоз.
12.3.3.1. Кандидоз
Это заболевание, вызываемое грибами рода Candida, называется также кандидомикозом, монилиазом, молочницей и т. д.
Возбудитель — дрожжеподобный, условно-патогенный гриб (Candida albicans, реже Candida tropicalis или другие виды грибов кандида), аэроб, широко распространенный в окружающей среде. Он обнаруживается на поверхности здоровой кожи и слизистых оболочек, в выделениях человеческого организма. Candida albicans входят в состав резидентной флоры полости рта человека и в норме обнаруживаются в незначительном количестве и неактивном состоянии в 50—70 % случаев.
Возникновению кандидоза способствуют:
1) продолжительное применение антибиотиков;
2) неудовлетворительное гигиеническое состояние полости рта;
3) наличие гальванизма;
5) лучевая терапия;
6) иммуносупрессивная терапия.
Рис. 12.14. Кандидозный глоссит, псевдо-мембранозная форма.
При диагностике первостепенное значение имеют микробиологические показатели, а также выявление нитей мицелия в нативных препаратах из очагов поражения, полученных путем соскоба.
Клиническая картина. Различают псевдомембранозную, атрофическую и гиперкератотическую формы кандидоза полости рта.
При псевдомембранозной форме поражение локализуется на слизистой оболочке щек, языка, неба, десен. Реже процесс может распространяться на гортань, зев и пищевод. Налет легко снимается, после чего обнажается гладкая гиперемированная поверхность. Налет состоит из клеток эпителия, фибрина, микроорганизмов и дрожжевого мицелия. Больные жалуются на жжение, сухость, дискомфорт, иногда болезненность, может отмечается вязкая слюна (рис. 12.14). Кандидозная заеда чаще возникает у пожилых людей, на фоне В-гиповитаминоза и снижения высоты прикуса.
При атрофической форме слизистая оболочка резко гиперемирована (кандидозный стоматит), иногда слегка отечна. При поражении губ (кандидозный хейлит) слизистая оболочка (чаще нижней губы) гиперемирована, иногда покрыта беловатыми корочками. Локализация проявлений кандидозного глоссита чаще совпадает со складками языка. Отмечаются жалобы на сухость, жжение и болезненность в соответствующих областях.
Гиперкератотическая форма напоминает псевдомембранозную, но налет плотно спаян с подлежащей тканью, пропитан фибрином и снимается с трудом. После снятия его обнажается кровоточащая поверхность.
Дифференциальная диагностика. Кандидоз дифференцируют от аллергического стоматита катаральной формы, заболеваний, сопровождающихся ороговением (лейкоплакия, красный плоский лишай, красная волчанка), обложенностью языка, от травматических поражений. Грибковые заеды следует дифференцировать от заед другого происхождения: стрептостафилококковой, авитаминозной, сифилитической, вследствие снижения высоты прикуса. Для кандидозной заеды характерны сухая или слабомокнущая эрозия с небольшим отделяемым, окруженная тонкими серыми чешуйками, отсутствие уплотнения в основании. Кандидозный хейлит следует отличать от хейлитов другой этиологии, красного плоского лишая и красной волчанки. Кандидоз может быть симптомом СПИДа. Поэтому при наличии кандидоза с упорным течением необходимо провести обследование на ВИЧ-инфекцию.
Лабораторная диагностика. Для подтверждения клинического диагноза в первую очередь обязательно проводится микроскопическое исследование соскобов с пораженных участков и съемных протезов. Материал для исследования желательно брать натощак до чистки зубов и полоскания полости рта или, по крайней мере, через 3—4 ч после приема пищи или полоскания.
Рис. 12.15. Цитологическая картина при кандидозе: 1 — споры; 2 — псевдомицелий Candida albicans. Микрофотография, х 1200.
В полости рта дрожжеподобный гриб рода Candida обитает в форме круглых или овоидных клеток диаметром 1—5 мкм с четкими очертаниями, окруженных зоной просветления, или в форме псевдомицелия, реже мицелия (псевдогифы и гифы) гриба, имеющего вид нитей толщиной 1—5 мкм, для которых характерны фигуры ветвления. И дрожжеподобные клетки, и псевдомицелий (мицелий) гриба при паразитизме почкуются. В норме грибы рода Candida могут встречаться в виде единичных дрожжеподобных клеток в препарате — соскобе. При заболевании кандидозом или осложнении кандидозом другого заболевания гриб встречается в виде дрожжеподобных клеток и в виде мицелия (псевдомицелия) с фигурами деления во многих полях зрения (рис. 12.15). При остром начале заболевания обычно преобладают клеточные формы, при хроническом течении — псевдомицелий. При приеме антибиотиков подобная микроскопическая картина может наблюдаться без клинических признаков кандидоза. Такое состояние расценивается как проявление дисбактериоза и является сигналом о возможности возникновения кандидоза.
Для уточнения диагноза и вида гриба производится культуральное исследование с посевом на твердые среды, обязательно с учетом числа колоний, выросших от определенного количества материала. В отдельных затруднительных для диагностики случаях, особенно при хроническом гиперпластическом кандидозе, приходится прибегать к биопсии.
Лечение комплексное. Следует устранять травмирующие факторы, и в первую очередь протезы из разнородных металлов (особенно если был использован способ напыления). Назначают комплекс поливитаминов, особенно группу В. Из общих средств, помимо леворина или нистатина, назначают дифлюкан — по 1 капсуле (50 мг) в сутки в течение 7—14 дней под контролем микробиологических исследований, низорал — по 1 таблетке (200 мг) в сутки в течение 14—21 дня.
Слизистую оболочку обрабатывают раствором натрия гидрокарбоната или другими щелочными растворами, 10 % раствором натрия бората в глицерине, 1 % клотримазоловым кремом или применяют флуконазол в виде аппликаций 4—5 раз в день. Определенный эффект дают декаминовая карамель и анилиновые красители. Прогноз благоприятный, однако, учитывая хроническое течение болезни, курсы лечения повторяют с интервалом 3—6 мес до достижения стойкой ремиссии.
Лечение фоновых заболеваний проводится у соответствующих специалистов. Внутрь назначают поливитамины (В1, В2 , В6, РР, С). Следует исключить травмы слизистой оболочки рта. Санацию полости рта можно начинать через 2—3 дня после начала лечения.
При остром кандидозе съемные протезы не носят, при хроническом — их тщательно очищают и обрабатывают теми же средствами (за исключением красителей), что и слизистую оболочку.
Профилактика должна обязательно включать уход за полостью рта и протезами. При длительном лечении противомикробными антибиотиками и кортикостероидами назначают внутрь нистатин или леворин по 1 500 000 ЕД в день, витамины группы В и С, щелочные полоскания полости рта. Профилактика кандидоза новорожденных состоит в дородовой санации гениталий беременных в женских консультациях, строгом санитарно-гигиеническом режиме в родильных домах, закапывании в полость рта детям в первые дни жизни суспензии нистатина.
Гонорейный стоматит (stomatitis gonococcia) — острое инфекционное заболевание слизистой оболочки полости рта, возбудителем которого является гонококк Нейсера.
Инкубационный период составляет от 1 суток до 1 месяца и более. Гонококки, которые попали на СОПР, через 3-4 сут по межклеточным промежуткам достигают субэпителиальной соединительной ткани и вызывают воспалительную реакцию с образованием гнойного экссудата, что рассматривается как миграция нейтрофильных гранулоцитов и плазмоцитов к месту вторжения возбудителя.
Дети заражаются во время рождения, одновременно поражается СО глаз и носа.
При гонорейном стоматите поражается СО преимущественно нижних отделов полости рта (губ, десен, боковых и нижней поверхности языка и дна ротовой полости), а также глотки, миндалин, гортани. Она имеет ярко-гиперемированную окраску и чрезвычайно большое количество серого, иногда с зеленоватым оттенком и неприятным запахом гнойного налета. Однако, жалобы больных, как правило, отсутствуют.
Диагностика гонорейного стоматита
Диагноз подтверждается нахождением гонококка при микроскопии экссудата.
Лечение гонорейного стоматита идентично терапии гнойно-некротических поражений СОПР. Местную этиотропную терапию проводят антибиотиками и др. противомикробными средствами (олеандомицин, гентамицин, метрогил, сульфацил-натрий, фузидин натрий и Др.). До выздоровления необходимо проводить профилактические мероприятия во избежание инфицирования членов семьи больного.
Гонорейный стоматит
Гонорейный стоматит
– это воспалительное заболевание слизистой оболочки ротовой полости, вызванное гонококками.
Чаще поражается слизистая оболочка губ, десен, твердое и мягкое небо.
Гонорейный стоматит (после орально-генитальных контактов) характеризуют следующие симптомы:
- обильное слюноотделение;
- сильное покраснение слизистой оболочки рта;
- умеренные боли в горле, при глотании;
- наличие серых налетов, выделяющие зловонный экссудат;
- сильная отечность слизистой оболочки рта;
- местами образуются болезненные глубокие трещины и складки.
При наличии мелких ссадин в полости рта может присоединяться обычная бактериальная инфекция и стоматит становится более тяжелым: может появиться слабость, недомогание, повыситься температура тела.
Чаще всего гонорейный стоматит встречается у грудных детей, заразившихся от своих матерей во время прохождения по родовым путям. Стоматит проявляется вскоре после рождения ребенка сильным покраснением слизистой оболочки, затем слизистая начинает кровоточить, появляется гнойное отделяемое. Воспаление локализуется, в основном, на мягком и твердом небе, боковых поверхностей небного свода, спинку языка.
Лечение гонорейного стоматита
проводится по специальной методике с использованием лекарственных препаратов, подавляющих рост гонококка. Слизистая оболочка полости рта обрабатывается антисептическими растворами (например, 01—0,1 % раствором перманганата калия).
Для профилактики гонорейного стоматита новорожденным, родившимся от матерей, больных гонореей, в роддоме проводят обработку слизистой оболочки рта и конъюнктивы глаз 2% раствором нитрата серебра.
Для профилактики гонорейного стоматита у взрослых , больных гонореей мочеполовых органов, обязательно необходимо проводить обследование слизистых оболочек рта, глотки, миндалин, с целью исключения их гонорейного поражения.
Лекция 10
1. Слизистая полости рта, особенности строения и функций. 2. Особенности действия раздражителей на слизистую ротовой полости. 3. Патогенетические аспекты формирования гнойного воспалительного очага. 4. Локализация воспалительного процесса па слизистой полости рта. 5. Поражения слизистой ротовой полости, вызванные специфическим возбудителем. 6. Неспецифические (эндогенные) поражения слизистой полости рта. 7. Стафилококковые и стрептококковые поражения слизистой ротовой полости. 8. Гонококковый стоматит. 9. Фузоспирохетоз Венсана.
1. Слизистая полости рта, особенности строения и функций.Слизистая оболочка полости рта (СОПР) в отличие от других слизистых оболочек организма человека имеет ряд особенностей. Она устойчива к воздействию физических, химических раздражителей, а также к внедрению инфекционных агентов. Устойчивость к действию раздражителей во многом определяется целостностью эпителия, что обеспечивает выполнение барьерной функции, которая связана с особенностями структуры и функции СОПР.
На всем протяжении слизистая оболочка полости рта выстлана многослойным плоским эпителием, состоящим из нескольких слоев клеток. Под ним располагаются базальная мембрана, собственно слизистая оболочка и подслизистый слой. Эпителий непосредственно обращен в полость рта и вследствие слущивания верхнего слоя подвергается постоянному обновлению. Регенерация в СОПР протекает достаточно активно как со стороны эпителия, так и со стороны соединительнотканной основы. Выполнение барьерной функции обеспечивается наличием участков ороговения в зонах, где отмечается наибольшая механическая нагрузка (твердое небо, язык, десны). СОПР обладает высокими защитными и регенераторными способностями, поэтому слабые механические и физические воздействия, которым она подвергается во время приема пищи, не оказывают на нее существенного влияния. Слизистая оболочка, эпителиоциты и их рецепторы выставляют первую линию защиты от внедрения чужеродных агентов и определяют состояние здоровья человека.
2. Особенности действия раздражителей на слизистую ротовой полости.Патологические изменения в слизистой оболочке происходят под влиянием внешних раздражителей сравнительно большой силы — механических, физических (термических и лучевых), химических. Особенностью полости рта является то, что любое длительное травмирование слизистой оболочки сопровождается ее инфицированием.
3. Патогенетические аспекты формирования гнойного воспалительного очага.При длительном воздействии травмирующего фактора задерживается самоочищение ротовой полости, изменяются условия в микробиоценозах различных участков, что приводит к изменению установившегося микробного равновесия. Если травмирующий фактор имеет характер длительного воздействия, то запускается и поддерживается ме-ханизм катарального воспаления. При участии бактериальной флоры процесс может перейти в гнойный.
Механизмы, ответственные за приток лейкоцитов к месту инфекции, запускаются в основном самими бактериями. Действительно, после адгезии к слизистой оболочке они
вырабатывают нейтрофильные хемоаттрактанты. Тем не менее, существуют доказательства, что эпителиоциты также играют важную роль в воспалительной реакции. Эти эпителиальные клетки могут вызывать, распространять и модулировать начинающееся воспаление, генерируя некоторые цитокины, такие как интерлейкин-6, интерлейкин-8, TNFα. Эти цитокины могут играть роль в активации и миграции фагоцитов (нейтрофилов) к месту воспаления в эпителии, в результате чего формируется очаг острого гнойного воспаления. Предрасполагающей причиной может быть длительная травма слизистой оболочки острыми краями зубов, некачественно изготовленными протезами, нависающими краями пломб, искусственными коронками, любой ортопедической и ортодонтической конструкцией.
4. Локализация воспалительного процесса на слизистой полости рта.В зависимости от локализации воспалительного процесса поражение слизистой оболочки полости рта имеет различные названия: стоматит (слизистая щек), глоссит (язык), гингивит (десна), хейлит (слизистая губы). Чаще встречаются гингивиты и стоматогингивиты или, как их называют, стоматиты.
По клиническому течению различают стоматиты острые и хронические, поверхностные и глубокие. Большая их часть не имеет специфического возбудителя, однако существуют и специфические стоматиты, когда возбудителями являются определенные микроорганизмы.
Воспалительные процессы в полости рта, не имеющие специфического возбудителя, являются эндогенной инфекцией, вызываемой не только резидентной флорой полости рта, но и аллохтонной флорой.
Возникновение аутоинфекции возможно в результате резкого ослабления барьерных функций СОПР (барьера колонизационной резистентности). Такое состояние возникает в результате различных дистрофических процессов, инфекционного заболевания и ряда других болезней, а также при непосредственном воздействии (ожоги, механические травмы, протезы, острый край зуба, химическое, лекарственное раздражение).
5. Поражения слизистой ротовой полости, вызванные специфическим возбудителем.Необходимо помнить об изменениях на слизистой оболочке рта при острых и хронических инфекционных заболеваниях (корь, скарлатина, ветряная оспа, туберкулез).
Возникают поражения на слизистой рта и при других заболеваниях. К ним относятся:
1) вирусные инфекции (герпетический стоматит, проявления при опоясывающем герпесе (опоясывающий лишай) и других вирусных инфекциях);
2) бактериальные инфекции (стрептококковый стоматит, стафилококковая гранулема);
3) венерические заболевания (проявления сифилиса, гонорейный стоматит);
4) микозы (кандидоз, актиномикоз).
6. Неспецифические (эндогенные) поражения слизистой полости рта.При поверхностных стоматитах, не имеющих специфического возбудителя, протекающих по типу катарального или пролиферативного воспаления, отмечается увеличение количества аэробной кокковой флоры (стафилококки, нейссерии), а также аэробных палочек (дифтероиды).
Глубокие стоматиты характеризуются язвенно-некротическими проявлениями на
7. Стафилококковые и стрептококковые поражения слизистой ротовой полости.СОПР достаточно устойчива к стафилококкам и другим микроорганизмам. Однако при наличии микротравм создаются условия для проникновения присутствующих в полости рта бактерий в глубжележащие ткани. При достаточной вирулентности микроба-возбудителя и сниженной резистентности макроорганизма создаются условия для развития гнойного воспалительного процесса, который может протекать в различных клинических формах: гингивостоматит, заеда, хронические трещины губ, хроническая язвенная гранулема, гнойнички, язвы. При всех этих формах сначала появляются эрозии с гнойным отделяемым, затем в более тяжелых случаях могут формироваться язвы с серозным или гнойным отделяемым.
Большую часть болезней стрептококковой этиологии у человека вызывает S.pyogenes (группа А). Этот вид стрептококков может вызывать инвазии (типичное проявление — ангина) и специфические интоксикации (скарлатина). К заболеваниям, которые вызывает пиогенный стрептококк, также относятся рожа, ревматизм, острый гломерулонефрит, острые гнойные заболевания кожи и подкожной клетчатки (целлюлит), гнойные осложнения различной локализации и септицемия. Стрептококки группы В (S.agalactiae) могут вызывать эрозивный стоматит.
Наличие пиогенного стрептококка в полости рта, на миндалинах может явиться причиной упомянутых выше стрептококковых инфекций у лиц со сниженной естественной резистентностью, при воздействии на организм экстремальных факторов, связанных с переохлаждением, оперативными вмешательствами.
Смешанная инфекция является причиной развития импетиго, при котором вначале обнаруживаются стрептококки, а затем стафилококки. При этом гнойничковый процесс развивается на коже лица, красной кайме губ и далее может распространяться на СОПР. Заболевание чаще встречается у детей.
8. Гонококковый стоматит.Необходимо помнить о поражении СОПР при венерическом заболевании — гонорее. В настоящее время пересмотрен взгляд, согласно которому гонококки могут поражать только слизистую мочеполовых путей. За счет пилей,
которые относятся к факторам патогенное™, гонококки обладают высокой адгезивной способностью, особенно выраженной в отношении эпителиальных клеток мочеполового тракта, конъюнктивы глаза и полости рта. Кроме пилей, содержащих белки, соединяющиеся с сиалированными рецепторами эпителиоцитов, большое значение в патогенезе имеют белки внешней мембраны гонококка — pI и рII. Показано, что они усиливают адгезивную способность гонококка, внутриклеточную инвазию, антифагоцитарную активность. После закрепления на эпителиоцитах гонококки проникают в эпителиальные клетки, инвазируются в субэпителиальную ткань и вызывают гнойный воспалительный процесс, который в зависимости от локализации называется гонорейным уретритом, бленнореей и гонококковым стоматитом.
Обычный путь заражения — половой. Гонококковый стоматит возникает и при орально-генитальных контактах. Он проявляется гиперемией, отеком слизистой оболочки полости рта, небольшими эрозиями с вязким слизисто-гнойным отделяемым.
У новорожденных, родившихся от матерей, больных гонореей, наряду с бленнореей может возникнуть гонорейный стоматит, для профилактики которого рот новорожденных сразу же после рождения обрабатывают 2% раствором азотнокислого серебра.
9. Фузоспирохетоз Венсана.Данное заболевание является смешанной инфекцией (микстинфекцией), вызванной двумя возбудителями — представителями аутохтонной микрофлоры полости рта —фузобактериями (род Fusobacterium), которые относятся к семейству Bacterioidaceae, и боррелиями (род Borrelia), принадлежащими к семейству Spirochaetaceae.
Местные проявления наблюдаются чаще всего при снижении естественной резистентности организма. Болезнь возникает при ослаблении защитных сил организма человека (переохлаждение, различные стрессовые состояния, гиповитаминозы, недостаточность секреции slgA на слизистой рта). Для возникновения заболевания необходим симбиоз двух микроорганизмов, которые входят в состав нормального микробиоценоза. При совместном вегетировании и размножении на слизистой зева Borrelia Vincentii и Fusobacterium nucleatum возникает воспалительный процесс, для которого характерно образование пленчато-язвенных поражений, распространяющихся на слизистую оболочку щек, десен и глотки.
Несмотря на то что заболевание чаще регистрируется у истощенных лиц, оно также может возникнуть как осложнение гингивита и кариеса. Развитие заболевания часто провоцируется герпетической инфекцией (проявления наблюдаются при инфекционном мононуклеозе), стимулирующей возникновение бактериального симбиоза.
Для исследования у больного забирается материал (налет, пленки со слизистой зева, десен и щек), готовится мазок на стекле (окраска по методу Романовского—Гимзы) и микроскопируется. Диагноз язвенно-некротической ангины Венсана ставится только при микроскопическом исследовании.
Не нашли то, что искали? Воспользуйтесь поиском:
Читайте также:


