Что такое брюшной тиф вич
Брюшной тиф входит в группу острых кишечных инфекций, отличается циклическим течением и поражает лимфоидную ткань тонкого кишечника. В название заболевания входит слово тиф (в переводе туман или дым), которым в древние времена обозначали болезни, протекающие с помутнением рассудка, галлюцинациями и бредом. На территории России заболевания, сопровождающиеся поражением головного мозга, именовались горячкой.
В 19-ом – начале 20 века брюшной тиф был одной из распространенных и тяжело протекающих инфекций во всем мире, особенно в городах (скученность населения, отсутствие санитарно-гигиенических норм). Эпидемии брюшного тифа приходились на периоды войн, природных катаклизмов, голода. На сегодняшний день высокая заболеваемость населения брюшным тифом зарегистрирована в развивающихся странах (30 – 70 случаев болезни на 100 тыс. населения).
Источник инфекции
Источником брюшного тифа является человек (антропонозная инфекция), заразиться можно от больного или бактериовыделителя. Инфицированный человек выделяет бактерии в окружающую среду с мочой и фекалиями, реже со слюной или молоком.
- До седьмого дня болезни возбудитель инфекции выделяется в небольшом количестве.
- Массивное выделение бактерий начинается в конце первой недели,
- а максимума достигает в разгар клинических проявлений.
- Бактериовыделение продолжается не больше трех месяцев, но в 3 – 5% переходит в хроническое либо с калом (чаще) либо с мочой (наиболее опасное в эпидемиологическом плане).
Механизм передачи брюшного типа – фекально-оральный. Заразится инфекцией (пути передачи) человек может через: 
- потребление инфицированной пищи, воды
- или контактно-бытовым путем.
Вспышки и эпидемии брюшного тифа обусловлены использованием воды из загрязненного водоема.
Брюшной тиф относится к достаточно контагиозным инфекциям, болеют им люди в возрасте от 15 до 40 лет, но младенцы также имеют риск инфицироваться от матери через грудное молоко.
Брюшной тиф относится к сезонным инфекциям, максимальное количество заболевших регистрируется в летне-осенний период, что связано с:
- активизацией путей передачи (водный, пищевой);
- оптимальными условиями в окружающей среде, где возбудитель отлично сохраняется и размножается;
- сезонными изменениями в человеческом организме (снижение реактивности под действием ультрафиолета, снижение кислотности желудочного содержимого, большое потребление растительной клетчатки, что приводит к подщелачиванию слизистой желудочно-кишечного тракт и ее раздражению).
После перенесенной болезни формируется стойкий и чаще пожизненный иммунитет. Но в связи с широким использованием антибиотиков для лечения больных брюшным тифом, которые подавляют иммунитет, приобретенный иммунитет стал менее напряженным и длительным. Поэтому увеличилась частота повторного заражения данной инфекцией.
Как происходит заражение
Возбудителем брюшного тифа является бактерия Salmonella typhi, которая входит в семейство кишечных рода сальмонелл. Бактерия не окрашивается по Грамму (грамотрицательная), но подвижная за счет множества жгутиков. Палочка брюшного тифа хорошо растет на питательных средах, в состав которых входит желчь. При гибели и разрушении бактерий высвобождается эндотоксин, действие которого обуславливает симптоматику болезни.
Брюшнотифозная палочка отличается высокой устойчивостью при попадании во внешнюю среду. Возбудитель инфекции остается жизнеспособен в почве от 1 до 9 месяцев, в воде до месяца, в человеческих испражнениях до года. В молочных продуктах бактерии тифа не только сохраняются, но и размножаются (от 1 до 3 месяцев), на фруктах/овощах до 10 дней, а в мясе, масле и сыре до 120 дней. Брюшнотифозная палочка легко переносит замораживание, но при кипячении и обработке химическими дезинфектантами (хлорамин, сулема, фенол, лизол) погибают в течение нескольких минут.
Заражение данной болезнью происходит при попадании микроорганизмов в ротовую полость, а затем в пищеварительный тракт. Возбудитель, минуя первые физиологические барьеры (соляная кислота в желудке, неповрежденная слизистая кишечника), проходит несколько этапов циркуляции по организму, которые и составляют механизм развития заболевания:
Начало инкубационного периода. Часть попавших в кишечник бактерий выделяется наружу с фекалиями, а остальная часть начинает внедряться в лимфатические образования тонкого кишечника, откуда по лимфососудам попадает в регионарные (брыжеечные) лимфоузлы, а затем и в забрюшинные.
- Фаза лимфангоита и лимфаденита
Продолжается 7 – 21 день и соответствует завершению инкубационного периода. Проникнув в лимфатическую систему и лимфоузлы, бактерии начинают активно размножаться, а накопление их в лимфоидной ткани тонкой кишки вызывает развитие воспалительного процесса (лимфаденит и лимфангоит).
Соответствует первым семи дням болезни и совпадает с концом инкубационного периода. После развития воспаления в лимфоузлах кишечника размножившиеся бактерии выходят в общий лимфатический грудной проток, а из него в кровоток.
Часть проникших в кровоток микробов погибает, что ведет к высвобождению эндотоксина, который оказывает на организм токсическое действие: расстройство терморегуляции, нарушения центральной и вегетативной нервной системы (угнетение сознания, ступор, бред), работы сердца и других жизненно важных органах.
- Фаза паренхиматозной диссеминации бактерий
Возбудители брюшного тифа с кровотоком разносятся в различные органы и ткани, но большая часть микробов оседает в лимфоузлах, костном мозге, селезенке и печени, где формируются брюшнотифозные гранулемы. Появление экзантемы (кожных высыпаний) обусловлено заносом бактерий в сосуды кожи и развитием в них воспалительных реакций.
- Фаза выделения брюшнотифозной палочки во внешнюю среду
Главную роль в выделении микробов играет желчно-печеночная система. Из желчных путей с током желчи возбудитель попадает в кишечник, а затем с фекалиями в окружающую среду.
- Фаза аллергических реакций
Не все микроорганизмы, попавшие снова в кишечник, с желчью выводятся наружу. Оставшаяся часть снова внедряется в лимфоидную ткань кишечника, которая уже сенсибилизировалась при первичном вторжении. Ввиду имеющейся сенсибилизации воспалительная реакция приобретает характер гиперергической и протекает с развитием некроза и изъязвлений.
- Фаза формирования иммунитета
Одновременно активизируется иммунобиологическая защита, направленная на выведение микробов из организма и формирование иммунитета. В клиническом течении болезни эта фаза соответствует выздоровлению.
Классификация
Классифицируют брюшной тип по следующим критериям:
- типичный;
- атипичный (может протекать в стертой, абортивной (укороченной) или амбулаторной формах);
- редко встречающиеся варианты (пневмотиф – поражение легких, менинготиф – поражение головного мозга, нефротиф – почки, колотиф – толстый кишечник и тифозный гастроэнтерит).
- острый;
- с обострениями (рецидивирующий).
- легкая;
- среднетяжелая;
- тяжелая.
- неосложненный вариант;
- осложненный:
- специфические (кровотечение из кишечника или его перфорация, инфекционно-токсический шок);
- неспецифические (воспаление легких, слюнных желез, желчного пузыря и прочие).
Признаки заболевания
Инкубационный период при данной инфекции в среднем продолжается 10 – 14 суток, но может сокращаться до 7 дней и растягиваться до 23. Как долго будет продолжаться инкубационный период, зависит от выраженности иммунитета и количества микробов, поступивших в организм. Клинические проявления брюшного тифа проявляются циклично в зависимости от периода болезни. Выделяют 4 периода брюшного тифа:
Общий осмотр: больной заторможен и адинамичен., кожные покровы бледные, пастозность лица, кровяное давление снижено, в легких выслушивается жесткое дыхание с непостоянными сухими хрипами. Язык утолщен, обложен серо-белым налетом, по краям и на кончике язык малинового цвета с отпечатками зубом (тифозный язык). Отмечается умеренная гиперемия и утолщение миндалин. Живот мягкий, вздутый (метеоризм). К концу периода начальных проявлений пальпируется увеличенная печень и иногда селезенка (гепатоспленомегалия).
Продолжается 7 – 14 дней. В эту стадию нарастают явления интоксикации, температура поднимается до 40 – 41 градуса, носит постоянный характер. Ярко выражена энцефалопатия (за счет действия эндотоксина): больной вялый, сознание нарушено (оглушение или ступор), начинает бредить на фоне высокой температуры. Головные боли и бессонница мучительны. Язык обложен коричневым налетом и сухой (фулингинозный язык). Лицо очень бледное и пастозное, губы сухие, с трещинами, взгляд сонный, практически полное отсутствие мимики, сам больной безучастен. Также уменьшается суточный диурез и появляются запоры (характерный признак брюшного тифа), что связано с токсическим парезом кишечника.
Продолжается около недели. В эту стадию исчезают такие симптомы брюшного тифа, как: головные боли и расстройства сна, анорексия и сниженный диурез. Происходит нормализация температуры, но сначала она становится амбфиболического характера, то есть разница между показателями в разное время суток составляет 2 – 3 градуса. Лечение антибиотиками в настоящее время отображается на снижении температуры – ее лизис происходит быстро и минует амфиболическую стадию. Признаки интоксикации сохраняются длительное время (слабость, раздражительность, неустойчивость психики). В эту стадию могут развиться поздние осложнения болезни: тромбофлебит или холецистит.
Завершается болезнь выздоровлением, период которого ранее, до эры антибиотиков, продолжался 4 – 6 недель. В 7 – 9% случаях возможен рецидив заболевания, который возникает на фоне нормальной температуры и исчезновения симптомов интоксикации. Предшествуют рецидиву субфебрилитет, не исчезающая гепатоспленомегалия, отсутствие эозинофилов в крови и небольшое содержание в ней антител. Клинически рецидив болезни отличается более легким течением, быстрым нарастанием температуры и ранним появлением экзантемы, менее выраженными интоксикационными симптомами. Рецидив длится один день – несколько недель, может возникать неоднократно.
Осложнения
Течение брюшного тифа может быть тяжелым, с развитием следующих осложнений:
Обусловлены воздействием микроорганизмов и их токсинов: кишечное кровотечение, прободение кишечника, развитие ИТШ (инфекционно-токсического шока).
Обусловлены присоединением вторичной инфекции: воспаление легких, головного мозга, почек, ротовой полости и прочих органов.
Диагностика
Диагностика брюшного тифа основана на сборе эпидемиологических данных, изучении жалоб, анамнеза и данных физикального осмотра с подключением лабораторных исследований:
Выясняется наличие контактов с лихорадящими людьми, потребление сомнительной чистоты воды и немытых овощей/фруктов, молока и молочных продуктов, не прошедших пастеризацию (приобретенные с рук), напряженная эпидемиологическая обстановка по кишечным инфекциям в месте нахождения больного, прием пищи в местах общественного питания.
- Общие анализы крови и мочи
В крови лейкоцитоз со сдвигом влево, ускорение СОЭ. На 4 – 5 день заболевания снижение лейкоцитов до лейкопении, анэозинофилия, снижение тромбоцитов, относительный лимфоцитоз. В моче обнаруживаются белок, цилиндры и эритроциты. Позднее брюшнотифозные бактерии.
- Выделение гемокультуры брюшнотифозной палочки
Решающим методом в диагностике болезни является анализ на брюшной тиф – посев крови на желчный бульон или среду Раппопорта. Производится забор венозной крови (15 мл), которую засевают на питательную среду. С 8-го дня болезни возможно выделение возбудителя из элементов сыпи, кала, мочи и дуоденального содержимого (выделение розеокультуры, копро-, урино- и прочих).
Подтвердить диагноз помогают серологические реакции крови на брюшной тиф. Самые распространенные – реакция агглютинации (реакция Видаля) и реакция непрямой агглютинации (РНГА). У инфицированного человека в крови появляются специфические агглютинины (антитела) к брюшнотифозной палочке. РНГА проводится с использованием Н-, О- и Vi-антигеном в день поступления и через неделю. Подтверждает диагноз брюшного тифа увеличение титра О-антител в 4 раза либо показатели титра 1:200. В случае положительной реакции с Н-антигеном говорят о перенесенном ранее брюшном тифе либо вакцинации, а с Vi-антигеном свидетельствует о хроническом носительстве возбудителя.
Сравнительную диагностику брюшного тифа проводят с гриппом, малярией, бруцеллезом, сыпным тифом, аденовирусной инфекцией, туберкулезом, лептоспирозом, сепсисом и прочими инфекционными болезнями.
Лечение
Лечение брюшного тифа в обязательном порядке проводится в стационаре. Госпитализации подлежат все лихорадящие больные с подозрением на данную инфекцию. Лечение проводится комплексно и сочетает этиотропную и патогенетическую терапию:
Больному назначается строгий постельный режим для предупреждения напряжения мышц брюшного пресса, что может спровоцировать перфорацию кишечника или кишечное кровотечение. Садиться разрешается на 7 – 8 сутки при условии нормализации температуры, а ходить с 10 – 11 дня. Важно соблюдать тщательную гигиену ротовой полости и следить за регулярным опорожнением кишечника. Постановка очистительных клизм запрещается.
Назначается щадящая диета, сначала стол 4А, расширение диеты производят при нормализации температуры и ослаблении признаков интоксикации (столы 4, затем 2, позднее 13). Еда должна быть отварная или протертая, прием пищи дробный и небольшими порциями, питьевой режим свободный – потребление большого количества жидкости.
Препаратами выбора при брюшном тифе являются фторхинолоны ввиду распространения штаммов бактерий, которые устойчивы к ампициллину, левомицетину. Лечения антибиотиками назначается на весь лихорадочный период и первые 10 дней после нормализации температуры (ципрофлоксацин, цефлоксацин, офлоксацин).
Проводится по показаниям (длительное выделение возбудителя, обострения и рецидивы болезни). Назначаются иммуномодуляторы (пентоксил, тимоген) и брюшнотифозная вакцина.
Внутривенно капельно вводятся солевые растворы, гемодез, реополиглюкин, глюкоза.
Витамины С и Е, цитохром С, унитиол и аевит.
При возникновении кишечного кровотечения больному назначается абсолютный покой (лежа на спине), голод и холод на живот, ограничение потребления жидкости (не более полулитра и по чайной ложке) на период от 12 до 24 часов. С целью гемостаза вводят аминокапроновую кислоту, заменители крови, гемостатики (дицинон). При прободении стенки кишки показано проведение экстренной операции.
Профилактика
Меры профилактики брюшного тифа делятся на 2 категории:
Специфическая профилактика проводится по эпидемиологическим показаниям (высокая заболеваемость: 25 больных на 100 тыс. населения, посещение страны, где высокий уровень заболеваемости, продолжительный контакт с бактериовыделителем). С этой целью проводится вакцинация всех лиц от 15 до 55 лет. Первая прививка от брюшного тифа вводится подкожно (0,5 мл), вторая выполняется через месяц (1 мл), ревакцинацию осуществляют через 24 месяца (1 мл). Детей с 3 лет вакцинируют брюшнотифозной Vi-полисахаридной вакциной (вианвак) однократно (0,5 мл). Ревакцинация выполняется через 3 года.
К ним относятся: налаживание должного водоснабжения и канализации, контроль над работой предприятий общественного питания (соблюдение правил приготовления пищи, сроков хранения и реализации продуктов), санитарно-просветительная работа среди населения, пропаганда и соблюдение личной гигиены. Также неспецифическая профилактика включает: дезинфекцию сточных вод, осуществление санитарно-технической поддержки водопроводных и канализационных структур, прием на работу на пищевые объекты с допуском (отсутствие титра антител с О- и Vi-диагностикумами, отрицательный результат бак. исследования кала).
Вопрос – ответ
Сроки выписки зависят от степени тяжести болезни, показателей температуры и получения отрицательных результатов бак. исследования кала и мочи (проводится двукратно) и дуоденального содержимого (однократно). Выписка переболевшего осуществляется не ранее 21 – 23 дня. Пациент с легким течением болезни в среднем находится в больнице 25 дней, со среднетяжелым течением до 30 дней, а с тяжелой степенью до 45 дней.
В доантибиотическую эру смерть от брюшного тифа составляла от 3 до 20%. В последние годы летальность снизилась и находится в пределах 0,2 – 0,3%. Вероятность неблагоприятного прогноза до сих пор существует даже при легком течении болезни ввиду возможного появления тяжелых осложнений (кишечное кровотечение или перфорация кишки).
Лечение бактериовыделительства на сегодняшний день не разработано. Важно пролечить сопутствующие заболевания. В ряде случаев удается прекратить выделение брюшнотифозных бактерий приемом ампициллина, иммуностимуляторов и введением специфической моновакцины.
Да, таких людей ставят на пожизненный учет в органах сан-эпид надзора и дважды в год они должны проходить бактериологическое исследование кала, мочи, дуоденального содержимого и клиническое обследование. Хроническое бактериовыделение является противопоказанием к работе в пищевой промышленности, в учреждениях общественного питания, в санаториях, больницах, поликлиниках, аптеках и к торговле продуктами.
Общие сведения
В разные времена эпидемии тифа происходили на фоне социальных бедствий – войны, голод, разруха. В период таких эпидемий люди гибли тысячами.
Современные медики знают о разновидностях тифа все, благодаря чему успешно излечивают все виды этого заболевания. О том, чем они различаются и как лечить каждый из видов тифа, речь пойдет в этой статье.
Патогенез
Все виды тифа вызывают инфекционные агенты, попадающие в организм.
Брюшной тиф, а также паратиф А и В провоцируют Salmonella typhi, Salmonella paratyphi, Salmonella schottmuelleri. У этих заболеваний сходные клинические и патогенетические проявления, развивающиеся вследствие интоксикационного поражения лимфатической системы кишечника.
Возбудители, провоцирующие паратиф и брюшной тиф, относятся к отделу Gracilicutes, семейству Enterobacteriaceae, роду Salmonella, в котором определяется более двух тысяч видов микроорганизмов. Сальмонеллы — это факультативные анаэробы с высокой биохимической активностью. Они образуют эндотоксин, производящий энтеротропное, нейротропное и пирогенное действие. Сальмонеллы устойчивы к низким температурам, но чувствительны к высоким. Также у них высокая чувствительность к УФ-лучам, но и к дезинфицирующим средствам. Они могут долго сохраняться, а также размножаться в продуктах питания.
Паратиф и брюшной тиф развивается после контактов с больными, возбудитель передается фекально-оральным способом. Что касается того, как передается брюшной тиф, то
путь передачи может быть водным, пищевым, контактно-бытовым. Наиболее высокий уровень заболеваемости отмечается летом и осенью. Брюшной тиф чаще всего диагностируется у людей трудоспособного возраста.
Патогенез заболевания является следующим. Изначально возбудитель брюшного тифа проникает в кишечник, после чего внедряется в лимфатические узлы, что ведет к развитию лимфаденита. Далее возбудитель проникает в кровь, и у больного начинается бактериемия. В это время начинает проявляться клиника брюшного тифа. Возбудитель, циркулирующий в крови, часто погибает, при этом высвобождая эндотоксин. Это приводит к развитию интоксикации. В случае массивной эндотоксемии отмечается инфекционно-токсический шок. Как и другие инфекционные болезни, брюшной тиф приводит к ухудшению состояния.
Микробиология брюшного типа дальше описывается так: бактерии проникают в паренхиматозные органы, где образуются брюшнотифозные гранулемы. Соответственно, функции этих органов нарушаются. С восьмого дня заболевания возбудитель в больших количествах выделяется из организма с калом, а позже и с мочой. В это время меняются лимфоидные образования кишечника. Такие изменения происходят по стадиям. Сначала лимфоидные образования набухают, потом происходит их некротизация, далее — отторжение некротизированных масс. Четвертая стадия – это стадия появления язв, пятая – стадия заживления язв. На последней стадии формируется специфический иммунитет, и организм освобождается от возбудителя.
Сыпной тиф передается через небольшие повреждения на коже (как правило, речь идет о расчесах). Заболеваемость этим недугом была очень высокой в периоды войн и ухудшения социальных условий. Источник инфекции – человек в период последних 2-3 дней инкубационного периода и до 7-8 дня от того момента, когда температура у него нормализовалась.
Возбудитель заболевания — риккетсия Провачека. Переносчики сыпного тифа – вши, в основном платяные, реже — головные, которые передают болезнь от больного человека здоровому, после чего развивается эпидемический сыпной тиф. Заражение эпидемическим сыпным тифом происходит, когда фекалии вшей втираются в расчесы. Клещевой сыпной тиф – болезнь, заражение которой происходит через укусы инфицированных клещей. Эндемический клещевой тиф также развивается после заражения риккетсиями.
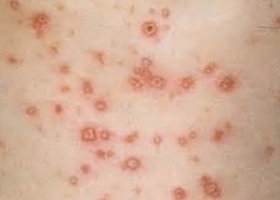
После того, как переносчики заражают человека, риккетсии попадают в кровь, их небольшая часть погибает, а остальная, попадая в лимфу, направляется к лимфатическим узлам, где они и размножаются. Этот процесс соответствует инкубационному периоду.
После этого риккетсии вбрасываются в кровь в больших количествах, часть их гибнет и высвобождается эндотоксин. Этот процесс соответствует началу острого периода болезни. Риккетсии размножаются в эндотелии сосудов, что приводит к набуханию и десквамации эндотелиальных клеток. В кровотоке эти клетки разрушаются, и высвобождающиеся риккетсии снова поражают эндотелиальные клетки. Наиболее активно этот процесс происходит в последние дни инкубационного периода и в первые дни лихорадки.
В процессе развития заболевания сосуды поражает бородавчатый эндокардит. Этот патологический процесс может распространяться на всю толщину стенки сосуда, вследствие чего образуется сегментарный или круговой некроз. В свою очередь, это может привести к закупорке сосуда тромбом. Этот патологический процесс приводит к образованию так называемых сыпнотифозных гранулем (узелков Попова).
Если болезнь протекает тяжело, отмечаются некротические изменения, если легко — пролиферативные изменения. Особенно ярко выражены изменения сосудов в центральной нервной системе. Из-за поражения сосудов также отмечаются изменения кожи и слизистых. Вероятны тромбоэмболические осложнения. После того, как человек перенес сыпной тиф, риккетсии Провачека в организме могут существовать много лет. Когда защитные силы организма ослабляются, может произойти рецидив, которым является болезнь Брилла-Цинссера. Болезнь Брилля протекает легче, но ее клинические проявления сходны с сыпным тифом.
Возвратный тиф – возбудители этого заболевания относятся к спирохетам рода Borrelia, один и наиболее распространенных его возбудителей — боррелия Обермейера (Borrelia recurrentis). Переносчики эндемического возвратного тифа — клещи семейства Argasidae. Переносчики являются так называемыми резервуарными хозяевами спирохет. Также резервуаром боррелий являются грызуны. Однако у человека эндемический возвратный тиф развивается именно после укуса клеща. Изначально на том месте, где внедрился клещ, появляется папула. Патогенез и проявления клещевого типа схожи с проявлениями эпидемического возвратного тифа, переносчиком которого является платяная и головная вошь.
Когда боррелии попадают внутрь организма, они внедряются в клетки лимфоидно-макрофагальной системы, размножаются в них и после этого поступают в кровь уже в больших количествах. В крови происходит их частичное разрушение и высвобождение эндотоксина, поражающего кровь и нервную систему. Происходит интоксикация организма, развивается лихорадка, в печени и селезенке образуются некротические очаги. Нарушается также местное кровоснабжение, что ведет к геморрагическим инфарктам.
Для заболевания характерна так называемая возвратная лихорадка. После окончания первого лихорадочного периода образуются антитела против боррелий первого поколения. Под их воздействием появляются микробные агрегаты с нагрузкой тромбоцитов, и большинство боррелий гибнет. В этот период больной переживает период ремиссии. Однако часто возбудители приобретают устойчивость к антителам и продолжают сохраняться в организме. Когда эти боррелии размножаются, происходит второй приступ лихорадки. Такая ситуация может повторяться несколько раз. Человек полностью выздоравливает только после появления в крови антител, которые влияют на все антигенные варианты боррелий. После выздоровления иммунитет сохраняется ненадолго.
Классификация
Определяются следующие разновидности заболевания:
- Сыпной тиф.
- Возвратный тиф.
- Брюшной тиф.
По тяжести течения заболевание подразделяют на несколько степеней:
С точки зрения наличия осложнение тиф подразделяется на:
Причины
Сыпной тиф развивается вследствие заражения организма внутриклеточными паразитами — риккетсиями. Переносчиками ритекксий являются платяные, головные и лобковые вши. Заражение происходит, когда человек расчесывает кожные покровы в местах укусов вшей и втирает их испражнения. Когда риккетсии попадают в кровь, человек становится заразным для окружающих.
Брюшной тиф развивается после заражения Salmonella typhi. Заразиться можно от больного человека или носителя возбудителя. Заражение происходит контактно-бытовым, водным, пищевым путем.
Возвратный тип начинается после заражения спирохетами рода Borrelia. Эпидемическим возвратным тифом можно заразиться после укусов вшей, эндемическим – клещей.
Симптомы тифа
Каждая из разновидностей тифа проявляется особыми признаками.
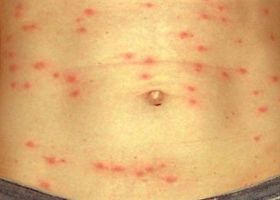
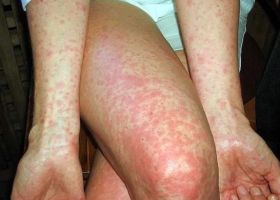
Симптомы брюшного тифа проявляются остро или подостро. Врачи выделяют несколько периодов заболевания. В начальном, который может длиться от 4 до 7 дней, у больного по нарастающей развивается интоксикация. Болит голова, повышается температура тела, ухудшается аппетит, развивается брадикардия. Беспокоят постоянные и схваткообразные боли в животе, метеоризм, понос. Язык утолщен, на нем есть серо-белый налет. Конечности немеют, холодеют.
В период разгара, который длится 9-10 дней, температура продолжает держаться на высоком уровне. На животе и на боковых поверхностях груди появляется мелкая сыпь. Если надавить на поверхность кожи, пораженную сыпью, она исчезает, но потом снова появляется через несколько секунд. У больных проявляется выраженная заторможенность.
Отмечается брадикардия, глухость тонов сердца, пониженное давление. На языке виден коричневатый налет, по краям видны отпечатки зубов. Отмечаются проблемы с дыханием – оно становится жестким и хриплым. В процессе развития болезни, печень и селезенка увеличиваются. Появляется склонность к запорам, живот вздут. У больного может отмечаться тифозный статус, то есть нарушения сознания, сильная заторможенность, галлюцинации, бред. Еще одно тяжелое проявление этого заболевания — инфекционно-токсический шок.
Симптомы брюшного тифа у взрослых в период разрешения болезни являются следующими: температура тела падает резко или наблюдается ускоренный лизис. Снижается выраженность признаков интоксикации — нормализуется аппетит и сон, улучшается общее самочувствие.
У небольшой части больных – от 3 до 10% — во время реконвалесценции может произойти рецидив болезни. Рецидив предвещают некоторые признаки: ухудшенный аппетит, отсутствие нормализации размеров печени и селезенки, субфебрилитет, слабость. Симптомы у рецидива такие же, как у основного заболевания. Но его длительность меньше.
Сыпной тиф начинается с того, что у больного повышается температура тела, развиваются признаки общей интоксикации – озноб, лихорадка, боли в спине, головные боли. Через несколько дней появляются пятна на коже в виде розовой сыпи. Пятна покрывают тело в верхней части туловища, подмышках, однако на ладонях, лице и подошвах ног их нет. Больной пребывает в заторможенном состоянии, иногда впадает в состояние комы. Он дезориентируется в пространстве и времени. Температура держится на отметке около 40 градусов постоянно, а через две недели резко снижается. Немного понижаться температура в этот период может в утреннее время.
Через некоторое время сыпь становится темнее, приобретает макуло-папулезный вид. Если течение болезни тяжелое, может появиться петехиальная и геморрагическая сыпь. Возможно развитие спленомегалии. При очень тяжелой форме болезни наблюдается гипотония. Возможен сосудистый коллапс, признаки энцефалита, почечная недостаточность, пневмония – все эти признаки являются неблагоприятными с точки зрения прогноза.
Болезнь Брилла-Цинссера — это рецидив сыпного тифа, который проходит в более легкой форме. Это состояние может развиваться на фоне снижения защитных сил через много лет после того, как человек переболел в первый раз.
Симптомы возвратного тифа проявляется по-другому. Он начинается внезапно. Непродолжительный озноб сменяет жар и головная боль. Появляется боль в мышцах и суставах, повышается температура, учащается пульс, кожные покровы становятся сухими. Затрагивается нервная система, часто развивается делирий.
На коже появляются высыпания, в некоторых случаях развивается желтуха, увеличивается печень и селезенка. В период лихорадки может поражаться сердце, развиваться пневмония и бронхит. Такое состояние может продолжаться 2-6 дней. Дальше температура снижается, состояние больного улучшается. Но через 4-8 дней снова начинается следующий приступ, и симптомы повторяются. Очень редко болезнь проходит без повторных приступов.
При вшином возвратном тифе происходит 1-2 повторных приступа, при клещевом – четыре или больше приступов.
Анализы и диагностика
В процессе диагностики тифа применяют общеклинические методы исследования. Проводятся общие анализы мочи и крови, биохимические методы исследования, анализ спинномозговой жидкости. При необходимости проводят электрокардиограмму, ультразвуковое исследование, рентген легких.
Для специфической диагностики применяются серологические методы исследования. Анализ на тиф проводится бактериологическим методом с посевом крови, фекалий, мочи на питательные среды.
Следует учитывать и тот факт, что работникам определенных сфер анализ крови на брюшной тиф для санкнижки проводится в обязательном порядке. Для проведения анализов для санкнижки нужно обратиться в поликлинику по месту жительства.
Перед тем, как сдавать такой анализ, нельзя принимать никаких лекарств в течение 3 дней либо следует проинформировать врача о принятых препаратах. Кровь лучше сдавать натощак, легко поужинав вечером перед анализом. Хотя бы два дня перед анализом не следует потреблять алкоголь. Утром перед сдачей крови нельзя курить.
Что касается того, как берут анализ на брюшной тиф, то при подозрении на заболевание его проводят сразу же, так как через несколько дней после лечения заболевания возбудитель будет уже сложно выделить. При подозрении на брюшной тиф могут проводить такие типы анализов:
- Общий анализ — кровь при установлении диагноза исследуют прежде всего. С помощью общего анализа можно косвенно установить бактериальное поражение (об этом свидетельствует лейкопения и повышенная СОЭ).
- Биохимический анализ крови – в процессе этого исследования определяют наличие белков и их концентрацию.
- Серологическое обследование – в процессе такого исследования определяются антигены к сальмонелле, если со времени заражения прошло 4-5 дней. При брюшном тифе определяются О-, Vi- и Н-антигены. Для серологического исследования используется реакция Видаля.
- Бактериальный посев — на питательной основе выращивается бактериальная культура. Однако это длительный процесс – микрофлора растет примерно 5 дней. Но результаты позволяют определить тип бактерии и подобрать самые эффективнее антибиотикидля борьбы с ней.
- Реакция иммунной флуоресценции – с ее помощью можно выявить брюшной тиф на самой ранней стадии. Для проведения этого исследования в биоматериал добавляют антитела, помеченные флуоресцентными веществами. При наличии антигенов возбудителя можно увидеть свечение под микроскопом.
- Иммуноферментный анализ – позволяет определить антитела и антигены.
Лечение тифа
При лечении любого типа тифа важно правильно установить диагноз и придерживаться той схемы терапии, которую назначил врач. Больные тифом должны лечиться стационарно, под контролем врача. Практикуется комплексное лечение, с применением лекарственных средств, соблюдением режима и диеты.
Читайте также:


