Что покажет узи брюшной полости при вич
3 сочетанной патологии, что составило 69%. Изолированные изменения обнаружены у 16 (31%) человек. Характеристика изменений при ультразвуковом исследовании органов брюшной полости следующая: патология печени (диффузные изменения, гепатомегалия, признаки цирроза, признаки портальной гипертензии, гемангиомы, кисты) выявлена у 46 (64%) пациентов; патология желчного пузыря (признаки хронического калькулезного холецистита, полипы) у 2 (3%); патология селезенки (спленомегалия, добавочная долька) у 7 (10%), гепатоспленомегалия у 5 (7%); патология поджелудочной железы (диффузные изменения, признаки панкреатита) у 19 (26%); патология лимфатических узлов (увеличение забрюшинных и лимфатических узлов ворот печени) у 24 (33%); патология почек (диффузные изменения паренхимы, нефроптоз) у 6 (8%) пациентов. В таблице более подробно представлены выявленные изменения органов брюшной полости у ВИЧ-инфицированных пациентов при ультразвуковом исследовании. По данным ультразвукового обследования наиболее часто выявлены признаки диффузных изменений печени (43%), что вполне объяснимо, так как значительное количество ВИЧ-инфицированных лиц имеют СО-инфекцию вирусный гепатит С, а в ряде случаев с исходом в цирроз печени (3%). Диффузные изменения поджелудочной железы обнаружены у 25% обследованных лиц, что наряду с изменениями состояния печени может 3
4 указывать на систематическое употребление токсических веществ (алкоголь, наркотические вещества и др.). Проведенные исследования указывают на то, что у большинства ВИЧинфицированных лиц (71% случаев) обнаружены изменения в состоянии органов брюшной полости, даже в случаях отсутствия жалоб на состояние внутренних органов. Эти изменения чаще (69% наблюдений) носят сочетанный характер. Практически у двух третей пациентов выявлены ультразвуковые признаки патологии печени. Увеличение забрюшинных лимфатических узлов и лимфоузлов ворот печени диагностировано у 33% обследованных пациентов, страдающих вирусным иммунодефицитом. Критерий персистирующей генерализованной лимфоаденопатии является основополагающим в верификации стадии ВИЧ-инфекции. Таким образом, на наш взгляд, для определения стадии иммунологической недостаточности и состояния внутренних органов целесообразно проведение ультразвукового обследования органов брюшной полости у ВИЧ-инфицированных пациентов не реже одного раза в год. Кроме этого у всех обследованных пациентов изучено состояние ЛОР-органов. Осмотр производили при очередном посещении диспансерного отделения, поэтому выявлены исключительно хронические заболевания. Установлено, что частота выявления хронической оториноларингологической патологии коррелирует с количеством лимфоцитов в крови, содержащих маркер CD4. Обнаружена обратно пропорциональная связь. У всех 36 пациентов с количеством клеток CD4 в крови менее 200 мкл-1 (эту группу ВИЧинфицированных относят к стадии 3 по CDC) выявлена хроническая воспалительная ЛОР-патология. Из 22 пациентов, имеющих первую стадию ВИЧ-инфекции (ВОЗ, 2004), патология ЛОР-органов была выявлена у 12 (54%). Во второй стадии заболевания распространенность оториноларингологической патологии составила 64% (выявлена у 7 из 11 человек). На третьей стадии ВИЧ-инфекции хроническая патология уха, горла и носа диагностирована у 22 (73%) пациентов. При СПИДе (4 стадия ВИЧ-инфекции) ЛОР-патология выявлена у всех 9 (100%) больных. Таким образом, учитывая представленную распространенность у ВИЧинфицированных лиц хронической воспалительной оториноларингологической патологии, последнюю можно идентифицировать как ранний клинический симптом вирусного иммунодефицита. Что, наряду с описанными выше изменениями в состоянии органов брюшной полости (по данным ультразвуковой диагностики), должно направить диагностический поиск на выявление этиологии иммунодефицита. Выводы: 1. При проведении скринингового ультразвукового исследования состояния органов брюшной полости у ВИЧ-инфицированных пациентов выявлены изменения внутренних органов у 71% обследованных, причем в большинстве случаев (69%) сочетанные. 2. Наиболее часто по данным УЗ-диагностики обнаружены изменения состояния печени (у 64% пациентов) и поджелудочной железы (26%), а также увеличение лимфатических узлов (забрюшинных и ворот печени) у 33%. 4
5 Литаратура 1. Блохина, Н. П. Клинические аспекты гепатита С у ВИЧ-инфицированных / Н. П. Блохина // Вирусные гепатиты, инф. бюллетень (12). С Кравченко, А. В. Этиологическая структура и особенности поражений печени у больных с ВИЧ-инфекцией / А. В. Кравченко [и др.] // Тер. архив Т. 69, 11. С Шахгильдян, В. И. Лабораторная диагностика цитомегаловирусной инфекции у ВИЧ-инфицированных пациентов / В. И. Шахгильдян [и др.] // Эпид. и инф. болезни С Шерлок, Ш. Заболевания печени и желчных путей: практ. рук. / Ш. Шерлок, Дж. Дули. М.: ГЭОТАР, с. 5. Dieterich, D. Ganciclovir treatment of gastrointestinal infection caused by CMV in patients with AIDS / D. Dieterich, M. Poles, E. Lew // Rev. Infect. Dis Vol. 10. P Dieterich, D. Results of 452 liver biopsises in patients seropositive for HIV / D. Dieterich [et al.] // Hepatology Vol. 98. P Munoz, S. Mortality due to hepatopathy in HIV patients / S. Munoz [et al.] // 8-th European Conference on clinical aspects and treatment of HIV-infection, Athens, October Book of Abstracts. P
Авторами проведен ретроспективный анализ историй болезни, диагностики и результатов лечения пострадавших с повреждениями селезенки с сопутствующей ВИЧ инфекцией и вирусоносительством гепатита В или С, а также их сочетанием, и представлены два клинических наблюдения. Патологические изменения в селезенке при данных инфекциях увеличивают риск ее повреждения. При оперативном вмешательстве у данных пациентов должны строго соблюдаться инструкции работы хирургов в операционной. При повреждении селезенки тактический подход оперативного лечения в каждом конкретном случае должен быть индивидуальным.
The authors conducted a retrospective analysis of medical records, diagnosis and results of treatment of patients with injuries of the spleen with human immunodeficiency virus infection and infection with hepatitis B or C, as well as a combination of both, and present two clinical cases. Pathological changes in the spleen in these infections increase the risk of damage. Surgical intervention in these patients should be strictly followed the instructions of the surgeons in the operating room. If damaged spleen tactical approach of surgical treatment in each case must be individualized.
Вирусные гепатиты — одна из наиболее актуальных проблем современной медицины во всем мире, возбудителями вирусных гепатитов ежегодно заражаются сотни миллионов людей, а более миллиона человек умирают каждый год от этих заболеваний. Считается, что в тот или иной период жизни вирусом гепатита В инфицированы около 2 млрд. человек, а постоянными носителями вируса являются около 350 млн. жителей земного шара. Стремительный рост количества ВИЧ инфицированных в мире и в России влечет за собой повышение риска профессионального заражения ВИЧ для медицинских работников. При этом следует знать, что официальные сведения о носителях не соответствуют их действительному числу из-за сложностей организации и проведения обследований.
Эти обстоятельства привели к тому, что произошло значительное увеличение числа ВИЧ и гепатит инфицированных больных среди пострадавших с закрытой травмой живота и повреждением селезенки. Нельзя не отметить тот факт, что сами по себе эти инфекции приводят к патологическим изменениям в селезенке, что увеличивает риск ее повреждений даже при минимальной травме.
Из неинвазивных методов наиболее часто применяли УЗИ (18 больных), при этом у 8 пострадавших выявлена свободная жидкость в брюшной полости и выполнен лапароцентез. У пострадавших с тяжелой сочетанной ЧМТ (6 человек) параллельно проводили РКТ головного мозга и брюшной полости. У пострадавших с нестабильной гемодинамикой чаще всего в условиях приемного покоя выполняли лапароцентез одновременно с реанимационными мероприятиями. Диагностическую лапароскопию выполняли в сомнительных случаях у 4 пострадавших со стабильной гемодинамикой. При диагностике внутрибрюшного кровотечения выполняли экстренную лапаротомию. Дополнительные сложности в диагностике возникли у 1-го ВИЧ инфицированного больного и у 2-х с гепатитами В и С, так как у них отсутствовали клинические признаки повреждения селезенки, был сомнительный анамнез травмы.
Клиническое наблюдение 1.
Рисунок 1. По данным УЗИ и клинической картины — абсцесс нижнего полюса селезенки

Диагноз: Абсцесс нижнего полюса селезенки. Показано оперативное лечение. Под наркозом левым подреберным разрезом произведена лапаротомия. При ревизии брюшной полости выявлена увеличенная в размерах багрового цвета, пастозная на ощупь селезенка, в нижней и средней трети которой обнаружен абсцесс, содержащий 200 мл грязно-серого цвета гной с неприятным запахом. Выполнена спленэктомия, санация и дренирование брюшной полости.
В послеоперационном периоде у пациентов после спленэктомии повышается число тромбоцитов, наблюдается длительная гипертермия. В нашем наблюдении у больного наблюдался значительный тромбоцитоз с тенденцией постоянного роста (710х10 3 /mm 3 на 6 сутки после операции), гипертермия до 39 0 С. На 12 сутки с момента операции выписан в удовлетворительном состоянии.
Клиническое наблюдение 2.
Рисунок 3. Попкасульная гематома селезенки

Рисунок 4. Вид после опорожнения гематомы

Послеоперационное течение гладкое. Тромбоцитоза и гипертермии не наблюдалось. Выписан в удовлетворительном состоянии на 10 сутки.
Таким образом в современных условиях с увеличением пациентов с ВИЧ и гепатитом В, С, вероятность числа пациентов с повреждения селезенки существенно возрастает. При оперативном вмешательстве у данных пациентов должны строго соблюдаться инструкции работы хирургов в операционной. При повреждении селезенки тактический подход к оперативному лечению в каждом конкретном случае должен быть индивидуальным.
Р.А. Ибрагимов, В.Ф. Чикаев, А.Ю. Анисимов, Ю.В. Бондарев
Казанский государственный медицинский университет
Больница скорой медицинской помощи №1, г. Казань
Ибрагимов Ринат Абдулкабирович — кандидат медицинских наук, ассистент кафедры травматологии ортопедии и ХЭС
1. Серова В.В., Шахгильдян В.И., Исаенко С.А., Груздев Б.М. Ультразвуковая характеристика поражений селезенки у больных ВИЧ-инфекцией // Эпидемиология и инфекционные болезни. — 2004. — № 4. — С. 35-38.
2. Gedik E., Girgin S., Aldemir M., Keles C., Tuncer M.C., Aktas A. Non-traumatic splenic rupture: report of seven cases and review of the literature // World J. Gastroenterol. — 2008. — № 14. — Р. 6711-6716.
3. Tzoracoleftherakis E., Alivizatos V., Kalfarentzos F., Androulakis J. Complications of splenic tissue reimplantation // Ann. R. Coll. Surg. Engl. — 1991. — Vol. 73. — Р. 83-86.
а) Терминология:
1. Аббревиатуры:
• Синдром приобретенного иммунного дефицита (СПИД)
• Вирус иммунодефицита человека (ВИЧ)
2. Определения:
• Внутрибрюшные оппортунистические инфекции и опухоли, возникающие на фоне ВИЧ-обусловленного иммунодефицита
б) Визуализация брюшной полости при ВИЧ/СПИД:
1. Общая характеристика:
• Локализация:
о Могут поражаться висцеральные органы, желудочно-кишечный тракт, мочевыделительная система, лимфатические узлы
• Размеры:
о Могут быть различными: от микроабсцесса ( 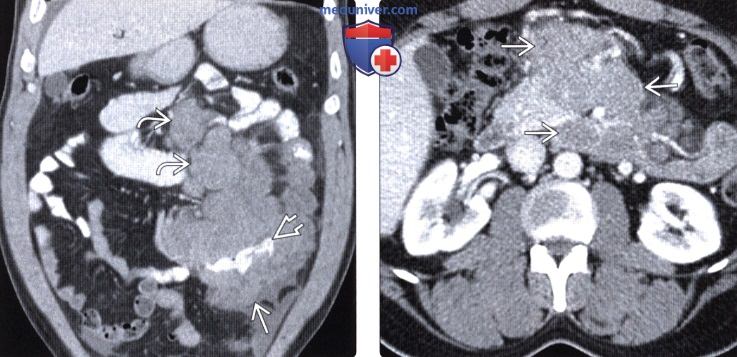
(Слева) На изображении в коро-нальной плоскости при КТ с контрастным усилением определяется диффузное опухолевидное утолщение стенки и расширение тонкого кишечника в левом нижнем квадранте, видно также контрастное вещество в просвете кишки. Чуть выше обратите внимание на выраженную лим фаденопатию. Эти изменения обусловлены подтвержденной биопсией СПИД-детерминированной неходжкинской лимфомой.
(Справа) На аксиальном срезе при КТ с контрастом определяется выраженная мезентериальная лимфаденопатия, обусловленная СПИД-детерминированной неходжкинской лимфомой.
3. КТ брюшной полости при ВИЧ/СПИД:
• Печень:
о В печени могут быть выявлены узловые образования и цирротические изменения, т. к. ВИЧ часто сопровождается хроническими вирусными гепатитами
о Маленькие гиподенсные диффузные очаги в паренхиме печени могут быть обусловлены микроабсцессами (часто при авиум-микобактериальной инфекции, туберкулезе, гистоплазмозе, поражении кандидами, пневмоцистами и др.)
о Могут наблюдаться диффузно-инфильтративные изменения печени, вызванные инфекциями, например авиум-туберкулезом
о Пневмоцисты (реже, чем при авиум-туберкулезе или цитомегаловирусной инфекции) могут приводить к появлению множественных диффузных кальцинатов
- Появление кальцинатов не означает снижение активности заболевания
о у 1/4 пациентов со СПИД-ассоциированной лимфомой печени выявляются гиподенсные узлы различного размера
• Билиарный тракт:
о Холангит, обусловленный оппортунистическими инфекциями:
- Экстра- и интрапеченочные билиарные стриктуры и сосочковый стеноз: желчные протоки могут выглядеть утолщенными и расширенными
- Внешний вид желчных протоков симулирует изменения при первичном склерозирующем холангите
о Акалькулезный холецистит в результате оппортунистических инфекций (цитомегаловирус, криптоспоридии):
- Утолщение и деформация желчного пузыря с наличием жидкости в окружающих тканях
• Селезенка:
о Спленомегалия выявляется у 3/4 пациентов со СПИДом, даже без наличия инфекции или опухоли
о Множественные мелкие гиподенсные очаги (микроабсцессы) обычно обусловлены диссеминированной инфекцией (например, грибками Candida, авиум-микобактериальной инфекцией, кокцидиоидомикозом, пневмоцистами и др.)
о Распространенные гиподенсные поражения могут возникать в результате инфильтративных инфекций, однако нельзя исключать и СПИД-ассоциированную лимфому
о Мелкие кальцинаты, похожие на таковые в печени, при пневмоцистной инфекции
• Желудок, тонкий и толстый кишечник:
о Утолщение стенки кишки, полнокровие слизистой и изменения жировой клетчатки вокруг кишечника всегда подозрительны в плане инфекций (включая оппортунистические)
- Язвообразование в кишечнике на фоне цитамегаловирусной инфекции может привести к перфорации (одна из наиболее частых причин экстренных оперативных вмешательств в брюшной полости у пациентов со СПИДом)
о Многие оппортунистические инфекции могут поражать любой отдел ЖКТ (криптоспоридии, ЦМВ, микобактериальная авиум-инфекция, туберкулез, микромпоридии, Clostridium difficile, амебиаз и др.):
- Предугадать вид возбудителя на основе только его локализации - очень сложная задача, однако некоторые возбудители имеют склонность к определенным отделам ЖКТ:
ЦМВ и туберкулез поражают преимущественно подвздошную кишку
Кандиды, микроспоридии - преимущественно начальные отделы тонкого кишечника
Инфекционные заболевания толстого кишечника чаще всего обусловлены ЦМВ, С. difficle, Campylobacter, амебной инфекцией, сальмонеллами и шигеллами
о Утолщение стенки пищевода говорит об эзофагите, чаще всего обусловленном кандидами, ЦМВ или вирусом простого герпеса
о Проктит у гомосексуалистов, связанный с сексуальной активностью, может быть вызван гонококками Нейссера, хламидиями или вирусом простого герпеса
о Местное утолщение стенки кишки, похожее на объемное образование, подозрительно на злокачественную опухоль (лимфома, саркома Капоши):
- Лимфома, связанная с инвагинацией
• Лимфатические узлы:
о Умеренно выраженная генерализованная лимфаденопатия (размер узла обычно менее 1,5 см) может быть реактивной и означать первую стадию ВИЧ-инфекции:
- Может сохраняться годами при отсутствии каких-либо симптомов (персистирующая генерализованная лимфаденопатия)
о Более выраженная лимфаденопатия (более 1,5 см) характерна для оппортунистических инфекций (авиум-микобактериальная инфекция, туберкулез) или СПИД-ассоциированной лимфомы/саркомы Капоши:
- Некроз мезентериальных лимфоузлов вследствие авиум-микобактериальной инфекции или туберкулеза
- Значительное увеличение лимфоузлов при саркоме Капоши о СПИД-ассоциированная лимфома может быть связана с дискретными очагами поражения в печени/селезенке или с фокальными объемными образованиями ЖКТ:
- ЖКТ, особенно толстая кишка, подвздошная кишка и желудок - наиболее частая экстранодальная локализация поражений при лимфоме (75%)
• Почки:
о Двухстороннее увеличение почек с утолщением уротелия может быть следствием ВИЧ-нефропатии
о Фокальные гиподенсные очаги поражения могут быть проявлением инфекции (туберкулез, авиум-микобактериоз, грибковые) или СПИД-ассоциированной лимфомы
о Кальцинаты могут обнаруживаться при пневмоцистной инфекции (сходные изменения в печени и в селезенке) или реже при МАИ/ЦМВ
• Поджелудочная железа:
о Оппортунистические инфекции могут стать причиной острого панкреатита и стриктур панкреатического протока (например, ЦМВ, Cryptococcus и др.)
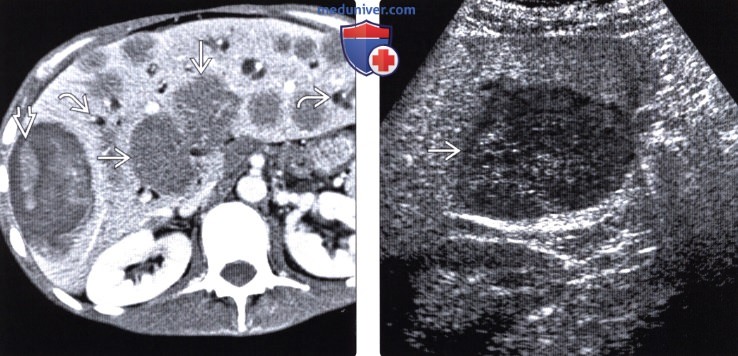
(Слева) На аксиальном срезе при КТ с контрастом визуализируются множественные объемные образования в печени, в т. ч. с кровоизлияниями,, у пациента со СПИДом. Данные очаги обусловлены неходжкинской лимфомой. Не совсем типичной находкой в этом случае является легкая обструкция внутрипеченочных желчных протоков.
(Справа) При УЗИ в продольной плоскости выявлено большое гипоэхогенное объемное образование у пациента со СПИДом. При биопсии была подтверждена СПИД-ассоциированная В-клеточная неходжкинекая лимфома. 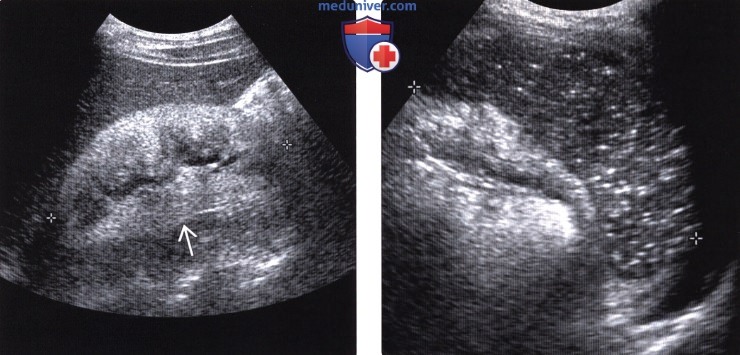
(Слева) При УЗИ в продольной плоскости визуализируется правая почка обычных размеров с выраженной гиперэхогенностью у пациента с ВИЧ-нефропатией в анамнезе. В отличие от остальных хронических заболеваний, почки при ВИЧ-нефропатии часто имеют нормальные размеры или несколько увеличены.
(Справа) При УЗИ в поперечной плоскости выявлены множественные небольшие кальцинаты в селезенке у ВИЧ-инфицированного пациента. Это проявления первичной пневмоцистной инфекции.
4. УЗИ брюшной полости при ВИЧ/СПИД:
• Желчный пузырь:
о Утолщение стенки желчного пузыря может быть реактивным при гепатите или вторичным при остром акалькулезном холецистите, обусловленном оппортунистической флорой
о Утолщение стенки и расширение внепеченочных и/или внутрипеченочных желчных протоков обусловлено холангиопатией на фоне СПИД
• Печень:
о Оппортунистические инфекции проявляются небольшими гипоэхогенными узелками (микроабсцессы) с диффузным распределением в печени
о Пневмоцистная инфекция дает картину небольших гипоэхогенных узлов/мелких очагов с неизмененной эхогенностью
• Лимфатические узлы:
о Некроз лимфоузлов чаще всего возникает в результате авиум-микобактериальной инфекции или туберкулеза
в) Дифференциальная диагностика поражений брюшной полости при ВИЧ/СПИД:
1. Лимфома, не обусловленная ВИЧ/СПИД:
• Более выраженное поражение лимфоузлов, в отличие от СПИД, при котором преобладают экстранодальные поражения
• СПИД-обусловленная лимфома протекает агрессивно, имеет склонность к метастазированию, в то время как лимфома, не обусловленная СПИД, на ранних стадиях ограничивается поражением лимфоузлов
2. Билиарные гамартомы:
• Множественные мелкие кистозные поражения с диффузным распределением в печени
• Могут симулировать микроабсцессы печени, но у пациентов нет каких-либо симптомов инфекции
3. Саркоидоз:
• Может проявляться множественными мелкими гиподенсными поражениями в печени и селезенке (похожими на микроабсцессы)
• Характерна верхняя внутрибрюшная лимфаденопатия, которая ошибочно может быть принята за лимфаденопатию при ВИЧ
• Медиастинальная и воротная лимфаденопатия, характерное поражение легких и отсутствие симптоматики поможет в дифференциальной диагностике
г) Патология. Общая характеристика:
• Этиология:
о При инфицировании ВИЧ приводит к разрушению CD4(+) Т-лимфоцитов и иммунному дефициту о У ВИЧ-инфицированных пациентов повышается риск развития новообразований, особенно при одновременном инфицировании вирусом Эпштейна-Барр, герпеса или папилломавирусом:
- Частота СПИД-ассоциированных опухолей (неходжкинская лимфома, саркома Капоши) существенно снижается при ВААРТ
- Риск других опухолей, протекающих более агрессивно и появляющихся в нетипично молодом возрасте, намного выше у ВИЧ-инфицированных
- Неходжкинская лимфома:
СПИД-ассоциированное новообразование (обычно при CD4 ниже 100), объединяющее несколько типов лимфом, в т.ч. диффузную В-клеточную лимфому и лимфому Беркитта
Выраженная тенденция к экстранодальному распространению (особенно в ЖКТ), поражению нетипичных мест и появлению при прогрессировании основного заболевания
- Саркома Капоши:
Низкодифференцированная саркома мягких тканей сосудистой природы, ассоциированная с ВПГ-8
о Инфекционные осложнения чаще возникают у ВИЧ-инфицированных пациентов с CD4> 200, в то же время, риск значительно возрастает при снижении уровня CD4:
- Множество различных СПИД-детерминированных инфекций, включая распространенную авиум-микобактериальную инфекцию, туберкулез, пневмоцистную инфекцию, рецидивирующие бактериальные пневмонии, персистирующую криптоспоридиальную инфекцию, хроническую герпес-вирусную инфекцию (ВПГ):
Большая часть инфекций возникают при CD4 М
• Эпидемиология:
о Больше 35 млн инфицированных по всему миру
3. Течение и прогноз:
• Разнообразные оппортунистические инфекции и СПИД-обусловленные опухоли без ВААРТ с целью подавления ВИЧ
• СПИД определяется при CD4
Редактор: Искандер Милевски. Дата публикации: 17.1.2020
Консультация
уролога
всего 500 р.
Выгодные скидки! -50%
Только в период с 31 марта по 15 апреля
Консультация
эндокринолога
всего 700 р.
Выгодные скидки! -30%
Только в период с 31 марта по 15 апреля
Скидки 10% на анализы
для студентов
при предъявлении
студенческого билета!
Консультация
онколога всего 1000 р.
врач высшей категории
Выгодные скидки! -17%
Только в период с 31 марта по 15 апреля
Скидка 10% на анализы
для пенсионеров
при предъявлении
пенсионного удостоверения!
профессор Онищенко
Консультация доктора медицинских наук
всего 2000 р.
Выгодная цена! -25%
Только в период с 31 марта по 15 апреля
ЭКГ на аппарате SCHILLER Швейцария
всего 500 р. Выгодные скидки! -50%
Только в период с 31 марта по 15 апреля
Консультация
невролога
всего 900 р.
Выгодные скидки! -55%
Только в период с 31 марта по 15 апреля
Генетическая экспертиза
Установление отцовства по ДНК
всего 10800
за информативный тест



Что такое ВИЧ?
Если вы подозреваете, что у вас есть инфекции, передающиеся половым путём (ИППП), или что вы подверглись воздействию инфекции, передаваемой половым путем, такой как ВИЧ, прекратите заниматься сексом немедленно до тех пор, пока не пройдете обследование.
- ВИЧ расшифровывается как вирус иммунодефицита человека.
- Это вирус, который может привести к синдрому приобретённого иммунодефицита, или СПИД.
- Человеческий организм не может избавиться от ВИЧ - это означает, что как только вы заразились ВИЧ, он останется у вас на всю жизнь.
- Безопасного и эффективного лечения ВИЧ в настоящее время не существует. Но его можно контролировать, если получать надлежащую медицинскую помощь.
- ВИЧ поражает специфические клетки крови иммунной системы, называемые CD4 клетки или Т-клетки. Со временем ВИЧ может уничтожить так много этих клеток, что организм уже не может бороться с инфекциями и болезнями. Когда наступает тотальное поражение Т-клеток, ВИЧ-инфекция ведёт к СПИДу.
- СПИД - это стадия заражения, которая наступает, когда иммунная система сильно повреждена; человек становится уязвимым для инфекций и инфекционно-онкологических заболеваний, связанных с так называемыми оппортунистическими болезнями. Когда количество клеток CD4 падает ниже 200 клеток на один кубический миллиметр крови, принято считать, что болезнь перешла в стадию СПИДа.
Только некоторые жидкости могут передавать ВИЧ от инфицированного человека к неинфицированному: кровь, семенная жидкость (сперма), эякулят, ректальные выделения, вагинальные выделения и грудное молоко. Эти жидкости должны соприкасаться со слизистой оболочкой органов (внутри прямой кишки, влагалища, отверстии полового члена, рта) или с повреждёнными тканями, или быть введены непосредственно в кровоток (из иглы или шприца). В таком случае может иметь место инфицирование ВИЧ.
ВИЧ распространяется главным образом путём:
- Через незащищённый секс (секс без презерватива) с кем-то, кто имеет ВИЧ.
- Анальный секс является самым высоко рисковым типом сексуального поведения. Рецептивный анальный секс является более рискованным, чем активный анальный секс.
- Вагинальный секс является вторым по величине риском сексуального поведения.
- Наличие нескольких половых партнеров или наличие других инфекций, передающихся половым путём, может повысить риск заражения через секс.
- Совместное использование игл, шприцов, растворов для приготовления инъекций наркотиков с кем-то, кто имеет ВИЧ.
Реже, ВИЧ может передаваться:
- При рождении: от инфицированной матери ВИЧ может передаваться ребенку во время беременности, родов или грудного вскармливания.
- При проведении медицинских манипуляций с ВИЧ-зараженной иглой или другим острым предметом. Этот путь заражения в основном характерен для медицинских работников.
- При переливании крови, продуктов крови или при пересадке органов/тканей трансплантатов, которые заражены ВИЧ. Этот риск крайне мал из-за тщательного тестирования и крови, и донорских органов и тканей.
- Если Вас укусил человек с ВИЧ. Риск передачи инфекции существует только если кожа обширно повреждена или травмирована, и при наличии крови.
- Через рот во время орального секса. Причём принимая эякулят (сперму) в рот, Вы рискуете более, чем при других видах орального секса.
- Контакт между повреждённой кожей, раной или слизистыми оболочками и ВИЧ-инфицированной кровью или кровь содержащими жидкостями организма. Эти случаи встречаются крайне редко.
- Глубокие поцелуи, если у человека с ВИЧ есть изъязвления или кровоточивость десен и при поцелуях идёт обмен кровью. Передача только через поцелуй встречается крайне редко.
ВИЧ не передаётся через слюну.
ВИЧ не передается через рукопожатия, объятия или обычный поцелуй.
ВИЧ не передается при повседневных контактах на рабочем месте, в школах или бытовых условиях.
Вы не можете заразиться через сидение унитаза, питьевой фонтан, дверные ручки, посуду, стаканы для питья, пищу, сигареты, домашних животных, насекомых.
ВИЧ не передается через воздух, и он долго не живет вне тела.
ВИЧ-инфекция имеет хорошо изученное развитие.
Нелеченный ВИЧ почти всегда заканчивается смертельным исходом, потому что он в конечном итоге подавляет иммунную систему и приводит к СПИДу.
Лечение ВИЧ помогает людям на всех стадиях заболевания, лечение может замедлить или предотвратить прогрессирование заболевания от одного этапа к другому.
Стадия острой инфекции:
• В течение 2-4 недель после заражения ВИЧ Вы можете чувствовать недомогание с симптомами гриппа. Это называется острый ретровирусный синдром (АРС) или первичная ВИЧ-инфекция . Это естественная реакция организма на ВИЧ-инфекцию. Острый ретровирусный синдром может проявиться не у каждого. У некоторых людей этот синдром проходит бессимптомно. В этот период в вашем организме вырабатывается большое количество ВИЧ. Вирус использует и уничтожает СД4 клетки, чтобы сделать свои копии и размножиться - и количество лимфоцитов CD4 может резко падать.
• Ваша способность к распространению ВИЧ во время этого этапа наиболее высока, потому что количество вируса в крови очень большое. В конце концов ваша иммунная реакция начнет снижать количество вируса в вашем организме обратно до стабильного уровня - уровень CD4 клеток начинает увеличиваться, но прежнее количество этих клеток (до инфицирования) не может восстановиться.
Период клинической латентности (бездействие или покой):
• Этот период иногда называют бессимптомной ВИЧ-инфекцией или хронической ВИЧ-инфекцией. ВИЧ по-прежнему активен, но воспроизводится на очень низком уровне. У вас может не быть никаких симптомов, или вы можете заболеть в это время. Люди, которые находятся на антиретровирусной терапии (арт) могут жить в периоде клинической латентности в течение нескольких десятилетий. Для людей, которые не находятся на антиретровирусной терапии, этот период может длиться до десяти лет, но некоторые могут пройти через этот этап быстрее.
• Вы ещё способны передавать ВИЧ другим людям на этом этапе, даже если вы находитесь на антиретровирусной терапии, хотя применение препаратов антиретровирусной терапии значительно снижает риск заражения. Ближе к середине и концу этого периода ваша вирусная нагрузка начинает расти, и количество CD4 клеток начинает сокращаться. У вас могут начать проявляться симптомы ВИЧ-инфекции, так как иммунная система слишком слаба, чтобы защитить Вас.
СПИД (синдром приобретенного иммунодефицита):
• Это стадия ВИЧ, которая возникает, когда иммунная система сильно повреждена, и вы становитесь уязвимы для различных инфекций и онкологических заболеваний, ассоциированных с инфекциями.
• Когда количество клеток CD4 падает ниже 200 клеток на один кубический миллиметр крови, считается, что болезнь перешла в стадию СПИДа.
• Вам также может быть поставлен диагноз СПИД, если у Вас выявлено одно или несколько оппортунистических заболеваний, независимо от количества лимфоцитов CD4. Оппортунистические заболевания - заболевания, вызываемые условно-патогенными вирусами или клеточными организмами (бактерии, грибы, простейшие), которые обычно не приводят к болезни здоровых людей (с нормальной иммунной системой).
• Продолжительность жизни человека, которому был поставлен диагноз СПИД и который не лечился, составляет 3 года. Как только у пациента диагностируются оппортунистические заболевания, ожидаемая продолжительность жизни без лечения сокращается примерно до 1 года.
• Люди с СПИДом нуждаются в медицинском лечении для того, чтобы предотвратить смерть.
Признаки и симптомы ВИЧ-инфекции
- Единственный способ узнать, заражены вы ВИЧ или нет – лабораторная диагностика (анализ крови).
- Нельзя полагаться только на симптомы, чтобы узнать, есть ли у вас ВИЧ.
- Многие люди, инфицированные ВИЧ, не имеют каких-либо симптомов в течение 10 лет или больше.
- Некоторые люди, зараженные ВИЧ, сообщали о гриппоподобных симптомах (“худший грипп, перенесённый мною”) в срок от 2 до 4 недель после инфицирования ВИЧ.
Симптомы могут включать:
• лихорадку,
• увеличенные лимфатические узлы,
• боль в горле,
• сыпь.
Эти симптомы могут длиться от нескольких дней до нескольких недель. В это время ВИЧ-инфекция может не обнаружиться при проведении анализа на ВИЧ, но такие люди являются высоко заразными и могут инфицировать других людей.
Единственный способ определить, заразились Вы или нет – это пройти тестирование на ВИЧ-инфекцию.
ВИЧ: диагностика и лечение
• Единственный способ узнать, если у вас есть ВИЧ – это сдать анализ крови на ВИЧ.
• Рекомендуется всем в возрасте от 13 до 64 сдавать тест на ВИЧ хотя бы раз в 3 года в рамках обычного медицинского обследования.
• Почти каждый пятый человек, который заражён ВИЧ, не знает, что он инфицирован.
• ВИЧ передаётся через незащищённый секс и употребление инъекционных наркотиков, так что людям, которые употребляют инъекционные наркотики и практикуют незащищённый секс, стоит сдавать анализы на ВИЧ чаще.
- У вас был незащищенный секс (секс без презерватива), анальный, вагинальный или оральный, с мужчинами, которые имели половые контакты с другими мужчинами или с несколькими партнёрами?
- Вводили ли вы себе инъекционные наркотики (а также стероиды, гормоны или силикон) и/или использовали при этом чьи-то иглы, шприцы (не индивидуальное или одноразовое применение)?
- Вы оказывали сексуальные услуги в обмен на наркотики или деньги?
- Вам поставили диагноз или вы проходите лечение по поводу гепатита, туберкулёза или сифилиса?
- У вас был незащищённый секс с кем-то, кто мог ответить "да" на любой из вышеперечисленных вопросов или с кем-то, чью историю вы не знаете?
Если вы будете продолжать практиковать незащищенный секс и/или совместное использование шприцев для инъекционных наркотиков, вы должны сдавать анализ на ВИЧ по крайней мере раз в год.
Сексуально активные гомосексуалисты и бисексуальные мужчины должны сдавать анализ крови на ВИЧ чаще, например, каждые 3 до 6 месяцев.
- Вы подверглись сексуальному насилию.
- Вы женщина, которая планирует забеременеть или забеременела.
Скрининг-Тест на определение антител к ВИЧ:
• Самый распространённый анализ на ВИЧ - это скрининг-тест на ВИЧ-антитела (иммуноферментный анализ), определяющий наличие антител, которые ваш организм вырабатывает против ВИЧ.
• Тестирование проводится в лаборатории.
Анализ на ВИЧ может быть выполнен по крови.
В связи с тем, что уровень антител в крови выше, тест по крови определяет инфекцию на ранних стадиях. Кроме того, большинство анализов крови, проведённых в лабораторных условиях, выявляют инфекцию раньше, чем при применении экспресс-тестов на ВИЧ. Новые иммунологические тесты способны выявить ВИЧ через 3 недели после внедрения вируса. В лабораторных анализах в настоящее время используются тесты, по которым можно обнаружить как антитела, так и антиген (часть самого вируса). Это позволяет выявить ВИЧ раньше, чем тесты, которые обнаруживают только антитела.
Экспресс-тест является иммунным анализом, который используется для скрининга. Он даёт возможность получения результата быстро: через 20 минут. Использование экспресс-тестов крови на антитела к ВИЧ позволяет определить только антитела. Если иммуноферментный анализ (лабораторное тестирование или экспресс-тест) проводится в течение "периода окна" (т. е. период после инфицирования, но до появления антител в соответствующем количестве), тест может не найти антитела и дать ложно-отрицательный результат. Все иммуноферментные анализы, которые дали положительный результат, требуют проведения дополнительного обследования для подтверждения результата.
Последующее диагностическое обследование:
(Данное тестирование выполняется, если первый иммуноферментный результат был положительным)
Последующее диагностическое обследование включает:
- дифференцирующий тест антител, который различает ВИЧ-1 и ВИЧ-2;
- тест на ВИЧ-1 нуклеиновые кислоты, который обнаруживает вирус ВИЧ непосредственно,
- вестерн-блот-анализ или метод непрямой иммунофлуоресценции, который обнаруживает антитела к ВИЧ.
Иммуноферментные методы исследования, как правило, очень точные, но последующее тестирование позволяет вам и вашему врачу убедиться, что диагноз правильный. Если ваш первый тест (экспресс-тест) положительный, вас будут направлять в медицинское учреждение, чтобы провести последующее тестирование. Если ваше первое испытание - это лабораторный тест, и он положительный, в лаборатории будут проводить последующее тестирование, как правило, из того же образца крови, который использовали при проведении первого испытания.
Ложноположительные тесты бывают редко. Если испытания проводятся во время "периода окна", они могут дать ложно-отрицательный результат.
РНК тесты:
• РНК тест обнаруживает непосредственно вирус, а не антитела к ВИЧ, таким образом можно обнаружить ВИЧ примерно через 10 дней после инфицирования, т. е. как только он появляется в кровотоке, до начала выработки антител.
• Эти исследования стоят дороже, чем тест на антитела и, как правило, не используется в качестве скринингового теста, хотя ваш врач может назначить вам данное исследование как последующий тест, после положительного теста на антитела, или как часть клинического обследования.
- Антиретровирусная (АРВ) или высокоактивная антиретровирусная терапия (ВААРТ) - это термины, используемые для описания препаратов, которые подавляют размножение ВИЧ в организме.
- Эти лекарства обычно даются в виде комбинации из, как минимум, трёх препаратов.
- Если АРВ/ВААРТ эффективна, ухудшение состояния иммунной системы и, соответственно, развитие СПИДа можно отложить на годы.
- Даже у тех пациентов, которые хорошо реагируют на ВААРТ, лечение не позволяет избавить организм от ВИЧ полностью.
- Вирус продолжает размножаться в более медленном темпе, поэтому для ВИЧ-инфицированных важно понимать, что они по-прежнему могут распространять инфекцию, даже если в это время показатели количества кровяных клеток (лимфоцитов CD4) и количество вируса (вирусная нагрузка) показывают, что их иммунная система здорова.
Существует ли лекарство или вакцина от ВИЧ?
В настоящее время нет лекарства или вакцины от ВИЧ.
Профилактика ВИЧ-инфекции
Лучший способ профилактики ВИЧ-инфицирования - избегать поведения, которое предполагает контакт с инфицированными жидкостями организма (кровь, сперма, вагинальная жидкость и грудное молоко). ВИЧ чаще всего передаётся от одного человека к другому через незащищенный анальный или вагинальный секс, а также через совместное использование игл или другого оборудования для введения наркотиков.
Рекомендации по профилактике передачи ВИЧ:
• Обратитесь за медицинской помощью немедленно, если вы думаете, что подверглись риску заражения ВИЧ. Иногда препараты для лечения ВИЧ могут предотвратить развитие болезни, если вы начали приём медикаментов немедленно.
• Вы должны знать свой ВИЧ-статус. Все желающие в возрасте от 13 до 64 должны быть протестированы на ВИЧ хотя бы раз.
• Если вы подвержены повышенному риску инфицирования ВИЧ, следует проходить тестирование на ВИЧ, по крайней мере, один раз в год.
• Воздерживайтесь от случайных половых сношений, постарайтесь быть в долгосрочных взаимно моногамных отношениях с неинфицированным партнёром.
• Используйте латексный презерватив каждый раз во время полового акта (вагинального, анального или орального) с каждым партнёром.
• Ограничьте количество ваших сексуальных партнёров. Чем больше сексуальных партнёров вы имеете, тем больше ваш риск столкновения с кем-то, кто имеет ВИЧ или другие инфекции, передаваемы половым путем.
• Не употребляйте наркотики; если вы употребляете наркотики инъекционным путём, обратитесь за медицинской помощью и лечением, чтобы прекратить или уменьшить употребление наркотиков.
• Не пользуйтесь чужими иглами и иными приспособлениями для внутривенного введения наркотиков, или прекратите их использование сразу, как только узнали об этом. Используйте чистые иглы для внутривенного введения.
• Если вы беременны и у вас ВИЧ, лечение позволит уменьшить вероятность того, что ваш ребенок будет ВИЧ инфицирован.
• Если вы инфицированы, ваш сексуальный партнёр или тот, с кем вы совместно используете иглы для введения наркотиков, также должны быть проверены на ВИЧ.
• Наличие низкой вирусной нагрузки снижает вероятность распространения ВИЧ, но не пренебрегайте защитой себя и своих партнеров для сохранения здоровья.
• Если вы инфицированы ВИЧ, пройдите обследование и сдайте анализы на другие инфекции, передаваемые половым путём. Для вас эти инфекции могут быть более опасными, чем для тех, кто не инфицирован ВИЧ.
• Мужское обрезание снижает риск передачи ВИЧ от женщины мужчине во время вагинального секса.
• Не передавайте никому свои личные предметы гигиены, на которых могут оставаться следы вашей крови, например, бритвы или зубные щетки.
Читайте также:


