Антитела к вич рисунок
Все инфекционные заболевания нуждаются в своевременной точной диагностике. ВИЧ и СПИД — не исключение. Поставленный вовремя диагноз позволяет принять необходимые терапевтические меры и продлить пациенту жизнь. Как же определить наличие или отсутствие заболевания с максимальной точностью?
Диагностика ВИЧ-инфекции и СПИДа
Сегодня, наверное, каждый человек слышал о ВИЧ и СПИДе и знает, что эти заболевания очень опасны, что передаются они в основном во время незащищенного барьерным способом полового акта. А между тем, первые случаи инфицирования были зафиксированы не так давно — в 1978 году (у нескольких мужчин-гомосексуалов из США и Швеции). Сам вирус был открыт в 1983 году.
В первую очередь ВИЧ атакует и разрушает лимфоциты (Т-лимфоциты, или хелперы). Они отвечают за иммунный ответ организма, распознавание и уничтожение инфицированных клеток. В результате заболевший теряет способность противостоять инфекциям.
У здорового человека количество Т-лейкоцитов составляет 1200–3000 клеток/мкл. После ВИЧ-инфицирования число клеток снижается. При этом заболевший продолжает чувствовать себя нормально. Данный период болезни может длиться на протяжении многих лет. Но наступает момент, кода количество клеток-хелперов достигает критической отметки. Это может проявиться следующими проблемами:
- кандидоз полости рта и ЖКТ;
- опоясывающий лишай (герпес);
- неделями не спадающая высокая температура;
- ночная потливость;
- диарея;
- частые ОРЗ и ОРВИ и др.
Если число Т-лимфоцитов снижается до 200 клеток/мкл, то диагностируют СПИД. Организм больного в таком состоянии не может сопротивляться даже простейшим микроорганизмам — от дрожжей до вирусов. У здорового человека к ним развивается резистентность, тогда как страдающего СПИДом они могут довести до летального исхода. Чаще всего возбудителями смертельных заболеваний становятся токсоплазма, криптоспоридии, цитомегаловирус. Кроме того, снижение лимфоцитов провоцирует образование злокачественных опухолей.
При отсутствии должного лечения пациенты с ВИЧ-инфекцией не переступают порог выживаемости в 10 лет. Грамотно и своевременно назначенная терапия затормаживает развитие болезни, в разы увеличивая продолжительности жизни больного. ВИЧ-положительный человек в таком случае может дожить до преклонных лет.
Основной метод диагностики инфекции — анализ крови. С момента заражения до появления антител в крови проходит 1–3 месяца.
Разные виды лабораторных анализов венозной крови, взятой натощак, позволяют обнаружить наличие или отсутствие ВИЧ-инфекции в крови. Рассмотрим виды этих исследований.
- Скрининговое исследование иммуноферментными (ИФА) методами представляет собой выявление антител к антигенам ВИЧ-типов: ВИЧ-1 и ВИЧ-2. Уже со второй недели после инфицирования могут появиться антитела, хотя они способны обнаружиться и позже — через несколько месяцев. В последующее время количество антител растет и сохраняется в крови пациента. При наличии антител в большинстве случаев клинические признаки ВИЧ не проявляются 2–10 лет.
Отметим, что данный тест не всегда точен, возможен ложноположительный результат. В любом случае при положительном результате назначается повторный анализ через 2-3 недели. - Верификационное исследование методом иммуноблота проводится, если описанный выше анализ дважды дал положительный результат. Данное исследование сочетает анализ ИФА и метод электрофореза, который позволяет разделить по молекулярному весу входящие в состав вируса антигены. Данное исследование имеет максимальную точность.
- Полимеразная цепная реакция (ПЦР) с детекцией в режиме реального времени дает возможность определить концентрацию вирусной РНК в плазме крови. Тест проводят в целях ранней диагностики возможного инфицирования после случая повышенного риска (на 7–10 день после предположительного инфицирования).
Также данный анализ назначается для оценки эффективности применяемой терапии, для решения вопроса о начале антиретровирусной терапии, о проведении кесарева сечения у инфицированных беременных за 4 недели до родов.
Такое исследование крови проводят новорожденным детям инфицированных матерей. Полученный дважды положительный ответ говорит о заражении ребенка.
Поводом пройти исследование на ВИЧ-инфекцию может стать множество причин. Тест необходим перед оперативным вмешательством, в случае планирования беременности, риск приобретения данной инфекции несут случайные половые контакты. Отдельная категория граждан (врачи, педагоги, работники пищевых производств, продавцы пищевой продукции и др.) обязана проходить тест в рамках оформления медицинской книжки, являющейся обязательным условием допуска к работе.
Что касается тревожных симптомов, то обычно врачи назначают анализ на ВИЧ при следующих состояниях:
- Резкая потеря веса.
- Диарея, длящаяся более трех недель.
- Лихорадка неясного происхождения.
- Увеличение лимфатических узлов в разных областях.
- Лейкопения и лимфопения.
- Тяжелые инфекционные заболевания: пневмония, кандидоз внутренних органов, туберкулез, манифестный токсоплазмоз, частые случаи обострения герпесвирусной инфекции и другие.
Специальной подготовки перед сдачей венозной крови не требуется. Единственное — это воздержание от приема пищи в течение 8–10 часов. Также накануне рекомендуется избегать физических и эмоциональных нагрузок, отказаться от употребления алкоголя.
Вся процедура забора венозной крови занимает не более пяти минут. После взятия материала место укола дезинфицируют и заклеивают специальным пластырем. Так как анализ берется натощак, во избежание головокружения после забора крови следует выпить сладкий чай или съесть кусочек шоколада.
В государственных поликлиниках, чтобы получить направление на анализ, придется сначала посетить участкового терапевта. В частных же медицинских центрах нужно просто заполнить заявку на анализ. Для этого в клинике попросят предъявить паспорт или какой-либо другой документ, удостоверяющий личность (миграционная карта, водительские права, военный билет и т. д.). Документ позволит идентифицировать результаты анализа. Впрочем, тест на ВИЧ можно сделать и анонимно. В этом случае заявке и образцу крови, который отправляется на анализ в лабораторию, присваивается номер, известный лишь пациенту и медицинскому персоналу. Однако результаты анонимных исследований не могут быть представлены для госпитализации, в женские консультации и не могут быть зарегистрированы в ОРУИБ (Отдел регистрации и учета инфекционных болезней).
Следует помнить, что интерпретировать результаты исследования и поставить точный диагноз способен только врач. Полученный результат ни в коем случае не может быть поводом для самолечения, к тому же одни и те же результаты у разных пациентов могут говорить о противоположной клинической картине.
Показывает объем выявленной РНК вируса иммунодефицита человека, выраженный в C/ml (копии/мл). Интерпретировать результаты следует следующим образом:
- РНК не выявлена, либо значение ниже предела чувствительности метода (20 копий/мл).
- Меньше 20 копий/мл — РНК выявлена в концентрации на пределе чувствительности метода, характеристика с удовлетворительной точностью невозможна.
- От 20 до 10 6 копий/мл — полученное значение находится в пределах линейного диапазона, результат достоверен.
- Больше 10 6 копий/мл — РНК выявлена в указанной концентрации, выходящей за верхний предел линейного диапазона.
Анализы на ВИЧ можно сдать в частных клиниках. В этом случае стоимость скринингового исследования иммуноферментными методами в среднем составит от 400 до 800 рублей. Срок выполнения исследования — один рабочий день, хотя возможна и срочная диагностика, в таком случае ответ будет получен через 2 часа.
Верификационное исследование методом иммуноблота обойдется в 3000–5000 рублей. Результаты станут известны через 3–7 рабочих дней.
Полимеразная цепная реакция с детекцией в режиме реального времени представляет собой более сложный анализ, поэтому его стоимость намного выше — она составляет 10 000–12 000 рублей. Результаты исследования готовятся в среднем 10–14 рабочих дней.
Согласно законодательству все иммунные анализы в государственных медицинских учреждениях проводятся бесплатно. В обязательном порядке проверку на ВИЧ-инфекцию проходят беременные женщины, пациенты, готовящиеся к оперативному вмешательству и госпитализации. В остальных случаях направление на данное исследование назначается по усмотрению врача.
Пройти анализ на ВИЧ-инфекцию сегодня не составляет сложности. Сама процедура практически безболезненна и занимает считанные минуты. Современное оборудование и методики проведения теста позволяют получить максимально точные результаты.

Вопреки некоторым мнениям, ВИЧ не является приговором. Инфицированные люди способны прожить долгую, полноценную жизнь. Они могут иметь семью, детей, без опасений общаться с окружающими. Главное при этом выполнять особые правила гигиены и бытового поведения, знать, как свести к минимуму риск заражения домочадцев. А в случае возникновения сомнительных или спорных ситуаций — обращаться к специалистам: врачам, психологам. Но ни в коем случае не замыкаться и не ставить на жизни крест.
Проведение тестирования на вирус иммунодефицита человека показывает, инфицирован ли пациент. При проведении исследования в сыворотке крови ищут антитела к ВИЧ. При проникновении ретровируса внутрь организма иммунной системой начинают вырабатываться антитела и белки-антигены. Для здоровых, не инфицированных людей наличие таких антител в сыворотке крови нехарактерно. Однако они могут появляться у новорожденных младенцев, мать которых заражена вирусом иммунодефицита. У таких детей до полуторагодовалого возраста могут сохраняться антитела, которые попали через гематоплацентарный барьер от матери к ребенку.
Характеристика заболевания
ВИЧ-инфекция – патологическое состояние, представляющее собой заболевание, возбудитель которого длительное время развивается в организме человека. На данный момент не существует эффективных средств борьбы с болезнью. Кроме невозможности вылечить заболевание после инфицирования, на данный момент можно только предотвратить заражение за счет ведения профилактических мероприятий. После попадания возбудителя патологии в кровь начинается быстрое разрушение клеток иммунной защиты – лейкоцитов. Инфекция характеризуется быстрым распространением и снижением защиты организма к внешним воздействиям. Микроорганизмы способны проникать в полость тела через клеточные мембраны и пустые пространства межклеточной жидкости, препятствуя выполнению ее функций. В результате этого человеческое тело со временем практически полностью теряет барьерную функцию, что полностью исключает возможность победы над инфекционным заболеванием. Процесс заражения и снижения иммунитета очень длительный. Вирус способен разрушать тело человека более десяти лет. При этом в его крови появляются антитела к ВИЧ 1 и 2 группы.
Пути передачи
Источником заражения является человек. Однако носителями болезни также могут быть высшие приматы. Особо высокое количество микроорганизмов обитает во влажных средах организма: крови, сперме и серозном секрете частей матки. Поэтому пути передачи заболевания разнообразны.
Вирус иммунодефицита человека чаще всего передается половым путем, особенно если не использовать средства индивидуальной защиты. При этом микроорганизм проникает внутрь тела здорового человека через трещинки и царапины в слизистых оболочках половых органов. Кроме СПИДа, незащищенные половые контакты приводят к появлению различных ЗППП (заболеваний, передающихся половым путем).
Инфицирование возможно при прямом контакте с кровью больного. Так, передача возможна при использовании личных средств гигиены: бритв и ножниц, медицинского инструментария, шприцов. Кроме того, передача может произойти при инъекциях наркотиков в вену и в косметических салонах при использовании нестерильных инструментов.
Возможна передача от больной ВИЧ-инфекцией матери ребенку. При этом во время вынашивания передача маловероятна из-за гематоплацентарного барьера. Заражение чаще всего происходит в момент рождения.
Развитие заболевания
Течение заболевания продолжительное. В зависимости от количества микроорганизмов в теле человека и пораженных Т-лимфоцитов признаки могут быть не обнаружены длительный период. Даже если иммунная система выделяет антитела к ВИЧ, то симптоматика заболевания чаще всего также не проявляется. Фактически развитие заболевания разделяют на такие периоды.
- Инкубационный период представляет собой промежуток времени, который начинается со времени инфицирования и заканчивается, когда в сыворотке крови появляются антитела и антигены к ВИЧ.
- Второй период характеризуется первичной симптоматикой. Он начинается после появления антигенов к ВИЧ и характеризуется очень высокой скоростью размножения вирусов в сыворотке крови. Количество частиц, отвечающих на инфекцию, сильно возрастает. В этот период можно диагностировать патологическое состояние. У большинства больных при этом не проявляются симптомы заболевания. Однако может проявляться гипертермия, увеличение размеров лимфоузлов, сильные боли в разных участках головы, слабость мышц. Возможны болевые ощущения при движении и общее недомогание.
- Третьему периоду присуще отсутствие симптоматики. Течение очень длительное. В этот период постепенно наносится огромный вред организму, снижается активность лимфоцитов Т-группы. Количество патогенных микроорганизмов в полостях тела и сыворотке крови значительно возрастает. Также характеризуется период появлением проявлений сопутствующих заболеваний, передающихся половым путем. Могут возникать новообразования различной природы.
- Последняя стадия заболевания – синдром приобретенного иммунодефицита. Этот период сопровождается значительным количеством вторичных заболеваний, передающихся половым путем, диагностирование которых не является затруднительным. Со временем начинают поражаться остальные системы организма: дыхательная, нервная, гуморальная. Это приводит к летальному исходу.
Что делать, если антитела были обнаружены?
После проведенной диагностики при обнаружении антител и антигенов к вирусу иммунодефицита человека необходимо следить за общим состоянием здоровья человека. Нужно регулярно проводить диагностические мероприятия, направленные на установление сопутствующих заболеваний. На данный момент фармакологами не были найдены лекарства против вируса иммунодефицита, поэтому необходимо поддерживать состояние иммунной системы человека на достаточном уровне. При этом нужно обследоваться на предмет заболеваний, что передаются половым путем, проявления которых очень четко выражены на фоне иммунной депрессии организма.
Показания к проведению диагностических мероприятий
Проведение обследования на предмет инфицирования вирусом иммунодефицита может осуществлять несколькими различными способами. При этом для уточнения диагноза может потребоваться пройти поэтапно несколько исследований. Обычно первым исследованием является иммуноферментный анализ содержимого сыворотки крови. Проводится исследование для обнаружения экзоферментов, которые выделяются вирусом. При неопределенном результате или в случае неточности после получения результатов пациент может быть направлен на дополнительное обследование. Сдача анализов на антитела к ВИЧ требуется в следующих ситуациях:
- Во время планирования беременности.
- При беременности.
- После полового контакта с малоизвестным партнером.
- При появлении у пациента беспричинной лихорадки.
- Если вес обследуемого резко снизился.
- При воспалительных процессах лимфатических узлов в нескольких областях тела.
- При подготовке к оперативному вмешательству.
Относительно детей или новорожденных, мать которых инфицирована, то диагностирование, что проводится для них, не является точным. Отсутствие антител у детей не может точно доказывать отсутствие заражения. Поэтому потребуется регулярно проводить диагностические мероприятия в период роста.
СПИД-индикаторные заболевания
С учетом сниженного иммунного ответа на другие заболевания Всемирной Организацией Охраны Здоровья некоторые заболевания были определены как СПИД-маркерные или СПИД-индикаторные. Болезни разбивают на две группы. К первой относят патологии, которые появляются только при тяжелом иммунодефиците (уровень Т-лимфоцитов в крови не выше 200). Ко второй группе принадлежат заболевания, которые могут возникнуть без синдрома повышенного иммунодефицита.
К первой группе принадлежат:
- Грибковые заболевания внутренних органов: кандидоз, криптококкоз.
- Инфекции, вызванные вирусом простого герпеса, с появлением язв, которые длительное время не заживают.
- Саркома Капоши у взрослых и молодых пациентов
- Лимфома головного мозга у больных до 60 лет.
- Токсоплазмоз ГМ у детей.
- Пневмоцистная пневмония.
Вторая группа включает:
- Инфекции, спровоцированные бактериальными микробами, у детей младше 13 лет при их частом появлении.
- Кокцидиоз, сопряженный с микозом.
- Микозы.
- Сальмонеллезная септицемия.
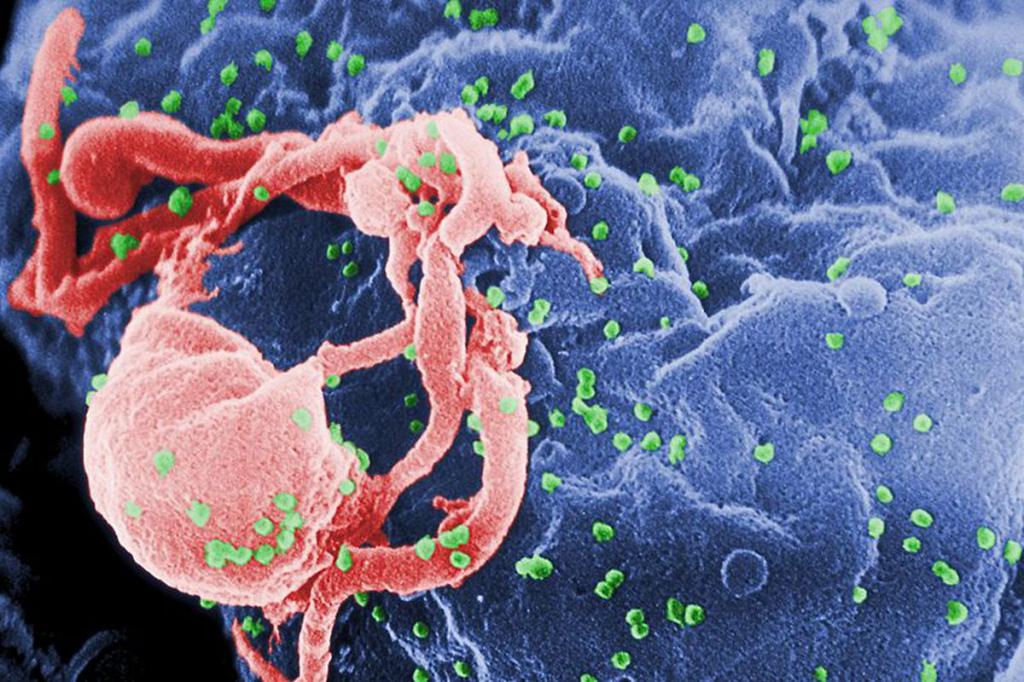
Антитела к ВИЧ 1 и ВИЧ 2
Такое явление может возникнуть после заражения. Когда обнаруживаются антитела к ВИЧ, что это значит? Обычно белки антигенной природы появляются после заражения. В нормальном состоянии белки-антигены в сыворотке крови не обнаруживаются. Определение антител к ВИЧ является основным способом диагностики заболевания. Для ее проведения используют иммуноферментный анализ, который чувствительный практически ко всем белкам. Поиск индикаторных белков к ВИЧ происходит на 4-й неделе после вероятного заражения у большинства реципиентов. Кроме того, наличие антител к ВИЧ может обнаруживаться у 10 % обследуемых через 6 месяцев после заражения. На последней стадии заболевания количество антител в крови практически нулевое.
Результат
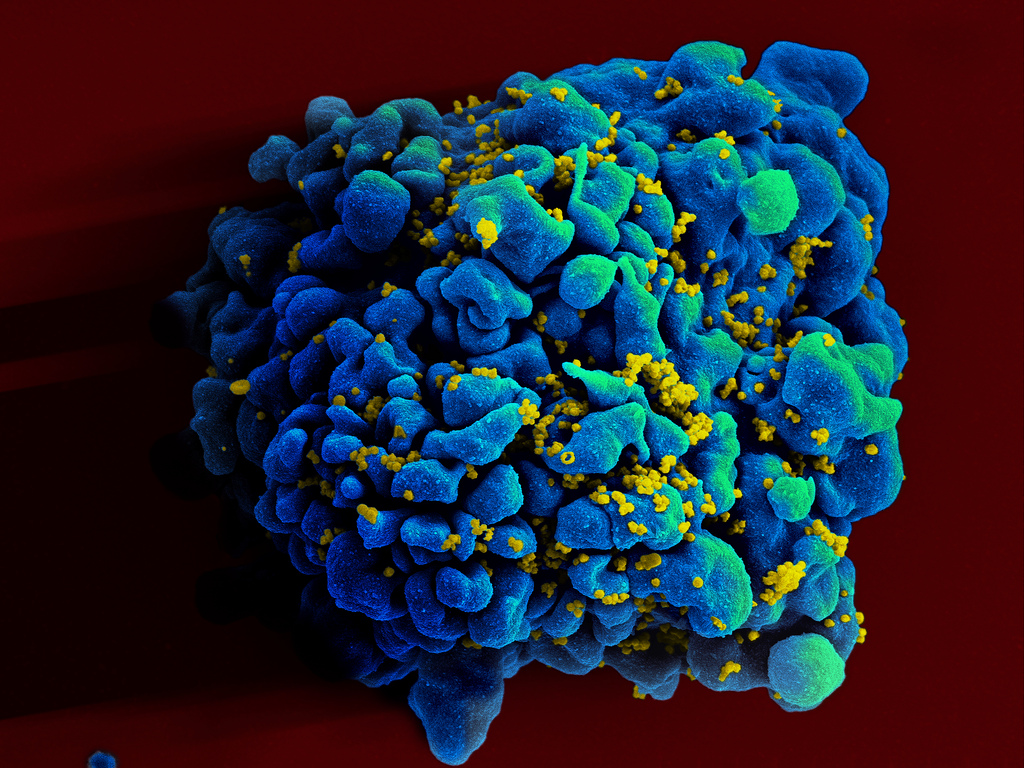
Обследование крови на антитела к ВИЧ проводится при помощи качественных реакций. Поэтому результат определяется как положительный или отрицательный. При негативном результате считается, что антитела к вирусу иммунодефицита в крови пациента отсутствуют. Такой результат анализа на антитела к вирусу ВИЧ выдается на руки сразу после получения.
При получении положительного результата нужно провести дополнительные обследования. На том же материале проводятся дополнительные два анализа. Это происходит для исключения ложных результатов.
Дальнейшие действия
При положительном результате необходимо будет отправить данные о пациенте и пробы крови в региональный центр здравоохранения. Там подтверждается положительный результат либо производится уточнение недостоверного. При этих обстоятельствах ответ на обследование выдается региональным центром синдрома приобретенного иммунодефицита.
Дополнительные обследования
Если антитела к ВИЧ не обнаружены при проведении метода иммуноферментного анализа, могут быть назначены дополнительные обследования на антигены определенной категории. Обследования на наличие белков, противостоящих ВИЧ, включают:
- Диагностирование на р24.
- Диагностирование методом полимеразной реакции.
Анализ на р24
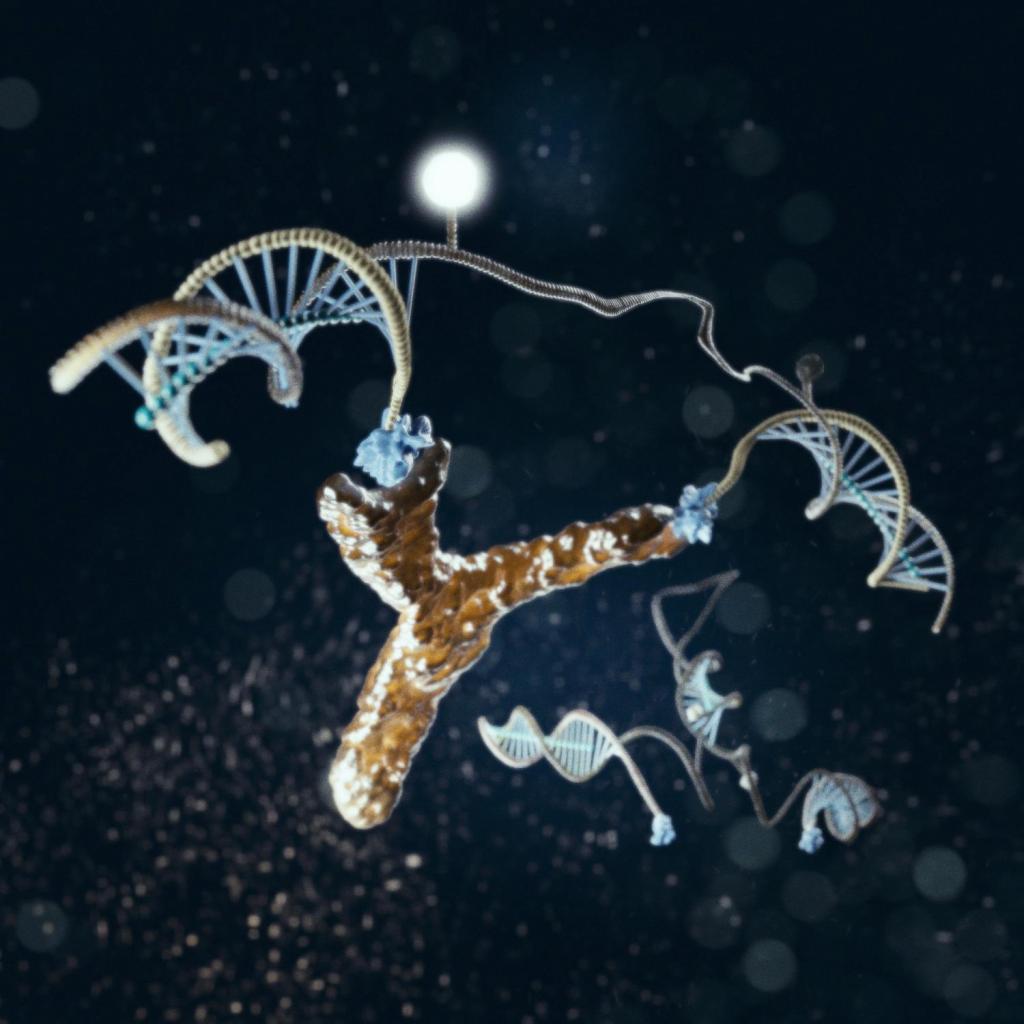
Белок представляет собой протеин стенки генетического материала вируса. Его наличие в крови является свидетельством начала деления вирусов. Может появиться примерно через 2 недели после заражения. Проверка при помощи иммуноферментного анализа даст результат в период с месяца до двух. По прошествии 8 недель антиген полностью исчезает из крови. Второе образование антигена р24 приходится на последние этапы развития заболевания, перед формированием синдрома иммунодефицита человека.
Анализ на полимеразу
Реакция проводится для уточнения неточных результатов предварительных обследований или для раннего обнаружения заражения. Кроме того, можно проводить его для обнаружения текущей стадии заболевания. Методика позволяет находить генный материал вируса в сыворотке крови через 2 недели после заражения. При этом можно получить качественный результат:
- Положительное значение обследования показывает наличие рибонуклеиновой кислоты, специфической для вируса иммунодефицита человека, в крови.
- Отрицательный итог свидетельствует об отсутствии генного материала в сыворотке крови реципиента.
Таким образом, реально проверить наличие заражения у больного. Кроме качественной реакции, выявление антител к ВИЧ осуществляется при помощи количественной. Это используется для определения количества Т-лимфоцитов в крови, затем можно сделать прогноз относительно дальнейшего развития болезни и состояния пациента. Снижение количества клеток напрямую связано с увеличением количества патогенных микроорганизмов.
14 октября 2013
- 19747
- 15,7
- 2
- 4
Распространенность СПИДа в мире на 2009 год.

Спонсор конкурса — дальновидная компания Thermo Fisher Scientific. Спонсор приза зрительских симпатий — фирма Helicon.
Иммунная система

Рисунок 1. Упрощенная схема иммунного ответа. Молниями указано, как один тип клеток активирует другие. Мф — макрофаг, Б — бактерия, ТХ — Т-хелпер, ВКл — B-клетка, ПлКл — плазматическая клетка, Ат — антитела, Б+Ат — бактерия, покрытая антителами, привлекающими макрофагов, В — вирус, ЗМф — зараженный макрофаг, ТК — Т-киллер, ЗК — клетка, зараженная вирусом, УК — умирающая (апоптотирующая) клетка, В+Ат — вирус, покрытый антителами.
рисунок автора статьи
Жизненный цикл ВИЧ
Видео. Жизненный цикл ВИЧ.

Обратная транскрипция осуществляется вирусным белком обратной транскриптазой [31]. Обратная она потому, что обычно в клетке все наоборот — информация переносится с ДНК на РНК (а с РНК — в последовательность аминокислот белков). РНК по сравнению с ДНК очень нестабильна, и поэтому для ВИЧ характерна огромная скорость мутации — в десятки тысяч раз быстрее, чем для человека. Если скорость нейтральных мутаций для ДНК составляет у различных видов и для различных генов в среднем меньше 10 −9 замен на сайт в год, то скорость мутирования генетического материала РНК-вирусов — около 10 −3 замен на сайт в год (у гена env ВИЧ: 10 −2 –10 −3 замен на сайт в год [21]). Это одна из причин, почему иммунная система не может справиться с ВИЧ — он слишком быстро изменяется.
Таким образом, после того как копия вируса в геноме клетки начинает действовать, на её поверхности появляются знакомые нам белки gp41 и gp120, в цитоплазме — остальные вирусные белки и вирусная РНК. И через некоторое время от зараженной клетки начинают отпочковываться всё новые и новые копии ВИЧ.
Способы уничтожения иммунной системы
При отпочковывании вирус использует клеточную мембрану клетки, и со временем это должно вызвать ее разрушение. К тому же, вирусный белок Vpu вызывает увеличение проницаемости мембраны клетки [6]. При активации вируса в клетке появляется неинтегрированная в геном двуцепочечная ДНК [19], наличие которой может рассматриваться клеткой как повреждение ее генетического материала и индуцировать ее смерть через апоптоз (С точки зрения организма такая клетка потенциально может стать раковой). Помимо этого, вирусные белки напрямую нарушают баланс про- и противоапоптотических белков в клетке. К примеру, вирусная протеаза p10 может разрезать противоапоптотический фактор Bcl-2. Белки Nef [26], Env [22] и Tat [24] вовлечены в возрастание количества клеточных белков CD95 и FasL, служащих индукторами апоптоза по т.н. Fas-опосредованному пути. Белок Tat положительно регулирует каспазу 8 [2] — ключевой фактор индукции апоптоза.
Если же клетки не погибли сами, они активно уничтожаются Т-киллерами. (Это стандартный ответ иммунитета на заражение любыми вирусами.)
Помимо этого, при производстве gp120 и Tat часть их выбрасывается зараженной клеткой в кровоток, а это оказывает токсическое действие на организм [4], [28]. gp120 оседает на все СD4 + -клетки (в том числе и здоровые), что имеет три последствия:
- Белок СD4 важен для взаимодействия Т-хелпера с фагоцитом, при слипании же СD4 с gp120 T-хелпер перестает выполнять эту функцию.
- На gp120 как на чужеродный белок образуются антитела; после оседания gp120 на здоровые клетки, последние маркируются антителами, и иммунная система их уничтожает [9].
- После обильного связывания Т-хелпером gp120 клетка умирает сама. Дело в том, что CD4 — это корецептор. Он усиливает сигнал от TCR (T-cell receptor) — главного белка, позволяющего выполнять Т-клеткам функцию иммунитета. В норме эти рецепторы активируются вместе. Если же активируется один тип рецепторов, но не активируется другой, это является сигналом, что что-то пошло не так, и клетка умирает посредством апоптоза.
Антитела, призванные препятствовать инфекции, в случае с ВИЧ часто, наоборот, ее усиливают [28]. Почему так происходит — не совсем понятно. Одну причину мы рассмотрели выше. Возможно, дело в том, что антитела сшивают несколько вирусных частиц вместе, и в клетку попадает не один, а сразу много вирусов. Помимо этого, антитела активируют клетки иммунитета, а в активированной клетке вирусные белки синтезируются быстрее.
Вдобавок, gp120 и gp41 имеют участки, похожие на участки некоторых белков, участвующих в иммунитете (например, MHC-II [25], IgG [23], компонент системы комплемента Clq-A [14]). В результате на эти участки образуются антитела, способные помимо вируса маркировать совершенно здоровые клетки (если на них будут эти белки), с соответствующими для них последствиями.
Так как на поверхности зараженной клетки появляется gp120, то она, как и вирусная частица, будет сливаться с другими СD4-содержащими клетками, образуя огромную многоядерную клетку (синцитий), неспособную выполнять какие-либо функции и обреченную на смерть.
На самом деле, помимо Т-хелперов, СD4 содержатся во множестве других клеток — предшественниках Т-киллеров/Т-хелперов, дендритных клетках, макрофагах/моноцитах, эозинофилах, микроглии (последние четыре — разновидности фагоцитов), нейронах (!), мегакариоцитах, астроцитах, олигодендроцитах (последние две — клетки, питающие нейроны), клетках поперечно-полосатых мышц и хорионаллантоиса (присутствует в плаценте) [29]. Все эти клетки способны заражаться ВИЧ, но сильно токсичен он лишь для Т-хелперов. Это и определяет основное клиническое проявление СПИДа — сильное снижение количества Т-хелперов в крови. Однако для других клеток заражение тоже не проходит бесследно — у больных СПИДом часто снижена свертываемость крови, имеются неврологические и психиатрические отклонения [16], наблюдается общая слабость.
Пути заражения ВИЧ
Внимание! Ввиду того, что СПИД является венерическим заболеванием, информация, приведенная в этом разделе, может вас оскорбить либо вызвать неприятные эмоции при прочтении. Будьте осторожны.
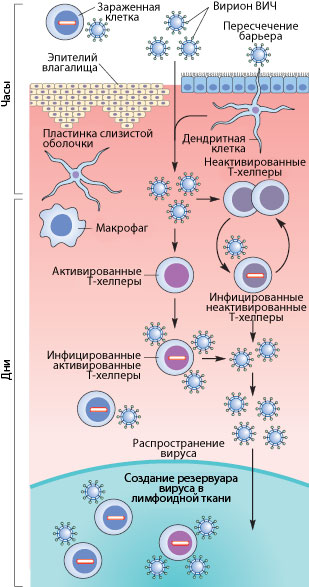
Рисунок 3. Пути проникновения ВИЧ в организм при половом контакте. Слева указано примерные временные рамки каждого этапа.
Как же происходит первичное заражение человека ВИЧ? Думаю, что с переливанием крови или с использованием общего шприца при употреблении наркотиков читателю все понятно — вирус доставляется напрямую из зараженной крови в здоровую. При вертикальном способе передачи инфекции (от матери к ребенку) заражение может произойти во время внутриутробного развития, в момент родов или в период кормления ребенка грудью (т.к. вирус и зараженные вирусом клетки содержатся в молоке матери) [17], [20]. Тем не менее, даже у ребенка, рожденного от ВИЧ-инфицированной матери, есть шанс остаться здоровым, особенно если мать использует ВААРТ (высокоактивную антиретровирусную терапию) [5]. А почему же люди заражаются при половом контакте?
Механизмы передачи вируса при половом акте не до конца ясны. Тем не менее, они понятны в общих чертах. Итак, рассмотрим барьеры, которые необходимо преодолеть вирусу, чтобы добраться до макрофагов и Т-хелперов. К сожалению, рассматривать особо нечего: барьер только один — это слой эпителиальных клеток и вырабатываемая ими слизь, находящиеся во влагалище (а также пенисе, прямой кишке, глотке). Барьер этот тонок — он может быть всего одну клетку в толщину, — но для вируса труднопреодолим, доказательством чего может служить сравнительно небольшой процент заражений — примерно 1–2 случая на 100 половых контактов. Итак, и какими же путями преодолевает вирус это препятствие?
Наиболее очевидный механизм — это микротравмы. При обычном половом контакте, а особенно при анальном сексе, почти неизбежно появляются микротрещины; при наличии же венерических заболеваний часто возникают изъязвления слизистой. Через эти микротравмы вирус, содержащийся в сперме и влагалищном секрете, может проникнуть к иммунокомпетентным клеткам [17], [20].
Помимо дендритных клеток, в кишечнике существует другой тип клеток, предназначенный для ознакомления организма с антигенами внешней среды. Это так называемые М-клетки, пропускающие через себя довольно крупные объекты неповрежденными из просвета кишечника. В т.ч. через них может проходить и вирион ВИЧ.
Свой вклад в заражение вносит и провоспалительный процесс, в норме присутствующий в женских половых путях из-за наличия в них спермы. Благодаря ему Т-клетки подвержены активации, что способствует их восприимчивости к инфекции.
Итак, риск заразиться ВИЧ возрастает в ряду (Классический секс → Анальный секс → переливание крови / использование общих шприцов при принятии наркотиков). Что же касается орального секса, то весьма небольшой шанс заразиться есть только у принимающей стороны — слюна и тем более желудочный сок инактивирует ВИЧ. Теоретически, этим способом может заразиться и мужчина, но для этого необходимы ранки на пенисе.
При поцелуях и обычных бытовых контактах вирус не передается — он очень неустойчив в окружающей среде .
Заключение
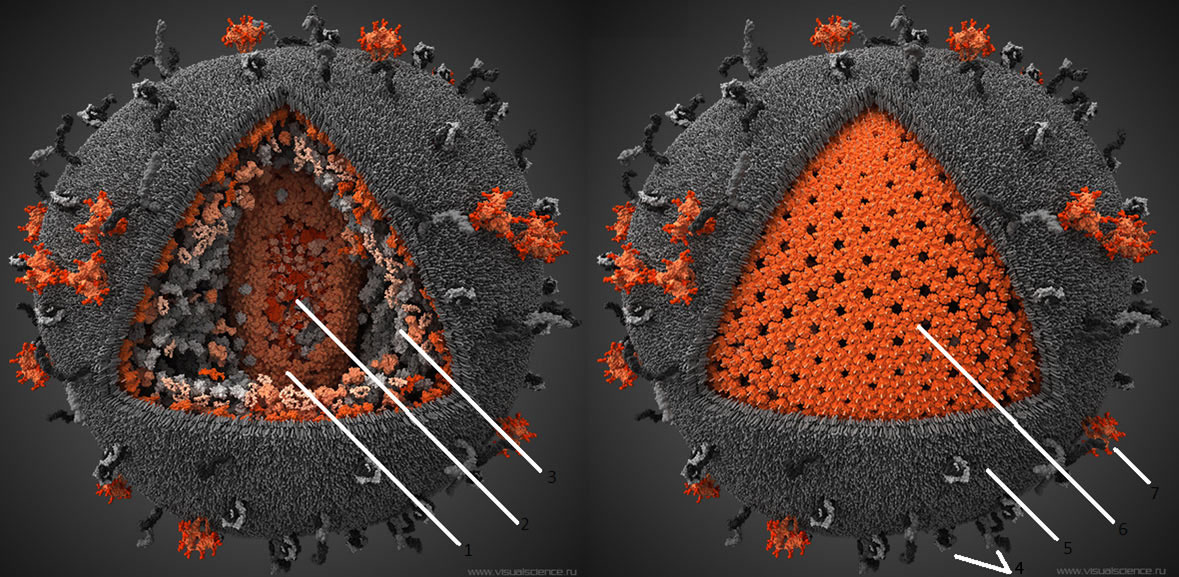
10000 нуклеотидов в каждой. Всего геном включает девять генов, которые в результате альтернативного сплайсинга кодируют 15 различных белков. 3 — Различные белки, захваченные вирусом из хозяйской клетки. 4 — Человеческие белки, обычно находящиеся на поверхности мембраны клеток. Захваченые в результате отпочковывания, они увеличивают вирулентность вируса. 5 — Внешняя оболочка ВИЧ, ведущая свое происхождение от цитоплазматической мембраны клетки, от которой когда-то отпочковался вирион. 6 — Матрикс, образованный тримерами белка р17. 7 — Тримерные комплексы белков gp120 и gp41, при помощи которых вирус проникает в клетку. На поверхности среднего вириона насчитывается около 20 таких тримеров. Чтобы увидеть рисунок в полном размере, нажмите на него.
. Все эти факты позволяют надеяться, что вскоре ВИЧ, как и оспа, останется в прошлом.
Читайте также:


