Возможен ли рецидив чесотки
27 апреля 2017, 16:17 Эксперт статьи: Блинова Дарья Дмитриевна 0 15,693
Чесотка — паразитарное заболевание, нуждающееся в немедленном лечении после выявления. Осложнения после чесотки могут возникнуть в том случае, если процесс инфицирования длился долго, лечение было подобрано неправильно либо вовсе отсутствовало. К осложнениям относятся различные кожные заболевания, от которых намного сложнее будет избавиться, чем от чесотки.

Общая информация
Чесотка — заразная болезнь, спровоцированная чесоточным клещом (зуднем). Передается она от человека к человеку, через личные вещи и предметы быта. Паразиты могут жить вне тела хозяина несколько часов, что дает им возможность инфицировать других людей. При попадании на кожу человека, клещ находит наиболее нежные места, подходящие для его жизнедеятельности. Самка клеща откладывает под кожу человека около двух десятков яиц, потом погибает. Спустя 2—3 дня из яиц вылупляются личинки. Они проделывают ходы под кожей и выделяют токсические вещества, провоцирующие сильнейший зуд в пораженных местах. Через 14 дней личинки превращаются во взрослых особей, и живут в кожных покровах до того момента, пока человек не займется противочесоточной терапией.
На месте проникновения клеща под кожу появляется небольшой пузырек. Характерный симптом чесотки — сильнейший зуд пораженных участков кожи, обостряющийся в ночное время. Помимо кожного зуда, имеются и другие проявления заболевания:
- красные высыпания на коже;
- чесоточные ходы, замечаемые при близком рассмотрении;
- повышение температуры тела;
- нервозность и беспокойство.
Зудень поражает такие участки тела взрослого человека:
- боковые части и низ живота;
- между пальцами рук и ног;
- внутренняя часть бедер;
- половые органы;
- область молочных желез;
- локтевые сгибы.
При инфицировании ребенка места локализации клещей немного отличаются от взрослых, основные из них:
- внутренние части стоп и сама подошва;
- голова и шея;
- ладони;
- ягодицы.
Возможные осложнения
Если вовремя обнаружить заболевание и приступить к лечению, рецидивы практически исключаются. Однако, при невыполнении полного лечебного курса или после самостоятельно проводимой терапии, возможно, возобновление чесотки. Симптомы могут появиться также после чрезмерного расчесывания пораженных участков кожи и занесения инфекции. Осложнения при чесотке проявляются в виде кожных болезней, тяжелее поддающихся лечению.
Бывают случаи, что осложнения чесотки появляются в ходе неправильного лечения или неадекватно подобранных препаратов. Наиболее частыми осложнениями в таких случаях являются:
- Аллергические реакции кожи. Они появляются в ответ на токсины, выделяемые паразитами в ходе своей жизнедеятельности, а также на лекарственные препараты, назначенные врачом для борьбы с клещами. Аллергический дерматит проявляется в виде крапивницы, нейродермита, волдырей.
- Узелковая чесотка. Развивается в ходе иммунной реакции организма на токсические вещества и аллергены, выделяемые паразитами через слюну, фекалии, оболочки яиц. Проявляется зудящими красно-бурыми узелками на поверхности кожи.
- Постскабиозный дерматит. Недуг развивается при избыточном употреблении противопаразитарных средств. Появляются эрозии, корочки и папулы на кожных покровах, интенсивный зуд сохраняется на протяжении 2-х, а то и 3-х недель.
- Дискретная форма чесотки. Подобная форма болезни возникает часто в ходе неправильного лечения. Следы клещей и высыпания на коже отсутствуют. Больной обращается с жалобами на интенсивный не проходящий зуд. Врач выявляет болезнь по малозаметному чесоточному следу и узелковым высыпаниям на коже. Подтверждает диагноз после проведенных диагностических исследований.
- Альбуминурия — повышенные показатели белка в моче, указывающие на сбой нормального функционирования почек. Происходит вследствие действия противопаразитарных медикаментозных препаратов, обладающих подобными побочными эффектами.
При сильном расчесывании кожи во время нестерпимого зуда происходит соскабливание верхнего слоя и образование открытых ран. Свежие царапины и раны открывают доступ к занесению инфекции. Наиболее распространенные последствия чесотки при инфицировании пораженных зон:
- Пиодермия — гнойное поражение кожи, вследствие проникновения в нее вредоносных микроорганизмов. При отсутствии своевременного лечения воспаление распространяется дальше по поверхности, появляются рубцы.
- Микробная экзема. Развивается на участках кожи, пораженных микробами или грибками. Наиболее частый возбудитель микробной экземы — β-гемолитический стрептококк. Заболевание проявляется на коже в виде гнойников, мокнущих ран, корост.
- Гиперемия кожи — увеличение притока крови в области воспалительных процессов. Красные пятна на коже при чесотке возникают на фоне ран и ссадин.
Диагностика и лечение осложнений после чесотки
При обнаружении неприятной симптоматики, следует немедленно обратиться к врачу-дерматологу и пройти необходимые исследования. Диагноз ставится на основании таких анализов:
- ознакомление с жалобами больного;
- сбор данных о лечении чесотки при первичном заражении;
- йодный тест (определяет, остались ли на коже визуально незаметные чесоточные следы);
- соскоб кожи на определение яиц паразитов.
Во избежание осложнений и вторичного заражения чесоткой не нужно заниматься самолечением, а побороть смущение, и довериться специалисту. Грамотно подобранная терапия и соблюдение врачебных рекомендаций относительно длительности курса лечения чесотки, и качества нанесения противочесоточных мазей, позволит быстро избавиться от подкожных паразитов, и жить полноценной жизнью.
Чесотка существует на протяжении многих столетий. Она упоминается в огромном количестве романов, биографий, очерков врачей, живших в разные века. Само по себе заболевание при должном лечении для жизни не опасно, но оно крайне неприятное и осложняет жизнь больного. Поэтому вполне закономерен вопрос о том, сколько понадобится времени, чтобы вылечиться.

Причины заражения
Для того чтобы заразиться, достаточно контакта как с больным человеком, так и с его вещами, предметами, которых он касался. По этой причине чаще всего чесоткой болеют дети, так как они активно контактируют друг с другом, посещают детские сады, берут друг у друга игрушки, не склоны к соблюдению личной гигиены.
Взрослые тоже могут заразиться при личном контакте, использовании общих вещей, посещая общественные места, например, бассейн, спортивный зал или пользуясь общественным транспортом. Нередки случаи заражения чесоткой через интимную связь.

Характерные клинические признаки
У болезни множество видов, все они имеют свои особенности, но их клинические проявления в целом совпадают.
Самый распространенный признак болезни – это нестерпимый зуд. Хотя этот симптом проявляется при многих заболеваниях, есть ряд характерных для чесотки признаков:
- Зуд преобладает ночью. Он ощущается в течение всего дня, а ночью приобретает нестерпимый характер. Больной не может терпеть, страдает, расчесывает в кровь места поражения.
- Парные высыпания в зоне зуда – клещ, пробираясь под эпидермисом, начинает рыть ходы и откладывать в них яйца, из которых вылупляются личинки. В результате хода на коже образуются 2 прыщика, напоминающие укусы: это вход и выход паразита.
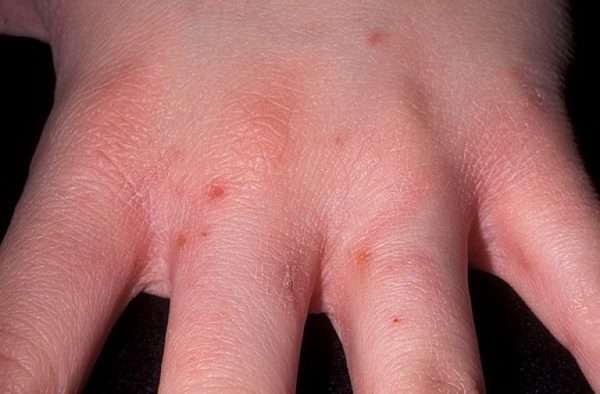
- Зона поражения: чаще всего поражаются руки, так как контакт происходит преимущественно через них. Важно внимательно осмотреть кожные складки между пальцами. Гораздо реже поражаются паховая и подмышечная область. Также надо осмотреть область под грудью у женщин и волосяную часть головы у детей.
- Контакт с инфицированным человеком – вероятность, что обнаруживший у себя заболевание человек сообщит о нем другим, мала, но в детских садах и начальной школе это вполне возможно отследить.
- Гигиена – личная гигиена очень важна, при ее недостатке заразиться и заразить кого-нибудь данным заболеванием очень легко.
Есть и атипичные формы чесотки, когда зуд может быть не так ярко выражен или отсутствуют чесоточные ходы.
Норвежская чесотка, возможно, одна из самых сложных и опасных форм. Страдают ею в основном лица с крайне ослабленным иммунитетом (различные иммунодефициты, туберкулез, сахарный диабет и другие состояния, подрывающие естественные защитные механизмы). У больных поражается огромная зона поверхности тела, количество возбудителя во много раз больше, чем при типичной форме. Кожа внешне напоминает псориазные бляшки, развивается гиперкератоз кожи. И при всем этом зуд отсутствует.
Сроки инкубационного периода
Инкубационный период – это промежуток времени, который начинается с контакта человека с возбудителем и заканчивается первыми проявлениями заболевания.
У чесотки этот период достаточно длинный и составляет от 14 до 28 дней. Его длительность сильно зависит от состояния иммунитета человека. Подсчитать его крайне сложно, так как о случаях заражения мало кто сообщает только в местах общественного питания, детских заведениях и медицинских учреждениях.
Диагностика
Все начинается с осмотра и сбора жалоб. Как правило, с чесоткой чаще сталкиваются дерматологи и педиатры.

Опытные врачи сразу осматривают характерные зоны поражения, задают наводящие вопросы и уточняют, был ли контакт с зараженными лицами. Они подмечают все клинические проявления и переходят к инструментальным методам для подтверждения диагноза.
Проводится лабораторная диагностика:
- Берется соскоб с элементов сыпи. Как правило, в них находятся клещ и его яйца.
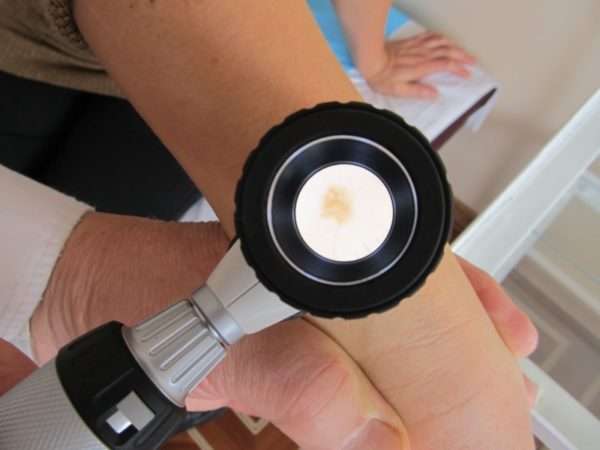
- Дерматоскопия. С помощью оборудования, в частности, бинокулярного микроскопа, рассматривают кисти рук с увеличением и извлекают содержимое ходов.
- Чернильный тест – на пораженную кожу наносят синие чернила. Затем спиртом удаляются излишки чернил и на коже стают видны чесоточные ходы. После этого берут соскоб материала.
- Извлечение клеща. Место локализации самки клеща выглядит как возвышение с точкой на конце хода. В этом месте кожу протыкают иглой и ведут ее по направлению хода. Клещ присасывается к игле присосками, и его вытаскивают наружу, а затем микроскопируют.
В сложных диагностических случаях, когда подтвердить диагноз точно не удается, возможно назначение лечения против чесотки. Улучшение состояния больного и служит своего рода критерием положительной диагностики.
Средние сроки лечения
Сроки выздоровления зависят от состояния иммунной системы, возраста, сопутствующих заболеваний. Немаловажную роль играет оперативность обращения к врачу и адекватность проведенного лечения. Важно и то, как сам пациент настроен на лечение: выполняет ли все рекомендации.
Чем раньше начинается лечение, тем лучше. При типичной форме и легком течении выздоровление может наступить уже через сутки, но лучше рассчитывать на выздоровление дней через 7-10. Выбор лекарственного препарата на сроке лечения скажется не сильно (главное, чтобы он был именно против клеща), важно не забывать о регулярном применении средства.
Зуд, который является основной жалобой, снимают противоаллергическими препаратами, но только вкупе со специальной терапией и лишь после совета с врачом.
Важные мероприятия для ускорения выздоровления
Важно! Спустя 7 дней после окончания лечения проводят повторный курс длительностью 7 дней. Это нужно для предотвращения повторного заражения, так как в ходах под кожей могут остаться яйца и за это время из них вылупятся личинки.

Очень важно не пропускать медицинские процедуры, строго следовать инструкции препарата и указаниям врача. В противном случае болезнь может перейти в хроническую форму, которая будет приводить к постоянным рецидивам и ухудшать качество жизни больного.
Сколько длится чесотка у детей
Когда дело касается детей, все заметно усложняется. Особенно страшно пропустить болезнь и допустить, чтобы она приобрела хронический характер. Детям нельзя принимать многие лекарства, а дозировка их идет строго по весу.
Срок лечения так же, как и у взрослых, в среднем составляет от 1 до 7 дней.
Немаловажную роль играет возраст. Самый сложный возраст для лечения это груднички и годовалые дети. У них еще не сформирован до конца иммунитет, и они все тянут в рот. В основном терапия происходит мазями и кремами, содержащими бензилбензоат или серную мазь. Важно следить, чтобы дети не пихали в рот пальцы, смазанные кремом.
У детей на фоне лечения чесотки часто развиваются дерматиты и экзема.
Признаки хронической формы
Как бы грамотно не было проведено лечение и как бы быстро к нему не приступили, избежать возникновения хронической формы удается не всегда.
Задуматься о наличии хронической формы заставляют:
Чесотка – не грозное заболевание, которого нужно бояться. Главное, придерживаться личной гигиены, следить за здоровьем и вовремя обращаться к врачу.

Чесотка: осложнения – есть ли они? Рассмотрим это подробнее.
Если диагностика и терапия такого заболевания будут своевременными, вероятность рецидивов будет сведена к минимуму. Но если курс лечения не соблюдается так, как этого требует врач или пациент занимается самолечением, чесотка снова может дать о себе знать. Симптоматика может дать о себе знать после проникновения в тело человека дополнительной инфекции, чрезмерного расчесывания.
Осложнения при чесотке чаще всего представляют из себя болезни кожи. Лечить такие нетипичные кожные проблемы очень сложно.
В некоторых случаях последствия способны проявиться ввиду неадекватно назначенных врачом препаратов для лечения чесотки. Самыми частыми последствиями в данном случае принято считать:

- Узелковая чесотка. Она появляется тогда, когда человеческий иммунитет реагирует на токсины, которые выделяет возбудитель болезни. Это его фекалии, слюна и яйцевые оболочки. На поверхности кожных покровов появляются красно-бурые узелки, которые нестерпимо чешутся;
- Аллергия кожи. Такая аллергия также становится возможной в ответ на вырабатываемые паразитами токсины. Кроме того, аллергия может возникать на лекарственные средства, которые назначаются для борьбы с чесоточным клещом. Аллергический дерматит дает о себе знать в виды волдырей, нейродермита и крапивницы;
- Дискретная форма чесотки. Данная форма болезни зачастую появляется ввиду неправильного, неадекватного лечения. На коже нет сыпи, столь характерной для чесотки( Профилактика чесотки ). Единственное, на что жалуется больной – это очень сильный зуд, который со временем не перестает беспокоить пациента. Врач производит диагностику болезни по узелкам на коже и чесоточному следу, который является едва заметным. Подтверждение диагноза происходит после осуществления специальных диагностических мероприятий;
- Постскабиозный дерматит. Такая патология появляется ввиду реакции на препараты против чесотки. На коже появляются папулы, эрозии и корочки. Кожа сильно зудит в течение двух и трех недель;
- Альбуминурия. При этом повышены показатели белка в моче, что говорит о неправильном функционировании почек. Это является побочным эффектом некоторых препаратов для устранения чесоточного возбудителя.
Форум: чесотка (лечение и последствия) – это то место, где больные могут найти должную поддержку и немного успокоиться после прочтения историй пролечившихся людей. На самом деле, чесотка не является опасным заболеванием, она поддается лечению.
Когда человек интенсивно расчесывает кожные покровы, он может стереть верхний кожный слой, что ведет к образованию открытых и кровоточащих ран. Такие раны и царапины являются входными вратами для дополнительной инфекции. Что происходит при инфицировании травмированных зон?
- Микробная экзема. Она появляется на коже, которая заражена грибками или микробами. Самым частым возбудителем такой экземы является бета-гемолитический стрептококк. Это заболевание визуализируется как короста, гнойник, мокнущая рана;
- Пиодермия. Это гнойное травмирование кожи. Оно появляется, когда в кожу проникают вредоносные микроорганизмы. Если данную проблему вовремя не лечить, воспаление пойдет по кожной поверхности с формированием рубцов;
- Гиперемия кожи. Это представляет собой увеличенный приток к крови в области протекания воспалений. На коже появляются красные пятна из-за ссадин и ран.
Пиодермию лечит дерматолог. Больной не должен много контактировать с водой, особенно если заболевание протекает в острой вазе
Кожа вокруг травмированного участка обрабатывается дезинфицирующими средствами и растворами, также эффективны салициловая кислота и раствор марганцовки. Хоть и контакт с водой нежелателен, нужно всегда мыть руки и обрабатывать ногтевые пластины двухпроцентным йодовым раствором. Также нужно осуществлять протирание неповрежденной коже влажной губкой. Это позволит защитить больного от распространения инфекций.
Питание пациента должно быть сбалансированным, нужно употреблять больше молочных продуктов и овощей. Нужно ограничить употребление соли, простых углеводов, экстрактивных веществ и алкоголя.
Если пиодермия переходит в хроническую стадию, нужно применять лечение антибактериальными средствами.
Что можно сказать по поводу осложнений данного типа чесотки? У женщин это может быть вульвовагинит. Что касается мужчин, из-за постоянного зуда могут наблюдаться проблемы с эрекцией и осуществлением сексуального контакта.
Если заболевание было обнаружено вовремя и вылечено, плод во время беременности не подвергнется негативным последствиям.

Единственная проблема заключается в том, что будущую маму будут постоянно отвлекать неприятные ощущения. Это будет способствовать возникновению слабости, что сделает её более раздражительной перед родами.
При запущенной стадии чесотки на материнской коже образуются гнойники. Это может негативно сказаться на внутриутробном развитии будущего ребенка.
То есть, если у человека появляются какие-то осложнения, лучше срочно обратиться к специалисту. Однако болезнь легче предупредить, нежели вылечить. Также ее значительно проще лечить на начальной стадии, нежели в стадии хронизации. Таким образом, нужно внимательно наблюдать за собственным организмом и прислушиваться к его ощущениям. Это поможет избежать развития последствий.
При своевременном лечении можно полностью избавиться от следов чесотки за 10–14 дней. Но в некоторых случаях развивается чесотка после чесотки. Неприятные дерматологические проявления могут сохраняться в течение нескольких месяцев.
Зная причины такого явления, а также как избежать повторного заражения, можно легко избежать осложнений в виде назойливо зудящей кожи.
Причины и симптомы чесотки
Екатерина Владимировна (врач паразитолог)
Гельминты могут привести к многочисленным проблемам со здоровьем, сокращающие вашу драгоценную жизнь на несколько лет. В организме человека многие паразиты крайне трудно обнаружимы. Они могут быть где угодно - в крови, кишечнике, легких, сердце, мозге. Симптомы глистной инвазии можно спутать с ОРВИ, болезнями ЖКТ и другими. Основная ошибка в таких случаях - наплевательское отношение к своем здоровью! Если у вас есть подозрения на наличие паразитов, то необходимо срочно обратиться к специалисту. Если же говорить о лекарствах и самостоятельном лечении, то от наиболее распространенных паразитов подойдет этот антипаразитный комплекс.
Сильный зуд и характерные высыпания, в которых можно рассмотреть чесоточные клещи - красноречивые признаки заражения подкожным клещом. Чесотка – одна из наиболее распространенных и заразных кожных болезней.
Возбудитель патологии – чесоточный зудень. Паразит имеет микроскопичные размеры, отличается относительно высокой подвижностью, которая позволяет ему достаточно быстро перемещаться с кожи больного человека в ткани эпидермиса здоровых людей.
Хуже всего переносят болезнь дети, люди преклонного возраста, диабетики, лица с патологически ослабленным иммунитетом, лежачие больные.
Основной путь заражения – контактный. Инфицирование происходит при непосредственном тесном контакте с больным человеком во время рукопожатий, при объятиях, сексе.
Значительно реже клещи проникают на кожные покровы через предметы быта, одежду, игрушки. Иногда паразиты поражают людей в бассейнах, саунах, общественных туалетах.
Кожна начинает чесаться не сразу после заражения, а примерно через 7–10 дней. Неприятные ощущения усиливаются вечером и ночью.
На теле появляются небольшие розовые узелки, которые постепенно превращаются в пузырьки. Высыпания могут быть единичными или групповыми.
Основным признаком болезни считаются чесоточные ходы – извилистые небольшие полоски ярко-розового, белесого или сероватого цвета. Их оставляет самка, когда прогрызает ткани эпидермиса, чтобы отложить внутри яйца.
- места сгиба конечностей;
- межпальцевые пространства;
- подмышечные впадины;
- на молочных железах вокруг сосков;
- в области вокруг пупка, на боках, ягодицах;
- у мужчин сыпь поражает нижнюю часть конечностей, половые органы.
Клещи редко поражают шею и пространство между лопатками, поскольку на этих участках находится много сальных желез, а паразитам сложно перемещаться по жирной коже.
Нередко диагностируют атипичные формы чесотки. Болезнь может протекать без зуда, у чистоплотных людей нередко отсутствуют чесоточные ходы, а при наличии иммунодефицитных состояний вместо сыпи появляются обширные коросты грязно-желтого цвета.
Возможные причины зуда после завершения лечения
Для избавления от проявлений чесотки используют акарицидные лекарственные средства. К "классике жанра" относятся назначения Бензилбензоата и Серной мази. Средняя продолжительность терапии составляет неделю.
Человек считается незаразным после окончания лечения, но зуд и сыпь беспокоят еще несколько дней. При отсутствии осложнений интенсивность неприятных симптомов постепенно уменьшается. Но в некоторых случаях кожа продолжает чесаться, а высыпания не исчезают достаточно долго.
Причины появления зуда после чесотки:
- Неправильный выбор или использование лекарственных препаратов – развивается постскабиозный дерматит. Сыпь и зуд сохраняются в течение 15–20 дней.
- Осложнения на фоне ослабленного иммунитета, тяжёлых хронических заболеваний.
- Аллергические реакции.
- Нервная чесотка – болезнь непаразитарного происхождения. Возникает на фоне психоэмоционального переутомления, сыпи при этом нет, но навязчивый зуд может продолжаться несколько месяцев.
- При несоблюдении профилактических мер случается рецидив болезни.
После полного избавления от чесотки иммунитет у человека не вырабатывается, поэтому болеть можно несколько раз.
Узелковая чесотка – атипичная форма заболевания, возникает на фоне сильного иммунного ответа на заражение паразитами. Зуд и сыпь по всему телу наблюдается еще в течение нескольких месяцев после завершения лечения.
Патологию диагностируют у 7% пациентов. В качестве причины обычно называют генетическую предрасположенность.
Отличительные черта болезни – немногочисленные высыпания в виде плотных узелков коричневого или синюшного цвета, которые состоят из частиц лимфоидной ткани. Основное место локализации сыпи – интимная зона.
Причин появления аллергических реакций после окончания курса терапии чесотки несколько.
Зуд и высыпания возникают при чесотке не из-за заражения клещом, а как ответная реакция иммунной системы на продукты жизнедеятельности паразитов. Кровососы, их личинки, слюна – сильные аллергены, организм воспринимает их как чужеродные тела, что и становится причиной появления аллергических реакций.
Нередко после завершения терапии под кожей остаются неоплодотворенные самки, они не передвигаются, не откладывают потомство, но при этом продолжают выделять в кровь токсичные вещества. В таких случаях аллергические реакции сохраняются на протяжении 1,5 месяцев.
Люди начинают использовать другие лекарственные средства, что приводит к усилению неприятных симптомов, развиваются выраженные аллергические реакции, другие побочные эффекты.
Повторное заражение чесоткой – наиболее частая причина появления зуда после завершения курса противопаразитарной терапии.
- несоблюдение рекомендаций врача, гигиенических правил;
- самовольное досрочное прерывание курса;
- повторный контакт с носителем инфекции.
Способы справиться с проблемой
Занимаюсь обнаружением и лечением паразитов уже много лет. С уверенностью могу сказать, что паразитами заражены практически все. Просто большинство из них крайне трудно обнаружимы. Они могут быть где угодно - в крови, кишечнике, легких, сердце, мозге. Паразиты в буквальном смысле пожирают вас изнутри, заодно отравляя организм. В итоге, появляются многочисленные проблемы со здоровьем, сокращающие жизнь на 15-25 лет.
Основная ошибка - затягивание! Чем раньше начать выводить паразитов, тем лучше. Если же говорить о лекарствах, то тут всё проблематично. На сегодняшний день существует только один действительно эффективный антипаразитный комплекс, это Toximin . Он уничтожает и выметает из организма всех известных паразитов - от головного мозга и сердца до печени и кишечника. На такое не способен больше ни один из существующих сегодня препаратов.
В рамках Федеральной программы, при подаче заявки до 12 октября . (включительно) каждый житель РФ и СНГ может получить одну упаковку Toximin БЕСПЛАТНО!
Если зуд после чесотки долго не проходит, для избавления от неприятных симптомов врачи назначают антигистаминные, противочесоточные препараты. Кортикостероиды помогают убрать пятна, отечность, сильное воспаление. При нервной чесотке назначают местные анестетики, седативные препараты.
Эффективные препараты для устранения зуда и высыпаний после чесотки
| Название лекарства | Группа | Как принимать |
| Фенкарол | Антигистаминный препарат | Для детей разовая дозировка составляет 5–15 мг, в зависимости от возраста, для взрослых – 25–50 мг. Лекарство принимать 2–4 раза в сутки сразу после еды на протяжении 10–20 дней |
| Лоратадин | Антигистаминное средство, зуд уменьшается уже через 30 минут после приема лекарства. | Детям старше 2 лет с массой тела до 30 кг –0,5 таблетки, с весом более 30 кг, ребенку старше 12 лет, взрослым – 1 таблетка. Препарат достаточно принимать раз в 24 часа. Средняя продолжительность терапии – 10–15 дней |
| Гидрокортизоновая мазь | Кортикостероид | Наносить тонким слоем на пораженные участки трижды в сутки. Противопоказания – пиодермия, инфекционное поражение кожи на фоне туберкулеза, микоз, наличие ранок и царапин на обрабатываемой области |
| Мазь Синафлан | Кортикостероид | Обрабатывать воспаленные участки эпидермиса 1–3 раза в день на протяжении 5–10 суток. Средство не подходит людям с особо чувствительной кожей, беременным, при наличии дерматологических патологий инфекционного характера |
| Глюконат кальция | Микроэлемент уменьшает проницаемость сосудов, аллергенам сложнее проникать в кровь | Разовая доза для детей старше 3 лет – 1–3 г, в зависимости от возраста, для взрослых, подростков старше 14 лет – 3 г, для людей преклонного возраста – не более 0,5 г. Лекарство пить 2–3 раза в сутки на протяжении 10–30 дней |
| Спрегаль | Противочесоточный спрей, безопасен даже лечения грудных детей | Лекарство наносят вечером на все участки тела, кроме лица и волосистой части головы, смывают через 12 часов. Препарат применяют однократно, или дважды с интервалом в 3–5 дней |
Если после чесоточной сыпи остаются пигментные пятна, приходит очередь косметологической медицины. Эффективны микродермабразия, глубокий пилинг, хирургическая шлифовка кожи.
Как избежать чесотки после чесотки?
Чтобы предотвратить появление неприятных симптомов после окончания лечения чесотки, достаточно соблюдать простые правила.
- при появлении первых признаков чесотки незамедлительно обращаться к дерматологу, не заниматься самолечением;
- соблюдать все рекомендации врача, четко следовать инструкции по применению к каждому препарату;
- любое противочесоточное средство наносят на чистую, хорошо распаренную кожу, процедуру обязательно проводят перед сном;
- не прерывать курс, даже если все неприятные проявления исчезли;
- соблюдать правила гигиены, при чесотке для водных процедур лучше использовать хозяйственное или дегтярное мыло;
- провести тщательную дезинфекцию помещения – обработать поверхности паром, специальными противопаразитарными препаратами;
- ежедневно делать уборку с использованием моющих средств на основании хлора;
- белье, вещи постирать при температуре не менее 60 градусов, хорошо выгладить;
- верхнюю одежду, подушки и одеяла проветривать на улице 2–3 дня;
- во время лечения чесотки обязательно принимать витаминные комплексы для укрепления иммунитета.
При появлении зуда после чесотки следует незамедлительно обратиться к дерматологу, поскольку симптом может свидетельствовать о неправильно проведенной терапии. В этом случае клещи остаются в тканях эпидермиса, человек заразен для окружающих.
Основная информация о повторной чесотке в видео:
Если кожа долго и сильно чешется, человек расцарапывает кожные покровы, в ранки проникают стафилококки, стрептококки, другие патогенные микробы. Это может стать причиной вторичных тяжелых бактериальных инфекций, лечить которые может оказаться гораздо сложнее, чем первичное заболевание.
Читайте также:


