Соскоб на чесотку в квд
Чесотка является одним из самых распространенных паразитарных заболеваний. Рост числа больных этим заболеванием стал актуальной проблемой современного здравоохранения. Заболевание является не только спутником нечистоплотных людей, но и часто регистрируется в социально благополучных семьях.
Самки чесоточных клещей большую часть своей жизни проводят в толще кожи. Они прогрызают в ней ходы, откладывают яйца и питаются. Чесоточные клещи оплодотворяют самок на поверхности кожных покровов и погибают. Единственным способом убедиться в том, что у человека чесотка, это обнаружение клеща, их яиц и фекалий. Своевременно проведенная качественная диагностика чесотки позволит быстро начать лечение, избавиться от паразитов и не дать распространиться заболеванию среди родных и знакомых.
Рис. 1. На фото чесотка у взрослых.
Диагностика чесотки на основе эпидемиологических данных
Эпидемиологическими критериями диагностики чесотки являются:
- Появление в семье больных с заболеваниями кожи, сопровождающихся зудом.
- Наличие больных с зудящим дерматозом в коллективах общежитий, детских садах, интернатах, школах, казармах и др.
- Возникновение зудящего дерматоза у человека, после тесного контакта в постели (в том числе полового) в вечернее и ночное время.
- Появление новых больных в очаге чесотки.
Способствуют правильной диагностике чесотки профилактические осмотры ухаживающих за больным персоналом и членов его семьи.
Диагностика чесотки на основе клинических данных
Клиническими критериями диагностики заболевания являются:
Рис. 3. Зуд кожи, который усиливается в вечернее и ночное время — основной симптом заболевания.
Рис. 4. Чесоточные ходы, фолликулярные папулы и везикулы (пузырьки с жидкостью) — основные симптомы заболевания.
Рис. 5. Чесоточные ходы, расположенные на кистях рук, запястьях, локтях и стопах являются типичными кожными проявлениями заболевания.
Рис. 6. Типичная локализация фолликулярных папул при заболевании — переднебоковые поверхности живота и передневнутренние поверхности бедер.
Рис. 7. Типичная локализация невоспалительных везикул — кисти и стопы. Они располагаются вблизи чесоточных ходов.
Рис. 8. Для типичной чесотки характерны симптомы Горчакова, Арди, Михаэлиса, Базена и Сезари. На фото симптом Арди — Горчакова при чесотке. В области локтей определяются пустулы (пузырьки, наполненных гноем), гнойные и кровянистые корочки.
Рис. 9. При узелковой чесотке на некоторых частях тела у части больных после получения ими полноценного противопаразитарного лечения появляются немногочисленные лентикулярные (чечевицеобразные) папулы синюшно-багроворо цвета, плотные, зудящие, от 1 до 2 см в диаметре. Воспалительные элементы имеют иммуноаллергическую природу. Лентикулярные папулы и зуд сохраняются до 6 недель и более.
Рис. 10. В некоторых случаях заболевание осложняется пиодермией. Наиболее часто чесотка осложняется стафилококковым импетиго на кистях рук, запястьях и стопах, эктимой, остифолликуллитами и фурункулами на ягодицах и бедрах. Применение антигистаминных средств и мазей с кортикостероидами лечебного эффекта при этом не оказывают.
Лабораторная диагностика чесотки
В связи с большим разнообразием клинических проявлений при заболевании для подтверждения диагноза необходимо провести лабораторную диагностику.
Клинические, эпидемиологические и лабораторные данные являются основой для правильной постановки диагноза.
Существует несколько методов лабораторной диагностики чесотки. При достаточном навыке врач может быстро обнаружить чесоточный ход и извлечь из него самку. Использование методики тонких срезов и соскобов патологического материала дает возможность обнаружить не только самого паразита (самку), но и ее яйца, оболочки яиц, личинки и экскременты.
Обнаружение клещей, их яиц и фекалий — единственный способ убедиться врачу, что он имеет дело с чесоткой.
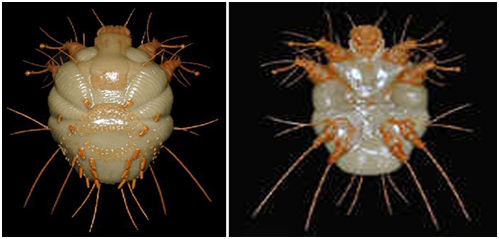
Рис. 11. На фото вид самки чесоточного клеща в электронном микроскопе.
Обнаружение чесоточных ходов
Успех при проведении лабораторной диагностики чесотки зависит от умения медицинского работника обнаружить чесоточные ходы. Чесоточные ходы часто трудно поддаются визуализации. При чесотке без ходов они вообще отсутствуют.
Рис. 12. Вид чесоточных ходов. В процессе регенерации эпидермиса задняя часть хода со временем удаляется (отшелушивается).
Рис. 13. Чесоточные ходы содержат самку, яйца, их оболочки, экскременты и иногда вылупившиеся из яиц личинки.
- Легко обнаруживаются чесоточные ходы после обработки кожных покровов спиртовой настойкой йода, тушью, анилиновыми красителями или чернилами. Красящее вещество быстро проникает в роговой слой эпидермиса и далее через отверстия в крышах хода в сам ход, окрашивая его. После нанесения красителя на кожные покровы его остатки удаляются ватным тампоном.
Рис. 14. После нанесения красителей (метиленовый синий слева и йодная настойка справа) чесоточный ход хорошо контурируется (увеличение фото на рисунке слева в 10 раз, на рисунке справа — в 3 раза).
- Использование видеодерматоскопа позволяет увеличивать исследуемое поле в 400 — 600 раз и практически всегда дает положительный результат при чесотке.
Рис. 15. Использование цифровой фотодерматоскопии значительно облегчает диагностику чесотки.
Рис. 16. На фото цифровой фотодерматоскоп.
Рис. 17. Для обнаружения чесоточных ходов применяется люминесцентная лампа.
Извлечение чесоточного клеща иглой
Извлечение чесоточного клеща иглой — быстрый и эффективный метод диагностики чесотки при условии обладания врачом определенных навыков.
- Вначале под лупой прокалывается слепой конец чесоточного хода. Соответствует локализации паразита место точечного возвышения бурого цвета.
- Далее острие иглы продвигается по направлению хода. При этом самка прикрепляется присосками к игле и легко извлекается.
- На предметное стекло наносится капля воды, или 10% щелочи, или капля 40% молочной кислоты, куда помещается клещ и накрывается вторым предметным стеклом.
- Далее производится микроскопирование.
- Манипуляцию следует проводить в резиновых перчатках. Иглу можно применять стерильную одноразовую для инъекций. После манипуляции использованные предметы следует на 1 час поместить в раствор дезинфицирующего средства.
Данная методика лабораторной диагностики чесотки непригодна для добывания клещей из старых разрушенных ходов или после обработки противочесоточным препаратом.
Рис. 18. Извлечение чесоточного клеща иглой — быстрый и эффективный метод диагностики чесотки. На фото справа вид паразита под микроскопом.
Метод соскобов в лабораторной диагностике чесотки
В нашей стране широко применяется при лабораторной диагностике чесотки метод соскобов. Он позволяет обнаружить не только самого паразита (самку), но и ее яйца, оболочки яиц, личинки и экскременты.
- Выбирается место нанесения молочной кислоты. Это могут быть чесоточные ходы, папулы, везикулы или корочки из мест поражения с нерасчесанными очагами, расположенными на кожных покровах кистей и запястий. Именно эти места поражаются при заболевании в 80% случаев. Исследованию также подлежат кожные покровы локтевых сгибов, живота, ягодиц и передневнутренние поверхности бедер.
- На выбранное место стеклянной палочкой наносится 1 капля 40% молочной кислоты, которая разрыхляет эпидермис.
- Через пять минут эпидермис соскабливается, для чего применяется острая глазная ложечка. Соскоб производится до появления капиллярной крови. При соскобе захватывается участок на границе пораженной и здоровой кожи.
- Полученный материал переносится на предметное стекло, куда предварительно наносится 1 капля этой же молочной кислоты и накрывают другим предметным стеклом. Молочная кислота просветляет зону исследования и фиксирует исследуемый материал. Она не раздражает исследуемые участки кожных покровов и препятствует развитию гнойничковых осложнений.
- После этого производится микроскопирование. Положительным на чесотку считается лабораторное исследование, при котором обнаруживаются в мазках зрелые самки чесоточных клещей, их экскременты, яйца и их оболочки, личинки.
Рис. 19. Микроскопия соскобов при чесотке. На фото слева самка паразита, экскременты и яйца. На фото справа — яйца и экскременты.
Метод тонких срезов в лабораторной диагностике чесотки
Метод тонких срезов предполагает исследование пораженных участков кожи, с которых были произведены тонкие срезы с использованием острой бритвы, глазных ножниц или оспопрививального пера. Перед микроскопированием материал заливается 20% раствором щелочи и выдерживается пять минут. Требуется высокая квалификации лаборанта.
Рис. 20. Микроскопия препарата. На фото слева чесоточный клещ, справа — яйца паразита.
Метод щелочного препарирования в лабораторной диагностике чесотки
Суть метода щелочного препарирования кожи заключается в том, что на выбранный для микроскопирования участок несколько раз наносится 10% раствор щелочи.
Пробное лечение
Метод пробного лечения при чесотке применяется при атипичных и малосимптомных формах заболевания, когда поиск возбудителя не увенчался успехом. Пораженные места обрабатываются одним из эффективных противочесоточных препаратов. Если зуд после первой противопаразитарной обработки и высыпания к концу первой недели лечения исчезли, то это подтверждает данный диагноз.
Рис. 21. Чесотка у детей имеет целый ряд особенностей.
Дифференциальная диагностика чесотки
Дифференциальная диагностика чесотки должна проходить в отношении двух значимых симптомов заболевания — зуда и сыпи.
- Зуд кожных покровов может беспокоить больного при аллергии, метаболическом синдроме (сахарном диабете, застое желчи и почечной недостаточности), болезни Ходжкина.
- Зачастую чесотка может скрываться за такими заболеваниями, как пиодермия, детская почесуха и экзема.
- Причиной зуда на лобке могут быть лобковые вши. При платяном педикулезе часто зуд локализуется на спине. Поможет уточнить диагноз обнаружение вшей в швах одежды.
- Клещи у собаки могут стать причиной зуда у всех членов семьи. Излечение животного приводит к исчезновению зуда у человека.
- Источником почесухи у детей иногда становятся москиты, блохи, клещики-краснотелки, клещи птиц.
- Чесоточные поражения, локализующиеся на мужском половом члене, имитируют сифилис и паховый лимфогрануломатоз. Часто чесоткой и сифилисом больной может заразиться одновременно при половом контакте.
- Такие заболевания, как филярная, подростковая, дубовая и цементная чесотка, а также чесотка пловцов не имеют ничего общего с настоящей чесоткой, вызываемой чесоточными клещами.
Решающая роль при проведении дифференциальной диагностики чесотки принадлежит лабораторному обследованию, направленному на выявление паразита.
Рис. 22. На фото Норвежская чесотка — редкая форма заболевания.
Соскоб на чесотку – лабораторное исследование, направленное на выявление клеща Sarcoptes scabiei в роговых чешуйках элементов сыпи, в ходах паразита. Анализ выполняется для постановки диагноза при стертых клинических проявлениях, для подтверждения болезни при характерных симптомах. Чтобы предотвратить распространение инфекции, он назначается людям, контактировавшим с инвазированным пациентом. Материалом для исследования является образец пораженной поверхности кожи – ходов клеща, везикул, папул. Выявление паразита выполняется методом микроскопии. В норме яйца, личинки, взрослые особи не обнаруживаются.
Паразит передается контактным путем от больного человека, через предметы быта. Вне организма клещи живут 5-14 суток. Попадая на кожу, они за полчаса прогрызают верхние слои. Передвигаются, выделяя соединения, растворяющие ткани эпидермиса. Днем паразиты неактивны, ночью спариваются, самец погибает, самка проделывает ходы в эпидермисе, откладывает яйца. Взрослая особь формируется за 10-14 суток. Экскременты, кладки яиц, клещи вызывают зуд – защитную реакцию организма.

Показания
Микроскопическое исследование узелковых образований, везикул – уточняющий метод диагностики чесотки. Показания к процедуре:
- Симптомы паразитарной кожной инфекции. Типичная клиническая картина болезни включает зуд, усиливающийся ночью, красную сыпь. Поражения эпидермиса представлены везикулами – небольшими красноватыми узелками, пузырьками, заполненными прозрачной жидкостью; ходами – мелкими волнистыми линиями; папулами – мелкими темными образования с зуднем внутри. Вторичными проявлениями считаются сыпь, корки, гнойнички. Лабораторный тест назначается для уточнения диагноза.
- Нетипичные признаки паразитарной инвазии. У детей, людей пожилого возраста, пациентов с ослабленным иммунитетом, сахарным диабетом заболевание может проявляться шелушением эпидермиса, образованием корок, деформацией ногтевых пластин, поражением волосистой части головы. Характерный зуд, узелки, водянистые пузырьки часто отсутствуют.
- Контакт с больным. Лабораторная диагностика назначается людям, близко контактирующим с зараженным – членам семьи, коллектива. Данные позволяют выявить ранние стадии инфекции, предупредить ее распространение, своевременно начать лечение.
Подготовка к анализу
Материал для анализа – соскоб пораженных участков кожи.
Подготовка к процедуре включает отказ от использования наружных лекарственных препаратов (кремов, мазей, растворов) за 3 суток, отказ от моющих средств (мыла, геля) во время выполнения утренних гигиенических процедур. Разрешено умывание чистой водой.
Забор биоматериала выполняется следующим способом:
Метод извлечения клеща иглой .
Для этой цели используют стерильные одноразовые инъекционные иглы. Иглой вскрывают слепой конец хода на месте буроватого точечного включения, соответствующего локализации самки чесоточного клеща. Острие иглы продвигают по направлению хода. Клеща, который своими присосками фиксируется к игле, извлекают и помещают на предметное стекло в каплю воды или 40% молочной кислоты, накрывают покровным стеклом и проводят микроскопическое исследование.
позволяет обнаружить содержимое чесоточного хода, папул и везикул. Каплю 40% молочной кислоты наносят на чесоточный ход, папулу, везикулу или корочку. Через 5 минут разрыхленный эпидермис соскабливают скальпелем до появления капли крови. Материал переносят на предметное стекло в каплю той же молочной кислоты, накрывают покровным стеклом и проводят микроскопическое исследование. Результат лабораторной диагностики считается положительным, если в препарате обнаруживают самку, самца, личинку, нимфу, яйца, опустевшие яйцевые оболочки. Наличие экскрементов свидетельствует о необходимости исследования соскобов с других участков кожного покрова.

С помощью микроскопа в образце определяется наличие яиц, личинок, взрослых особей, экскрементов. При атипичных формах болезни следы паразита не видны
Чесотку дифференцируют с псевдосаркоптозом, контактным аллергическим дерматитом, крапивницей, токсикодермией, крысиным клещевым дерматитом, педикулезом, флеботодермией, дисгидротической экземой, атопическим дерматитом, кожным зудом, у детей – с почесухой, ветряной оспой и т.п.
Для проведения дифференциального диагноза следует учитывать все указанные выше клинические, эпидемиологические и лабораторные критерии диагностики чесотки.
Соскоб кожи и микроскопия выполняется для выявления клеща или достоверных признаков его пребывания ( яйца),обнаружение которых выставляет диагноз – чесотка ( специфичность исследования 100%).
Но вероятность обнаружения клеща при заборе биологического материала в типичных случаях ( локализация ходов между пальцев кисти, запястья, локтевые сгибы, стопы ) составляет 20-30 %, а при нетипичной локализации фолликулярных узелков ( туловище и конечности) – менее 20%.
Поэтому отрицательный результат лабораторного исследования не говорит об отсутствии чесотки.
И диагноз выставляется врачом по результатам клинического осмотра и данным эпидемиологического анамнеза, определяется план лечения, даются рекомендации по санитарной обработке помещения, личных вещей.
Дерматология – Чесотка: пути заражения, симптомы и лечение.
Чесотка: симптомы, диагностика, лечение
Чесотка - это заразное заболевание, которое передаётся при контакте с больным человеком. Заболеть могут и взрослые, и дети. Это заболевание встречается часто.
Причина появления чесотки - заражение чесоточным клещом. Передаётся чесотка бытовым путём: через одежду, постельное бельё, полотенце, рукопожатие и другой контакт с кожей человеком, у которого уже есть чесотка.
Симптомы также могут проявиться после посещения бани, бассейна и другого общественного места.
Проявляется это заболевание в течение недели после заражения. Главное, что сигнализирует о такой болезни, как чесотка – симптомы сильного нестерпимого зуда. Чаще всего чесотка поражает руки и сгибы локтей, стопы, низ живота, а также подмышки, складки в паху и половые органы. Кожа покрывается папулезными высыпаниями. К ночи зуд усиливается в связи с большей активностью клеща.
 |
 |
Кстати, впервые норвежская чесотка была официально зарегистрирована в Норвегии, в конце 19 века, чем, собственно, и объясняется название.
Норвежская корковая чесотка развивается на фоне ослабления иммунной системы, так как это позволяет клещам активно размножаться.
Ученые выделяют несколько факторов риска:
- наличие в организме ВИЧ-инфекции;
- системные аутоиммунные заболевания, включая красную волчанку;
- онкологические болезни;
- общий кандидоз;
- туберкулез, лепра и некоторые другие заболевания;
- истощение организма, возникающее на фоне нервного перенапряжения, сильных стрессов, алкоголизма;
- неврологические и психические расстройства, включая инфантилизм, деменцию, слабоумие;
- длительная терапия с применением цитостатиков и гормональных стероидных препаратов;
- параличи, нарушение чувствительности периферических нервов.

Норвежская чесотка — крайне заразный недуг. Один зараженный человек может привести к вспышке заболевания. Чесоточный клещ может обитать в условиях внешней среды до 2 недель. Наиболее распространенным является контактный путь передачи — паразита можно подхватить при контакте с кожей человека, например, при рукопожатии, объятиях, во время полового акта.
Кстати, наиболее активными возбудители становятся в вечернее и ночное время.
Возможен и бытовой путь передачи. Например, при проживании в одном доме с больным человеком инфекцию можно подхватить, пользуясь одной и той же посудой, постельным бельем, полотенцами, одеждой, игрушками и прочими предметами.
Клиническая картина: какими симптомами сопровождается болезнь?
Клещи размножаются очень быстро — во время диагностики в верхних слоях кожи нередко обнаруживают тысячи микроорганизмов. Паразиты двигаются под кожей, что сопровождается отечностью, покраснениями. Зуд присутствует только у 50% пациентов. Ходы чесоточного клеща, как правило, начинаются с боковых поверхностей пальцев рук. Сосредоточение патогенных микроорганизмов можно наблюдать на коже между пальцами, на обратной стороне колен и локтей, в области молочных желез. Паразиты поражают нижнюю часть живота и крайнюю плоть члена.
Из-за образования ходов кожа пациента постепенно становиться толще и грубее. На ней образуются струпья серого, желтого и даже зеленоватого цвета. При отсутствии лечения верхние кожные слои приобретают вид панциря, покрытого бороздками. При удалении верхних корочек можно увидеть красноватую кожу с очагами эрозии.
Норвежская чесотка сопровождается появлением струпьев по всему телу, включая и лицо. Ногти пациента утолщаются, становятся рыхлыми и меняют цвет — процесс напоминает грибковое поражение ногтевой пластины. Волосы человека становятся тусклыми, тонкими и ломкими. От пациента исходит характерный кисловатый запах, который является важным диагностическим критерием.
Разумеется, сбор анамнеза и осмотр кожных тканей должен натолкнуть специалиста на мысль о чесотке. Эпителий покрыт корочками, а кожа на складках шеи, паха и подмышек приобретает более выраженную пигментацию. Далее пациент сдает на анализ кровь — в образцах специалист может обнаружить увеличение количества эозинофилов и лейкоцитов. Есть более точная методика, позволяющая диагностировать недуг. На анализ берут образцы тканей из утолщенного рогового слоя кожи.
Норвежская чесотка характеризуется наличием чесоточных углублений в биоптате. В образцах кожи также можно увидеть яйца и личинки клещей, а также взрослых особей.
Общее преставление о терапии
Наилучшего эффекта дает системный подход к устранению заболевания, поэтому врач разрабатывает схему, которую затем придется скрупулёзно применять на практике. Есть довольно много медикаментов против болезни, но системный подход обязателен вне зависимости от выбора препарата.
Как правильно лечить чесотку? Первое правило – одновременная обработка всех очагов поражения. Если упустить хотя бы одно из мест, где болезнь проявилась, высока вероятность повторного заражения, устранить которое будет куда сложнее.
Особенности лечения: главное правило
Вне зависимости от того, было решено лечить чесотку какой мазью, это средство придется очень тщательно втирать в пораженные поверхности. Правда, более осторожным нужно быть с участками кожи на шее, лице и покрытой волосами части головы. Втирать препараты придется руками.
Обычно популяция вызывающего заболевание чесоточного клеща сосредоточена на кистях рук. Страдают и участки кожи между пальцами. Зуд локализуется в этой области, и без правильного и своевременного лечения болезнь может привести к серьезным повреждениям.
Особенности лечения у детей
Если развилась чесотка у детей, лечение во многом ложится на плечи родителей. Придется тщательно обрабатывать все поврежденные участки кожи, втирая в них лекарственные препараты. В случае малолетних больных медикаменты тщательно втирают даже в участки кожи на лице, под волосами и на шее, если таковые поражены клещом. Лечение чесотки у детей гораздо сложнее, нежели борьба с болезнью во взрослом возрасте, так как высок риск появления инфекции, нагноения.
Если было решено пользоваться аэрозолями, рот и глаза сперва закрывают салфеткой, чистой тканью, лишь после этого распыляют лечебный состав. В общем, ответ на вопрос, как лечить чесотку, несложен: аккуратно, тщательно и под контролем доктора, соблюдая рекомендации специалистов.
Важные особенности
При лечении чесотки у взрослых, детей лекарственные препараты на кожу наносятся в вечернее время. В этот период суток клещ активизируется, поэтому эффективность медикаментов максимальна.
Правильный подход обязывает строго следовать советам врача, лечащего чесотку, – дерматолога. Именно доктор подбирает лекарства, оценивая состояние больного, индивидуальные особенности, сложность случая, возраст пациента. Предварительно выявляют, какой подвид болезни поразил человека, лишь после этого можно начать лечение. На рынке представлено огромное разнообразие лекарств. Чем лечить чесотку у человека в конкретном случае, понять непросто, поэтому стоит доверить это специалисту.
Профилактика и лечение
Обнаружив у себя первые признаки чесотки, необходимо сразу записаться на прием к дерматологу. Врач изучает ситуацию, берет необходимые анализы, выбирает лечение, контролирует его успешность. Именно доктор делает вывод о том, что заболевание полностью побеждено, по своей воле лечение прекращать недопустимо.
Врачу необходимо сообщить обо всех важных факторах, которые могут повлиять на выбор терапии. Доктор точно знает, чем лечить чесотку беременным, аллергикам, детям, и на основании информации о состоянии больного принимает решение в пользу конкретного медикаментозного лечения.
Профилактика необходима всем членам семьи, в которой зафиксирована вспышка заболевания. Даже если человек выглядит совершенно здоровым, профилактика – обязательное мероприятие. Если имели место половые и другие контакты с зараженным человеком, необходимо прохождение полного курса профилактического лечения. Если заболевание спровоцировало осложнения, дополнительно потребуется курс антибиотиков.
Врач выбирает, чем лечить чесотку, а задача больного – четко следовать его указаниям. В первую очередь это вопрос гигиены. Необходимо тщательно мыться перед каждым сеансом и по его окончании. Используемые медикаменты сохраняют на коже 12 часов, затем аккуратно смывают. Обычно средства наносят вечером, поэтому утром нужно тщательно вымыться.

Гигиенические процедуры при лечении чесотки выглядят следующим образом. Сперва принимают горячий душ, пользуются мылом, мочалкой. При этом с кожных покровов удаляются клещи и выработанные ими в процессе жизнедеятельности вещества.
Верхний слой кожи под влиянием горячей воды размягчается, и при нанесении медикаментов компоненты легко и быстро проникают внутрь эпидермиса, что повышает эффективность терапии.
Не теряем бдительности
Завершение курса лечения (как долго лечить чесотку, решает доктор) сопровождается полной сменой постельного белья и носимой одежды. Все вещи дезинфицируются, особенное внимание уделяют личным принадлежностям. В помещении во время лечения и после него каждый день организуют влажную уборку, нижнее белье кипятят, проглаживают изнутри и снаружи.
Дополнительно вещи рекомендовано проветривать – на морозе достаточно одного дня, в теплую погоду - до пяти дней. Не будет лишним применять дезинфицирующие составы, разработанные специально против чесоточного клеща.
Никакой самодеятельности
О том, как лечить чесотку, докторов учат, и это не случайно. Болезнь довольно неприятная, а осложнения от нее еще хуже, поэтому недопустимо экспериментировать или применять неподходящие медикаменты. Не говоря уж о том, что антибиотики и многие другие лекарства негативно влияют на разные органы, системы, угнетают иммунитет. Неправильно подобранная медикаментозная терапия не просто не справится с болезнью, но даст ей возможность развиваться дальше.
Чтобы этого не случилось, устранять проблему нужно под контролем дипломированного специалиста. Недопустимо заниматься самолечением. В аптеках продается довольно много медикаментов, многие из них отпускаются без рецепта, но это еще не повод экспериментировать на себе (а тем более на детях) и рисковать здоровьем.
Некоторые медикаменты сочетаются друг с другом и усиливают эффект применения. Другие, наоборот, конфликтуют. Неудачный выбор терапии приводит к осложнениям, инфекциям, аллергиям, поражающим не только кожу, но и внутренние органы. Доктора, предполагающие, что может развиться дерматит, заранее назначают антигистаминные, чтобы справиться с зудом и не столкнуться с аллергией.
Медикаменты: четыре группы
Препараты, используемые в борьбе с чесоткой, можно разделить на:
- основанные на сере;
- инсектицидные;
- синтетические бальзамические;
- народные рецепты.

Все варианты борются с клещом, устраняют зуд (с большей или меньшей степенью эффективности). Медикаменты убивают клещей, личинки насекомых, довольно просты в применении. Современные препараты вызывают минимально слабое раздражение и быстро выводятся из тканей организма. Предпочтение стоит отдавать слабопахнущим лекарствам, не пачкающим предметы.
Самые распространённые медикаменты:
Серная мазь
Первый признак чесотки – зуд, ослабевающий в дневное время, сильнее мучающий вечером и ночью. Чаще ощущается в области кистей, между пальцами на руках. Как только такой симптом обнаружен, пришло время посетить дерматолога. Если болезнь еще только начинается, лечение обычно довольно просто, быстрое. Хорошо зарекомендовала себя на этой стадии серная мазь. Ее используют чаще всего. При правильном применении паразиты полностью пропадают всего за 7 дней. Правда, по завершении лечения придется пройти дерматологический контроль еще дважды – через три дня и через 10. Если тесты показывают чистоту, человек излечен.
Серная мазь довольно неприятно пахнет и практически не впитывается. На одежде от нее остаются следы. Кроме того, часты случаи аллергической реакции. А вот преимущество этого препарата – это низкая цена. Если нужно быстро справиться с клещом без нагрузки на семейный бюджет, серная мазь подходит идеально. Недопустимо применять в период вынашивания плода.
Бензилбензонат
Если составлять список самых эффективных медикаментов при чесоточном клеще, этот препарат займет почетное второе место после серной мази. В продаже представлен эмульсиями, кремами. Борется с паразитами, хороший анестетик с кератолическим действием.

Средство используют вечером, и всего одного раза хватает, чтобы полностью истребить колонию активных клещей. Повторную обработку делают через 3 дня, когда из яиц вылупляется следующее поколение. Перед использованием препарата тщательно моются, меняют постельное, нательное белье.
Средство легко впитывается, не портит одежду. Негативный эффект – влияние на нервную систему. В редких случаях провоцирует дерматит. Нельзя использовать при беременности, во время лактации. В возрасте до трех лет применяют крайне аккуратно, с постоянным контролем состояния больного ребенка.
Препарат выпускается в форме аэрозоля, синтетический активный компонент – пиретрин. Можно использовать средство для обработки пораженных участков кожи, за исключением лица, покрытой волосами части головы. В большинстве случаев достаточно одного цикла обработки, но при необходимости лечение повторяют. Побочные эффекты неизвестны. Можно использовать препарат при беременности, лактации, а также при лечении чесотки у младенцев.

Этот инсектицид основан на активном действующем компоненте под названием гаммабензолгексахлоран. Он не имеет ни запаха, ни цвета. В продаже представлен порошками, лосьонами. Второй вариант более популярен из-за простоты применения. Предпочтение порошку отдают, если установилась слишком жаркая погода. Средство необходимо наносить один раз в сутки на пораженные участки кожи.
Читайте также:


