Соляная кислота от чесотки
А. И. Картамышев
Кожные и венерические болезни.
Чесотка вызывается чесоточным клещом (Acarus scabiei, sarcoptes scabiei). После оплодотворения самка зарывается в поверхностные слои кожи (эпидермис) и прокладывает ходы, в которых откладывает яйца. В среднем самка в течение 6-8 недель своей жизни откладывает до 50 яиц. Высчитано, что из отложенных одной самкой яиц за 3 месяца выводится около 150 млн. клещей. Чесоточный клещ внешне похож на черепаху, величина его около 0,3 мм. Удаленный с кожи человека клещ через несколько дней погибает.
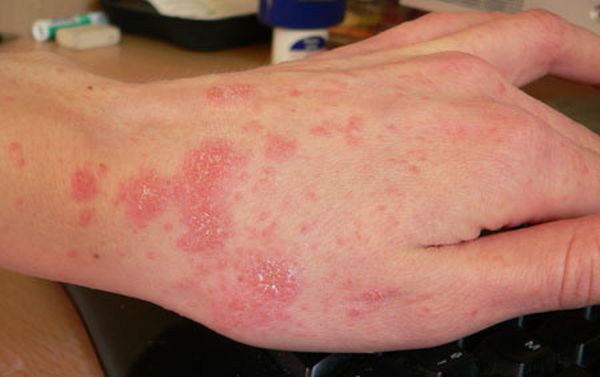
Чесотка проявляется сильным зудом, особенно беспокоящим больных по ночам. Подчас они даже лишаются сна. Это вызывает утомление, расстройство нервной системы, что в свою очередь может привести иногда к потере трудоспособности. Повреждённые при расчесах кожи участки загрязняются пиококками, вследствие чего возникают гнойнички. Нередко появляются импетиго, эктимы, фолликулиты, болезненные фурункулы или даже абсцессы. В некоторых случаях чесотка осложняется присоединившимся дерматитом.
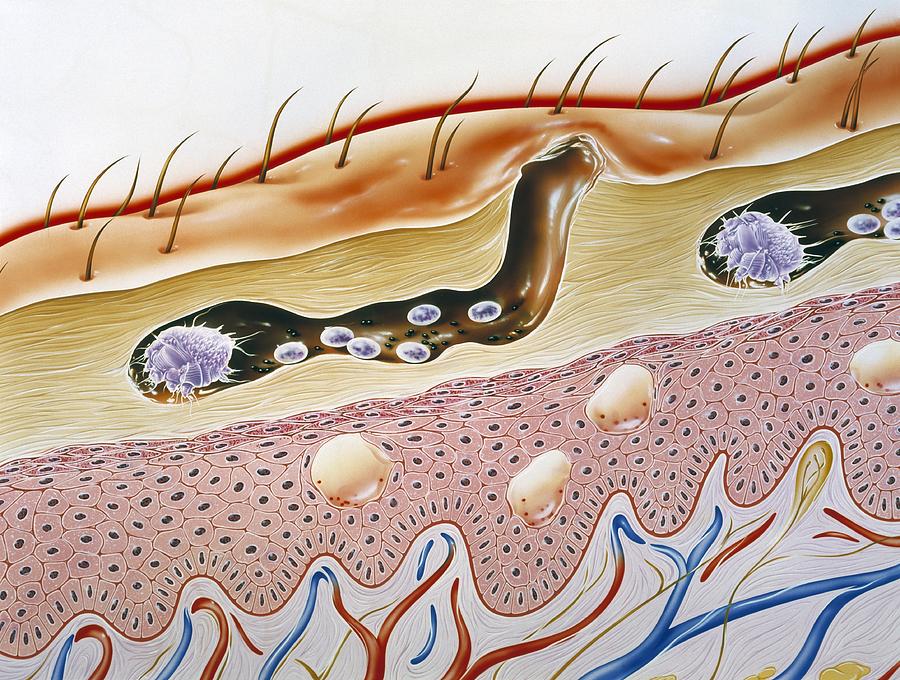
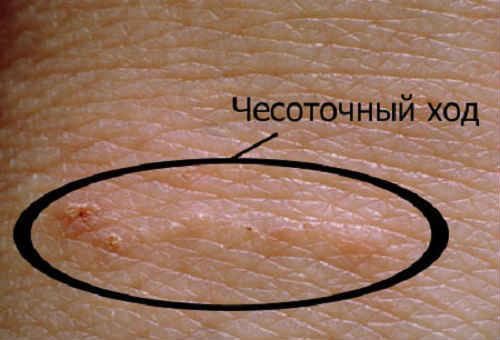
Особенно характерны для чесотки чесоточные ходы, пробуравливаемые самкой чесоточного клеща в поверхностном слое кожи - эпидермисе. На месте внедрения клеща в кожу образуется милиарная папула, иногда волдырь.
Чесоточные ходы имеют вид беловатой линии, напоминающей поверхностную царапину кожи, нанесенную острием иголки. Чесоточная сыпь чаще всего обнаруживается в межпальцевых складках рук, на боковых поверхностях пальцев, на сгибательной поверхности лучезапястного сустава, на коже спереди подмышечной впадины, в области пупка, на ягодицах, внутренней поверхности бедер, а также на разгибательных участках локтей (симптом Горчакова-Арди). У мужчин чесоточные ходы могут быть на половом органе, у женщин - вокруг сосков, у детей - на ладонях и подошвах. Следует учесть, что при чесотке иногда наблюдается увеличение лимфатических узлов (полиаденит).
Гистопатология чесотки. Чесоточный ход представляет собой тоннель, проложенный в роговом слое. Головной конец в виде воронки открывается наружу, в хвостовом участке хода имеется полость, где располагается самка. В сосочковом слое незначительное расширение кровеносных сосудов, небольшие скопления вокруг них клеток инфильтрата. Со стороны эпидермиса иногда обнаруживаются явления акантоза и спонгиоза.
Диагноз чесотки в типично выраженных случаях не представляет затруднений. Наличие чесоточных ходов, локализация поражения на типичных местах, особенно в межпальцевых складках и на коже лучезапястных суставов, зуд, особенно сильно проявляющийся по ночам, и, наконец, обнаружение других членов семьи больного, также жалующихся на зудящий дерматоз,- все это позволяет без ошибки поставить диагноз чесотки.
Однако следует помнить, что у ряда лиц, занятых на работе, связанной с частым мытьем рук или со смачиванием рук керосином, смазочными маслами, проявления чесотки на коже рук могут отсутствовать. Кроме того, у лиц, ведущих сидячий образ жизни (портные, сапожники), более обильные высыпания наблюдаются в седалищной области. В этих случаях диагноз чесотки ставится на основании других симптомов. Иногда для уточнения диагноза приходится прибегать к поискам клеща в поражённых участках кожи. С этой целью бритвой срезают поверхностно, в эпителиальном слое, пласт рогового слоя, в котором и ищут под микроскопом (малое увеличение) чесоточного клеща или же иголкой пытаются захватить клеща в хвостовом конце чесоточного хода.
Чесоточные поражения на коже полового органа у мужчин, особенно имеющие вид эктим, могут дать повод смешать их с проявлениями первичного или вторичного периода сифилиса или с язвой мягкого шанкра. Наличие уплотнения очага поражения и других проявлений сифилиса, обнаружение возбудителя сифилиса или мягкого шанкра, положительная реакция Вассермана позволяют поставить правильный диагноз сифилиса или мягкого шанкра.
Важно уметь отличать чесотку от почесухи, особенно у детей, у которых расчесы и присоединившаяся вторичная пиодермия и в том, и в другом случае могут замаскировать проявления основного заболевания. Необходимо помнить, что детская почесуха не поражает кожи кистей и стоп, локализуется преимущественно на разгибательных поверхностях конечностей, протекает хронически, и в таких случаях другие члены семьи не жалуются на зуд.
Заражение чесоткой чаще всего происходит в результате пользования постелью больного чесоткой, а также его бельем, полотенцем, простыней и другими предметами (на них могли сохраниться живые чесоточные клещи).
Иногда заражение чесоткой происходит в банях. Чесотка может передаваться и при рукопожатии.
Чесоткой болеют не только люди, но и животные - лошади, собаки, кошки, коровы, овцы, свиньи и др. Однако чесотка животных для человека мало заразительна.
Лечение и профилактика чесотки. Очень важно для борьбы с чесоткой выявить в очаге заболевания всех больных и как можно быстрее подвергнуть их лечению.
Если чесотку не лечить, она может тянуться очень долго. Если лечение проведено недостаточно тщательно и в коже больного сохранились яйца клещей, через некоторое время из яиц возникают новые клещи и чесотка рецидивирует. Наибольшим распространением пользуется в настоящее время способ, предложенный проф. М. П. Демьяновичем. Для лечения по этому способу требуется 60% раствор гипосульфита и 6% раствор соляной кислоты.
Втирания делают в теплой комнате. Взрослый больной, раздетый донага, сам втирает руками в кожу всего тела (кроме головы) 60% раствор гипосульфита. Детям втирание делает или средний медицинский персонал, или родители. В каждую часть тела (руки, ноги и туловище) втирание производится по 2 минуты (всего 10 минут). Втирать следует энергичными, быстрыми движениями, особенно тщательно в те места, где имеются проявления чесотки.
По окончании первого втирания больному чесоткой предоставляется небольшой отдых. В это время вся кожа обсыхает и покрывается мельчайшими кристаллами гипосульфита и поэтому становится белой, как бы припудренной. После отдыха повторно втирают тот же раствор, в том же порядке, также по 2 минуты для того, чтобы втереть образовавшиеся на коже кристаллики гипосульфита (оставшиеся от первого втирания) в чесоточные ходы и разрушить покрышки ходов. Повторное втирание также надо производить энергично, особенно в наиболее поражённые места, в течение 10 минут. Затем после обсыхания приступают к втиранию раствора соляной кислоты. Оно производится в том же порядке, но по одной минуте в каждую часть тела (т. е. 5 минут на всю поверхность тела). Втирают тоже руками, раствор наливают из бутылки себе на руку. Надо избегать попадания гипосульфита в раствор соляной кислоты, так как при этом последняя не оказывает должного эффекта и лечение будет безуспешным. После обсыхания надо повторить втирание раствора соляной кислоты ещё 3 раза (всего четыре цикла втираний раствора соляной кислоты).
Весь курс лечения чесотки состоит из двух втираний раствора гипосульфита и четырех втираний раствора соляной кислоты.
По окончании втираний после обсыхания больной должен надеть чистое белье; смыть оставшиеся на коже медикаменты можно только через 3 дня.
Для излечения чесотки достаточно провести один курс лечения, но при условии, если все правила будут тщательно соблюдены. Если первый курс лечения не дал полного выздоровления, через 3-5 дней лечение надо повторить. В редких случаях приходится проделать и третий курс лечения (через 3-5 дней после второго курса). Надо следить за тем, чтобы все правила лечения соблюдались точно и чтобы растворы гипосульфита и соляной кислоты были прозрачные, не помутневшие, так как помутнение их указывает на смешивание раствора в посуде.
Чесотку можно лечить раствором Флемингса. Больной полчаса моется с мылом (лучше зеленым), затем в течение получаса натирается при помощи суконки раствором Флемингса, следы которого удаляются после натирания обмыванием в тазике (лучше под душем). Натирание может вызвать у некоторых больных ощущение боли. У некоторых после этого лечения может появиться покраснение, ссадины - раздражение кожи, которые быстро проходят при засыпании раздраженной кожи окисью цинка или тальком. Лечение чесотки раствором Флемингса следует проводить под наблюдением медицинского персонала. После лечения раствором Флемингса больной должен менять белье.
Ускоренными методами по Демьяновичу и Флемингсу пользовались также и в специально приспособленных для лечения чесоточных больных учреждениях - скабиозориях.
Из мазевого лечения, применяемого при чесотке у взрослых, ещё до сих пор нередко пользуются вилькинсоновой мазью, называемой в обиходе противочесоточной мазью, или 33% серной мазью. Ежедневно, в течение 4-5 дней, больному энергично втирают мазь Вилькинсона 2 раза в день в кожный покров всего тела, кроме кожи головы. Особое внимание обращают при этом на руки и межпальцевые складки; надо тщательно следить, чтобы мазь на этих участках кожи не стиралась и не смывалась. На 5-й и 6-й день втирания не делают; больной остается в том же белье, пропитавшемся мазью. На 7-й день назначается купанье с мылом, и больной надевает чистое белье и платье, подвергнутое дезинфекции; меняется постельное белье, одеяло и т. д. Перед назначением вилькинсоновой мази необходимо исследовать мочу, так как при болезнях почек применение мази противопоказано.
Если появляется раздражение кожи, покрасневшие участки присыпают той же присыпкой, что и при лечении раствором Флемингса.
Для лечения чесотки рекомендуется также серная мазь следующего состава: серного цвета 20,0, углекислого калия 10,0, свиного сала (или вазелина) 120,0. Мазь втирается в течение 3 дней. На 4-й день больной моется и меняет белье. Возникающее иногда раздражение кожи легко ликвидируется индифферентными присыпками.
С успехом применяют 5% водную эмульсию мыла К или серное мыло (по Дьякову). Прописи мыла: бельевого мыла 50,0, порошкообразной серы 125,0, муки или крахмала 25,0-50,0, воды 350,0. Мыло можно готовить и без прибавления муки или крахмала. Втирается так же, как и мазь Вилькинсона.
Детей, больных чесоткой, лечат серной мазью, как и взрослых, но только более слабой концентрации (5-10%).
Чтобы больные чесоткой не заразили здоровых, следует принимать ряд предосторожностей. Прежде всего больные должны спать в отдельной кровати и пользоваться отдельным полотенцем и т. п., до выздоровления воздерживаться от общения с окружающими, от рукопожатий.
Чтобы убить чесоточных клещей, которые могут оставаться на белье больного, достаточно выварить белье. Верхнее платье надо подвергнуть дезинфекции или проутюжить, прожарить в печи, а также проветрить в течение нескольких дней на воздухе.
Заболевших чесоткой детей не допускают в детские дома, пионерлагеря, детские сады, школы. Больных чесоткой надо тщательно лечить, а подозрительных на чесотку направлять на осмотр к врачу.
Рекомендуется регулярно производить профилактические осмотры лиц, живущих в общежитиях и в детских коллективах.
НОРВЕЖСКАЯ ЧЕСОТКА (SCABIES NORVEGICA)
Впервые эта форма чесотки была описана в Норвегии Даниельсеном (Danielsen) в 1884 г., почему она и была названа норвежской. Встречается норвежская чесотка очень редко. Возбудителем её является тот же sarcoptes scabiei, о котором говорилось уже выше.
Причиной возникновения этой формы чесотки является физическое ослабление организма при наличии обычно умственной отсталости. Заболевание длится годами, и, постепенно распространяясь, захватывает весь кожный покров. Ощущение зуда сравнительно с масштабом поражения незначительно. Кожа у больных норвежской чесоткой суха, покрыта мощным наслоением корок зеленовато-серого цвета. Местами ороговевшие массы лежат в виде толстого, почти сплошного панциря, плотно прилегающего к коже. При насильственном удалении корок обнаруживается гиперемированная, рыхлая, легко кровоточащая поверхность. Волосы принимают на участках поражения сухой и тусклый вид. Ногтевые пластинки утолщаются. Отмечается общий лимфаденит. От больного обычно исходит неприятный запах. В чешуйках обнаруживаются в громадном количестве чесоточные клещи.
Больные норвежской чесоткой - чаще всего истощенные с ослабленным общим состоянием люди.
Лечение норвежской чесотки проводится 5-10% серно-дегтярной мазью до отслоения корочек, а затем обычными противочесоточными средствами. Курс лечения повторяют несколько раз, чтобы избежать рецидивов болезни. Кроме того, больному назначается общее укрепляющее лечение.



- Как вылечить чесотку: народные методы лечения
- Как вылечить чесотку в домашних условиях
- Как лечить чесотку народными средствами
Происхождение и внешние признаки болезни
Сам же чесоточный зудень, как паразит, распространяющий недуг, был определен после открытия микроскопа. Связь между клещом и симптомами хвори выявили в Италии в 1687г. Дьячинто Честони и Джован Бономо, аптекарь и лекарь.

Пики заболеваемости зафиксированы во время войн, голодоморов, масштабных стихийных бедствий и всевозможных явлений, приводящих к осложнению бытовых жизненных условий, недостатку гигиены и массовым скоплениям людей.
Активная фаза чесоточной болезни характеризуется появлением на поверхности кожи чесоточных ходов, которые прокладывает самка чесоточного клеща, чтобы отложить в них яйца. К видимым местам ходов клеща причисляют кожные территории рук (запястья, локти, пальцы), ладошки и ступни у детей, мужской половой член, края подмышечных впадин. Эти ходы провоцируют возникновение красноты, отечности и зудящих узелковых высыпаний на коже. Тело чешется настолько нестерпимо, что больной не может контролировать свои действия, он расчесывает зудящие места, тем самым ухудшая свое состояние. Царапины, раны и волдыри, являющиеся следствием постоянного чесания, часто становятся плацдармом для развития вторичной инфекции.
Сложность лечения недуга состоит в том, что проявляются вышеперечисленные признаки только по прошествии месяца с момента попадания паразитирующего клеща на кожный покров человека.
Лечение чесотки народными методами
Народные методы лечения чесотки на 100% совпадают с традиционными в части общих рекомендаций, которые важно соблюдать, дабы обрести скорейшее выздоровление:
- Заболевший обязательно должен быть изолирован до своего излечения
- Для исключения возможного рецидива чесотки рекомендовано сменить в доме все постельное белье и вымыть с дезинфицирующим средством полы.
- Белье инфицированного человека необходимо прокипятить и отутюжить. То, что кипятить нельзя, утюжится сквозь влажную ткань. Этими вещами не рекомендуется пользоваться неделю: в 7-дневный срок клещ погибает.
- Для лечения чесоточной заразы выбор медикаментозных препаратов у врачей невелик: взрослым пациентам прописываются средства на основе серы: мази, мыло. При инфекционных осложнениях задействуют антибиотики.
В народе же для устранения этого заболевания существует огромное количество рецептов и снадобий. Все они предполагают наружное применение: компрессы, мази, обтирания, ванны. Каждый рецепт сам по себе эффективен, но не запрещается и комплексное применение (к примеру: мазь и травяная ванна).
Рецепты против чесотки с домашними средствами
- Чесночная зола, масло домашнее сливочное, патока. Смесь делается из расчета 1:1 (минимум по 50г, чтобы на все тело хватило). Ежедневно втирается в кожный покров по несколько раз до исчезновения зуда.
- Квас. Если повреждены только руки, можно применять горячий раствор хлебного кваса (обязательно кислого) с солью. Чем горячее, тем лучше. Руки погружать в раствор многократно (4-5 раз на протяжении дня).
- Скипидар и вареная олифа (постное масло). Для мази делается смесь (на 1 чайную ложку скипидара приходится 2 столовых масла пареного). Мазать кожный покров до схождения сыпи.
- Чеснок, горчичное масло. 100г мелко порезанного чеснока залить 1/2л масла и томить смесь, помешивая, примерно 15-20 минут на мелком огне. Обязательно процедить по готовности и отжать. Для хранения подойдет темный, прохладный закуток.
Травяные рецепты
Девясил – дикий подсолнечник, девятисил, оман высокий, галаган – универсальная трава, применяемая народом для лечения всяких хворей. В основном, используется корень девясила, так как он наиболее богат полезными целебными свойствами, но листья и цветки тоже лечат. Можно использовать аптечный сбор корня девясила, но народные целители заготавливают его обычно сами, так как знают, когда трава набирает свою целебную силу в полной мере. По их мнению, к выкапыванию подходит корень 2-3 летнего девятисила, и извлекать его лучше ранней весной или в начале осени.
Корень девясила как средство лечения чесотки
Народные методы лечения чесотки корнем девясила сводятся к применению тех же отваров или мазей на его основе, в разных пропорциях и с разными дополняющими ингредиентами.
- Отвар: На 100г корня галагана – 1л крутого кипятка. Настаивать 4 часа.
- Мазь: Смалец (свиной жир) – 4-5 ложек (столовых) – растопить и добавить горсть корневищ. Поставить на огонь и томить четверть часа. Мазью намазать кожный покров перед сном, остатки смывать крепким отваром (предыдущий рецепт). Для большего эффекта можно к полученной смеси добавить по 2 столовых ложки серного порошка и дегтя березового.
Делая выбор в пользу того или иного рецепта, учитывайте, что отвар хорошо снимает зуд, а мазь с девясилом быстро заживляет раны.
Лечение чесотки народными средствами: рецепт с солью
Отдельные представители нетрадиционной медицины предлагают применять в борьбе с чесоткой соль. По их мнению, соль (поваренная или морская) способна убирать грибковые поражения, лечить ожоги, экзему и другие кожные высыпания.
И в приготовлении рецепт с солью проще простого: на 1л воды, очень горячей (кипяток) 2 столовых ложки соли. Этим раствором предписано обрабатывать пораженную поверхность или принимать солевые ванны.
Некоторые даже советуют просто посыпать солью ранки.
Важно знать, что соль обладает прежде всего разъедающим свойством, и не всегда ее применение будет оправдано и целесообразно.
Если у больного чесоткой на теле зудящие раны и царапины, то вряд ли он сможет терпеть такое лечение. К тому же оставшиеся шрамы на теле, а они точно останутся, тоже не добавят оптимизма. Поэтому, соль для лечения чесотки использовать лучше в качестве дополняющего ингредиента к более щадящим народным средствам (можно добавить щепотку в мазь с серой или в хлебный квас).
Из паразитарных дерматозов чесотка является самым распространенным заболеванием кожи. Высокие цифры официальной статистики о заболеваемости чесоткой населения России не отражают реального состояния проблемы. Иногда врачи, не желая заниматься противоэпидемическими мероприятиями в очагах заболевания, проводя больным противочесоточное лечение, прибегают к “ухищрениям” — вместо чесотки ставят диагноз “крапивница”, “укусы насекомых”, “аллергический дерматит”. При самолечении пациентов, обращении их к врачам, занимающимся частной практикой, также возникают случаи недоучета больных, страдающих этим недугом. Миграция населения, несоблюдение личной гигиены, раннее начало половой жизни, ухудшение материального уровня жизни и другое — привычные социальные явления наших дней также являются причинами высокого уровня заболеваемости чесоткой. В настоящее время весьма актуальна проблема заболеваемости чесоткой в Вооруженных силах РФ, превышающая заболеваемость среди гражданского населения в 6 раз.
Чесотка, или, исходя из видового названия возбудителя, Scabies, обусловлена чесоточным клещом Sarcoptes scabiei. Подобные заболевания в ветеринарии называются саркоптозом — по родовому названию возбудителя. Патологический процесс, возникающий у человека при попадании чесоточных клещей от животных, по аналогии называется псевдосаркоптозом.
Чесоточный клещ относится к постоянным (облигатным) паразитам, характерной чертой которых является передача только от человека человеку, а тип его паразитизма определяет особенности этиологии, эпидемиологии и клиники заболевания, тактики диагностики и лечения. Клещи большую часть жизни проводят в коже хозяина и лишь во время короткого периода расселения ведут эктопаразитический образ жизни на поверхности кожи. S. scabiei паразитирует в поверхностных слоях кожи, но при осложненном течении может поражать и более глубокие ее слои.
Жизненный цикл чесоточного зудня представлен двумя стадиями: репродуктивной и метаморфической. Репродуктивная стадия клеща следующая: яйца откладываются самкой в чесоточном ходе, где затем появляются личинки. В отличие от других насекомых личинки чесоточного клеща уже в яйце начинают активно двигаться, постепенно сбрасывая с себя яйцевую оболочку. При попадании на кожу они внедряются в волосяные фолликулы, формируя фолликулярные папулы. Метаморфическая стадия определяется появлением личинок, которые через ход проникают в кожные покровы и после линьки превращаются в протонимфы, затем — в телеонимфы, которые потом в свою очередь, превращаясь во взрослые особи, располагаются на коже больного в папулах и везикулах. Следующие две недели развивается атипичная чесотка (чесотка без ходов), поскольку развитие личинки до половозрелой самки, способной прокладывать ходы, занимает две недели. Сам чесоточный ход может сохраняться до полутора месяцев и служить источником заражения.
Длительность жизни чесоточного зудня при комнатной температуре 22 о С и 35% влажности составляет около 4 дней. При температуре 60 о С клещи погибают в течение часа, а при температуре ниже 0 о С — практически сразу. Только молодые самки и личинки являются инвазионными стадиями развития чесоточного клеща. Средний срок выживания самок чесоточного клеща достигает трое суток, а личинок — двое. Именно в этих стадиях зудень может переходить с хозяина на другого человека и некоторое время существовать во внешней среде. Причем домовая пыль, деревянные поверхности, а также натуральные ткани являются наиболее благоприятными средами обитания S. scabiei вне хозяина. Следует отметить, что пары сернистого ангидрида убивают чесоточного клеща за 2—3 мин., а яйца клещей более устойчивы к различным акарицидным средствам.
Заболеваемость чесоткой растет в осенне-зимний период, что в первую очередь обусловлено резким увеличением плодовитости клеща. Это подтверждается тем, что удельное обилие молодых, не откладывающих в чесоточных ходах яйца самок в осенние месяцы падает до нуля. Заражение в 95% происходит при прямой передаче клеща от больного человека (причем в половине случаев — при половом контакте) или опосредованно (через предметы, которыми пользовался больной). Невысокая частота случаев непрямого пути заражения объясняется слабой жизнестойкостью клеща во внешней среде, поскольку возбудитель чаще передается при общем пользовании постельными принадлежностями: мочалками, игрушками, письменными принадлежностями. Заражение также может произойти в душевых, банях, гостиницах, поездах и других общественных местах при условии нарушения санитарного режима.
При чесотке в случае заражения самками инкубационный период практически отсутствует. Внедрившаяся самка сразу начинает прогрызать ход и откладывать яйца. При заражении личинками инкубационный период составляет около 2 недель, что соответствует времени метаморфоза клещей.
Основным и первым субъективным симптомом болезни является зуд, усиливающийся в вечернее время. Его интенсивность чаще всего нарастает по мере увеличения продолжительности заболевания, которая в свою очередь зависит от численности паразита и индивидуальных особенностей организма. К последним относятся сенсибилизация организма к клещу и продуктам его жизнедеятельности (фекалии, оральный секрет, изливаемый при прогрызании хода, секрет желез яйцевода) и состояние нервной системы больного (степень раздражения нервных окончаний паразитом при движении). Количество и распределение чесоточных ходов в коже не случайно и определяется скоростью регенерации эпидермиса, строением и термическим режимом кожи. Преимущественно чесоточные ходы располагаются на участках кожи, имеющих пониженную температуру, минимальный или отсутствующий волосяной покров и максимальную толщину рогового слоя эпидермиса (кисти, запястья и стопы). Последний фактор позволяет вылупиться личинкам из всех яиц, а не отторгнуться вместе с роговыми чешуйками.
Высыпания у грудных детей часто захватывают такие участки кожного покрова, которые исключительно редко поражаются у взрослых: лицо и голова, подошвы и ладони. Причем иногда явления чесотки на лице и голове “замаскированы” клинической картиной острой мокнущей экземы, устойчивой к обычной терапии. У детей первых месяцев жизни чесотка вначале нередко может производить впечатление детской крапивницы, поскольку на коже лица, спины и ягодиц имеется большое количество расчесов и покрытых кровянистыми корочками волдырей. У детей чесотка может осложняться тяжелой пиодермией и сепсисом, вплоть до смерти больного. Следует отметить, что у школьников осложнения чесотки в виде вторичной пиодермии часто маскируют паразитарный процесс под клиническую картину острой экземы, пиодермии или почесухи. У лиц пожилого возраста клиническая картина заболевания представлена кровянистыми корочками и расчесами при отсутствии везикул и наличии единичных чесоточных ходов.
При осложнении чесотки возникают явления вторичной пиодермии в виде импетигинозных элементов. Осложнением заболевания является образование постскабиозной лимфоплазии как реактивной гиперплазии лимфоидной ткани.
Выделяют отдельные формы чесотки: узелковую (постскабиозная лимфоплазия кожи), чесотку у детей, норвежскую, псевдочесотку.
Клиническими критериями постановки диагноза чесотки является наличие чесоточных ходов, папул, везикул, серозных корок, которые появляются в типичных местах в области межпальцевых складок кистей, запястий, живота, гениталий, молочных желез, ягодиц, бедер (табл. 1).
Клиническая картина чесотки может также быть представлена эрозиями, геморрагическими корками, экскориациями, очагами эритематозно-инфильтративного характера. Нередко встречаются стертые формы чесотки, которые приводят к ошибочной диагностике и часто расцениваются как аллергодерматоз.
Диагноз чесотки устанавливается на основании клинических проявлений, эпидемиологических данных и результатов лабораторных исследований. Известны методы извлечения клеща иглой, тонких срезов, послойного соскоба, щелочного препарирования кожи. Экспресс-диагностика чесотки проводится с применением 40% водного раствора молочной кислоты. Реже диагноз ставится на основании положительного эффекта при лечении ex juvantibus одним из акарицидных препаратов.
- Лечение больных, выявленных в одном очаге, должно проводиться одновременно во избежание реинвазии.
- У детей до 3 лет проводится втирание противочесоточных препаратов в весь кожный покров, у остальных больных исключение составляют лицо и волосистая часть головы.
- Втирание препаратов осуществляется только руками для лучшего поступления скабицида в ходы.
- Лечение проводится в вечернее время, что связано с суточным ритмом активности возбудителя.
- Терапия осложнений чесотки проводится одновременно с лечением основного процесса.
- Лицам, бывшим в контакте с больным чесоткой, проводится профилактика во избежание “пинг-понговой” инфекции. Оно состоит в однократной обработке любым противочесоточным препаратом.
- Мытье больного рекомендуется проводить перед началом и по окончании курса лечения. При необходимости препарат можно смывать каждое утро, при этом его экспозиция на коже должна быть не менее 12 часов, включая ночной период.
- Смена нательного и постельного белья проводится по окончании курса терапии.
- Постскабиозный зуд после полноценной терапии не является показанием для дополнительного курса специфической терапии.
- Персистирующая скабиозная лимфоплазия кожи не требует дополнительной специфической терапии.
Для лечения чесотки в настоящее время используется достаточно большое количество лекарственных препаратов и терапевтических схем. Наиболее часто применяемые медикаменты представлены в таблице 2.
Тем не менее прежде чем начинать лечение, целесообразен прием горячего душа с применением мочалки и мыла с целью механического удаления с кожи клещей, секрета сальных желез и для разрыхления рогового слоя эпидермиса, что улучшает адгезию противоскабиозных средств. Однако при наличии явлений вторичной пиодермии водные процедуры противопоказаны.
Обработка по методу Демьяновича проводится двумя растворами: № 1 (60% раствор тиосульфата натрия) и № 2 (6% раствор хлористоводородной кислоты). В прежние годы она являлась наиболее распространенным методом лечения чесотки. Метод рекомендуется при локальной форме чесотки, при распространенных формах его целесообразно комбинировать с последующим трехдневным втиранием серной мази. Данная методика основана на акарицидном действии серы и сернистого ангидрида, которые выделяются при взаимодействии соляной кислоты и гипосульфита натрия. У этого метода есть свои недостатки. В их числе трудоемкость, частые медикаментозные дерматиты и низкая эффективность при применении в условиях амбулаторного лечения.
Бензилбензоат, эмульсия (10%— для детей, 20% — для взрослых). Для приготовления эмульсии в 780—800 мл теплой кипяченой воды растворяется 20 г зеленого туалетного мыла, хозяйственного мыла или шампуня и добавляется 200 мг бензилбензоата. Суспензия хранится в темном месте при комнатной температуре не более недели. Человек, проводящий втирания, перед началом терапии моет руки с мылом. Эмульсию взбалтывают и втирают руками в весь кожный покров, за исключением волосистой части головы, лица и шеи. Сначала препарат одновременно втирается в кожу обеих кистей, затем — в правую и левую верхние конечности, после чего — в кожу туловища (грудь — живот — спина — ягодицы — половые органы) и нижних конечностей, включая подошвы и пальцы. В течение двух дней проводятся два последовательных втирания на протяжении 10 мин. с таким же перерывом, чтобы дать коже высохнуть. После завершения обработки постельное и нательное белье меняется. После каждого мытья руки заново обрабатываются. На третий день пациент моется и еще раз меняет белье.
С целью лечения детей до 3 лет используется 10% раствор, который готовят путем разбавления 20% суспензии таким же количеством воды. Препарат слегка втирается в кожу волосистой части головы и лица с осторожностью, во избежание попадания состава в глаза.
При осложненных или распространенных формах чесотки, когда в процессе лечения появляются новые элементы на коже, а пациент жалуется на продолжающийся зуд в вечернее и ночное время, целесообразно удлинять курс терапии до трех суток или назначать повторный двухдневный курс терапии через три дня после завершения первого.
Бензилбензоат, входящий в состав водно-мыльной суспензии, обладает как противоскабиозным, так и анестезирующим действием. При неблагоприятной эпидемической обстановке его применение наиболее целесообразно. К числу недостатков можно отнести местное раздражающее действие препарата, что может вызывать субъективные ощущения и болезненность при нанесении состава на кожные покровы.
В настоящее время мази, содержащие серу или деготь (мазь Вилькинсона, 20—30% серная мазь), втирают в течение 10 мин. в кожные покровы, за исключением лица и волосистой части головы. Втирание производят пять дней подряд, лучше на ночь, особенно энергично нанося мази в места излюбленной локализации клеща (кисти, запястья, локти, живот). Через день по окончании курса терапии больной моется с мылом, меняя нательное и постельное белье, верхнюю одежду. В участках с нежной кожей (половые органы, околососковая область, пахово-бедренные и другие складки) во избежание дерматита мазь втирают осторожнее. Сера, помимо противочесоточного, обладает также кератолитическим действием, что обеспечивает лучший доступ препарата к возбудителю. При наличии вторичной пиодермии в первую очередь необходимо купировать эти явления антибиотиками или антибактериальными мазями. При выраженной экзематизации, сопровождающей паразитарный процесс, назначают антигистаминные и кортикостероидные препараты местного действия. Среди недостатков данного способа лечения выделяют: длительность терапии, неприятный запах, частое развитие осложнений. Эти мази не назначаются лицам, страдающим экземой, и детям.
Высокой эффективностью и низкой себестоимостью обладает лосьон линдана (1%), который наносят однократно на всю поверхность кожи и оставляют на 6 час., затем смывают. В условиях жаркого климата особенно удобен препарат в виде порошка (15,0—20,0 г порошка втирают в кожу 2—3 раза в день, через сутки принимают душ и меняют белье). Препарат используется также в виде 1% крема, шампуня или 1—2% мази. Достаточно однократной обработки человека с экспозицией в 12—24 час. для полного излечения. В связи с некоторой токсичностью его применения категорически запрещен у детей (до 2 лет), беременных, больных с множественными расчесами, страдающих экземой, атопическим дерматитом, т.к. он может вызвать обострение заболевания. В последнее время в связи с его применением описаны случаи линдан-устойчивой чесотки, когда даже многократные обработки данным препаратом не приводят к выздоровлению больного.
Кротамион применяют в виде 10% крема, лосьона или мази. Втирают после мытья два раза в день с суточным интервалом или четыре раза с интервалом 12 час. в течение суток. Требуются ежедневные обработки в течение пяти дней, поскольку препарат характеризуется низким уровнем скабицидной активности и, соответственно, возникновением случаев резистентности клещей к кротамиону.
Раствор эсдепаллетрина и пиперонила бутоксида наносят на кожные покровы от шейной области до подошв (сначала на кожу туловища, затем — конечности) в вечерние часы. Аэрозоль позволяет наносить раствор на всю поверхность кожи и обеспечивает проникновение действующих веществ в чесоточные ходы. Через 12 час. препарат тщательно смывают. При необходимости возможно повторное использование противоскабиозного средства через 10—12 дней после первичной обработки. Эффективность данного средства составляет 80—91%, причем даже в случае излечения зуд и другие симптомы могут сохраняться еще 8—10 дней. Препарат применяется во всех возрастных группах и не имеет противопоказаний. Перед его использованием необходимо вылечить явления вторичного инфицирования (импетиго) или экзематизации.
Малатион в виде жидкости наносится на участки кожного покрова больного, страдающего чесоткой. Малатион используется в виде 0,5% лосьона (1% шампунь используют при педикулезе). Обработку кожи проводят в вечерние часы. В лечебный процесс вовлекают всех членов семьи. Препарат наносят на всю поверхность кожи, кроме лица и волосистой части головы. Через 12 час. после нанесения препарата его тщательно смывают. Повторная обработка возможна на 8—10-е сутки лечения. Обязательно меняют постельное и нательное белье. Осторожно используют препарат у пациентов, страдающих бронхиальной астмой, и детей, предупреждая вдыхание паров спиртосодержащей основы, в связи с чем применение водного лосьона целесообразнее.
Перметрин является эффективным и безопасным препаратом для лечения чесотки. После однократной обработки на ночь процент излеченных пациентов составляет 89—98%. Препарат оставляют на 8—12 час. (на ночь), затем его смывают и надевают чистое белье. Лечебную процедуру повторяют на 7-й или 10-й день терапии. Препарат имеет несколько преимуществ: хорошую переносимость при использовании в условиях высокого температурного режима и влажности окружающей среды; может использоваться при осложнениях чесотки (аллергический дерматит, пиодермия, микробная экзема); допустимо применение для дезинфекции нательного и постельного белья и при лечении других паразитарных заболеваний (педикулез и фтириаз).
Профилактика чесотки предусматривает активное выявление источника заражения и лиц, контактировавших с больным, с целью их привлечения к профилактическому лечению. Необходимо установить степень контакта (прямой/непрямой), выявить и ликвидировать очаги чесотки, осуществить диспансерное наблюдение за больными, провести текущую дезинфекцию в очаге инфекции.
Санитарная обработка вещей, одежды и помещений повышает эффективность терапии акарицидными средствами, поскольку предупреждает возможные рецидивы заболевания.
Для обработки вещей, не подлежащих кипячению, используются высокоэффективные средства, такие как перметрин, эсдепаллетрин и пиперонила бутоксид в аэрозольной упаковке. Эти средства высокоэффективны также при лечении различных видов педикулеза, чесотки, при заражении случайными видами паразитов (блохами, клопами).
Белье больных, подлежащее кипячению, стирают, тщательно проглаживают или проветривают на воздухе в течение пяти дней, а на морозе в течение одного дня.
Контроль излеченности проводится через три дня после окончания лечения, а затем каждые 10 дней в течение полутора месяцев. Успех лечения определяется как самим препаратом, так и его концентрацией, выбор которых зависит от возраста больного, наличия беременности, степени развития процесса, наличия осложнений и их тяжести. Важную роль играет также правильное применение препаратов. Втирать любое средство нужно только руками, лучше в вечернее время. Это связано с ночной активностью возбудителя и с тем, что 6—8 час. сна достаточно для гибели активных стадий чесоточного клеща.
Безусловно, чесотка является актуальной проблемой современной дерматологии, но благодаря успешным этиопатогенетическим и эпидемиологическим разработкам последних лет, накопленному клиническому, диагностическому и терапевтическому опыту решение данного вопроса не выглядит неразрешимой задачей для врачей любого профиля.
В.С. НОВОСЕЛОВ, доцент кафедры кожных и венерических болезней ММА им. И.М. Сеченова; А.В. НОВОСЕЛОВ, клинический ординатор кафедры кожных и венерических болезней ММА им. И.М. Сеченова
Читайте также:


