Профилактика трихофитии микроспории чесотки

Заразные кожные заболевания. Чесотка, микроспория, трихофития.
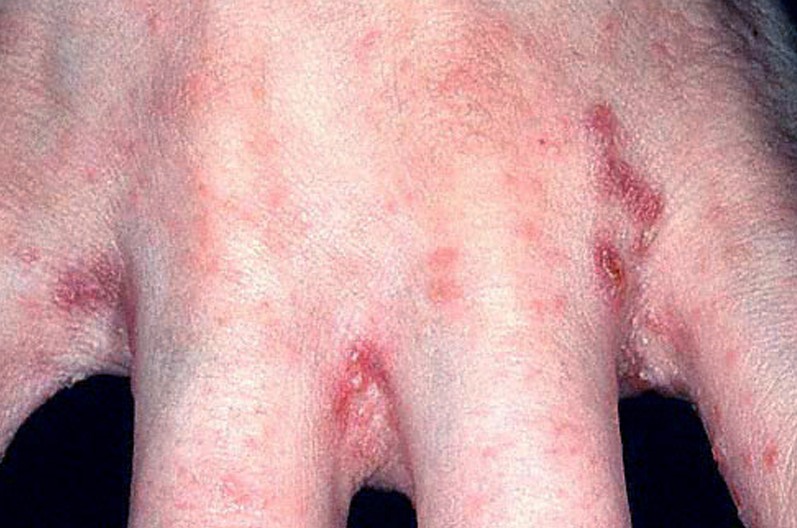
ЧЕСОТКА. Заболевание кожи, вызываемое чесоточным клещом - крошечным паразитом, едва видимым невооруженным глазом. Заболевание связано с проникновением самки клеща в наружный слой кожи, в котором она проделывает извитые ходы, где откладывает яйца и оставляет экскременты. Эти отложения вызывают раздражение кожи и появление характерной нитевидной сыпи сероватого или коричневого цвета длиной от нескольких миллиметров до сантиметра и более. Место входа клеща отмечено крошечным пятнышком на одном конце нити.
Хотя клещ может попасть на любую часть тела, чаще всего чесоточные ходы возникают на коже между пальцами, на внутренней стороне запястья, в подмышечной впадине, под грудью у женщин, на половом члене у мужчин, вокруг пупка и на ягодицах. Как ни странно, лицо и волосистая часть головы почти никогда не страдают. Больные испытывают сильный зуд, особенно ночью, когда самка клеща проделывает ходы. В результате сыпь обычно не видна из-за расчесов, а также аллергических реакций вокруг линий сыпи или небольших гнойничков.
Чесотка распространяется путем непосредственного контакта с больным, а также через вещи и предметы, бывшие у него в употреблении (нательное и постельное белье, одежда, полотенце, мочалка, и др.) Чесоткой можно заразиться в бане, душевой при несоблюдении в них санитарного режима.
Лечат чесотку с помощью мазей, которые убивают клещей, их личинок и яйца. Восприимчивость к чесотке различна; болезнь чаще встречается у людей, живущих в тесноте и антисанитарных условиях. После излечения необходимо принять меры предосторожности, чтобы не заразиться вновь.
ДЕРМАТОМИКОЗЫ(микроспория, трихофития). Грибковые заболевания человека, характеризующиеся поражением кожных покровов. Различают микроспорию и трихофитию, вызываемую микроскопическими грибками, передающимися от животных (зоонозы) и дерматомикозы, возбудители которых опасны только для человека (антропонозы).
Микроспория . При зоонозной микроспории на коже появляются округлые и овальные четко очерченные пятна с отрубевидным шелушением. На волосистой части головы возникает один(редко более) крупный очаг, в котором волосы обломаны на высоте 5 мм над поверхностью кожи. Пеньки волос покрыты чехлом из спор грибка. Вокруг такого очага появляются мелкие очажки, иногда многочисленные. Периферический край очагов состоит из узелков, пузырьков и корочек. Поражаются также брови и ресницы. Иногда развивается инфильтративная, или нагноительная, форма микроспории, для которой характерны аллергические сыпи, повышение температуры тела.
При антропонозной микроспории на гладкой коже появляются четко отграниченные множественные шелушащиеся округлые очага розового цвета; они могут приобретать вид вписанных друг в друга колец. На волосистой части головы возникают множественные, мелкие шелушащиеся очажки, как правило, в краевой зоне; они склонны к слиянию и образованию крупных полициклического очертания участков. В очагах поражения наряду с обломанными волосами имеются и непораженные.
Трихофития . Возбудители антропонозной трихофитии обычно вызывают развитие поверхностного воспалительного процесса в коже (поверхностная трихофития). Возбудители зоонозной трихофитии обусловливают, как правило, глубокое островоспалительное, нагноительное поражение кожи (инфильтративно-нагноительную трихофитию).
При поверхностной трихофитии очаги поражения могут локализоваться на гладкой коже или волосистой части головы. На гладкой коже, чаще на открытых участках, появляются очерченные очаги округлой или овальной формы с бордюром из розовых узелков, пузырьков и корочек по периферии и легким шелушением в центре. При их слиянии образуются очаги причудливых очертаний. Иногда больного беспокоит зуд. Поверхностная трихофития волосистой части головы проявляется очагами округлой или неправильной формы с нечеткими, расплывчатыми границами, слабо выраженным шелушением в виде серебристых чешуек и поредевшими волосами, частично обломанными на высоте 1 мм над поверхностью кожи, иногда и на уровне кожи.
При зоонозной (глубокой) трихофитии на гладкой коже образуются округлые очаги типа бляшек, несколько возвышающиеся над кожей, ярко-красного цвета, покрытые чешуйко-корками, узелками. На волосистой части головы очаги поражения шаровидно выступают, составлены из множества фолликулярных абсцессов, при надавливании болезненны, из фолликулярных отверстий вытекает гной, как мед из сот. Волосы выпадают. Процесс заканчивается рубцом. Возможна лихорадка, увеличение регионарных лимфатических узлов.
Для лечения дерматомикозов используются противогрибковые антибиотики в сочетании с йодно-мазевой терапией.
Заражаются дерматомикозами, как правило, при попадании на кожу пораженных волос, чешуек кожи от больных людей или животных, преимущественно бродячих. Заражение от человека возможно как при непосредственном контакте с ним, так и при пользовании его вещами (расческой, головным убором, полотенцем и др.). Развитию дерматомикозов способствует несоблюдение правил личной гигиены, а также снижение защитных сил организма, обменные и эндокринные нарушения. Распространение патологического процесса по коже при появлении одиночного очага может вызвать мытье мочалкой, губкой.
Высокая влажность помещений бань, бассейнов, саун, особенно при несоблюдении в них требований санитарно-гигиенического режима и правил личной гигиены способствует распространению заразных кожных заболеваний.
Приложение 2
к приказу Департамента
здравоохранения города Москвы
от 13.05.19 N 314
Инструкция
по организации санитарно-противоэпидемических (профилактических) мероприятий по выявлению, лечению и профилактике чесотки и дерматомикозов (микроспория, трихофития)
1. Общие положения
1.1. Настоящая инструкция регулирует деятельность медицинских организаций государственной системы здравоохранения города Москвы по оказанию медицинской помощи пациентам с чесоткой и дерматомикозами.
1.2. Санитарно-противоэпидемические мероприятия проводятся в соответствии с СанПиНом 3.2.3215-14 "Профилактика паразитарных болезней на территории Российской Федерации", утвержденными постановлением Главного государственного санитарного врача Российской Федерации от 22.08.2014 N 50 (ред. от 29.12.2015).
1.3. Мероприятия по профилактике чесотки и дерматомикозов включают:
- плановые осмотры населения;
- наблюдение за эпидемиологическим очагом.
1.4. Осмотру на наличие чесотки и дерматомикозов подлежат:
- дети, посещающие дошкольные образовательные организации, - ежемесячно;
- учащиеся общеобразовательных и профессиональных образовательных организаций - 4 раза в год;
- учащиеся школ-интернатов; дети, проживающие в детских домах, домах ребенка, - еженедельно;
- дети, выезжающие на отдых в оздоровительные организации, - до отъезда;
- дети, находящиеся в детской оздоровительной организации, - еженедельно;
- пациенты, поступающие на стационарное лечение, - при поступлении и далее 1 раз в 7 дней;
- лица, находящиеся в организациях системы социального обеспечения, - 2 раза в месяц;
- амбулаторные пациенты - при обращении;
- работники организаций - при проведении диспансеризации и профилактических осмотров.
1.5. Результаты осмотра на чесотку пациентов, поступающих на стационарное лечение и (или) при обращении на амбулаторный прием, регистрируются в первичной медицинской документации в форме отметки следующего содержания:
"Осмотр на чесотку: выявлена/не выявлена.
Проводилась санобработка: да (с указанием даты в формате дд.мм.гггг)/нет.
Дата осмотра (в формате дд.мм.гггг).
Ф.И.О., должность сотрудника, проводившего осмотр ________ подпись _______".
1.6. Профилактические обследования организованных детских коллективов на наличие чесотки и дерматомикозов осуществляют врачи-дерматовенерологи по территориальному принципу, в соответствии с приложением 7 к настоящему приказу.
Результаты осмотра фиксируются в акте (приложение 8 к настоящему приказу).
1.7. При установлении диагноза/подозрении на чесотку или дерматомикоз ответственное лицо медицинской организации осуществляет регистрацию и учет каждого случая в соответствии с приказом Управления Роспотребнадзора по городу Москве от 16.03.2018 N 29 "О порядке регистрации случаев инфекционных и паразитарных заболеваний в городе Москве". Сведения о больном регистрируются в "Журнале учета инфекционных заболеваний" (форма N 060/у).
1.8. При подозрении на наличие чесотки или дерматомикоза пациент в течение одного рабочего дня направляется на консультацию в территориальный филиал ГБУЗ "МНПЦДК ДЗМ" с целью уточнения диагноза. Врач-дерматовенеролог устанавливает диагноз на основании комплекса клинических и эпидемиологических данных, лабораторных исследований. Лабораторные исследования на наличие чесоточного клеща проводятся каждому пациенту с подозрением на наличие чесотки; пациентам с подозрением на дерматомикоз в обязательном порядке проводится культуральное исследование с целью идентификации вида патогенного гриба.
2. Противоэпидемические мероприятия при выявлении пациентов с чесоткой
2.1. Врач-дерматовенеролог организует лечение всех выявленных пациентов с чесоткой в установленном порядке (лечение пациентов с чесоткой в одном очаге проводится одновременно) в соответствии с приказом Министерства здравоохранения Российской Федерации от 24.04.2003 N 162 "Об утверждении Отраслевого стандарта "Протокол ведения больных. Чесотка", а также однократную профилактическую обработку одним из противочесоточных препаратов всем здоровым лицам в семейных очагах и инвазионно-контактных организованных коллективах (интернаты, детские дома, общежития), половым партнерам вне очага.
2.2. Дети с установленным диагнозом чесотки, посещающие детские организованные коллективы, должны быть отстранены от посещения образовательного учреждения на время проведения лечения. Допуск в детский коллектив осуществляет врач-дерматовенеролог.
2.3. Лечение чесотки проводится в амбулаторных условиях.
2.4. При выявлении чесотки у пациента в стационаре перевод в дерматовенерологический стационар не требуется, лечение проводится в соответствии с п. 2.1. настоящей инструкции, в том отделении, в котором пациент находится в связи с основным заболеванием.
2.5. Врач-дерматовенеролог устанавливает эпидемиологический очаг (бытовой, коллективный), с целью проведения мероприятий в очаге.
2.5.1. Мероприятия в семейном очаге:
- обязательное обследование и направление на лечение при выявлении чесотки всех членов семей больных, лиц, общавшихся с ними, в том числе половых партнеров в семье и вне семьи;
- проведение лечения выявленным пациентам с чесоткой в семейном очаге чесотки, назначение здоровым лицам профилактической обработки одним из противочесоточных препаратов;
- лечение пациентов с чесоткой и обработка здоровых лиц проводятся одновременно. Контроль излеченности и наблюдение пациента с чесоткой, наблюдение за контактными лицами в семейном очаге осуществляются в установленном порядке.
- врач-дерматовенеролог информирует членов семьи о сроках проведения мытья больного, стирки и смены постельного и нательного белья, проведении уборки помещений в соответствии с приложением 3 к настоящему приказу.
2.5.2. Мероприятия в организованных коллективах:
- дети, посещающие организованные коллективы, при обнаружении чесотки должны быть отстранены от их посещения на время проведения лечения и направлены в филиал ГБУЗ "МНПЦДК ДЗМ" по месту жительства ребенка;
- допуск ребенка в детский коллектив после окончания лечения и исчезновения клинических симптомов заболевания осуществляется врачом-дерматовенерологом;
- при выявлении чесотки проводится обязательное обследование и направление на лечение всех лиц, живущих в одном помещении с пациентами с чесоткой (спальни в детских домах и интернатах, казармы, комнаты в общежитиях и др.). Здоровым лицам проводится профилактическая обработка одним из противочесоточных препаратов;
- после регистрации случая чесотки осмотр контактных лиц в детских учреждениях осуществляется в 3-дневный срок врачом-дерматовенерологом ГБУЗ "МНПЦДК ДЗМ". В организованных коллективах, где профилактическое лечение контактных лиц не проводилось, осмотр осуществляется трижды с интервалом 10 дней. Результаты осмотра фиксируются в акте (приложение 8).
2.6. Вопрос о профилактическом лечении лиц, бывших в контакте с пациентом с чесоткой в организованном коллективе, решается индивидуально врачом-дерматовенерологом с учетом эпидемиологической обстановки. Профилактическое лечение всех контактных лиц проводится в том случае, если в процессе наблюдения в очаге выявляются новые случаи заболевания чесоткой.
2.7. Наличие персистирующей скабиозной лимфоплазии кожи, зарегистрированной врачом-дерматовенерологом после окончания терапии по поводу чесотки, не является противопоказанием для допуска детей в организованные коллективы.
2.8. Карантин по чесотке на детские учреждения и другие организованные коллективы не накладывается.
3. Противоэпидемические мероприятия при выявлении пациентов с дерматомикозами (микроспория, трихофития)
3.1. При выявлении заболевания дерматомикозом (микроспория, трихофития) дети, посещающие детские организованные коллективы, должны быть отстранены от посещения образовательного учреждения на время проведения лечения и получения 3 отрицательных результатов лабораторных исследований на наличие возбудителей дерматомикоза. Допуск ребенка в детский коллектив осуществляется врачом-дерматовенерологом.
3.2. Лечение и контроль излеченности дерматомикоза осуществляются в установленном порядке.
3.3. На госпитализацию в филиал ГБУЗ "МНПЦДК ДЗМ" "Коломенский" направляются дети с дерматомикозами при наличии клинических, эпидемиологических и социальных показаний (поражение волосистой части головы, наличие 5 и более очагов на гладкой коже с поражением пушковых волос, многодетная семья, неблагоприятные социально-бытовые условия, ребенок из детского учреждения закрытого типа и т.п.).
3.4. На госпитализацию в филиал ГБУЗ "МНПЦДК ДЗМ" "Клиника имени В.Г. Короленко" направляются взрослые с дерматомикозами при наличии установленных клинических, эпидемиологических и социальных показаний (отсутствие эффекта от амбулаторного лечения, инфильтративно-нагноительная форма микроспории, больные из организованных коллективов при отсутствии возможности изоляции их от здоровых лиц).
3.5. При выявлении очага дерматомикоза врач-дерматовенеролог устанавливает характер очага (бытовой, коллективный), проводит осмотр контактных лиц в очаге, выявляет источник заражения (наличие животных дома, на производстве, в личном хозяйстве, у соседей по квартире, на отдыхе в сельской местности, контакт с безнадзорными животными в подъезде, на территории двора, детских учреждений), выдает направление на обследование домашних животных в ветеринарную лечебницу.
Нумерация пунктов приводится в соответствии с источником
3.6.1. Мероприятия в семейном очаге:
- обязательное обследование и при необходимости лечение всех членов семей пациентов с дерматомикозом, и лиц, общавшихся с ними. Наблюдение за контактными лицами в семейном очаге осуществляется в установленном порядке;
- выделение пациенту с дерматомикозом отдельной комнаты или ее отгороженной части, исключение контакта пациента с детьми, ограничение числа предметов, с которыми он может соприкасаться;
- обучение членов семьи пациента с дерматомикозом приемам дезинфекции, правилам ухода за пациентом в соответствии с приложением 5 к настоящему приказу;
- текущая дезинфекция проводится до госпитализации пациента с дерматомикозом или до его выздоровления. В комнате, где находится пациент с дерматомикозом, ежедневно проводят влажную уборку с применением моющих средств, используя отдельный уборочный инвентарь. На время болезни из комнаты убирают ковры. Мягкую мебель чистят щеткой или пылесосом. После окончания уборки ветошь, щетки и другой уборочный инвентарь замачивают в дезинфицирующем растворе.
3.6.2. Мероприятия в организованных коллективах:
- при подозрении на наличие дерматомикоза дети, посещающие организованные коллективы, должны быть отстранены от их посещения на время проведения лечения и направлены на обследование и при необходимости лечение в филиал ГБУЗ "МНПЦДК ДЗМ" по месту жительства ребенка. Допуск ребенка в детский коллектив осуществляет врач-дерматовенеролог;
- проводится обследование всех лиц, живущих с пациентом с дерматомикозом в одном помещении (спальни в детских домах и интернатах, казармы, комнаты в общежитиях и др.);
- осмотр контактных лиц в детских организованных коллективах осуществляется врачом-дерматовенерологом трижды с интервалом 10 дней. Результаты осмотра фиксируются в акте (приложение 8);
- ответственность за выполнение текущей дезинфекции в детских учреждениях возлагается на медперсонал учреждения;
- до проведения заключительной дезинфекции всех детей группы (класса, отряда и т.п.) обследуют на предмет выявления грибковых заболеваний. После выбытия ребенка с дерматомикозом из детского учреждения, в группе, изоляторе, классе, раздевалках, спортзале и т.п. силами дезинфекционной станции проводится заключительная дезинфекция;
- после проведения заключительной дезинфекции в группе устанавливают карантин. Запрещается перевод детей из одной группы в другую или в другие учреждения, всем детям в группе проводят смену постельного белья (белье этой группы стирают отдельно от белья других групп), выделяют маркированные шкафчики для верхней одежды. Полотенца для лица, ног и рук, расчески, заколки для волос также должны быть маркированными и использоваться строго индивидуально;
- дезинфекцию при карантине проводят по типу текущей.
| > Алгоритм проведения дезинфекционных мероприятий в очагах чесотки |
| Содержание Приказ Департамента здравоохранения г. Москвы от 13 мая 2019 г. N 314 "О мероприятиях по совершенствованию диагностики. |
Откройте актуальную версию документа прямо сейчас или получите полный доступ к системе ГАРАНТ на 3 дня бесплатно!
Если вы являетесь пользователем интернет-версии системы ГАРАНТ, вы можете открыть этот документ прямо сейчас или запросить по Горячей линии в системе.
К детским заразным болезням кожи и волос относятся фавус, микроспория, трихофития и чесотка.
Чесотка.
 |
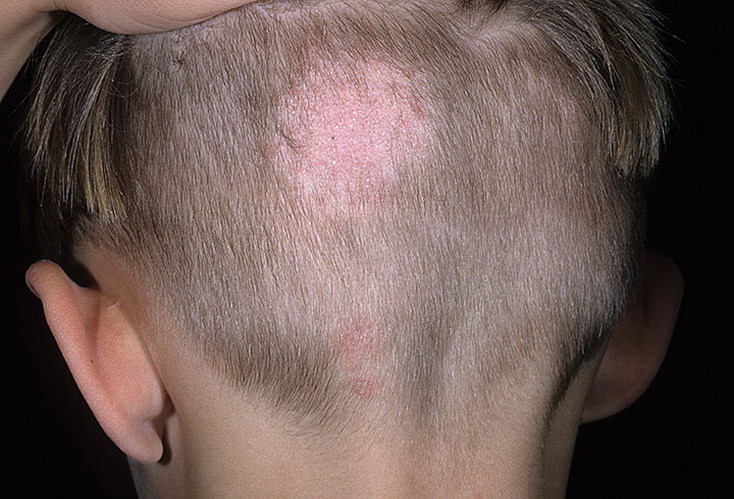 |  |
Среди дерматофитий у детей микроспория встречается наиболее часто, что объясняют выраженной контагиозностью инфекции и вирулентностью ее возбудителей, которых делят на антропофильные и зоофильные. К антропофильным грибам, паразитирующим только на коже и в ее придатках у человека, относят Microsporum ferrugineum и М. Audouini (последний распространен в странах Европы, а в РФ встречается только у лиц, прибывших из-за рубежа). Из зооантропофильных микроспорумов в РФ наиболее распространен Microsporum lanosum (пушистый, или кошачий). В странах Европы он фигурирует как Microsporum canis. (Разница в терминологии объясняется тем, что в РФ основным распространителем этой инфекции являются кошки, а в странах Европы - собаки). Инфицирование происходит при непосредственном контакте здоровых детей с больными животными или человеком, а также через предметы, загрязненные элементами грибов. Миконосительство среди видимо здоровых кошек и собак объясняет возможность инфицирования и от них, что вызывает большие затруднения при проведении эпидемиологических мероприятий. Микроспорией волосистой части головы и гладкой кожи в основном болеют дети. У взрослых поражается только гладкая кожа. Ногти вовлекаются в процесс исключительно редко.
Фавус.
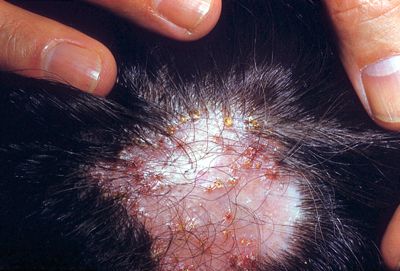 | 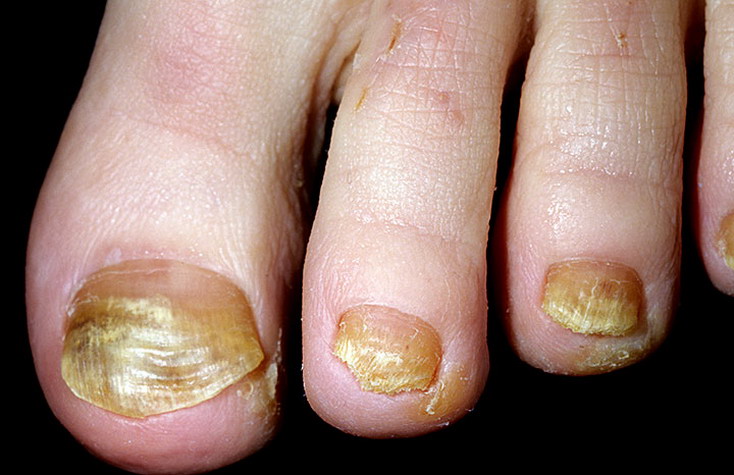 |
Возбудитель заболевания - антропофильный гриб Т. (Achorion) schonleinii находится внутри волоса и имеет своеобразные булавовидные споры, располагающиеся цепочкой. Инкубационный период неопределенный, от 2-3 недель до 6-12 месяцев и больше, что обусловлено незначительной контагиозностью заболевания и особенностями его патогенеза.
Болеют преимущественно ослабленные, астенизированные дети, страдающие гипотрофией, желудочно-кишечными, нервно-эндокринными заболеваниями, перенесшие тяжелые инфекции. В возникновении фавуса также играют роль неполноценное питание и нерациональный санитарно-гигиенический режим. Заражение происходит при прямом контакте с больными или чаще через зараженные грибами предметы (белье, игрушки). Возбудитель поражает волосистую часть головы, гладкую кожу, ногти и внутренние органы.
В соответствии с первичными симптомами клинические проявления фавуса делят на 3 разновидности: типичную (или скутулярную), атипичную - сквамозную (или питиреоидную) и импетигинозную.
При импетигинозной разновидности фавуса вместо скутул возникают фолликулярные пустулы, подсыхающие в желтовато-серые, медовые, корки, напоминающие вульгарное импетиго. Сквамозная (питириоидная) форма фавуса протекает в виде эритематозных шелушащихся участков, внешне похожих на себорейную экзему (себероиды). Для обеих атипичных форм фавуса характерны то же своеобразное изменение волос (тусклые, безжизненные, истонченные, как бы запыленные) и исход в рубцовую атрофию.
Фавус гладкой кожи чаще возникает вторично при поражении волосистой части головы и лишь изредка - изолированно. На гладкой коже возможны те же 3 разновидности фавуса. Скутулы располагаются сгруппировано на эритематозном инфильтрированном основании, поражаются пушковые волосы. При питиреоидной форме эритематозные шелушащиеся очаги с нечеткими границами неправильных очертаний, распространяются по периферии и сливаются. У больных с импетигинозной формой поверхностные фолликулярные пустулы группируются на общем эритематозном инфильтрированном основании. Поражение гладкой кожи разрешается бесследно.
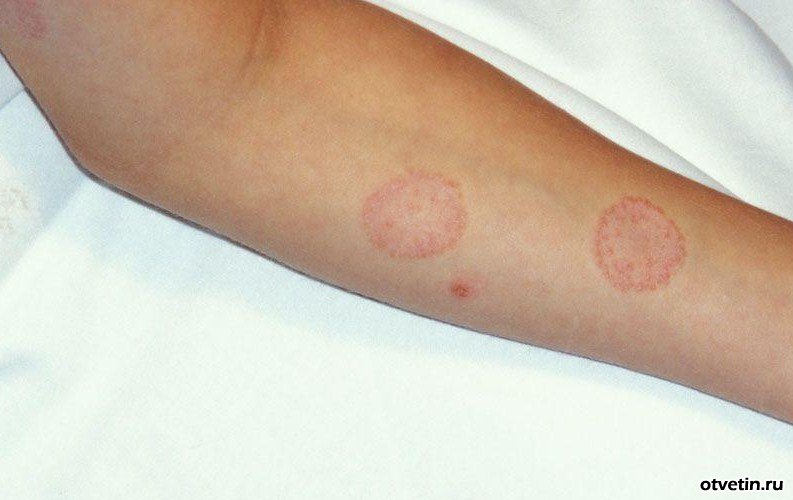
Трихофития.
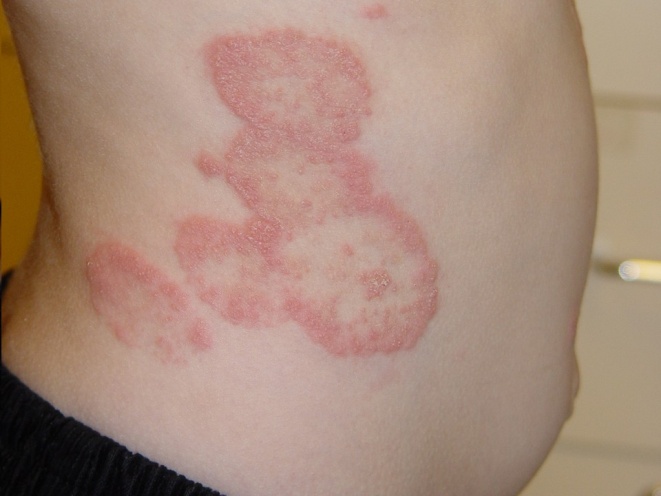 | 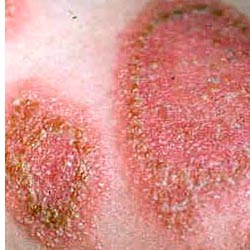 |
Трихофития у детей может быть обусловлена заражением антропофильными грибами, паразитирующими у человека на гладкой коже и в ее придатках, а при поражении волос - располагающимися внутри его. По росту на питательной среде эти грибы классифицируют как Т. violaeeum и Т. tonsurans (crafertiforme). Они вызывают поверхностные воспалительные изменения. Заражение происходит при непосредственном контакте здоровых детей с больными или через предметы, которыми пользовались больные дети. Очень часто заболевание возникает вследствие инфицирования от взрослых, страдающих хронической трихофитией, обусловленной этими же возбудителями.
Инфильтративно-нагноительную трихофитию вызывают зооантропофильные грибы, паразитирующие у животных (коровы, лошади, крысы, мыши, морские свинки, кролики), но поражающие также и человека. К этим грибам относят Т. mentagraphytes (var. gypseum) и Т. verrucosum (faviforme). Они располагаются снаружи волоса (tr. ectotrix) и вызывают бурную воспалительную реакцию с абсцедированием. Т. mentagraphytes (var. gypseum) является мелкоспоровой разновидностью (Т. ectotrix microides) и паразитирует у мелких домашних животных (мыши, крысы, морские свинки, кролики). Крупноспоровой разновидностью (Т. ectotrix megasporon) является Т. verrucosum, обитающий у крупных домашних животных (коровы, лошади, овцы). Инфицирование зооантропофильными грибами возможно от больного человека, но чаще оно происходит при контакте с больными животными у жителей сельских местностей или реже - у жителей городов, работающих с животными (служащие ипподромов, ветеринарных учреждений, зоопарков). Заражение также возможно через чешуйки и волосы, оставляемые животными на сене, соломе, предметах ухода.
Поверхностную трихофитию гладкой кожи характеризуют эритемато-сквамозные очаги правильно округлых или овальных очертаний с четкими, валикообразно приподнятыми краями, на которых расположены пузырьки, пустулы и подсохшие корочки. В центре пятна интенсивность воспаления менее заметна, а шелушение хорошо выражено, с вторичной депигментацией. Пятна распространяются по периферии, сливаются, образуя крупные концентрические участки с хорошо контурированными полицикличными, валикообразными границами и с вовлечением пушковых волос. Отмечается незначительный зуд или чувство напряжения. Локализация очагов чаще на открытых местах - в области лица, шеи, но может быть и на любых участках кожного покрова.
Профилактика.
В основу всех предупредительных мероприятий положен разработанный и хорошо оправдавший себя диспансерный метод, который предусматривает обязательную регистрацию всех заболевших с извещением (по установленной форме) вышестоящего кожно-венерологического учреждения и санитарно-эпидемиологической станции, где составляется конкретный план профилактических мер с учетом эпидемиологической обстановки.
Санитарно-эпидемиологическая станция проводит санитарно-дезинфекционные мероприятия и при необходимости извещает ветеринарную службу. Последняя контролирует отлов бродячих кошек и собак, дератизационные мероприятия (при эпизоотии среди грызунов), проводит лечение больных животных. Кожно-венерологические диспансеры осуществляют периодические осмотры детей и обслуживающего персонала детских учреждении, обследование всех членов семьи заболевшего ребенка для выявления источника его заражения и лиц, бывших с ним в контакте.
Если у заболевшего ребенка обнаруживают трихофитию, фавус или зооантропофильную микроспорию, всех детей, находившихся с ним в контакте, осматривают 2 раза с интервалом в 1 неделю. При обнаружении у заболевшего антропофильной микроспории осмотры производят через каждые 5 дней в течение 5-6 недель (срок инкубационного периода). При этом виде микроспории устанавливают карантин на 6 недель с момента обнаружения последнего случая заболевания, а при микроспории, обусловленной М. canis, трихофитии и фавусе - на 4 недели. Ребенка, болевшего дерматофитиями, допускают в детский коллектив при 3-кратном отрицательном результате исследования на грибы после окончания лечения.
В детских учреждениях необходимо строго соблюдать санитарно-гигиенический режим, дети должны иметь индивидуальные головные уборы, полотенца и белье. Проводят систематический санитарный надзор за парикмахерскими, банями, душевыми с регулярным осмотром всех работников этих учреждений.
Большое значение в борьбе с грибковыми заболеваниями имеет широкая санитарно-просветительная работа, особенно среди школьников, родителей, учащихся, работников детских учреждений, учителей. В беседах и лекциях указывают на опасность заражения при пользовании чужими предметами туалета, головными уборами, при игре с бродячими собаками и кошками, а также на необходимость выполнения санитарных правил в парикмахерских. Степень распространения заразных грибковых заболеваний находится в зависимости от социальных и гигиенических условий жизни населения и его санитарной грамотности.
Читайте также:
- Помогает ли боро-плюс от чесотки
- Чесотка осложненная дерматитом лечение
- Что такое педикулез и как с ним бороться с
- Линдан цена в аптеке от чесотки
- Можно ли заразиться чесоткой от крысы
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.

