Методические рекомендации лечению и профилактике чесотки
Приложение 1
к Приказу Территориального управления
Роспотребнадзора по Республике Мордовия и
Министерства здравоохранения Республики Мордовия
N 201/78 от 1 июня 2006 г.
Методические рекомендации
по организации проведения санитарно-противоэпидемических
(профилактических) мероприятий, направленных на выявление,
лечение и профилактику чесотки
В соответствии с действующими нормативно правовыми # и другими организационно-методическими документами лечебно-профилактические учреждения, независимо от организационно-правовых форм и форм собственности, а также медицинские работники организаций в части их касающейся (закрытые коллективы) для выявления и профилактики чесотки
1.1. Выявление больных чесоткой при обращении и оказании медицинской помощи, при 1 профилактических, плановых, при поступлении на работу, периодических обследованиях и других осмотрах в установленном порядке.
1.2. Регистрацию и учет каждого случая заболевания чесоткой.
Лечебно-профилактическое учреждение при подозрении на заболевание чесоткой направляет больного в кожно-венерологический диспансер (далее КВД), дерматовенерологический кабинет для установления окончательного диагноза или вызывает врача дерматовенеролога для консультации больного, находящегося на стационарном лечении. При наличии в штатном расписании лечебно-профилактического учреждения должности врача дерматовенеролога эта работа проводится им, а сведения о выявленных больных передаются в КВД по их месту жительства.
Сведения о больном (подозрительном) регистрируются в журнале "Учета инфекционных заболеваний" по форме N 060/у.
2. Выставляют диагноз чесотки на основании комплекса клинических и эпидемиологических данных. Каждому больному (подозрительному) чесоткой проводятся лабораторные исследования на наличие чесоточного клеща.
3. Проводят лечение всех выявленных больных в установленном порядке (лечение больных в одном очаге проводится одновременно), а также - однократную профилактическую обработку одним из противочесоточных препаратов всем здоровым лицам в семейных очагах и организованных коллективах, в том числе половым партнерам вне очага.
4. Отстраняют от работы с оформлением и выдачей листка нетрудоспособности на период лечения с выплатой пособий по социальному страхованию в соответствии с законодательством Российской Федерации лицам, относящимся к декретированным контингентам в установленном порядке. Вопрос о допуске к работе решает лечащий врач в зависимости от динамики заболевания и условий работы больного.
5. Направляют на лечение в ГУЗ "Республиканский кожно-венерологический диспансер" больных чесоткой:
- с психическими, неврологическими заболеваниями;
- социально дезадаптированных лиц;
- лиц, проживающих в общежитиях, в учреждениях закрытого типа (интернатах, домах ребенка и т.д.).
Лечение больного во всех иных случаях проводится в амбулаторно-профилактических учреждениях (на дому). Исключение составляют лица, находящиеся на стационарном лечении в соматических больницах, если они по состоянию здоровья не могут быть направлены в КВД.
6. Обеспечивают своевременную (в течение 12 часов) подачу заявок на заключительную дезинфекцию в очагах чесотки в ФГУЗ "Саранская дезинфекционная станция, г. Саранск" - или ФГУЗ "Центр гигиены и эпидемиологии в Республике Мордовия", его филиалы.
7. Проводят осмотры на чесотку:
детей, проживающих в детских домах, домах ребенка, учащихся школ-интернатов - еженедельно;
детей, вновь поступающих в образовательные учреждения или возвращающихся после длительного (более недели) отсутствия;
детей, выезжающих в оздоровительные организации, лагеря - в поликлинике по месту жительства перед выездом, а местах отдыха - еженедельно перед помывкой и за 1-3 дня до возвращения;
учащихся общего и профессионального образования - ежеквартально после каникул и ежемесячно выборочно (4-5 групп), а также перед окончанием учебного года;
лиц, находящихся в учреждениях системы социального обеспечения - два раза в месяц;
работников организаций при диспансеризации при профилактических осмотрах;
лиц, поступающих в пункты ночного пребывания и следственные изоляторы;
больных, поступающих на стационарное лечение. Результаты осмотров на чесотку регистрируют в медицинских документах;
декретированных контингентов в установленном порядке (приказ МЗ СССР от 29.09.1989 г. N 555 "О совершенствовании системы медицинских осмотров трудящихся и водителей индивидуальных транспортных средств").
8. Мероприятия в семейном очаге:
8.1. Обязательное обследование и направление на лечение при выявлении чесотки всех членов семей больных, лиц, общавшихся с ними, в том числе половых партнеров в семье и вне семьи.
8.2. Проведение лечения выявленным больным в семейном очаге чесотки, назначение здоровым профилактической обработки одним из противочесоточных препаратов.
8.3. Лечение больных и обработка здоровых проводится одновременно. Контроль излеченности осуществляется непосредственно после курса лечения и спустя две недели.
8.4. Лечащий врач дает указание в семье о сроках проведения мытья больного, стирки и смены постельного и нательного белья и проведении уборки помещений с соблюдением определенной технологии (см. приложение 2 к настоящему приказу).
9. Мероприятия в организованных коллективах:
9.1. При обнаружении чесотки у школьников и детей, их отстраняют от посещения образовательного учреждения на время проведения лечения и направляют на лечение в КВД, дерматовенерологический кабинет центральных районных больниц.
9.2. Обязательное обследование и направление на лечение при выявлении чесотки всех лиц, живущих с больными в одном помещении (спальни в детских домах и интернатах, казармы, комнаты в общежитиях и др.). Здоровым назначается профилактическая обработка одним из противочесоточных препаратов.
9.3. Если в организованном коллективе одновременно зарегистрировано более 3-х случаев чесотки, профилактическое лечение проводят всему коллективу. Дети могут быть допущены в детские коллективы только после завершения всего комплекса лечебно-профилактических мероприятий, подтвержденного справкой от врача дерматовенеролога или врача, на которого возложена эта обязанность.
Персистирующая скабиозная лимофоплазия кожи после терапии не является противопоказанием допуска детей в организованные коллективы.
9.4. В организованном коллективе, где профилактическое лечение не проводилось, осмотр осуществляется трижды с интервалом 10 дней.
9.5. Выявленные больные в очаге чесотки в организованном коллективе подлежат лечению. Лечение больных и обработка здоровых проводится одновременно. Контроль излеченности осуществляется после курса лечения и спустя две недели.
9.6. Все организованные коллективы должны быть обеспечены в достаточном количестве сменным постельным бельем, средствами личной гигиены, дезинфицирующими и моющими средствами.
9.7. Карантин по чесотке на детские учреждения и другие организованные коллективы не накладывается.
10. Стационарные лечебно-профилактические учреждения должны быть оснащены дезинфекционными камерами и дезинфицирующими средствами, персонал должен быть подготовлен по вопросам диагностики и лечения чесотки.
| > Методические рекомендации по организации дезинфекционных мероприятий в очагах чесотки |
| Содержание Приказ Министерства здравоохранения Республики Мордовия и Территориального управления Роспотребнадзора по Республике Мордовия. |
Откройте актуальную версию документа прямо сейчас или получите полный доступ к системе ГАРАНТ на 3 дня бесплатно!
Если вы являетесь пользователем интернет-версии системы ГАРАНТ, вы можете открыть этот документ прямо сейчас или запросить по Горячей линии в системе.
Утверждаю
Заместитель Начальника Главного управления лечебно-профилактической помощи
5 февраля 1985 г. N 10/11-11
Настоящие Методические указания составлены сотрудниками Центрального научно-исследовательского кожно-венерологического института Министерства здравоохранения СССР.
Эпидемиология
Чесотка - заразное заболевание кожи, вызываемое чесоточными клещами. Последние подразделяются на 3 группы: зудни, накожники и кожееды. У людей бывает зудневая форма чесотки, у животных - зудневая, накожниковая, кожеедная и смешанная. Возбудитель чесотки у людей - Sarcoptes scabiei varietas hominis (синонимы Sarcoptes Hominis, Acarus siro).
Чесоточные клещи имеют овальную черепахообразную форму и представляют собой пример слитнотелых животных. Размеры самки 0,3-0,4 мм в длину и 0,25-0,38 мм в ширину. Самец меньше самки, его размеры соответственно равны 0,18-0,27 и 0,15-0,2 мм. Ротовые придатки клеща несколько выступают кпереди*, по бокам находятся две пары передних ножек, снабженных присосками. Две пары задних ножек располагаются на брюшной поверхности и снабжены у самок длинными щетинками, а у самца на 4-й паре ножек вместо щетинок имеются присоски.
* Текст документа соответствует оригиналу. - Примечание изготовителя базы данных.
Клиническую картину заболевания в основном обуславливают самки, так как самцы, оплодотворив последних на коже "хозяина", сами вскоре погибают. Жизненный цикл чесоточного клеща состоит из двух периодов: репродуктивного (от яйца до личинки) и метаморфического (от личинки до молодой самки или самца). Репродуктивный период осуществляется в чесоточных ходах. Личинки выходят через крышу хода и внедряются в устья волосяных фолликулов и под чешуйки рогового слоя эпидермиса. Метаморфической части цикла соответствует появление на коже больного мелких фолликулярных папул, изолированных везикул и едва заметных тонких ходов.
Цикл развития чесоточного клеща от яйца до взрослой особи составляет 14-21 день. Продолжительность жизни самки около двух месяцев, за это время она откладывает до 30 яиц. Таким образом, к моменту ее гибели на коже и в коже имеется большое число новых поколений паразита.
Длительность жизни извлеченного из чесоточного хода клеща составляет в наилучших для него условиях (температура 12-14,5°, влажность 90%) 14 дней, большей же частью она не превышает 5 дней. При температуре 60° клещи погибают в течение часа. Клещи и личинки практически сразу гибнут при кипячении и проглаживании горячим утюгом и при температуре ниже нуля вне организма "хозяина". Сильное акарицидное действие оказывают 3% карболовая кислота, креолин, ксилол, некоторые эфирные масла, а также сернистый ангидрид, убивающий клещей в 2-3 минуты. Яйца клещей более устойчивы к различным акарицидам.
Главный путь распространения заболевания - семейно-бытовой контакт. Заражение чесоткой происходит вследствие передачи клеща от больного человека здоровому, как при непосредственном соприкосновении с болеющим чесоткой, так и через вещи и предметы, которыми последний пользуется. Заражение происходит при попадании половозрелых самок чесоточного клеща на кожу здорового человека с одежды, постельных принадлежностей, полотенец, мочалок, перчаток и других предметов обихода, бывших в употреблении у больного чесоткой.
Заражению чесоткой благоприятствует тесное соприкосновение с больным, в частности общая постель. Известны случаи заражения при половом контакте с чесоточными больными.
В организованных детских коллективах (школах, интернатах, детских садах, яслях) чесоточный клещ может также передаваться через письменные принадлежности, игрушки, спортивный инвентарь и т.д. Имеют место случаи заражения в банях, душевых, гостиницах и других общественных местах при условии несоблюдения установленного санитарного режима.
Способствуют распространению заболевания скученность населения, неудовлетворительные санитарно-гигиенические условия (переуплотнение в общежитиях, отсутствие горячей воды и т.д.), недостаточные гигиенические навыки населения (редкая смена белья, редкое мытье и т.д.).
При рассмотрении эпидемиологических цепочек при чесотке следует помнить, что в ряде случае на человека могут попасть клещи, паразитирующие как на домашних (кошки, лошади, собаки, овцы, свиньи, козы и т.д.), так и на диких (зайцы, лисы, волки, крысы и т.д.) животных, птицах. У каждого из этих видов животных имеется особый чесоточный клещ, который при попадании на кожу человека далеко не всегда вызывает заболевание, а течение процесса имеет свои особенности.
Наибольшее количество случаев заболеваемости чесоткой регистрируется в осенне-зимний период и часто выявляется при проведении массовых профилактических осмотров населения, особенно детского.
Несмотря на систематическое повышение культурного уровня населения, улучшение экономических условий жизни, существует ряд факторов, влияющих на распространение чесотки. К ним относятся повышенная миграция населения, связанная с быстрым развитием туризма, зон отдыха, сезонными работами, перемещением большого количества людей на новостройки, пребывание в командировках и т.д., самолечение.
Следует учесть, что в распространении чесотки немалую роль играют недостатки в работе медицинской службы, ослабление внимания к этой инфекции со стороны органов здравоохранения, дефекты диспансеризации и т.д.
Важнейшими противоэпидемическими мероприятиями в борьбе с чесоткой являются раннее распознавание заболевания; выявление, качественное обследование и лечение всех контактных лиц; своевременное и полноценное лечение больных; правильная дезобработка очагов инфекции.
Клиника
Инкубационный период при чесотке варьирует от 1 до 6 недель, при реинфекции он значительно короче и составляет несколько дней, что обусловлено сенсибилизацией организма, развившейся при первичном заражении. Длительность инкубационного периода зависит от количества клещей, попавших на кожу человека при инфицировании, от реактивности организма, от гигиенических навыков больного.
Основными клиническими симптомами чесотки являются: 1) сильный зуд, усиливающийся в вечернее и ночное время; 2) обнаружение характерных чесоточных ходов; 3) появление узелковых и пузырьковых высыпаний, эрозий, расчесов, кровянистых корочек; 4) излюбленная локализация элементов сыпи.
Первым клиническим симптомом чесотки является зуд. Он появляется после внедрения чесоточного клеща в роговой слой эпидермиса. Видимые проявления чесотки в это время отсутствуют или характеризуются появлением волдырей, пузырьков на месте инфицирования. Зуд при чесотке ощущается не только на месте внедрения клещей, но и передается рефлекторно на другие участки кожного покрова, в связи с чем, ограниченный вначале, он усиливается с каждым днем и может принять генерализованный характер. Причину резкого усиления зуда при чесотке ночью видят в том, что наибольшая активность самки клеща приходится на указанное время суток. Интенсивность зуда колеблется от слабого до сильно выраженного.
Сильный зуд может возникнуть и в процессе лечения в результате раздражающего действия применяемых медикаментов. Он может сохраняться и после окончания лечения. В обоих случаях зуд быстро снимается после применения местных индифферентных средств, без дополнительного антипаразитарного лечения.
Наиболее характерным симптомом заболевания является чесоточный ход, который самка клеща прокладывает в роговом слое эпидермиса. Типичный чесоточный ход имеет вид слегка возвышающейся, прямой или изогнутой, беловатого или грязно-серого цвета линии длиной 0,5-1,0 см. На переднем (слепом) конце хода лишь иногда обнаруживается везикула, здесь чаще бывает видна самка клеща, просвечивающая через роговой слой в виде темной точки. Описанные ходы особенно хорошо выражены на боковых поверхностях пальцев, тыльной, ладонной и боковой поверхностях кистей, на сгибательной поверхности лучезапястного сустава, локтях, лодыжках, тыле стоп и подошвах. Нередко чесоточные ходы бывают представлены несколькими везикулами на различных стадиях развития, расположенными линейно в виде цепочки. Иногда по всем клещевым ходом* образуется единичная везикула размером не менее 0,3х0,3 см или пузырь с серозным содержимым, тогда сам ход пролегает в их покрышке. При вторичной инфекции везикулы и пузыри превращаются в пустулы. При засыхании экссудата полостных элементов ходы принимают вид серозных или гнойных корочек.
* Текст документа соответствует оригиналу. - Примечание изготовителя базы данных.
У некоторых больных выявляются старые, сухие, полуразрушенные ходы, напоминающие поверхностную трещину с остатками типичного хода в начале или конце. Иногда типичный ход в виде возвышающейся линии может начинаться или прерываться везикулой или линейной корочкой. В том случае, когда везикула в задней части хода вскрылась, на ее месте образуется венчик отслоившегося эпидермиса, соединенный с неразрушенной частью хода. Внешне такой ход по контуру напоминает "ракетку". Эти ходы, как правило, приурочены к складкам кожи на кистях и в области сгибательной поверхности лучезапястного сустава.
Нередко у взрослых на коже закрытых участков тела (аксилярная область, передние и задние подмышечные складки, живот, ягодицы, внутренняя поверхность бедер, поясница, паховые и межъягодичная складки, молочные железы у женщин и половые органы у мужчин) наблюдаются ходы в виде беловатой линии или линейного шелушения эпидермиса на поверхности плотных папул, синюшно-багрового цвета, размером 0,5х0,5 см и более. Такие ходы нередко встречаются также на коже грудных детей и в местах давления одеждой.
Помимо чесоточных ходов клинические проявления неосложненной чесотки характеризуются появлением мелких узелков, пузырьков, эрозий, кровянистых корочек, линейных расчесов на симметричных участках кожного покрова. Типичная локализация указанных высыпаний: кисти, сгибательная поверхность верхних и нижних конечностей (особенно в области лучезапястных и локтевых сгибов, по передневнутренней поверхности бедер), туловище (преимущественно в области переднебоковых поверхностей грудной клетки и живота, на пояснице, ягодицах, молочных железах у женщин, в области ромбовидной ямки и передних стенок подмышечных впадин), у мужчин - на половых органах. Высыпания у взрослых обычно отсутствуют на лице, шее, волосистой части головы, в межлопаточной области. У детей в процесс вовлекается любой участок кожного покрова.
У мужчин узелковые элементы могут располагаться на мошонке и половом члене, напоминая сифилитические папулы. Постановке диагноза чесотки помогают жалобы больного на зуд преимущественно в ночное время, наличие типичных чесоточных ходов и расчесов на других участках кожного покрова, отсутствие характерного для сифилиса регионарного склероаденита, отрицательные серологические реакции. Однако необходимо также помнить о возможности одновременного заражения двумя заболеваниями, когда клинические проявления сифилиса маскируют проявления чесотки и наоборот.
Проявления чесотки могут локализоваться на разгибательных поверхностях локтевых суставов в виде импетигинозных высыпаний и гнойных корок (признак Арди) или точечных кровянистых корочек на локтях или в их окружности (симптом Горчакова).
С большим трудом ходы обнаруживаются у чистоплотных людей; у лиц, часто моющихся по роду своей производственной деятельности (спортсмены, работники горячих цехов, шахтеры и т.д.); применяющих мыла, содержащие антипаразитарные и антимикробные средства; имеющих контакт с бензином, керосином, смазочными маслами, дегтем, скипидаром и другими веществами, обладающими антипаразитарным действием.
Помимо описанной выше типичной клинической картины заболевания различают чесотку без ходов, которую лишь условно можно называть малосимптомной (стертой), и атипичную форму заболевания. Малосимптомная (стертая) чесотка встречается значительно реже, преимущественно на ранних стадиях заболевания у пациентов, выявленных активно среди контактных лиц и во время массовых профилактических осмотров. Давность заболевания обычно не превышает 2 недель.
Клинические проявления малосимптомной чесотки характеризуются полным отсутствием чесоточных ходов. При осмотре выявляются высыпания в виде мелких, фолликулярных папул, изолированных везикул, уртикарных элементов, эрозий, кровянистых корочек, расчесов, расположенных на симметричных участках кожи туловища и конечностей. Высыпания обычно имеют типичную для чесотки локализацию. Зуд умеренный или слабо выраженный.
Атипичная форма заболевания развивается при попадании на кожу человека чесоточных клещей от животных или других разновидностей клещей (например, пузатый клещ). Чесотка, вызванная паразитами животных и птиц (клещи лошадей, овец, коз, собак, крыс, кур, голубей и т.д.), имеет свои клинические особенности. Инкубационный период очень короткий и составляет всего несколько часов, так как клещи только наносят укусы, вызывая сильный зуд, но не проникают в эпидермис и не образуют ходов. Этих клещей можно обнаружить на животном, в помещении и на белье больного. Высыпания обычно представлены более крупными, чем при обычной чесотке, ярко-красного цвета папулами, волдырями, везикулами и кровянистыми корочками. Локализация высыпаний не типична и не соответствует участкам кожи, контактировавшим с животными. В соскобах с кожи никогда не бывает яиц, личинок, нимф, так как клещ не размножается на несвойственном ему хозяине. Возможно самоизлечение после прекращения контакта с больным животным и при частом купании. Однако в большинстве случаев проводится лечение обычными противочесоточными препаратами, обязательными являются дезинсекция белья, помещения, лечение больных животных и проведение обычных диспансерных мероприятий.
Иногда возникают поражения людей пузатым клещом, вызывающим так называемую "зерновую чесотку". На кожу человека пузатый клещ попадает чаще всего при соприкосновении с зерном, когда спят на соломе, в более редких случаях с пылью, инфицированной клещом. Зерновая чесотка протекает как обычная крапивница, часто с крупными волдырями, пузырьками на их поверхности, которые быстро превращаются в пустулы, иногда несколько напоминающие таковые при ветряной оспе. Всегда имеется очень сильный зуд. Локализуется зерновая чесотка преимущественно на коже туловища и шеи, редко поражаются лицо и конечности. В отличие от обычной чесотки, пузатый клещ не буравит кожу, а лишь кусает ее. Лечение проводится так же, как и при обычной чесотке.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Центральный научно-исследовательский кожно-венерологический институт МЗ РФ, Москва
Ч есотка – это заразное паразитарное кожное заболевание, которое вызывается чесоточным зуднем Sarcoptes scabiei. Чесотка была известна 4 тысячи лет назад в странах Востока, Китае, а термин “scabies” пришел из древнего Рима.
Большую часть жизни чесоточный зудень проводит в толще кожи, и его морфологический облик обусловлен приспособленностью к внутрикожному паразитизму. Самки чесоточного зудня, которые определяют клиническую картину заболевания, прогрызают ходы в эпидермисе, питаются им, откладывают яйца, а самцы, оплодотворив самок на коже хозяина, погибают.
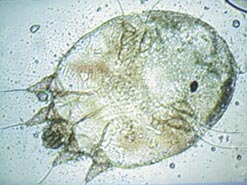
Самка клеща Sarcoptes scabiei имеет овальную черепахообразную форму, размеры 0,3–0,4 мм в длину и 0,25–0,38 мм в ширину, самец в 1,5 раза меньше самки. Ротовые органы клеща несколько выступают кпереди, по бокам находятся 2 пары ножек с присосками и 2 пары задних ножек с щетинками. Яйца зудня овальные, из яиц вылупливаются личинки размером 0,15–0,1 мм, имеющие не 4, как у взрослой особи, а 3 пары ножек, нимфы же морфологически похожи на взрослого клеща, но отличаются меньшими размерами. Оболочки яиц, из которых вылупились личинки, прозрачные, спавшиеся, с продольной трещиной по краю. Данная характеристика стадий превращения чесоточного клеща от личинки до взрослой особи важна для лабораторной диагностики чесотки.
Жизненный цикл чесоточного клеща делится на два периода: репродуктивный и метаморфический. Репродуктивный период протекает в материнском ходе, где самка откладывает яйца, а метаморфический, т.е. развитие от личинки до взрослого клеща – в везикулах, папулах, даже во внешне неизмененной коже. Чесоточный ход служит постоянным источником личинок, обсеменяющих больного. Самки прокладывают ходы на границе рогового и зернистого слоя эпидермиса. Итак, паразитарные элементы расположены в чесоточном ходе следующим образом: в переднем слепом конце хода находится самка, далее одно за другим последовательно отложенные яйца. Продуктивность чесоточного хода в среднем 1 личинка/сут.
Выживаемость извлеченного из чесоточного хода клеща составляет от 3 до 14 дней, губительным для них является уменьшение влажности до 35%, при этом клещи гибнут в течение суток, при температуре 60°С клещи погибают в течение часа, при кипячении – сразу.
За последние два десятилетия заболеваемость чесоткой увеличилась. Причин этому несколько: возросла миграция населения, повысилась восприимчивость к чесоточным клещам, возможно, из–за увеличения числа больных с иммунодефицитами. Не последнюю роль играют 15–30–летние ритмы солнечной активности. Максимум заболеваемости приходится на осенне–зимний период.
Источником заражения является больной чесоткой и его вещи. Чаще заражение происходит непосредственно от больного при тесном контакте (совместное пребывание в постели) или при уходе. Это прямой путь заражения от человека к человеку. Можно заразиться и через вещи (непрямой путь): постельное белье, спальники, полотенца, мочалки. Во влажной среде чесоточный клещ способен выживать до 5 суток.
Инкубационный период составляет в среднем 8 –12 дней, но может быть от нескольких часов до 6 недель, все зависит от количества внедрившихся клещей и от реактивности организма. Первым симптомом заболевания является зуд, который появляется при внедрении паразитов и беспокоит в основном в вечерние и ночные часы, так как на это время приходится наибольшая активность самки чесоточного клеща.
При развитии клинической картины чесотки основным симптомом заболевания служит чесоточный ход, который самка прокладывает на границе рогового и зернистого слоя эпидермиса. Типичный чесоточный ход имеет вид слегка возвышающейся над уровнем кожи линии беловатого или грязно–серого цвета длиной от 0,5 до 1 см. На переднем конце хода можно видеть самку клеща, просвечивающую через роговой слой в виде черной точки. Иногда чесоточные ходы могут быть представлены цепочкой мелких пузырьков, расположенных линейно. Такие чесоточные ходы наиболее часто располагаются на боковых поверхностях кистей, пальцев кистей, на ладонях, в области лучезапястных суставов, на локтях, лодыжках, тыле стоп и подошвах. При длительно существующем процессе выявляются старые сухие чесоточные ходы в виде сухих поверхностных трещин. У взрослых на коже подмышечных впадин, внутренней поверхности бедер, на животе, пояснице, в паховых и межъягодичной складках чесоточные ходы могут выглядеть в виде линейного шелушения на поверхности плотных узелков синюшно–багрового цвета. Если давность заболевания не превышает двух недель, то чесоточные ходы можно и не найти. С большим трудом они также обнаруживаются у чистоплотных людей – малосимптомная чесотка.
Помимо чесоточных ходов, для клинической картины чесотки характерно появление мелких пузырьков и узелков розового цвета, кровянистых корочек и расчесов в типичных местах локализации (кисти, лучезапястные и локтевые суставы, передняя и внутренняя поверхность бедер, ягодицы, поясница, низ живота, молочные железы у женщин, половые органы у мужчин).
Чесотка у детей
Чесотка у детей имеет свои особенности. Обычно поражаются все участки кожного покрова, вплоть до волосистой кожи головы и кожи лица, чего у взрослых никогда не наблюдается. В клинической картине отмечается полиморфизм высыпаний с преобладанием экссудативного компонента со склонностью к экзематизации и присоединению вторичной инфекции. В целом клиническая картина напоминает мокнущую экзему, неподдающуюся обычной терапии. Характерно, что у детей первых трех лет жизни редко поражаются межпальцевые промежутки и боковые поверхности пальцев кистей, а также кожа по переднему краю подмышечной складки. В некоторых случаях у детей грудного и раннего детского возраста в процесс могут вовлекаться ногтевые пластинки, пораженные чесоточным зуднем, которые утолщаются, разрыхляются, на их поверхности появляются трещины.
Диагноз чесотки у детей раннего возраста основывается на тщательном сборе анамнеза, осмотре лиц, находящихся в контакте с больным ребенком и выявлении чесоточного клеща при лабораторном исследовании.
Норвежская чесотка является редкой разновидностью чесотки. Впервые эта форма чесотки была описана Boeck и Danielsaen в 1848 г. в Норвегии у больных лепрой. Норвежская чесотка вызывается обыкновенным чесоточным клещом и встречается, как правило, у ослабленных и истощенных лиц, у больных с синдромом Дауна, больных туберкулезом и ВИЧ–инфицированных, онкологических больных и пациентов, длительно получающих гормональные и цитостатические препараты. Для норвежской чесотки характерен полиморфизм высыпаний (папулы, везикулы, пустулы, трещины), появляются грубые грязно–желтого цвета корки толщиной до 2–3 см, которые в виде панциря могут покрывать значительные по площади участки кожного покрова. В нижних слоях корок можно видеть извилистые углубления, соответствующие чесоточным ходам. При снятии корок обнажаются обширные мокнущие эрозии. Между слоями корок обнаруживается огромное количество клещей на всех стадиях развития (до 200 на 1 см2). В процесс вовлекаются ногтевые пластинки, которые утолщаются, разрыхляются, легко ломаются, на ладонях и подошвах развивается грубый гиперкератоз, волосы теряют блеск, становятся тусклыми, от больного исходит неприятный кислый запах, часто повышается температура тела. Больные норвежской чесоткой крайне контагиозны.
Узелковая чесотка (постскабиозная лимфоплазия кожи)
У части больных, получивших полноценное лечение, чаще на внутренней стороне бедер, на ягодицах, внизу живота и на половых органах у мужчин, на молочных железах у женщин появляются плотные зудящие лентикулярные папулы синюшно–багрового цвета. Т.В.Соколова (1987) доказала наличие чесоточных ходов в роговом слое лентикулярных папул путем соскобов с последующим микроскопированием содержимого в молочной кислоте. Во всех случаях обнаружены самки, яйца, личинки, опустевшие яйцевые оболочки и экскременты. Причем количество паразитарных элементов было вдвое выше, чем в чесоточных ходах типичной локализации (на запястьях, кистях и стопах). Предполагается, что длительное сохранение клещевого антигена в репродуктивных ходах приводит к возникновению зудящих папул в местах скопления лимфоидной ткани. В патогенезе развития скабиозной лимфоплазии лежит особенность кожи отвечать на внедрения клеща реактивной гиперплазией лимфоидной ткани. Через 2 –6 недель после специфического лечения чесоточного клеща в соскобах рогового слоя с поверхности таких папул не обнаруживали.
Псевдочесотка или клещевой дерматит возникает при попадании клещей от животных (собаки, свиньи, лошади, овцы, козы, кролики) на кожу человека. Инкубационный период составляет от нескольких часов до 2 суток. Самки клещей, внедряясь в эпидермис, ходов не образуют и не откладывают яйца, на месте внедрения возникают папулезные и уртикарные элементы. От человека к человеку заболевание не передается, высыпания регрессируют самостоятельно при устранении источника заражения.
При возникновении элементов скабиозной лимфоплазии необходимо дифференцировать их с лентикулярными папулами при вторичном сифилисе. Данные анамнеза и нахождение в соскобах рогового слоя чесоточного клеща позволяют поставить диагноз чесотки. В сомнительных случаях проводится серологическая диагностика с целью исключения сифилиса. Чесотку у детей следует отличать от детской почесухи и от крапивницы.
Длительно существующий процесс, нерациональное лечение могут привести к осложнению чесотки дерматитом, микробной экземой, пиодермией. Как правило, с увеличением давности заболевания возрастает вероятность осложнений, что нередко приводит к диагностическим ошибкам.
Диагноз чесотки основывается на клинических проявлениях, эпидемиологических данных и лабораторных исследованиях (обнаружение чесоточного клеща):
• метод извлечения клещей иглой
• метод тонких срезов
• метод послойного соскоба
• метод щелочного препарирования кожи
• экспресс–диагностика чесотки с применением 40% водного раствора молочной кислоты.
К антискабиозным препаратам в настоящее время предъявляются следующие требования: быстрота и надежность акарицидного действия, отсутствие раздражающего действия на кожу, простота в употреблении и доступность для массового применения. Всем этим требованиям отвечает аэрозольный скабицид Спрегаль. Препарат прост и удобен в применении, экономичен (одной упаковки достаточно для обработки 2–4 человек). Лечение начинают в вечерние часы, чтобы препарат действовал ночью, во время максимальной активности самки чесоточного клеща. Больной принимает душ и однократно наносит аэрозоль на всю поверхность кожного покрова сверху вниз на расстоянии 20–30 см. Особенно тщательно препарат наносят на кожу пальцев кистей, межпальцевых промежутков, стоп, подмышечных впадин, промежности. После обработки надевается чистое нательное белье, меняется также постельное белье. Одновременно таким же образом обрабатываются все члены семьи. Через 12 часов больной повторно принимает душ и опять меняет нательное и постельное белье. Обычно бывает достаточно однократного применения Спрегаля, однако, исходя из длительности эмбриогенеза, целесообразно эти процедуры повторить через 2 дня, т.е. на 4–й день курса с расчетом воздействия на вылупившиеся личинки. У детей грудничкового и раннего детского возраста при поражении лица Спрегаль наносят на салфетку, затем аккуратно, не допуская попадания препарата в глаза и рот, обрабатывают кожу.
Бензилбензоат – одно из эффективных и наиболее известных антискабиозных средств. Лечение бензилбензоатом, применяемым в виде 20% суспензии у взрослых и 10% суспензии у детей, рекомендуется проводить в течение 6 дней по следующей методике. 20% водно–мыльная суспензия препарата в количестве 100 г втирается однократно только в первый и четвертый дни курса. Обязательно купание больного перед каждым втиранием. Во второй и третий день втирание бензилбензоата не проводится. Эти дни могут быть использованы для лечения сопутствующих осложнений. Смена нательного и постельного белья проводится дважды: после первой обработки (в первый день) и через два дня после второго втирания, т.е. на шестой день лечения, когда больной должен повторно вымыться.
Следует упомянуть о лечении по методу Демьяновича, заключающегося в последовательном втирании 60% раствора гипосульфита натрия (раствор № 1) и 6% концентрированной соляной кислоты (раствор № 2). Также для лечении чесотки используются мази: Вилькинсона, 33% серная и мазь бензилбензоата. Однако они менее удобны в применении и по эффективности значительно уступают Спрегалю и 20% суспензии бензилбензоата.
При присоединении дерматита или микробной экземы проводится противовоспалительная и десенсибилизирующая терапия. Назначаются антигистаминные препараты (супрастин, фенкарол, лоратадин и др.), глюконат кальция в виде инъекций 10% раствора по 10,0 в/м в течение 10 дней. Наружно применяют кортикостероидные мази: элоком, адвантан, дипрогент и др. Для рассасывания очагов инфильтрации – пасты, содержащие 2–10% дегтя, нафталана, ихтиола, АСД–3.
При пиодермии, осложняющей течение чесотки, целесообразно назначение антибиотиков внутрь в случае распространенности процесса, а также проведение активной наружной терапии (мази банеоцин, линкомициновой, эритромициновой). Если гнойничковые высыпания ограничены, то проводится одновременное лечение чесотки и ее осложнений. При обилии гнойничков, корок, эрозий интенсивные антискабиозные мероприятия проводить нельзя из–за возможной диссеминации пиогенной инфекции. Вначале купируют проявления пиодермии, а затем проводят антискабиозную терапию.
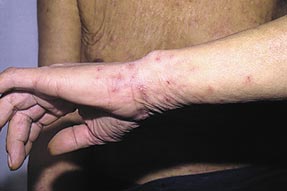
Высыпания при чесотке в области запястий.

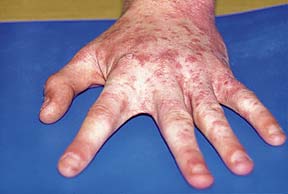
Высыпания при чесотке в области кистей.
При длительно существующей скабиозной лимфоплазии в ряде случаев эффективны криотерапия, а также введение под очаг депо–форм кортикостероидов.
При клещевом дерматите (псевдочесотке) прежде всего необходимо изолировать зараженное животное и тем самым прервать попадание клещей на кожу человека, после чего проводится терапия указанными выше антискабиозными препаратами.
Лечение больного чесоткой должно быть полноценным с последующим контролем каждые 10 дней в течение 1,5 мес. Не менее важно провести лечение всех лиц, находящихся в половом и тесном бытовом контакте с заболевшим. Для предупреждения повторного заражения и распространения инфекции необходима грамотно проведенная дезинфекция белья и предметов домашнего обихода. Обеззараживание постельного и нательного белья, полотенец производится кипячением в 1–2% растворе соды или с любым стиральным порошком в течение 10 минут от момента закипания. Для обработки верхней одежды, головных уборов, перчаток, мебели, ковров, матрасов, подушек, обуви, игрушек и других предметов, с которыми соприкасался пациент и которые не могут быть подвергнуты кипячению, применяется специально разработанный для этой цели препарат А–пар в аэрозольной упаковке. Одного баллона достаточно для обработки вещей 2–3 больных или 9 кв. м поверхности в помещении. Средство не оставляет пятен и не требует последующей стирки или чистки обработанных вещей и поверхностей. Верхнюю одежду, не подлежащую кипячению, проглаживают утюгом с отпаривателем с обеих сторон. Плащи, пальто, шубы, изделия из кожи и замши вывешивают на открытый воздух в течение 5 дней. Детские игрушки, обувь помещают в полиэтиленовый пакет и на время исключают из пользования (не менее 7 дней). В комнате больного ежедневно проводят влажную уборку с 1–2% раствором соды, обращая особое внимание на дверные ручки, подлокотники кресел и т.п. В профилактике чесотки и снижении заболеваемости немаловажную роль играет санитарно–просветительская работа.
1. Т.В.Соколова, Р.Ф.Федоровская, А.Б.Ланге. Чесотка . – М.,Медицина, 1989, 175с.
2. Чесотка. Методические рекомендации для врачей. – .М.,1992, 20 с.
3. Т.В.Соколова. Доброкачественная лимфоплазия кожи при чесотке. Современные аспекты диагностики, лечения и профилактики кожных и венерических заболеваний. – Владивосток, 1992, с.17.
4. Кожные и венерические болезни: Руководство для врачей .под редакцией Ю.К.Скрипкина, В.Н.Мордовцева. – М.,Медицина,1999, с.426 –436.
5. Кубанова А.А., Федоров С.М., Тимошин Г.Г., Левин М.М. Спрегаль в терапии больных чесоткой. – Журнал “ В мире лекарств”, 1999, 1, с.59.
Читайте также:


