Лечение чесотки научная статья
Что такое чесотка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николаевой Ларисы Борисовны, дерматолога со стажем в 37 лет.

Определение болезни. Причины заболевания
Чесотка (scabies) — паразитарное заболевание кожных покровов, причиной которого является чесоточный клещ Sarcoptes scabiei.
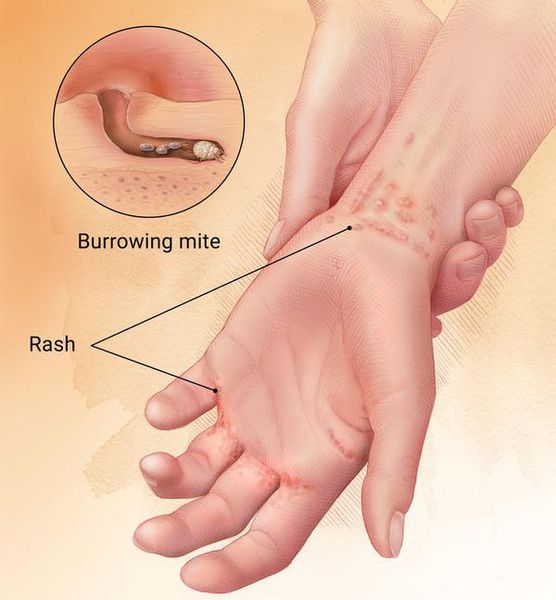
С данным паразитозом столкнулось около 130 миллионов человек во всём мире. С увеличением миграции чесотка вновь стала одним из наиболее распространённых заболеваний в странах Западной Европы. [7] С ней приходится иметь дело врачам как в поликлиниках и стационарах, так и при оказании неотложной медицинской помощи в травмпунктах и отделениях скорой медицинской помощи. Интенсивный показатель в России за 2011 год составил 45,9 случаев на 100 тысяч населения. [6]
Жизненный цикл чесоточного клеща протекает в эпидермисе человека и составляет 1-1,5 месяца. Вне человеческого тела клещ погибает в течение трёх суток. Он не способен поддерживать водный баланс за счёт поглощения воды из воздуха, поэтому причиной его гибели является не голодание, а дефицит влаги.
Чаще всего чесоткой болеют дети, так как кожа у них более тонкая и мягкая. В среднем клещу необходимо 30 минут, чтобы прогрызть кожу. [1] [2]
Источником чесотки является больной человек, при тесном телесном контакте с которым (совместное нахождение в постели или интимная близость) происходит заражение. Активность паразита выше в вечерние и ночные часы, именно в это время он более заразен (прямой путь инфицирования). Нередко встречаются случаи заражения через бытовые принадлежности больного чесоткой, контакт с его одеждой, крепкие рукопожатия и т.п. [2] [3]
В группе риска находятся инвазионно-контактные коллективы — люди, проживающие совместно, имеющие общую спальню и тесно контактирующие в бытовых условиях (особенно вечером и ночью). К таким лицам относятся те, кто находятся в детских домах, интернатах, общежитиях, домах престарелых, казармах, "надзорных" палатах в психоневрологических стационарах и тюрьмах.
Самопроизвольное заражение чесоткой (то есть вне очага) в банях, отелях, подъездах встречается реже. Этот непрямой способ инвазии возможен в случае последовательного контакта большого количества людей с вещами, которые ранее использовал инфицированный человек (постельное бельё, предметы туалета и другое). [2] [3] [6]
Симптомы чесотки
Основным субъективным симптомом чесотки является сильный зуд, чаще возникающий в вечернее и ночное время. Если человек заболевает чесоткой впервые, зуд возникает спустя 1-2 недели, при повторном заражении — через день.
Высыпания на коже (чесоточные ходы, папулы и везикулы) появляются ввиду деятельности клеща. Позже возникает аллергия на продукты его жизнедеятельности, в результате чего присоединяются другие симптомы: мелкие расчёсы и геморрагические (кровянистые) корочки.
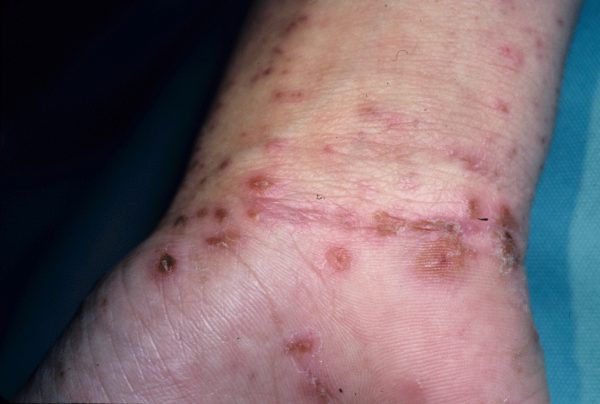
Основным клиническим симптомом является чесоточный ход. Он имеет вид возвышающейся прямой или изогнутой линии беловато-сероватого или грязно-серого цвета, длина которого составляет 5-7 мм. Их часто обнаруживают на запястьях, стопах и мужских половых органах. Чесоточные ходы в области стоп обычно встречаются у лиц, длительно болеющих чесоткой, а также при первичном проникновении самки клеща в эпидермис подошв, что нередко происходит после посещения бань и душевых, в которых до этого побывал инфицированный человек. [2] [3] [6]
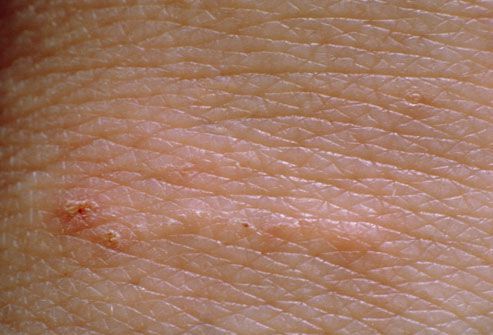
В клинической картине чесотки преобладают папулы (узелки) и везикулы (пузырьки). Молодые самки и самцы (неполовозрелые формы паразита) обнаруживаются в папулах и везикулах в 1/3 случаев. Папулы с клещами обычно небольшого размера (до 2 мм), они располагаются в области волосяных луковиц. Везикулы чаще мелкие (до 3 мм) и располагаются изолированно, воспалительная реакция может отсутствовать. Они встречаются преимущественно в межпальцевых промежутках кистей, иногда на запястьях и стопах.
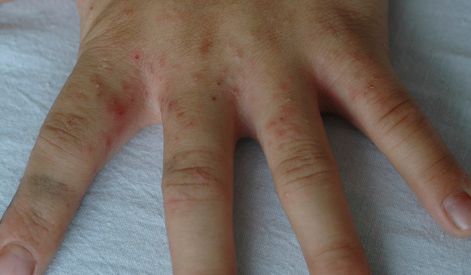
Высыпания в виде расчёсов и геморрагических корочек появляются вторично при расчёсывании кожи. В случае повреждения кожи расчёсами может присоединиться микрофлора, вызывающая нагноение, тогда появляются пустулы, гнойнички, серозно-гнойные корки.
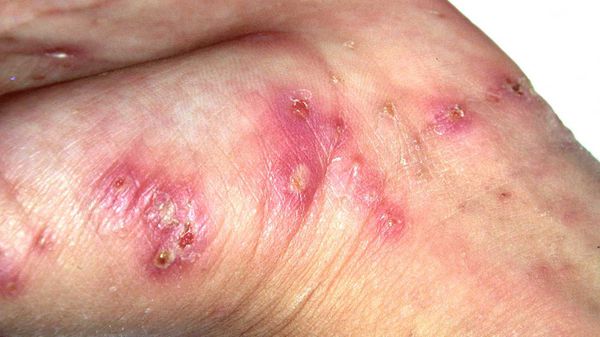
Локализуются высыпания в основном на туловище и конечностях, редко на лице и межлопаточной области. Чаще всего они обнаруживаются на кистях, иногда на запястьях, стопах, мошонке, половом члене у мужчин и в области ареолы сосков у женщин. Расчёсы, гнойнички и кровянистые корочки обычно возникают в зоне локтей, межъягодичной складки и крестца. [1] [2] [6]
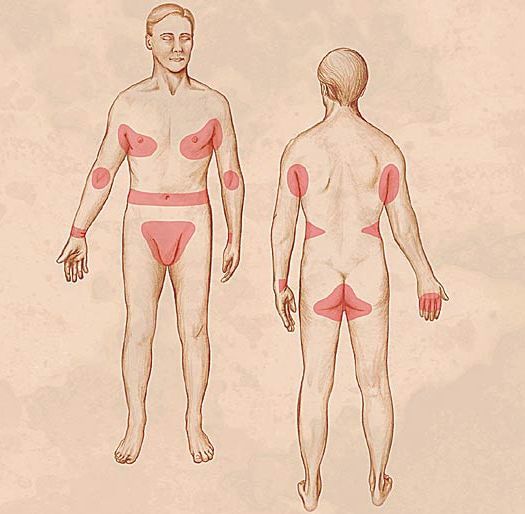
К диагностическим признакам чесотки относятся:
- симптом Горчакова — геморрагические корочки в области локтей и их окружности;
- симптом Арди — пустулы и гнойные корочки на локтях и в их окружности;
- симптом Сезари — чесоточный ход, представленный лёгким возвышением в виде полоски, которое можно обнаружить при пальпации;
- симптом Михаэлиса — геморрагические корочки и импетигинозные высыпания в межягодичной складке с переходом на крестец.
Патогенез чесотки
Жизненный цикл чесоточного зудня можно разделить на две стадии — накожную (непродолжительную) и внутрикожную (длительную).
Мужская и женская особь чесоточного клеща спариваются на поверхности кожи, после чего самец погибает, а самка прогрызает эпидермис и проделывает чесоточный ход. На его создание у женской особи уходит от 15 минут до одного часа.
В чесоточном ходе самка чесоточного клеща откладывает яйца — примерно 1-2 яйца за сутки и около 40-50 яиц за весь период своего существования (причём самое плодовитое время — осенне-зимний период). Через две недели из них появляются молодые особи, которые прогрызают новые ходы. В вечернее и ночное время они выходят на поверхность, и процесс размножения продолжается вновь.
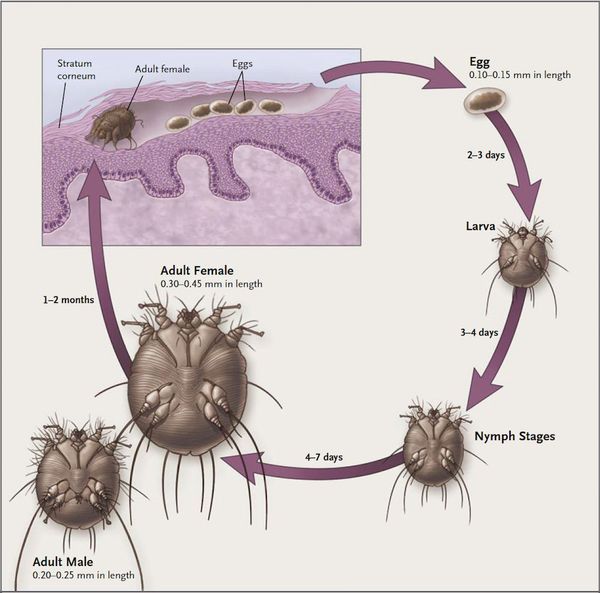
Молодые особи чесоточного клеща проникают в определённые участки кожи. В основном они размещаются в зоне кистей, запястий, стоп и мужских половых органов. Причём, кисти являются зеркалом заболевания, так как они — излюбленное место расположения женских особей чесоточного зудня. Именно в чесоточных ходах на кистях они откладывают основную часть личинок, которые в дальнейшем разносятся руками на другие участки кожного покрова. [1] [2] [6]
Классификация и стадии развития чесотки
Общепринятой классификации заболевания не существует, но по клинической картине выделяют следующие разновидности чесотки:
- Типичная чесотка — самая распространённая чесотка, присутствуют все перечисленные выше клинические симптомы.
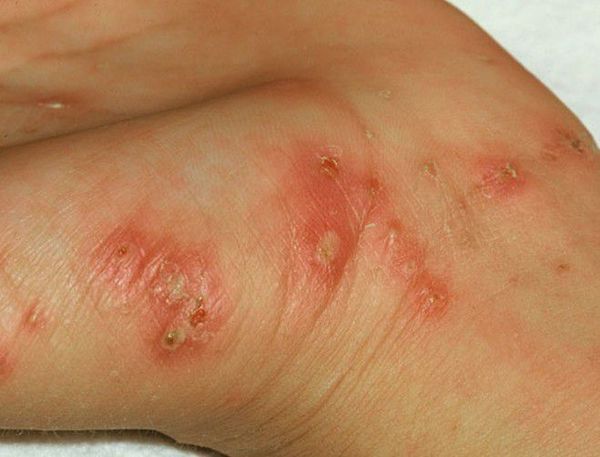
- Чесотка "чистоплотных" или "инкогнито" — возникает у людей, которые часто принимают водные процедуры в вечернее и ночное время. Для неё характерны минимальные клинические проявления, единичные папулы и везикулы, отсутствие расчёсов и кровянистых корочек.
- Норвежская чесотка — редко встречающаяся форма, чаще возникает у ослабленных пациентов с иммуннодефицитными состояниями, при длительном приёме гормональных и цитостатических средств, а также у людей с нарушением периферической чувствительности, болезнью Дауна, сенильной деменцией или СПИДом. На фоне красной кожи присутствуют массивные серо-жёлтые или буро-чёрные корочки (иногда до 3 см толщиной), ограничивающие движение. Между слоями корочек и под ними находится множество клещей. Нередко у пациентов с норвежской чесоткой наблюдается поражение ногтей, увеличение лимфоузлов, выпадение волос, повышение температуры. Такие люди неприятно пахнут и в эипдемическом отношении очень заразны.

- Чесотка без ходов — заражение личинками чесоточного клеща. Заболевание выявляется чаще при осмотре контактных лиц в эпидемическом очаге. В первоначальном виде существует не более двух недель. В клинической картине наблюдаются только воспалительные пузырьки и единичные папулы.
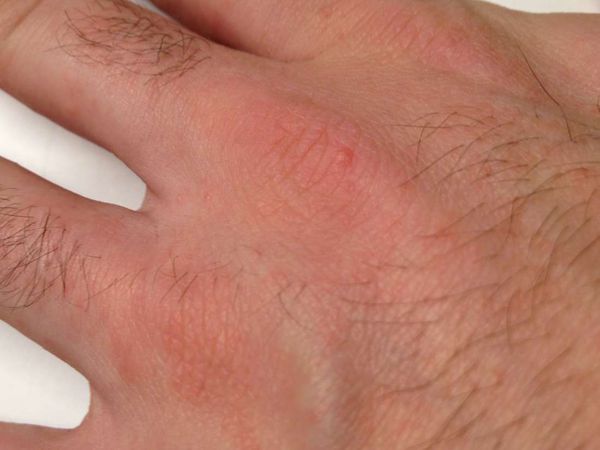
- Скабиозная лимфоплазия — зуд в области локтей, ягодиц, живота, молочных желёз и мужских половых органов. Также в этих зонах возникают бугорки (папулы).
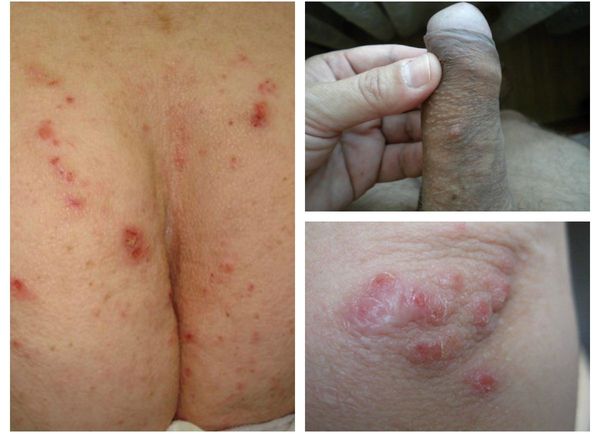
- Скабиозная эритродермия — тип заболевания, возникающий у длительно болеющих чесоткой (2-3 месяца), которые применяли корткостероидные мази, противозудные и успокаивающие препараты. Зуд слабовыражен, но распространён. Основной симптом этой формы — эритродермия. На фоне красной кожи выявляются множественные небольшие чесоточные ходы длинной до 2-3 мм. Они возникают даже в нетипичных местах (на лице, в межлопаточной части и на голове). В зонах, которые подвержены давлению (область локтей и ягодиц), происходит гиперкератоз — утолщение наружного слоя кожи. [3][4][5][6]
- Псевдосаркоптоз — заражение чесоткой, которой страдают животные. От человека к человеку не передаётся. Чесоточных ходов нет, но есть уртикарные элементы (волдыри), геморрагические корочки и расчёсы. Инкубационный период составляет несколько часов. [1][2]
Осложнения чесотки
Осложнения маскируют истинную картину чесотки, поэтому нередко приводят к лечебно-диагностическим ошибкам. Они возникают в запущенных случаях, при несвоевременной или неправильной диагностике заболевания, а также у людей с ослабленным иммунитетом.
Частыми осложнениями чесотки являются вторичная пиодермия (гнойные поражения кожи) и дерматит. К редким осложнениям относятся микробная экзема и крапивница.
Среди вторичных гнойных болезней кожи преимущественно встречается стафилококковое импетиго, остиофолликулиты и глубокие фолликулиты, реже появляются фурункулы и вульгарные эктимы. Такие пациенты вначале могут обратиться не к дерматологу, а к хирургу. Импетиго зачастую образуется на кистях, запястьях и стопах, остиофолликулиты — на переднебоковой поверхности туловища, ягодицах и бёдрах. При распростанённых пиодермиях могут увеличиваться регионарные лимфоузлы, страдать общее самочувствие. Нередко повышение температуры и болезненность в очагах пиодермии. [1] [2] [3]
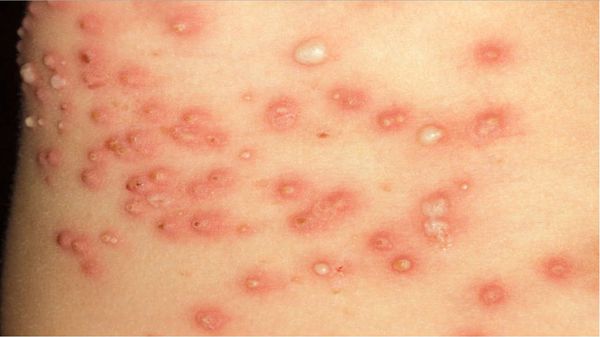
В случае осложнения аллергическим дерматитом к чесоточным симптомам присоединяются покраснение кожи и зуд других участков кожного покрова, где клеща может и не быть. [1] [3]
При микробной экземе образуются мокнущие элементы, эрозии, пузыри и гнойники. Они локализуется чаще всего в местах скабиозной лимфоплазии кожи (преимущественно в области ягодиц) на фоне плотных, длительно непроходящих узлов бордового или синюшного цвета. [1] [2] [6]
Диагностика чесотки
При диагностике учитываются клинические и анамнестические данные, а также исследования, направленные на обнаружение чесоточных клещей и ходов.
Диагноз чесотки считается подтверждённым в случае обнаружения чесоточного клеща одним из применяемых методов диагностики:
- прокрашивание чесоточных ходов анилиновыми красителями или 3-5% раствором йода; [1][6]
- масляная витопрессия — после нанесения масла на предполагаемый чесоточный ход и надавливании на него предметным стеклом визуализируются поверхностные кожные включения;
- извлечение клеща при помощи иглы и его микроскопия — слепой конец хода (буроватое точечное включение) вскрывают иглой, присосками самка прикрепляется к игле, затем её извлекают и погружают в каплю воды или 40% молочную кислоту, находящуюся на предметном стекле, после чего проводят микроскопию; [1][6]

- соскоб — через пять минут после нанесения 40% молочной кислоты на предполагаемый чесоточный ход разрыхлённый эпидермис соскабливают и осматривают с помощью микроскопии. Результат считается положительным при обнаружении в исследуемом препарате самки, самца, личинки, нимфы, яиц, опустевших яйцевых оболочек или линочных шкурок; [1][6]
- дерматоскопия — осмотр кожи с увеличением её до 20 крат и более. При типичной чесотке дерматоскопия положительна в 100% случаев. [1][3][6]
Чесотку необходимо дифференцировать с псевдосаркоптозом, крапивницей, аллергическим дерматитом, педикулёзом, почесухой и клещевым дерматитом. [1] [2]
Лечение чесотки
Лечение при чесотке подразделяется на:
- специфическое — проводят пациентам, у которых диагноз подтверждён клиническими и лабораторными исследованиями;
- профилактическое — показано людям, которые были в тесном телесном, бытовом и половом контакте с человеком, страдающим чесоткой;
- пробное — проводится в случаях, когда клинические симптомы чесотки не подтверждены обнаружением чесоточного клеща. [4][6]
Противочесоточные препараты:
- Бензилбензоат (эмульсия и мазь) 20% для взрослых и 10% для детей от трёх до семи лет. Мазь наносится в первый и четвёртый день, смывается через 12 часов после нанесения. Смена белья на происходит на пятый день лечения.
- Спрегаль (аэрозоль) наносится однократно, при осложнённой чесотке орошение повторяют на третий−пятый день. Препарат можно применять детям до трёх лет, беременным и больным чесоткой с сопутствующими кожными заболеваниями (например, атопический дерматит).
- Серная мазь 33% — показано ежедневное втирание 1 раз на ночь в течение 5-7 дней. Противопоказана детям до трёх лет и беременным.
- Перметрин 5% (мазь) наносится 1 раз на ночь в течение трёх дней .Не рекомендуется детям до года, лицам с почечной и печёночной недостаточностью, а также в период кормления грудью.
- Кротамитон 10% (мазь) наносится 1 раз в день.
Независимо от выбранного препарата, должны соблюдаться основные принципы лечения:
- все средства желательно наносить в вечернее время после мытья кожи;
- препарат наносится голыми руками, тщательно втирается в ладони и подошвы;
- постельное и нательное белье необходимо сменить перед первым нанесением мази и после завершения курса лечения;
- обязательно одновременное лечение всех лиц в очаге заражения для предупреждения повторного заражения. [4][5][6]
Прогноз. Профилактика
При правильном и своевременном лечении чесотки прогноз благоприятный.
Профилактика включает в себя противоэпидемические и санитарно-гигиенические мероприятия при выявлении больных чесоткой. Также необходимо проводить профилактические осмотры взрослого и детского населения.
Во избежание распространения заболевания необходимо:
- регистрировать, лечить и проводить диспансерное наблюдение всех людей, заболевших чесоткой;
- проводить осмотр всех бытовых и половых контактов;
- выявлять и ликвидировать очаги чесотки, проводить дезинсекцию в очагах — обеззараживать постельные и нательные принадлежности путём стирки при 70-90°C с последующим проглаживанием утюгом;
- проводить осмотр на чесотку всех заражённых людей, обратившихся за помощью в поликлиники, амбулатории и медсанчасти любого профиля;
- осуществлять профилактические осмотры детей в детских учреждениях, отстранять заражённых от посещения детских коллективов на период проведения полноценного лечения, осматривать детей, отправляющихся в детские оздоровительные учреждения;
- проводить ежемесячные осмотры людей, находящихся в стационарах и домах престарелых, инвалидов, а также людей без определенного места жительства;
- проводить дезинсекцию помещения в случае массовых вспышках чесотки в организованных коллективах, при наличии нескольких заражённых в очагах, после поступления и пребывания пациента с чесоткой в стационаре или приёмном покое;
- в больших коллективах (армейские казармы, тюрьмы, общежития) при неблагоприятной эпидемической обстановке проводить профилактическую обработку скабицидами всех вновь прибывших в карантинную зону. [3][5][6]
Т.В. Соколова
ГИУВ МО РФ, Москва
SCABIES: A NEW APPROACH TO OLD PROBLEM
Т. V. Sokolova
State institute for farther medical education, Moscow.
Эпидемиология. Проблема паразитарных дерматозов остается одной из ведущих для практического здравоохранения 2. Ее актуальность обусловлена, прежде всего, высоким уровнем заболеваемости. Так в 2003 году в России зарегистрировано 193 000 случаев чесотки, хотя очевидно, что истинный уровень заболеваемости в несколько раз больше официального [4]. Подтверждением этому является объем противочесоточных препаратов, приобретенных населением страны в 2003 году. Фармацевтическими предприятиями было реализовано 165 000 упаковок медифокса, 330 000 - спрега-ля и 520 000 - мази бензилбензоата. Если эти препараты использовались как скабициды, то ими можно было пролечить 755 000 случаев чесотки, что в 4,5 раза выше регистрируемого уровня. Существенно, что для лечения чесотки достаточно широко используется водно-мыльная эмульсия бензилбензоата, приготавливаемая ex tempore и выпускаемая промышленным путем, а также серная мазь. Если принять в расчет и эти препараты, то истинный уровень заболеваемости чесоткой в 8-10 раз выше официально регистрируемого.
Причины неполной регистрации чесотки многочисленны. В первую очередь, это нежелание врачей проводить весь комплекс лечебно-профилактических мероприятий, официально утвержденных для данного заболевания. Вторая причина -лечение чесотки частнопрактикующими врачами, врачами хозрасчетных, коммерческих медицинских учреждений, специалистами не дерматологического профиля. И третья - самолечение заболевания при доступности антипаразитарных препаратов в аптечной сети.
Рис. 1.
Самка чесоточного клеща S. scabiei человека. Растровый электронный микроскоп, X 200.
Рост заболеваемости чесоткой обычно сопровождает войны, стихийные бедствия, социальные потрясения, что обусловлено миграцией населения, экономическим спадом, ухудшением социально-бытовых условий. Аналогичная ситуация сложилась и в настоящее время. Локальные войны в различных регионах России и соседних государствах, перемещение населения по политическим и иным соображениям поставили на повестку дня проблемы беженцев, вынужденных переселенцев, детской беспризорности, увеличения числа лиц без определенного места жительства и занятости, уголовного контингента. Неконтролируемой миграции населения способствуют также широкое развитие национального и международного туризма, коммерческие и деловые поездки в различные регионы страны и за рубеж. Широкое распространение эротической и порнографической литературы, видеофильмов, пропаганда насилия, алкоголизм, наркомания, преступность приводят к расширению контингента социально-неадаптированных лиц, которые наиболее часто заболевают чесоткой и создают вокруг себя неконтролируемые очаги инфекции. Не секрет, что и учреждения здравоохранения резко ослабили работу по выявлению и профилактике чесотки среди населения.
Морфология, жизненный цикл возбудителя.
Чесотка-заразное паразитарное заболевание кожи, вызываемое чесоточным клещом Sarcoptes scabiei (рис.1). По типу паразитизма чесоточные клещи являются постоянными паразитами, большую часть жизни проводящими в коже хозяина и лишь в короткий период расселения ведущими эктопаразитический образ жизни на поверхности кожи. Тип паразитизма и определяет особенности клиники и эпидемиологии, тактики, диагностики и лечения этого заболевания. Чесоточным клещам свойственна значительная морфологическая специализация. Приспособления к внутрикожному паразитизму сочетаются с признаками эктопаразитизма. Самка чесоточного клеща имеет величину 0,25-0,35 мм, овальной формы (рис.2, 3). Приспособления к внутрикожному паразитизму представлены множественными щетинками, треугольными выростами кутикулы на спинной поверхности, шипами на всех лапках, служащими упорами при прогрызании хода, хелицерами грызущего типа, длинными упругими щетинками на лапках задних пар ног, служащими для выдерживания направления хода только вперед. Приспособления для эктопаразитизма - липкие пневматические присоски на передних ногах, волосковидные щетинки на теле и конечностях, создающие вокруг клеща обширную и своеобразную зону механических рецепторов, позволяющих ориентироваться на ощупь без глаз. Скорость продвижения самки в ходе составляет 0,5-2,5 мм\сутки, а на поверхности кожи 2-3 см/мин. Самцы меньше самок - 0,15-0,2 мм, их основная функция - оплодотворение.
Жизненный цикл чесоточного клеща (рис. 2) отчетливо делится на две части: кратковременную накожную и длительную внутрикожную. Внутрикожная часть цикла представлена двумя топически разобщенными периодами: репродуктивным и метаморфическим. Репродуктивный период осуществляется самкой в прогрызаемом ею чесоточном ходе, где она откладывает яйца. Вышедшие из яиц личинки попадают на поверхность кожи через отверстия, проделанные самкой над местом каждой кладки, расселяются на ней и внедряются в волосяные фолликулы и под чешуйки эпидермиса. Здесь протекает их метаморфоз (линька): через стадии прото- и телеонимфы образуются взрослые особи (самки и самцы). Самки и самцы нового поколения выходят на поверхность кожи, где происходит спаривание. Дочерние самки мигрируют на кисти, запястья и стопы, внедряются в кожу и сразу начинают прокладывать ходы и класть яйца. В редких случаях внедрение самок возможно в кожу других участков кожного покрова (ягодицы, подмышечные области, живот и др.) за счет механического прижатия. В дальнейшем, клинически это может проявиться в виде скабиозной лимфоплазии кожи. В инвазии и заражении принимают участие только самки и личинки. При комнатной температуре и относительной влажности воздуха не менее 60% самки сохраняют подвижность до 6 суток. Даже при 100% влажности самки в среднем выживают до 3 суток, личинки до 2.
Рис. 2.
Для чесоточных клещей характерен строгий суточный ритм активности. Днем самка находится в состоянии покоя. Вечером и в первую половину ночи она прогрызает одно или два яйцевых колена под углом к основному направлению хода, в каждом из которых откладывает по яйцу. Перед откладкой яйца она углубляет дно хода, а в крыше проделывает выходное отверстие для личинок. Вторую половину ночи самка грызет ход по прямой, интенсивно питаясь, днем - останавливается и замирает. Суточная программа выполняется всеми самками синхронно. В результате чесоточный ход на коже больного имеет извитую форму и состоит из отрезков, называемых суточным элементом хода. Задняя часть хода постепенно отшелушивается и при клиническом осмотре больного он единовременно состоит из 4-7 суточных элементов и имеет постоянную длину 5-7 мм. В течение жизни самка проходит в эпидермисе 3-6 см. Выявленный суточный ритм активности имеет большое практическое значение. Он объясняет усиление зуда вечером, преобладание прямого пути заражения при контакте в постели в вечернее и ночное время, эффективность назначения противочесоточных препаратов на ночь.
Распределение самок клещей, а соответственно и чесоточных ходов по кожному покрову, определяется несколькими факторами - строением кожи, гигротермическим режимом и скоростью регенерации эпидермиса. Преимущественная локализация чесоточных ходов наблюдается на участках кожи с самой большой толщиной рогового слоя относительно остальных слоев эпидермиса. Это кисти, запястья и стопы, где толщина рогового слоя составляет 3/4-5/6 эпидермиса, т.е. личинки успевают вылупиться из всех яиц отложенных самкой, а не отторгаются вместе с роговыми чешуйками. Установлено, что участки кожи, где располагаются чесоточные ходы, имеют пониженную температуру, волосяной покров там отсутствует или минимален. Кисти, являющиеся местами излюбленной локализации самок чесоточного клеща, называют "зеркало чесотки".
Инкубационный период при чесотке в случае заражения самками практически отсутствует, т.к. внедрившаяся самка обычно практически сразу начинает прогрызать ход и откладывать яйца, а при заражении личинками он соответствует времени метаморфоза клещей — около 2 недель, что определено экспериментально и рассчитано клинически. Теоретически популяция к 2 месяцам достигает 10 000 особей, а число ходов 680. Опытным путем, при подсчете ходов на коже больного установлено, что их среднее число к 2 месяцам достигает 28. Эта разность отражает смертность клещей на всех стадиях, т.е. до размножения доживает только 4,5% самок, что свидетельствует о регуляции отношений паразит-хозяин. Регулярное применение наружных и системных противозудных препаратов, назначаемых в результате диагностической ошибки, снижает зуд и приводит к быстрому нарастанию числа ходов (в среднем 75 к 2 месяцам), способствуя возникновению норвежской чесотки.
Клинические проявления. Высыпания при чесотке обусловлены деятельностью клеща, аллергической реакцией организма на воздействие возбудителя и продукты его жизнедеятельности, пиогенной флорой. Основными клиническими симптомами чесотки являются чесоточные ходы, полиморфные высыпания вне ходов, характерная локализация тех и других на теле больного, атак же симптомы Арди, Горчакова, Михаэлиса, Сезари.
В соответствии с предложенной классификацией существует до 15 разновидностей чесоточных ходов [2]. Преобладает типичный или интактныи вариант, что свидетельствует о высокой взаимной адаптации паразита и хозяина. Внешне он имеет вид слегка возвышающейся линии грязно-серого цвета, прямой или изогнутой, длиной 5-7 мм. В других случаях кожа реагирует образованием под ходами полостных элементов (везикул и пузырей), особенно у детей, или лентикуляр-ных папул. На протяжении хода могут возникать пустулы, трещины, точечные или линейные корочки, эрозии. Иногда он принимает вид "ракетки" или "веретена". Встречаемость и обилие чесоточных ходов наибольшие на кистях (96% и 10,5), запястьях (59% и 2), половых органах мужчин (49% и 2) и стопах (29% и 1). На других участка кожного покрова ходы встречаются реже.
Рис. 3.
Зуд - характерный, но субъективный симптом чесотки. Время его появления и интенсивность индивидуальны у каждого больного. Нередки случаи, когда при наличии чесоточных ходов больные не жалуются на зуд. Основная точка зрения на природу зуда - это результат сенсибилизации организма больного к клещу и продуктам его жизнедеятельности (фекалии, оральный секрет, изливаемый при прогрызании хода, секрет желез яйцевода). Зуд является фактором, подавляющим численность популяции и поддерживающим ее на определенном уровне без летального исхода. Высыпания вне ходов представлены папулами, везикулами, расчесами и кровянистыми корочками. Неполовозрелые стадии развития чесоточного клеща (личинки, нимфы) обнаруживаются только в трети папул и везикул. Это является доказательством того, что большая часть из них является результатом аллергической реакции организма на клеща. Для папул, содержащих клещей, характерно фолликулярное расположение, небольшие размеры (до 2 мм), локализация на передне-боковой поверхности туловища, верхних конечностях, бедрах и ягодицах. Везикулы обычно небольших размеров (до 3 мм), без признаков воспаления, располагаются вблизи ходов.
При чесотке наблюдаются типичные симптомы: Арди - пустулы и гнойные корочки на локтях и в их окружности; Горчакова - там же кровянистые корочки; Михаэлиса -кровянистые корочки и импетигинозные высыпания в межъягодичной складке с переходом на крестец; Сезари - обнаружение чесоточных ходов в виде легкого возвышения при их пальпации.
Существует несколько клинических разновидностей чесотки: типичная, без ходов, норвежская, чесотка "чистоплотных" или чесотка "инкогнито", осложненная чесотка, скабиозная лимфоплазия кожи, псевдосаркоптоз (рис. 4). Типичная чесотка преобладает. Для нее характерно наличие чесоточных ходов, фолликулярных папул и везикул. Чесотка без ходов встречается редко и возникает при заражении личинками, для превращения которых во взрослых самок, способных прокладывать ходы и откладывать яйца необходимо 2 недели.
Рис. 4.
Клинические разновидности чесотки.
Норвежская (корковая, крустозная) чесотка возникает при устранении зуда, как защитной реакции организма человека на беспрепятственное размножение чесоточных клещей. Она наблюдается на фоне иммунодефицитов и иммуносупрессивных состояний, при длительном приеме гормональных препаратов, нарушении периферической чувствительности (проказа, сирин-гомиелия, параличи, спинная сухотка), конституциональных аномалиях ороговения, у ВИЧ-инфицированных пациентов и больных СПИДом. Основными симптомами заболевания являются массивные корки, чесоточные ходы, полиморфные высыпания (папулы, везикулы, пустулы) и эритродермия.
Чесотка "чистоплотных" или чесотка "инкогнито" выявляется у лиц, часто моющихся в быту или по роду своей производственной деятельности. При этом большая часть популяции чесоточного клеща механически удаляется с тела больного. Клиника заболевания соответствуют типичной чесотке при минимальной выраженности проявлений. Осложнения нередко маскируют истинную клиническую картину чесотки. Наиболее распространенными являются пиодермия и дерматит, реже встречаются микробная экзема и крапивница.
Скабиозная лимфоплазия кожи представляет собой особый вариант чесоточного хода в виде лентикулярной папулы [5]. Причиной ее возникновения является особая предрасположенность кожи отвечать на воздействие раздражителя реактивной гиперплазией лимфоидной ткани в местах наибольшего ее скопления. Она преобладает на мошонке, половом члене, ягодицах, локтях. В случаях реинвазии наблюдается рецидив скабиозной лимфоплазии на старых местах уже без наличия хода, что подтверждает ее иммуно-аллергический генез. Псевдосаркоптозом называю заболевание, возникающее у человека при заражении чесоточными клещами от животных. Для заболевания характерен короткий инкубационный период, отсутствие чесоточных ходов (клещи не размножаются на несвойственном хозяине), уртикарные папулы на открытых участках кожного покрова. От человека к человеку заболевание не передается.
Лабораторная диагностика.
Многообразие клинических проявлений при чесотке требует во всех случаях постановки диагноза по наличию возбудителя. Существует несколько методов лабораторной диагностики чесотки: извлечение клеща иглой, приготовление тонких срезов эпидермиса, со-скоб патологического материала скальпелем или острой глазной ложечкой с использованием щелочи или молочной кислоты. Первый и последний методы общеприняты в нашей стране. Успех лабораторной диагностики зависит от умения врача или лаборанта обнаружить чесоточные ходы. В этих случаях рекомендуется применять окрашивание подозрительного элемента 5% спиртовым раствором йода, анилиновыми красителями, тушью или чернилами. Эти участки более интенсивно впитывают красящее вещество, более контрастно прокрашиваются и хорошо визуализируются. Результат лабораторной диагностики считается положительным, если в препарате обнаруживаются самка, самец, личинка, нимфы, яйца, опустевшие яйцевые оболочки. Диагноз чесотки ставится на основании комплекса клинических, эпидемических, лабораторных данных, реже - на основании положительного эффекта при лечении ex juvantibus одним из противочесоточных препаратов.
Лечение чесотки направлено на уничтожение возбудителя с помощью акарицидных препаратов. Арсенал их значителен. В нашей стране используют отечественные (серная мазь, бензилбензоат) и импортные препараты (спрегаль). Независимо от выбранного врачом препарата существуют общие принципы лечения чесотки, соблюдение которых обязательно:
Спрегаль - один из современных препаратов, предложенных для лечения чесотки. Его действующим началом является эсдепалетрин - нейротоксический яд для насекомых, нарушающий катионный обмен мембран нервных клеток. Второй компонент - пиперонил бутоксид - усиливает действие эсдепалетрина. Препаратом опрыскивают на ночь всю поверхность тела, кроме лица и волосистой части головы, с расстояния 20-30 см от поверхности кожи. Особенно тщательно спрегаль втирают в места излюбленной локализации чесоточных ходов (кисти, запястья, стопы, локти). При локализации высыпаний на лице их обрабатывают ватным тампоном, смоченным препаратом. Следует избегать попадания препарата на слизистые оболочки. При лечении детей салфеткой закрываются рот и нос. Спустя 12 часов необходимо тщательно вымыться с мылом.
Профилактика чесотки включает активное выявление больных, установление очагов чесотки и работа по их ликвидации, выявление источника заражения, контактных лиц и их профилактическое лечение, правильную регистрацию и диспансеризацию больных чесоткой, установление критерия излеченности, организацию и проведение текущей дезинфекции. Для дезинфекции одежды, обуви, мягких игрушек, постельных принадлежностей, нательного белья используют аэрозоль А-Пар.
ЛИТЕРАТУРА:
1.Кубанова А.А., Соколова Т.В., Ланге А.Б. Чесотка. Методические рекомендации для врачей. Москва. 1992.-с. 20.
2. Соколова Т.В., Федоровская Р.Ф., Ланге А.Б. Че сотка. М. Медицина. 1989. - с. 175.
3. Соколова Т.В. Чесотка. Новое в этиологии, эпидеми ологии, клинике, диагностике, лечении и профилактике (лек ция). Рос. ж. кож. вен. бол. 2001; 1: 27-39.
4. Соколова Т.В. Чесотка и крысиный клещевой дерма тит. Новое в этиологии, эпидемиологии, клинике, диагности ке и лечении. Дис. докт. мед. наук в форме науч. доклада. М. 1992.-сЕС 32.
5. Фицпатрик Т., Джонсон Р., Вулф М., Сюрмонд Д. Дерматология. Атлас-справочник. М. Практика. 1999. - с. 850-6.
Читайте также:


