Как обработать книги при чесотке
Чесотка кожное инфекционное заболевание, которое характеризуется возникновением воспалительной реакции на коже. Возбудителем такой болезни является чесоточный клещ или зудень. Заражение паразитом происходит за несколько минут. Через 10-20 минут после попадания на коже начинает проявляться покраснение. Это свидетельствует о том, что паразит проник под кожу. В зоне риска заражения находятся люди, которые имели подобное заболевание или же живут рядом с пациентом, который страдает чесоткой. Для предотвращения развития патологии врачи рекомендуют своевременно проводить лечение заболевания и регулярно дезинфицировать помещения дома.

Общие сведения о заболевании как передается чесотка
Чесотка одно из наиболее опасных для организма человека заболеваний. Переносчиками являются самки чесоточного клеща. Инкубационный период заболевания составляет от 10 до 14 дней. За это время самка клеща проникает под кожу и откладывает личинки, из которых вырастают новые особи. Внешне чесотка представляет продолговатые рубцы на коже, которые сопровождаются зудом и покраснением (воспалением эпидермиса). Такие воспалительные процессы могут привести к развитию более серьезных патологий, например, к возникновению гнойных ран или заражению крови.
Размеры чесоточного клеща редко превышают 0,5 мм. Прозрачное или желтоватое тельце маскируют этого вредителя на вещах и тканях постельного белья, что препятствует их обнаружению и проведению своевременного лечения. Как правило, заражение клещом происходит при контакте или общении с асоциальным человеком. При этом, чесоткой могут страдать разные слои населения.
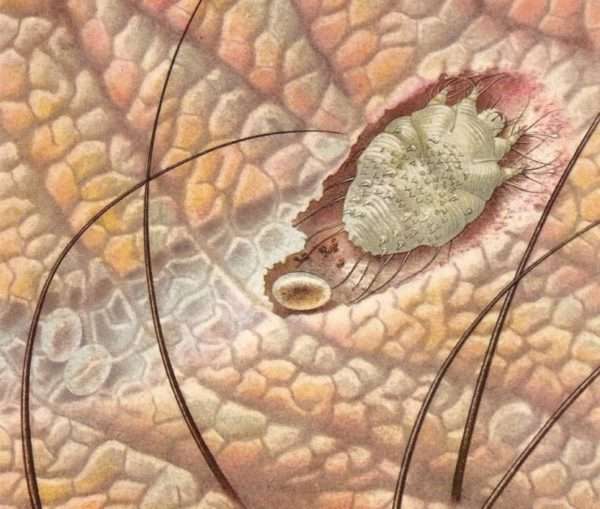
Заразиться чесоткой можно непосредственно при общении с больным человеком или же через вещи (расческу, постель, одежду и т. д.). Часто подцепить клеща можно в транспорте и в местах общественного пользования.
Наиболее частыми являются такие пути заражения:
- контакт с больным,
- контакт с зараженным бельем, вещами,
- половой акт,
- общественные места, где не соблюдается санитарно-гигиенические условия,
- транспорт,
- животные.
Разносчиками инфекции могут быть детские игрушки, которые ребенок часто берет на прогулку, и домашние животные. Чесоточный клещ выдерживает высокие и низкие температуры, способен прожить вне человеческого тела более двух суток, при этом яйца паразита, как и гельминтов или вшей, могут жить вне организма несколько недель. Именно поэтому одним из важных этапов в лечении заболевания является дезинфекция.

Почему важно дезинфицировать вещи после больного?
Больной чесоткой человек несет опасность для окружающих, так как он является переносчиком заболевания. Яйца клеща могут спровоцировать эпидемию. Это относится к людям, которые работают или часто находятся в общественных местах, а также к детям. Дети дошкольного и школьного возраста наиболее подвержены к развитию заболевания. Именно поэтому для устранения опасности заражения необходимо придерживаться правил личной гигиены и проводить дезинфекцию личных вещей.
Виды дезинфекции при заражении
Дезинфекция помещения и вещей обихода пациента проводится в несколько этапов. При этом стоит различать виды дезинфекции.

Также существует два метода проведения дезинфекции: химический и физический. К физическим методам относится проветривание, проглаживание, кипячение, что касается химических методов, то к ним относятся все мероприятия, направленные на уничтожение особей и их личинок с помощью химических препаратов и средств. Эти методы могут быть скомбинированы для большей эффективности, например, кипячение белья с использованием средства против клещей.
Основными этапами дезинфекции является:
- подготовка помещения к дезинфекции,
- первичная обработка вещей,
- чистка и стирка личных вещей и предметов интерьера,
- уборка помещения,
- заключительная дезинфекция после прохождения пациентом курса лечения.
Основной задачей текущей дезинфекции является предотвращение распространения яиц и особей клещей, а также увеличение эффективности лечения. Дезинфекция в домашних условиях начинается с того, что больного изолируют в отдельной комнате. Пациент должен пользоваться только своими личными вещами, постельным бельем, предметами гигиены, посудой и т. д. Это необходимо для того, чтобы обезопасить других жителей от возможного заражения. Проведение текущей дезинфекции лучше всего доверить членам семьи, так как больной при очищении собственных вещей может в это же время заносить на них вредителей с тела.

Текущая дезинфекция включает в себя:
- ежедневное проветривание помещения,
- ежедневное проведение влажной уборки,
- кипячение и проглаживание вещей больного,
- вещи, которые нельзя кипятить или поддавать струе пара, рекомендуется обрабатывать антисептическими веществами.
Вещи, которые чаще всего использует больной: книги, журналы, игрушки, вещи личного использования рекомендуется периодически обрабатывать антисептиком и помещать в герметичные пакеты. Это необходимо, чтобы избежать повторного попадания на них яиц клеща.
Кроме комнаты, где проживает больной, дезинфекция также проводится во всех жилых комнатах. Столы и предметы интерьера, к которым прикасается зараженный человек, обрабатываются содовым раствором (2%) или раствором хлорной извести.
Дезинфекция при чесотке проводится минимум два раза: в период лечения и после окончания курса. Заключительное обеззараживание позволяет предотвратить возможность рецидива заболевания, а также обезопасить других людей от возможности заражения. Если текущую дезинфекцию можно проводить самостоятельно, то заключительные действия по обеззараживанию лучше доверить специализирующейся на этом компании. Обусловлено это тем, что заключительная очистка должна включать в себя обработку спального места, мебели, штор, тюля, ковра. Наиболее эффективным средством является использование горячей струи пара.

Заключительное обеззараживание чаще проводится только в местах общественного назначения. Оно включает в себя:
- мытье всех поверхностей дезинфицирующим средством, например, раствором соды с жидким мылом,
- замачивание предметов ухода за пациентом в дезинфицирующих средствах (известняк хлора, Дезактин),
- обеззараживание предметов ванны и туалета с помощью бытовой химии,
- кипячение одежды,
- дезинфекция обуви с помощью тампонов, смоченных в формалине 10%,
- проглаживание одежды утюгом,
- дезинфекция пациента и лиц, которые с ним контактировали.
Для дезинфекции можно использовать антисептические средства, например, Манорм или растворы на его основе.
Дезинфицирующие средства
Для влажной уборки помещения отлично подойдет мыльно-содовый раствор, чистящие и моющие средства такие как порошок, белизна. Бытовая химия также подойдет для уборки туалета и ванной. При проведении текущего обеззараживания целесообразно использовать аэрозоль А-Пар 2%. Для опрыскивания помещения используют растворы Хлорофоса и Карбофоса 2 и 0.3% соответственно. Для заключительной дезинфекции можно использовать Дезактин, гашенную известь.

Среди средств для дезинфекции стоит выделить те, которые направлены на истребление клеща и его яиц. Среди таких препаратов можно выделить:
- Спрегаль используется для дезинфекции пациентов.
- Перметрин вещество для борьбы с клещами и вшами, применяется наружно, один флакон содержит 60 мл. Противопоказан детям до 5 лет, беременным и кормящим грудью женщинам.
- Медифокс средство для дезинфекции помещений.
Как бороться в домашних условиях: правила
Проводить дезинфекцию при чесотке в домашних условиях сложно. Это обусловлено тем, что полностью изолировать больного человека в таком случае практически невозможно, а при наличии в жилом помещении маленьких детей возрастает риск заражения. Таким образом, обеззараживание дома необходимо проводить регулярно, в противном случае избавиться от паразитов не получится вовсе.
Если в жилом помещении находятся домашние животные, их также необходимо обрабатывать средствами против паразитов и при возможности отправить в ветеринарную клинику.
При проведении дезинфекции дома самостоятельно, необходимо обращать внимание на такие правила:
- Влажная уборка пола должна проводиться ежедневно. При этом для комнаты больного и санузла нужно использовать отдельные тряпки.
- Мягкая мебель и ковры необходимо регулярно пылесосить, утюжить и обдавать паром.
- Полотенца и другие предметы гигиены должны быть индивидуальными у каждого члена семьи.
- Грязную и чистую одежду следует отделять.
- Постельные принадлежности больного необходимо раз в день выносить на свежий воздух.
- Использовать дезинфекторы, антисептики и прочие вещества для проведения уборки нужно только при наличии перчаток и маски для защиты кожных покровов и дыхательных путей. Обратите внимание на индивидуальную непереносимость больного и членов семьи того или иного вещества.
- Вещи домашних животных также рекомендуется дезинфицировать и держать в чистоте.
Дезинфекция при чесотке это комплекс действий, направленных на уничтожение паразитов. При соблюдении правил чесотка пройдет с наименьшей болезненностью и риском заражения для окружающих.
Лечение чесотки
Лечение проводится только по рекомендации и под контролем врача, осложненной – в клинических условиях. У чесотки не бывает рецидивов, это объясняется тем, что у чесоточного клеща в жизненном цикле нет латентных, длительно переживающих с тадий, а также стойкого иммунитета.
Причиной возобновления заболевания чаще являются повторные заражения от невылеченных членов очага или вне его, а также недолеченного больного в связи с несоблюдением схем лечения (применение заниженных концентраций препарата, частичной обработки кожного покрова, сокращение длительности курса лечения).
При проведении лечения следует соблюдать некоторые общие правила.
1. Обрабатывать следует всю поверхность тела человека и конечностей, а не только пораженные участки; препарат должен наноситься тонким однородным слоем. Особое внимание уделяется обработке рук, ног, межпальцевых промежутков пальцев кистей, подмышечных впадин, мошонки, промежности.
2. Избегать попадания препарата в глаза, на слизистые оболочки.
3. Не применять у взрослых на лице и волосистой части головы.
4. При осложненной чесотке применяют более низкие концентрации лечебных противочесоточных препаратов с одновременным лечением осложнений.
5. Втирание препарата лучше проводить в вечернее время. Это связано с ночной активностью возбудителя и с тем, что 6–8 часов сна достаточно для гибели активных стадий чесоточного клеща, тогда отпадает необходимость обрабатывать руки через каждые 3 часа.
6. Лекарственные препараты следует втирать только по направлению роста пушковых волос (во избежание возникновения дерматита в процессе лечения).
7. При сохранении зуда после первой обработки целесообразно назначать внутрь один из антигистаминных препаратов, что позволит на фоне специфического лечения снизить сенсибилизацию организма.
8. Перед началом лечения больной меняет нательное и постельное белье. Принимает горячий душ с мылом.
Лечение чесотки препаратами серы.
Эти препараты очень давно стали применяться для лечения чесотки. К сожалению, они обладают рядом нежелательных свойств: лекарства имеют неприятный запах, пачкают одежду и белье, вызывают раздражение кожных покровов (дерматиты, экземы), требуют длительного применения (5–6 дней).
1. Лечение серной мазью. Для мужчин используют 33 %-ную, для женщин – 20 %-ную, для детей – 10–15 %-ную серную мазь, изготовленную на основе вазелина.
Перед началом лечения больной принимает горячий душ с мылом, меняет нательное и постельное белье. Мазь втирают ежедневно на ночь в течение 5–6 дней во все участки кожного покрова (за исключением лица и волосистой части головы). В области тела с нежной кожей (половые органы, околососковая область, пахово-бедренные и другие складки) во избежание раздражения мазь наносят легкими движениями. На 6-й или 7-й день больной моется, опять меняет нательное и постельное белье.
2. Серная болтушка (ментол 1,0 г; сера 30,0 г; глицерин 20,0 мл; дистиллированная вода 25,0 мл; этиловый спирт 96 %-ный – 50,0 мл). Применяется только в детской практике. Втирать этот препарат во все участки кожного покрова 2 раза в день (утром и на ночь) в течение 5 дней. На шестой день сл едует вымыть ребенка – не мылом, а кремом для бритья, сменить нательное и постельное белье.
Взрослые применяют 10 %-ный, для детей используют 5 %-ный полисульфидный линимент. Его готовят следующим образом: к 100 частям 5 %-ного мыльного геля добавляют 10 частей (для 10 %-ной концентрации) или 5 частей (для 5 %-ной концентрации) раствора полисульфида натрия и 2–4 части подсолнечного масла. Указанные ингредиенты бер утся не в весовых частях, а в миллилитрах. Смесь сильно встряхивают до получения однородной массы желтого цвета.
Детям втирают линимент по всей поверхности кожи, взрослым – так же, за исключением лица и волосистой части головы, в течение 10–15 минут. На одно втирание необходимо 100 мл линимента. Повторное втирание проводят на следующий день. Через 3 дня после второго втирания больной моется. Меняется нательное и постельное белье.
4. Метод Демьяновича основан на акарицидном действии серы и сернистого ангидрида, выделяющихся при взаимодействии гипосульфита натрия и соляной кислоты. Он заключается в последовательном втирании в кожные покровы 60 %-ного раствора гипосульфита натрия и 6 %-ного раствора соляной кислоты. Для лечения детей используют более низкие концентрации препаратов: 40 %-ный раствор гипосульфита натрия и 4 %-ный раствор соляной кислоты.
Для приготовления 60 %-ного раствора гипосульфита натрия следует брать 60 г гипосульфита натрия и 40 мл воды. Для приготовления 6 %-ного раствора соляной кислоты берут 6 мл чистой концентрированной соляной кислоты и 94 мл воды.
Раствор гипосульфита 60 %-ный перед употреблением слегка подогревают и руками втирают в кожу в определенной последовательности: начинают с одновременного втирания препарата в кожу обеих кистей, затем втирают в левую и правую верхние конечности. Потом – в кожу туловища (грудь, живот, спина, ягодичная область, половые органы) и наконец в кожу нижних конечностей, до пальцев стоп и подошв. Втирание в каждую область длится 2 минуты, вся процедура должна занимать не менее 10 минут. На коже появляется масса кристалликов гипосульфита натрия. Второе втирание производят тем же раствором.
После десятиминутного перерыва приступают к втиранию 6 %-ного раствора соляной кислоты, которое осуществляется в той же последовательности, но только по 1 минуте на каждую область с 5-минутным промежутком на обсыхание. Втирание этого раствора повторяют еще дважды с 5-минутным перерывом между втираниями.
Втирание необходимо проводить тщательно. Растворы наливать только в пригоршни. Руки, обработанные раствором гипосульфита натрия, недопустимо погружать в раствор соляной кислоты, так как в этом случае химическая р еакция происходит не на коже больного, а в соответствующей емкости для раствора.
Перед началом лечения больной принимает горячий душ с мылом. Затем проводится обработка этими растворами. После полного обсыхания больной надевает чистую одежду, меняет постельное белье. Спустя 3 дня после обработки этими препаратами больной вновь моется, меняет нательное и постельное белье. Продолжительность одной обработки составляет 60–90 минут.
При лечении детей не следует производить энергичных втираний. Детям грудного возраста кожу только последовательно смачивают растворами, повторяя курсы лечения через 3–4 дня, то есть проводят терапию менее интенсивно, но более длительно.
5. Бензилбензоат – один из наиболее эффективных препаратов. Его успешно применяют для ускоренного лечения, что важно при эпидемическом неблагополучии при чесотке. В нашей стране бензилбензоат стали применять с 1956 г., когда наладили производство медицинского бензилбензоата, который значительно дешевле хим ически чистого.
Бензилбензоат – бензиловый эфир бензойной кислоты – жидкость светло-желтого цвета с приятным запахом, растворим в спирте, не растворим в воде. Выпускается во флаконах по 100 мл. Помимо антипаразитарного, препарат оказывает мягкое анестезирующее действие, хорошо проникает в кожу, особенно в мыльно-спиртовых и масляных смесях.
Для лечения используют 20 %-ную водно-мыльную суспензию бензилбензоата. Готовят ее следующим образом: 2 г измельченного хозяйственного мыла растворяют в 78 мл теплой кипяченой воды, добавляют 20 мл бензилбензоата и тщательно взбалтывают. Получается суспензия молочного цвета со сладким запахом, которую хранят в темном месте при комнатной температуре не более 7 суток с момента приготовления.
Для лечения детей до 3 лет применяют 10 %-ную суспензию, которую готовят путем разбавления 20 %-ной суспензии равным объемом кипяченой воды. На проведение курса лечения требуется 200 мл препарата.
Суспензию бензилбензоата перед упот реблением следует обязательно тщательно встряхивать. Перед лечением больной принимает гигиенический душ с мылом. Водно-мыльная эмульсия бензилбензоата втирается на ночь, один раз в день, в количестве 100 мл. Проводится обработка всего кожного покрова, кроме головы и лица, в той же последовательности, что и при лечении по методу Демьяновича: два последовательных втирания в течение 10 минут с последующим 10-минутным перерывом между ними для обсыхания кожи. Курс лечения – 6 дней. Втирание препарата проводится в 1-й и 4-й дни от начала лечения. Мытье и смена постельного и нательного белья проводится перед каждым втиранием и на 6-й день.
Применение бензилбензоата по вышеуказанному методу лечения является общепринятым, так как в последнее время получены дополнительные сведения о жизнедеятельности клеща. Установлено, что все подвижные стадии развития клеща (самки, самцы, нимфы, личинки) и яйца с эмбрионами гибнут уже после однократного применения препарата, но небольшая часть личинок в яйцевых оболочках, готовых к вылуплению, остается неизмененной даже после 2-дневного курса лечения. Появление свежих особей клеща на поверхности кожи способствует сохранению клинических симптомов чесотки у некоторых больных и требует дополнительного лечения. Поскольку сформировавшиеся личинки выходят из яиц через 1,5–2,5 суток и тогда становятся доступными для действия препарата, следует проводить втирания бензилбензоата еще и на четвертый день от начала лечения.
При лечении детей до 3 лет следует соблюдать меры предосторожности!
Эмульсию бензилбензоата слегка втирают во все кожные покровы, в том числе в кожу волосистой части головы и лица. Необходимо следить, чтобы препарат не попал в глаза, что вызывает сильное жжение. Поэтому после процедуры на ребенка надевают распашонку с зашитыми рукавами или на руки надевают варежки.
Используют для лечения также 20 %-ную (10 %-ную) эмульсионную мазь бензилбензоата на основе акрилового полимера, которая выпускаетс я в тубах. Мазь втирают ежедневно один раз в день, лучше на ночь, в 1-й и 4-й день с момента начала лечения. Мытье и смена белья проводятся перед каждым втиранием и на шестой день.
6. Мазь Вилькинсона (состав: 15 частей жидкого дегтя, 10 частей кальция карбоната, 15 частей очищенной серы, 30 частей нафталановой мази, 4 части воды, 30 частей зеленого мыла) применяют только у взрослых.
Перед втиранием мази больной принимает гигиенический теплый душ с мылом. Мазь втирают ежедневно 5–7 дней 1 раз в день. На 6-й и 8-й дни больной моется с мылом и меняет нательное и постельное белье.
8 . Бутадион (0,15 г) по 1 таблетке 3 раза в день после еды в течение 7 дней применяют у тяжелых соматических больных с чесоткой в тех случаях, когда мазевая терапия невозможна или затруднена. Обработка и смена белья проводится по общепринятой схеме.
Перед лечением следует принять гигиенический душ с мылом. Затем наносят жидкость, слегка втирая, на всю кожу, за исключением кожи лица. Только в самых начальных стадиях заболевания чесоткой можно втирать жидкость лишь в те участки, на которых имеются высыпания и расчесы. Через 20 минут больной вновь моется с мылом. Обязательна смена нательного и постельного белья.
Меры предосторожности: жидкость обладает специфическим запахом и окрашивает кожу. Через 1 час эти явления исчезают. После применения препарата возможно возникновение сухости кожи. В этих слу чаях кожу следует смазывать подсолнечным маслом. Противопоказания: нельзя применять при наличии дерматита.
10. Спрегаль (А-ПАР) выпускается французской фирмой СКАТ в аэрозольном баллончике массой 160 г, предназначен для семейного использования.
Спрегаль изготовлен на основе синтезированного пиретрина (нейротоксин для мелких членистоногих паразитов), синергизированный пиперонил бутаксидом (ингибитор ферментов, способствующий удалению пиретрина у паразитов). Специально разработанный для него эксципиент позволяет покрывать всю поверхность тела, проникать сквозь поверхностный слой эпидермиса, достигать чесоточного хода, в котором находится самка клеща и яйца.
Меры предосторожности: при наличии поражения на коже лица следует протирать эти места кусочком ваты, слегка смоченным препаратом Спрегаль. В случае попадания раствора в глаза, следует тщательно промыть их чистой водой. Не использовать раствор для внутреннего употребления. Хранить в местах, недоступных для детей .
Способ применения: обработать пораженные участки кожи вечером (в 18–19 часов) и оставить препарат на коже на всю ночь, избегая мытья любой части тела, особенно рук.
Все члены семьи с профилактической целью должны пройти обработку этим раствором в один и тот же день, в те же часы. Вначале обрабатываются пораженные участки, а затем близкорасположенные. Препарат распыляется по всем участкам кожи, за исключением лица и волосяного покрова, на расстоянии 20–30 см от кожи. Распыление препарата идет в определенной последовательности: вначале туловище сверху вниз, затем руки и ноги так, чтобы покрыть всю поверхность тела, включая половые органы, не оставляя необработанных участков. Правильно обработанные участки кожи сразу становятся блестящими. Необходимо более тщательно обрабатывать межпальцевые складки и наиболее пораженные участки.
Следует сохранять слой нанесенного на тело препарата в течение 12 часов, затем тщательно вымыться с мылом и ополоснуть тело чистой водо й.
Обычно достаточно одного цикла обработки. Однако зуд может оставаться в течение 8—10 дней после кратковременного начального успокоения, это не должно служить причиной для повторной обработки.
Если по истечении этого срока клинические признаки чесотки останутся, следует приступить ко второй обработке тела аэрозолем.
При чесотке, осложненной пиодермией, в первую очередь обрабатывают места локализации гнойников. При осложнении чесотки дерматитом или экземой следует снять болезненные симптомы применением кортикостероидных мазей (под контролем врача), только спустя 24 часа можно провести обработку Спрегалем.
Во избежание повторного заражения обязательно следует продезинфицировать одежду и постельные принадлежности аэрозолем А-ПАР, специально разработанным для этой цели.
Препарат А-ПАР – дополнительный противочесоточный препарат для дезинфекции одежды и постельных принадлежностей, выпускается в аэрозольном растворе массой 125 г для семейного использ ования. А-ПАР представляет собой противочесоточный препарат, эксципиент которого, будучи безопасным для человека, дезинфицирует одежду и постельные принадлежности, не оставляя пятен на них. Высокая эффективность препарата позволяет использовать обработанные вещи через несколько часов после их дезинфекции. Меры предосторожности: для предотвращения раздражения дыхательных путей необходимо перед использованием препарата открыть окно.
Способ применения: одежда и постельные принадлежности, которые нельзя стирать при температуре выше 55 °С, должны быть продезинфицированы этим препаратом. На расстоянии 30–40 см препарат распыляется на вещи, которые следует обрабатывать с двух сторон (матрацы, одеяла, покрывала и др.). Одежду наиболее тщательно обрабатывают с внутренней стороны, особенно швы и карманы. Обрабатывается внутренняя сторона перчаток, обуви, головных уборов, носки.
Флакон аэрозоля А-ПАР для семейного пользования позволяет продезифицировать одежду и постельные принадл ежности семьи, состоящей из 4 человек.
Жалобы пациентки на боли в правом и левом подреберье, слабость, желтоватый цвет лица свидетельствуют об описторхозе. Что такое описторхоз и как его лечить, подробно описано в начале книги. Как мы справляемся с описторхозом, покажу на клиническом примере.
Заражение происходит в случае длительного телесного контакта с кожей заболевшего. Чаще всего это случается в тесных коллективах: детские сады, общежития, больничные палаты, армейские казармы и т.д. Крайне высок риск заражения внутри семьи.
Пути заражения чесоткой:
1.Контакт с кожей больного, который возможен: при некоторых видах спорта, у детей во время игры, во время сна в одной постели, при частых и длительных рукопожатиях.
2.Через личные вещи заболевшего: постельное белье, полотенце, одежда и т.д. Такой путь заражения бывает крайне редко, т.к. клещи неустойчивы во внешней среде.
Процесс заражения заключается в переносе женских особей и личинок от больного человека к здоровому. Мужские особи заразными не являются и нужны только для оплодотворения.
Многих волнует вопрос: можно ли заразиться чесоткой от животных, например, от всеми любимых собак и кошек? Ответ здесь неоднозначный. На животных (кошки, собаки, коровы, овцы, козы) паразитируют клещи другого вида, которые, попав на поверхность кожи человека, вскоре погибают. Но они могут вызвать зуд и высыпания (такое состояние называется псевдосаркоптоз или псевдочесотка). Лечение в данном случае не требуется. Необходимо лишь обработать больное животное либо прекратить с ним контактировать.
При процессе заражения оплодотворенная самка клеща, попадая на кожу, внедряется в нее и начинает проделывать чесоточные ходы, где откладывает яйца. Спустя 2-3 дня из них вылупляются личинки. Через 10-14 дней из личинок вырастают половозрелые особи.
Активность клещи проявляют в вечернее и ночное время, это определяет особенности симптоматики болезни. Инкубационный период заболевания может быть разным. В некоторых случаях он составляет всего несколько часов (при заражении взрослой особью), в других первые признаки могут появиться спустя 2 недели (при заражении личинками).
Различают несколько форм чесотки, каждая из которых имеет свои особенности:
1. Типичная – характеризуется триадой симптомов:
- зуд – появляется на начальной стадии болезни. Он возникает вследствие активности клеща, а также является результатом иммунного ответа организма (аллергической реакции) на паразита и продукты его жизнедеятельности (слюна, экскременты, яйца). Зуд беспокоит человека, как правило, в вечерние и ночные часы, когда клещ активизируется. Иногда он бывает очень сильным, и человек не спит ночами;
- сыпь – представляет собой узелки красноватого цвета, расположенные изолированно или слившиеся друг с другом. Со временем из узелков образуются пузырьки. Они вскрываются, и на их месте появляются кровянистые или гнойные корочки;
- чесоточные ходы – наиболее характерный признак заболевания. При отшелушивании кожи ходы видны невооруженным глазом и похожи на царапины белесовато-серого цвета. Чаще всего они локализуются на участках с толстым слоем эпидермиса: на кистях рук и стопах.
3. Норвежская (корковая) чесотка – самая заразная форма. Для нее характерно появление корок на коже, которые, утолщаясь и сливаясь друг с другом, формируют своеобразный панцирь. В корках находится огромное количество клещей.
4. Осложненная чесотка. Заболевание может сопровождаться:
дерматитом; крапивницей; фурункулезом; абсцессами и флегмонами мягких тканей. Клиническая картина чесотки в этом случае определяется симптомами конкретного осложнения.
5. Чесотка без ходов. Развивается, когда заражение происходит не взрослыми особями, а личинками. На коже имеются единичные бугорки, пузырьки, человек ощущает сильный зуд
Чесотку нередко путают с укусами клопов, блох, клещей, с проявлениями экземы, крапивницы или опоясывающего лишая. Для того чтобы отличить чесотку от других патологий, нужно запомнить характерные ее особенности:
- зуд вечером и ночью;
- типичные места высыпаний: на ладони, на запястье, на животе;
- зуд носит групповой характер;
- на коже заметны чесоточные ходы (не всегда).
Для диагностики врач проводит внешний осмотр тела пациента. При постановке диагноза принимаются во внимание похожие симптомы у всех контактировавших с заболевшим. В сомнительных случаях проводится лабораторная диагностика: для выявления чесоточных ходов их подкрашивают зеленкой, метиленовым синим или раствором йода; для обнаружения взрослых особей может применяться метод извлечения клеща при помощи стерильной иглы с последующим изучением его под микроскопом; для подтверждения диагноза делают соскоб с кожи, предварительно размягченной 40% молочной кислотой. При его микроскопировании выявляют элементы клеща и продукты его жизнедеятельности.
Для эффективного лечения чесотки необходимо соблюдать некоторые правила:
- лечить заболевшего и всех, кто контактировал с ним;
- контактировавшим провести однократную обработку препаратом в вечернее время; взрослые должны обработать все участки тела, за исключением лица и головы;
- постельное белье и одежду заменить после проведенного лечения;
- мыться с мылом необходимо до обработки и через 4 дня после нее;
- наносить препараты следует на 12 часов.
Для лечения чесотки используют специальные препараты:
*Серная мазь: обладает кератолитическим (отшелушивающим) действием, устраняет возбудителя чесотки в течение недели. Но у нее есть недостатки:
оставляет жирные следы на одежде; имеет неприятный запах; плохо впитывается в кожу; необходимо наносить мазь в течение 5 дней; противопоказана при беременности.
*Бензилбензоат — выпускается в виде мази 20% (для взрослых) и 10% (для детей) и эмульсии - обладает противопаразитарным, кератолитическим и анестезирующим действием; не действует на яйца клещей, поэтому необходима повторная обработка; быстро и полностью впитывается, не оставляя следов на одежде; может привести к развитию дерматита;
при беременности и кормлении грудью использовать препарат запрещено;
следует соблюдать осторожность при обработке детей младше 3 лет.
*Медифокс – выпускается в виде мази крема лосьона и спрея. Препарат не наносится на лицо и волосистую часть головы. Его не применяют у кормящих женщин и грудных детей.
*Спрегаль (аэрозоль) – одно из наиболее эффективных средств. К достоинствам препарата следует отнести следующие положения: он содержит нейротоксичный яд для насекомых и эффективно уничтожает даже яйца клеща; для должного эффекта достаточно одной обработки; практически не имеет запаха и не оставляет на одежде следов; разрешен к применению во время беременности и для детей.
При развитии осложнений чесотки применяются антибиотики (перорально или местно), антигистаминные препараты и гормональные мази.
Чесоточный клещ вне кожи человека живет очень недолго – около 5 дней. В сухих и горячих условиях (при температуре 60 градусов) он погибает в течение часа, а при температуре ниже 0 либо кипячении – практически сразу. На этой особенности и основаны способы дезинфекции при чесотке:
нательное и постельное белье, полотенца кипятят в 1-2% содовом растворе в течение 5-10 минут с момента закипания; одежду, которую кипятить нельзя, проглаживают утюгом с отпаривателем с обеих сторон; верхнюю одежду, а также подушки, матрасы, одеяла помещают на открытый воздух на 5 дней. Зимой для этой цели достаточно одного дня.
Средство не оставляет пятен, поэтому после обработки стирка вещей не нужна, однако использовать их можно спустя 2-3 часа.
Чесотка – заболевание заразное и широко распространенное, но при своевременном проведении всех мероприятий по лечению, профилактике и дезинфекции прогноз благоприятный – излечение наступает в 100% случаев. Будьте внимательны к себе и близким!
Читайте также:


