Как госпитализировать в стационар человека с педикулезом
В зависимости от вида вшей различают головной, платяной и лобковый педикулез. Как и все болезни заболевание нуждается в лечении. Ведь паразиты доставляют сильный дискомфорт, появление зуда, который провоцирует расчесывание пораженных мест, что в свою очередь приводит к занесению инфекций в ранки. Преимущественно курс процедур выполняют в амбулаторных, то есть домашних условиях. Однако нередко случаются ситуации, когда вши обнаруживаются на первичном осмотре при госпитализации человека в больницу. Как проводят осмотр на педикулез пациентов в стационаре, кто занимается лечением, расскажет эта статья.
Выявление педикулеза
При поступлении на лечение в стационаре проводится предварительное обследование на предмет обнаружения вшей. Происходит это на санпропускнике в клинике. Осмотр на педикулез в отделении проводится медицинскими сотрудниками. Медсестра должна с помощью лупы, специального гребня осмотреть затылочную, височную часть головы. В том случае, когда взрослые вши и гниды были обнаружены, осмотру подвергаются одежда пациента. С особенной тщательностью проверяются вещи, если на теле были выявлены укусы платяных вшей.

Выявление вшей
Каждый зафиксированный случай заносится в журнал, на карточке пациента делается соответствующая отметка. В зависимости от состояния больного разрабатывается план лечебных мероприятий и оказывается первая помощь.
Лечение педикулеза в стационаре детей, возраст которых не достиг 5 лет, беременных женщин обсуждается непосредственно с лечащим врачом.
При обнаружении головных вшей у пациента медицинский работник оповещает родственников больного, а также уведомляет дошкольное, либо учебное заведение, если педикулез был выявлен у ребенка. В таком случае в классах, группах проводят внеплановый осмотр, который должен организовать медицинский персонал данного учреждения.
Пациент подписывает документ, в котором он дает свое согласие на проведение обработки в стационарном отделении. В зависимости от финансового состояния клиники, наличия или отсутствия страхового сертификата у пациента препараты от вшей берутся либо в фонде заведения, либо приобретаются самостоятельно.
Проведение санитарной обработки
Процедура выполняется в хорошо проветриваемом изолированном помещении. Медсестра объясняет пациенту все нюансы предстоящего мероприятия и подготавливает необходимый инвентарь:
- ножницы;
- емкость для обеззараживания волос;
- резиновые перчатки;
- клеенчатая пелерина;
- полиэтиленовая шапочка;
- гребень с мелким шагом;
- педикулицидное средство;
- пакеты;
- ватные тампоны;
- уксус 9%;
- спирт.

Противопедикулезная обработка
Алгоритм обработки следующий:
- Пациент усаживают на кушетку. Вокруг волосяной части головы повязывают трикотажный жгут. На плечи надевают клеенчатую пелерину.
- Человек, проводящий обработку, надевает дополнительный халат, косынку, резиновые перчатки.
- Равномерно наносят антипаразитарный раствор на пряди, избегая попадания средства на лицо, слизистые. Легкими массажными движениями втирают средство в кожу головы.
- Надевают пациенту шапочку или косынку.
- Выдерживают экспозицию от 20 до 40 минут, в зависимости от используемого средства и рекомендаций, указанных в инструкции.
- Промыть волосы теплой водой.
- Ополоснуть уксусным раствором.
- Подстелить светлую бумагу и вычесать мертвых насекомых и гнид.
- Выполнить проверку на предмет оставшихся вшей.
По завершении процедуры белье, одежда пациента упаковываются в мешок. Во второй пакет складывают халат, косынку. Упакованные вещи отправляются в дезинфицирующую камеру. Бумагу, над которой проводилось вычесывание вшей, сжигают. В помещении осуществляют дезинфицирующие работы. Если позволяет состояние больного, его подвергают гигиеническим процедурам.
Повторный осмотр на педикулез проводится по истечении 7 дней. В случае необходимости процедуру следует повторить. Если же пациента выписывают раньше указанного срока, дальнейшие осмотры проводятся в поликлинике. Предварительно больному дают рекомендации по профилактике педикулеза, которые помогут предотвратить появление вшей в дальнейшем.
Частота осмотра пациента предопределяется видом педикулеза и степенью зараженности, но не реже одного раза в десять дней.
Мероприятия по выведению платяных вшей
При обнаружении платяных вшей, личинок, яиц проводится комплекс мероприятий, направленных на уничтожение насекомых как на теле человека, так и на его вещах:
- больного подвергают гигиенической процедуре с использованием моющего средства и мочалки;
- постельные принадлежности, одежду кипятят в растворе кальцинированной соды или обрабатывают дезинфицирующими растворами карбофоса, дустом неопина, особенное внимание уделяется складкам, швам, карманам, где любят обитать паразиты;
- обработанные вещи проглаживаются с двух сторон горячей подошвой утюга.
Профилактика в инфекционном стационаре сводится к своевременному выявлению вшей у поступающих больных. Зараженного пациента определяют в изолированную палату, в которой он находится, пока не будет осуществлено лечение педикулеза. В случаях возникновения массовых очагов заражения вводят карантинный режим.
В центральное приемное отделение пациентов доставляют:
· машиной скорой медицинской помощи при возникновении острого или обострении хронического заболевания, несчастного случая или травмы, требующих квалифицированного экстренного лечения в условиях стационара;
· по направлению участкового врача поликлиники или амбулатории в случае неэффективности лечения в домашних условиях (так называемая плановая госпитализация). В зависимости от тяжести состояния пациенты могут являться в приемное отделение самостоятельно, или их доставляет санитарный транспорт;
· переводят из других лечебных и профилактических учреждения по договоренности с администрацией больницы;
Педикулез
Основные признаки педикулеза:
· зуд, сопровождающийся расчесами, иногда аллергическими высыпаниями;
· огрубление кожи от массовых укусов вшей и воздействия слюны насекомых на дерму;
· меланодермия – пигментация кожи за счет кровоизлияний в ткани и воспалительного процесса, вызываемого воздействием слюны насекомых;
· колтун – довольно редкое явление, образующееся при расчесах головы: волосы запутываются, склеиваются гнойно-серозными выделениями, которые корками засыхают на голове, од ними – мокнущая поверхность.
Расчесы способствуют возникновению вторичных кожных заболеваний: дерматитов, экземы и т.д. При сильной завшивленности появляются субфебрильная (до 37,5 0 С) температура и припухлость лимфатических узлов.
На человеке паразитируют три вида вшей – платяная, головная и лобковая.
Следует помнить, что вши особенно часто локализуются на затылочной, теменной и височной областях (головные вши) или в области лобка (лобковые вши). При значительной численности насекомые могут распространяться по всей нижней части туловища, особенно на животе, где надолго остаются синюшные следы. Головные вши – переносчики тяжелых инфекционных заболеваний – сыпного и возвратного эпидемического тифа, волынской лихорадки.
Головная вошь живет и размножается на волосяном покрове головы, каждые 2 – 3 ч питается кровью. Гниды головных вшей продолговатой формы, они как бы приклеены к волосяному стержню особой клейкой массой, причем почти всегда вблизи корней волос.
Платяные вши – живут и откладывают яйца преимущественно в складках одежды, швах, в воротниках и поясах. Размеры вшей от 1,5 до 4 мм, а их яиц (гнид) – не более 1,0 – 1,5 мм.
Наибольшую эпидемическую опасность представляют платяные вши. Напившись крови больного сыпным или возвратным тифом, через 4 – 7 дней они способны передавать возбудителей здоровому человеку. Заражение происходит при попадании выделений инфицированной вши в места расчесов после укуса или раздавливания насекомого. В испражнениях вшей, попадающих на одежду, риккетсии сохраняют жизнеспособность и патогенность до 3 и более месяцев.
Лобковая вошь практически не имеет эпидемиологического значения, но она также, как платяная и головная вши, вызывает зуд, приводящий к расчесам кожи, что в свою очередь, при сочетании с низкой гигиенической культурой этого человека способствует возникновению различных гнойничковых заболеваний кожи.
Наличие вшей на человеке, его белье, одежде указывает на неудовлетворительное санитарно-гигиеническое состояние окружающей среды.
Вне тела хозяина головная вошь погибает через сутки, поскольку не имеет возможности питаться каждые 2 – 3 ч. Продолжительность жизни взрослых особей 27 – 30 дней. Яйца чувствительны к изменению температуры и влажности (оптимум около + 28 0 С). При 120 0 С самка перестает откладывать яйца.
Платяная вошь не переносит повышение температуры. При + 47 - 50 0 С вши живут 10 мин, затем гибнут. Понижение температуры и высокую влажность они переносит лучше: при t - 13 0 С сохраняют жизнеспособность до 7 дней, а в воде живут до 2 суток. При повышении температуры тела выше 37 0 С вши покидают больных и могут переползти на окружающих.
Лобковая вошь вне человека живет 10 – 12 ч. Кровь человека сосет часто, с небольшими перерывами.
4. Дезинфекционные мероприятия педикулоцидными препаратами при педикулезе в соответствии с нормативными документами (Приказ МЗ РФ № 342 от 26.11.1998 "Об усилении мероприятий по профилактике сыпного тифа и борьбе с педикулезом").
· профилактические меры, препятствующие распространение вшей в коллективах;
· специфические санации людей, у которых обнаружен педикулез.
Для борьбы с педикулезом используют механический и химический способы.
При незначительном поражении людей головными вшами рекомендуют механический способ:
· вычесывание частым гребнем;
· стрижка или сбривание волос (с согласия пациента!).
После употребления гребень обдают крутым кипятком или протирают 70% раствором этилового спирта.
При обнаружении лобковых вшей проводят санитарную обработку: полное мытье горячей водой с мылом и мочалкой с последующей сменой белья. В случае необходимости (с согласия пациента) сбривают волосы.
При незначительном поражении человека платяным педикулезом кипятят белье; проглаживают горячим утюгом швы, складки пояса белья и одежды, не подлежащей кипячению.
При средней и большой пораженности (от 10 экземпляров и более, включая насекомых и гнид) рекомендуется использовать инсектициды-педикулициды.
Обработка педикулицидами детей до 5 лет, кормящих и беременных женщин, людей с поврежденной кожей (микротравмы, дерматиты, экзема и т.п.) запрещается!
В настоящее время педикулицидных средств, разрешенных к применению на территории РФ, достаточно много. Вот некоторые средства:
| Педикулоцидное средство, форма выпуска | Назначение |
| Валитен– водно-спиртовой лосьон на основе Сумитрина Инсектицидный шампунь – на основе Сумитрина Инсектицидный дуст - на основе Сумитрина Сифакс- инсектицидный шампунь на основе Сумитрина Авирон(таблетка) Инсекто - Еста – жидкость Флорицид- водно-спиртовой лосьон Опафос – таблетки, капсулы Нитилон – лосьон Ниттифор – лосьон Ланцид– лосьон Гринцид – лосьон Перфолон – лосьон Педилин– лосьон Медифокс (супер) – лосьон | головной педикулез головной педикулез головной, лобковый, платяной педикулез головной педикулез головной и лобковый педикулез головной и лобковый педикулез головной и лобковый педикулез головной педикулез головной педикулез головной и лобковый педикулез головной и лобковый педикулез головной и лобковый педикулез головной и лобковый педикулез головной и лобковый педикулез головной, лобковый, платяной педикулез |
Каждое из этих средств имеет методические рекомендации по использованию. Нужно помнить, что применение шампуней, как правило, требует повторной обработки.
Скапливаются вши в затылочной и височных областях головы (головные вши), в области лобка (лобковые вши) и в складках белья (постельные вши), их яйца (гниды) имеют серовато-белый окрас.
В санпропускнике заготовлена специальная укладка:
- машинка для стрижки волос,
- 10% уксусная кислота,
- косынки (полиэтиленовая и простая),
- мешок для одежды,
- очки, резиновые перчатки,
- маска, халат и косынка для персонала.
Техника выполнения:
1. Перед проведением санитарной обработки больного с педикулезом медсестра завязывает маску, надевает резиновые перчатки, дополнительный халат и косынку.
2. Сажает больного на кушетку, застеленную клеенкой.
3. Готовит 0,15% водно-эмульсионный раствор карбофоса (разводит 3 мл 50% раствора или 5 мл 30% р-ра в 1 литре воды). Этот раствор можно использовать в течение 8 ч.
4. Обрабатывает волосы больного 0,15% раствором карбофоса.
5. Покрывает волосы простой, а затем – полиэтиленовой косынкой и оставляет на 30 мин.
6. Промывает волосы теплой водой, споласкивает 10% уксусной кислотой и вычесывает над клеенкой густым гребешком в течение 10-15 мин.
7. Помещение обработать этим же дез.раствором с помощью гидропульта, предметы – тройным раствором, металлические изделия – этиловым спиртом.
8. Халат, косынку, маску и одежду больного складывает в клеенчатый мешок и отправляет в дез. камеру. Волосы складывает в ведро и сжигает или заливает кипятком.
10. Больного через 10 дн. дополнительно осматривают в лечебном отделении.
11. О каждом случае педикулеза отправляют в СЭС по месту жительства больного «Экстренное уведомление про инфекционное заражение (Ф 058/У).
Нужно помнить, что беременным женщинам, детям до 5-ти лет, лицам с повреждением кожи головы использование карбофоса ЗАПРЕЩЕНО.
В этих случаях используют:
- 0,25% эмульсию дикрезила,
- 0,5% раствор метилацедофоса в одинаковых количествах с 10% раствором уксусной кислоты.
Для уничтожения гнид, кроме дез. растворов, дополнительно смачивают волосы 10% подогретым уксусным раствором, покрывают косынкой на 20 мин., промывают теплой водой и вычесывают густым гребешком.
После проведения санитарной обработки и антропометрии пациентов в сопровождении медицинского персонала переводят в смотровые кабинеты специалистов с последующим определением дальнейшей тактики их диагностики и лечения.
Врачи приемного отделения многопрофильной больницы проводят обследование пациентов с целью выявления у них патологии, нуждающейся в стационарном лечении. Однако обследование не подразумевает постановку точного топического диагноза, так как это излишне перегрузит приемный покой несвойственными ему функциями. Дальнейшие диагностические мероприятия следует выполнять уже в профильном отделении.
Врачи приемного отделения вместе со средним медицинским персоналом оформляют историю болезни (карту стационарного больного). Ее титульный лист включает фамилию, имя, отчество, возраст (и дату рождения), место жительства, работы пациента, телефоны или адреса ближайших родственников, содержит отметку о наличии инвалидности, лекарственных аллергиях, группе крови, сроке от начала заболевания (при экстренной госпитализации).
Вписываются диагноз направившего учреждения, диагноз при поступлении, клинический диагноз и дата его установления. Особо титульный лист отмечается при наличии в анамнезе у пациента вирусного гепатита, вещах, взятых у него и присутствии признаков педикулеза. Больной расписывается в том, что он ознакомлен с правилами распорядка в стационаре, и обязуется их не нарушать.
При осмотре врачами-специалистами приемного отделения в историю болезни вписывается полученная ими информация, делаются отметки о назначениях дополнительных методов обследования. Всем поступающим в хирургический стационар должны выполняться: общий анализ крови, кровь на RW (МР), гепатит В и С, кал на яйца глист, флюорография. Лицам старшей возрастной группы выполняется ЭКГ. Остальные исследования проводятся из конкретных показаний. Для этого в распоряжении врача приемного отделения имеется рентгенкабинет, кабинет УЗИ, эндоскопическое отделение, экстренная лаборатория и др. врач дежурного отделения по необходимости может приглашать на консультацию врачей-специалистов из отделений стационара.
Пациенты, поступающие в плановом порядке, должны быть обследованы в направивших их на стационарное лечение поликлиниках. Они приходят в приемное отделение, уже имея на руках результаты УЗИ, R -графии и др.
Больным, находящимся в тяжелом состоянии, с нестабильными показателями гомеостаза, в приемном отделении проводится оказание первой медицинской помощи.
Студент должен знать:
1) устройство, режим работы и оснащение приёмного отделения стационара;
2) обязанности врача приёмного отделения;
3) обязанности медсестры приёмного отделения;
4) санитарную обработку больного при его госпитализации;
5) проведение антропометрии.
Студент должен уметь:
1) произвести санитарную обработку больного при поступлении;
2) провести антропометрию больного при поступлении в приемное отделение.
3) ухаживать за больными в приёмном отделении, соблюдая принципы этики и деонтологии.
Не нашли то, что искали? Воспользуйтесь поиском:
Больной поступает в больничное учреждение через приемное отделение, где осуществляется прием, регистрация, врачебный осмотр, оказания экстренной медицинской помощи, определение отделения стационара для госпитализации, гигиеническая обработка и транспортировка больных.
Больные могут поступать в плановом порядке (по направлению поликлиник) или доставляются машинами скорой помощи.
Устройство бокса исключает встречу одного больного с другим. В боксе должны быть халаты для персонала, кушетка, письменный стол, стулья, набор медикаментов для неотложной помощи, шприцы с иглами, стерилизатор, стерильные пробирки с тампонами для взятия мазков из зева на дифтерию, консервирующая смесь в пробирках для взятия испражнений на кишечную группу возбудителей.
Полный бокс или имеет следующее строение:
Бокс имеет отдельный вход и выход на улицу, через который больной поступает в бокс и покидает его после осмотра врачом и первичной санитарной обработки. Медицинский персонал входит в бокс через внутренний вход. Каждый бокс состоит из помещения для больного с сан. узлом и ванной, наружного предбоксника сообщающегося с улицей, через который поступает и выписывается больной, и внутреннего сообщающегося с больничным коридором. Через внутренний предбоксник входит и выходит медицинский персонал, подается пища, медикаменты, здесь находятся халаты для медицинского персонала и умывальник.
Полубокс. Имеет подобное строение за исключением наружного предбоксника. Больные не подлежащие изоляции в боксах направляются в отделения палатного типа. Больные с невыясненным диагнозом направляются в сортировочное (диагностическое) отделение до уточнения диагноза, а затем в профильное отделение. За тяжелобольными осуществляется круглосуточное индивидуальное наблюдение.
Устройство, функции и принципы работы приемного отделения. Медицинская документация.
Устройство приёмного отделения больницы
Работа приёмного отделения протекает в строгой последовательности:
1) регистрация больных;
2) врачебный осмотр;
3) санитарно-гигиеническая обработка.
Устройство приёмного отделения больницы зависит от профиля стационара; оно включает
в себя, как правило, следующие кабинеты:
• Санпропускник с душевой (ванной), комнатой для переодевания.
• Диагностический кабинет – для больных с неустановленным диагнозом.
• Изолятор – для больных, у которых подозревается инфекционное заболевание.
• Процедурный кабинет – для оказания экстренной помощи.
• Операционная (перевязочная) – для оказания экстренной помощи.
• Кабинет дежурного врача.
• Кабинет заведующего приёмным отделением.
• Помещение для хранения одежды поступивших больных.
В многопрофильных стационарах в приёмном отделении могут быть также и другие кабинеты, например травматологическая, реанимационная, кардиологическая (для больных с инфарктом миокарда) и др.
Основные функции приёмного отделения
• Врачебный осмотр пациентов.
• Оказание экстренной медицинской помощи.
• Определение отделения стационара для госпитализации больных.
• Санитарно-гигиеническая обработка больных.
• Оформление соответствующей медицинской документации.
Медицинская документация
• Журнал движения больных: регистрация поступления и выписки больных.
• Процедурный лист: лист врачебных назначений.
• Температурный лист: в нём отмечают основные данные, характеризующие состояние
больного – температуру тела, пульс, АД, ЧДД, диурез, массу тела (по мере необходимости), физиологические отправления.
• Журнал учёта наркотических, сильнодействующих и ядовитых средств.
• Журнал передачи ключей от сейфа.
• Требование на питание больных (порционник) должен содержать сведения о количестве больных на назначенные диеты, фамилии пациентов, при необходимости – дополнительно выдаваемые продукты или, наоборот, характер разгрузочных диет.
Устройство стационара. Основные структурные единицы больницы: приемное отделение, лечебные отделения, отделения специальных видов лечения, отделения или кабинеты диагностической службы, хозяйственной службы, организационно-методический отдел. Устройство, задачи и функции отделений и служб.
Основные структурные подразделения стационара – приёмное отделение (приёмный покой), лечебные помещения, административно-хозяйственная часть.
Обслуживание пациентов в стационаре начинается в приёмном отделении. Приёмный покой – важное лечебно-диагностическое отделение, предназначенное для регистрации, приёма, первичного осмотра, санитарно-гигиенической обработки поступивших больных и оказания квалифицированной (неотложной) медицинской помощи. Оттого, насколько профессионально, быстро и организованно действует медицинский персонал этого отделения, в определённой степени зависит успех последующего лечения больного, а при неотложных (ургентных) состояниях – и его жизнь. Каждый поступающий больной должен почувствовать в приёмном отделении заботливое и приветливое к себе отношение. Тогда он проникнется доверием к учреждению, где будет лечиться.
Внутрибольничная инфекция (ВБИ). Масштаб проблемы ВБИ, структура ВБИ. Звенья эпидпроцесса, способы передачи ВБИ. Возбудители ВБИ, источники ВБИ.
Внутрибольничная инфекция – заболевание инфекционной природы, развившееся у пациента во время его пребывания в стационаре через 48 ч после поступления или вскоре
после выписки, а также у медицинского работника, занимающегося в больнице лечением и уходом за больным.
Контингент лиц, у которых возможно развитие нозокомиальной инфекции:
1) стационарные больные (инфицирование в больнице);
2) больные, обратившиеся в лечебно-профилактические учреждения: дневной стационар,
диспансер, консультативный центр, поликлинику, а также вызывавшие скорую помощь и пр.;
3) медицинский персонал: инфицирование при оказании помощи больным в стационаре и
других лечебно-профилактических учреждениях.
Масштаб проблемы ВБИ
1) смертность от ВБИ в медицинских стационарах выходит на первое место;
2) инфекция, полученная больным в стационаре, значительно удорожает его лечение, т.к. предполагает использование дорогостоящих антибиотиков и увеличивает сроки госпитализации;
3) инфекции - основная причина болезни и смерти новорожденных, особенно недоношенных (например, у 25 % недоношенных детей в отделении интенсивной терапии развивается сепсис, делая частоту смерти в 2 раза выше и госпитализацию длиннее);
4) потеря трудоспособности в связи с ВБИ несет значительные финансовые проблемы для больного и его семьи.
(структура ВБИ)
• Гнойно-септические инфекции• Детские инфекции: корь, скарлатина, краснуха и др.• Вирусные инфекции: грипп • Кишечные инфекции: сальмонеллёз• Особо опасные инфекции: сибирская язва, чума, брюшной тиф и др.
Звенья эпидпроцесса
Эпидемический процесс может осуществляться лишь в том случае, если создадутся условия для осуществления его трех основных этапов.
Соответственно, для прекращения эпидемиологического процесса достаточно пресечь любой из этих этапов, т.е. изъять любое (хотя бы одно) из его звеньев.
А. Источник инфекции. Для изъятия этого звена проводят выявление больных и их изоляцию (в инфекционном стационаре или на дому), а также выявление и санацию носителей возбудителя инфекции.
Б. Механизм передачи. Для изъятия этого звена подвергают микробной деконтаминации факторы передачи (или пресекают контакт с ними), что приводит к перекрытию путей передачи инфекционного начала (т.е. возбудителя инфекции). В ряде случаев возбудитель инфекции может очень долго сохраняться в объектах окружающей среды, теряя непосредственную связь с источником их заражения. В этом случае эти объекты окружающей среды вполне справедливо рассматриваются и как источник инфекции.
В. Восприимчивый организм. Для изъятия этого звена проводят массовую или индивидуальную вакцинацию, в результате которой или отдельный человеческий организм или большие группы людей становятся невосприимчивыми к конкретному микробу.
Основными возбудителями ВБИ выступают следующие патогены.
• Облигатная патогенная микрофлора: микроорганизмы, вызывающие детские инфекции – корь, дифтерию, скарлатину, краснуху, эпидемический паротит и др., кишечные инфекции – сальмонеллёз и др., гепатиты В, С и пр.;• Условно-патогенная микрофлора: золотистый стафилококк, стрептококки, синегнойная
палочка, кишечная палочка и пр.• Цитомегаловирусы, простейшие.
Источниками ВБИявляются медицинский персонал и сами пациенты, причём источником микроорганизмов могут быть руки, кишечник, мочеполовая система,
носоглотка, волосы и кожные покровы, полость рта и пр. Дополнительно микроорганизмы могут поступать из окружающей среды: с инструментарием – особенно опасны в этом отношении изделия из резины, например катетеры, дренажные трубки; через оборудование, например ингаляторы, ионизаторы, а также лекарственные средства, продукты питания, пыль, воду и пр.
Инфекция передаётся при реализации воздушно-капельного (аэрозольного), контактно-
бытового и артифициального механизмов передачи.
Обработка при педикулезе является обязательной процедурой, которая проводится сразу после обнаружения паразитов на голове, теле человека. Осмотр осуществляется в обязательном порядке при помещении больного в стационар. Медицинский работник тщательно проверяет волосы, если обнаружены вши – тело, личные вещи.
Действия медсестры
В приемном отделении заполняются специальные бумаги, проводится осмотр головы, тела, личных вещей больного. При обнаружении живых вшей и гнид, гнид медицинская сестра проводит тщательный осмотр, определяет степень зараженности.
При выявлении педикулеза необходимо заполнить таблицу специального журнала. Тактика медсестры направлена на уничтожение паразитов, оповещение родственников, получение согласия пациента на дезинсекционные мероприятия. Если это ребенок дошкольного, школьного возраста ставят в известность руководителей учебного заведения.
В классе, группе, где обучается зараженный ребенок, медсестра проводит внеплановый осмотр, чтобы выявить масштабность проблемы. Проводит профилактические мероприятия. О результатах осмотра оповещает лечебное учреждение либо СЭС.
После выявления педикулеза, заполнения всех нужных документов, получения согласия больного, его переводят в отдельное помещение, где будет проводиться санитарная обработка.
Противопоказано проводить процедуру:
- детям до 3 лет;
- беременным, кормящим;
- пациентам в тяжелом состоянии;
- при наличии язв, ран на голове.
В остальных случаях медицинская сестра обязана провести дезинсекцию перед приемом пациента на стационарное лечение.
Процедура дезинсекции
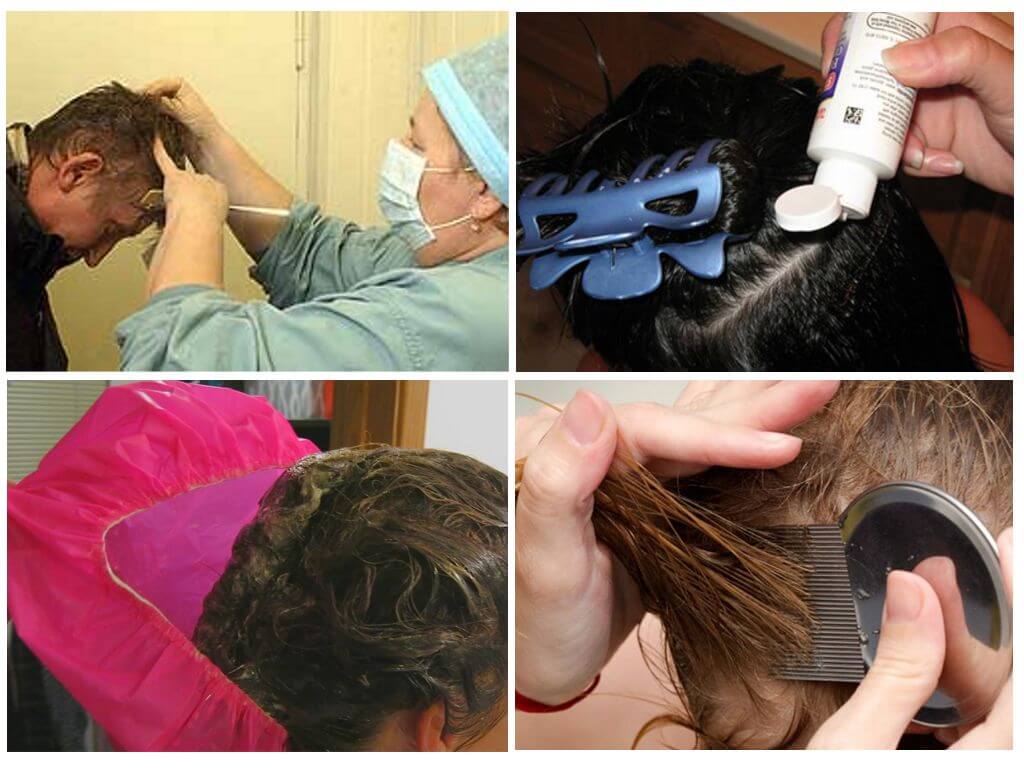
Обработка волос при педикулезе
- кушетку, стул, где будет проходить обработка волос при педикулезе, застилают клеенкой;
- на пациента надевают халат либо набрасывают простынку, по линии роста волос повязывают жгут из косынки;
- медработник надевает халат, резиновые перчатки, чтобы не заболеть;
- подготавливает все необходимое – шампунь, средство от педикулеза, гребень, уксус, тазик.
Алгоритм обработки при педикулезе предусматривает удаление головных вшей, вычесывание гнид. Дополнительно осуществляется дезинсекция личных вещей. Помещение должно хорошо проветриваться. Действовать необходимо следующим образом:
- Готовят раствор в необходимом количестве согласно инструкции.
- Волосы разделяют на пряди, обрабатывают каждую по отдельности. Стараются не попадать на кожу головы.
- Длинные волосы заворачивают в пучок.
- Надевают полиэтиленовый пакет на волосы, либо специальную шапочку.
- Выдерживают время обязательно согласно инструкции.
- Смывают состав.
- Готовят раствор с добавлением уксуса, ополаскивают волосы, надевают снова полиэтиленовую шапочку, оставляют на 15 минут.
- Снова помыть голову, слегка просушить полотенцем.
Дальнейшая схема обработки больного предусматривает проведение процедуры вычесывания. Подготовка заключается в выборе подходящего места, наличии гребня, медицинского спирта.
- Усаживают пациента в хорошо освещенном месте.
- Раскладывают белые листы бумаги.
- Удаляют мертвых вшей, гнид специальным гребнем с частыми, длинными зубчиками. Периодически очищают ватным диском, смоченным в спиртовом растворе.
От тщательности вычесывания гнид напрямую зависит конечный результат. После окончания процедуры еще раз проводят осмотр. Рекомендуется обработать волосы от вшей повторно через 14 дней. Это делается либо в больничном учреждении, если пациент пребывает на стационарном лечении долго, либо уже дома. Заполнять результат повторной обработки тоже надо.
Действия с вещами

Обработка вещей от паразитов
Гребень тщательно смазывают спиртом. Резиновые перчатки сжигают. Проводят дезинсекцию помещения. В журнале осмотра медсестра делает запись об осуществлении процедуры. Назначает повторный осмотр пациента через 7 дней.
При выявлении платяных вшей проводят гигиенические процедуры, вещи отправляют на санобработку либо в стирку. Если же обнаружены лобковые вши, кроме обработки может потребоваться консультация венеролога.
Эффективные препараты
Выявление педикулеза – обязательная процедура перед помещением пациента в палату. Если обнаруживается вшивость, медсестра обязана провести обработку. Препараты от вшей предоставляет медицинское учреждение либо покупает больной за свой счет.
Медсестра может предложить пациенту несколько вариантов средств. Выбор зависит от финансовых возможностей, личных предпочтений, а также от наличия либо отсутствия индивидуальной непереносимости к компонентам.
Перед началом обработки волос медсестра обязана провести тест на чувствительность. Если на коже появляется покраснение, жжение, зуд, сыпь, использовать препарат запрещается.
Для лечения педикулеза пациентам назначают Ниттифор, Паранит, Медифокс, Нюда, Пара Плюс, Никс. Или проводят обработку эмульсией Бензилбензоата, дикрезила.
Читайте также:


