К какой группе заболеваний относится чесотка
Чесотку можно вылечить всегда, но вот поставить диагноз иногда бывает непросто

Чем хороша чесотка? Если верить анекдоту, то тем, что, в отличие от геморроя, можно почесать там, где чешется… Ну а дерматологи любят чесотку просто потому, что пациента с этим диагнозом можно вылечить окончательно, полностью избавив его от непрошеных жильцов.
Представления о чесотке как о болезни маргиналов в корне неверны. Чесоточным клещам все равно, кожа какого человека послужила им пристанищем. Бомжи и миллионеры, врачи и учителя, полицейские и их подопечные могут заразиться этим заболеванием.

Чесотка — это болезнь, которая вызывается паразитом Sarcoptes scabiei. В переводе с медицинского — чесоточный клещ. Попадая на кожу, самка прогрызает в эпидермисе чесоточные ходы, в которых откладывает яйца. Из яиц появляются нимфы, которые дозреваю до взрослой стадии (имаго).
Передается чесотка от человека к человеку как при непосредственном контакте, так и опосредованно, через вещи.
Клещи прекрасно чувствуют себя во внешней среде. Например, самки способны (при достаточной влажности) находиться в жизнеспособном состоянии до 6 суток. А значит, заболевание может передаваться не только при контакте кожи с кожей, но и при контакте кожи с зараженными вещами.

Некоторые коллеги, впрочем, отвергают бытовой путь и переводят чесотку чуть ли не в разряд инфекций, передающихся преимущественно половым путем. Однако многочисленные примеры заболевших детей, очень пожилых людей, а также медработников ухаживающих за пациентами с чесоткой, противоречат данной версии.
Читайте также:
НЕ стыдные болезни
Заражение может произойти не только собственно взрослой особью (имаго), а и нимфами и яйцами, что меняет сроки инкубационного периода (от попадания на кожу до развития клинических проявлений).
Чаще всего заболевание сопровождается зудом, который усиливается ночью, что обусловлено циклом жизнедеятельности паразита и никак не связано с другими факторами (спокойным положением тела во время сна, комфортной температурой), было замечено, например, что зуд при чесотке усиливается во время работы в ночную смену.
Высыпания при чесотке делятся на два вида:
- Собственно чесоточные ходы (их мало).
- Полиморфные (т. е. разного вида и формы) высыпания, связанные с аллергией на самого чесоточного клеща и продукты его жизнедеятельности (их много).
Чесоточные ходы (наличие их — основной признак заболевания) выглядят как несколько возвышающиеся над уровнем кожи линии беловатого или сероватого цвета, длиной от 2 до 5 мм. Даже на самом обсыпанном больном их может быть немного, до десятка. Именно поэтому доктору при осмотре часто нужна лупа. Все остальные высыпания не имеют характерного вида.

У взрослых поражаются тыл кистей и межпальцевые промежутки, боковые поверхности живота (у носящих ремень — иногда по ходу ремня, что нередко приводит к путанице с другими кожными заболеваниями), область крестца, соски, половые органы. Очень характерным проявлением чесотки является симптом Горчакова – Арди, когда над разгибательной поверхностью локтевого сустава формируются корочки.
У маленьких детей могут поражаться ладони и лицо, чего практически не бывает у детей старшего возраста и взрослых. У грудных младенцев иногда страдает носогубная область. Если у взрослых высыпания преимущественно поражают руки, то у детей в процесс могут вовлекаться ноги, а у самых маленьких — и стопы.
Присоединение вторичной инфекции называют импетигинизацией (когда на фоне чесотки развиваются гнойники), бурную воспалительную реакцию — экзематизацией.
Иногда на коже у людей, длительно болеющих чесоткой, появляются плотные красные или синюшные узелки. Это доброкачественное разрастание лимфоидной ткани — парачесоточная лимфоплазия. С одной стороны, наличие таких образований помогает развеять последние сомнения в диагнозе. С другой стороны, ничего хорошего в этом нет, поскольку даже у полностью и хорошо пролеченных пациентов парачесоточные лимфоплазии могут долго не разрешаться (до 6 месяцев).
Зуд бывает не всегда. Если человек вынужден принимать нейротропные препараты, противосудорожные средства при различных нейропатиях, а также у нарко- или алкозависимых чесотка может протекать без зуда.
У людей, часто и тщательно моющихся (2–4 раза в день), чесотка может протекать вообще практически без значительных выспаний. Однако даже самое добросовестное соблюдение гигиены не дает никаких гарантий незаражения. Чесотка не знает сословных предрассудков — олигархи и бомжи заражаются ею одинаково.
Бывает и чесотка без ходов — очень редкая форма заболевания, достаточно трудная для диагностики. Практически этот диагноз может поставить только очень опытный врач-дерматолог.
Товары по теме: Спрегаль , А-Пар , бензилбензоат , ЗЗ%-ная серная мазь
ЧЕСОТКА (scabies) — заразное паразитарное заболевание кожи, вызываемое антропофильным чесоточным клещом.
Содержание
Этиология
Извлеченные из кожи человека клещи при благоприятных условиях, например при t° 15°, живут от 5 до 15 суток; при температуре ниже 0° они гибнут в течение нескольких минут. Проглаживание белья горячим утюгом, кипячение приводят к быстрой гибели клещей, личинок и яиц. Выраженным акарицидным действием обладают карболовая кислота, криолин, ксилол, сернистый ангидрид, некоторые эфирные масла и др.
Эпидемиология
Заражение происходит при прямом контакте с больным чесоткой или через принадлежащие ему предметы и вещи, особенно одежду и постельные принадлежности. При несоблюдении надлежащих мер санитарии и гигиены возможно заражение в банях, вагонах, каютах и др. Дети могут заражаться чесоткой через игрушки, спортивный инвентарь, письменные принадлежности.
Наибольшее распространение чесотка приобретает в осенне-зимнее время, особенно при скученности, миграции населения, нарушении норм общественной и личной гигиены (нерегулярное мытье и редкая смена белья и др.), стихийных бедствиях, войнах и др.
В СССР в настоящее время благодаря постоянному росту благосостояния трудящихся, улучшению жилищно-бытовых условий, а также мерам профилактики вспышки чесотки полностью прекратились. Наблюдаются лишь спорадические случаи заболевания.
Патогистология
В роговом слое эпидермиса в чесоточных ходах обнаруживаются клещи, их яйца, экскременты; на участках с тонкой кожей (например, на половом члене) клещи могут проникать в глубь эпидермиса, достигать клеток мальпигиевого (шиповатого и базального) слоя и вызывать воспалительную реакцию.
Клиническая картина
Инкубационный период при чесотке составляет 1 — 6 недель, чаще 7 —14 дней, однако может быть и короче (например, при реинфекции).
После внедрения возбудителя в роговой слой эпидермиса возникает зуд, постепенно усиливающийся, особенно в ночное время в связи с наибольшей активностью клеща в этот период суток. Характерными клиническими признаками являются чесоточные ходы — тонкие извитые, сероватые или беловатой окраски полоски с отдельными черноватыми точками, представляющими мельчайшие отложения грязи, яиц, экскрементов клеща. Один конец чесоточного хода открыт (начало), другой — закрыт (слепой). В слепом конце хода часто выявляется прозрачный или помутневший пузырек, в котором можно обнаружить самку клеща. Чесоточные ходы хорошо выражены на участках кожи с нежным роговым слоем (межпальцевые складки и боковые поверхности пальцев рук, сгибательные поверхности лучезапястных суставов, передние подмышечные складки, половой член, у женщин — соски молочных желез).
При типичной форме чесотки наряду с чесоточными ходами имеются папуловезикулезная сыпь, расчесы и кровянистые корочки. Высыпания локализуются преимущественно на коже сгибательных поверхностей верхних конечностей (в основном в области лучезапястных суставов и локтевых сгибов), переднебоковой поверхности живота, бедер, поясницы, ягодиц. Папулы и везикулы величиной 1—3 мм в диаметре, воспалительные явления вокруг них отсутствуют. У взрослых больных в отличие от детей обычно на коже лица, волосистой части головы, подмышечных ямок и подошв сыпь отсутствует. Папулы на половом члене при чесотке могут напоминать сифилитические.
Типичная клин, картина в настоящее время встречается не более чем у 30% больных чесоткой. В большинстве случаев, особенно у лиц пожилого и старческого возраста, наблюдаются стертые или малосимптомные формы поражения. При частом мытье кожи, особенно при пользовании мылом, содержащим антипаразитарные или антимикробные вещества, зуд незначительный или полностью отсутствует. На коже туловища и конечностей нередко вне участков типичной локализации имеются немногочисленные чесоточные ходы, выраженные нечетко, и лишь примерно у 25% больных отмечаются единичные папуловезикулезные элементы, кровянистые корочки и расчесы. При стертой атипичной форме чесотки чесоточные ходы нередко могут отсутствовать; в основном наблюдаются единичные папулы, у детей — единичные пузырьки.
Часто чесотка осложняется пиодермией (см.). При этом единичные или множественные фолликулиты локализуются преимущественно на коже боковых поверхностей пальцев, межпальцевых складок, ладоней и тыльных поверхностей кистей. Иногда возникают фурункулы (см. Фурункул), эктимы (см. Эктима) и абсцессы (см. Абсцесс), сопровождающиеся лимфаденитом (см.) и лимфангиитом (см.). Тяжело протекающие формы пиодермии у больных чесоткой сопровождаются умеренным лейкоцитозом, эозинофилией, ускоренной РОЭ и умеренной альбуминурией.
У 6—7% больных после длительной противочесоточной терапии наблюдаются постскабиозные узелки в виде папул синюшно-розоватого цвета диаметром до 5 мм, локализующиеся в основном на закрытых участках кожи (подмышечные ямки, живот, ягодицы) и сопровождающиеся сильным зудом. У нечистоплотных, длительно не лечившихся больных чесоткой высыпания могут экзематизироваться.
У детей, особенно грудных, может поражаться любой участок кожи, в том числе лица, ладоней, подошв, волосистой части головы. Наряду с папуловезикулами и чесоточными ходами имеется везикулоуртикарная сыпь, развивается мокнутие, возникают паронихии (см.) и онихии (см. Ногти). У детей в первые 6 месяцев жизни клиническая картина чесотки часто напоминает крапивницу (см.) и характеризуется большим количеством расчесанных; и покрытых в центре кровянистой корочкой волдырей, локализующихся на коже лица, спины, ягодиц. Позже превалирует мелкая везикулезная сыпь, иногда пузыри (пемфилоидная форма чесотки). В отдельных случаях чесотка у детей напоминает острую экзему (см.). Чесотка у них обычно сопровождается интенсивным зудом не только в местах локализации клещей, но и на отдаленных участках кожи. В связи с этим нередко отмечаются нарушение сна, невротические расстройства, чаще наблюдаются осложнения в виде аллергического дерматита, пиодермии типа импетиго (см.). Могут возникать, лимфадениты и лимфангииты, наблюдаются лейкоцитоз и лимфоцитоз, эозинофилия, ускорение РОЭ, альбуминурия. У грудных детей может развиться сепсис. В настоящее время участились случаи чесотки у детей с атипичными, стертыми формами (без чесоточных ходов, сыпи и зуда).
Редкой разновидностью является норвежская чесотка, впервые описанная в 1847 году Беком и Даниэльссе ном (С. W. Boeck, D. С. Danieissen) у больных лепрой в Норвегии. В последующем эту форму чесотки наблюдали при болезни Дауна, у больных, длительно лечившихся кортикостероидными и цитостатическими препаратами. Норвежская чесотка характеризуется более тяжелым течением и своеобразной клинической картиной. Вся кожа, включая волосистую часть головы, покрыта наподобие панциря массивными чешуйками и корками желто-грязного или буроватого цвета, толщиной от нескольких миллиметров до 2—3 см. Между слоями корок и под ними имеются большие скопления клещей, находящихся в различных стадиях развития. Чесоточные ходы образуют как бы несколько этажей (6—8). При отторжении с трудом снимающихся корок обнажается влажная гиперемированная поверхность с массой клещей, имеющих вид двигающихся беловатых точек. Несмотря на выраженность и распространенный характер заболевания, зуд больных не беспокоит. Норвежская чесотка обычно имеет хроническое течение и без лечения длится годами, часто осложняется пиодермией.
Диагноз
Диагноз устанавливают на основании клинической картины, подтвержденной эпидемиологическими и лабораторными данными. В сомнительных случаях копьевидной иглой вскрывают под контролем лупы слепой конец чесоточного хода на месте пузырька, материал переносят на предметное стекло в каплю 30% едкой щелочи и исследуют под микроскопом. Вначале извлеченный клещ неподвижен, затем движения его усиливаются, особенно при легком подогревании. Другой способ исследования заключается в том, что бритвой срезают покрышку пузырька чесоточного хода и содержимое его после обработки едкой щелочью исследуют под микроскопом, при этом обычно обнаруживаются клещи, яйца и экскременты. Можно также ложечкой Фолькманна, бритвой или скальпелем произвести соскоб с предполагаемого очага поражения, не затрагивая сосочковый слой дермы. Содержимое переносят на предметное стекло в каплю глицерина или 20% щелочи и через 10 минут исследуют под микроскопом. Используется также метод щелочного препарирования кожи, который заключается в нанесении 10% раствора щелочи на очаги поражения. Через две минуты скальпелем соскабливают мацериро-ванный эпидермис, полученный соскоб переносят на предметное стекло и исследуют под микроскопом.
Дифференциальную диагностику проводят с дисгидрозом (см.), иногда с диффузным нейродермитом (см.), детской почесухой (см.). Диагноз затруднен при чесотке, осложненной пиодермией (см.). Если не удается поставить диагноз, а лечение пиодермии не дает положительного эффекта, проводят также противочесоточное лечение. Г. И. Мещерский большое значение придавал симптому, или признаку, Арди, облегчающему диагностику чесотки, осложненной пиодермией. Этот признак характеризуется наличием в области локтевых суставов (одного или обоих) импетигинозных или экзематозных элементов сыпи, находящихся большей частью в стадии образования корок. Высыпания эти развиваются на местах чесоточных ходов. По данным И. А. Горчакова, признак Арди у больных чесоткой наблюдается в 3 раза чаще, чем чесоточные ходы. И. А. Горчаков подчеркнул диагностическую ценность наличия точечных кровянистых корочек в начале заболевания чесоткой. При экзематизированной чесотке установлению правильного диагноза помогает локализация поражения, отсутствие эффекта при противоэкзематозной терапии, нестерпимый зуд по ночам.
При диагностике важное значение имеют также систематические осмотры всех членов семьи заболевшего и ухаживающего за больным персонала.
Лечение
Лечение лучше проводить в специально оборудованных помещениях (скабиозориях) противоскабиоцидными средствами, обладающими способностью разрушать чесоточные ходы и убивать клещей и личинки. При неосложненной чесотке используют мазь Вилькинсона, которую втирают в кожу, за исключением волосистой части головы и лица, один раз в сутки в течение 5—6 дней. С целью предупреждения дерматита рекомендуется припудривание кожи смесью талька и крахмала в равных частях. Эта мазь противопоказана в раннем детском возрасте, при заболевании почек и экземе.
В настоящее время наиболее распространен метод лечения бензил-бензоатом и ускоренный метод лечения чесотки по Демьяновичу. Бензил-бензоат применяют в виде свежеприготовленной 20% водной эмульсии (20 мл бензил-бензоата смешать с 78 мл воды и 2 г зеленого мыла), которую втирают в кожу. Детям до 3 лет назначают 10% суспензию бензил-бензоата. Через 3 дня после окончания лечения больной принимает душ, меняет нательное и постельное белье. Использованное белье подвергают дезинфекции (кипячение, стирка и др.). По методу Демьяновича в течение 10—15 минут втирают в кожу всего тела 60% раствор тиосульфата натрия (раствор №1), после высыхания раствора процедуру повторяют. Затем 3—4 раза по 5 минут втирают в те же участки кожи 6% водный раствор соляной кислоты (раствор № 2), так же соблюдая интервалы для обсыхания (в результате химической реакции между тиосульфатом натрия и раствором соляной кислоты образуется сернистый газ и свободная сера, обладающие способностью убивать клещей). Затем больной одевает чистое белье и через 3 дня моется. При лечении детей применяют 30—40% раствор тиосульфата натрия и 2—3% раствор соляной кислоты, при этом растворы не втирают, а лишь смачивают ими кожу, процедуру повторяют 2—3 раза с 2—3-дневными перерывами.
Для лечения чесотки используют 33% серную мазь (детям назначают 10— 15% мазь), которую втирают 2 раза в день, а также мыло К и серное мыло (по К. А. Дьякову), их втирают 2 раза в день по 15 минут в течение 4—5 дней. Одеваются только после высыхания мыла, а на 6-й день моются. Применяют другие средства, содержащие серу, например полисульфидную пасту, 50% водный раствор полисульфида кальция, жидкость Флеминкса. По окончании лечения любым методом за больным устанавливают контрольное наблюдение (больные должны являться на осмотр к врачу через каждые 7 —10 дней в течение месяца).
Профилактика
Профилактика заключается в ранней диагностике, своевременном и рациональном лечении, выявлении источников возбудителя и контактов с заболевшими, уничтожении паразитов на вещах и предметах, бывших в пользовании больного. При выявлении чесотки в семье, коллективах (детские сады, интернаты, общежития и др.) тщательному обследованию подлежат все лица, контактировавшие с больным, включая обслуживающий персонал.
Заболевших изолируют и назначают им лечение. В очагах поражения силами районной СЭС или санитарно-эпидемиологических отделов районных больниц проводится текущая и заключительная дезинфекция (см.) и в течение 1,5 месяцев осуществляется комплекс контрольных и противоэпидемических мероприятий. Помимо мер личной гигиены, большое значение в профилактике чесотки имеет соблюдение гигиенических норм в различных учреждениях бытового и коммунального обслуживания населения (парикмахерские, бани и др.), а также широкая пропаганда мероприятий личной и общественной гигиены.
Другие формы чесотки
Выделяют также зерновую чесотку. Возбудителем ее является пузатый клещ. Заболевание характеризуется появлением на коже туловища и шеи высыпаний в виде крупных волдырей с пузырьками и пустулами на их поверхности, сильным зудом (см. Акариаз).
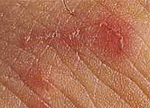
Чесотка – это распространенное паразитарное заболевание кожи, вызывается чесоточным клещом Sarcoptes scabiei. и является высоко контагиозным. Проявляется кожными высыпаниями на животе и бедрах, между которыми видны чесоточных ходы, сильным зудом и расчесами кожи. Для подтверждения клинического диагноза проводится витропрессия, дерматоскопия, исследование соскоба. Лечение чесотки требует обработки бензилбензоатом не только пораженных участков, но и всего кожного покрова. Оно сопровождается регулярной сменой нательного и постельного белья.
МКБ-10




Общие сведения
Чесотка (скабиес) – заразное паразитарное заболевание, возбудителем которого служит чесоточный клещ. Заболеваемость достаточно высока. Несмотря на то, что чесотка считается болезнью асоциальных личностей, поражаются люди всех социальных слоев. В последнее десятилетие в России официально зарегистрированный уровень заболеваемости колеблется от 18 до 45 случаев на 100 тыс. населения, однако фактически он может быть намного выше. У детей и у людей молодого возраста чесотку регистрируют чаще из-за их мобильности и более активного образа жизни.
Причины чесотки
Чесотка – это антропофильное паразитарное заболевание, так как чесоточный клещ паразитирует только на человеке. Источником заражения является больной человек, чесотка передается непосредственно при контакте или же через инфицированные предметы обихода. Взрослый чесоточный клещ имеет размеры около 100 мкм и мощный челюстной аппарат для проделывания туннелей в эпидермисе, туннели проделывают самки, самцы в основном не передвигаются, их основная функция – оплодотворение. В популяции соотношение самок и самцов составляет 2:1. Оплодотворение самки происходит под кожей, после чего вылупляющиеся личинки выходят на поверхность для дальнейшего внедрения в слои эпидермиса. Спаривание клещей чесотки происходит тоже на поверхности.
Таким образом, клещ выходит на поверхность два раза за свой жизненный цикл. Для того чтобы внедриться под кожу чесоточному клещу достаточно 15-20 минут, этим и объясняется контагиозность чесотки. Первую половину дня самка откладывает яйца, а в ночное время прогрызает ходы, жизненный цикл возбудителя чесотки составляет от двух недель до двух месяцев, после чего клещ погибает и разлагается в прогрызенных ходах. Клещ чесотки не стоек и при температуре +55 градусов погибает через 10 минут, а при температуре +80 погибает мгновенно. Вне человека клещ так же довольно быстро погибает.
Заражение чесоткой возможно в общественных местах через дверные ручки, перила лестниц, телефонные трубки. В итоге создается эпидемический очаг и больной чесоткой заражает свое окружение бытового и профессионального характера. Заражение чесоткой может происходить при половых контактах, чаще происходит заражение мужчины от инфицированной женщины. Чесоточный клещ кратковременно может находиться на животных, поэтому заражение чесоткой от животных не исключено, хотя встречается крайне редко.
Возбудитель чесотки наиболее активен с сентября по декабрь, именно в это время диагностируют наибольшее количество вспышек чесотки. Активность в ночное время обуславливает высокий риск заражения внутри семьи, когда используется одна постель. Первично поражаются межпальцевые складки, зоны запястий и уже при развитии чесотки поражаются остальные участки тела, кроме волосистой части головы и области подмышек.
Симптомы чесотки
Инкубационный период чесотки от трех дней до двух недель, но при внимательном осмотре можно заметить места входа чесоточного клеща уже в первые дни после инфицирования. После того, как самки начинают активно откладывать яйца, клинические проявления чесотки нарастают. Отмечается нестерпимый зуд, усиливающийся в вечернее и ночное время. На коже видны чесоточные ходы в виде линейных воспаленных участков, воспалительная реакция при чесотке объясняется еще и присутствием в слюне паразита химически активных веществ, поэтому в зоне поражения может наблюдаться аллергическая инфильтрация. Из-за сильного зуда, кожа мацерируется, на теле наблюдаются расчесы, иногда покрытые кровянистыми корочками. Клинические проявления чесотки зависят от активности жизнедеятельности клеща, от того, насколько соблюдается личная гигиена и от степени аллергизации организма к возбудителю.

При типичной форме чесотки высыпания локализуются на животе в околопупочной зоне, на передневнутренней поверхности бедер, на ягодицах, молочных железах, боковых поверхностях пальцев кистей и стоп, на межпальцевых кожных складках, у мужчин чесотка может локализоваться на коже мошонки и полового члена. Чесоточные ходы выглядят как белесая или сероватая прямая или изогнутая линия от 5 до 7 мм, слегка возвышающаяся над кожей. На лице, на коже ладоней и стоп могут появляться лишь единичные высыпания. Чесоточный ход хорошо виден под лупой, окончания хода при чесотке заканчиваются небольшой папулой или везикулой. Папуловезикулярные элементы частично покрыты точечными кровянистыми корочками и достигают в размерах до 0,5мм.
Помимо чесоточных ходов, которые имеют парные папуловезикулы, на коже больного чесоткой имеются точечные и линейные расчесы из-за сильного зуда. В зависимости от степени тяжести чесотки могут быть очаги пиококковой инфекции, которые чаще обнаруживаются в разгибательных зонах. На локтях имеются гнойные или кровянисто-гнойные корочки – симптом Арди.

Чесотка чистоплотных – это стертая форма заболевания, которая встречается у людей, имеющих нормальную иммунореактивность, вследствие чего не наблюдается аллергической реакции на присутствие клещей. Повышенное внимание личной гигиене, когда люди несколько раз в день принимают душ и меняют нательное и постельное белье так же способствуют стертости клинических проявлений при чесотке. Характеризуется единичными высыпаниями на груди и вокруг пупка, которые практически не мацерируются и не причиняют дискомфорта, лишь в ночное время отмечается зуд. Возможно появление геморрагических корочек.
Узловая чесотка возникает в результате гиперергической реакции замедленного типа, которая развивается как ответ на продукты жизнедеятельности клеща. Узловая форма чесотки обычно является следствием нелеченой или неправильно леченой чесотки. Длительное течение болезни, реинвазии чесоточным клещом способствуют появлению зудящих красновато-коричневых узелков. Сыпь носит лентикулярный характер, узелки возникают под чесоточными ходами и расположены в типичных для высыпаний местах. Эта форма чесотки резистентна к различной противоскабиозной терапии, так как из-за плотных корочек лекарственные вещества практически не действуют на клеща.

Корковая (норвежская) форма чесотки диагностируется в редких случаях у пациентов, которые имеют резко ослабленную иммунореактивность. Корковая чесотка является самой высокозаразной формой, так как в корках отмечается самая высокая концентрация клещей. Иммунодефицитные состояния, общие заболевания, при которых отмечается снижение иммунитета и истощение, длительная терапия кортикостероидами, цитостатиками и алкоголизм способствуют развитию корковой чесотки.
Клинически корковая чесотка характеризуется наличием серовато-грязных корок, имеющих тенденцию к наслоению друг на друга. Корки обычно разного размера и толщины, плотно спаяны между собой и подлежащими тканями, очень болезненны при удалении. После удаления корок обнажаются эрозии желтого цвета.
Поражаются разгибательные поверхности, тыльная часть кистей, локти, колени, межпальцевые промежутки, ягодицы, живот, ушные раковины, реже лицо и волосистая часть головы. На ладонях и подошвах развивается толстый гиперкератоз, который ограничивает свободу движений. Если поражаются ногтевые пластины, то они деформируются, крошатся, становятся утолщенными и изменяют цвет.
Осложнения
При неадекватном лечении или его отсутствии чесотка осложняется пиодермиями, микробной экземой и дерматитами различной природы.
Диагностика
Диагноз ставится дерматологом, терапевтом или инфекционистом на основании клинических данных и жалоб пациента. Наличие зуда, который усиливается в вечерне-ночное время и наличие характерных линейных расчесов, небольших папул и положительный симптом Арди позволяют заподозрить наличие чесотки. При осмотре контактных лиц выясняется, что большая часть имеет те же клинические проявления, имеются сведения о пребывании в эпидочаге чесотки.
Исследование соскоба на чесотку подтверждает наличие этого заболевания, но следует иметь в виду, что многие пациенты перед визитом к врачу тщательно моются, и потому клещи могут не обнаруживаться. К тому же, при образовании корок или в период низкой активности клещей, их концентрация снижается, поэтому при отсутствии клещей при микроскопии, но при наличии характерной клинической картины, начинают терапию чесотки.
Для того, чтобы повысить двигательную активность клещей, перед взятием материала кожу нагревают теплым стеклом или капают немного масла. Нанесение туши и анилиновых красителей помогает окрасить чесоточные ходы. В отдельных случаях, когда не удается обнаружить возбудителей чесотки, положительная динамика при назначении противоскабиозных препаратов является лечебно-диагностической процедурой. Такая диагностика называется ex juvantibus.
Лечение чесотки
При терапии чесотки вне зависимости от схемы, необходимо обрабатывать всю кожу, а не только пораженные участки, за исключением волосистой части головы (кроме случаев, когда чесотка локализуется и на коже головы). Мытье тела и смена нательного и постельного белья совершать только до и после лечения чесотки, во время терапии мытье тела запрещено.
Бензилбензоат, выпускаемый в виде эмульсий, является самым распространенным антискабиозным препаратом, так как он обладает малой токсичностью и высокой эффективностью. Перед применением необходимо вымыть все тело, потом обработать верхние конечности, нижние конечности и туловище за исключением волосистой части головы. Время втирания должно составлять не менее двух минут на каждую область. Производится смена нательного и постельного белья с двойным проглаживанием после стирки. Через два дня по той же схеме проводится повторный курс. Этим достигается воздействие на особи, которые находились в фазе личинок. При полном купировании эпидемического очага и отсутствии реинфицирования двойного курса Бензилбензоатом достаточно чтобы вылечить чесотку. После окончания лечения мебель, одежду необходимо обработать раствором антисептика или же УФ-облучением.
Аэрозольные препараты для лечения чесотки более просты в применении и их объема достаточно, чтобы обработать больного и контактных лиц, Существуют аэрозольные препараты, которыми можно лечить и детей. Их распыляют на 20-30 см от кожи, не оставляя свободных участков, через 12 часов проводят санобработку тела и эпидочага. Одного применения достаточно, но при осложненных формах чесотки процедуру рекомендовано повторить.
Линдан – препарат в виде крема, не имеющий цвета и запаха, при лечении чесотки его втирают ежедневно или два раза в день в кожу. Перед терапией и перед каждой обработкой линданом необходимо принимать душ. Такой метод лечения подходит тем, кто привык ежедневно принимать душ или ванну. Так же линдан выпускают в виде порошка для втирания в кожу и в виде шампуней. Однако детям и женщинам во время беременности и лактации лучше использовать специальный гель.
Лечение корковой формы чесотки имеет несколько особенностей. Перед антискабиозной терапией необходимо размягчение корок и их удаление. Обычно применяют мыльно-содовые ванны и кератолитические мази. После полного отторжения корок лечение проводят по обычной схеме, курсы повторяют до полного излечения. Кроме этого проводят коррекцию основного заболевания, которое стало причиной ослабления реактивности организма.
Профилактика
Профилактика чесотки заключается в своевременной ликвидации эпидочагов, назначении превентивной терапии. Регулярный осмотр детей в дошкольных и учебных учреждениях и соблюдение личной гигиены существенно снижают, но не исключают инфицирование чесоткой.
Читайте также:



