Чесотка светится под лампой вуда
Диагностический осмотр – первое, с чем сталкивается пациент при любом патологическом состоянии. От диагностики зависит постановка правильного диагноза, выбор метода лечения, его эффективность. Важную роль она играет и в дерматологии.
Лампа Вуда – что это такое
Современный аппарат претерпел значительные изменения по сравнению с первыми образцами. Он изготавливается по тому же принципу, что и люминесцентный светильник, но для лампы черного света используют стекло с добавлением оксидов никеля, кобальта (увиолевое стекло). Стекло Вуда очень темное и обычный свет почти не пропускает. Для получения пика излучения диапазоном до 371 или 353 нм используют люминофор (обогащенный европием стронций, бор или силикат бария, легированный свинцом).

Диагностика лампой Вуда
Принцип применения аппарата для диагностики заключается в том, что ультрафиолетовые волны при попадании на пораженные участки кожи, содержащие молекулы грибков, токсические микроэлементы, вызывают интенсивную подсветку разных цветов. Само свечение лампы невооруженным глазом не видно, она светит темно-фиолетовым цветом. Осмотр занимает мало времени, люминесцентный светильник помогает определить пораженные участки.
Диагностика лампой Вуда проводиться следующим образом:
- кожа заранее проходит тщательную очистку от остатков косметических средств, мазей и т.д.;
- непосредственно перед процедурой кожу нельзя мыть или протирать;
- глаза пациента закрывают тканевой повязкой / специальными очками;
- аппарат располагают на расстоянии 20 см от поверхности;
- люминесцентная диагностика проводится менее минуты в полной темноте.
Лампа черного света помогает определять поражение кожи не только на ее гладких участках, но и под волосяным покровом, ногтями, на слизистых оболочках. Дерматология и косметология применяют лампу для выявления и определения таких заболеваний, как грибковые поражения, фавус, волчанка, дерматоз, кандидоз, некоторые онкологические новообразования и другие. Единственным противопоказанием для проведения диагностики производитель в инструкции указывает наличие на коже свежих ран, открытых повреждений.
Лампа Вуда в дерматологии – цвета свечения
Неоценимую помощь при диагностике оказывает лампа Вуда в дерматологии. Она окрашивает кожу в разные цвета. Люминесцентная черная лампа способна излучать ультрафиолетовые лучи узкой направленности. Специальная таблица цветов позволяет дерматологу определить инфекцию того или иного пораженного участка кожного покрова, она представляет собой перечень болезней и перечень цветов при свечении. Вот некоторые из заболеваний и цвета свечения:
- микроспория – желто-зеленый или изумрудный цвет;
- лишай разноцветный – свечение тусклое желтое;
- грибковая болезнь – зеленый свет;
- дефицит меланина в коже – коричневый;
- отрубевидный лишай – желтый, бурый;
- красный плоский лишай – свечение с коричнево-желтым отсветом;
- лейкоплакия – зеленый свет;
- угревая сыпь – оранжево-красное свечение;
- онкология – красный свет;
- отсутствие инфекции, здоровый кожный покров – синее свечение, цвет сапфира.
Список можно продолжить, и при любом заболевании аппарат позволит своевременно поставить диагноз и приступить к лечению, будь то гиперпигментированный или гипопигментированный участок кожи, который требует пристального внимания и постоянного контроля. Аппарат небольшой, поэтому его легко использовать в домашних условиях, поликлинике, диспансере.

Как сделать лампу Вуда в домашних условиях
Лампа для определения лишая необходима дома, если у вас маленький ребенок, домашние животные. Лампа Вуда своими руками изготавливается, чтобы избежать лишних трат. Такая модель дешевле фабричных, обойдется недорого, но помните, что некоторые виды лишая не светятся. С устройством вы сможете контролировать, как проходит лечения лишая, диагностировать заболевание самостоятельно. Она не сильно будет похожа на фото профессионального аппарата, но с простыми задачами справится. Надо:
- купить ультрафиолетовую люминесцентную лампочку черного цвета;
- в качестве корпуса можно взять самый простой светильник для дневного света;
- чтобы свет не бил в глаза, соорудить козырек из фольги или приобрести защитный экран;
- одновременно купить очки, можно брать модель для стоматологов или для кварцевой лампы.
Что это такое?
Лампа Вуда – это небольшой прибор, оснащённый ртутно-кварцевыми лампами в 18 Вт, и специальными увеличительными линзами. Благодаря компактным размерам лампы, ее можно использовать для осмотра кожи на разных участках тела.
Лампа Вуда – это специализированный светильник для диагностирования дерматологических заболеваний. Под светом ультрафиолета, излучаемого лампой, кожный покров излучает свечение, цвет которого меняется в зависимости от его здоровья и целостности. Аппарат помогает врачу поставить точный диагноз в кратчайшие сроки.
СПРАВКА! Лампа Вуда также широко применяется в ветеринарии.
Аппарат имеет длинную историю, существования, которая берёт своё начало в 1903 году в городе Балтимор. Именно тогда физик Роберт Вуд придумал, как можно использовать на пользу людям люминесцентную лампочку, испускающую ультрафиолетовые волны.
Он универсален и прост в обращении, поэтому широко используется не только в медицинских учреждениях, санаториях и косметологических центрах, но и в быту. Пользуясь таблицей свечения лампы Вуда, даже человек без врачебного образования сумеет поставить себе диагноз до похода в больницу. Если диагностика проводилась специалистом в клинических условиях, то врач может сразу назначить лечение, не направляя пациента на биохимическое обследование.
Суть же самой диагностики предельно проста – если на коже под светом лампы появляются светящиеся пятна, значит на ней обосновались болезнетворные микроорганизмы. В зависимости от того, каким цветом светится участок, врач ставит диагноз и назначает лечение.
Диагностика черной лампочкой
Аппарат применяется в том случае, когда у специалиста есть подозрение, что пациент страдает одним из следующих недугов:
- грибковые поражения;
- дерматоз;
- кандидоз;
- микроспория:
- трихофития;
- руброфития;
- лейкоплаксия;
- волчанка;
- онкология.
Лампа Вуда помогает обнаружить болезнь как на открытых участках кожи, так и на волосистой части головы, бровей, под ногтями, а также на слизистых тканях. Диагностическая процедура проводится в полной темноте и занимает около минуты. Время процедуры ограничено, и вот почему:
- Интенсивное воздействие ультрафиолета такой частоты негативно действует на эпидермис, вызывая пигментацию и аллергические высыпания.
- Инфицированные участки кожи обнаруживаются и фиксируются сразу, а цвет указывает на точный диагноз. Дополнительных мер не требуется.
- Процедура проводится исключительно на чистой коже, так как сальные выделения, пот, грязь или косметические средства могут исказить результаты диагностики.
Обратите внимание!
Если кожа была очищена недостаточно, под воздействием лампы на ней появляется серое свечение, которое может перекрывать существующие проблемы и мешать диагностике.
Перед процедурой, врач надевает на пациента тёмную повязку и специальные очки, для предотвращения получения ожога ультрафиолетом. Сама лампа Вуда должна быть расположена на безопасном расстоянии от кожи в 15 -20 сантиметров.
Как светится микроспория, лишай?
При помощи этого инструмента можно выявить целый спектр дерматологических заболеваний. Важно понимать, какое свечение сигнализирует о том или ином недуге.
- Микроспория – голубовато-зелёное.
- Отрубевидный лишай – ржаво-оранжевое или бледно-жёлтое.
- Эритразма – ярко-красное.
- Псевдомонадная инфекция – ярко-зеленое.
- Акне – оранжево-красное.
- Грибковая инфекция – зелёное.
- Дефицит меланина в коже – коричневое.
- Онкология – красное.
- Если пациент полностью здоров, а его кожа чистая, то от неё исходит синее свечение.

Обратите внимание! Список болезней, которые обнаруживает лампа Вуда может быть дополнен или расширен.
Как сделать самому в домашних условиях?
Лампа Вуда пригодится для бытового использования, если дома есть маленький ребёнок или домашние животные. Её можно приобрести в специализированных магазинах косметологического или медицинского оборудования, однако дешевле сделать своими руками.

Конечно, она будет выглядеть не так аккуратно, как профессиональный инструмент, но все же будет выполнять свою функцию. Для изготовления лампы Вуда в домашних условиях вам понадобится:
- Чёрная ультрафиолетовая люминесцентная лампа.
- Корпус от светильника.
- Защитный экран от света или фольга для его сооружения.
- Очки для стоматологов или для процедуры кварцевания.
Лампочку вкрутите в светильник и приделайте защитный экран так, чтобы свет от лампы не бил в глаза. Прибор для домашней диагностики дерматологических заболеваний готов.
Как проводить осмотр кожи?
Перед диагностикой пациент должен принять душ и очистить кожу от загрязнений и следов мазей, кремов и т. п. Лучше, если обследуемый прекратит ими пользоваться за сутки до процедуры. Усердно тереть и дезинфицировать пораженный участок не нужно.
Домашняя диагностика проводится точно так же, как и клиническая – в тёмном помещении без окон, или же они должны быть закрыты плотными, тяжёлыми шторами. Все присутствующие в помещении люди надевают защитные очки. Воздействовать на ткани нужно с расстояния не менее 15 –20 см.
НА ЗАМЕТКУ! Перед самой процедурой лампа должна прогреться в течение 1 – 2 минут.
Противопоказания к применению
Диагностика лампой Вуда не имеет строгих противопоказаний, однако, использование прибора на детях младшего дошкольного возраста, беременных и кормящих женщинах должно быть строго ограничено.
Диагностика лампой Вуда дает высокоточные результаты и позволяет врачу быстро составить план для дальнейшей терапии. Цена за такую услугу варьируется от 800 до 1300 рублей, в зависимости от клиники.


Лампа Вуда самостоятельно. Как светится лишай? Стригущий лишай (микроспория) у ребенка на голове в волосах. Лечение и контроль. Как понять что лишай отступил? Очень много фото!
Приветствую всех, кто волею случая попал в мой Самый Главный Отзыв. Да-да, для меня именно отзыв на электротовар самый главный, потому что мы прошли тернистый путь к полному избавлению от грибка под названием микроспорум (Микроспория – она же разновидность стригущего лишая).
Всё началось 7 августа (сейчас канун Рождества). Я только выписалась из роддома с младшим сыном. Как обнаружила у старшего шершавое пятнышко в волосах. Размером оно было весь этап лечения с 10-копеечную монету.
Мы живем в Краснодаре, но на тот момент были у моих родителей в районе, рядом с Армавиром. Это важно! Потому что методы лечения у разных регионов различны (я принципиально не хотела рожать младшего сына в Краснодаре, помятуя о последствиях стимуляции родов).
🔥 🔥 🔥 Начало
Районная больница – дерматолог – направление в кож.вен.диспансер (КВД) – соскоб – диагноз стригущий лишай (микроспория).
В КВД г. Армавира не делают назначения при микроспории на волосистой части головы. Только госпитализация. Без мамы. Лечение – гризеофульвин и мазь серно-салициловая.
Ну нет. У старшего и так стресс от рождения брата. А он у меня такой домашний, нежный мальчик. Ну как его одного, пятилетнего, самого на месяц в больницу. Отказ.
Районный дерматолог назначил: 6 недель пить тербинафин и мазать кетоканазолом.
Таблетки нашли сразу. Мази нигде нет.
Интернет в помощь) Я перечитала миллион форумов, отзывов, статей о стригущем лишае.
Поняла, что лечится это долго и упорно.
Для диагностики можно постоянно сдавать соскобы в КВД (но мне с младенцем сложно было добираться до Армавирского КВД). Второй вариант диагностики – это наблюдать за прогрессом в лечении с помощью лампы Вуда. Можно купить за 3 тысячи. Дорого.
Стригущий лишай — грибковая высококонтагиозная болезнь, развивающаяся на ногтях, коже с волосяным покровом и гладкой коже человеческого тела. Это одна из наиболее изученных кожных патологий. Существует несколько узких медицинских терминов, описывающих недуг исходя из квалификации вызвавшего его паразита. Чаще всего стригущий лишай называют дерматомикозом, дерматофитозом и дерматофитией, а иногда используются имена его возбудителей и его именуют трихофитией или микроспорией.
Стригущий лишай, стриженный лишай, лишай лечение, лечение лишая у человека, мазь от лишая, миероспория, трихофития, как понять что лишай прошел, лишай на коже, лишай лечение, чем мазать лишай, крем от микроспории, методы борьбы с лишаем, как выглядит лишай у ребёнка в волосах, сколько лечится лишай
🔥 🔥 🔥 Как сделать лампу Вуда самостоятельно?
Тогда то и решили мы сделать лампу Вуда самостоятельно.
Весь Армавир (город не маленький, около 200 тыс.населения) объездили, пока нашли необходимую лампочку.
Ультрафиолетовая лампа должна быть со специальным покрытием колбы, дающим УФ излучение (длина волны в районе 400 нм), которое вызывает люминисценцию. Лампы с длиной волны в районе 240 нм не дают такого эффекта (читала другие отзывы).
Стоимость лампы 500 рублей.
- Микроспория — передающаяся между людьми болезнь, зоонозного и антропофильного типа.
- Антропофильная трихофития — инфекционная болезнь с грибковым возбудителем которая передается лишь между людьми.
- Зоонозная трихофития — аналогичная антропофильной по своему характеру, но предается человеку от рогатого скота, котов и других животных.
Важно понимать, что стригущий лишай это общее название, объединяющее в себе две разных болезни (Микроспория и Трихофития), вызываемые разными возбудителями. Локализация и клиническая картина у обеих болезней очень схожа, поэтому исторически они считались единым недугом, а уже после были разделены, благодаря глубоким медицинским исследованиям.
Стригущий лишай — результат деятельности паразитических грибковых микроорганизмов Microsporumcanis и Trichophyton tonsurans, основными переносчиками которых являются домашние животные (кошки, собаки). Благоприятствующими факторами являются сниженный иммунитет и наличие свежих механических повреждений эпидермиса. Без этих двух факторов заражение происходит крайне редко.
Очень важно! В КВД перед свечением пораженного участка врач должен одеть защитные очки. Точно так же делают и косметологи. У нас очков не было. От УФ излучения можно получить ожог глаз (это как долго смотреть на солнце).
Поэтому мы (говорю мы, но всегда это делала я, а остальные лишь смотрели на грибок как на обезьянку в цирке) смотрели на очаг, а не на лампу. Светит она насыщенно фиолетовым светом. Когда она нагревается, то кажется почти белой, настолько яркая. И тепло от нее идет такое, что огого!
Лишай светился ярким, завораживающе зеленым (ближе к салатному) цветом.
Нет, друзья, отличите, особенно если будите знать что это он (после соскоба). Я то брала лампочку не для диагностики (есть болезнь или нет), а чтобы следить как продвигается лечение.
Лишай светится зеленым. Уши у нас у всех светятся желтым)))) перхоть тоже желтым. В общем, большинство инородных покрытий на теле светится желтым (особенно руки после крема, лицо). Родинки светятся тоже по-особому. Некоторые белым, некоторые фиолетовым (папа потом после такого просвечивания поехал в Онкодиспансер и удалил себе одну такую родинку).
Если есть пигментые пятна – они светятся светло-бледно-желтым.
Если лишай только-только начинается и на коже при дневном свете его не видно – то под лампой его уже можно будет рассмотреть и начать действовать.
К самой лампе нельзя прикасаться! Даже когда она выключена из розетки! (так папе сказал продавец в электротоварах).
В общем, я всем, кто столкнулся с лишаем, советую купить УФ лампу (с подобными характеристиками)! И светить лишай самим. Не тратя время на поездки в КВД.
Про лампу рассказала. Как понять, что лишай отступает, читайте ниже! Это будет в самом конце).
🔥 🔥 🔥 Этапы лечения.
■ 1. Принимали таблетки тербинафин 6 недель! Сдавали ОАМ, ОАК, биохимию. Это всё до, в процессе и после лечения. Тербинафин никак не повлиял на печень. Пили еще таблетки для печени. Прописанной мази нигде не нашли. Первые три недели мазали мазью Ям-бк и йодом. Кожа сходила кусками от йода.

■ 2. Обычно Ям (судя по миллионам отзывов) хорошо помогает. Но не в нашем случае. Приобрела мазь с действующим веществом тербинафин – ламизил. Дорогая, но в нашем случае бессмысленная. Согласно инструкции и исследованиям, эта мазь накопительного действия, мазать надо не менее 6 недель. Чтобы грибок в себе накопил что-то там и перестал размножаться. У сына в волосах сидел очень вредный грибок, и продолжал размножаться даже после 6 недель упорного втирания в волосы Яма, йода и Ламизила.

■ 3. После 2 месяцев неэффективного лечения я прикупила в ветаптеке еще 2 средства (в аптеках от микроспории ничего нет. Это парадокс, но это правда. ). Фунгин-форте и Акамиксан по сути это аналоги Яма и Ламизила, но более термоядерные. Согласно инструкции, через 2 недели такого лечения, любой лишай сдохнет. Наш опять проявил твердость характера и не сдох. Как светился, так и светился.



■ 5. Что еще советуют применять от лишая? Конечно – деготь. Добывают его люди, сжигая газетки над перевернутой тарелочкой. Я не стараху-повитуха, мне такое лень.
Я купила готовый березовый деготь. Вонь несусветная. Сын уже смирился (Ям и акамиксан пахнут подобно, но слабее). Около 3 недель мы мазали очаг. По сосудикам и порам деготь впитывался и распространялся по тканям и около лишая. Поэтому, через три недели мы получили огромный ожог, раз в 5 превышающий по своим размерам очаг.
■ 6. Нетрадиционная медицина о чем еще нам рассказывает? Правильно! Отработка! Добыл муж эту живительную жидкость (отработанное машинное масло). По идеи (идея то не плохая!), масло закупоривает поры, лишаю нечем дышать и он дохнет. Сын мужественно терпит, носит на себе эти вонючие ватки, снова корочка, а под корочкой… лишай! Да еперный бабай!
■ 7. 5-й месяц лечения. Два из которых по медицине, два - по нетрадиционной медицине. Я больше за медицину 21 века. Тут до меня доходит, что раз нам не подошли средства на основе Тербинафина, надо пробовать другие противогрибковые мази. А их, как я уже говорила, в аптеках не найти. Но дома есть два шампуня на основе кетаканазола! Я начала мазать очаг шампунем. Сверху (ну а чего уже терять) мазала еще и мазью Клотримазол (она дешевая). Как обычно, от агрессивного средства начала образовываться корка. Розового цвета. Потому что шампунь розовый. НО. ТУТ ВНИМАНИЕ. Впервые за все время волоски светились не целиком! А только на кончиках!
То есть в корне лишая уже не было. Он отрастал вместе с волосками! Чуть позже я срезала эти волоски. Но парочка самых вредных продолжали светиться.
■ 8. Сдаюсь, покупаю гризеофульвин. Рецепт не просят. Понадобилось 4 упаковки.
■ 9. Волоски не светятся (тьфу-тьфу-тьфу. ). Стригу сына под ноль. Чтобы отрастающие волоски в очаге слились с общей массой волос.
■ 10. Но! Лишай просто так не сдается! Надо пропить витамины. Надо мазать очаг еще как минимум месяц. Мне подвернулась удача, и я купила мазь с кетоканазолом! От нее не образуется корка!
■ 11. Мажу микозаралом, клотримазолом и даю витамины. Периодически свечу лампой. Страх преследует меня.
🔥 🔥 🔥 Профилактика и гигиена.
Очень важно знать, что споры лишая легко разносит вода. Поэтому голову не мыть! Я намыливала губку специальным шампунем (Низорал), шкребла кожу головы, тут же сухо-насухо вытирала. Делала это маленькими кусочками, а не полностью всю голову.
У сына жесткие волосы. Брить не получалось бритье-это древнейший атавизм всех КВД. Так просто проще видеть очаг, видеть масштабы катастрофы, так сказать. Еще мне кажется, так в КВД проще разнести грибок по всей голове. Ведь любая царапина – и если в нее попадет спора, то она сразу прорастет!).
Мы купили машинку для стрижки волос. И раз дней в 10-15 стригли сына под 2 мм. После стрижки-обработка всей головы 2% йодом.
С самого первого дня после соскоба – сын всегда ходил в косынках, банданах, шапках! Я паникер. У меня новорожденный. Лишиться волос – не самая большая беда. А вот пичкать младенца или себя (у нас ГВ) сильным препаратом 6 недель – это уж нет. Поэтому кипячение банданок, косынок, постельного, полотенец. Так было примерно месяц. Всю мебель обработали спец.средствами (продаются в мед.технике). Постоянна влажная уборка с хлором (говорят, что лишай не боится хлора. Но мне так было спокойнее). Вещи проглаживались.
Где-то через месяц лечения стало понятно, что если закрыть очаг, то не надо бесконечно кипятить белье. Кипятила только банданы.
Себе сразу купили шампуни. Мыли головы ими. Не заразились.
Где поймали грибок – не знаю. И кошку тискал (я добрая мама). И в парикмахерскую сходили за пару недель до обнаружения пятна.
Всем. Кто столкнулся с лишаем в волосах, я искренне сочувствую. Путь будет долгий, не меньше месяца! Всё зависит от иммунитета. У моего он слабый. Он часто болеет ОРВИ. Вот и с лишаем мы сражались 5 месяцев! А пятнышко то было с ноготок.
🔥 🔥 🔥 Что я могу посоветовать по итогу?
Сдать ОАМ, ОАК, биохимию. Начать прием гризеофульвина. Мазать очаг специальными противогрибковыми мазями. Всего три действующих вещества существует на данный момент. И только два в свободной продаже (Батрафен только в виде лака для ногтей, хотя его действующее вещество не плохо зарекомендовало себя в борьбе с микроспорией и трихофитией). В общем, мажьте тербинафином, кетоканазолом. И просвечивайте место поражения лампой Вуда, чтобы видеть динамику – помогает или нет.
Всем огромного здоровья.
Если информация была вам полезна, не забудьте поставить мне плюсик! Мне будет очень приятно) Мой профиль 🍓 🍓 🍓 Малинка 🍓 🍓 🍓
Чесотка кожное инфекционное заболевание, которое характеризуется возникновением воспалительной реакции на коже. Возбудителем такой болезни является чесоточный клещ или зудень. Заражение паразитом происходит за несколько минут. Через 10-20 минут после попадания на коже начинает проявляться покраснение. Это свидетельствует о том, что паразит проник под кожу. В зоне риска заражения находятся люди, которые имели подобное заболевание или же живут рядом с пациентом, который страдает чесоткой. Для предотвращения развития патологии врачи рекомендуют своевременно проводить лечение заболевания и регулярно дезинфицировать помещения дома.

Общие сведения о заболевании как передается чесотка
Чесотка одно из наиболее опасных для организма человека заболеваний. Переносчиками являются самки чесоточного клеща. Инкубационный период заболевания составляет от 10 до 14 дней. За это время самка клеща проникает под кожу и откладывает личинки, из которых вырастают новые особи. Внешне чесотка представляет продолговатые рубцы на коже, которые сопровождаются зудом и покраснением (воспалением эпидермиса). Такие воспалительные процессы могут привести к развитию более серьезных патологий, например, к возникновению гнойных ран или заражению крови.
Размеры чесоточного клеща редко превышают 0,5 мм. Прозрачное или желтоватое тельце маскируют этого вредителя на вещах и тканях постельного белья, что препятствует их обнаружению и проведению своевременного лечения. Как правило, заражение клещом происходит при контакте или общении с асоциальным человеком. При этом, чесоткой могут страдать разные слои населения.
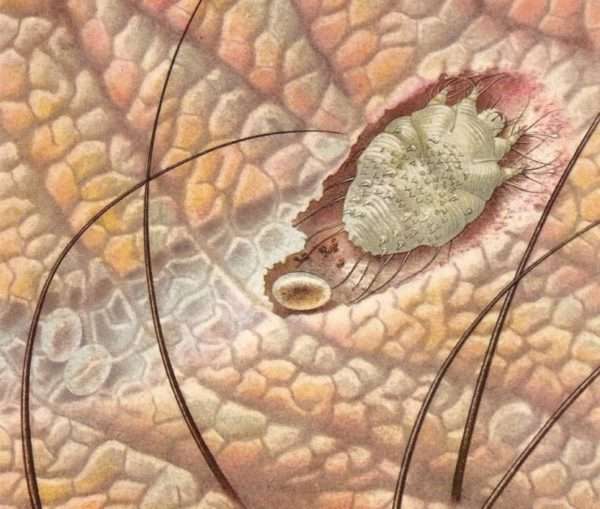
Заразиться чесоткой можно непосредственно при общении с больным человеком или же через вещи (расческу, постель, одежду и т. д.). Часто подцепить клеща можно в транспорте и в местах общественного пользования.
Наиболее частыми являются такие пути заражения:
- контакт с больным,
- контакт с зараженным бельем, вещами,
- половой акт,
- общественные места, где не соблюдается санитарно-гигиенические условия,
- транспорт,
- животные.
Разносчиками инфекции могут быть детские игрушки, которые ребенок часто берет на прогулку, и домашние животные. Чесоточный клещ выдерживает высокие и низкие температуры, способен прожить вне человеческого тела более двух суток, при этом яйца паразита, как и гельминтов или вшей, могут жить вне организма несколько недель. Именно поэтому одним из важных этапов в лечении заболевания является дезинфекция.

Почему важно дезинфицировать вещи после больного?
Больной чесоткой человек несет опасность для окружающих, так как он является переносчиком заболевания. Яйца клеща могут спровоцировать эпидемию. Это относится к людям, которые работают или часто находятся в общественных местах, а также к детям. Дети дошкольного и школьного возраста наиболее подвержены к развитию заболевания. Именно поэтому для устранения опасности заражения необходимо придерживаться правил личной гигиены и проводить дезинфекцию личных вещей.
Виды дезинфекции при заражении
Дезинфекция помещения и вещей обихода пациента проводится в несколько этапов. При этом стоит различать виды дезинфекции.

Также существует два метода проведения дезинфекции: химический и физический. К физическим методам относится проветривание, проглаживание, кипячение, что касается химических методов, то к ним относятся все мероприятия, направленные на уничтожение особей и их личинок с помощью химических препаратов и средств. Эти методы могут быть скомбинированы для большей эффективности, например, кипячение белья с использованием средства против клещей.
Основными этапами дезинфекции является:
- подготовка помещения к дезинфекции,
- первичная обработка вещей,
- чистка и стирка личных вещей и предметов интерьера,
- уборка помещения,
- заключительная дезинфекция после прохождения пациентом курса лечения.
Основной задачей текущей дезинфекции является предотвращение распространения яиц и особей клещей, а также увеличение эффективности лечения. Дезинфекция в домашних условиях начинается с того, что больного изолируют в отдельной комнате. Пациент должен пользоваться только своими личными вещами, постельным бельем, предметами гигиены, посудой и т. д. Это необходимо для того, чтобы обезопасить других жителей от возможного заражения. Проведение текущей дезинфекции лучше всего доверить членам семьи, так как больной при очищении собственных вещей может в это же время заносить на них вредителей с тела.

Текущая дезинфекция включает в себя:
- ежедневное проветривание помещения,
- ежедневное проведение влажной уборки,
- кипячение и проглаживание вещей больного,
- вещи, которые нельзя кипятить или поддавать струе пара, рекомендуется обрабатывать антисептическими веществами.
Вещи, которые чаще всего использует больной: книги, журналы, игрушки, вещи личного использования рекомендуется периодически обрабатывать антисептиком и помещать в герметичные пакеты. Это необходимо, чтобы избежать повторного попадания на них яиц клеща.
Кроме комнаты, где проживает больной, дезинфекция также проводится во всех жилых комнатах. Столы и предметы интерьера, к которым прикасается зараженный человек, обрабатываются содовым раствором (2%) или раствором хлорной извести.
Дезинфекция при чесотке проводится минимум два раза: в период лечения и после окончания курса. Заключительное обеззараживание позволяет предотвратить возможность рецидива заболевания, а также обезопасить других людей от возможности заражения. Если текущую дезинфекцию можно проводить самостоятельно, то заключительные действия по обеззараживанию лучше доверить специализирующейся на этом компании. Обусловлено это тем, что заключительная очистка должна включать в себя обработку спального места, мебели, штор, тюля, ковра. Наиболее эффективным средством является использование горячей струи пара.

Заключительное обеззараживание чаще проводится только в местах общественного назначения. Оно включает в себя:
- мытье всех поверхностей дезинфицирующим средством, например, раствором соды с жидким мылом,
- замачивание предметов ухода за пациентом в дезинфицирующих средствах (известняк хлора, Дезактин),
- обеззараживание предметов ванны и туалета с помощью бытовой химии,
- кипячение одежды,
- дезинфекция обуви с помощью тампонов, смоченных в формалине 10%,
- проглаживание одежды утюгом,
- дезинфекция пациента и лиц, которые с ним контактировали.
Для дезинфекции можно использовать антисептические средства, например, Манорм или растворы на его основе.
Дезинфицирующие средства
Для влажной уборки помещения отлично подойдет мыльно-содовый раствор, чистящие и моющие средства такие как порошок, белизна. Бытовая химия также подойдет для уборки туалета и ванной. При проведении текущего обеззараживания целесообразно использовать аэрозоль А-Пар 2%. Для опрыскивания помещения используют растворы Хлорофоса и Карбофоса 2 и 0.3% соответственно. Для заключительной дезинфекции можно использовать Дезактин, гашенную известь.

Среди средств для дезинфекции стоит выделить те, которые направлены на истребление клеща и его яиц. Среди таких препаратов можно выделить:
- Спрегаль используется для дезинфекции пациентов.
- Перметрин вещество для борьбы с клещами и вшами, применяется наружно, один флакон содержит 60 мл. Противопоказан детям до 5 лет, беременным и кормящим грудью женщинам.
- Медифокс средство для дезинфекции помещений.
Как бороться в домашних условиях: правила
Проводить дезинфекцию при чесотке в домашних условиях сложно. Это обусловлено тем, что полностью изолировать больного человека в таком случае практически невозможно, а при наличии в жилом помещении маленьких детей возрастает риск заражения. Таким образом, обеззараживание дома необходимо проводить регулярно, в противном случае избавиться от паразитов не получится вовсе.
Если в жилом помещении находятся домашние животные, их также необходимо обрабатывать средствами против паразитов и при возможности отправить в ветеринарную клинику.
При проведении дезинфекции дома самостоятельно, необходимо обращать внимание на такие правила:
- Влажная уборка пола должна проводиться ежедневно. При этом для комнаты больного и санузла нужно использовать отдельные тряпки.
- Мягкая мебель и ковры необходимо регулярно пылесосить, утюжить и обдавать паром.
- Полотенца и другие предметы гигиены должны быть индивидуальными у каждого члена семьи.
- Грязную и чистую одежду следует отделять.
- Постельные принадлежности больного необходимо раз в день выносить на свежий воздух.
- Использовать дезинфекторы, антисептики и прочие вещества для проведения уборки нужно только при наличии перчаток и маски для защиты кожных покровов и дыхательных путей. Обратите внимание на индивидуальную непереносимость больного и членов семьи того или иного вещества.
- Вещи домашних животных также рекомендуется дезинфицировать и держать в чистоте.
Дезинфекция при чесотке это комплекс действий, направленных на уничтожение паразитов. При соблюдении правил чесотка пройдет с наименьшей болезненностью и риском заражения для окружающих.
Читайте также:

















