Воспаление вен с септическими признаками
Общие сведения
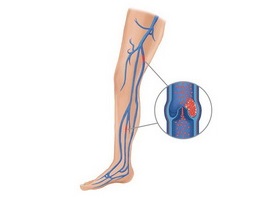
Флебит — это воспалительный процесс в стенке венозного сосуда. Патология может развиваться под воздействием определённых факторов, но чаще всего флебит является осложнением варикозной болезни вен нижних конечностей. Редко заболевание протекает изолированно. Воспалительный пристеночный процесс меняет структуру венозной стенки, что может привести к образованию тромба и такому осложнению, как тромбофлебит. В возрастной группе старше 50 лет флебитами страдает 0,7% мужчин и 1% женщин.
Патогенез
Изначально воспалительный процесс поражает околовенную рыхлую клетчатку, формируя парафлебит, затем процесс распространяется на наружную оболочку вены, формируя перифлебит, после чего поражаются все слои вены и развивается флебит.
Классификация
По характеру течения:
- Острый флебит. Сопровождается выраженным болевым синдромом, повышением температуры и слабостью.
- Хронический флебит. В течение длительного времени протекает практически бессимптомно, симптоматика проявляется только в период обострений.
По месту поражения:
- Флебит поверхностных вен.
- Флебит глубоких вен.
По локализации воспаления в вене:
- Эндофлебит. Воспалительный процесс локализуется во внутренней оболочке вены.
- Перифлебит. Воспалительный процесс затрагивает наружную оболочку вены.
- Панфлебит. В воспаление вовлекаются все оболочки: внутренняя и наружная.
Классификация по причине, вызвавшей флебит:
- Аллергический флебит. Связан с аллергическим ответом.
- Постинъекционный флебит. Формируется в результате агрессивного воздействия лекарственных препаратов, вводимых инъекционно (после капельницы). Постинъекционный вариант может быть связан с механической травмой.
- Церебральный флебит. На фоне гнойных воспалительных процессов и инфекционных заболеваний поражаются вены головного мозга.
- Болевой флебит. Протекает остро, сопровождается выраженным болевым синдромом и чаще всего развивается в послеродовом периоде.
- Мигрирующий флебит. Заболевание чаще наблюдается у молодых лиц мужского пола и связано с длительным воспалительным процессом в венах нижних конечностей. Характерно рецидивирующее течение и распространение на артериальные стенки.
- Флебит полового члена. В основе патологии лежит инфекционное заболевание (гонорея) либо варикозная болезнь. Характерно появление объёмного тяжеподобного уплотнения с тыльной поверхности полового члена, сопровождаемого выраженной отёчностью прилегающих тканей.
- Флебит воротной вены (пилефлебит). Формируется после осложнений, связанных с воспалительными процессами в брюшной полости (язвенная болезнь пищеварительного тракта, аппендицит, воспаление геморроидальных узлов, гнойные воспаления половых органов, абсцесс печени, гнойные инфекции пупочной вены у новорожденного, дизентерия и т.д.). Очень часто завершается летальным исходом.
Для верхних конечностей нехарактерно варикозное расширение вен, поэтому на руке воспалительный процесс формируется по иным причинам:
- изменение показателей свёртываемости крови;
- склонность к повышенному тромбообразованию, в том числе генетически предрасположенная;
- снижение иммунитета;
- снижение скорости кровотока при патологии сердечно-сосудистой системы.
Пусковым механизмом для развития флебита на руке является повреждение стенок кровеносного сосуда либо попадание инфекционного агента.
Для нижних конечностей характерно варикозное расширение вен. Воспаление вен на ногах бывает также острым и хроническим. Флебит нижних конечностей очень часто развивается на варикознорасширенных сосудах ног.
Причины
Воспаление венозной стенки может произойти под воздействием определённых факторов. Чаще всего причина кроется в варикозном расширении вен, реже — в инфицировании сосудистой стенки.
Воспаление могут спровоцировать различные патогенные микроорганизмы, на первом месте среди которых — стрептококк. Патология начинает прогрессировать, как осложнение при гнойных ранах, абсцессах и инфекционных заболеваниях.
Сосудистая стенка может воспалиться после механического повреждения в результате:
- травмы;
- химического ожога вены после инъекционного введения определённых лекарственных средств с агрессивным воздействием;
- пункции вен во время внутривенного вливания или забора крови.
Флебит может проявиться и как аллергическая реакция на фоне поступления аллергенов в организм пациента. В послеродовом периоде наблюдается длительный застой крови в нижней половине тела, что также может привести к развитию флебита.
Факторы, влияющие на развитие заболевания:
- гиподинамия, малоподвижный образ жизни;
- ожирение, лишний вес;
- длительное соблюдение постельного режима;
- иммобилизация конечности после травматического повреждения;
- беременность;
- чрезмерное физическое перенапряжение.
Симптомы флебита
Симптомы флебита зависят от вида, формы заболевания и характеризуются большим разнообразием.
Поражение поверхностных вен характерно для нижних конечностей, может вызываться как осложнение после проведённых инъекций. Признаки, характерные для острого воспалительного процесса:
- покраснение кожных покровов;
- болевой синдром по ходу воспаления вены;
- напряжённость;
- местное повышение температуры;
- уплотнение кожи;
- появление красных полос по ходу воспалённого сосуда.
В остром периоде часто появляется выраженная слабость, головокружение и повышенная температура тела. При хроническом течении симптоматика стёрта, явные признаки отмечаются только в период обострения. Во время ремиссии может быть незначительное повышение температуры тела и необоснованная на первый взгляд слабость.
Характерно поражение вен нижних конечностей. Симптомы воспаления вены на ноге:
- отёчность;
- болевой синдром;
- кожные покровы приобретают молочно-белый оттенок;
- локальная гипертермия, покраснение и уплотнение не отмечаются;
- выраженная слабость;
- повышение температуры тела.
Довольно часто острый флебит глубоких вен на ноге и на руке осложняется тромбофлебитом. При хроническом течении вся вышеописанная симптоматика проявляется только в период обострения заболевания.
- покраснение и болевой синдром в области уплотнения;
- болезненное и тяжеподобное образование на тыльной стороне пениса;
- отёчность;
- нахождение полового члена в полуэрекции;
- распространение отёка на мошонку и крайнюю плоть.
При формировании рубцовых осложнений половой член может так и остаться отёчным, но чаще всего заболевание хорошо поддаётся терапии и проходит почти бесследно.
При воспалении вен головного мозга отмечается специфическая симптоматика:
- повышение кровяного давления;
- выраженная, интенсивная головная боль;
- неврологическая симптоматика: нарушения сна, спутанность сознания, обмороки, нарушения речи и т.д.;
- слабость во всём теле.
Воспаление воротной вены сопровождается яркими признаками гнойной интоксикации:
нарастающая слабость;
- резкое ухудшение общего самочувствия;
- желтуха;
- головная боль;
- рвотные позывы;
- гектическая лихорадка;
- схваткообразные боли в области расположения печёночной системы;
- сильный озноб и проливной пот.
Пилефлебит нередко приводит к летальному исходу, а при переходе патологии в хроническое течение у пациента развивается печёночная или почечная недостаточность.
Анализы и диагностика
Стандартно диагностика флебита как поверхностных, так и глубоких вен не вызывает затруднений. Врач-флеболог может заподозрить заболевание на основании жалоб, предъявляемых больным, и данных осмотра. Для выявления иных форм и вводов воспаления вен и предупреждения развития воспаления проводится комплексное обследование.
Лабораторные и инструментальные методы исследования:
- ультразвуковое дуплексное сканирование сосудов;
- анализы крови: С-реактивный белок, протромбиновый индекс, коагулограмма, ОАК, тромбэластограмма;
- флебография;
- УЗИ сосудов прилежащих органов.
Более точные инструментальные методы диагностики, проводимые при подозрении на тромбофлеби:
- КТ-флебография с контрастом;
- флебоманометрия;
- флебосцинтиграфия.
Лечение флебита
При поражении поверхностных вен лечение может проводиться в амбулаторных условиях, однако при других формах патологии необходима госпитализация. Воспаление вен нижних конечностей требует полного покоя поражённой конечности, которой придают приподнятое положение.
Лечение воспаления вены на ноге носит консервативный характер и включает в себя:
- приём медикаментов;
- физиотерапевтические процедуры;
- соблюдение определённого режима.
Лечение воспаления вены на руке, вызванного проколом сосуда либо катетеризацией, основывается на применении только обезболивающей терапии.
Лечение флебита вены на руке такое же, как при поражении сосуда на нижней конечности.
Лекарства
Медикаментозная терапия предполагает приём следующих лекарственных средств:
Выбор конкретного препарата, подбор дозы и определение длительности терапии устанавливает лечащий врач с учётом тяжести и формы заболевания, а также индивидуальных особенностей пациента.
Процедуры и операции
Физиотерапевтические процедуры, рекомендуемые при флебитах:
- инфракрасное облучения;
- рефлексотерапия;
- иглоукалывание;
- соллюкс;
- магнитотерапия;
- фармакопунктура;
- лазеротерапия;
- грязевые ванны, аппликация;
- магнитотерапия.
Профилактика
Методы профилактики по предупреждению развития повторного флебита зависят от места локализации, причины возникновения и индивидуальных особенностей пациента:
- ведение здорового образа жизни;
- отказ от табакокурения;
- адекватные физические нагрузки;
- своевременная терапия инфекционных и гнойных заболеваний;
- профилактика осложнений после инъекций;
- профилактика инфекционных заболеваний;
- при варикозной болезни регулярное проведение профилактических курсов с применение Гепариновой мази и ношением компрессионного трикотажа;
- укрепление иммунитета;
- диспансерное наблюдение у флеболога;
- регулярный приём антиагрегантов с профилактической целью при риске развития тромбофлебита.
Последствия и осложнения
Возможные осложнения тяжёлопротекающего флебита:
- тромбоз;
- ТЭЛА;
- тромбофлебит;
- абсцессы и флегмоны (после инъекционных флебитов);
- хроническая венозная недостаточность.
Прогноз
Прогноз считается положительным при соблюдении всех рекомендаций после излечивания:
- отказ от вредных привычек, в том числе табакокурения;
- обязательное ношение компрессионного трикотажа после устранения острого воспалительного процесса;
- постепенное расширение двигательной активности при прииске развития тромбофлебита.
Список источников

Опыт работы: С 2011 по 2014 год работала терапевтом и кардиологом в МБУЗ Поликлиника №33 г. Уфа. С 2014 года работала кардиологом и врачом функциональной диагностики в МБУЗ Поликлиника №33 г. Уфа. С 2016 года работает кардиологом в ГБУЗ Поликлиника №50 г. Уфа. Является членом Российского кардиологического общества.
Что такое флебит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Илларионовой И. Н., сосудистого хирурга со стажем в 5 лет.

Определение болезни. Причины заболевания
Флебит — это воспаление стенки венозного сосуда, зачастую возникающее на фоне варикозно трансформированных вен и сопровождающееся формированием тромбоза. Данное состояние называется "тромбофлебит поверхностных вен", или "варикотромбофлебит". Также флебит является распространённым осложнением периферической внутривенной терапии, которая проводится через венозную канюлю (катетер), — забора венозной крови и внутривенного вливания [1] .
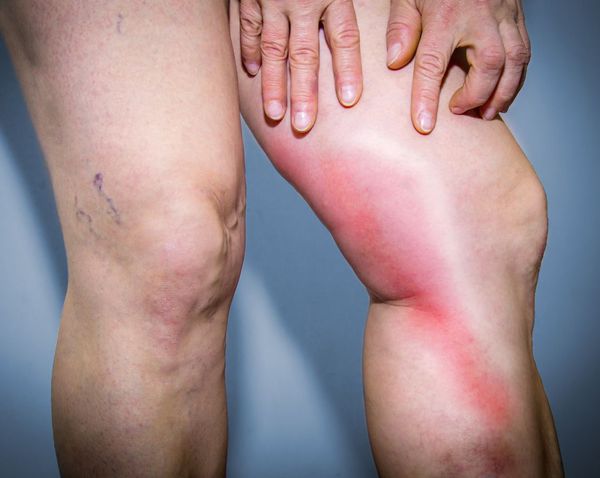
В различных исследованиях выявлено множество факторов риска развития флебита. Их можно разделить на несколько групп: причины флебита, относящиеся к пациентам, канюле, назначенной терапии, и другие факторы [1] [2] .
К наиболее распространённым факторам риска, связанным с пациентом, относятся возраст, пол и сопутствующие болезни. Заболеваемость флебитом увеличивается с возрастом: большинство исследований показали, что явные признаки флебита присутствовали примерно у 50 % пациентов старше 60 лет [3] . Также установлено, что флебит чаще всего встречается среди женщин, но удовлетворительного объяснения этой статистике до сих пор нет [4] [5] . Кроме того, риск флебита увеличивают состояния, которые ухудшают кровообращение (заболевание периферических сосудов, курение), болезни, снижающие чувствительность (периферическая невропатия), и сахарный диабет [3] .
К причинам, связанным с внутривенной канюлей, относят физико-химические свойства материала и её размер [6] . Чаще всего на развитие флебита влияют канюли, сделанные из производных тефлона, например фторэтиленпропилен-кополимера.
Другие факторы риска развития флебита связаны с переносимостью вводимых растворов. Она зависит от pH лекарства, его осмолярности (концентрации кинетически активных частиц) и скорости введения в вену. Вероятность появления флебита значительно повышается, если pH и осмолярность растворов отличаются от этих же показателей крови пациента [7] . Также риск развития флебита увеличивает использование антибактериальных препаратов, в основном из группы бета-лактамов, из-за их высокой активности [8] .
Симптомы флебита
В месте поражения можно прощупать болезненный уплотнённый, напряжённый участок воспалённой вены. Боль бывает различного характера и возникает по ходу вены сразу при развитии флебита. Кожа в зоне воспаления становится гиперемированной (покрасневшей), температура поражённого участка повышается.
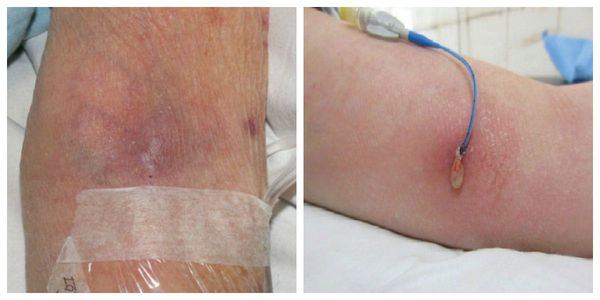
В редких случаях при развитии флебита верхней конечности наступает онемение. Отёк руки, как правило, не наблюдается. Иногда данный процесс сопровождается общим ухудшением самочувствия, развитием слабости, недомогания.
При флебите спинной вены полового члена также наблюдаются покраснение, уплотнение, отёк и резкая боль по ходу вены. Половой орган приобретает синюшный цвет.
При флебите вен головного мозга возникает постоянная головная боль, повышается артериальное давление, появляются неврологические симптомы — нарушение зрения.
Воспалению воротной вены характерна выраженная гнойная интоксикация. Состояние пациента ухудшается, возможна слабость, рвота, головная боль, режущие боли в правом подреберье, желтуха, лихорадка. Есть опасность летального исхода.
Патогенез флебита
Наружный клеточный слой вены называется адвентицией. Он представляет собой эластичную мембрану, содержит большое количество коллагеновых волокон, образующих каркас вены, и некоторое количество мышечных волокон, располагающихся вдоль её русла. В средней — мышечной — оболочке вены имеется наибольшее количество гладкомышечных волокон. Они расположены спирально вокруг просвета сосуда и заключены в сеть извитых коллагеновых волокон. При сильном растяжении вены коллагеновые волокна распрямляются, и её просвет увеличивается. Внутренний клеточный слой называется интимой. Он состоит из эндотелиальных клеток, а также гладкомышечных и коллагеновых волокон.
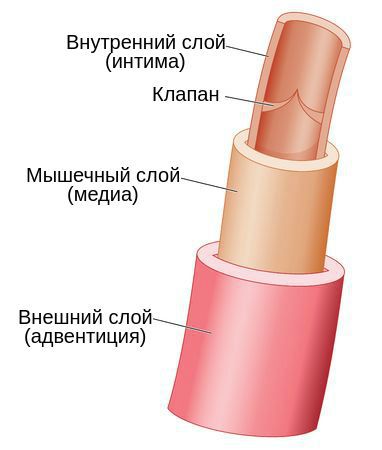
Воспалительный процесс при флебите может начаться как во внешнем, так и во внутреннем слое вены. Механизм развития патологии может быть связан с одной из причин:
- внешней травмой;
- внутренней прямой эндотелиальной травмой;
- воспалением стенки вены;
- первичным нарушением свёртывания крови.
Внешняя травма может быть результатом прямого внешнего воздействия из-за тупой травмы либо внешних повязок [8] . Вена сжимается, нарушается ширина её просвета. В результате этого кровоток замедляется, что приводит к развитию тромбоза и флеботромбоза, а локальное длительное воздействие провоцирует появление местного флебита. Снижение скорости течения крови и венозный застой также наблюдается при видимых варикозных венах и локальных внешних повреждениях — трофических язвах.
Повреждение внутренней стенки включает в себя прямое нарушение клеток адвентиция. Оно активирует тот же воспалительный ответ, что и внешняя травма, с аналогичными последствиями. Повреждение часто связано с рутинными внутривенными процедурами, включая флеботомию (рассечение вены) и внутривенные вливания через катетер (действие растворов, повреждение вен иглами).
Время расположения катетера в вене связано со скоростью появления воспаления. Чем дольше он там находится, тем выше риск и скорость развития флебита, а также вероятность присоединения бактериальной инфекции, в ходе которой может возникнуть гнойный поверхностный венозный тромбоз.
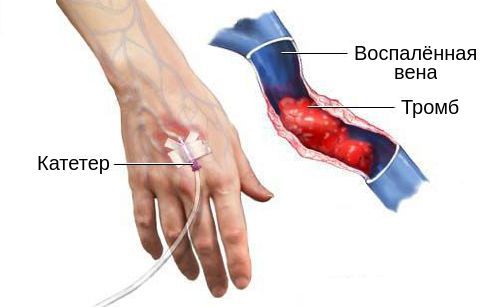
Кроме того, непосредственно повредить эндотелий может вливание гипертонических растворов. Обычно это касается диазепама и пентобарбитала. Они способны вызвать химическое воспаление, которое нарушает нормальную работу вены и приводит к образованию тромбов вокруг кончика катетера, вторичному инфицированию и сепсису. Также с большей вероятностью к тромбозу поверхностных вен приводит вливание растворов в области с более медленным венозным возвратом.
Классификация и стадии развития флебита
В зависимости от причины флебит разделяют на большие группы:
- Флебит, возникший на фоне варикозного расширения вен.
- Флебит, не связанный с варикозным расширением вен — вероятнее всего вызван генетическими нарушениями свёртывания крови:
- Постинъекционный флебит — развивается вследствие химического раздражения вены введённым раствором или механической травмы. Чаще всего сопровождается появлением боли по ходу вены и на месте катетера, а также наличием покраснения.
- Аллергический флебит — развивается в связи с реакцией вены на аллерген (лекарственный препарат, материал катетера). По симптомам схож с постинъекционным флебитом.
По расположению воспалённой вены выделяют следующие виды флебита:
- Флебит полового члена — связан с варикозным расширением вен или инфекционной болезнью (например, гонореей). Вызывает покраснение и отёк кожи, образование объёмного болезненного уплотнения на тыльной поверхности пениса.
- Флебит воротной вены (или пилефлебит) — связан с осложнённым течением воспалительных процессов в брюшной полости (циррозом печени, панкреатитом, синдромом Бадда — Киари и др.). Отличается признаками гнойной интоксикации. Может привести к смерти.
- Церебральный флебит — развивается в венах головного мозга на фоне инфекции или гнойного воспаления (абсцесса или флегмоны). Проявляется постоянной головной болью, повышением артериального давления, нарушением зрения.
- Флебит вен верхних конечностей — в области поражения на руке появляется боль, покраснение кожи, наблюдается шнуровидное уплотнение вены.
- Флебит в бассейне малой подкожной вены — сопровождается напряжённостью мышц, болью и покраснением кожи, повышением температуры и появлением полос по ходу воспалённой вены.
- Флебит в бассейне большой подкожной вены — по проявлениям схож с флебитом малой подкожной вены.
- Мигрирующий флебит — развивается в венах ног, отличается длительным рецидивирующим течением, чаще встречается у молодых мужчин. Может затрагивать также стенки артерий. Когда мигрирующий тромбофлебит ассоциирован с раком, он может возникать за годы до постановки диагноза. Проявляется появлением покраснения, уплотнения, тяжа по ходу вены на различных участках тела.
Флебит также может быть классифицированы по патофизиологии:
- Первичный флебит — непосредственное воспаление в венах.
- Вторичный флебит — системный воспалительный процесс. К этой группе относится септический тромбофлебит — воспаление вены, возникающее в условиях инфекции.
По месту локализации воспаления в вене различают три формы болезни:
- эндофлебит — воспаление внутренней оболочки вены;
- перифлебит — воспаление наружной оболочки вены;
- панфлебит — воспаление всех оболочек вены [13] .
Осложнения флебита
Основным осложнением флебита является венозный тромбоз — образование кровяного сгустка в просвете вены. Частота этого заболевания в 40-летнем возрасте и раньше составляет примерно один случай на 10 000 человек в год; после 45 лет заболеваемость увеличивается и к 80 годам достигает 5-6 случаев на 1000 человек в год [22] . Причины увеличения риска развития тромбоза с возрастом не совсем ясны, но могут связаны с наличием заболеваний сердечно-сосудистой системы, печени и других органов, увеличивающих коагуляцию (свёртываемость крови).
Частота венозного тромбоза в несколько выше у мужчин, чем у женщин. Около двух третей эпизодов проявляются как тромбоз глубоких вен. Основными исходами венозного тромбоза являются повторное появление тромбов, посттромботический синдром, сильное кровотечение из-за разжижающих препаратов, смерть.
Тромбоз приводит к ухудшению качества жизни, особенно при развитии посттромботического синдрома, который сопровождается хроническим отёком конечности, изменением цвета кожи голени, трофическими нарушениями [18] [19] . Смерть наступает в течение одного месяца после эпизода примерно у 6 % пациентов с тромбозом глубоких вен и у 10 % пациентов с эмболией — попадание сгустков крови в жизненно важные органы [20] . В 30 % случаев человек умирает от тромбоэмболии ещё до постановки диагноза [21] . Показатели смертности ниже среди пациентов с венозным тромбозом, возникающим без очевидной причины, и наиболее высоки среди тех, у кого тромбоз развивается в условиях имеющейся онкологии.
Также флебит может способствовать развитие таких инфекционных осложнений, как абсцесс и флегмона. Оба состояния могут привести к летальному исходу.
В центре поверхностного абсцесса кожа истончается, иногда кажется белой или жёлтой из-за "созревшего" гноя внутри, готова спонтанно прорваться. При глубоких абсцессах типична локальная боль, лихорадка, потеря веса, утомляемость.
Флегмона представляет собой болезненную припухлость с разлитым покраснением кожи. Быстро развивается, сопровождается высокой температурой (40°С и больше), нарушением работы поражённой части тела. При распространении на окружающие ткани флегмона может спровоцировать развитие гнойного артрита, тендовагинита и других гнойных заболеваний.
Диагностика флебита
Локальные флебиты можно обнаружить непосредственно в зоне постоянного венозного катетера или при опросе пациента, когда выясняется, что эта область была травмирована или в неё вводился препарат [4] .
Пациентам с подозрением на поверхностный венозный тромбоз и флебит необходимо проводить дуплексное ультразвуковое сканирование. При подозрении на флебит полового члена нужно пройти ультразвуковое исследование сосудов полового члена и мошонки.
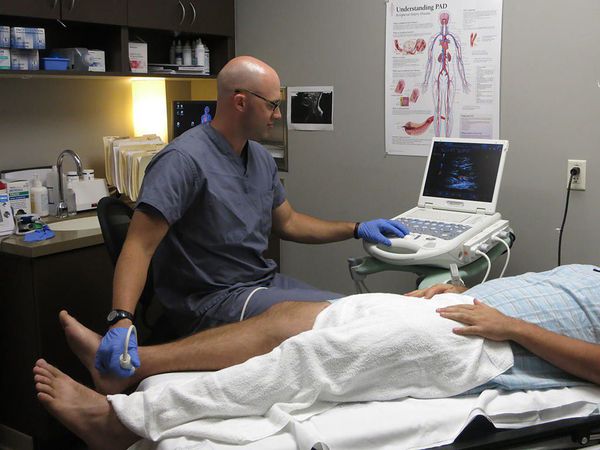
Также всем пациентам необходимо оценить вероятность развития тромбоэмболии лёгочной артерии и тромбоза глубоких вен. Для этого используются шкалы Wells и Женевской классификации. Они учитывают возраст, предшествующие заболевания и операции. При большой сумме баллов требуется выполнить компьютерную томографию лёгких для исключения тромбоэмболии лёгочной артерии.
Пациентам с периферическим венозным тромбозом верхних конечностей, связанным с катетером, или незначительным флебитом, вызванным прямой травмой, дуплексное ультразвуковое сканирование может не потребоваться из-за наличия подкожного воспаления и возможности постановки диагноза клинически, т. е. по признакам заболевания. Степень поверхностного тромбоза с оценкой тромбоза глубокий вен должна быть задокументирована.
Некоторым пациентам требуется сделать лабораторный анализ для определения гиперкоагуляции — изменения свёртываемости крови — или подтверждения онкозаболевания, особенно когда поверхностный венозный тромбоз не связан с катетером или варикозным расширением вен. Гиперкоагуляция выявляется с помощью коагулограммы, иногда — гемостазиограммы. Если выявлены отклонения от нормы в сторону повышения или снижения, необходима консультация гематолога для совместного определения тактики дальнейшей диагностики. На эту оценку влияют признаки заболевания, факторы риска и семейная история болезни. В некоторых случаях она может включать в себя простой скрининг на наследственные тромбофилии или более обширный онкопоиск или скрининг васкулита (по рекомендации ревматолога) [15] [22] .
Лечение флебита
Большинство пациентов с флебитом проходят симптоматическое лечение с помощью противовоспалительных средств и компрессии. Оно направлено на уменьшение боли и воспаления, предотвращение осложнений и рецидивов. Лечение зависит от места воспаления, наличия сопутствующего острого тромбоза глубоких вен и варикозного расширения.
Важное значение на раннем этапе лечения имеет дуплексное ультразвуковое сканирование конечности, особенно при флебитах, связанных с местным варикозом, внутривенным катетером или другим устройством. Если исследование подтвердит наличие варикозно расширенных вен и рефлюкса (обратного тока крови), то такие пациенты могут первоначально лечиться без операции [12] . При прогрессировании заболевания в глубокую венозную систему принимается решение об оперативном лечении или терапии антикоагулянтами.
Для лечения пациентов со спонтанным тромбозом поверхностных вен используются профилактические или промежуточные дозы низкомолекулярного гепарина или промежуточные дозы нефракционированного гепарина. Их необходимо применять минимум в течение четырёх недель.
Хирургическое удаление вены проводится при рецидивирующих случаях поверхностного венозного тромбоза [22] . Вену нужно удалять, если флебит возник хотя бы во второй раз.
После лечения пациентам рекомендовано использовать компрессионный трикотаж. Период ношения определяется лечащим врачом.
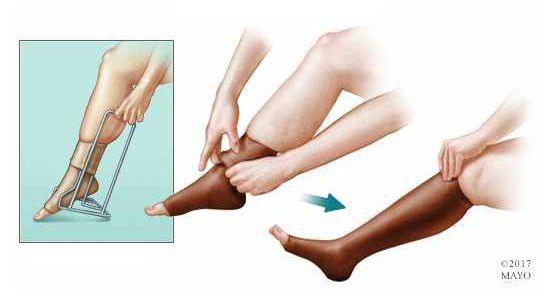
Прогноз. Профилактика
При своевременном обращении к сосудистому хирургу прогноз флебита относительно благоприятный, особенно при флебите верхних конечностей — он проходит практически бесследно. Гирудотерапия (лечение пиявками) может привести к резкому прогрессированию болезни в связи с травмой сосудистой стенки.
Если воспаление распространилось в систему глубоких вен, лечение занимает более длительное время. В последующем развивается посттромботическая болезнь. В 5-10 % случаев она приводит к инвалидизации, снижению качества жизни и сохранению постоянного отёка конечности.
Основным способом профилактики является соблюдение двигательной активности, особенно в путешествиях. Сидение во время долгого полёта или поездки на автомобиле может привести к отёку лодыжек, икр и увеличить риск тромбофлебита. Чтобы предотвратить загустевание крови в этих случаях, стоит прогуливаться по проходу один раз в час. При долгой поездке за рулём нужно останавливаться каждый час и двигаться по 10-15 минут. Стоит выполнять венозную гимнастику: сгибать лодыжки или поднимать-опускать голени на носки хотя бы 10 раз в час.
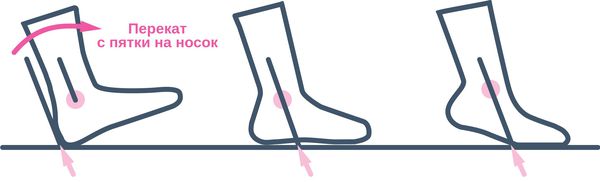
Нужно стараться носить свободную одежду, не стягивающую голени, пить много жидкости, чтобы избежать обезвоживания. При приёме гормональных контрацептивов следует раз в год проходить ультразвуковое триплексное сканирование и наблюдаться у врача-гинеколога [11] [20] .
Если есть один или несколько факторов риска, необходимо обсудить стратегию профилактики с лечащим врачом перед длительными перелётами, поездками или плановой операцией, после которой придётся соблюдать постельный режим.
В человеческом организме все продумано до мелочей, от мельчайшей клеточки до систем органов. Сердце постоянно перекачивает кровь по артериям и венам тела. Являясь, биологическим существом, человек постоянно подвергается воздействию внешних травмирующих факторов, повреждающих органы и ткани. К одному из таких заболеваний относиться флебит верхних и нижних конечностей, сосудов головного и спинного мозга, печени и почек от венозной капиллярной сети и к верхней и нижней полой вене. Все составляющие человеческого организма очень важны для его полноценного функционирования.

Флебит – это длительная форма воспаления эндотелия стенки венозных магистралей, сопровождающаяся припухлостью, отечностью, нарушением чувствительности, повышением локальной температуры, при этом в отличие от флеботромбоза или тромбофлебита окклюзионный или мигрирующий тромб в просвете сосуда отсутствует. Различают разнообразные осложнения, сопровождающие течение основного заболевания. Иногда тромбофлебит может выступать в качестве вторичной болезни. По Международной классификации болезней (МКБ-10) имеет код I-80. В эту группу входит множество флебитов, поражающих практически все вены тела человека, включая большую подкожную вену (БПВ).
Причины патологического состояния
Флебит встречается с одинаковой частотой как у мужчин, так и у женщин независимо от расовой принадлежности. Поражает в основном людей старшей возрастной категории и пенсионеров. Выделяют целое разнообразие факторов, приводящих к возникновению воспалительных процессов интимы сосуда. К причинам флебита относят:
Эта этиология считается основной, приводящей к флебиту поверхностных и глубоких вен верхних и нижних конечностей и внутренних органов, имеющих острый и хронический период в развитии заболевания. Существует еще множество разнообразных факторов, провоцирующих возникновение патологии или утяжеляющих существующий флебит. К ним можно отнести ожирение, наличие вредных привычек, гиподинамию, генетическую предрасположенность, постоянное пребывание на ногах, употребление наркотиков, склонность к аллергическому состоянию. Иногда флебит нужно искусственно создать в качестве лечения другого заболевания. Для этого применяют метод склеротерапии.
Классификация заболевания
Флебит классифицируют по месту возникновения, поражению стенок сосуда, времени, клиническим жалобам больного, наличию осложнений. По локализации различают перифлебит, при котором может быть воспалена в основном наружная оболочка вены. Второй разновидностью является эндофлебит, поражающий эндотелий сосуда и возникающий вследствие травматического повреждения интимы вены. Панфлебит затрагивает все стенки магистрали. Отдельно выделяют этиологическую классификацию, состоящую из таких причин:
- Флебит поверхностных вен верхних и нижних конечностей. При воспалении локтевой и других вен руки у больного на месте поражения возникает припухлость и покраснение кожных покровов, сопровождающиеся болевым синдромом. Пациент жалуется на лихорадку, упадок сил, нарушение движения в суставе верхней конечности. Острый и хронический флебит проявляются по-разному. Последний может обостриться и приводить к характерной симптоматике. В период ремиссии у больного наблюдается некоторое повышение общей температуры.
- Аллергический флебит возникает на фоне введения препаратов, обладающих сенсибилизирующими свойствами. Зачастую развивается периодически обостряющаяся хроническая форма флебита.
- Болевая форма флебита, поражающая глубокие вены нижних конечностей. Пациент жалуется на боль по ходу сосуда и изменение чувствительности в месте поражения.
- Мигрирующий флебит осложняется флеботромбозом и поражает практически все вены человеческого организма. Возникает зачастую у молодых мужчин, злоупотребляющих алкоголем и никотином. Приводит к возникновению хронической формы флебита с последующими осложнениями.
- Церебральная форма флебита возникает при поражении вен головного и спинного мозга. Развивается на фоне бактериемии и приводит к коматозному состоянию и возможному летальному исходу.
- Флебит глубоких вен нижних конечностей, забирающих кровь от органов малого таза, может осложниться илефеморальным флеботромбозом.
- Флебит инфекционного генеза возникает на фоне гнойно-септических воспалений в организме человека.
- Кубитальный флебит поверхностных вен предплечья возникает в случае повреждения стенки сосуда иглой шприца или внутривенозным катетером.
В отдельную группу выделяют флебит воротной вены, возникающий на фоне поражения органов брюшины, поражение печеночных вен. Также различают и воспалительный процесс, затрагивающий стенки яремной вены. Как самостоятельное заболевание рассматривают и флебит беременных. Такие женщины нуждаются в постоянном наблюдении врача в специальном отделении патологий в роддоме.
Симптомы болезни и клиническая картина
В зависимости от того, какая форма флебита может быть у больного, и степени поражения, выделяют различные проявления со стороны пораженных органов. Острый флебит глубоких вен сопровождается выраженной симптоматикой в виде болевого синдрома и отечности прилежащих тканей. Хроническая форма поражения вен нижних и верхних конечностей сопровождается возникновением язв и образованием гнойников. Почти всегда наблюдается повышение общей температуры на фоне присоединившейся инфекции. В таблице предоставлены наиболее часто встречающиеся жалобы в зависимости от вида флебита и времени возникновения.
Таблица №1 Формы флебита и симптомы у пациентов
| Форма | Возможные признаки и жалобы |
| Поверхностный флебит | Пациент жалуется на отечность пораженной конечности. Возможно изменение естественной окраски кожи на синюшный или розово-красный |
| Флебит глубокой вены | Симптомы возникают в позднем периоде болезни. Характерный признак – наличие жалоб у пациента на боль от локализации очага поражения |
| Постинъекционный флебит | Характерным признаком является яркая синева и отек вокруг места укола. Иногда может быть болевой синдром. |
| Церебральная форма | Проявляется головными болями пульсирующего характера, обморочными состояниями |
| Илефеморальный флеботромбоз | Сопровождается острой болью в пораженной конечности. Кожа отекает, становится багрово-синей с металлическим оттенком. |
Необходимо помнить, что при появлении одного или нескольких из этих признаков флебита больному следует незамедлительно обратиться за медицинской помощью к сосудистому хирургу или своему лечащему врачу. Не стоит откладывать посещение специалиста, так как это чревато тяжелыми осложнениями здоровья. Больным с тромботическими поражениями глубоких вен, запрещено заниматься тяжелыми видами спорта. Резкий бег или прыжки могут спровоцировать отрыв тромба и привести к грозному осложнению в виде ТЭЛА.
Методы диагностики заболевания
Диагностику флебита, как и любого другого заболевания, начинают с опроса больного и сбора анамнеза. Одним из обязательных исследований является ультразвуковая допплерография. Обследование проводят в горизонтальном и вертикальном положении. Первоначально пациента укладывают на кушетку, с приподнятым под углом 30° головным концом, руки располагают вдоль туловища, ноги на ширине плеч, стопы слегка развернуты наружу. Обследование подколенной вены проводят в положении на животе, подложив под голеностопный сустав небольшой валик для расслабления задней группы мышц голени и бедра.
Для исследования периферического сосудистого русла в основном используют методику цветового допплеровского картирования. В некоторых случаях показано контрастное ангиосканирование с использованием рентгеноконтрастных препаратов Левовист, Оптисон или Эхоген. При необходимости дополнительно проводят плетизмографию для оценки кровенаполнения венозного русла как в покое, так и в состоянии нагрузки. При подозрении на наличие тромбоза делают радионуклидную флебосцинтиграфию, эмиссионную компьютерную томографию, рентгеноконтрастную флебографию. Не стоит забывать и о стандартных клинических анализах крови для выявления возможных сопутствующих заболеваний.
Системная терапия флебитов
Для общего лечения флебита часто назначают дезагреганты. Это достаточно обширная группа лекарственных препаратов, которые оказывают схожий терапевтический эффект. Это снижение агрегации тромбоцитов на сосудистой стенке, стабилизация мембран форменных элементов крови, улучшение микроциркуляции и устранение ангиоспазма. Наиболее распространены следующие медикаменты:
- Курантил (Дипиридамол), выпускается в таблетках, дозировка составляет от 50 до 600 мг в сутки, все зависит от индивидуальных показаний. В последнее время предпочтение отдают комбинированному лекарству Агренокс, в состав которого помимо дипиридамола входит один из самых распространенных антиагрегантов салициловая кислота. Эти препараты противопоказаны при выраженных патологиях сердечно — сосудистой системы;
- Тиклопидин (Тиклид) по 250 мг дважды в день, запрещен к применению при склонности к кровоточивости, геморрагических диатезах, из побочных эффектов часто отмечают обратимые нарушения кроветворения, головокружение, аллергические реакции;
- Пентоксифиллин (Агапурин, Трентал, Флекситал) по 800 – 1200 мг в сутки, если лечение проводят в условиях стационара предпочитают инъекции препарата, в остальных случаях можно принимать таблетки.
Кроме того, терапия заболевания в обязательном порядке включает применение энзимов. Помимо антиагрегантного и фибринолитического эффекта, эти препараты обладают выраженным противоотечным и противовоспалительным действием, что особенно важно в терапии флебитов. Чаще всего назначают Вобэнзим, в остром периоде дозировка составляет до 10 таблеток в сутки, после нормализации состояния это количество снижают до 5 – 6 таблеток в день. Аналогичным действием обладает Флогэнзим, его назначают по 2 пилюли трижды в сутки за полчаса до приема пищи.
Флеботоники и простагландины – основная группа медикаментов для терапии патологии
Лечение флебита вне зависимости от его причины и выраженности клинических симптомов не обходится без назначения флебоактивных препаратов. Основным их преимуществом является тот факт, что большинство из них содержит растительные компоненты, поэтому они сравнительно безопасны и крайне редко вызывают нежелательные реакции даже при продолжительном использовании. Обычно прописывают:
- Анавенол эффективно устраняет отечность кожи, нормализует тонус вен и сосудов микроциркуляторного русла. На начальном этапе терапии принимают по 2 пилюли трижды в день на протяжении недели, затем дозировку снижают в два раза.
- Гливенол снимает воспалительную реакцию, восстанавливает микроциркуляцию, благотворно влияет на состояние сосудистой стенки капилляров. Назначают по 1 капсуле дважды в сутки минимум на 30 – 45 дней.
- Гинкор-форт оказывает выраженное ангиопротекторное действие, нормализует венозный тонус и снижает проницаемость сосудистой стенки. Для лечения флебита и тромбофлебита назначают по 1 капсуле дважды в день после приема пищи.
- Мадекассол содержит экстракт центеллы азиатской, повышает пластичность сосудистой стенки. В течение первой недели терапии дозировка составляет до 6 таблеток в сутки, затем количество препарата уменьшают в два раза.
Не менее эффективны такие препараты, как Детралекс, Эндотелон, Аэсцин, Эскузан. Стоит отметить, что некоторые из этих препаратов разрешены к применению во время беременности. Например, лекарство Гинкор Форте не оказывает тератогенного действия на плод, что было подтверждено клиническими исследованиями. Поэтому основным противопоказанием к назначению растительных флебопротекторов служит повышенная чувствительность к компонентам лекарства. Повысить терапевтическую эффективность препаратов можно при их сочетании с медикаментами на основе пентоксифиллина.
Флебиты также хорошо поддаются терапии средствами на основе простагландинов. Их действие основано на влиянии на специфические клеточные рецепторы, расположенные на поверхностной мембране. Особого внимания заслуживает способность данных препаратов нормализовать состояние эндотелия венозных сосудов. Назначают инъекции Альпростала или Вазопростана, препараты вводят внутривенно или внутриартериально при помощи катетера.
Средства для наружного применения
Весьма популярными препаратами для местного применения являются гепаринсодержащие мази и гели. Это Венобене, Тромбофоб, Лиотон, Гепатромбин. Однако их целесообразно мазать для профилактики и лечения симптомов флебита при угрозе тромбообразования. Также они необходимы для ускорения рассасывания поверхностных гематом после хирургического и флебосклерозирующего лечения. Гели с высокой концентрацией гепарина, например Лиотон – 1000, показаны на стадии трофических расстройств, причем их следует наносить по периметру пораженного участка кожи. Вено- и капилляропротективными свойствами обладают следующие препараты для наружного применения:
- Венитан, отличительной чертой препарата является его анестезирующий эффект при выраженном болевом синдроме;
- Венорутон;
- Гинкор-гель;
- Троксевазин.
При выраженных симптомах воспаления рекомендуют 2 – 3 раза в день наносить гели и мази с нестероидными противовоспалительными компонентами. Наиболее часто при острой форме патологии назначают Фельден (пироксикам), Кетонал (кетопрофен), Вольтарен Эмульгель (диклофенак), Долгит (ибупрофен). Для лечения флебита поверхностных вен иногда назначают местные глюкокортикоиды (Гидрокортизон 0,1%, Флуметазон 0,02%). Такие мази оказывают выраженный противовоспалительный эффект и снижают адгезию лейкоцитов к эндотелию сосудистой стенки.
Физиотерапия и другие группы препаратов для лечения флебитов
Причиной флебита внутренних и поверхностных вен иногда может быть бактериальный инфекционный процесс. В такой ситуации необходимы антибиотики широкого спектра действия. Однако учитывая возможный риск нежелательных побочных эффектов, их назначают только после консультации с врачом, а в идеале тогда, когда есть результаты бакпосева с определением чувствительности патогенной микрофлоры к той или иной группе антибактериальных средств. Строгим показанием к длительной терапии антибиотиками служат флебиты пупочной вены у новорожденных детей, так как подобное состояние опасно развитием сепсиса.
Хороший эффект также оказывает и физиотерапия. Часто назначают прогревание при помощи высокочастотных токов (УВЧ), электрофорез и фонофорез с различными лекарственными препаратами, как правило, это гепарин, трентал, фибринолизин, гидрокортизон. В последнее время широкое распространение получила незаслуженно забытая гирудотерапия. Причем эффект подобного способа лечения состоит не только в кровопускании.
Читайте также:


