Входные ворота пневмококковой инфекции

Пневмококковая инфекция - группа инфекционных заболеваний человека, вызываемых пневмококком, имеющих всеобщую распространенность, поражающих преимущественно детское население и проявляющиеся разнообразными симптомами с возможным развитием менингита , пневмонии , сепсиса .
Возбудитель - пневмококк или Streptococcus pneumoniae. Пневмококки малоустойчивы во внешней среде. Погибают от действия обычных дезинфицирующих средств, при t - 600 погибают в течение 10 минут. Однако устойчивы к высушиванию. В высушенной мокроте сохраняют жизнеспособность в течение 2х месяцев.
На сегодня существует большая проблема устойчивости пневмококков к ряду антибактериальных препаратов, что создает дополнительные сложности в лечении заболевания.
Причины возникновения пневмококковой инфекции
Источником инфекции являются: 1) больные клинически выраженной формой болезни, 2) носители пневмококков.
Основной механизм заражения - аэрогенный, а путь - воздушно-капельный. Инфицирование происходит при чихании, кашле, разговоре с источником инфекции. Наиболее подвержены заражению лица, находящиеся в непосредственном контакте с источником инфекции (при чихании и кашле - это аэрозольное облако 3 метра в диаметре).
Восприимчивость человека к пневмококковым инфекциям высокая. Возможны семейные вспышки и вспышки в детских коллективах.
Группы риска заражения:
1) Дети до 2х лет, иммунные клетки которых не способны бороться с возбудителем. Дети первого полугодия жизни имеют материнские антитела, количество которых спустя 6 мес. жизни сильно снижается, в связи с чем увеличивается риск развития инфекции.
2) Дети и взрослые с иммунодефицитом (хронические заболевания органов дыхания, сердечнососудистой системы, сахарный диабет, почечная недостаточность, цирроз печени; ВИЧ-инфекция, онкологические болезни, заболевания крови).
3) Возрастной иммунодефицит (лица преклонного возраста старше 65 лет).
4) Лица с табачной и алкогольной зависимостью.
Симптомы пневмококковой инфекции
Как развивается инфекция? Входными воротами пневмококковой инфекции являются слизистые оболочки ротоглотки и дыхательных путей, где пневмококки могут длительно находиться, не оказывая никакого патогенного влияния. Большое значение в развитии дальнейшего процесса оказывает резистентность (сопротивляемость) входных ворот инфекции.
Инкубационный период (с момента заражения до развития болезни) - от 1 до 3х дней.
Проявления болезни: 1) Пневмококковая пневмония (воспаление легких)
2) Пневмококковый менингит (воспаление мягкой мозговой оболочки)
3) Пневмококковый отит (воспаление среднего уха)
4) Пневмококковый сепсис (заражение крови)
Пневмония характеризуется высокой температурой - подъемом до высоких (фебрильных) цифр - 38-39°, ознобом, выраженной слабостью, мышечными болями, одышкой, учащенным сердцебиением; вскоре появляется влажный кашель с мокротой слизисто-гнойного характера (по цвету желтовато-зеленоватая), порой при кашле беспокоят боли в грудной клетке.
Пневмококковый менингит начинается остро с повышения температуры тела до 40°, появляется диффузная головная боль распирающего характера. У большинства больных несколько позже присоединяются многократная рвота, повышенная чувствительность ко всем видам раздражителей. В течение первых 12-24 часов от начала заболевания менингитом формируется развернутая картина менингеального и общемозгового синдромов. Появляются и быстро нарастают менингеальные симптомы. Сознание сначала сохранено, а затем сменяется состоянием оглушенности, стопора, комы.
Пневмококковый отит
Пневмококковый отит характеризуется температурой, болью в области уха, гиперакузией (повышением чувствительности к слуховым раздражителям).
Пневмококковый сепсис проявляется инфекционно-токсическим синдромом (температура, слабость, головные боли), увеличением селезенки (что больной часто не чувствует), симптомы поражения различных органов и систем (легких, сердца, кишечника, почек, мозговых оболочек).
Осложнения пневмококковой инфекции
Осложнения связаны с развитием той или иной клинической формы заболевания. При развитии пневмонии стоит опасаться острой дыхательной недостаточности, сердечной недостаточности. При менингите - отек головного мозга с опасностью синдрома вклинения (остановка сердечной и легочной деятельности). В случае сепсиса летальность достигает до 50% и можно ожидать любого из осложнений.
После перенесенной пневмококковой инфекции формируется малонапряженный, кратковременный, типоспецифический иммунитет, который не защищает от повторного заражения другим серотипом пневмококка.
Профилактика пневмококковой инфекции

1) Специфическая - вакцинация детей раннего возраста.
Существует две вакцины для проведения иммунизации: Превенар-13 и Пневмо 23.
Превенар-13 используется для вакцинации детей с 2х месяцев до 5 лет, а Пневмо-23 с 2х лет и старше. Вакцины не содержат возбудителей, а содержат очищенные полисахариды наиболее часто встречаемых типов пневмококков. Кроме того, введение вакцины имеет лечебный эффект в виде санации от пневмококка дыхательных путей и снижения числа носителей пневмококка.
2) Неспецифическая (изоляция больных, поддержание иммунитета, витаминопрофилактика, своевременное лечение ОРЗ, занятия спортом, закаливание).
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Ямало-Ненецкому автономному округу, 2006-2020 г.
Адрес: 629000, г. Салехард, ул. Титова, д. 10
Пневмококковая инфекция – группа инфекционных заболеваний человека, вызываемых пневмококком, имеющих всеобщую распространенность, поражающих преимущественно детское население и проявляющиеся разнообразными симптомами с возможным развитием менингита, пневмонии, сепсиса.
Пневмококковая инфекция довольно широко распространена на планете. Однако в России регистрация случаев данной инфекции затруднена в силу отсутствия поголовной диагностики всех случаев острых респираторных заболеваний. Пневмококковый менингит в среднем по России выявляется у 10 детей от 0 до 2х лет на 100 000 населения, и этот показатель довольно высок. Заболеваемость сепсисом (заражением крови) пневмококковой этиологии составляет 100 случаев на 100 т.н., пневмококковым воспалением легких составляет 1200 случаев на 100.т.н., а пневмококковым отитом – 22000 случаев на 100 т.н. По данным показателям видно, что пневмококковая инфекция встречается гораздо чаще, чем мы думаем. Нельзя забывать, что высока частота именно тяжелых форм инфекции, что может привести и к длительному восстановлению здоровья, и инвалидизации и неблагоприятному исходу.
Возбудитель – пневмококк или Streptococcus pneumoniae, является представителем нормальной микрофлоры верхних дыхательных путей. В норме встречается носительство одного или нескольких типов пневмококков, показатель которого колеблется от 5-10 до 60-65%. Пневмококк - это грамположительный (при микроскопии окрашивается по Грамму в синий цвет) кокк, окруженный полисахаридной оболочкой, которая содержит антифагин. Именно антифагин препятствует уничтожению (фагоцитированию) пневмококков лейкоцитами. Такая оболочка позволяет ускользать пневмококку от иммунной системы маленького ребенка от 0 до 2х лет. Иммунные клетки взрослого человека уже справляются с нейтрализацией пневмококка. Именно эта особенность и является причиной распространенности пневмококковой инфекции у детей раннего возраста.
В настоящее время известно 84 серотипа пневмококков, патогенных для человека. Основные типы пневмококков, встречаемые у детей раннего возраста и ответственные за подавляющее число случаев данной инфекции, использованы при разработке вакцин для специфической профилактики.
Пневмококки малоустойчивы во внешней среде. Погибают от действия обычных дезинфицирующих средств, при t – 600 погибают в течение 10 минут. Однако устойчивы к высушиванию. В высушенной мокроте сохраняют жизнеспособность в течение 2х месяцев.
На сегодня существует большая проблема антибиотикорезистентности – то есть устойчивости пневмококков к ряду антибактериальных препаратов, что создает дополнительные сложности в лечении заболевания.
Причины возникновения пневмококковой инфекции
Источником инфекции являются: 1) больные клинически выраженной формой болезни, 2) носители пневмококков. Зараженные среды источника инфекции – носоглоточная слизь, слизь бронхиального дерева (мокрота).
Основной механизм заражения – аэрогенный, а путь – воздушно-капельный. Инфицирование происходит при чихании, кашле, разговоре с источником инфекции. Наиболее подвержены заражению лица, находящиеся в непосредственном контакте с источником инфекции (при чихании и кашле – это аэрозольное облако 3 метра в диаметре).
Восприимчивость человека к пневмококковым инфекциям высокая. Возможны семейные вспышки и вспышки в детских коллективах.
Группы риска заражения:
1) Дети до 2х лет, иммунные клетки которых не способны бороться с возбудителем. Дети первого полугодия жизни имеют материнские антитела, количество которых спустя 6 мес жизни сильно снижается, в связи с чем увеличивается риск развития инфекции.
2) Дети и взрослые с иммунодефицитом (хронические заболевания органов дыхания, сердечнососудистой системы, сахарный диабет, почечная недостаточность, цирроз печени; ВИЧ-инфекция, онкологические болезни, заболевания крови).
3) Возрастной иммунодефицит (лица преклонного возраста старше 65 лет).
4) Лица с табачной и алкогольной зависимостью.
Симптомы пневмококковой инфекции
Как развивается инфекция? Входными воротами пневмококковой инфекции являются слизистые оболочки ротоглотки и дыхательных путей, где пневмококки могут длительно находиться, не оказывая никакого патогенного влияния. Большое значение в развитии дальнейшего процесса оказывает резистентность (сопротивляемость) входных ворот инфекции.
Неблагоприятные факторы для развития заболевания: переохлаждение, снижение местного иммунитета в результате частых респираторных инфекций, стрессовые ситуации и переутомление, гиповитаминозы. При снижении местной сопротивляемости возможно развитие воспаления легких. Попадая в кровь, пневмококки могут вызвать сепсис (заражение крови), а также разноситься по органам и тканям.
Инкубационный период (с момента заражения до развития болезни) - от 1 до 3х дней.
Проявления болезни: 1) Пневмококковая пневмония (воспаление легких)
2) Пневмококковый менингит (воспаление мягкой мозговой оболочки)
3) Пневмококковый отит (воспаление среднего уха)
4) Пневмококковый сепсис (заражение крови)
Пневмония характеризуется высокой температурой - подъемом до высоких (фебрильных) цифр – 38-39°, ознобом, выраженной слабостью, мышечными болями, одышкой, учащенным сердцебиением; вскоре появляется влажный кашель с мокротой слизисто-гнойного характера (по цвету желтовато-зеленоватая), порой при кашле беспокоят боли в грудной клетке.
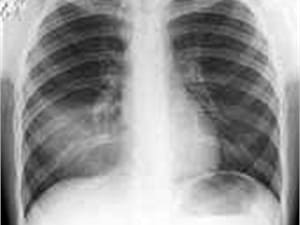
Очаговая пневмония легче по тяжести, однако инфильтрация рассасывается в более длительный срок – до 4х недель.
Когда нужно обратиться к врачу: высокая температура, сильная головная боль, многократная рвота, боли в шее, невозможность ее согнуть – все эти симптомы для незамедлительного обращения к доктору. У детей раннего возраста – высокая температура, постоянный плач и беспокойство ребенка – повод для срочного обращения к врачу. Менингит требует срочного лечебного вмешательств в условиях стационара.
Пневмококковый отит характеризуется температурой, болью в области уха, гиперакузией (повышением чувствительности к слуховым раздражителям).
Пневмококковый сепсис проявляется инфекционно-токсическим синдромом (температура, слабость, головные боли), увеличением селезенки (что больной часто не чувствует), симптомы поражения различных органов и систем (легких, сердца, кишечника, почек, мозговых оболочек).
Осложнения пневмококковой инфекции
Осложнения связаны с развитием той или иной клинической формы заболевания. При развитии пневмонии стоит опасаться острой дыхательной недостаточности, сердечной недостаточности. При менингите – отек головного мозга с опасностью синдрома вклинения (остановка сердечной и легочной деятельности). В случае сепсиса летальность достигает до 50% и можно ожидать любого из осложнений.
После перенесенной пневмококковой инфекции формируется малонапряженный, кратковременный, типоспецифический иммунитет, который не защищает от повторного заражения другим серотипом пневмококка.
Диагностика пневмококковой инфекции
1. Предварительный диагноз – клинический. Выставляется врачом при осмотре пациента на основании подозрительной симптоматики после проведения дифференциального диагноза. Отличить пневмококковую инфекцию от заболеваний со схожей клиникой, вызванных другими бактериями, очень сложно. Докторам необходимо исключать пневмонии другой этиологии (стафилококковые, стрептококковые, легионеллезны, клебсиеллезные и другие); другие бактериальные менингиты и др.
2. Окончательный диагноз выставляется только после лабораторного подтверждения диагноза.
Для исследования отбираются: ротоглоточная слизь, мокрота, кровь, спинномозговая жидкость, воспалительные экссудаты. Взятие определенного вида материала для лабораторных исследований осуществляется с учетом клинической картины заболевания.
Особенности: быстрая гибель пневмококка во внешней среде определяет быструю доставку материала в лабораторию.
Основными методами диагностики являются:
1. Микроскопия окрашенных по Грамму и методом Гиса мазков – под микроскопом видны ланцетовидные диплококки.
2. Бактериологический метод – посев материала на специальные среды (кровяной агар и сывороточный бульон, 10% желчный бульон)
3. Серологический метод – исследование крови при помощи реакции агглютинации только подтверждает основной диагноз.
Лечение пневмококковой инфекции
1) Базисная терапия (режим, диета).
Режим. Госпитализация осуществляется по клиническим показаниям. На дому лечатся больные только с пневмококковым острым респираторным заболеванием. Другие формы инфекции, а тем более у детей, требуют госпитализации во избежание фатальных осложнений. Неизменным условием является соблюдение постельного режима на весь лихорадочный период, а также до ликвидации осложнений.
Диета полноценная со сбалансированным количеством белков, жиров, углеводов; исключением облигатных аллергенов, достаточным количеством жидкости.
2) Этиотропная терапия (антибактериальные препараты) – препаратами выбора при пневмококковой инфекции являются группа пенициллинов, цефалоспоринов, карбопинемов, ванкомицина в зависимости от формы инфекции.
Нужно помнить об увеличении штаммов антибиотико-резистентных видов пневмококка, что безусловно затрудняет лечебный поиск препарата. Выход один – определение чувствительности выделяемого пневмококка к различным антибиотикам, на которое уходит 2-3 дня.
3) Патогенетическая инфузионная терапия (коррекция защитных функций организма) включает в себя дезинтоксикационную терапию, бронхолитики, кардиопротекторы, мочегонные, средства для улучшения микроциркулиции и так далее.
4) Патогенетическая и симптоматическая терапия (жаропонижающие, аналгетики, противовоспалительные, антигистаминные);
1. Жаропонижающие (нурофен, панадол детям, терафлю, колдрекс, фервекс, эффералган взрослым) с целью уменьшения лихорадки и улучшения общего самочувствия.
2. Противовоспалительная терапия и аналгетики – ибупрофен, парацетамол, вольтарен, кеторол – снимают болевой синдром, в частности при миалгии.
3. Муколитики (и отхаркивающие) средства – ацетилцистеин, амброксол, лазолван, бромгексин, бронхолитин, аскорил и так далее. Препараты, подавляющие кашель (синекод, коделак, стоптуссин), принимать при пневмококковой инфекции НЕ рекомендуется.
4. Пробиотики в случае развития лекарственного энтерита (линнекс, бифистим, бифидум форте и др) с целью активирования нормальной микрофлоры и борьбы с инфекции в очаге поражения.
5) Отвлекающая и местная терапия включает в себя паровые ингаляции с раствором соды, растворами трав – шалфей, ромашка (что актуально при катаральной форме и герпангине); орошение зева дезинфицирующими растворами во избежание бактериальной обсемененности места поражения; противовоспалительные капли в глаза при конъюктивите.
Можно ли самостоятельно принимать антибиотики при пневмококковой инфекции? Нежелательно, поскольку правильно определить необходимую группу антибактериальных препаратов под силу только доктору. Неправильный подбор препарата и дозу может привести не только к отсутствию эффекта лечения, но и существенному снижению иммунитета, а, следовательно, и ухудшению общего состояния больного.
Профилактика пневмококковой инфекции
1) Специфическая - вакцинация детей раннего возраста.
Существует две вакцины для проведения иммунизации: Превенар-13 и Пневмо 23.
Превенар-13 используется для вакцинации детей с 2х месяцев до 5 лет, а Пневмо-23 с 2х лет и старше. Вакцины не содержат возбудителей, а содержат очищенные полисахариды наиболее часто встречаемых типов пневмококков. Кроме того, введение вакцины имеет лечебный эффект в виде санации от пневмококка дыхательных путей и снижения числа носителей пневмококка. Вводятся вакцины по разным схемам в зависимости от возраста. Иммунитет вырабатывается через 10-15 дней после введения и сохраняется в течение 5 лет. Правительством РФ ассматривается изменение статьи 9 Федерального закона "Об иммунопрофилактике инфекционных болезней", и если оно будет одобрено, вакцинация от пневмококка станет обязательной в 2014 году.
2) Неспецифическая (изоляция больных, поддержание иммунитета, витаминопрофилактика, своевременное лечение ОРЗ, занятия спортом, закаливание).
Ежегодно в мире умирает более миллиона людей от заболевания, вызванных пневмококками. По статистике в основном это дети младшего возраста и новорождённые. Это весьма распространённая инфекция по всей планете, которая несёт опасность жизни детей. Они особенно беззащитны перед такой инфекцией из-за неустойчивого иммунитета. В чём же опасность пневмококков и что такое пневмококковая инфекция?
Что такое пневмококки
Пневмококки являются лидерами среди многих видов возбудителей, возникающих на фоне респираторных заболеваний. В организме они присутствуют на протяжении нашей жизни постоянно.
Располагаются пневмококки в назофарингиальной микрофлоре, причём человек при этом не испытывает дискомфорта. Они являются условно-патогенными микроорганизмами.
У тех людей, у которых есть такая инфекция, выделение кокков происходит через верхние респираторные пути. Иногда выделения могут происходить через другие жидкости организма.
Частота выделений зависит от ряда факторов:
- возраста человека,
- микробиологических методов,
- условий проживания.
Носителями таких возбудителей в основном являются маленькие дети и люди пожилого возраста. Заразиться пневмококками несложно, поскольку они передаются воздушно-капельным путём.
При заражении не всегда развивается заболевание, поэтому зачастую развивается ОРЗ, тонзиллит. При хорошем иммунитете взрослые легко могут вылечиться.
Иногда инфекция продолжает оставаться в организме и человек будет её носителем. Кроме, маленьких детей и пожилых людей в группу риска также попадают люди, страдающие заболеваниями сердца и сосудов, верхних дыхательных путей, сахарным диабетом и раком. В группу риска попадают те, у кого снижен иммунитет.
Как развивается инфекция? Входными воротами пневмококковой инфекции являются слизистые оболочки ротоглотки и дыхательных путей, где пневмококки могут длительно находиться, не оказывая никакого патогенного влияния.
Большое значение в развитии дальнейшего процесса оказывает резистентность (сопротивляемость) входных ворот инфекции. Симптоматика инфекции зависит от проявлений самой инфекции.
Пневмококки вызывают развитие:
Менингит характеризуется острым началом заболевания с резким повышением температуры тела до 40 оС, а также сильной головной болью.
После этого у больного начинается рвота по непонятным причинам. Через сутки больному трудно повернуть шеей. Он пока ещё находится в сознании, но очень скоро впадает в ступор и затем в кому.
При пневмококковой пневмонии температура тела также резко повышается до 39 оС и у больного начинается лихорадочное состояние. У него проявляется одышка, сильная слабость, озноб. Больной чувствует боль в мышцах по всему телу, частое биение сердца. После этого можно заметить и другие симптомы — сильный кашель.

Он сопровождается большим выделением гнойной слизи. При пневмококковой инфекции часто проявляются сильные боли в области грудной клетки.
В моменты дыхания слышны хрипы в грудной клетке. Заболевание в такой форме пневмонии может привести к абсцессам, плевриту и дыхательной недостаточности.
При отите (воспаление среднего уха) на фоне пневмококковой инфекции поднимается высокая температура тела. Больной испытывает сверхчувствительность к раздражителям слуха и болезненные ощущения в больном ухе.
Когда начинает развиваться сепсис (заражение крови), больной испытывает головную боль и слабость. У него резко повышается температура тела, и проявляются признаки поражения систем и органов.
При попадании через слизистую оболочку дыхательных путей и ротоглотки пневмококки могут длительное время там оставаться и не проявлять никаких тревожных признаков и патогенного влияния. В дальнейшем развитии пневмококков большое значение имеет сопротивляемость путей проникновения пневмококков.
Пневмококки — это бактерии, имеющие более 90 разновидностей и только 20 считаются самыми агрессивными. Для того чтобы они стали активными им необходимы особые условия. Обитая в слизистой оболочке верхних дыхательных путей, бактерии выбирают организм с ослабленным иммунитетом.
Обычно высокий уровень заболеваемости пневмококковой инфекции совпадает с эпидемией гриппа, и это не является случайностью. От опасных бактерий можно также пострадать и в тёплое время года.
Причиной может послужить переохлаждение организма, попадание в ухо воды при купании, а также перепады давления в часы перелёта, что негативно отражается на барабанной перепонке.
Способствует развитию пневмококковой инфекции и большая скученность людей. Чаще всего так происходит в детских учреждениях, интернатах, а также в армии.
Там чаще всего заболеванию подвергаются новобранцы. Бактерии несут опасность для людей пожилого возраста, тем, кто страдает болезнями сердца, почек, печени, сахарным диабетом, бронхов.
Реальный риск заражения есть и у людей, которые ведут нездоровый образ жизни, много курят и пьют. Подхватить инфекцию также могут люди, у которых происходят частые стрессы, с гиповитаминозом, часто болеющие от ОРВИ и ОРЗ, страдающие от переутомлений и слабого иммунитета.
Такое заболевание считается проявлением осложнения после перенесённого ОРВИ. Кроме, проникновения в лёгкие инфекция также попадает и через кровь.
При таком заболевании проявляется несколько опасных симптомов:
- Высокая температура.
- Одышка.
- Сильная слабость.
- Головная боль.
- Боль в области груди.
- Сначала сухой кашель, который постепенно переходит во влажный с коричневого цвета мокротами.
Больного начинает знобить и резко повышается температура тела до 39–40 оС. У больных пневмонией наблюдается учащённое сердцебиение, снижается давление и есть симптомы тахикардии.
У малышей больных пневмококковой пневмонией можно наблюдать, что при дыхании происходит отставание одной половины грудной клетки. Кожа у ребёнка становится очень бледной, влажной, появляется цианоз конечностей.
Пневмококковая пневмония может быть очаговой и крупозной. Последняя пневмококковая пневмония всегда протекает более тяжело, с развитием острой дыхательной недостаточности. Происходит формирование абсцессов, плеврита.
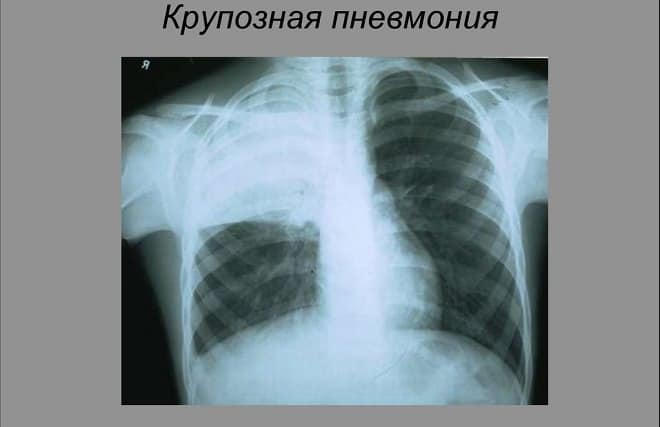
Очаговая пневмония протекает в более лёгкой форме, но лечиться дольше. Если появляются все описанные симптомы необходимо сразу обращаться за медицинской помощью. Кроме, осмотра врачи обычно назначают сдачу анализов, а также после полученных результатов назначают рентген лёгких.
На фоне развития того или иного заболевания могут возникать осложнения. После пневмонии может быть сердечная недостаточность, острая дыхательная недостаточность.
При заболевании менингитом случается отёк головного мозга. В случае развития сепсиса в 50% может быть летальный исход, а также происходят любые осложнения.
Все осложнения в основном возникают от неправильного лечения или из-за его отсутствия. После перенесённого заболевания пневмококковой инфекцией организм очень ослаблен и ослабленный иммунитет не способен защититься от повторного заболевания.
Лечение и профилактические меры
Наиболее правильным является комплексное лечение пневмококковой инфекции. Обычно для лечения выраженных форм применяются антибиотики.
Высокие показатели устойчивости возбудителей требуют применения препаратов последнего поколения. Некоторые штаммы способны противостоять антибиотикам, что усложняет лечение.
Кроме, приёма антибиотиков также назначается детоксикационное лечение, использование муколитических и бронхолитических препаратов, анальгетиков. В дополнение к лечению медикаментами специалисты назначают иммуномодулирующую терапию, ингаляции, ЛФК и другие эффективные средства.
В целях профилактики детям с двухмесячного возраста делают вакцинацию. Желательно всегда своевременно лечить все инфекционные заболевания и воспалительные недуги. Родители должны укреплять иммунитет ребёнка.
Взрослые люди также должны заботиться о своём иммунитете, исключить злоупотребление алкоголя и бросить курить. Физические нагрузки в пределах нормы, регулярные прогулки на свежем воздухе, правильное питание помогут свести к минимуму развития этой опасной инфекции.
Если статья была Вам полезна, пожалуйста поставьте оценку и поделитесь с друзьями 🙂

Пневмококковая инфекция – группа инфекционных заболеваний человека, вызываемых пневмококком, которые поражают преимущественно детей. Пневмококк может вызывать синуситы, бронхиты, эндокардиты, артриты, сепсис и др. опасные заболевания.
Тяжёлыми формами развития пневмококковой инфекции являются пневмония, менингит и сепсис. Частота развития тяжелых форм высока.
Наиболее часто пневмококковой инфекцией болеют дети от 6 месяцев до 6-ти лет. До 6 месяцев у детей есть антитела к пневмококку, полученные от матери. Особенно тяжело заболевания протекают у маленьких детей, чем младше ребёнок — тем опаснее для него заболевание.
Возбудитель инфекции – пневмококк или Streptococcus pneumoniae. Пневмококки малоустойчивы во внешней среде. Погибают от действия обычных дезинфицирующих средств, при t – 60 гр. погибают в течение 10 минут, но устойчивы к высушиванию. В высушенной мокроте сохраняют жизнеспособность в течение 2-х месяцев.
Источником инфекции являются больные пневмококковой инфекцией и носители пневмококков (носоглоточная слизь, мокрота).
Основной путь заражения – воздушно-капельный. Инфицирование происходит при чихании, кашле, разговоре с источником инфекции (при чихании и кашле – это аэрозольное облако 3 метра в диаметре).
Восприимчивость человека к пневмококковым инфекциям высокая. Возможны семейные вспышки и вспышки в детских коллективах.
Группами риска заражения являются:
— дети с 6 мес. до 2-х лет – это возраст, когда иммунные клетки не способны бороться с возбудителем.
— дети и взрослые с иммунодефицитом (хронические заболевания органов дыхания, сердечно-сосудистой системы, сахарный диабет, почечная недостаточность, цирроз печени; ВИЧ-инфекция, онкологические болезни, заболевания крови);
— люди в возрасте старше 65 лет и лица с табачной и алкогольной зависимостью.
Входными воротами пневмококковой инфекции являются слизистые оболочки ротоглотки и дыхательных путей. Большое значение в развитии процесса оказывает сопротивляемость организма инфекции.
Неблагоприятные факторы для развития заболевания: переохлаждение, снижение местного иммунитета в результате частых респираторных инфекций, стрессовые ситуации и переутомление, гиповитаминозы.
С момента заражения до развития болезни проходит от 1 до 3-х дней.
Пневмония характеризуется высокой температурой до 38-39°, ознобом, выраженной слабостью, мышечными болями, одышкой, учащенным сердцебиением; появляется влажный кашель со слизисто-гнойной мокротой.
Пневмококковый менингит начинается остро с повышения температуры до 40°, появляется головная боль распирающего характера, у большинства больных присоединяются многократная рвота, повышенная чувствительность ко всем видам раздражителей.
Пневмококковый отит характеризуется температурой, болью в области уха, повышением чувствительности к слуховым раздражителям.
Пневмококковый сепсис проявляется инфекционно-токсическим синдромом (температура, слабость, головные боли), увеличением селезенки, симптомами поражения легких, сердца, кишечника, почек, мозговых оболочек.
После перенесенной пневмококковой инфекции формируется кратковременный иммунитет, который не защищает от повторного заражения другим типом пневмококка.
Все формы заболевания особенно у детей требуют госпитализации, чтобы избежать развития летальных осложнений. Обязательным условием является соблюдение постельного режима на весь период подъёма температуры, а также до ликвидации осложнений.
Профилактика пневмококковой инфекции разделяется на два вида:
Неспецифическая – изоляция больных, поддержание иммунитета, витаминопрофилактика, своевременное лечение ОРЗ, занятия спортом, закаливание.
Специфическая – вакцинация детей раннего возраста.
В 2014г. прививку включили в Российский прививочный календарь.
Вакцины не содержат возбудителей, а содержат очищенные полисахариды наиболее часто встречаемых типов пневмококков, поэтому защищают организм практически от всех заболеваний, которые вызывает эта бактерия.
Кроме того, введение вакцины имеет лечебный эффект в виде санации от пневмококка дыхательных путей и снижения числа носителей пневмококка.
Иммунитет вырабатывается через 10-15 дней после введения вакцины и сохраняется в течение 5 лет.
Вакцинация проводится детям в возрасте от 6 месяцев до 6-ти лет однократно. Ревакцинация проводится через 3 года после вакцинации.
Детям старше 6 лет и взрослым вакцинация показана только тем, кто относится к группе риска по развитию заболевания.
Вакцинация детям проводится бесплатно в детских поликлиниках по месту прикрепления по направлению участкового врача педиатра.
Взрослым вакцинация проводится на платной основе.
Можно воспользоваться услугами альтернативных прививочных кабинетов, в которых имеется необходимая вакцина.
Центр молекулярной диагностики, г. Иркутск, ул. Рабочего штаба, 29/1, тел. 480-188, 480-199, 480-193, детская регистратура 480-195.
Европейский Центр Вакцинопрофилактики, г. Иркутск, ул. 4-я Советская, 60/1, ост. Метеостанция, тел. — регистратуры: 23-30-57, консультации: 24-42-17, выездная вакцинация: (3952) 24-42-17.
В чем опасность пневмококковых инфекций
Пневмококковые заболевания быстро развиваются на фоне ослабленного иммунитета, и выглядит как осложнение после инфекций. Возникает короткий период развития инфекции на фоне выздоровления от основной болезни и начало нового, более опасного заболевания, проходит незамеченным. Максимальную опасность пневмококковые инфекции представляют для младенцев.
При отсутствии вакцинации, инфицированный ребенок постоянно находится в зоне риска. Незначительное снижение иммунитета после простуды или переохлаждения может вызвать внезапное развитие острого и опасного заболевания.
Необходимость вакцинации и календарь прививок
Заболевания, вызываемые данной инфекцией, имеют характер гнойных воспалений. Это менингиты, пневмонии, отиты. В хронических стадиях — бронхиты, плевриты, артриты.
При отсутствии вакцинации, более 700 тысяч детей заболевали гнойными отитами только в России. На данный момент прививка от пневмококковой инфекции внесена в обязательный календарь прививок для ребенка.
Медицинский центр Детское Село предлагает услуги по платной вакцинации от пневмококков с использованием качественных и безопасных вакцин, под присмотром квалифицированных врачей
Прививки, выполненные в медицинском центре, отмечаются в прививочной карте ребенка. Это необходимо для соблюдения установленного графика прививок и во избежание недоразумений и повторной вакцинации.
Почему мы рекомендуем провести вакцинацию именно в центре Детское Село
- Ребенок получит больше внимания. В стоимость прививки входит обязательный осмотр врача с допуском к прививке.
- Прививка от пневмококковых инфекций назначается на определенное время, вам не придется сидеть и ждать своей очереди среди большого количества больных детей и подвергать иммунитет своего ребенка опасности.
- После прививки желательно остаться в медицинском центре или погулять поблизости около получаса для выявления внезапных изменений. Вероятность спонтанных аллергических реакций не велика. Но если ребенку потребуется дополнительная медицинская помощь — она будет оказана без промедления.
- Высокая квалификация врачей и медицинского персонала, доброжелательность ко всем пациентам, внимательность помогают выполнить вакцинацию максимально безопасно и без лишней нервотрепки. Вы можете получить любую дополнительную информацию и подробно ознакомиться с составом вакцин, убедиться в их безопасности.
- Медицинский центр использует только качественные, максимально безопасные для детей вакцины. Отдается предпочтение бесклеточным вакцинам с минимальным содержанием консервирующих веществ. Государственные предприятия, к сожалению, не могут закупать соответствующие вакцины по причине существующих предписаний и относительно высокой стоимости качественных вакцин.
- Большинство вакцин производятся во Франции и США. Государственные учреждения России обычно отдают предпочтение вакцинам российского производства. Российские вакцины могут быть не менее эффективны, но содержат больше вспомогательных веществ и менее щадящим образом воздействуют на организм ребенка.
Центр Детское Село имеет удобное расположение в садово-парковой зоне города Пушкин. Экологически чистое безопасное место в культурном пригороде СПб идеально подходит для спокойных прогулок с ребенком. Это комфортное и спокойное место, вдали от городского шума.
Почему важна прививка от пневмококковых инфекций в раннем возрасте
Иммунитет младенца только формируется. По этой причине несколько лет назад было принято кипятить и полностью обеззараживать детские вещи чтобы избежать контакта с любой инфекцией. Это не совсем правильно, потому что иммунитет расслабляется в полностью безопасной стерильной среде и перестает постоянно генерировать защиту. Прививки дают возможность познакомить иммунитет ребенка с наиболее опасными угрозами в максимально безопасной форме, без перенесения заболевания. Пневмококковые инфекции сопровождают нас повсюду и необходимо, чтобы иммунитет ребенка обладал достаточной защитой перед этой угрозой. Прививка дает достаточную защиту
Существуют 2 крайности при формировании детского иммунитета. Первая заключается в защите ребенка от любой инфекции, вторая допускает любые заболевания и выглядит простой безалаберностью. Звучат аргументы, что пусть ребенок скорее переболеет всеми положенными заболеваниями и выработает свой собственный, естественный иммунитет без всяких прививок.
Ошибка в том, что только пневмококковые инфекции, вызывающие тяжелейшие заболевания, имеют более 100 вариаций. Переболев естественным образом, ребенок получает защиту только от 1 группы. Добавим, что не менее 30 форм пневмококковых инфекций не поддаются лечению антибиотиками и представляют смертельную опасность.
Прививка обеспечивает защиту от большинства известных форм. Хотелось бы надеяться на благоразумие родителей. Для пожилых людей с ослабленным иммунитетом прививка поможет сохранить здоровье и увеличить годы полноценной жизни.
Как проводится вакцинация
Вакцина вводится внутримышечно. Детям до 2 лет укол вакцины выполняется в верхнюю треть бедра. Детям старше 2 лет вакцина вводится в верхнюю часть руки.
Реакция организма на прививку:
В месте введения вакцины первое время наблюдается небольшое болезненное уплотнение. Ребенок может отказываться шевелить ногой или рукой из-за болезненных ощущений. Среднее время всасывания вакцины около 2 суток, уплотнение может держаться дольше. Небольшое прогревание и легкий массаж помогут снять симптомы, связанные с уплотнением в месте укола.
Нормальной реакцией организма на прививку является повышение температуры, вялость, сонливость в течении 2 суток.
Симптомы заболеваний, вызванных пневмококковыми инфекциями
Пневмококковая инфекция не вызывает одного определенного заболевания. При заражении, инфекция циркулирует в крови и ее развитие подавляется иммунитетом. При ослаблении иммунитета заболевания оседают и начинают размножаться на слизистых оболочках в бронхах или в легких, в гайморовых пазухах, в мозговых оболочках и так далее.
Пневмококковая инфекция способна вызывать различные заболевания. Тяжесть заболеваний обусловлена готовностью иммунитета противостоять инфекции. Не вакцинированные дети возрастом до 2 лет практически беззащитны перед инфекцией и болезни протекают с максимальной тяжестью.
Пневмония
Обычные симптомы пневмококковой пневмонии это боль в груди, лихорадка, кашель, затрудненность дыхания. Симптомы пневмонии точно такие же, как при ХИБ инфекции. Это то же самое заболевание, но с другим возбудителем.
Менингит
Пневмококковый менингит или воспаление мозговых оболочек имеет все симптомы обычного менингита, это спутанность сознания, нарушение ориентации, лихорадка, ригидность затылочных мышц. Пневмококковый менингит является опасным заболеванием, вызывающим тяжелые последствия. Это задержки нервного и психического развития, снижение интеллектуальной активности.
Пневмококковый отит
Симптоматика пневмококкового отита осложнена тяжестью заболевания. Гнойное воспаление и перфорация барабанной перепонки приводят к частичной потере слуха.
Пневмококковая бактериемия
Пневмококковая бактериемия имеет симптомы простуды, дополненные болями в суставах, потливостью, ознобом. В скрытой форме у заболевания нет других симптомов, кроме повышенной температуры, утомляемости ребенка, слабости, общему болезненному состоянию.
Устойчивость к антибиотикам
Основная опасность пневмококков в выработке механизма привыкания к антибиотикам. Устойчивость инфекции к пенициллину и к его формам достигает 50% от всех известных пневмококков. Устойчивость к тетрациклину и левомицетину имеют 30% пневмококков.
Пневмококковые инфекции на фоне ослабленного иммунитета развиваются стремительно, всего лишь за 2–3 дня. Часто просто нет времени, чтобы установить устойчивость к видам антибиотиков в связи с быстротечностью развития заболевания.
Носители инфекции
Пневмококковая инфекция распространяется, как и большинство массовых заразных заболеваний, воздушно-капельным путем. Носителем инфекции может быть любой человек, без видимых проявлений заболевания. Пневмококковые инфекции не проявляются при нормальном иммунитете, заболевания развиваются на фоне ослабленного иммунитета.
Не привитые дети в 70% случаев являются носителями пневмококков, заражая взрослых.
Выбор вакцины
Прививка детей до 2 лет осуществляется вакциной Превенар от компании Пфайзер. Это безопасная вакцина, которая легко переносится детьми и создает надежную защиту от большинства пневмококковых инфекций. Вакцина применяется в 90 странах мира, эффективность и безопасность применения доказана клинически.
Форма выпуска вакцины
Индивидуальные упаковки, стеклянные одноразовые шприцы с 0.5 мл вакцины. Вакцина вводится полностью 1 пациенту независимо от возраста. Уменьшение дозы вакцины или введение 1 вакцины 2 детям не допускается.
Вакцина предназначена для детей от 2 месяцев до 5 лет.
Безопасность применения
Прививка легко переносится детским организмом. При необходимости, вакцину Превенар можно применять в один день с другими вакцинами, кроме БЦЖ.
Для детей старше 2 лет можно использовать вакцину Пневмо 23.
Следует ли прививать взрослых, контактирующих с ребенком
Без малейших сомнений, да. Вакцина от пневмококковых инфекций была разработана только во второй половине 20 века. Это связано с многообразием форм инфекции и необходимости создания универсальной вакцины, блокирующей наиболее опасные и устойчивые к лечению формы. Обязательная вакцинация приводит к общему снижению заражений инфекцией, уменьшению числа пневмоний и отитов.
Организм взрослого человека вынужден непрерывно бороться с пневмококковой инфекцией. Иммунитет взрослого человека вполне успешно справляется, как и с другими скрытыми инфекциями, например, с герпесом. Но точно также, как и в случаях с герпесом, при снижениях иммунитета возникает воспалительное заболевание. Это бронхиты, ларингиты, отиты. В пожилом возрасте, со снижением иммунитета, возобновляются риски гнойных отитов, менингитов и пневмонии.
Выбор времени вакцинирования
Многие полагают, что если нет эпидемии, то вакцинирование не требуется. Соответственно, если объявлена эпидемия или наблюдается рост заболеваний, вакцинирование точно не нужно, потому что выше риск заболеть. Оба мифа не соответствуют действительности.
Дети должны прививаться согласно графику прививок по возрасту. Для взрослых желательно пройти те прививки, которые не было выполнены в детском возрасте, или по времени истечения защиты вакцины.
В специализированном центре Детское Село имеется возможность для вакцинации взрослых людей качественными вакцинами производства Франции и США. Вакцинирование платное, подробные консультации и информацию по вакцинированию вы можете уточнить, обратившись в клинику.
Читайте также:


