Ведущими симптомами раневого сепсиса являются
Матрос 3., 21 года, во время занятий на полигоне получил огнестрельное ранение кисти запалом гранаты. Доставлен через 40 минут в гарнизонный военно-морской госпиталь. При оказании первой помощи наложен жгут на предплечье, асептическая повязка, сетчатая шина.
Объективно: общее состояние средней степени тяжести. Пульс - 100 уд. в мин, ритмичный. АД - 100/50 мм рт.ст. Имеется обширная рваная рана на ладонной поверхности кисти, распространяющаяся на тыл. В ране множественные отломки пястных костей и костей запястья. Вскрыт лучезапястный сустав. Пальцы кисти бледные, нечувствительные, активные движения в них отсутствуют.
Сформулируйте и обоснуйте диагноз.
Окажите первую врачебную и квалифицированную медицинскую помощь.
Ответ:
Диагноз: слепое осколочное ранение кисти. Разрушение кисти. При оказании первой врачебной помощи:
- введение обезболивающих средств (2% - 1,0 промедол внутримышечно);
- футлярная новокаиновая блокада на плече (новокаин 0,25% - 200 мл);
При оказании квалифицированной хирургической помощи:
- первичная хирургическая обработка раны, ампутация кисти.
Матрос Р., 22 лет, доставлен вертолетом в ВМГ с острова, где в составе команды обслуживал маяк. Три дня тому назад при хозяйственных работах получил рану мягких тканей бедра. Первая помощь ограничилась наложением асептической повязки.
Объективно: общее состояние тяжелое. Кожные покровы бледные, склеры иктеричны. Пульс - 120 уд. в мин, ритмичный. АД - 100/70 мм рт.ст. На передне-боковой поверхности бедра - рваная рана размером 2 х 1,5 см, выраженный отек бедра, из раны скупое отделяемое гнилостного характера со зловонным запахом, определяется подкожная крепитация. Температура тела - 39°С, паховые лимфоузлы увеличены, болезненны.
1. Сформулируйте и обоснуйте диагноз.
2. Окажите первую врачебную и квалифицированную медицинскую помощь.
Ответ:
Диагноз: рвано-ушибленная рана бедра, осложненная анаэробной клостридиальной инфекцией. При оказании первой врачебной помощи:
- инфузионная терапия в течение 1,5 часов в объеме 1,5 л растворов кристаллоидов с 10-15 мл ЕД пенициллина;
- введение столбнячного анатоксина внутримышечно 0,5 мл;
- введение в окружность очага пенициллина, клиндамицина в 0,25% растворе новокаина;
- кортикостероиды: гидрокортизон 250-375 мг, преднизолон 60-90 мг;
- иммобилизация шиной Дитерихса.
При оказании квалифицированной хирургической помощи:
Под эндотрахеальным наркозом выполняется вторичная хирургическая обработка раны. Она имеет следующие особенности:
- радикальная некрэктомия в пределах поражений области (сегмента конечности) с обязательным выполнением широкой 2-образной фасциотомии на протяжении всей пораженной области;
- дренирование 2-3 толстыми (более 10 мм в диаметре) трубками;
- заполнение раны салфетками, постоянно смачиваемыми 3% раствором перекиси водорода, введение в рану угольных сорбентов;
- продолжение инфузионной терапии, антибиотикотерапии, введение протеаз, гепарина;
- внутривенное введение 150 МЕ противогангренозной сыворотки (сыворотка разводится в 5-10 раз 0,9% раствором хлорида натрия, вводится медленно, не более 20-30 капель в минуту).
Тестовые задания:
1. При каких ранах чаще отмечают нагноение?
2. Какие раны быстрей заживают?
3. Чем опасны колотые раны?
а) глубиной ранения
б) повреждением костей
+в) повреждением внутренних органов.
4. Инкубационный период при анаэробной газовой инфекции составляет:
б) от 12 до 24 ч
в) от 24 до 48 ч
+г) от 3 до 4 суток
5. Гематогенный остеомиелит чаще встречается:
г) одинаково часто во всех возрастных группах
1. К эндогенной инфекции относятся:
2. Что является наиболее важным при лечении сепсиса?
а) строгий постельный режим
б) тщательный сбор анамнеза
в) лечение сопутствующего заболевания
+г) ликвидация первичного очага
3. Одним из важнейших компонентов лечения при сепсисе является:
в) лечебная физкультура
г) физиотерапевтические процедуры
4. Кровь на бактериальный посев при сепсисе необходимо забирать:
а) при нормальной температуре тела больного
+б) при ознобе и на высоте температурной реакции
в) сразу же после спада температуры
г) через 6—12 ч после отмены антибиотиков
5. Явным признаком столбняка является:
б) декомпенсация сердечно-сосудистой системы
+г) сардоническая улыбка
6. Какой способ завершения первичной хирургической обработки огнестрельной раны наиболее обоснован и эффективен?
а) первичные глухие швы
б) отказ от первичных швов, дренирование раны
в) вторичные швы
+г) отсроченные первичные швы с дренированием раны
7. В каком месте по ходу раневого канала при огнестрельных повреждениях бывают наибольшие разрушения тканей?
а) у входного отверстия
+б) у выходного отверстия
в) в середине раневого канала
г) в полостных органах
8. Бактериальное обсеменение "чистых" операционных ран оказывается наиболее высоким на этапе:
а) сразу после разреза кожи
б) в наиболее травматический момент операции
в) перед зашиванием раны
+г) при первой послеоперационной перевязке
9. Острое гнойное воспаление ран чаще всего определяют следующие возбудители:
+а) золотистого стафилококка и стрептококка
б) протея и неклостридиальных анаэробов
в) протея и энтерококков
г) синегнойной палочкой
д) неклостридиальных анаэробов
10. Причинами возникновения гнойной инфекции травматических ран являются:
а) "уличная" микрофлора
б) "госпитальная" микрофлора
в) эндогенная микрофлора
11. Наиболее эффективными против синегнойной инфекции являются все дезинфицирующие средства, исключая:
а) борную кислоту
б) муравьиную кислоту
в) перманганат калия
+д) антисептики, содержащие соединения четвертичного аммония
12. В ранней фазе воспаления раневого процесса ведущую роль играют:
+б) тромбоциты и тучные клетки
13. Основными клетками, принимающими участие в очищении ран от тканевого детрита в фазу воспаления, являются:
б) тромбоциты и тучные клетки
14. К факторам, повреждающим локальную тканевую защиту в ранах и способствующим развитию инфекции, относят:
а) местную ишемию, наличие некротизированных тканей, гематом
б) хронические заболевания (соматические)
в) инородные тела
г) терапию иммуносупрессорами
+д) все перечисленное
15. К факторам, определяющим успех метода активного вакуумного дренирования при абсцессах, затеках и т.п., относятся:
+а) герметичность дренируемой полости
б) введение дренажа через контрапертуру со стороны здоровых тканей
в) эвакуация содержимого гнойной полости через небольшой разрез с последующим его ушиванием
г) введение лекарственных препаратов в полость с определенной экспозицией
д) все перечисленное
1. Применение ферментов в комплексном лечении ран способствует всему перечисленному, исключая:
а) агрегацию эритроцитов в зоне раны
+б) повышение прочности послеоперационного рубца
в) сокращение фазы травматического воспаления
г) активизацию роста грануляционной ткани, синтеза кислых гликозаминогликанов, образование коллагеновых волокон
2. Ведущими симптомами раневого сепсиса являются:
а) тяжелая интоксикация
б) гиповолемия, нарушение водно-электролитного баланса, ацидоз
в) ухудшение микроциркуляции
г) анемия, гипопротеинемия
+д) все перечисленное
3. Заживление раны первичным натяжением обуславливается рядом условий, к которым относятся:
а) небольшая зона повреждения и плотное соприкосновение краев раны
б) сохранение жизнеспособности краев раны
в) отсутствие очагов некроза и гематомы
г) асептичность раны (или уровень микробных тел ниже критического)
+д) все перечисленное
4. Хирургическая обработка в фазе регенерации ставит перед хирургами следующие задачи:
а) удаление нежизнеспособных и измененных тканей
б) снижение количества микробных тел в ране
в) вскрытие затеков
г) снижение интоксикации
+д) все перечисленное
5. Сроки активного дренирования гнойной раны составляют:
а) от 3 до 5 суток
б) от 6 до 10 суток
в) от 11 до 14 суток
+г) сроки определяются отдельной конкретной ситуацией
6. К приемам введения дренажной трубки относятся:
а) трубку располагают точно на дне гнойной полости
б) отводящий конец располагают в самом низком (в положении лежа) участке
в) используют трубки диаметром от 5 до 20 мм
г) вводят дренажи послойно при обширных ранениях
+д) все перечисленное
7. При наличии местного гнойного очага генерализованная инфекция проходит фазы:
+а) гнойно-резорбтивную лихорадку
б) начальную стадию сепсиса
д) все перечисленное
8. Наиболее часто при сепсисе преобладают гнойные метастазы, локализующиеся:
а) в мягких тканях и костях
б) в легких, сердце и почках
в) в печени и селезенке
9. При возникновении воспаления с серозно-гнойным отделяемым в области швов рекомендуется:
а) антибактериальная терапия
б) снятие швов и промывание раны
в) повторная хирургическая обработка раны с наложением вторичных швов
г) правильно а) и б)
+д) все правильно
10. Критический уровень содержания микробных тел на 1 г ткани раны при генерализованной инфекции составляет:
11. Ко вторичным гнойным воспалениям при первичном ожоге (инфицированной ране, карбункуле, абсцессе, флегмоне) относятся:
12. Истощенному раненому, имеющему пониженную температуру и незаживающую рану с обширной поверхностью и гнойным отделяемым, следует поставить диагноз:
+а) раневого истощения
13. В классификации клинического течения хирургического сепсиса выделяют все перечисленные формы, кроме:
14. Клиническая картина гнилостной инфекции представлена всеми перечисленными симптомами, за исключением:
а) зловонного гнойного расплавления тканей с пузырьками газа
б) общей интоксикации, высокой температуры
в) ясного сознания, субфебрильной температуры
+д) при разрезе в ране здоровые снабжаемые кровью мышцы
15. Жировая эмболия обычно возникает после травмы через:
16. Клиническими признаками нежизнеспособности тканей при первичной хирургической обработке будут все перечисленные, исключая:
а) изменение окраски
б) отсутствие кровотечения
в) отсутствие эластичности
г) нарушение сократимости
+д) запах, повышенную кровоточивость при ранении
17. Показаниями для транспортной иммобилизации на этапах медицинской эвакуации являются все перечисленные, кроме:
а) огнестрельных переломов и повреждений суставов
б) обширных повреждений мягких тканей
в) повреждений сосудов и нервов
г) синдрома длительного раздавливания
+д) касательного ранения мягких тканей
18. В приемно-сортировочное отделение общехирургического госпиталя поступил боец, раненый в правое бедро осколком снаряда. Через 3 часа после ранения повязка пропиталась кровью, несколько подсохла. Нижняя конечность иммобилизирована 2 шинами Крамера. Раненый в удовлетворительном состоянии. Пульс 84 в мин., ритмичен, удовлетворительного наполнения. На правом бедре жгут. При снятии жгута повязка сразу окрашивается алой кровью. Ваша тактика при лечении данного раненого:
а) рассечение раны и наложение кровоостанавливающего зажима
б) контроль за наложением жгута, наркотические анальгетики
в) первичная хирургическая обработка и тугая тампонада раны
+г) первичная хирургическая обработка раны, окончательная остановка кровотечения
д) отправить в ГБФ
19. В МПП через 3,5 часа после слепого осколочного ранения в левое плечо в удовлетворительном состоянии поступил раненый. Повязка пропиталась кровью, подсохла, лежит хорошо. Выберите наиболее правильную тактику?
а) сменить повязку и оставить в МПП;
б) подбинтовать и эвакуировать попутным транспортом в общевойсковой мед.батальон, сидя;
+в) наложить шину Крамера и эвакуировать санитарным транспортом в общевойсковой мед.батальон, лежа;
г) ввести наркотические анальгетики, эвакуация в ГБФ;
д) сделать первичную хирургическую обработку и эвакуировать в ГЛР попутным транспортом.
20. В перевязочную МПП доставлен раненый с жалобами на резкие боли в области левого бедра. На передней поверхности имеется слепое ранение средней трети левого бедра. При осмотре выявлена асимметрично расположенная припухлость на внутренней поверхности левого бедра. Общее состояние - удовлетворительное. Что необходимо сделать на МПП?
а) первичная хирургическая обработка раны, наркотические анальгетики и шинирование
б) наложение давящей повязки, шинирование, наркотические анальгетики
в) наложение давящей повязки, жгут, шинирование, наркотические анальгетики
+г) наложение давящей повязки, шинирование, провизорный жгут, наркотические анальгетики
д) туалет раны, иммобилизация, наркотические анальгетики
Общая остро-гнойная инфекция, или сепсис — тяжелое общее заболевание, которое вызывается разнообразной инфекцией, обычно исходящей из какого-либо первичного местного очага гнойной или гнилостной, а иногда и латентной инфекции.
При сепсисе имеет место постоянное распространение по всему организму вирулентных бактерий и их токсинов. В результате этого общие явления резко преобладают над местными и создают картину тяжелого заболевания.
С появлением и развитием современных методов асептики и антисептики, после введения антибиотиков, рациональных методов обработки ран и лечения гнойных заболеваний частота сепсиса значительно уменьшилась, а результаты его лечения улучшились.
Однако и в настоящее время сепсис продолжает оставаться одним из самых опасных осложнений гнойной инфекции в хирургической практике.
Сепсис причины. Возбудителями сепсиса могут быть самые разнообразные гноеродные бактерии: чаще всего — стрептококки и стафилококки, а в более редких случаях пневмококки, кишечная палочка и даже анаэробные микробы.
Иногда наблюдается смешанная инфекция. Важно отметить, что в процессе развития сепсиса играют роль не только сами микробы (их вирулентность), но также их токсины и продукты распада тканей организма больного, возникающие в результате воздействия на них бактерий и их ядов.
Сепсис, по существу, является вторичным заболеванием, т. е. осложнением разнообразных инфицированных ран, открытых переломов, ожогов, отморожений или местных воспалительных процессов: флегмон, карбункулов, рожи и др.
Сепсис может наступить после предварительного развития лимфангоита или тромбофлебита, но может развиться и непосредственно из местного очага инфекции, причем последний иногда трудно определим.
Можно сказать, что любой очаг инфекции при наличии особо предрасполагающих или неблагоприятных условий может быть источником поступления микробов и их токсинов в кровь, т. е. осложниться сепсисом.
Лишь в очень редких случаях не удается установить местоположение первичного источника сепсиса, и в таких невыясненных случаях говорят о так называемом криптогенном сепсисе, при котором где-то в организме имеется скрытый очаг инфекции, или очаг дремлющей инфекции.
Помимо наличия бактерий в крови, для развития сепсиса необходим целый ряд предрасполагающих местных и общих условий. В развитии сепсиса и его клинической картины основное значение имеют следующие обстоятельства:
1) вид, вирулентность и другие свойства гноеродных микробов. Так, например, для стафилококкового сепсиса характерно частое образование метастазов, а для стрептококкового — преобладание явлений интоксикации;
2) место или очаг внедрения гноеродных микробов и его анатомо-физиологические особенности: величина очага (раны или воспалительного процесса), вид тканей и т. д. Так, сепсис чаще всего развивается при наличии очага инфекции в коже или подкожной клетчатке и значительно реже — при его локализации в других органах;
3) общее состояние организма играет решающую роль в развитии сепсиса, его течении и исходе. В этом отношении особое значение имеют состояние общей реактивности организма, состояние повышенной чувствительности (сенсибилизация) и иммунитета в нем.
Хирургический сепсис может наблюдаться в любом возрасте, но чаще всего он встречается в возрасте от 30 до 50 лет и преимущественно у мужчин. Иногда наблюдается сепсис у новорожденных и детей первых месяцев жизни.
Как сказано, при сепсисе в той или иной степени всегда поражаются все органы и системы человеческого организма и особенно печень, почки, селезенка, костный мозг, легкие. Эти поражения проявляются как в форме патологических изменений в самих органах (различные перерождения, вторичные гнойники), так и в нарушении их функций (например, при поражениях почек — изменения мочи и т. п.).
Степень поражения этих органов оказывает большое влияние на течение и исходы сепсиса. У некоторых больных сепсис протекает с преимущественным поражением какого-либо внутреннего органа — сердца, печени и др. Весьма нарушаются при сепсисе обмен веществ и процессы кроветворения.
В зависимости от вида возбудителя, характера входных ворот для гноеродных микробов, локализации первичного очага, времени развития, длительности и особенностей клинического течения различают несколько основных видов и форм сепсиса.
Хирургический сепсис характеризуется наличием воспалительного (гнойного) очага, доступного оперативному вмешательству (абсцесс, флегмона, гнойный артрит, остеомиелит и т. п.) или же наличием раневого воспалительного процесса, требующего наблюдения хирурга и оперативного лечения.
Наиболее простой и общепринятой является классификация сепсиса на следующие основные клинические формы:
1) общая гнойная инфекция с метастазами (пиемия);
2) общая гнойная инфекция без метастазов (септицемия);
3) смешанная или переходная форма (септикопиемия).
Общая гнойная инфекция с метастазами (метастазирующая инфекция или пиемия ) возникает в тех случаях, когда бактерии (в виде бактериальных или инфицированных эмболов) из какого-либо первичного воспалительного очага по току крови заносятся в различные органы и ткани.
Если в них имеются благоприятные условия для развития и размножения микробов, то в этих органах и тканях возникают и развиваются вторичные воспалительные очаги (метастазы), чаще всего в виде гнойников.
Метастатические гнойники могут быть как единичными, так и множественными, что преимущественно и наблюдается. Описаны случаи, когда хирургам приходилось вскрывать по нескольку десятков таких гнойников.
Чаще всего эти гнойники развиваются в коже и подкожной клетчатке, легких и плевральной полости, почках или околопочечной клетчатке, печени, мозге, суставах, предстательной железе, костном мозге.
Из этих вторичных гнойников микробы могут вновь периодически поступать в кровь и по ее току опять заноситься в различные органы и ткани, где также возникают метастатические гнойники. Пиемия чаще всего является более благоприятной формой сепсиса по сравнению с другими его формами.
Общая гнойная инфекция без метастазов (неметастазирующая инфекция или септицемия) характеризуется отсутствием вторичных гнойников или метастазов, хотя в крови больного могут быть найдены микробы.
В основе этой формы сепсиса лежит наводнение организма больного различными бактериями (бактериемия) и ядовитыми веществами в виде бактериальных токсинов и продуктов распада тканей, проникших в кровь из очагов воспаления (токсинемия).
В результате этого -возникает отравление (интоксикация) организма с резкими патологическими изменениями в различных внутренних органах (сердце, печень, почки) и нарушением их функции.
Септицемия в большинстве случаев является более тяжелой и опасной формой сепсиса, чем пиемия.
В ходе заболевания сепсисом возможен переход одной его формы в другую. Так, например, септический процесс первоначально может протекать по типу септицемии, а затем перейти в пиемию. Такие смешанные или переходные формы сепсиса получили название септикопиемии.
Наблюдается западение щек, желтушность склер, а иногда и кожи. Нередко встречается пузырьковая сыпь на губах (герпес), мельчайшие кровоизлияния (петехии) или геморрагическая сыпь и гнойнички на коже. Для сепсиса характерно раннее появление пролежней (особенно при остром течении заболевания), истощение и обезвоживание.
Одним из главных постоянных признаков сепсиса оказывается повышение температуры до 39—40°, протекающей с потрясающими ознобами и проливными потами. Тип температурной кривой при сепсисе бывает весьма разнообразным: перемежающийся, послабляющий или постоянный. Температурные кривые могут быть характерными для различных форм сепсиса.
Так, например, для сепсиса без метастазов (септицемия) в большинстве случаев характерен постоянный тип температурной кривой. При сепсисе с метастазами (пиемия) характерен послабляющий тип температуры, сопровождающейся потрясающими ежедневными или периодическими ознобами. Эти явления зависят от поступления микробов из гнойного очага в кровь.
Параллельно с появлением и развитием лихорадки отмечается ряд признаков нарушения функций нервной системы: головные боли, бессонница или сонливость, раздражительность, возбуждение или, наоборот, подавленное состояние, иногда неполное сознание и даже нарушение психики.
Весьма важны признаки, зависящие от нарушения функции внутренних органов на почве интоксикации.
Нарушения функций сердечно-сосудистой системы проявляются понижением кровяного давления, учащением и ослаблением пульса, причем расхождение между частотой пульса и температурой является очень плохим признаком. Тоны сердца глухие, иногда прослушиваются шумы. Часто наблюдается развитие очагов пневмонии.
Нарушена функция печени, что, помимо ее увеличения и болезненности, проявляется в желтушной окраске склер или желтухе. Селезенка увеличена, но вследствие дряблости она не всегда прощупывается.
Нарушение функции почек выявляется патологическими изменениями мочи (уменьшение удельного веса до 1010—1007 и ниже, появление белка, цилиндров и др.). Наблюдаются нарушения деятельности других, например половых, органов (расстройства циклов менструации), органа зрения (кровоизлияния и др.). Иногда встречаются тянущие боли в мышцах и суставах.
Помимо всех вышеперечисленных признаков для сепсиса с метастазами характерно появление переносов гнойников в различные органы и ткани. В зависимости от расположения гнойников появляются разнообразные признаки, свойственные этим вторичным очагам гнойного воспаления.
Так, при метастазах в легких наблюдаются признаки пневмонии или абсцесса легких, при метастазах в кости — явления остеомиелита и т. д.
Очень важны и характерны значительные изменения в составе крови. Для начальной стадии развития сепсиса обычен лейкоцитоз (до 15—30 тысяч), сдвиг лейкоцитарной формулы влево и ускорение РОЭ (до 15—30 мм в час). Малое количество лейкоцитов часто является признаком тяжести заболевания и слабой реактивности организма.
Одновременно появляются признаки нарастающего малокровия: уменьшение гемоглобина (до 30—40% и ниже) и количества эритроцитов (до 3 млн. и меньше). Такое прогрессирующее малокровие является постоянным и одним из главных признаков сепсиса.
Свертываемость крови понижается, что одновременно с изменениями капилляров способствует возникновению септических кровотечений.
Грануляции из сочных и розовых превращаются в темные, застойные, вялые, иногда — бледные и легко кровоточащие. Рана покрывается беловато-серым или грязным налетом с участками некротических тканей. Отделяемое раны становится скудным и мутным, иногда серо-коричневого цвета, зловонным.
Ценным вспомогательным методом в распознавании сепсиса является регулярное бактериологическое исследование крови, ее посевы.
Таким образом, основными и постоянными признаками сепсиса являются:
1) прогрессирующее ухудшение общего состояния больного, несмотря на благоприятное иногда течение первичного воспалительного очага или гнойной раны;
2) наличие длительной высокой температуры с ознобами, потами и нарастающим истощением больного;
3) нарушение функций сердечно-сосудистой системы и ряда внутренних органов (печень, почки и др.);
4) нарастающее малокровие и другие изменения крови ;
По своему течению сепсис, особенно в начале его развития, напоминает некоторые инфекционные заболевания. Следует отличать его, например, от милиарного туберкулеза, брюшного тифа, малярии, гриппа и др.
В этом отношении правильному распознаванию должно помочь наличие специфических возбудителей при указанных инфекционных заболеваниях (палочка туберкулеза — при туберкулезе, плазмодии — при малярии и т. п.), некоторых характерных признаков клинического течения заболевания (первичный гнойный очаг при сепсисе, специфические изменения в легких при туберкулезе, замедленный пульс при брюшном тифе и др.), а также и данных лабораторных исследований (туберкулезные палочки в мокроте при туберкулезе, лейкопения и реакция Видаля при брюшном тифе, лейкоцитоз — при сепсисе и т. д.).
Иногда бывает трудно отличить сепсис от тяжелой, резко выраженной общей реакции на местный гнойный процесс. Начальная стадия сепсиса во многом напоминает течение некоторых местных гнойных процессов с явлениями общей интоксикации.
Важной отличительной особенностью является то обстоятельство, что при правильном и своевременном лечении любого местного гнойного процесса общие явления, которые могут наблюдаться при нем (высокая температура, интоксикация и др.), довольно быстро стихают и исчезают полностью.
Таким образом, в данном случае общие явления имеют тесную связь и полную зависимость от местного гнойного процесса.
У большинства больных с признаками сепсиса имеется тесная связь между общими явлениями и состоянием первичного источника (очага) инфекции. Однако в некоторых случаях сепсиса такой связи или зависимости уже не наблюдается.
Даже при благоприятном течении местного гнойного процесса общие явления, характерные для сепсиса, могут оставаться, а иногда нарастать. Таким образом, при сепсисе общие явления иногда не зависят от состояния и течения местного процесса или эта связь остается незаметной, а поэтому клинически и не улавливается.
Гнойнорезорбтивная лихорадка в отличие от сепсиса имеет самое разнообразное (чаще — подострое и хроническое), но преимущественно благоприятное течение, которое явно зависит от состояния и течения местного гнойного процесса.
Рациональное лечение полностью ликвидирует гнойнорезорбтивную лихорадку. Вообще же нередко лишь самое тщательное наблюдение за течением заболевания и учет всех признаков, присущих сепсису, позволяют поставить правильный диагноз.
Чаще всего наблюдаются острая и подострая формы сепсиса, при которых течение болезни затягивается от 2—4 до 6—12 недель. При одиночных метастазах (особенно в подкожной клетчатке) наблюдается более легкое течение сепсиса, а при множественных метастазах (особенно во внутренних органах) — более тяжелое.
В некоторых случаях течение сепсиса принимает весьма затяжной характер, когда все эти признаки выражены довольно слабо.
Эту хроническую форму сепсиса следует отличать от хрониосепсиса , наблюдаемого не при острогнойных хирургических заболеваниях, а в основном при септическом эндокардите, который затягивается иногда на многие месяцы и даже годы.
Наконец, в отдельных случаях наблюдается рецидивирующая форма сепсиса, при которой периоды мнимого выздоровления сменяются новой вспышкой, которая иногда затягивается на 6 и более месяцев.
Сравнительно редко наблюдается молниеносная форма сепсиса. Она характеризуется весьма бурной картиной развития заболевания уже в первые часы или дни после травмы и в течение 1—2 дней заканчивается гибелью больного.
При сепсисе могут наблюдаться различные осложнения: септические кровотечения (капиллярные, паренхиматозные), которые нередко возникают при перевязках, тромбоз сосудов и тромбофлебиты (особенно на конечностях), поражение сердца (эндокардиты, инфаркты и др.), легких (пневмонии), пролежни.
Сепсис первая помощь. Все больные с любой формой сепсиса или даже при одном подозрении на это заболевание подлежат госпитализации. По показаниям применяют сердечные и другие симптоматические средства.
Если диагноз не вызывает сомнений, внутримышечно вводят антибиотики (пенициллин, стрептомицин, бициллин и др.). Перевозка в лежачем положении.
При задержке с госпитализацией проводят общие и местные лечебные мероприятия.
Общие мероприятия состоят в применении больших доз антибиотиков и сульфаниламидных препаратов, внутривенных вливаний спирта, хлористого кальция, уротропина, приемов внутрь витаминов.
Пища септических больных должна быть высоко калорийной, легкоусвояемой, разнообразной и вкусной, содержащей большое количество витаминов. Больные должны получать много жидкости. По показаниям применяются симптоматические средства: сердечные, анальгетики, снотворные. Очень важен тщательный и заботливый уход.
Местные лечебные мероприятия состоят в соответствующем лечении местного патологического процесса, явившегося первичной причиной возникновения сепсиса: инфицированные раны, переломы, ожоги, абсцессы, флегмоны.
Слайд 1
Раневая инфекция – инфекционный процесс, развивающийся в живых тканях, окружающих рану, под воздействием микробов, проникающих в нее в момент ранения или спустя некоторое время, сопровождающийся повреждением и гибелью клеточных структур с формированием новых очагов некроза и клинически выраженной общей реакцией организма.
Факторы способствующие возникновению раневой инфекции:
1.Вид ранящего снаряда, которым нанесено повреждение, и связанная с ним степень повреждения тканей;
2.Количество, вирулентность, инвазивность и токсичность микроорганизмов проникших в рану в виде микробного загрязнения;
3.Форма, локализация, длительность существования раны, наличия в ней инородных тел;
4.Качество общей и местной иммунологической ответной реакции организма на полученное повреждение;
5.Общее состояние раненого в момент ранения (кровопотеря, переохлаждение, недосыпание, недоедание и тд), наличие у него сопутствующих заболеваний;
6.Сроки выполнения и качество медицинских мероприятий при лечении пострадавшего.
Выделяют два вида раневой инфекции:
1. Местная гнойная инфекция( очаговая инфекция), когда нагноение возникает в области раны, вызывая общую реакцию организма различной степени выраженности;
2. Раневой сепсис( общая гнойная инфекция), когда происходит потеря связи с местным очагом и идет генерализация процесса.
Микрофлора ран:складывается из трех форм м/о:
С централизацией кровообращения, с нарушением микроциркуляции и ишемией органов в зоне повреждения приводит к появлению в лимфе грудного протока, в системном кровотоке эндогенных м/о. Это может привести к развитию генерализованного сепсиса. (стафилококк, стрептококк, энтерококк, кишечная палочка);
Госпитальные возбудители – их появление обуславливает длительное пребывание пациентов в отделении интенсивной терапии. (синегнойная палочка, стафилококки, стрептококки, энтерококки).
Местные гнойные осложнения ран
Аэробными – стафилококк, стрептококк;
Анаэробными – синегнойная палочка, энтерококк, клостридиальная инфекция.
Местная гнойная инфекция – процесс развивающийся под воздействием микробов в живых тканях, окружающих рану, который сопровождается повреждением или гибелью клеточных структур и клинически выраженной реакцией организма.
Виды гноеродных инфекционных осложнений
К местным инфекционным осложнениям относят (аэробные инфекции):
1. Абсцессы раневого канала;
2. Нагноительные девиации раневого канала;
3. Затеки, флегмоны, свищи;
4. Огнестрельные остеомиелиты.
Раневая инфекция может протекать в трех основных вариантах или их сочетании:
Помощь раненным на этапах медицинской эвакуации:
| Доврачебная помощь –МПБ | 1.Контроль наложения асептической повязки с помощью ППИ; 2.Проверка правильности наложения жгута с максимальным сохранением кровотока в дистальных участках конечностей; 3.Выполнение транспортной иммобилизации стандартными лестничными шинами ( комплект Б - 2). При хорошей иммобилизации импровизированными средствами допустима дальнейшая эвакуация без замены их табельными шинами; 4.Введение а/б в/в или в/м; 5. В/в введение плазмозамещающих растворов |
| Первая врачебная помощь –МПП | 1.Исправление или смена сбившихся асептических повязок; 2.Временная остановка наружного кровотечения и контроль ранее наложенного жгута – замена жгута на иной способ временной остановки кровотечения для уменьшения ишемии конечности; 3.Иммобилизация поврежденной области табельными средствами; 4.Введение а/б, паравульнарные новокаиновые блокады с высшими разовыми дозами антибиотиков; 5.П/к введение столбнячного анатоксина – о,5 мл однократно; 6. В/в введение плазмозамещающих растворов. |
| Квалифицированная помощь –ОмедБ | 1.ПХО ранений без наложения первичного шва. ; 2.Введение а/б широкого спектра действия в 100 – 300 мл 0,25% р-ра новокаина; 3.В/в введение а/б широкого спектра действия до и во время и после операции; 4. Качественная иммобилизация переломов стержневыми аппаратами комплекта КСТ – 1 или модулями аппарата Илизарова; 5. При ранениях и открытых травмах, сопровождающихся развитием анаэробной инфекции – ВХО или ампутация сегментов конечности. |
| Специализированная помощь -Госпиталь | Лечение в военных полевых специализированных госпиталях в соответствии с локализацией ранений. |
Основные направления в лечении местных гнойных осложнений:
1. Очищение раны от некротических и нежизнеспособных тканей;
2. Обеспечение оттока раневого отделяемого – дренирования;
3. Восстановление жизнеспособности тканей, окружающих зоны некроза путем устранения отека, восстановление микроциркуляции, нормализации биохимических процессов;
4. Подавление возбудителей раневой инфекции (антимикробная, профилактическая терапия);
5. Они реализуются методами хирургического (вторичная хирургическая обработка с наложением вторичных – ранних или поздних швов)и консервативного лечения раневой инфекции.
К общим (генерализованным) инфекционным осложнениям относят:
Сепсис
СЕПСИС –это системная воспалительная реакция в ответ на местный инфекционный процесс.
Токсико –резорбтивная лихорадка –это реакция организма, вызванная всасыванием из раны различного рода токсических пирогенных веществ.
По сути дела, ТРЛ является непременной принадлежностью каждой раны, причем чем обширнее рана, чем больше в ней некротических полей, откуда идет всасывание некротических продуктов.
Слайд 9а
Возбудители сепсиса: стафилококк – 60%; стрептококк – 25%; кишечная палочка – 14%; реже синегнойная палочка и анаэробы (анаэробный сепсис). Сепсису предшествует синдром системной воспалительной реакции .
- боевые и огнестрельные раны;
- скрытый очаг дремлющей инфекции;
Механизм развития сепсиса у раненых
| Первый | Второй |
| При длительно протекающей местной раневой инфекции повреждаются механизмы сопротивления. Истощаются системы регулирующие равновесие между противовоспалительными медиаторами и их антагонистами. Происходит генерализация системного воспалительного ответа с повреждением органов и систем вне первичного очага. Он развивается в разные сроки, часто в период от 2 недель до 2 месяцев после ранения. | Хпрактерен для тяжелых сочетанных травм, сопровождающихся травматическим шоком и быстрой генерализацией СВО травматического происхождения. Ишемия ОБП вследствие кровопотери, гиповолемии и централизации кровообращения вызывает повреждение кишечного барьера и прорыв в сосудистое русло бактерий и эндотоксина. В итоге уже в первые 5 – 10 суток возникает постшоковый сепсис с множественными органными и системными повреждениями. |
Признаки сепсиса:
1. Токсемия – характеризуется нарушением жизненно важных органов.
3. Наличие в организме очага инфекции;
4. Метастазирование гнойников;
5. Синдром полиорганной недостаточности
Клиника сепсиса.
Критерии ССВО
1. Тахикардия с ЧСС свыше 90 в 1 мин;
2. Тахипноэ свыше 20 в минуту или pCO2, меньше 32 мм.рт.ст. на фоне ИВЛ;
3. Температура тела выше 38 или ниже 36;
4. Количество лейкоцитов в крови больше 12000 в 1 мм3 или меньше 4000 в 1 мм3, или число незрелых форм превышает 10%.
Жалобы больного связаны с интоксикацией:
Общий вид септического больного:
- бледно – землистого или желтоватого цвета;
- язык сухой, обложен налетом;
- на теле часто видна петехиальная сыпь;
- пульс обычно учащен;
- АД нормальное или снижено, при развитии септического шока оно падает ниже 70 – 80 мм.рт. ст.;
- увеличение печени и селезенки – в следствии интоксикации.
При исследовании крови:
- обнаруживается лейкоцитоз с выраженным сдвигом влево;
- прогрессирующие падение гемоглобина;
Посев крови – выявляется бактериемия.
Посевы крови необходимо брать в момент озноба.
- определяется белок и форменные элементы;
- снижается диурез, который может привести к ОПН.
Состояние первичного очага при сепсисе:
- задержка раневого отделяемого;
- поражение мышц и фасций;
- отделяемое серозно – геморрагическое, гнилостное.
Кроме того выделяют :
Выделяют три формы сепсиса
| Терапевтический сепсис | Хирургический сепсис | Постшоковыйсепсис |
| - у пациентов с первые возникшим/предшествовавшим инфекционному заболеванию иммунодефицитом (с/д, врожденный, иммунодепрессивная терапия); | - осложняющий острые хирургические инфекционные заболевания и травмы; - это органный (гинекологический, урологический, абдоминальный) и раневой сепсис, вызванный местной раневой инфекцией | - развивается после тяжелой травмы., в результате массивного поступления в общий кровоток медиаторов воспаления, ферментов и других внутриклеточных структор из очагов повреждения и естественных резервуаров. |
Диагноз хирургического сепсиса ставиться на основании:
1. Наличия хирургически значимого первичного очага;
2. Наличия как минимум 3- х из симптомов системной воспалительной реакции:
- повышенная или пониженная температура;;
- тахикардия более 90 ударов в минуту;
- одышка более 30 дыханий в минуту;
- наличия хотя бы одного из признаков нарушения ментального статуса.
3. Наличие хотя бы одного из признаков органной недостаточности.
Диагностика сепсиса
Бактериологический метод – посев крови. Достоверные результаты можно получить, производя заборы крови не менее 2х раз в сутки в течение 2 дней. На это время отменяется а/б терапия. Результат считается положительным, если из 50% проб высевается один и тот же микроб. Результаты гемокультуры должны сопоставляться с данными, полученными из предполагаемых инфекционных очагов – стенки раны или абсцесса, аспират из трахеобронхиального дерева, моча и тд.
Лечение Сепсиса
Лечение сепсиса проводиться в ОМедБ и госпиталях, так как только там можно оказать необходимую медицинскую помощь. Раненых с сепсисом на этапах медицинской эвакуации эвакуируют в первую очередь.
| Сепсис без ПОН | Сепсис с ПОН (тяжелый сепсис) | Септический шок |
| - хирургическая санация инфекционного очага; -а/б терапия; - симптоматическая терапия. | - хирургическая санация инфекционного очага; - комплексная много компонентная интенсивная терапия: 1.а/б - терапия; 2.респираторная поддержка; 3.коррекция гиповолемии; 4.нутритивная поддержка; 5.гемодиализ | - немедленно ввести 500 – 2000мг преднизолона в/в; -5000 – 10 000 геперинаструйно, затем 30 000 – 50 000 ЕД в/в в течении суток ( под контролем времени свертывания крови); - инфузионная терапия 3 – 4 л в сутки, под контролем почасового диуреза и ЦВД; - а/б – цефлоспориныIII поколения или фторхинолоны, аминогликозиды + метронидазол. Наиболее эффективны карбопенемы. |
АНАЭРОБНАЯ ИНФЕКЦИЯ
Анаэробная инфекция - это тяжелая токсическая раневая, вызванная анаэробными микроорганизмами с преимущественным поражением соединительной и мышечной ткани.
Анаэробная инфекция ран
Возбудителями являются клостридии 4 – х видов:
Клостридии выделяют экзотоксины, вызывающие некроз соединительной ткани и мышц, а также гемолиз эритроцитов, тромбоз сосудов с поражением миокарда, печени, почек.
Для развития клостридиальной инфекции характерно газообразование и развитие выраженного отека.
Газовая гангрена
Клостридиальныймионекроз, это влажная гангрена, вызванная анаэробами выделяющими газ.
Инкубационный период:менее 24 часов
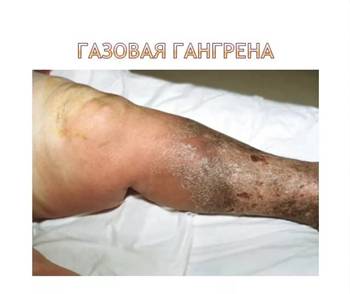
Классификация
1. Молниеносная ( часы);
2. Острая форма (сутки).
Дата добавления: 2018-02-28 ; просмотров: 136 ;
Читайте также:


