Вакцинация против коклюша кто придумал
.jpg)
Как Екатерина II была первой
Принято считать, что первая в российской истории прививка была сделана 23 октября 1768 года, а поставили ее самому на тот момент важному и могущественному пациенту Российской империи — Екатерине II. Прививка была от оспы — страшного заболевания, которое сейчас побеждено именно благодаря вакцинации. Но в XVIII веке эпидемия оспы выкашивала население и Европы, и России. В отдельные годы от оспы умирало более миллиона человек. Заразиться было очень легко — болезнь не щадила никого, не делая различий между сословиями. Не миновала оспа и российский трон. В 1730 году от оспы в 14-летнем возрасте скончался царь Петр II.
Смертность от оспы в те годы составляла около 40 процентов — иными словами, в XVIII веке заболевший имел почти равные шансы выжить или умереть. Вместе с тем врачи уже тогда заметили, что перенесший оспу человек больше никогда ею не заболеет. До открытия теории иммунитета оставался примерно век, но врачи XVIII столетия начали пользоваться этим наблюдением. По нынешним меркам их метод вакцинации кажется крайне небезопасным, но тогда — вполне приемлемым, ведь смертность привитых таким методом людей составляла всего около двух процентов, в 20 раз меньше, чем у непривитых. Метод, называемый вариоляцией, заключался в том, что на руке пациента делали надрез, куда помещали оспенный материал, взятый от больного человека (безопасную вакцину на базе коровьей оспы английский врач Эдвард Дженнер разработал лишь в 1796 году). Если все проходило удачно, привитый болел оспой в легкой форме, после чего уже не мог заразиться. Этот метод был открыт турками, затем его изучили английские врачи. Сначала они опробовали вариоляцию на преступниках, затем на сиротах из приюта, а потом, когда все испытуемые выжили, привили и королевскую семью.
Доктор получил баронский титул, звание лейб-медика и пенсию в размере 500 фунтов стерлингов в год, а Александр Марков — дворянство и новую фамилию Оспенный. На его гербе была изображена рука со зрелой оспиной выше локтя, держащая красную розу.
Как Склифосовский открыл в Москве пастеровскую станцию
Открытие Пастера в 1885 году стало настоящим спасением. В Париж потянулись укушенные бешеными животными люди. Среди первых избежавших благодаря вакцине смерти 2500 человек были 16 из 19 покусанных волком жителей Смоленской губернии. В живых могли остаться все, однако троим не повезло — с помощью опоздали: заседание городской думы в Белом, которая должна была выделить им 16 тысяч рублей на поездку, состоялось лишь на третий день после несчастья, еще двое суток пострадавшие прождали врача в сопровождение. Всего из России к Пастеру приехали 44 укушенных бешеными животными — крестьяне из Смоленской, Орловской, Пензенской, Владимирской, Тверской и Костромской губерний.
А пастеровские станции вскоре начали открываться по всему миру, и Россия стала одной из передовых в этом отношении стран. Первая станция прививок против бешенства в Российской империи (и вторая в мире) появилась в Одессе 11 июня 1886 года, а уже через месяц такая же была создана в Москве. К ее открытию Луи Пастер прислал свой портрет с автографом. Он до сих пор хранится в Московском научно-исследовательском институте вакцин и сывороток имени И.И. Мечникова, открытом на ее базе. Одним из инициаторов создания московской станции стал Николай Склифосовский.
К 1912 году пастеровских станций в России было уже 28, а к 1938 году в СССР — 80 (не считая нескольких сот филиалов). Московская станция стала ведущим центром по борьбе с бешенством в СССР. Тысячи жизней были спасены с того времени с помощью антирабических вакцин.
Как советские ученые победили полиомиелит
В середине XX века мир настигла новая катастрофа — полиомиелит. Около 10 процентов заболевших погибали, еще 40 процентов становились инвалидами. От него пострадали президент США Франклин Делано Рузвельт, писатель-фантаст Артур Кларк, режиссер Фрэнсис Форд Коппола.
В Советском Союзе первые эпидемии начались в 1949 году в благополучной Прибалтике, Казахстане, Сибири. Болезнь ежегодно уносила около 12 тысяч жизней.
В 1955 году в США наладили производство вакцины от полиомиелита — вакцины Солка. Тогда же вирусолог Альберт Сэбин создал другую вакцину, более дешевую, эффективную и безопасную. Но испытать ее в Америке возможности не было — зачем, если уже есть хорошая вакцина?
Тем временем в США отправили трех советских ученых — Михаила Чумакова, его жену и коллегу Марину Ворошилову и ленинградского вирусолога Анатолия Смородинцева. Сэбин и Чумаков договорились продолжить разработку в Москве. В обычном чемодане из США привезли несколько тысяч доз вакцины. И сделали первые прививки.
.jpg)
В обход министра здравоохранения в Прибалтику отправили 300 тысяч доз вакцины. Полиомиелит отступил, за 1,5 года с эпидемией в стране было покончено. В 1960-м этой вакциной в СССР были привиты уже 77,5 миллиона человек.
.jpg)
В 1963 году Михаил Чумаков и Анатолий Смородинцев получили Ленинскую премию. На ежегодный симпозиум в Институт полиомиелита и вирусных энцефалитов АМН СССР приезжали ведущие ученые мира из США, Японии, Европы и Китая. Вакцину, произведенную институтом, импортировали более 60 стран.
.jpg)
Как японские матери требовали советскую вакцину
В Японии в 50–60-е годы XX века разворачивалась настоящая трагедия: в маленькой стране регистрировались тысячи случаев полиомиелита. Остановить эпидемию могла живая вакцина, производимая в СССР. Но для японского правительства регистрация и выдача разрешения на импорт лекарства из Советского Союза были немыслимым прецедентом.
Тогда матери больных полиомиелитом детей вышли на улицы, требуя разрешить импорт советской вакцины. Они добились своего: был организован срочный импорт вакцины. 20 миллионов японских детей было спасено от угрозы заболевания.
.jpg)
По сюжету, это 1959 год, в Японии эпидемия. Применяемая в стране вакцина Солка эффективна лишь в 60 процентах случаев, кроме того, ее не хватает. Японка Кейко, потерявшая старшего сына, хочет во что бы то ни стало защитить от полиомиелита младшего и решает поехать в СССР, чтобы привезти в Японию новую советскую вакцину.
.jpg)
В Советском Союзе Кейно получает вакцину для себя и покупает еще тысячу доз для соотечественников, однако на таможне ее конфискуют: по японским законам любое ввозимое в страну лекарство должно пройти длительную проверку, занимающую два года. Японские матери устраивают акции протеста и требуют ввезти советскую вакцину немедленно, но этому препятствуют бюрократы обоих государств. Усилиями Кейко и других матерей с одной стороны и советского доктора Гусева с другой удается отправить вакцину в Японию.
Как конфеты стали лекарством
В 1950–1960-е годы на кондитерской фабрике имени Марата выпускали конфеты против полиомиелита.
.jpg)
Дети их полюбили, а квалифицированный медперсонал для введения вакцины теперь даже не требовался.
Как за 19 дней спастись от вируса из прошлого
Иногда страшные вирусы, оставшиеся, казалось бы, в далеком прошлом, напоминают о себе.
Известный советский художник-плакатист Алексей Кокорекин в 1959 году путешествовал по Индии. После возвращения он почувствовал недомогание, был госпитализирован в Боткинскую больницу, где и умер.
Диагноз поставили не сразу: в Индии художник заразился натуральной оспой, которую в СССР искоренили в 1936 году. Спецслужбы вычислили все потенциальные контакты умершего — их оказалось около девяти тысяч. Тысячу человек с наибольшим риском заражения и Боткинскую больницу изолировали, а практически все население Москвы (на тот момент более шести миллионов человек) срочно вакцинировали.
.jpg)
Вспышку удалось локализовать за 19 дней, заболели 46 человек, умерли от оспы трое — приемщица в комиссионном магазине (куда родственники Кокорекина сдали привезенные им из Индии вещи), санитарка в инфекционном корпусе и врач-инфекционист.
Вирус оспы до сих пор хранится в немногих научных лабораториях.
Оспа считается полностью побежденной с 1980 года — случаев заболевания этой болезнью с того времени нет.
У Петра Чумакова есть свои воспоминания об опасных вирусах, которые можно встретить даже на научном симпозиуме.
.jpg)
.jpg)
Все родившиеся после войны были привиты от туберкулеза, дифтерии и полиомиелита. Со временем добавились прививки от коклюша, столбняка, кори и паротита. Детей, родившихся до 1979 года, прививали от оспы, а с 1980 года оспа стала считаться ликвидированной во всем мире, и прививку отменили.
.jpg)
В конце 1990-х годов в национальный календарь ввели двукратную прививку от краснухи, повторную от кори и прививку от гепатита B, а в 2010-е годы к ним добавились прививка от гемофильной инфекции для детей из групп риска и прививка от пневмококковой инфекции.
.jpg)
Массово прививать от гриппа в России начали в связи с угрозой пандемии в 2009–2010 годах. Теперь вакцинация включена в национальный календарь и проходит в государственных медицинских организациях бесплатно. В прошлом году, по данным Роспотребнадзора, было привито 49 процентов населения страны — 70,8 миллиона человек. Медики констатировали, что уровень заболеваемости гриппом снизился с 1997 года почти в 200 раз — с 5173,8 случая на 100 тысяч человек до 26,5.

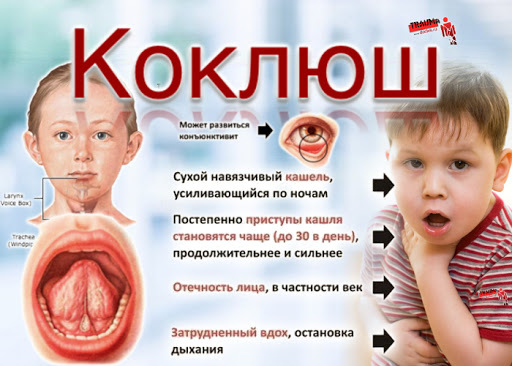
Коклюш — острая антропонозная воздушно-капельная бактериальная инфекция, наиболее характерным признаком которой является приступообразный спазматический кашель. Это опасное инфекционное заболевание дыхательных путей, особенно для детей младше 2 лет, у которых заболевание протекает с приступами апноэ, пневмонией, судорогами, энцефалопатией, летальными исходами.
Коклюш - заболевание, передающееся воздушно-капельным путем, возбудитель –коклюшная палочка (Bordetella pertussis). Обнаружили ее в 1906 бельгийский и французский учёные Ж. Борде и О. Жангу в кашлевой слизи ребенка. Источником заболевания является только больной человек. Основная особенность этой инфекции – это восприимчивость человека к ней в любом возрасте, начиная с первых дней жизни. В недалеком прошлом по распространенности коклюш занимал второе место среди детских инфекций, передающихся воздушно-капельным путем, а по уровню смертности в отдельные годы – даже первое, потеснив корь и дифтерию.
В 1904 и 1913 годах коклюш в России занимал третье место среди четырех основных детских инфекционных заболеваний: корь, скарлатина, коклюш и дифтерия. Среди детей в возрасте до 5 лет, особенно в первый год жизни, наблюдалась высокая летальность – до 30% больных коклюшем. В настоящее время в Тульской области заболеваемость коклюшем в 2 раза ниже, чем в Российской Федерации.
Вакцинация против коклюша в СССР начала проводиться с 1955-1956 годов, в масштабе всей страны вакцинация начата с 1957 года. В 1961 году коклюшно-дифтерийно-столбнячной вакциной было первично вакцинировано около 4 млн., а в 1962-м –более 5 млн. детей.
Резкое снижение уровня заболеваемости коклюшем (в 17 раз по сравнению с допрививочным периодом) обусловлено эффективной вакцинацией против коклюша. Значительно уменьшилось число тяжелых и осложненных форм коклюша, сократилось количество летальных случаев. Увеличение охвата российского населения профилактическими прививками против коклюша в 2010 году значительно снизила заболеваемость до 3,38 на 100 тыс. населения.
Когда и кого прививают?
На сегодняшний день на территории Российской Федерации действует следующая схема вакцинации:
I прививка – 3 месяца
II прививка – 4,5 месяцев (не ранее, чем через 45 дней после первой)
III прививка – 6 месяцев (не ранее, чем через 45 дней после второй)
I ревакцинация – 18 месяцев.
Вакцины против коклюша – это цельноклеточные препараты, содержащие все компоненты микробной клетки, рекомендованы Всемирной Организацией Здравоохранения как основное средство профилактики коклюша. В ряде развитых стран применяют ацеллюлярные (бесклеточные) вакцины, которые лишены липополисахаридов бактериальной мембраны, вызывающих нежелательные реакции.
Сегодня существует несколько видов вакцин от коклюша, которые зарегистрированы в России:
АКДС-цельноклеточная коклюшно-дифтерийно-столбнячная вакцина (микроген, Россия),
Инфанрикс (АаКДС) – дифтерийно-столбнячная трехкомпанентная бесклеточная коклюшная вакцина (ГлаксоСмитКляйн, Бельгия),
Пентаксим (АаКДС+ИПВ+ХИБ) – дифтерийно-столбнячно-бесклеточная коклюшно-полиомиелитная и ХИБ вакцина (санофи Пастер, Франция),
Тетраксим (АаКДС+ИПВ)- дифтерийно-столбнячно-бесклеточная коклюшно-полиомиелитная вакцина (санофи Пастер, Франция, подана на регистрацию),
Инфанрикс-пента (АаКДС+ИПВ+ВГВ)- дифтерийно-столбнячно-бесклеточная коклюшно-полиомиелитная, гепатитная В вакцина (ГлаксоСмитКляйн, Бельгия, подана на регистрацию),
Инфанрикс-гекса (АаКДС+Хиб+ИПВ+ВГВ)- дифтерийно-столбнячно-бесклеточная коклюшно-полиомиелитная, гепатитная В и Хиб вакцина (ГлаксоСмитКляйн, Бельгия, подана на регистрацию).
Для чего нужна иммунизация против коклюша?
Вакцинации против коклюша позволяет ежегодно предотвращать более 35 млн. случаев заболевания и более 600 тыс. летальных исходов в мире. Угасание иммунитета приводит к увеличению заболеваемости коклюшем подростков и взрослых, который протекает у них атипично и плохо диагностируются. И это в свою очередь, способствует заражению грудных детей.
Осложнения после вакцинации против коклюша.
Реакция здорового малыша на вакцину против коклюша могут быть в виде местных реакций (отек мягких тканей) или общих реакций (повышение температуры, недомогание, потеря аппетита, сонливость, раздражительность).
Противопоказание к вакцинации.
Противопоказаниями к вакцинации против коклюша являются прогрессирующие заболевания нервной системы, афебрильные судороги в анамнезе.
| описание вакцины | ||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| болезнь Target | Bordetella коклюша | |||||||||||||||||||||||||||||||||||
| Тип | меняется | |||||||||||||||||||||||||||||||||||
| Клинические данные | ||||||||||||||||||||||||||||||||||||
| MedlinePlus | a682198 | |||||||||||||||||||||||||||||||||||
| код АТС | ||||||||||||||||||||||||||||||||||||
| Правовой статус | ||||||||||||||||||||||||||||||||||||
| Правовой статус |
| |||||||||||||||||||||||||||||||||||
| Идентификаторы | ||||||||||||||||||||||||||||||||||||
| ChemSpider |
Вакцина против коклюша является вакцина , которая защищает от коклюша (коклюш). Есть два основных типа: вакцины целых клеток и бесклеточная вакцина. Цельноклеточная вакцина составляет около 78% эффективной в то время как бесклеточная вакцина 71-85% эффективна. Эффективность вакцин , как представляется , уменьшается на от 2 до 10% в год после вакцинации с более быстрым снижением с бесклеточной вакциной. Прививание матери во время беременности может защитить ребенок. Вакцина оценивается сэкономили более 500 000 жизней в 2002 году. Всемирная организация здравоохранения и Центр по контролю и профилактике заболеваний рекомендуют все детям быть вакцинированы коклюшем и включить его в обычном прививке . Это включает в себя людей, имеющих ВИЧ / СПИД . Три дозы , начиная с шестинедельного возраста , как правило , рекомендуется в маленьких детей. Дополнительные дозы могут быть предоставлены более старших детей и взрослых. Вакцина доступна только в комбинации с адсорбированным дифтерийными и столбны вакцинами. Неклеточные вакцины чаще используются в развитых странах мира из - за меньшего числа побочных эффектов. Между 10 и 50% людей данной вакцины целых клеток развиваются покраснение в месте инъекции или лихорадки. Лихорадочные приступы и длительные периоды плача встречаются менее чем у 1% людей. С бесклеточной вакциной может возникнуть короткий период без серьезного отека руки. Побочные эффекты с обоими типами вакцин, но особенно клеточной вакцины, менее распространены , чем моложе ребенок. Вакцины цельноклеточная не следует использовать по истечении семи лет. Серьезные долгосрочные неврологические проблемы, не связанные с любым типом. Вакцина против коклюша была разработана в 1926 году находится на списке Всемирной организации здравоохранения основных лекарственных средств , наиболее эффективных и безопасных лекарственных средств , необходимых в системе здравоохранения . Версия , которая также включает в себя столбняк , дифтерия , полиомиелит , и вакцины против Hib доступна оптовая в развивающихся странах по цене 15,41 долларов США за дозу в 2014. содержаниеэффективностьБесклеточная коклюшная вакцина (AP) с тремя или более антигенами предотвращает около 85% типичных случаев судорожного кашля у детей. Он имеет более высокую или аналогичную эффективность в ранее используемой цельноклеточной коклюшной вакциной, однако эффективность бесклеточной вакцины снижается быстрее. Бесклеточные вакцины также вызывают меньше побочных эффектов, чем целые вакцины клеток. Несмотря на широкое распространение вакцинации, коклюш сохраняется в вакцинированных популяциях и является одним из наиболее распространенных заболеваний, предупреждаемая вакцинации. Недавний всплеск коклюш инфекций объясняются сочетание убывающей иммунитета и новые мутации в патогене, что существующие вакцины не может эффективно контролировать. Некоторые исследования показали, что в то время как бесклеточная вакцина коклюша эффективна в предотвращении болезни, они имеют ограниченное влияние на инфекции и передачах, а это означает, что привитые люди могут распространять болезнь, даже если они могут иметь только слабые симптомы или вообще ни одной. Для детей, прививки , как правило , в комбинации с иммунизацией против столбняка , дифтерии , полиомиелита и гемофильной инфекции типа В в два, четыре, шесть, и 15-18 месяцев. Один позже бустер дается на четыре-шесть лет (график США). В Великобритании, коклюша делают прививки в 2, 3, и 4 -х месяцев, с дошкольным бустера через 3 года 4 месяца. В 2006 году CDC рекомендовал взрослые получают прививки от коклюша вместе с столбняка и дифтерии анатоксином бустера. В 2011 году они начали рекомендуемым бустеры во время каждой беременности. В Великобритании вакцинации беременных женщин также рекомендуется (от 28 до 38 недель беременности). Побочные эффектыОт 10% до 50% людей данной вакцины целых клеток развиваются покраснение, припухлость, болезненность или болезненность в месте инъекции и / или лихорадки, менее 1% опыта фебрильных судорог или длительные периоды плача, и менее чем 1 из каждые 1000 до 2000 людей , вакцинированных имеют гипотонический-гипореспонсивный эпизод . Те же самые реакции могут возникнуть после бесклеточных вакцин, но являются менее распространенными. Побочные эффекты с обоими типами вакцин, но особенно клеточной вакцины, более вероятно , чем старше ребенок. Вакцины цельноклеточная не следует использовать по истечении семи лет. Согласно ВОЗ серьезных долгосрочных неврологических проблем не связаны с любым типом. Говорит ВОЗ о том , что единственным противопоказанием либо целой клетки или бесклеточной вакцины против коклюша является анафилактическая реакция на предыдущую дозу вакцины против коклюша, в то время как США CDC списки энцефалопатии не из - за другой идентифицируемой причиной происходящих в течение семи дней после предыдущей дозы вакцины против коклюша как противопоказание и рекомендую тем , кто был судороги, имеют известные или подозреваемые неврологические расстройства, или имели неврологическое событие после предыдущей дозы не быть привит только после начала лечения и состояние стабилизировалось. Только бесклеточной вакцины используется в США. Современные препаратыПо состоянию на 2018 год есть четыре бесклеточной вакцины АКДС / Tdap лицензированы для использования в США: Infanrix и Daptacel - для детей, Boostrix и Adacel - для подростков и взрослых.
историяВакцина против коклюша, как правило , вводят в качестве компонента дифтерии-столбняка-коклюша (DTP / АКцДС, АКбДС и Tdap) вакцины. Есть несколько видов дифтерии-столбняка-коклюша. Первая вакцина против коклюша была разработана в 1930 - х годах педиатра Лейлы Дании . Она включала в себя цельноклеточная убили Bordetella коклюша бактерии. До начала 1990 - х годов он был использован как часть вакцины АКцДС для иммунизации детей. Это, однако, содержал коклюша эндотоксин (поверхность lipooligosaccharide ) и полученные побочные эффекты. Новая бесклеточная вакцина против коклюша были разработаны в 1980 - х годах, которые включали только несколько выбранных коклюшные антигенов ( токсины и Адгезину ). Неклеточные вакцины, менее вероятно , чтобы вызвать побочные эффекты. Они стали частью вакцин DTaP для детей. В 2005 году два новых продукта вакцины были лицензированы для использования у подростков и взрослых , которые сочетают в себе столбняка и дифтерии анатоксины с бесклеточной коклюшной вакциной. Эти (Tdap) вакцины содержат уменьшенные количества антигенов коклюша по сравнению с вакцинами DTaP. Перл Кендрик и Грейс Eldering изучал коклюшем в 1930 году . Они разработали и запустили первое крупномасштабное исследование успешной вакцины от этой болезни. Тем не менее, негативная реклама и страх слухов вызвало уровень иммунизации падать в ряде стран, в том числе в Великобритании, Швеции и Японии. Резкое увеличение числа случаев коклюша с последующим. В Соединенных Штатах, низкая норма прибыли и увеличение судебных процессов , связанных с вакцинами привело многих производителей прекратить производство вакцины АКДС в начале 1980 - х годов. В 1982 году телевизионный документальный ДПТ: Vaccine Roulette репортер Ли Томпсон изображал жизнь детей, тяжелая инвалидность были неправильно списывают на вакцину АКДС. Последовавшая негативная огласка привела ко многим исков против производителей вакцин. К 1985 году производители вакцин были трудности с получением страхования ответственности . Цена вакцины АКДС взлетела, ведущие поставщик сократить покупки, ограничивая доступность. Только один производитель остался в США к концу 1985 г. В ответ Конгресс принял Закон о национальном Childhood Vaccine Injury (NCVIA) в 1986 году, создание федеральной без вины системы для выплаты компенсаций жертвам травм , вызванные рекомендованными вакцинами. Опасения по поводу побочных эффектов привели Сато ввести еще более безопасную бесклеточную вакцину для Японии в 1981 году , который был одобрен в США в 1992 году для использования в вакцине комбинации АКбДСа. Бесклеточная вакцина имеет частоту побочных эффектов , аналогичную вакцина Td (с столбняком - дифтерия вакциной , не содержащая вакцины против коклюша). К сожалению, продолжает расти количество детей, страдающих от болезней, избежать которых можно было, проведя своевременную профилактику.
Увеличилось число заболевших детей, своевременно не получивших вакцинацию против коклюша в сроки, определенные национальным календарём прививок. Это связано с тем, что родители или отказываются делать прививку, или откладывают процедуру на более поздний срок. Что же такое коклюш? Коклюш — это крайне заразное заболевание дыхательных путей, вызываемое бактерией Bordetella pertussis, которая живет в полости рта, носу и гортани. Многие дети, которые заразились коклюшем, страдают приступами кашля на протяжении 4–8 недель. Болезнь легко распространяется от человека к человеку, главным образом воздушно-капельным путем при кашле, разговоре, плаче, крике или чиханьи.
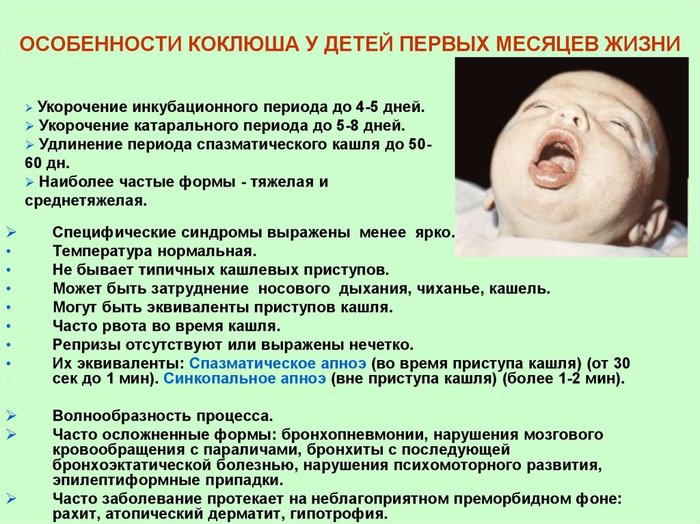
Для детей раннего возраста коклюш опасен из-за частого развития тяжелых форм заболевания и осложнений. Первые симптомы обычно появляются через 7–10 дней после инфицирования и включают небольшой жар, насморк и кашель, который в типичных случаях постепенно развивается в приступообразный (пароксизмальный) кашель с судорогами (судорожный кашель). У маленьких младенцев пароксизм может сопровождаться периодами апноэ (остановки дыхания). Особенностью инфекции является постепенное нарастание кашля в течение 2-3 недель после его появления. Коклюш нередко осложняется бронхитом, отитом. Пневмония является относительно распространенным осложнением; более редко возникают конвульсии и энцефалопатия.
Пациенты, не прошедшие лечение, могут быть заразными на протяжении трех недель или более после возникновения кашля. Основным в профилактике коклюша являются профилактические прививки. На протяжении нескольких десятилетий программы иммунизации младенцев во всем мире весьма успешно предотвращали тяжелые формы коклюша у младенцев благодаря использованию коклюшных вакцин, качество которой подтверждено результатами исследований. По оценкам ВОЗ в 2008 году при помощи глобальной иммунизации против коклюша предотвращено около 687 000 смертей.
Антивакси ни чем пробить, хотя ролики на Ютуб с коклюшем у детей вгоняют в ужас любого. Каждый год прививаюсь;) в загончике уметро, хоть бы раз какое осложнение было. Совигрипп очень слабая вакцина как все российские, в Европе помощнее состав. Никакого вируса в них нет,только обломки ДНК. Заболеть от них нет никакой возможности, от слова совсем нет,никак,ни при каком раскладе. Вы в сентябре прививку от гриппа делали? Наткнулась на пост о рекламе в Италии, который был опубликован год назад. В реалиях выглядит жутко.
Про иммунитет и иммунную системуИммунная система – одна из участниц в поддержании гомеостаза в организме человека. Кроме нее в этом нелегком деле задействованы нервная и эндокринная система. Какая же роль иммунной системе в этом безумном мире и, иногда, безумной человеческой махине? Иммунная система отвечает за обезвреживание патогенных организмов и прочей нечести в виде мертвых клеток, чужеродных биологических веществ и клеток. Органы, которые участвуют в образовании клеток, спасающих наш организм, и в самом ответе на угрозу, можно разделить на две группы: центральное и периферическое звено. В центральном звене с комфортом располагаются тимус и красный костный мозг. Красный костный мозг производит все клетки иммунной и кровеносной системы, что называется гемопоэзом и лимфопоэзом. В вилочковой железе, она же тимус, происходит созревание некоторых из клеток иммунной системы. Периферическое звено составляют органы, в которых может произойти первый контакт с антигеном и запуск каскада реакций, которые приведут к победе или поражению организма. К таким относятся селезенка, лимфоидная ткань кишечника, миндалины, лимфоузлы и селезенка. Вместе эти части системы образуют лимфомиелоидный комплекс. Разнообразие клеток, производимых красным костным мозгом поражает. Начало всему дает плюрипотентные стволовые клетки. Из нее развиваются либо миелоидные, либо лимфоидные стволовые клетки. Несмотря на то, что разновидностей клеток на выходе получается много, их можно объединить. Из миелоидных клеток могут образоваться эритроциты, тромбоциты и фагоциты. Первые занимаются транспортом газов в крови, вторые ответственны за то чтобы залатать при необходимости рану, а третьи могут буквально съесть неугодную клетку. Лимфоидная клетка производит предшественников Т- и В – лимфоцитов, а также NK-киллеров. Созревание лимфоцитов произойдет в тимусе. Клетки, объединяемые в группу фагоцитов, выполняют эффекторные функции, они вызывают тот или иной ответ на патоген или другую угрозу. В конце концов, жизнь этих клеток сводится либо к героической гибели, либо к сытному обеду, то есть, к фагоцитозу. NK-киллеры, как можно догадаться из названия, - очень крутые, они убивают вирусы и опухолевые клетки. Т- и В – лимфоциты отвечают за клеточный и гуморальный иммунитет. Начнем с того, что Т-лимфоциты образуют три группировки: Т-хелперы, помогающие В-лимфоцитам стать плазматическими клетками, которые смогу совершить гуморальный ответ; Т-супрессоры, которые прессуют, опять же В-лимфоциты, блокируя их реакции, и Т-киллеры, ответственные за клеточный иммунитет. Разберемся с видами иммунитета. Во-первых, иммунитет бывает искусственным и естественным. Искусственный – это когда в организм вводят что-то, и теперь он может бороться с патогеном. Естественный – когда организм работает для того, чтобы защитить себя. Кроме того, иммунитет может быть активным и пассивным. Это относится к обоим типам иммунитета, перечисленным выше. Активный – встреча с антигеном, выработка антител для борьбы. Пассивный – все у организма уже есть, ему не нужно вырабатывать антитела. Откуда взять антитела и что произойдет? 1) Встреча с антигеном. Тогда лимфоциты В- и Т- поделятся на группы по функциям. Будут В- и Т-клетки памяти, плазматические клетки, взявшие начало от В-клеток, и эффекторные клетки. Плазматические клетки приведут к гуморальному ответу, то есть – выделению антител. Т-клетки уничтожат патоген, произойдет троллинг (нет) клеточный ответ. 2) Получить ослабленные или убитые возбудители инфекции из чудо-прививки. Хоть там организмы и полумертвые, это не помешает провернуть иммунной системе все то же, что и в первом случае. 3) Добыть готовые антитела из сыворотки. Результат – опять же гуморальный ответ. 4) Поблагодарить свой вид за какой-то стартовый набор для жизни. От рождения мы имеем эффекторные и плазматические клетки, а также фагоцитирующие клетки. Этого достаточно и для клеточного, и для гуморального ответа. 5) Получить антитела через плаценту или молоко матери (не путать со смесью для вскармливания). Да здравствует гуморальный иммунитет! Интересно то, что наш иммунитет запомнит, кого он уже обезвредил когда-то и при повторном попадании этого патогена уже будет знать, что делать. Врожденный иммунитет, он же видовой, кроме starter pack в виде фагоцитов, плазматических и эффекторных клеток, имеет факторы, которые играют далеко не последнюю роль в ответе. Есть вещества, способные перфорировать мембрану бактерий и даже ее расщепить. К таким относятся лизоцим и система комплемента, то есть система ферментов – разрушителей. Против вирусов и опухолей работают интерфероны, а С-реактивный белок не только разрушает комплексы антитело-антиген, но и помечает патогенные микроорганизмы, нейтрализует токсины бактериальной природы и не дает нашему организму навредить себе, т.к он блокирует аутоиммунные реакции. Будьте как С-реактивный белок: не вредите себе.
Обнародованы зарплаты новосибирских ученых, которые спасают мир от коронавируса. Цифры шокируют
Например, 17 марта они изобрели 13 вариантов вакцины против коронавируса. В июне сообщат о первых результатах.
"Граждане! Делайте себе противохолерные прививки. ", РСФСР, 1920 годХудожник - Иванов Сергей Иванович (1885–1942). Петербург. Госиздат. 1920 год.
Влияет ли вакцинация против ВПЧ на фертильность?
Способность женщины к рождению здорового ребенка – чудо, достоинство, преимущество, да, как ни назови, - богатство практически любой женщины. Именно поэтому вопрос, может ли прививка от ВПЧ оказывать влияние на фертильность, волнует многих молодых девушек и их матерей в первую очередь. Причем только тех, кто следит за своим здоровьем, регулярно повышая свой уровень медицинской грамотности, остальные или не знают о ее существовании, или не задумываются о вероятности получения ВПЧ-инфекции. Можно продолжать бесконечно… Так что же делать? Если верить всему, что написано, лично я вижу только один выход: не жить половой жизнью! Это, конечно же, шутка. Я сама мама и чуть позже, думаю, с нетерпением буду ждать от своего ребенка внуков! Поэтому давайте разбираться, будем ли мы с вами делать себе и своим дочерям прививку от ВПЧ? Так что же, появилось еще больше сомнений? В целом о вакцинации… Анализируя сообщения в интернете, могу сказать, что сегодня люди настроены против любой профилактической прививки. Единичные случаи неблагоприятных исходов, не всегда имеющие прямую связь с перенесенной инъекцией, представлены кричащими, пугающими заголовками. Страшно читать об ужасных последствиях проведенных вакцинаций против АКДС, кори, полиомиелита… При этом вакцина от ВПЧ фигурирует в качестве виновника осложнений и неблагоприятных явлений намного реже, чем любая другая, что, возможно, связано с небольшим числом вакцинированных в нашей стране. Так что же теперь, не делать прививки вообще? Это добровольный выбор каждого, но, отмечу, что к родителям непривитых детей при устройстве в детский сад, школу, как правило, возникает намного больше вопросов. Политика государства ясна, прививкам – да! Отмечу, что большинство родителей за программу вакцинации, число непривитых детей в детских учреждениях в разы меньше. Моя личная позиция Своего ребенка прививаю согласно календарю профилактических прививок. В 3 месяца после вакцинации против дифтерии, коклюша, столбняка и гепатита В на фоне подъема температуры до 39 градусов, дочка выдала судорожный синдром. Страшно было так, что я и думать забыла о том, что я врач, превратилась в истеричную мамашу и измучила звонками педиатра. Да, понервничала, но я была предупреждена о возможной гипертермии. Инструкции были даны мне дежурным врачом и выполнены безукоризненно. Все обошлось, и далее мы выполняем программу без особых сложностей. У меня не сформировалось предвзятого отношения к вакцинации, во многом благодаря тому, что я была осведомлена о возможности осложнений и о тактике, которую необходимо предпринять в случае их возникновения. В 70 странах мира прививка от ВПЧ включена в национальные программы вакцинации, что привело к снижению показателей заболеваемости и смертности от рака шейки матки. Как здравомыслящий человек, могу сказать одно, если бы риски вакцинации были велики, уверена, что от профилактики уже давно бы отказались. Остро стоит вопрос о включении вакцин от ВПЧ в национальный календарь прививок в России в связи с увеличением заболеваемости раком шейки матки. Всемирная организация здравоохранения и ведущие регуляторные организации настоятельно рекомендуют включение вакцинации против ВПЧ в национальные календари прививок всех стран мира. Почему в России сегодня ситуация по раку шейки матки (казалось бы, визуальному, легко диагностируемому заболеванию), несмотря на достижения современной медицины, стала хуже, чем в СССР? Во – первых, воспитание было иным. Понятно, что и в СССР секс был, но, позвольте, не в таких же количествах и разнообразии, как сегодня! И принять во внимание нужно тот факт, что не обязательно женщина должна быть крайне сексуально активной для высокой вероятности встречи с вирусом, вполне достаточно единственного незащищенного полового контакта с носителем ВПЧ. В 60-х годах прошлого столетия в стране был организованный массовый скрининг. Существовала сеть цеховых, сельских и участковых врачей, велись активные работы по санитарному просвещению населения. Однако эффективная превентивная система здравоохранения была разрушена в 90-е годы. Сегодня сократили большую часть фельдшерско-акушерских пунктов, катастрофически не хватает работников первичного звена системы здравоохранения, санитарно-просветительские работы вести некому. Вот и выходит, что осведомленность населения низкая. И несмотря на наличие в нашей стране бесплатного диспансерного наблюдения, далеко не все проходят программу диспансеризации. Уверена, что мои читатели к данной категории лиц не относятся. Можно ли снизить заболеваемость, не прибегая к вакцинации? В нашей стране уже реализовано 12 пилотных программ иммунизации с положительными результатами. Тяжелых побочных эффектов вакцинации, к которым и относятся бесплодие или смертельный исход, в Российской Федерации не наблюдалось. А какие результаты вакцинации освещены в мире? Подведем итоги вышеизложенному: 1. Прививка от ВПЧ не несет в себе больший риск, чем любая другая прививка, входящая в национальный календарь прививок. 2. Вероятность каких-либо нежелательных реакций – минимальная, но, к сожалению, она есть, как и после проведения любой другой прививки. 3. Вакцинация от ВПЧ в масштабах нашей страны – великое благо, которое однозначно приведет к снижению заболеваемости и смертности. Сейчас дела обстоят так: заболеваемость в РФ составляет 20 женщин на 100000, смертность – 9,6; в Швеции, где введена массовая вакцинация, данные показатели составляют 9,5 и 3,9 на 100000 женщин соответственно. 4. Решение о том, нужно ли делать прививку от ВПЧ, Вы принимаете самостоятельно. Мое дело, как врача, предоставить Вам информацию: польза перевешивает риски в сотни раз, опять – таки, как и при проведении любой другой прививки. 5. То, что Вы вакцинированы, не означает отсутствие необходимости посещения гинеколога: вакцина защищает не от всех типов вируса, и помимо плоскоклеточного рака, существует еще и аденокарцинома. Да и вообще, кроме шейки есть еще вульва, влагалище, матка и ее придатки. А для тех, кто дочитал до конца и был терпелив, в качестве бонуса приведу свои скромные размышления о времени, когда лучше выполнить вакцинацию, и о том, как быть, если Вы боитесь ее больше, чем перспективы инфицирования. Благополучным моментом вакцинации считаю время перед началом половой жизни. Единственное, для формирования стойкого иммунитета к вирусу необходим временной интервал в 6 – 12 месяцев. Поэтому данный подход оправдан только в случае, если - у Вас доверительные отношения с ребенком, - Вы являетесь для него авторитетом, - подросток сознателен и терпелив. Чаще бывает более печальный вариант: мама может не догадываться о том, что половой дебют уже произошел, а сегодня, когда молодые пациентки честно говорят, что половую жизнь начали в 13 лет, я уже и не удивляюсь. Поэтому, если Вы не уверены, что ребенок Вас посвятит в подробности своей личной жизни, то 13 лет, на мой взгляд, оправданный возраст. Помните о цитологическом скрининге и ВПЧ - тестировании! Начало их должно быть привязано к половому дебюту. И, даже если у Вас один половой партнер, и Вы в нем уверены на все 100%, и чувствуете Вы себя замечательно, не игнорируйте ежегодные посещения гинеколога и цервикальный скрининг. Конечно, хорошо, чтобы ничего не было найдено. Но, если уж найдено, помните, у ВПЧ есть право находиться в Вашем организме не более 2 лет, далее вероятность неблагоприятных последствий его присутствия возрастает в разы. Поэтому до 2 лет допустимо наблюдение со строгим цитологическим контролем и, возможно, биопсией, а далее – только активная тактика! Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу. Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
| |||||||||||||||||||||||||||||||||||