В чем отличие бронхита от коклюша у
| Девочки, ситуация такая.Ребенок кашляет вторую неделю без температуры.Кашель влажный, в горле мокрота, которую он не выплевывает, а пытается глотать.Все это дело страшно клокочет, когда делаю массажик-рвет слизью.Насморка нет.Вызывала врача, в первый раз она поставила ОРВИ, а потом предположила, что похоже на коклюш (когда узнала, что мы от него не привиты).По анализу крови видно, что идет воспалительный процесс-повышены лейкрцыты до 15,8 при норме 4-9 и лимфоциты до 58 при норме 19-37, СОЭ 3 при норме 2-10.На всякий случай сдали посев на коклюш будет готов после НГ.Когда сдавали анализы, показались другому врачу, и она сказала, что это явный бронхит и при коклюше совсем другой характер кашля. Теперь собственно вопрос: кто знает как отличить бронхит от коклюша. И может такое быть, что врач нас просто запугивает коклюшем, потому как просто горит желанием поставить диагноз, от которого у нас нет прививки. Может есть ссылки, где можно посмотреть про эти болячки?ПОМОГИТЕ! |
| При бронхите хрипы в легких. У вас врач прослушал? |
| Прослушала, но про хрипы не сказала, говорила, что в легких чисто и это ОРВИ. |
| поставьте в комнате кастрюлю с водой или мокрое полотенце на батарею, ели ребенку станет лучше, то это коколюш, т.ккоклюш не любит влаги такой. Но думаю, что у вас орви такое с трахеобронхитом каким-нить, куча детей им сейчас болеет. |
| Так у нас увлажнитель воздуха во всю фигачит-ребенку от этого не легче нисколечко! |
| Ну так про что и разговор -не коколюш у вас. |
| Ну значит у вас ОРВИ. Давайте сироп от кашля. |
| Даем и сироп и для повышения иммунитета таблеточки и ингаляции делаем.А антибиотики то пить надо? Если кто их деткам давал, через какое время после начала приема наступает улучшение самочуствия. |
| Коклюш - инфекционное заболевание, характеризующееся продолжительным (1,5—3 месяца) кашлем. В остром периоде болезни кашель бывает спастическим (судорожным) и приступообразным. Заболевание начинается с легкого насморка и кашля, совсем как обычный катар верхних дыхательных путей или бронхит. Повышения температуры нет, но ребенок капризничает, плохо ест. Несмотря на лечение, кашель не уменьшается, а, наоборот, усиливается в течение 1,5—2 недель. В дальнейшем он возникает приступообразно, большей частью по ночам. В промежутках между приступами кашля не бывает. Постепенно развивается характерный для коклюша судорожный кашель: ребенок делает подряд 8—10 сильных кашлевых толчков, за которыми следует звучный, хриплый вдох. Продолжительность приступов варьирует в зависимости от тяжести болезни. Лицо ребенка во время кашля может приобретать синюшно-багровую окраску. Часто кашель заканчивается рвотой и откашливанием беловатой мокроты. Частота приступов зависит от тяжести болезни и может колебаться от нескольких до 30 приступов в сутки. В начале болезни отмечается утяжеление приступов, в дальнейшем они становятся реже и легче, общая продолжительность судорожного периода составляет 1,5 месяца. Это тяжелое заболевание для детей младше года. Сегодня тяжелые формы заболевания, при которых развиваются воспаление легких, судороги и другие осложнения, встречаются крайне редко – благодаря активной иммунизации детей против коклюша. Продолжительное течение болезни, изнурительные приступы кашля, не дающие ребенку нормально спать, позывы на рвоту после кашля, а также плохой аппетит ослабляют организм ребенка и делают его более восприимчивым к другим заболеваниям. Вследствие этого больной, страдающий коклюшем, нуждается в специальном режиме, который во многом отличается от режима при других детских инфекционных заболеваниях. Обязательно нужно подолгу бывать с ребенком на свежем воз¬духе, ограждая его от контакта с другими детьми. В комнате, где спит больной, воздух должен быть свежим, а его температура — немного ниже обычной. Полезно также увлажнение воздуха. Постельный режим требуется только при повышении температуры. При рвоте ребенка следует кормить часто, малыми порциями, пища должна быть жидкой. Избегайте кислой и соленой пищи, которая может вызвать раздражение слизистой и спровоцировать приступ кашля. Не забывайте о необходимости давать ребенку витамины. Давно отмечено, что ребенок, страдающий коклюшем, кашляет гораздо реже, будучи поглощенным интересным занятием, поэтому постарайтесь как-нибудь отвлечь ребенка. Если кашель изнурительный, сопровождается подъемом температуры или еще какими-нибудь осложнениями, прибегают к лекарствам. Наиболее заразен больной коклюшем в первом периоде болезни (нетипичного кашля) и в начале второго — судорожного кашля. Больного считают заразным в течение 40 дней с начала болезни. Заражение коклюшем происходит капельным путем при близком контакте с больным. Через третье лицо болезнь не передается. Если дома, помимо больного, есть дети в возрасте до 10 лет, которые не болели коклюшем, на них накладывается карантин сроком в 14 дней со дня изоляции больного. Если больного не изолируют, продолжительность карантина для контактного ребенка составляет столько же, сколько и для больного (40 дней). |
| А аппетит то у нас не пропал вовсе. Девочки, а при бронхите, если ребенок маленький и не умеет мокроту выплевывать, его тоже рвет слизью? |
| Да, моего при бронхите тоже рвало |
| а как Вы с рвотой боролись?и долго это тянется? |
| может, ведь у ребеночка воздушные пути маленькие, легко забиваются слизью, вот он от нее и избавляется |
| Бронхит (bronchitis; бронх [и] + -itis) — воспаление бронхов. Выделяют острый бронхит, острый бронхиолит (преимущественное воспаление дистальных отделов бронхиального дерева — бронхиол) и хронический бронхит, характеризующиеся диффузным поражением соответствующих отделов бронхиального дерева. Проявления ограниченного воспаления бронхов (например, дренажного бронхита при острой и хронической пневмонии), как правило, самостоятельного клинического значения не имеют и входят в симптомокомплекс основного заболевания. |
Острый бронхит может быть первичным и вторичным. Первичный Б. развивается как самостоятельное заболевание, при этом патологический процесс начинается в бронхах и ограничивается только ими. Вторичным считают Б., возникающий как проявление или осложнение другого заболевания. В зависимости от этиологии выделяют острые Б. инфекционного происхождения (вирусные, бактериальные, вирусно-бактериальные, грибковые и др.); Б., обусловленные воздействием физических и химических факторов; аллергические, смешанные Б. и бронхиты неизвестной природы. Наиболее частой причиной развития острого Б. являются возбудители острых респираторных вирусных инфекций; гриппа, парагриппа, аденовирусной инфекции и др. Острый Б. могут вызывать также возбудители кори, дифтерии, коклюша, краснухи, брюшного тифа, паратифов и других инфекционных болезней. Часто бактериальная инфекция (пневмококк, стафилококк, стрептококк и др.) наслаивается на вирусную. Вирусы и бактерии могут попадать в бронхиальное дерево аэрогенным, гематогенным и лимфогенным путями. Нередко причиной острого Б. становятся физические и химические раздражители: пыль, холодный или горячий сухой воздух, окислы азота, производные серы, хлор, аммиак, пары брома и др. В развитии болезни важная роль принадлежит охлаждению, нарушению носового дыхания, очагам хронической инфекции в носоглотке и другим предрасполагающим факторам.
Морфологические изменения могут ограничиваться гиперемией и отеком слизистой оболочки бронхов, гипертрофией желез, увеличением числа бокаловидных клеток, дегенерацией и повышенным слущиванием реснитчатого эпителия. Воспалительный процесс, захватывающий только слизистую оболочку (эндобронхит) обычно заканчивается полным восстановлением ее структуры. При тяжелом течении заболевания воспаление распространяется на подслизистый и мышечный слои бронхов (мезобронхит), что приводит к нарушению их дренажной функции, деформации бронхиального дерева вследствие образования рубцов. Это создает условия для перехода острого воспалительного процесса в хронический.
Заболевание начинается с ощущения першения и саднения за грудиной, чувства разбитости, вялости. Вскоре появляется сухой болезненный кашель; иногда он может носить приступообразный характер. Через 1—3 дня начинает отходить слизистая или слизисто-гнойная мокрота. При длительных приступах кашля возможны головная боль и головокружение. Температура тела нередко остается нормальной, у части больных она повышается до субфебрильной. В первые дни заболевания в легких выслушиваются рассеянные сухие хрипы. В случае поражения мелких бронхов состояние больного ухудшается в связи с развитием обструктивного синдрома — расстройства функции внешнего дыхания из-за нарушения проходимости бронхов, обусловленного набуханием их слизистой оболочки, гиперпродукцией слизи и повышением тонуса мускулатуры бронхов. При обструктивном синдроме появляется одышка, аускультативно определяются удлинение выдоха, сухие хрипы высокого тембра на выдохе, может выявляться коробочный оттенок перкуторного звука. Возможно развитие артериальной гипоксемии. Функциональные параметры дыхания отражают нарушение легочной вентиляции по обструктивному типу: снижаются объем форсированного выдоха за 1 с (ОФВ1) и отношение ОФВ, к жизненной емкости легких (ЖЕЛ) или форсированной жизненной емкости легких (ФЖЕЛ), изменяется структура общей емкости легких за счет увеличения остаточного объема легких (ООЛ). Для острого Б. характерны нейтрофильный лейкоцитоз (число лейкоцитов увеличивается до 10,0—12,0×109/л крови), увеличение СОЭ. При рентгенологическом исследовании могут определяться расширение корней легких, усиление легочного рисунка (больше в нижних отделах).
Особенностями острого аллергического Б. являются связь заболевания с воздействием аллергена, наличие других проявлений аллергии, выраженный обструктивный синдром, повышенное количество эозинофилов в крови и мокроте.
Острый Б. обычно заканчивается клиническим выздоровлением в течение 2—3 недель. Клиническое выздоровление не совпадает с восстановлением функциональных показателей; функция внешнего дыхания и бронхиальная проходимость, как правило, восстанавливаются в течение месяца. Если клиническое выздоровление происходит медленнее и наступает через 4—6 нед. от начала заболевания, говорят о затяжном течении бронхита. Острый Б. может осложниться бронхиолитом, пневмонией, особенно часто это наблюдается у детей до 5 лет, лиц старческого возраста и ослабленных больных.
Диагноз основывается на характерных клинических симптомах. Дифференциальную диагностику проводят с бронхопневмонией и милиарным туберкулезом. Развитие бронхопневмонии сопровождается нарастанием интоксикации, повышением температуры тела до фебрильной, появлением физикальных и рентгенологических признаков ограниченного уплотнения легочной ткани (укорочение перкуторного звука, ослабленное или бронхиальное дыхание, влажные хрипы, затенение легочного поля). Милиарный туберкулез в первые 2—3 недели болезни (до появления рентгенологических изменений в легких) может напоминать протекающий с интоксикацией острый Б., вызванный вирусом гриппа, но характеризуется прогрессирующим течением, более выраженной интоксикацией, отсутствием признаков катарального воспаления верхних дыхательных путей. Необходимо также учитывать, что острый Б. может быть проявлением различных инфекционных болезней — кори, коклюша и др.
Лечение в большинстве случаев проводится в амбулаторных условиях. Госпитализация необходима при тяжелом состоянии больного (например, при выраженном обструктивном синдроме, развитии пневмонии). Помещение, где находится больной, должно хорошо проветриваться. Курение запрещается. Рекомендуется обильное питье: горячий чай с лимоном, медом, малиновым вареньем, настой цветов липы, подогретые щелочные минеральные воды (боржоми, смирновская, славяновская и др.). В первые дни болезни хороший эффект дают горчичники, банки, спиртовой компресс на грудную клетку, горячие ножные ванны, растирание груди скипидарной мазью. При сухом мучительном кашле назначают кодеин с натрия гидрокарбонатом или либексин. Если мокрота отходит с трудом, необходимы отхаркивающие средства: настой термопсиса, таблетки мукалтина, ингаляции 2% раствора нутрия гидрокарбоната или подогретых щелочных минеральных вод. Для устранения бронхоспазма используют бронхорасширяющие средства: эуфиллин, эфедрин, эуспиран, изадрин и др. По показаниям применяют жаропонижающие и болеутоляющие средства. Рекомендуются витамины С и А. При тяжелом течении болезни назначают антибиотики и сульфаниламиды.
Для лечения острого аллергического Б. используют антигистаминные средства (диазолин, тавегил, супрастин и др.), бронхолитики, интал, задитен; в тяжелых случаях — глюкокортикоиды.
Сейчас только не давайте, на ночь ни в коем случае никаких сиропов.
А вообще побольше питья. И во время кашля можно положить ребенка на животик так, чтобы голова была чуть ниже уровня груди, я на колени к себе кладу, помогаю откашливаться похлопыванием по спине.
Вижу многим помог Аскорил, только никто не пишет от чего
от вязкой мокроты и рвотного кашля спасал?
Ответ на сообщение Кроня от 3 июн 2016, 23:16
Флуимуцил поискала сейчас. Это антибиотик, верно?он тоже используется для ингаляций?
кашель будет усиливаться и совсем спать не сможет. Я сама месяц назад серьёзным бронхитом переболела, так врач все манипуляции строго до 19 часов назначала.
[quote name='YOJik' date='3 июн 2016, 23:23' post='55173061']
Ответ на сообщение Кроня от 3 июн 2016, 23:16
Флуимуцил поискала сейчас. Это антибиотик, верно?он тоже используется для ингаляций?
Нет, таблетка растворяется в воде и пьётся. Это не антибиотик. Флуимуцил разжижает мокроту.
marusy, Флуимуцил разный бывает. Для приема внутрь да, растворяется таблетка. Но я говорю именно об ингаляциях и именно о флуимуциле АБ. Он разжижает мокроту, ребёнок спокойно начинает её откашливать, не давится. только да, им дышат 1 раз в день не позже обеда.
АБ - это местный антибиотик в составе препарата .
Ответ на сообщение YOJik от 3 июн 2016, 22:08
Так у дочки астма начиналась. Аскорил и Лазолван зачем то прописали, от них хуже.
Годы спустя - антигистамин любой, эриус к примеру как быстродействующий, вентолин и фликсотид - баллончики строго по инструкции, воздухоочиститель с хепафильтром, ультрафиолетовая лампа бактерицидная.
Ответ на сообщение YOJik от 5 июн 2016, 23:56
Ответ на сообщение Тата от 6 июн 2016, 04:03
А рентген при астме что показывает, интересно?
А анализы крови какие при астме?
Я уже предполагаю и сама аллергию. У нас кошка. Но вот странно, что
все они вчетвером одновременно этим страдают
Не дай Бог астма.
Врач Семашко, который сейчас назначил лечение, насколько я
успела понять, не просто пульманолог, но и аллерголог, астму
не предполагал. Будем наблюдаться пока у него.
Я старших в раннем детстве лечила гомеопатией. Сыну аденоиды, дочке
тоже рвотный кашель. Но все же у нее было не так сильно.
И тогда мы не делали анализов крови. Не знали ничего про то,
как себя ведут лейкоциты. А сейчас картина крови показывает острый период, который гомеопатии вроде не под силу.
Ох. Я не знаю как быть. Лечить 10 дн.антибиотиком,если это астма. это же
добровольно травить ребенка.
Ответ на сообщение Тата от 6 июн 2016, 04:03
А если купить эти препараты для астматиков и попробовать снять ими приступ? Это будет аргументом в пользу развития астмы?
или они по рецепту продаются?
Ответ на сообщение Frazy от 6 июн 2016, 07:50
А кашель после антибиотиков такой же силы может сохраняться?
или должен все таки в сторону улучшения измениться?
Спасибо всем за поддержку!
Ответ на сообщение IRINUSHKA26 от 6 июн 2016, 08:02
Я понимаю, нужно время..
Просто антибиотик второй уже..с перерывом в 2 дня всего
И я впервые вижу такую яркую реакцию на него аллергическую, не знаю как быть..Обычно ведь заменяют на другой? Или можно дальше давать?
Зиртек пьем вроде
Сын ночью просыпался с кашлем, тоже термос держу, небулайзер с физ.раствором, но это все так, для самоуспокоения, ничего
это приступ не снимает. Днем мне показалось, что намного лучше. Откашливал по чуть-чуть без рвоты. А после 16.00 опять. свистящий вдох и до рвоты
Ответ на сообщение Belka01 от 6 июн 2016, 13:04
Слава Богу все у вас обошлось.
Ответ на сообщение YOJik от 6 июн 2016, 18:20
Да, ситуация такая, что не знаешь кому верить. А решение принимать нам, то есть мамам. И сложно сделать правильный выбор. Дашь аб, окажется что нет пневмнии - пожалеешь, что зря пичкал химией, не дашь - окажется, что есть, пожалеешь, что поздно спохаватился. По поводу анализов, моя не привита, сначала медотвод был, потом отказ, сдали первый раз анализ на ат к коклюшу, причем по моему настоятельному требованию, ат нет, хотя картина - на лицо. Только спустя две недели повторно показал анализ. Жалею ли я, что в свое время не сделала прививку? Нет, тогда тоже были везкие причины. Ну вот так нам не повезло, подцепили эту бяку где-то. А будь изначально со здоровьем все нормально, непременно бы делала по графику.
Вот, еще вспомнила по поводу аб, по весне дочь заболела, думала, как обычно сами справимся, но нет, пришлось к врачу, там девушка молодая, выписала аб. Не стала я их давать, хотя та предупреждала, возможно в бронхит перейдет. И в итоге так и случилось, все равно их пили. Не угдала я с решением, ну что ж теперь,убиться об стенку. Теперь решила раз уж мое материнское чутье ведет меня к доктору, не стоит и назначения игнорировать.
Вам желаю скорейшего выздоровления, все образуется.
See, that’s what the app is perfect for.
![]()
Чем отличается коклюш от бронхита. Новые тайны нераспознанных диагнозов. Книга 3 |
Клинические проявления зависят от вирулентности возбудителя, возраста ребенка и его иммунного статуса. Особенностью коклюша является постепенное нарастание клинических симптомов болезни, достигающих наибольшей выраженности спустя 2–3 недели после появления первых признаков. Заболевание имеет циклическое течение, при этом различают четыре периода: инкубационный, продромальный, спазматический, обратного развития, или разрешения.
Инкубационный период не имеет клинических проявлений. Длительность его колеблется от 5 до 20 дней, однако чаще – 10–12 дней.
Продромальный период продолжается 7–14 дней. У привитых детей старшего возраста он может удлиняться до 21 дня, напротив, у детей первых месяцев жизни – укорачиваться до 3–5 дней.
Основным симптомом начинающегося коклюша является кашель, который мало чем отличается от кашля при респираторных инфекциях другой этиологии. Обычно он сухой, наблюдается чаще ночью или перед сном. Температура тела остается нормальной или в течение нескольких дней повышается до субфебрильных цифр. Самочувствие ребенка и его поведение, как правило, не меняются. Кашель постепенно усиливается, приобретает все более упорный, а затем приступообразный характер.
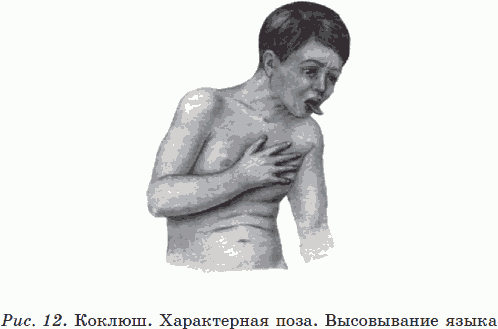
В спазматическом периоде появляется характерный для коклюша приступообразный кашель и достигает максимального развития прочая симптоматика коклюшной инфекции. Приступообразный кашель характеризуется рядом быстро следующих друг за другом выдыхательных толчков, сменяющихся судорожным свистящим вдохом – репризом. Во время приступа кашля лицо становится напряженным, появляется сначала гиперемия надбровных дуг, а затем всего лица. Может появиться цианоз лица, слизистых оболочек полости рта. Язык выталкивается (см. рис. 12). Приступы кашля заканчиваются отделением вязкой прозрачной мокроты или рвотой. Репризы, считавшиеся в прежние годы обязательным симптомом типичного коклюша у детей старше года, в настоящее время наблюдаются лишь у половины заболевших. Рвота возникает не у всех больных и лишь при отдельных приступах кашля. Частота возникновения приступов кашля может значительно варьироваться: от 5 раз в сутки до 40–50. Приступы кашля возникают чаще во время сна и ослабевают на свежем воздухе. Они могут провоцироваться болевыми ощущениями, физической нагрузкой, кормлением. Дети старшего возраста чувствуют приближение приступа кашля, испытывая при этом ощущение першения в глотке. Вне приступов кашля можно отметить легкий цианотический оттенок носогубного треугольника, сохраняются характерные одутловатость лица, особенно век, бледность кожных покровов. Иногда во время приступа кашля возникают кровоизлияние в склеры, носовые кровотечения, петехиальные высыпания на лице и верхней части туловища. Приступы кашля постепенно нарастают и достигают своего максимума на 2-й неделе спазматического периода, длящегося 4–6 недель.

В периоде разрешения (2–3 недели) кашель теряет свой типичный характер, становится реже и легче, исчезает рвота. Появление приступов кашля провоцируется физической нагрузкой или эмоциональным напряжением.
После выздоровления у детей сохраняется склонность к рецидивам спазматического кашля, основной причиной которого является наслоение острых респираторных вирусных инфекций. Помимо сопутствующих заболеваний, затягиванию выздоровления способствует наличие гипертензионного синдрома и наклонность к психопатическим реакциям.
Поражение органов дыхания является основным в симптомокомплексе коклюша. Апноэ при коклюше наблюдается 2 видов: спазматическое и синкопальное. Первое возникает во время приступа кашля, продолжается от 30 секунд до минуты. Второе, иначе называемое паралитическим, не связано с приступом кашля. Ребенок становится вялым, гипотоничным. Появляется сначала бледность, а затем синюшность кожных покровов. Наступает прекращение дыхания при сохранении сердечной деятельности. Подобные апноэ длятся 1–2 минуты.
У недоношенных детей при наличии перинатального поражения центральной нервной системы либо цитомегаловирусной инфекции апноэ возникают чаще и могут быть длительными. Тяжелые нарушения ритма дыхания у детей в возрасте старше года в настоящее время не встречаются.
Описанные изменения могут наблюдаться при любой форме коклюша. Они появляются уже в продромальном периоде коклюша, нарастают в спазматическом периоде и держатся долго, нередко в течение многих недель.
Пневмония возникает при коклюше в связи с присоединением вторичной микробной флоры. Возбудителю коклюша отводится роль фактора, подготавливающего почву для развития пневмонии.
Ателектаз (спадение легочных альвеол при сдавлении легкого) развивается в связи с обтурацией просвета бронха вязкой слизью и нарушением моторной функции бронхов. Клинические проявления ателектаза обычно связаны с его размерами. Лишь при массивных ателектазах отмечаются тахипноэ, появление или усиление признаков дыхательной недостаточности, укорочение перкуторного звука, ослабление дыхания. Возникновение ателектаза сопровождается учащением и усилением приступов пароксизмального кашля. В настоящее время ателектазы наблюдаются у 2,6–3,6 % госпитализированных больных коклюшем.
Коклюш в настоящее время часто протекает как микст-инфекция. [9] Среди наблюдавшихся нами больных в 43,5 % случаев имелось сочетанное течение коклюша с ОРВИ, в 8 % – с микоплазменной инфекцией. Отмечается частое обнаружение цитомегаловирусной инфекции у больных тяжелой формой коклюша (55 %).

Кашель при коклюше отличает специфичный неконтролируемый характер. Повторные приступы могут изнурять и изматывать ребенка. Подавлять кашель можно при помощи сиропа КОДЕЛАК ® НЕО.
Узнать больше…


Благоприятный профиль безопасности препаратов КОДЕЛАК ® НЕО позволяет применять их для облегчения приступов сухого кашля у детей разного возраста. Капли КОДЕЛАК ® НЕО можно давать даже малышам с 2 месяцев (после консультации с педиатром).
Подробнее о КОДЕЛАК ® НЕО.


Современные препараты от сухого кашля, такие как КОДЕЛАК ® НЕО, не содержат в своем составе кодеин, не вызывают привыкания и не формируют зависимости. КОДЕЛАК ® НЕО не снижает своей активности даже при длительном применении, например при лечении остаточного кашля после перенесенной простуды.
Подробнее о КОДЕЛАК ® НЕО…


При коклюше приступы кашля у детей могут сопровождаться тошнотой, рвотой, непроизвольным мочеиспусканием; в тяжелых случаях возможна потеря сознания, судороги и нарушение дыхания. Для облегчения состояния и подавления приступов сухого кашля при коклюше могут быть использованы противокашлевые препараты центрального действия на основе бутамирата.

Сироп КОДЕЛАК ® НЕО не содержит сахара. Ванильный аромат, сладковатый вкус и мерная ложечка в комплекте обеспечивают легкость и удобство применения препарата при сухом кашле у детей с 3 лет.
Подробнее …


Противокашлевые препараты производятся в самых разных формах выпуска, таких как капли, сиропы, таблетки, пастилки.
Подробнее…

Коклюш — инфекционное заболевание, которое может длиться несколько месяцев и опасно тяжелыми осложнениями, особенно для детей до года. Повсеместная вакцинация привела к тому, что количество тяжелых форм болезни значимо снизилось, но полностью нейтрализовать бактерию, как это произошло, например, с вирусом оспы, пока не удалось. Как же протекает коклюш, каковы симптомы болезни и чем она опасна? В чем заключаются общие принципы лечения? Ответы на эти вопросы — в нашей статье.
Что такое коклюш и в каких формах может проявиться заболевание?
Коклюш — это бактериальная инфекция, возбудитель которой называется Bordetella Pertussis. Болезнь передается только от человека к человеку и очень заразна: при контакте с заболевшим вероятность заражения у непривитого ребенка — 70–90% [1] . Еще в середине прошлого века, до того как появилась прививка от этого заболевания, смертность грудных детей при коклюше превосходила идентичные показатели дифтерии, кори, скарлатины, полиомиелита и менингита вместе взятых [2] . Массовое введение вакцинации сократило заболеваемость в 150–200 раз и резко снизило смертность. Так, во время эпидемии коклюша 2010 года в США погибло лишь 5 детей [3] .
Попав в организм, возбудитель коклюша поражает слизистую оболочку дыхательных путей. Выделяемый бациллой токсин формирует сильный спазм мелких бронхов. Это раздражает рецепторы дыхательных путей, которые передают информацию по нервной системе в кашлевой центр головного мозга. Интенсивное и продолжительное раздражение кашлевого центра формирует в нем очаг стойкого возбуждения, который является стимулирующим фактором для неконтролируемых изнурительных приступов кашля. В Древнем Китае эту болезнь так и называли — стодневный кашель.
Длительный, сухой, приступообразный кашель, на пике приступа которого возможна даже остановка дыхания — главное проявление коклюша. Степень тяжести болезни определяют в зависимости от числа серий кашлевых приступов:
- легкая — 10–15 приступов в сутки;
- средняя — 15–25 приступов в сутки;
- тяжелая — 30–60 приступов в сутки.
У грудных детей часто не бывает классических серий приступообразного кашля, вместо него нередко возникает кратковременная остановка дыхания. У подростков и взрослых нередки атипичные формы коклюша, когда кроме упорного надсадного сухого кашля нет вообще никаких признаков инфекции. Возможно и скрытое бактерионосительство — по данным Минздрава ему подвержены до 1,5% переболевших детей с ослабленным иммунитетом.
На заметку
Чаще всего ребенок заражается от старших родственников — подростков и взрослых — с недиагностированным коклюшем.
В наше время болезнь чаще всего заканчивается выздоровлением, но за время течения она успевает измотать не только самого пациента, но и всех членов семьи.
По данным за 2014 год, в России было зарегистрировано 4705 случаев коклюша [4] . Возрастная структура заболевших следующая:
- 7–14 лет — 37,9%;
- младше года — 25%;
- 3–6 лет — 18,2%;
- 1–2 года — 15,3%.
Как видно, чаще всего болеют дети до года и школьники 7–14 лет. Первым чаще всего не успевают сделать прививку: по календарю вакцинации в первый раз прививка от коклюша делается в 4 месяца, но медицинские отводы и переносы вакцинации — также не редкость. Дети второй возрастной группы болеют потому, что со временем поствакцинальный иммунитет ослабевает, сходя на нет в среднем за 12 лет. Коклюш у взрослых и подростков часто протекает стерто, и правильный диагноз вовремя не устанавливается. Именно от старших родственников обычно и заражаются малыши.
Есть мнение
Единственная известная профилактика коклюша — вакцинация. К сожалению, традиционная вакцина АКДС сейчас не гарантирует 100% защиту (по данным эпидемиологов, 65% заболевших детей были привиты), что, по-видимому, объясняется антигенным дрейфом, то есть мутацией, изменением структуры специфических белков бактерии — антигенов. Но даже если после вакцинации болезнь и наступает, то после прививки коклюш проходит в легкой форме. Об этом же говорят и показатели смертности — число 0,07 на 100 тысяч населения не идет ни в какое сравнение с теми чудовищными данными, о которых мы говорили в начале статьи.
Иммунитет после перенесенного коклюша пожизненный.
Инкубационный период при коклюше — время от заражения до первых проявлений болезни — может продлиться от 5 до 20 дней, но средняя продолжительность составляет 2 недели. Развиваясь, болезнь проходит 3 стадии.
- Катаральный период. Начальная стадия коклюша, время активного размножения бактерии. Первые симптомы коклюша могут выглядеть как типичное ОРВИ с температурой и кашлем. Но возможно, что кашель окажется единственным симптомом болезни в это время — сухой, навязчивый и не поддающийся никаким средствам лечения.
- Спазматический (пароксизмальный) период — пик болезни. Это самое тяжелое время для пациента и окружающих. Кашель при коклюше становится приступообразным, безудержным и неукротимым. В классическом варианте, описанном в учебниках, серия кашлевых толчков происходит на выдохе и заканчивается резким свистящим вдохом через спазмированную голосовую щель — репризом. Сейчас классический реприз при коклюше у детей встречается редко: больной делает глубокий вдох и начинается новая серия кашля. За время одного приступа таких серий может быть от 3 до 8. Во время приступа лицо пациента краснеет или синеет, набухают вены на шее, слезятся глаза, язык во время кашля высовывается. На пике кашля возможна остановка дыхания. Приступ заканчивается отхождением стекловидной вязкой мокроты или рвотой, после чего наступает облегчение — до следующего приступа. Такой кашель значительно ухудшает качество жизни пациентов, может привести к возникновению мышечных болей в области грудной клетки и брюшной стенки, нарушениям гемодинамики в грудной полости, кровохарканью, пневмотораксу, рвоте, недержанию мочи, способствует формированию диафрагмальной и других видов грыж.
- Период разрешения — обратного развития симптомов. Мучительный кашель при коклюше может продолжаться 1–2 месяца, в течение которых частота приступов постепенно уменьшается, но кашель сохраняется. Спазматическая форма кашля меняется на обыкновенную, температура, если она была, отступает. Сыпь на лице и шее исчезает. Возвращается аппетит. Наступает долгожданная стадия выздоровления, при которой остаточный кашель может сохраняться еще до полугода.
Остановимся подробнее на симптоматике коклюша.
Спровоцировать приступ кашля может физическая активность, сильные эмоции. Кашель усиливается под вечер и не проходит ночью, не давая больному спать. В легких случаях течения коклюша между приступами общее состояние не нарушено. В тяжелых, когда приступы следуют один за другим, ребенок утомлен, лицо его отечно, из-за хронического недосыпания он становится вялым, характерны точечные кровоизлияния на лице, конъюнктиве век и склерах глазных яблок.
Облегчить приступ кашля может влажный прохладный воздух, поэтому весной и осенью ребенок должен обязательно находиться на улице как можно дольше — по несколько часов в день.
Обратите внимание, что осложнения чаще всего возникают именно во время спазматического (пароксизмального) периода, в их числе:
- пневмония;
- ателектаз (закупорка бронха и спадение участка легкого);
- точечные кровоизлияния в кожу лица, конъюнктиву глаз;
- грыжи — пупочные или паховые;
- эпилептические приступы;
- энцефалопатии;
- переломы ребер;
- недержание мочи;
- остановка дыхания.
Диагностируют коклюш по совокупности клинических проявлений и эпидемиологической информации. Главный клинический критерий — кашель в течение 2 и более недель, не поддающийся лечению обычными противокашлевыми средствами. Но основной метод диагностики в наше время — лабораторные исследования на выявление возбудителя. Самый чувствительный — метод полимеразной цепной реакции (ПЦР). Но он, как и бактериологическое исследование, эффективен только в первые 3 недели болезни. На поздних стадиях исследуют кровь на специфические иммуноглобулины. Пробы крови при анализе на коклюш берутся с интервалом не менее 2 недель. О наличии болезни говорит четырехкратное увеличение иммуноглобулинов в сыворотке крови.
Остальные параметры крови не являются специфичными именно для коклюша, среди них —увеличение числа лимфоцитов и лейкоцитов в периферической крови, а также снижение показателей СОЭ.
Поскольку болезнь протекает долго, то и лечение коклюша длительное и сложное, а само течение болезни — весьма непредсказуемо. Дети младше 4 месяцев и больные тяжелыми формами коклюша обязательно госпитализируются.
Терапия при коклюше всегда комплексная и включает в себя как режим и диету, так и лекарственные средства. Назначаемые препараты направлены на то, чтобы:
- устранить инфекцию из организма;
- уменьшить частоту и тяжесть приступов кашля;
- облегчить последствия гипоксии для организма;
- предупредить развитие осложнений, в том числе возникновение дыхательной недостаточности, неврологической патологии.
Ребенку необходим щадящий режим со сниженными физическими и психоэмоциональными нагрузками. Обязательны долгие прогулки, но без контакта с другими детьми. Оптимальная температура для прогулок — от -5 до +15°C, ниже -10°C прогулки нежелательны. Воздух в квартире или помещении, где находится ребенок, должен быть свежим и увлажненным. С этой целью могут быть использованы специальные увлажнители воздуха. Именно влажный воздух способствует облегчению приступов сухого кашля.
Справка
Ателектаз — патологическое состояние, при котором ткань легкого теряет свою воздушность и спадается (слипается), уменьшая его дыхательную поверхность. В результате такого спадания происходит ухудшение газообмена, что, в свою очередь, приводит к кислородному голоданию тканей и органов, в особенности головного мозга. Тяжесть ателектаза зависит от объема и площади участка легкого, потерявшего свою воздушность.
В условиях стационара актуальна физиотерапия: электрофорез, УВЧ и другие методы. Часто используется кислородотерапия, направленная на профилактику дыхательной недостаточности. Но конкретные назначения делает лечащий врач.
Лекарственная терапия. Для общеукрепляющих целей назначают витамины. Этиотропная (направленная на устранение возбудителя) терапия при коклюше — это антибиотики. К сожалению, прервать развитие болезни они могут только на ранних стадиях — в первые 2–3 недели от начала болезни. Позже антибиотики неэффективны и назначаются, только если появляется угроза бактериальных осложнений, таких как пневмония.
Для стабилизации психоэмоционального состояния ребенка (как уже упоминалось, эмоции могут спровоцировать приступ кашля) используют растительные успокаивающие препараты — валериану, пустырник и тому подобное. Малышам конкретное средство должен посоветовать лечащий врач.
При среднетяжелых формах частоту приступов кашля могут сократить нейролептики.
Гормональные препараты используются при среднетяжелых и тяжелых формах коклюша: они уменьшают активность воспаления, снижают отечность и проницаемость сосудов.
Но основную роль в лечении коклюша играют противокашлевые препараты, действие которых направлено на подавление кашлевого рефлекса. Они блокируют передачу нервных импульсов в кашлевой центр, как следствие, останавливается и сам кашель. Препараты, подавляющие кашель, могут быть центрального и периферического действия. Первые вызывают торможение кашлевого центра головного мозга, вторые обеспечивают снижение чувствительности кашлевых рецепторов на уровне слизистой дыхательных путей.
Среди противокашлевых препаратов центрального действия различают наркотические и ненаркотические лекарственные средства. Ранее при приступах непродуктивного кашля широко применялись противокашлевые средства, содержащие кодеин, достаточно быстро блокирующий кашлевой центр. Однако параллельно с выраженным терапевтическим эффектом при их использовании отмечался и ряд побочных действий, среди которых наиболее значимыми были угнетение дыхательного центра и формирование лекарственной зависимости. Значительным шагом вперед в лечении сухого непродуктивного кашля явилась разработка новых противокашлевых препаратов центрального действия, не уступающих по эффективности кодеину, но при этом лишенных его недостатков. Примером противокашлевых препаратов центрального действия являются непредставленные на данный момент в России L-клоперастин и декстрометорфан, а также получивший широкую популярность и распространение бутамират.
Молекула бутамирата по своему химическому составу и фармакологическим свойствам не является производным опия, а потому представляет собой ненаркотическое противокашлевое средство центрального действия. Бутамират избирательно воздействует на кашлевой центр, не вызывая угнетения дыхания, не оказывая седативного действия и не формируя лекарственной зависимости. Для бутамирата характерны чрезвычайно низкая частота развития побочных эффектов, максимально быстрое начало действия уже после первого применения и сохранение эффективности даже при длительном лечении (без снижения выраженности терапевтического действия). В сравнительных исследованиях бутамират демонстрирует эффективность, которая не уступает кодеинсодержащим лекарственным препаратам. Препараты на основе бутамирата могут быть использованы как при недавно появившемся, так и при хроническом сухом кашле, в том числе в случаях, когда другие лекарственные средства не приносят ожидаемого результата: например, при лечении коклюша, а также других заболеваний, сопровождающихся изнурительным сухим кашлем.
Итак, коклюш — тяжелое, изматывающее заболевание. Поражая, прежде всего, детей и подростков, коклюш вызывает длительный мучительный кашель, который может продолжаться несколько месяцев. Коклюш не только истощает организм больного, лишая его сна и отдыха, но и может вызывать опасные осложнения. Один из важных компонентов симптоматического лечения — противокашлевые препараты, угнетающие кашлевой центр.
«Безусловно, кашель — один из самых мучительных симптомов при коклюше. Приступы сухого кашля могут быть настолько интенсивны, что в отдельных случаях вызывают переломы ребер, а повышение внутрибрюшного давления способствует возникновению грыж. Но даже если болезнь развивается не настолько тяжело, постоянный кашель в прямом смысле лишает больного сна и отдыха. Поэтому выбор средства против кашля — один из важных моментов в лечении коклюша.
Капли предназначены для лечения сухого кашля у малышей старше 2 месяцев. Их удобно и просто дозировать благодаря специальной насадке-капельнице. Сладковатый вкус и аромат ванили позволяют дать лекарство маленькому пациенту, не вызывая негативных эмоций, которые крайне нежелательны при коклюше.
Читайте также:


