Укажите мне характерные особенности бубона при чуме
Задание <<518>> ТЗ 518 Тема 1-28-0
+ относится к роду иерсиний
- относится к роду листерий
- быстро гибнет при замораживании
Задание <<519>> ТЗ 519 Тема 1-28-0
Возбудитель чумы является:
Задание <<520>> ТЗ 520 Тема 1-28-0
Неправильным утверждением в отношении чумы является:
- в природных очагах источником возбудителя являются грызуны
- в антропургических очагах основным источником являются крысы
+ переносчиком могут быть любые кровососущие членистоногие
- переносчиком являются только блохи
- возможно заражение воздушно-капельным путем
- возможно заражение алиментарным путем
Задание <<521>> ТЗ 521 Тема 1-28-0
При чуме заражение от животных не происходит следующими путями
Задание <<522>> ТЗ 522 Тема 1-28-0
Для чумы не характерно:
- серозно-геморрагическое воспаление в очагах поражения в лимфатических узлах
+ серозное воспаление лимфатических узлов
- гематогенное распространение возбудителя
- токсическое поражение сердечно-сосудистой системы
Задание <<523>> ТЗ 523 Тема 1-28-0
Чума не может протекать в следующих клинических формах:
Задание <<524>> ТЗ 524 Тема 1-28-0
Для чумы характерно:
- интенсивные боли в животе
- бледность кожных покровов
+ увеличение печени и селезенки
Задание <<525>> ТЗ 525 Тема 1-28-0
Для чумы не характерны:
- гиперемия лица и конъюнктив
+ обложенность языка темно-коричневым налетом
Задание <<526>> ТЗ 526 Тема 1-28-0
Для чумного бубона не характерно:
+ отсутствие болевой чувствительности
- локализация преимущественно в паховой и подмышечной области
- гиперемия кожи над бубоном
Задание <<527>> ТЗ 527 Тема 1-28-0
Не характерными симптомами легочной чумы является:
+ интенсивные боли в суставах
- пенистая кровянистая мокрота
Задание <<528>> ТЗ 528 Тема 1-28-0
Легочная форма чумы не характеризуется:
- резко выраженной интоксикацией
+ наличием множественных бубонов
- выраженной дыхательной недостаточностью
- выделением кровянистой мокроты
Задание <<529>> ТЗ 529 Тема 1-28-0
Не характерными особенностями бубона при чуме является:
+ формирование к 3-5 дням болезни
- спаянность с окружающей клетчаткой
- гиперемированная кожа над бубоном
- вскрытие бубона с образованием свища
Задание <<530>> ТЗ 530 Тема 1-28-0
Не характерными проявлениями бубонной чумы является:
- резко выраженная интоксикация
- резкая болезненность бубона
- покраснение кожи над бубоном
Задание <<531>> ТЗ 531 Тема 1-28-0
Для диагностики чумы не используются следующие методы:
Задание <<532>> ТЗ 532 Тема 1-28-0
Для диагностики чумы не используют:
+ внутрикожную аллергическую пробу
Задание <<533>> ТЗ 533 Тема 1-28-0
Соответствие клинической формы чумы механизму заражения
L3: Кишечная форма
Задание <<534>> ТЗ 534 Тема 1-28-0
Возможная последовательность развития инфекционного процесса в людской популяции
1: альпийский суслик-блоха-альпийский суслик
2: Альпиийский суслик-блоха-черная крыса
3: черная крыса-блоха-человек
4: человек c легочной формой чумы-человек
Задание <<535>> ТЗ 535 Тема 1-28-0 Последовательность мероприятий, осуществляемых при приеме больного с подозрением на чуму:
1: экстренная профилактика медицинского персонала стрептомицином
2: защита медицинского персонала противочумными костюмами
3: сообщение по телефону о подозрении на заражение глав. врачу
4: изолирование больного в специальный бокс
5: оказание специализированной помощи в боксе врачом, который принимал больного
Задание <<536>> ТЗ 536 Тема 1-28-0
При чуме дифференциальный диагноз проводят с:
Задание <<537>> ТЗ 537 Тема 1-28-0
Соответствие особо опасной инфекции инкубационному периоду:
L3: Желтая лихорадка
L4: Геморрагические лихорадки
Задание <<538>> ТЗ 538 Тема 1-28-0
Для лечения чумы не применяют:
- препараты тетрациклинового ряда
Задание <<539>> ТЗ 539 Тема 1-28-0
Антибактериальные средства лечения при чуме:
Задание <<540>> ТЗ 540 Тема 1-28-0
Одним из препаратов для этиотропного лечения больных чумой является:
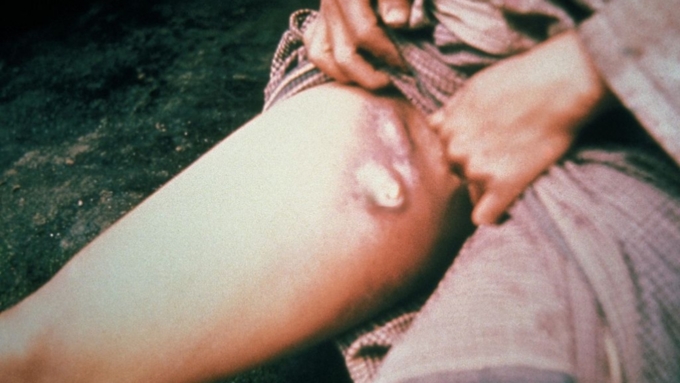
Бубонная чума / Фото:wikipedia.org

Да, бубонная чума – это та самая болезнь, которая наряду с холерой и оспой раньше запросто уничтожала поселение целых крупных городов. В Европе ее называли Черной смертью и не удивительно – плоть до конца XIX века летальность при бубонной форме чумы достигала от 95 до 99%.
Она и сегодня относится к группе особо опасных острых инфекционных заболеваний. Именно поэтому во всем мире такое тщательное внимание к вспышкам этого заболевания. И как только они происходят, то сразу объявляется жесткий карантин.
Надо помнить, что от человека к человеку заболевание передается воздушно-капельным путем.

Период инкубации заболевания составляет 2 -6 дней. Затем у человека резко повышается температура до 39-40°C и более, появляются слабость, головная и мышечные боли, тошнота, рвота, резкий упадок сил (или возбуждение), бессонница. Часто у больных отмечается помрачение сознания, бред, на коже могут появиться геморрагические высыпания.
При бубонной чуме поражены лимфатические узлы. На их месте возникают шишки, наполненные кровью и гноем. Такие образования получили в народе название бубон – отсюда и название самой болезни. Когда бубоны прорываются, образуются язвы.
Кроме бубонной существует несколько видов чумы: кожная, легочная, кишечная или септическая. Все они имеют свои клинические особенности. Самой сложной формой заболевания и самой опасной для окружающих является легочная форма чумы.
Поэтому важно своевременно обратиться к врачу при внезапном появлении таких симптомов, как высокая температура, озноб, сильная головная боль, тяжелое гнетущее состояние, затрудненное дыхание, кашель с кровью.
Можно. С изобретением антибиотиков лечение бубонной чумы происходит весьма успешно. При условии, что пациент вовремя обратился к врачу. Однако лечение будет не быстрым: больной проведет в стационаре 10 дней, пройдет курс терапии антибиотиками, а затем еще несколько месяцев должен будет находиться под наблюдением врачей.
Кстати, перелома в лечении бубонной чумы добились советские врачи. В 1947 году в Маньчжурии они первыми в мире применили для лечения больных чумой легкий антибиотик. В результате выздоровели даже те больные, которые считались безнадежными.
Это несколько затруднительно. Дело в том, что возбудителем чумы является чумная палочка, которая постоянно существует в природе. Исследования показали, что природные очаги чумы существуют на всех континентах земного шара, кроме Австралии и Антарктиды.
Чумой болеют не только люди, но и животные. Это мелкие млекопитающие, такие как лисы, зайцы, сурки, суслики, мыши и крысы.
Переносчиком чумы является блоха, при укусе которой и происходит заражение человека. Кроме того, передавать инфекцию также могут человеческие вши и клещи. Заразиться можно и при обработке шкур инфицированных животных или при употреблении в пищу мяса животного, болевшего чумой.
Да, конечно есть. На территории, где произошла вспышка чумы, обязательно проводят иммунизацию всего населения. В случае прививки иммунитет держится год. Дальше требуется ревакцинация.
Кстати, вакцины от чумы разработали российские и советские ученые. Первую вакцину создал российский биолог-иммунолог Владимир Хавкин в 1898 году. Он организовал лабораторию в индийском городе Бомбей, где тогда бушевала эпидемия чумы. Хавкин приготовил противочумную вакцину, а ее эффект испытывал на себе. Вакцина спасла миллионы людей, а в Индии Хавкина до сих пор считают национальным героем.
Хавкин создал вакцину из убитых высокой температурой чумных палочек, но более эффективными являются препараты, полученные из живых штаммов с использованием бактериофагов. И такую вакцину создала в 1934 году советский ученый Магдалина Покровская. Ее испытание женщина тоже проводила на себе. Покровской была посвящена пьеса "Сильнее смерти", которую написали Жатких и Вечора, впечатлившись самоотверженностью ученого.
В первую очередь, соблюдая меры личной гигиены. Если вы отправились в поход, то старайтесь избегать прямого контакта с мелкими млекопитающими и грызунами.
Не допускайте попадания на тело и под одежду блох и клещей.
Не разбрасывайте объедки вокруг стоянки, так вы привлекаете грызунов – переносчиков блох.
Храните продукты в герметичных емкостях.
Не ешьте мясо диких зверьков. Так, в 2016-м году 10-летний мальчик в Горном Алтае заболел чумой после того, как съел мясо пойманного сурка. Супруги в Монголии, погибшие 30 апреля 2019 года, также ели мясо сурка – в народе считается, что таким образом можно укрепить свое здоровье.
Не покупайте у местных жителей шкурки животных и изделия из них. Вряд ли эти вещи прошли необходимую обработку и обеззараживание. Вы рискуете подхватить серьезную болезнь.
При любом недомогании сразу же обращайтесь за медицинской помощью.
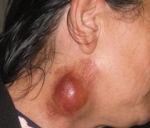
Бубонная чума – это карантинная природно-очаговая инфекция. Основным клиническим симптомом является наличие чумного бубона. Для нозологии характерна высокая лихорадка, выраженная интоксикация, при иммуносупрессии возможно висцеральное поражение, генерализация инфекции. Диагностика построена на обнаружении возбудителя в биологических материалах (микроскопия, посев, ПЦР), серологические методы малоинформативны, практически не применяются. Лечение проводится в условиях обязательного карантина, включает в себя антимикробную этиотропную терапию, массивную дезинтоксикацию, симптоматические методы. Реже прибегают к хирургическим вмешательствам.
МКБ-10
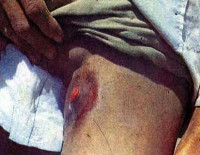
Общие сведения
Бубонная чума относится к трансмиссивным заболеваниям. Первые письменные упоминания о симптомах этой инфекции встречаются в сказаниях о Гильгамеше, Ветхом Завете Библии. Однако чумная палочка была открыта только в 1894 году – одновременно японским (Сибасабуро) и французским (Йенсен) учеными. Чума распространена повсеместно, наиболее опасными зонами считаются США, Китай, Бразилия, Перу, Вьетнам, Монголия и ряд других стран. Высокая заболеваемость зарегистрирована на Алтае, Кавказе, Ставрополье. Сезонность бубонной чумы – летние и осенние месяцы; характерна стадийность эпидемического процесса в природе. Мужчины чаще страдают данной формой заболевания.

Причины
Возбудитель болезни – бактерия Yersinia pestis. Источником и резервуаром инфекции служат больные люди, грызуны, зайцы, лисы, верблюды, домашние кошки и другие животные. Переносчики – блохи, в пищеварительном тракте которых размножаются чумные палочки. Заразными насекомые становятся уже через 3-5 суток после попадания в них возбудителя и остаются таковыми в течение года. При укусе блоха срыгивает внутрь ранки содержимое желудка с большим количеством бактерий. Также описаны воздушно-капельный, фекально-оральный и контактно-бытовые пути инфицирования.
Основными факторами риска заражения бубонной чумой считаются проживание и несение воинской службы на эндемичных территориях, профессии, связанные с истреблением грызунов, работой в зернохранилищах, ветеринарной службе. Опасности подвергаются археологические экспедиции, вскрывающие места старинных захоронений, а также животноводы, медицинский персонал, пастухи, туристы, работники международных аэропортов, зоопарков. Бубонной чуме наиболее подвержены дети, лица, не достигшие 20-ти лет, и взрослые мужчины.
Патогенез
После проникновения в организм чумные бактерии размножаются в месте внедрения, образуя воспалительный уплотненный участок либо папулу, пустулу с геморрагическим содержимым. Распространение возбудителя происходит лимфогенно до регионарных лимфатических узлов, внутри которых бактерии размножаются. Особенностью Y. рestis является способность к подавлению фагоцитарной активности макрофагов, внутриклеточному размножению в них. При этом выделяется большое количество токсинов, продуктов распада тканей, возбудителей, что обусловливает интоксикационные симптомы.
Плотная фиброзная нодулярная оболочка препятствует попаданию в очаг воспаления полиморфно-ядерных лейкоцитов и специфических антител. Активная репликация возбудителя способствует расплавлению и увеличению лимфатической ткани регионарных узлов, вследствие чего возникают конгломераты. Длительная персистенция, массивный воспалительный процесс приводит к геморрагическому некрозу нодулярной ткани и выходу чумной палочки в системный кровоток с последующей генерализацией инфекции; в 10-20% случаев развиваются симптомы вторично-легочной чумы.
Симптомы бубонной чумы
Инкубационный период составляет 2-6 суток, реже 1-12 суток, ведущими симптомами являются нарастающие локальные боли (обычно в паху), лихорадка до 39-40° C и более. Пациенты вынуждены сохранять крайне неудобные позы для уменьшения болевых ощущений. Характерны сильные ознобы, выраженная слабость, головные боли, расстройства сна, беспокойство, дискоординация движений, иногда бред, галлюцинации. Около половины заболевших бубонной чумой отмечают симптомы расстройств ЖКТ: абдоминальные боли, тошноту, рвоту, эпизоды диареи.
Спустя 1-3 дня без лечения преимущественно в паховой области, реже в зоне подмышек или шеи обнаруживается очень плотное, резко болезненное образование с гиперемированной, горячей, иногда лоснящейся над ним кожей. Конгломерат неподвижен, поскольку спаян с окружающей клетчаткой. Движения в конечности (чаще – нижней) ограничиваются. Через несколько дней образование размягчается, в нем появляются пульсирующие боли, может образовываться свищевое отверстие с изливающимся гнойным содержимым. После вскрытия бубона больные отмечают некоторое улучшение самочувствия, уменьшение выраженности симптомов.
Осложнения
К наиболее частым негативным последствиям бубонной чумы относят симптомы со стороны свертывающей системы крови (до 86% больных), что в 5-10% случаев приводит к возникновению сухой гангрены кожи, верхних и нижних конечностей. 5-50% пациентов имеют осложнения в виде единичных, множественных, либо массивных кровоизлияний. У больных бубонной чумой с нарушениями иммунитета, тяжелыми сопутствующими болезнями системного характера на 2-3 сутки заболевания возникает переход в генерализованную форму.
Диагностика
Стандарты диагностики бубонной чумы предусматривают консультацию инфекциониста, другие врачи привлекаются для осмотра и лечения по показаниям. Важным элементом диагностического поиска является сбор эпидемиологического анамнеза, строгое соблюдение правил осмотра, взятия, транспортировки и исследований биологических субстанций; работа с ними разрешена только в условиях лабораторий карантинных инфекций. Наиболее информативными инструментальными и лабораторными исследованиями при бубонной чуме считаются:
- Физикальные данные. Объективно определяются симптомы интоксикационного вовлечения ЦНС: больные возбуждены, беспокойны, речь невнятная. Пальпаторно бубон представляет собой резко болезненный малоподвижный конгломерат лимфоузлов с нечеткими контурами, гиперемированной горячей кожей над ним, флюктуацией либо свищами; около образования возникают чумные фликтены. Отмечается вынужденная поза пациента. Патологические изменения со стороны внутренних органов обычно отсутствуют.
- Лабораторные исследования. Общеклинический анализ крови характеризуется выраженным лейкоцитозом, сдвигом лейкоцитарной формулы влево, нейтрофилезом, нарастающей тромбоцитопенией, вторичной анемией, ускорением СОЭ. Изменения биохимических параметров транзиторны, чаще отмечается увеличение активности АЛТ, АСТ, общего билирубина, мочевины, креатинина, гипопротеинемия. В общем анализе мочи обнаруживается эритроцитурия.
- Выявление инфекционных агентов. Через 1-2 часа лаборатория должна предоставить результаты микроскопии свищевого отделяемого или пунктата бубона; разрешается применение ПЦР. Обязательным является посев биологических материалов на питательные среды. Серологические методики (ИФА, РПГА) можно оценить только со 2-ой недели инфекции, исследуя парные сыворотки с интервалом 14 дней для фиксации роста титра антител не менее чем четырехкратно.
- Инструментальные методики. Обязательно проведение рентгенографии грудной клетки для исключения рентгенологических симптомов чумной пневмонии; реже показаны КТ, МРТ. С целью дифференциального диагноза со злокачественными новообразованиями рекомендуется ультразвуковое исследование молочных желез, малого таза, органов брюшной полости, мягких тканей, забрюшинного пространства, лимфатических узлов; под контролем УЗИ возможна пункция бубона.
Дифференциальная диагностика осуществляется с туляремией (малоболезненный, не спаянный с кожей бубон). При туберкулезе рост лимфоузла постепенный, есть указания на иммунодефицит, симптомы туберкулеза в анамнезе. Укус крысы, пятнисто-уртикарная сыпь или оцарапывание кошкой, лимфангоит свидетельствуют в пользу содоку и болезни кошачьих царапин соответственно. Лимфогранулематоз манифестирует симптомами поражения легких, костей, ЖКТ. Хламидиозная инфекция иногда протекает с паховым односторонним лимфаденитом, спаиванием с окружающими тканями, формированием свищей.
Лечение бубонной чумы
Все пациенты с подозрением на заболевание либо с патогномоничными симптомами обязательно госпитализируются в боксированную палату инфекционного отделения для немедленного начала лечения. Постельный режим назначается до 4-5 дней нормализации температуры тела, передвижение ограничивается боксом. Диетические рекомендации неспецифичны, обусловлены необходимостью введения антибиотиков с широким спектром нежелательных токсических явлений, поэтому из рациона больного исключается тяжелая пища и алкоголь. Питьевой режим увеличивается с целью дезинтоксикации.
Лечение больных с бубонной чумой направлено на снижение выраженности симптомов, профилактику заражения других людей. Пациентам обязательно назначаются антибактериальные средства, эффективные в отношении возбудителя и вводимые парентерально. К таковым относятся стрептомицин, тетрациклины, фторхинолоны, аминогликозиды, цефалоспорины, рифампицин. Требуется массивная внутривенная дезинтоксикация глюкозо-солевыми, сукцинат-содержащими растворами, назначение обезболивающих, противовоспалительных, жаропонижающих средств. Объем симптоматического лечения зависит от клинической необходимости.
Местное лечение бубонов вне их размягчения не проводится. С лечебно-диагностической целью может осуществляться тонкоигольная пункционная биопсия лимфатических узлов с одновременным опорожнением бубона. При наличии кожной язвы проводят её иссечение с целью гистологического исследования. Хирургическое вскрытие и дренирование бубонов рекомендовано при появлении симптома флюктуации конгломератов, одновременно внутрибубонно вводят антибиотики, активные в отношении Y. Pestis, стрептококков и стафилококков.
В ходе современных исследований установлено, что макрофаги несут на себе рецептор к кортикостероидам, что способствует потенцированию действия собственной иммунной системы при симптомах бубонной чумы. В экспериментах с лечением мышей было доказано повышение макрофагальной способности инфильтрировать инфицированные ткани и поглощать апоптозные нейтрофилы под действием указанных гормональных препаратов. Также было отмечено усиление бактериального поглощения и улучшение выживаемости зараженных животных.
Прогноз и профилактика
Прогноз при отсутствии лечения серьезный, смертность достигает 7-26%. Наиболее неблагоприятными локализациями считаются подмышечные (15-20%) и шейные (5%) зоны из-за риска развития симптомов легочной формы болезни и отека воздухопроводящих путей. Общая продолжительность стационарного лечения для больных, страдающих бубонной чумой, должна составлять не менее 4-х недель, медицинское наблюдение после выписки – не менее 3-х месяцев. Срок изоляции контактных лиц – 7 дней.
Специфическая профилактика показана лицам, проживающим в эндемичных регионах, туристам, военным. Вакцинация осуществляется сухой живой вакциной. К неспецифическим мерам относится строгий санитарный контроль над системами водоснабжения и водоотведения, плановая дератизация в канализационных коллекторах, надзор за мигрантами, туристами, ввозимыми продуктами, животными. Важными мерами борьбы с распространением чумы являются ранняя изоляция и лечение больных, карантинизация контактных лиц, дезинфекция в очаге, улучшение санитарно-гигиенических условий жизни.
Бубонная чума — это чрезвычайно опасное острое инфекционное заболевание, как правило, передающееся человеку от животного. Данная инфекция является природно-очаговой. Заражение человека происходит от больного животного, которое, в свою очередь, инфицируется при укусе блохой. Возбудителями такого патологического процесса являются специфические бактерии, которые впервые были открыты в тысяча восемьсот девяносто четвертом году. С клинической точки зрения он проявляется образованием чумного бубона, нарастающим интоксикационным синдромом, висцеральными поражениями и так далее. Прогноз при этом состоянии всегда серьезный. При отсутствии лечения вероятность летального исхода крайне высока. Однако правильно подобранные лечебные мероприятия позволяют снизить риск развития серьезных осложнений до минимума.
Одна из наиболее крупных эпидемий чумы была зарегистрирована в четырнадцатом веке. В это время данная инфекция унесла более пятидесяти миллионов жизней по всей Европе. На сегодняшний момент разработаны достаточно эффективные методы лечения этого заболевания, которые позволяют избежать массовой гибели зараженных людей. Прежде всего, необходимо отличать бубонную чуму от легочной чумы. Они вызываются одним и тем же возбудителем, однако при легочной чуме преобладают признаки, указывающие на поражение дыхательной системы. Стоит заметить, что легочная чума имеет гораздо более неблагоприятное течение и при отсутствии лечения практически в ста процентах случаев заканчивается летальным исходом.
Согласно статистике, с две тысячи десятого по две тысячи пятнадцатый год во всем мире было зарегистрировано три тысячи двести сорок восемь новых случаев заражения этой инфекцией. Из них пятьсот восемьдесят четыре случая закончились гибелью пациентов. На сегодняшний момент наиболее эндемичными регионами в плане чумы считаются Мадагаскар, Демократическая Республика Конго и Перу. Последняя наиболее крупная эпидемия на Мадагаскаре была зафиксирована в две тысячи тринадцатом году. При этом заболело восемьдесят девять человек, тридцать девять из них погибли. Что касается России, чаще всего случаи заражения выявляются на территории Алтая, Ставрополья и Кавказа.
Примечательно то, что такая инфекция несколько чаще развивается у мужчин. При отсутствии лечения бубонной чумы уровень летальности достигает тридцати процентов. Наиболее неблагоприятный прогноз наблюдается при внедрении возбудителя в подмышечные или шейные лимфатические узлы, что связано с высокой вероятностью возникновения легочной формы. К возможным осложнениям бубонной чумы относятся нарушение свертываемости крови, сухая гангрена и так далее. У ослабленных пациентов данное заболевание примерно на вторые или третьи сутки приобретает генерализованное течение.
Как мы уже сказали, возбудителями бубонной чумы являются специфические зоонозные бактерии, называющиеся Yersinia pestis. Возбудитель обладает устойчивостью к низким температурам, однако практически мгновенно погибает при кипячении. В качестве переносчиков выступают блохи, которые становятся заразными примерно на четвертые сутки после проникновения в их организм бактериальной флоры. При этом заразность сохраняется около двенадцати месяцев. При укусе животных, например, верблюдов, грызунов, зайцев и так далее, блохи передают им возбудителя.
Человек заражается этой инфекцией от больного животного, например, при укусе, разделывании туши или любом другом контакте с биологическими жидкостями. Кроме этого, нельзя исключать вероятность контактно-бытового или воздушно-капельного распространения инфекционной флоры и от человека к человеку. Значительный подъем уровня заболеваемости отмечается в летнее и осеннее время года.
После внедрения в кожу отмечается активное размножение бактерий с последующим их прорывом в лимфатическую систему и поражением регионарных лимфатических узлов. Именно в лимфатических узлах нарастают самые выраженные изменения. При самом неблагоприятном раскладе возбудитель может выходить в системный кровоток с последующей генерализацией инфекционного процесса.
Основные симптомы инфекции
В подавляющем большинстве случаев первые симптомы инфекции нарастают в период со вторых по шестые сутки с момента заражения. Реже инкубационный период удлиняется до двенадцати суток. В первую очередь отмечается общий интоксикационный синдром, представленный фебрильной лихорадкой, головной болью, слабость, ознобами так далее.
Еще одним характерным симптомом инфекции является боль в том месте, где находятся пораженные лимфатические узлы, чаще всего в паховой или подмышечной области. Примерно у половины пациентов присутствуют расстройства со стороны желудочно-кишечного тракта в виде тошноты и рвоты, болей в животе и так далее.
Спустя несколько дней в паховой или какой-либо другой области появляется резко болезненное и горячее на ощупь уплотнение. Кожа над ним гиперемирована, а сам патологический очаг спаян с подлежащими тканями. Еще через некоторое время он размягчается, нередко формируется свищ с гнойным отделяемым. После того, как бубон вскрылся, все симптомы инфекции постепенно стихают.
Диагностика и лечение инфекции

Диагностика инфекции складывается из объективного осмотра, общего и биохимического анализов крови, ПЦР-диагностики. Серологические анализы также являются достаточно информативными. Для исключения изменений со стороны дыхательной системы показана рентгенография грудной клетки.
При бубонной чуме назначаются антибактериальные препараты, обезболивающие и противовоспалительные средства. Параллельно проводятся дезинтоксикационные мероприятия. Дополнительно может осуществляться биопсия пораженного лимфатического узла с одновременным его опорожнением. По показаниям бубон вскрывается и дренируется.
Профилактика заражения бактериями, вызывающими бубонную чуму
Наиболее эффективным методом профилактики заражения бактериями, вызывающими бубонную чуму, является вакцинация. Она показана жителям, проживающим в эндемичных регионах. Кроме этого, важным условием является своевременное выявление и изоляция больных людей.
Использованы фотоматериалы Shutterstock
Оставьте свой email, чтобы всегда получать важную информацию и сервисы для сохранения вашего здоровья
ВНИМАНИЕ! САЙТ ЛЕКЦИИ.ОРГ проводит недельный опрос. ПРИМИТЕ УЧАСТИЕ. ВСЕГО 1 МИНУТА.
891. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ОСНОВНЫМ МЕТОДОМ ДИАГНОСТИКИ МАЛЯРИИ ЯВЛЯЕТСЯ:
Г. паразитологический,
Д. кожно-аллергическая проба.
892. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ МАЛЯРИИ СЛЕДУЕТ ПРОВОДИТЬ С:
Б. инфекционным мононуклеозом,
Г. вирусным гепатитом,
893. Больной К., 37 лет, поступил в клинику 13.06.92 г. на 3-й день болезни. При поступлении жаловался на головную боль, периодические подъемы температуры с ознобами. Заболел 11.06.92 г., почувствовал недомогание, температура тела повысилась к вечеру до 37,4°С. В ночь на 13.06.92 г. с сильным ознобом температура поднялась до 40°С и держалась около 4-х часов. Снижение температуры сопровождалось обильным потоотделением. В дальнейшем аналогичные приступы наступали через день по вечерам и сопровождались сильным потрясающим ознобом, потом, головной и мышечной болью, иногда рвотой. Больной 10.06.92 г. вернулся из Эфиопии.
УКАЖИТЕ НАИБОЛЕЕ ВЕРОЯТНЫЙ ДИАГНОЗ:
А. острый бруцеллез,
В. малярия,
894. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ЛЕЧЕНИЯ МАЛЯРИИ ПРИМЕНЯЮТ СЛЕДУЮЩИЕ ЭТИОТРОПНЫЕ СРЕДСТВА:
В. хинидина сульфат,
895. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. НЕОБХОДИМЫЕ ПРЕПАРАТЫ ДЛЯ ЛЕЧЕНИЯ МАЛЯРИИ:
Г. хинидин,
896. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ЛЕЧЕНИЕ БОЛЬНОГО ТРЕХДНЕВНОЙ МАЛЯРИЕЙ ДЕЛАГИЛОМ С ЦЕЛЬЮ КУПИРОВАНИЯ ПРИСТУПОВ ДОЛЖНО ПРОДОЛЖАТЬСЯ В ТЕЧЕНИЕ:
Д. 3 дней.
897. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ОСНОВНЫМ ПРЕПАРАТОМ ДЛЯ КУПИРОВАНИЯ ПРИСТУПОВ ТРЕХДНЕВНОЙ МАЛЯРИИ ЯВЛЯЕТСЯ:
А. делагил,
898. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. С ЦЕЛЬЮ РАДИКАЛЬНОГО ИЗЛЕЧЕНИЯ БОЛЬНОГО ТРЕХДНЕВНОЙ МАЛЯРИЕЙ ПОСЛЕ КУПИРОВАНИЯ ПАРОКСИЗМОВ НЕОБХОДИМО НАЗНАЧИТЬ КУРС ЛЕЧЕНИЯ:
Г. примахином,
899. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ПРЕПАРАТАМИ ПРОТИВОРЕЦИДИВНОГО ДЕЙСТВИЯ ПРИ МАЛЯРИИ ЯВЛЯЮТСЯ:
А. примахин,
900. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. В ЭНДЕМИЧНЫХ РАЙОНАХ МАЛЯРИИ ДЛЯ ИНДИВИДУАЛЬНОЙ ХИМИОПРОФИЛАКТИКИ РЕКОМЕНДУЕТСЯ ПРИНИМАТЬ ПРЕПАРАТЫ:
А. примахин,
901. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ КУПИРОВАНИЯ МАЛЯРИЙНОГО ПРИСТУПА ПРИМЕНЯЮТ:
В. хинина гидрохлорид,
Г. примахин,
902. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ИНДИВИДУАЛЬНОЙ ПРОФИЛАКТИКИ МАЛЯРИИ ПРИМЕНЯЮТ:
Г. тетрациклины,
ЧУМА.
903. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ВОЗБУДИТЕЛЬ ЧУМЫ:
А. относится к роду иерсиний,
Б. относится к роду листерий,
Г. быстро гибнет при замораживании,
904. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ВОЗБУДИТЕЛЬ ЧУМЫ ЯВЛЯЕТСЯ:
А. Listeria monocytogenes,
Б. S. enteritidis,
В. Yersinia enterocolitica,
Г. Clostridium perfringens,
Д. Yersinia pestis.
905. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ПРИ ЧУМЕ:
А. в природных очагах источником возбудителя являются грызуны,
Б. в антропургических очагах основным источником являются крысы,
В. переносчиком могут быть любые кровососущие членистоногие,
Г. переносчиком являются только блохи,
Д. возможно заражение воздушно-капельным путем.
906. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ПРИ ЧУМЕ ЗАРАЖЕНИЕ ОТ ЖИВОТНЫХ ПРОИСХОДИТ СЛЕДУЮЩИМИ ПУТЯМИ:
Г. парентеральным,
907. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ЧУМЫ ХАРАКТЕРНО:
А. серозно-геморрагическое воспаление в очагах поражения в лимфатических узлах,
Б. серозное воспаление лимфатических узлов,
В. гематогенное распространение возбудителя,
Г. токсическое поражение сердечно-сосудистой системы,
Д. токсическое поражение нервной системы.
908. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ЧУМА МОЖЕТ ПРОТЕКАТЬ В СЛЕДУЮЩИХ КЛИНИЧЕСКИХ ФОРМАХ:
Д. менингоэнцефалитическая.
909. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ЧУМЫ ХАРАКТЕРНО:
А. интенсивные боли в животе,
Б. бледность кожных покровов,
В. судорожный синдром,
Г. увеличение печени и селезенки,
910. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ЧУМЫ ХАРАКТЕРНЫ:
А. острое начало,
Б. гиперемия лица и конъюнктив,
В. обложенность языка темно-коричневым налетом,
Г. высокая лихорадка,
911. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ЧУМНОЙ БУБОН ХАРАКТЕРИЗУЕТСЯ:
А. отсутствием болевой чувствительности,
Б. локализацией преимущественно в паховой и подмышечной области,
Г. гиперемией кожи над бубоном,
Д. вскрытием с образованием свища.
912. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ХАРАКТЕРНЫМИ СИМПТОМАМИ ЛЕГОЧНОЙ ЧУМЫ ЯВЛЯЕТСЯ:
А. резкая интоксикация,
Б. высокая лихорадка,
В. выраженная одышка,
Г. интенсивные боли в суставах,
Д. пенистая кровянистая мокрота.
913. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ЛЕГОЧНАЯ ФОРМА ЧУМЫ ХАРАКТЕРИЗУЕТСЯ:
А. резко выраженной интоксикацией,
Б. наличием множественных бубонов,
В. выраженной дыхательной недостаточностью,
Г. выделением кровянистой мокроты,
Д. нарастающей сердечно-сосудистой недостаточностью.
914. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ХАРАКТЕРНЫМИ ОСОБЕННОСТЯМИ БУБОНА ПРИ ЧУМЕ ЯВЛЯЕТСЯ:
А. формирование к 3-5 дням болезни,
Б. резкая болезненность,
В. спаянность с окружающей клетчаткой,
Г. отсутствием лимфангита,
Д. гиперемированная кожа над бубоном.
915. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ХАРАКТЕРНЫМИ ПРОЯВЛЕНИЯМИ БУБОННОЙ ЧУМЫ ЯВЛЯЕТСЯ:
А. резко выраженная интоксикация,
Б. подвижность бубона,
В. гепато-лианальный синдром,
Г. гиперемия лица,
Д. резкая болезненность бубона.
916. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ДИАГНОСТИКИ ЧУМЫ ИСПОЛЬЗУЮТСЯ СЛЕДУЮЩИЕ МЕТОДЫ:
В. биохимический,
917. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ДИАГНОСТИКИ ЧУМЫ ИСПОЛЬЗУЮТ:
А. бактериоскопический метод,
Б. бактериологический метод,
В. внутрикожную аллергическую пробу,
Г. серологические методы,
УКАЖИТЕ НАИБОЛЕЕ ВЕРОЯТНЫЙ ДИАГНОЗ:
А. легочная форма туляремии,
Б. легочная форма сибирской язвы,
В. легочная форма чумы,
Г. крупозная пневмония,
Д. гриппозная пневмония.
919. Больной Н., 31 год, чабан, поступил на 2-й день болезни. Накануне заболевания возвратился с пастбища в связи с появлением озноба, повышения температуры, головной боли, сильной болезненности с подмышечной области справа. Ночью усилилась головная боль, боль в подмышечной области. При поступлении: температура 38,1°С, в правой подмышечной области резко болезненный конгломерат, спаянный с окружающими тканями, кожа над ним напряжена; рука приподнята из-за сильной боли. УКАЖИТЕ НАИБОЛЕЕ ВЕРОЯТНЫЙ ДИАГНОЗ:
Б. гнойный лимфаденит,
В. сибирская язва,
Г. чума,
Д. доброкачественный лимфоретикуллез.
УКАЖИТЕ НАИБОЛЕЕ ВЕРОЯТНЫЙ ДИАГНОЗ:
А. гнойный лимфаденит,
Б. туляремия, бубонная форма,
В. чума, бубонная форма,
Д. сибирская язва.
921. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ПРИ ЧУМЕ ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ПРОВОДЯТ С:
Г. туберкулезом легких,
Д. сибирской язвой.
922. Больной С. проживает в сельской местности в Забайкалье. Заболел остро: озноб, высокая температура, головная боль. Обнаружен паховый лимфаденит, болезненный, с нечеткими контурами (с признаками периаденита), кожа над бубоном багрово-красная, лоснится. Общее состояние тяжелое. УКАЖИТЕ НАИБОЛЕЕ ВЕРОЯТНЫЙ ДИАГНОЗ:
А. гнойный лимфаденит,
Б. туляремия, бубонная форма,
В. чума, бубонная форма,
Д. сибирская язва.
923. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ЛЕЧЕНИЯ ЧУМЫ ПРИМЕНЯЮТ:
А. препараты тетрациклинового ряда,
Г. бисептол,
Д. дезинтоксикационную терапию.
924. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. АНТИБАКТЕРИАЛЬНЫЕ СРЕДСТВА ЛЕЧЕНИЯ ПРИ ЧУМЕ:
Г. оксациллин,
925. ОДНИМ ИЗ ПРЕПАРАТОВ ДЛЯ ЭТИОТРОПНОГО ЛЕЧЕНИЯ БОЛЬНЫХ ЧУМОЙ ЯВЛЯЕТСЯ:
А. противочумная сыворотка,
Б. противочумная вакцина,
Г. стрептомицин,
926. В поселке К., находящемся в районе природного очага чумы, врачом выявлен больной с подозрением на легочную форму чумы. Больной проживает в частном доме в семье, где двое взрослых (мать и жена больного) и ребенок (сын 5 лет). ЧЛЕНОВ СЕМЬИ СЛЕДУЕТ ИЗОЛИРОВАТЬ НА:
Г. 7 дней,
927. В поселке В., находящемся на Алтае, в природном очаге чумы, выявлена больная с легочной формой чумы. Она проживает в частном доме, в семье, состоящей из 4-х человек (больная, мать, муж, сын).
НЕОБХОДИМО ПРОВЕСТИ ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ В ОТНОШЕНИИ ЧЛЕНОВ СЕМЬИ. ИЗ НИХ НЕПРАВИЛЬНЫМИ ЯВЛЯЮТСЯ:
А. изоляция в течение 7 дней,
Б. вакцинация живой вакциной,
928. В поселке В., находящемся на Алтае, в природном очаге чумы, выявлена больная с легочной формой чумы. Она проживает в частном доме, в семье, состоящей из 4-х человек (кроме больной – мать, муж, сын)
НЕОБХОДИМО ПРОВЕСТИ ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ В ОТНОШЕНИИ ЧЛЕНОВ СЕМЬИ. ИЗ НИХ НЕПРАВИЛЬНЫМИ ЯВЛЯЮТСЯ:
А. изоляция в течение 7 дней,
Б. вакцинация живой вакциной,
В. ежедневное медицинское наблюдение,
Г. санитарно-эпидемиологические мероприятитя (дезинф., дезинс., дерат.),
ТУЛЯРЕМИЯ.
929. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ПРИ ТУЛЯРЕМИИ:
А. возбудителем является бактерия, относящаяся к роду бруцелл,
Б. источником инфекции является многие виды животных,
В. главным источником являются различные виды грызунов,
Г. источником инфекции могут быть некоторые виды грызунов,
Д. заражение возможно алиментарным путем.
930. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ.
А. при туляремии больные могут быть источником инфекции,
Б. при туляремии возможен трансмиссивный путь передачи инфекции,
В. туляремия относится к анторопонозам,
Г. туляремией чаще всего болеют работники птицефабрик,
Д. туляремия характеризуется преимущественным поражением опорно-двигательного аппарата.
931. Больной К. 45 лет, перед заболеванием охотился на ондатр, обрабатывал шкурки в домашних условиях. Заболел через 5 дней. Появился озноб, быстро повысилась температура тела до 39°С, появились головная и мышечные боли. В правой подмышечной области увеличенный лимфатический узел, слабо болезненный, не спаянный с окружающими тканями. Кожа над бубоном не изменена. Поставлен диагноз туляремии.
УКАЖИТЕ НАИБОЛЕЕ ВЕРОЯТНЫЙ ПУТЬ ЗАРАЖЕНИЯ:
Г. контактный,
932. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ СПЕЦИФИЧЕСКОЙ ДИАГНОСТИКИ ТУЛЯРЕМИИ ПРИМЕНЯЮТ:
А. посев материала из зева и носа на твердые питательные среды,
Б. люминисцентную риноцитоскопию смывов из носоглотки,
В. выделение вирусов в культуре тканей,
Г. внутрикожную аллергическую пробу,
Д. реакция Пауля-Буннеля.
933. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ПРИ ТУЛЯРЕМИИ:
А. передача инфекции происходит при контакте с грызунами и их выделениями,
Б. заражение возможно при употреблении пищевых продуктов и воды, загрязненных выделениями больных животных,
В. переносчиками инфекции могут быть вши,
Г. переносчиками могут быть различные виды клещей,
Д. возможен воздушно-пылевой путь заражения.
934. УКАЖИТЕ ПОЛНОЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ЗАРАЖЕНИЕ ТУЛЯРЕМИЕЙ ВОЗМОЖНО:
А. контактным, трансмиссивным, алиментарным путями,
Б. контактным, водным, алиментарным, половым, аспирационным путями,
В. контактным, водным, алиментарным, аспирационным и трансмиссивным путями,
Г. водным, алиментарным, парентеральным, трансмиссивным и аспирационным путями,
Д. алиментарным, трансмиссивным, вертикальным, водным, контактным путями.
935. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ХАРАКТЕРНЫЕ СИМПТОМЫ ТУЛЯРЕМИИ:
А. лихорадка, интоксикация,
Б. гиперемия лица и конъюнктивит,
В. токсический нефроз,
Д. гепато-лиенальный синдром.
936. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ТУЛЯРЕМИЯ МОЖЕТ ПРОТЕКАТЬ В СЛЕДУЮЩИХ ФОРМАХ:
Д. геморрагической.
937. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ПРИ ТУЛЯРЕМИИ:
А. инкубационный период составляет 2-3 недели,
Б. общая интоксикация выражена слабо,
В. наиболее ярким симптомом является пятнисто-папулезная сыпь,
Г. характерным симптомом является лимфаденит,
Д. нередки летальные исходы.
938. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ХАРАКТЕРНЫМИ ОСОБЕННОСТЯМИ БУБОНА ПРИ ТУЛЯРЕМИИ ЯВЛЯЮТСЯ:
А. спаянность с окружающими тканями в остром периоде болезни,
Б. четкие контуры,
В. умеренная болезненность,
Г. медленное рассасывание,
Д. иногда нагноение в поздние сроки болезни.
939. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ КОЖНО-БУБОННОЙ ФОРМЫ ТУЛЯРЕМИИ ХАРАКТЕРНО НАЛИЧИЕ:
В. острого тонзиллита,
Г. первичного аффекта в виде малоболезненной язвочки,
940. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ТУЛЯРЕМИЯ ПРОТЕКАЕТ В СЛЕДУЮЩИХ КЛИНИЧЕСКИХ ФОРМАХ:
Д. менингеальной.
941. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ГЛАЗО-БУБОННОЙ ФОРМЫ ТУЛЯРЕМИИ ХАРАКТЕРЕН:
Б. двусторонний кератит,
В. односторонний кератоконъюнктивит,
Г. односторонний кератит,
Д. двусторонний конъюнктивит.
942. Больной В., 27 лет, инженер, доставлен в инфекционное отделение на 4-й день болезни. Заболел остро. Температура повысилась до 38°С, пульс 96 ударов в 1 мин., АД 110/70 мм рт. ст. В правой подмышечной области увеличенный до 3 см лимфатический узел с четкими контурами, не спаянный с окружающими тканями, мало болезненный.
За 5 дней до заболевания был на охоте в течение 2 суток в районе лесного озера.
УКАЖИТЕ НАИБОЛЕЕ ВЕРОЯТНЫЙ ДИАГНОЗ:
Б. геморрагическая лихорадка с почечным синдромом,
В. туляремия,
Г. сибирская язва,
943. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ТУЛЯРЕМИЮ СЛЕДУЕТ ДИФФЕРЕНЦИРОВАТЬ С:
Б. сибирской язвой,
В. болезнью Лайма,
Г. острыми пневмониями,
Д. инфекционными болезнями, протекающими с ангиной.
944. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДИАГНОЗ ТУЛЯРЕМИИ ПОДТВЕРЖДАЕТСЯ:
А. реакцией агглютинации,
Б. вирусологическими методами,
В. реакцией непрямой гемагглютинации,
Г. кожно-аллергической пробой,
Д. биопробой на лабораторных животных.
945. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ЛЕЧЕНИЯ ТУЛЯРЕМИИ ПРИМЕНЯЮТ:
Г. пенициллин,
946. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ДЛЯ ПРОФИЛАКТИКИ ТУЛЯРЕМИИ ПРОВОДЯТ:
Б. обработку воды из открытых водоисточников,
В. иммуоглобулинопрофилактику,
Г. защиту пищевых продуктов от грызунов,
Д. мероприятия по защите от кровососущих членистоногих.
ГЛПС.
947. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ВОЗБУДИТЕЛЕМ ГЛПС ЯВЛЯЕТСЯ:
А. вирус,
948. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ГЕМОРРАГИЧЕСКАЯ ЛИХОРАДКА С ПОЧЕЧНЫМ СИНДРОМОМ:
А. вызывается вирусом,
Б. является природно-очаговым заболеванием,
В. передается аэрогенным путем,
Г. может передаваться от больного человека,
Д. может передаваться алиментарным и контактным путем.
949. УКАЖИТЕ ПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ОСНОВНЫМ ИСТОЧНИКОМ ГЛПС ЯВЛЯЕТСЯ:
Б. рыжая полевка,
950. НАИБОЛЬШИЙ ПОДЪЕМ ЗАБОЛЕВАЕМОСТИ ГЛПС НАБЛЮДАЕТСЯ В:
Д. июне-сентябре.
951. УКАЖИТЕ НЕПРАВИЛЬНОЕ УТВЕРЖДЕНИЕ. ГЕМОРРАГИЧЕСКАЯ ЛИХОРАДКА С ПОЧЕЧНЫМ СИНДРОМОМ:
А. распространена преимущественно в сельской местности,
Б. встречается на территории России от западных регионов до Дальнего Востока,
В. характеризуется преимущественным поражением сосудов,
Г. сопровождается тяжелым поражением почек,
Читайте также:


