У человека после введения дифтерийной вакцины вырабатывается иммунитет
Иммунитет – это невосприимчивость организма к возбудителям заболеваний.
Лейкоциты (белые клетки крови) обеспечивают иммунитет: защищают организм от микроорганизмов и чужеродных частиц.
Фагоциты – это лейкоциты, пожирающие чужеродные частицы. Явление фагоцитоза было открыто И.И.Мечниковым.
Антитела – это белки, выделяемые лейкоцитами (В-лимфоцитами).
- Антитела совпадают по форме с чужеродными частицами, присоединяются к ним, тем самым облегчают фагоцитам их уничтожение.
- На то, чтобы выработать достаточное количество антител против нового (незнакомого) возбудителя, В-лимфоцитам требуется 3-5 дней.
- Наличие в крови человека антител к определенному вирусу (например, к ВИЧ) говорит о том, что человек заражен.
СПИД (синдром приобретенного иммунного дефицита) вызывается вирусом иммунодефицита человека (ВИЧ). ВИЧ паразитирует на лейкоцитах (лимфоцитах), это приводит к разрушению иммунной системы.
Естественный пассивный (врожденный)
- У человека с рождения имеются готовые антитела против многих болезней. Например, человек не болеет собачьей чумкой
- Ребенок получает готовые антитела с материнским молоком. Вывод: дети, находящиеся на грудном вскармливании, меньше болеют.
Естественный активный – по окончании болезни в организме остаются клетки памяти, запоминающие строение антител. При повторном попадании того же самого возбудителя выделение антител начинается не через 3-5 дней, а сразу, и человек не заболевает
Искусственный активный появляется после прививки – введения вакцины, т.е. препарата убитых или ослабленных возбудителей болезни. Организм проводит полноценную иммунную реакцию, остаются клетки памяти.
Искусственный пассивный – появляется после введения сыворотки – препарата готовых антител. Сыворотка вводится во время болезни, чтобы спасти человека. Клетки памяти при этом не образуются.
Выберите один, наиболее правильный вариант. Введение в кровь сыворотки, содержащей антитела против возбудителей определенного заболевания, приводит к формированию иммунитета
1) активного искусственного
2) пассивного искусственного
3) естественного врожденного
4) естественного приобретенного
Выберите один, наиболее правильный вариант. Какой русский ученый открыл процесс фагоцитоза
1) И.П. Павлов
2) И.И. Мечников
3) И.М. Сеченов
4) А.А. Ухтомский
Выберите один, наиболее правильный вариант. Вакцина содержит
1) яды, выделяемые возбудителями
2) ослабленных возбудителей
3) готовые антитела
4) убитых возбудителей
Выберите один, наиболее правильный вариант. Пассивный искусственный иммунитет возникает у человека, если ему в кровь вводят
1) ослабленных возбудителей болезни
2) готовые антитела
3) фагоциты и лимфоциты
4) вещества, вырабатываемые возбудителями
Выберите один, наиболее правильный вариант. Человеку, заболевшему дифтерией необходимо ввести
1) вакцину
2) сыворотку
3) антигены
4) физиологический раствор
Выберите один, наиболее правильный вариант. Противостолбнячная сыворотка содержит
1) ослабленных возбудителей болезни
2) антибиотики
3) антитела
4) бактерий, питающихся бактериями столбняка
Выберите один, наиболее правильный вариант. Активный искусственный иммунитет
1) человек получает при рождении
2) возникает после перенесенной болезни
3) образуется после предупредительной прививки
4) образуется после введения сыворотки
Установите соответствие между защитным свойством организма человека и видом иммунитета: 1) активный, 2) пассивный, 3) врожденный. Запишите цифры 1, 2 и 3 в правильном порядке.
А) наличие антител в плазме крови, полученных по наследству
Б) получение антител с лечебной сывороткой
В) образование антител в крови в результате вакцинации
Г) наличие в крови сходных белков – антител у всех особей одного вида
Установите последовательность этапов приготовления противодифтерийной сыворотки. Запишите соответствующую последовательность цифр.
1) получение дифтерийного яда
2) выработка стойкого иммунитета у лошади
3) приготовление противодифтерийной сыворотки из очищенной крови
4) очищение крови лошади – удаление из нее клеток крови, фибриногена и белков
5) многократное введение лошади дифтерийного яда через определенные промежутки времени с увеличением дозы
6) забор крови у лошади
Выберите три верных ответа из шести и запишите цифры, под которыми они указаны. Лечебные сыворотки характеризуются тем, что
1) используются для профилактики инфекционных заболеваний
2) содержат готовые антитела
3) содержит ослабленных или убитых возбудителей заболеваний
4) в организме антитела сохраняются недолго
5) используются для лечения инфекционных заболеваний
6) после введения вызывают заболевания в легкой форме
1. Установите соответствие между видом иммунитета 1) естественный, 2) искусственный - и способом его появления. Запишите цифры 1 и 2 в правильном порядке.
А) передается по наследству, врождённый
Б) возникает под действием вакцины
В) приобретается при введении в организм лечебной сыворотки
Г) формируется после перенесенного заболевания
Д) передается с материнским молоком
2. Установите соответствие между особенностями и видами иммунитета: 1) естественный, 2) искусственный. Запишите цифры 1 и 2 в порядке, соответствующем буквам.
А) невосприимчивость человека к чумке, поражающей собак
Б) невосприимчивость к кори после прививки
В) возникает после введения сыворотки
Г) вырабатывается после введения препаратов, содержащих антитела
Д) наследование невосприимчивости к инфекциям
Установите соответствие между характеристикой и видом лечебного препарата: 1) вакцина, 2) лечебная сыворотка. Запишите цифры 1 и 2 в порядке, соответствующем буквам.
А) содержит убитые или ослабленные вирусы или бактерии
Б) содержит готовые антитела
В) может вызвать заболевание в лёгкой форме
Г) вводится, как правило, заболевшему человеку или при подозрении на заражение
Д) участвует в формировании пассивного искусственного иммунитета
Е) образует активный искусственный иммунитет
Выберите три верных ответа из шести и запишите цифры, под которыми они указаны. Что характерно для естественного иммунитета человека?
1) передаётся по наследству
2) вырабатывается после перенесения инфекционного заболевания
3) вырабатывается после введения токсинов в организм
4) вырабатывается после введения ослабленных микроорганизмов
5) обеспечивается переходом антител из крови матери в кровь плода
6) формируется после введения человеку сыворотки
Иммунитет – это невосприимчивость организма к инфекционным агентам и чужеродным веществам. Такими агентами чаще всего бывают микробы и яды, которые они выделяют, токсины. Иммунитет к инфекционным болезням проявляется в нескольких формах. Различают естественный и искусственный иммунитет.
Естественный иммунитет возникает натуральным путем без сознательного вмешательства человека. Он может быть врожденным и приобретенным.
Врожденный видовой иммунитет обусловливается врожденными свойствами человека или данного вида животных, которые передаются по наследству. Так, известно, что человек не болеет чумой рогатого скота и холерой кур, а они не болеют брюшным или сыпным тифом.
Приобретенный иммунитет возникает в случае перенесения инфекционной болезни. После одних болезней он сохраняется долго, иногда всю жизнь (натуральная оспа, брюшной тиф и др.), а после других – кратковременно (грипп).
Искусственный иммунитет создается путем введения в организм вакцины или сыворотки для предупреждения инфекционных болезней. Он всегда бывает приобретенным.
Иммунитет может быть активным и пассивным.
Активный иммунитет вырабатывается в организме активным путем в результате перенесения инфекционной болезни или после введения вакцины.
Пассивный иммунитет возникает после введения в организм сыворотки, содержащей специфические антитела, или путем передачи антител от матери к плоду через плаценту. Известно, что дети в первые месяцы жизни имеют пассивный иммунитет к кори, скарлатине, дифтерии в том случае, если мать имеет иммунитет к этим болезням.
Продолжительность активного иммунитета может быть от полугода до 5 лет, а после некоторых болезней (натуральная оспа, брюшной тиф) иммунитет может сохраняться всю жизнь. Пассивный иммунитет сохраняется 2-3 недели после введения сыворотки, а при получении антител через плаценту – до нескольких месяцев.
Иммунитет обеспечивается защитными механизмами, которые препятствуют проникновению в организм патогенных агентов, а если они проникли, то вызывают их гибель. К таким механизмам относятся защитные свойства кожи, слизистых оболочек, бактерицидное действие слюны, слез, желудочного и кишечного соков, лимфоидная система организма.
Вакцины (от лат. Vaccinus – коровий) – это препараты получаемые из микробов, вирусов и продуктов их жизнедеятельности и применяемые для активной иммунизации людей и животных с профилактической и лечебной целью.
Начало иммунизации положил английский врач Э. Дженнер, который в 1796г. привил ребенку коровью оспу, после чего у него возник иммунитет к натуральной оспе.
Большой вклад в развитие вакцинации внес французский ученый Луи Пастер, разработавший методы ослабления вирулентности микробов и создавший вакцины против бешенства и сибирской язвы. Русский ученый Н.Ф. Гамалея установил возможность создания химических вакцин, а также вакцин из убитых микробов.
Современная медицина имеет вакцины против многих опасных инфекционных заболеваний (чумы, холеры, туберкулеза, дифтерии, сибирской язвы, туляремии, столбняка, натуральной оспы, полиомиелита, гриппа, энцефалитов, эпидемического паротита и др.)
Вакцины подразделяются на живые, убитые, анатоксины и химические. Для приготовления живых вакцин используют штаммы патогенных микробов с ослабленной вирулентностью, т.е. лишенных возможности вызвать заболевание, но сохранивших свойства размножаться в организме вакцинированных и вызывать доброкачественный вакцинальный процесс (БЦЖ – вакцина против туберкулеза, противобруцеллезная вакцина, против вирусного гепатита А и др.). Живые вакцины дают стойкий иммунитет.
Убитые вакцины получают путем нагревания бактерий и вирусов, другими физическими воздействиями (ультрафиолетовым или ионизирующим излучением), путем обработки химическими веществами (фенолом, спиртовыми растворами, формалином). Убитые вакцины чаще всего вводятся подкожно или внутримышечно (против кишечных инфекций, коклюша, лечебная вакцина против бруцеллеза).
Химические вакцины готовятся путем извлечения из микробных тел основных антигенов, обладающих иммуногенными свойствами (поливакцина)
Вакцины можно вводить разными путями: внутримышечно (корь), подкожно (брюшной тиф, паратифы, дизентерия, холера, чума и др.), накожно (натуральная оспа, туляремия, туберкулез, сибирская язва), в нос (грипп) или через рот (полиомиелит).
Плановая вакцинация проводится в определенной последовательности. Так, новорожденные получают вакцину против туберкулеза (БЦЖ), далее детей вакцинируют против дифтерии, столбняка и коклюша, позже – против кори и полиомиелита. Плановая вакцинация населения позволила ликвидировать такие инфекционные болезни, как натуральная оспа, чума, туляремия. Заболеваемость другими инфекционными болезнями снижена в десятки и сотни раз.
Иммунные сыворотки – препараты крови животных или человека, которые содержат антитела. Используются для диагностики, лечения и профилактики различных заболеваний. После введения иммунной сыворотки возникает пассивный иммунитет, который сохраняется до 3-4 недель. Введение иммунной сыворотки проводят по методу А.М. Безредко, который позволяет десенсибилизировать организм: сначала подкожно вводят 0,1 мл, через 30 мин – 0,2 мл, а через 1-2 – внутримышечно всю остальную дозу сыворотки.

Все прививки делают в детстве
- Какие существуют мифы о прививках?
Дарья Астапченко: Миф первый - прививки перегружают естественный иммунитет. Некоторые люди считают, что прививки могут ослабить иммунитет. На самом деле это не так. Тут важно понимать принцип работы вакцины. Он основан на свойстве иммунной системы вырабатывать специальный белок – антитело – в ответ на инфекцию. В ответ на введение вакцины с ослабленными, убитыми или генно-модифицированными инфекционными агентами иммунная система организма самостоятельно вырабатывает антитела, которые помогут при встречи с реальным возбудителем.

Научно доказано, что одновременное введение несколько вакцин не оказывает перегрузки на иммунитета ребёнка. Ежедневно дети подвергаются воздействию нескольких сотен инородных веществ, на каждое из них иммунная система даёт свою реакцию. Современные комбинированные вакцины содержат в разы меньше антигенов, чем одна цельноклеточная вакцина АКДС.
Простой приём пищи вводит новые антигены в организм, а многочисленные бактерии уже живут на коже, в полостях рта, носа и кишечника. Ребёнок подвергается воздействию значительно большего числа антигенов в результате простуды или ангины, чем при введении вакцины.
Миф второй - я не болею, значит мне не нужна прививка. Если человек не делает прививку, то он может не заболеть за счет коллектива, который его окружает. Людей, которым нельзя делать прививки по медицинским показаниям, защищает коллективный иммунитет. Не лишайте их этого.
Еще один миф - можно всё равно заболеть, даже если сделал прививку. Риск сделать прививку и заболеть вирусом существует. Но если человек похватил болезнь после прививки, это не значит, что из-за неё.
Наконец, четвертый миф - все прививки были сделаны в детстве. Лучше на всякий случай перепроверить – многие вирусы во взрослом возрасте переносятся труднее.
От дифтерии до гриппа

- Какие плановые прививки необходимы взрослым людям?
- Национальный календарь прививок наглядно показывает, какими прививками государство бесплатно обеспечивает взрослых людей.
Против дифтерии и столбняка рекомендуется повторять прививку один раз в десять лет. Столбняк – опасная инфекция, количество летальных случаев от нее доходит до 60%. Ее развитию может способствовать плохо обработанная рана, давно сделанная прививка и нахождение в тропической стране с недоступной медицинской помощью. Смертельный исход очень вероятен, и без своевременного лечения его частота достигает 70–90%. Лечение столбняка в палате интенсивной терапии заключается в нейтрализации столбнячного токсина, борьбой с судорогами, искусственная вентиляция лёгких при нарушении дыхания.
Последняя вспышка дифтерии в России произошла в 1990-е годы, поскольку процент неиммунных лиц сохранился, то риск заболеть есть. Если до 35 лет не были сделаны две прививки от кори, то нужно их сделать. Если человек находится в группе повышенного риска, срок вакцинации продлевается до 55 лет.
Прививку от гриппа лучше делать каждый год, так как вирус постоянно мутирует и видоизменяется. Вакцинироваться лучше в октябре, тогда антитела успеют выработаться к периоду распространения вируса. Грипп опасен своими осложнениями – пневмонией, дыхательной недостаточностью, длительной астенией.
С 1998 года трёхкратная вакцинация от гепатита B также введена в Национальный календарь прививок. Хроническая форма этого заболевания постепенно приводит к циррозу печени. Сейчас гепатитом B болеют не только социально неблагополучные лица, но и обычные люди, которые могут заразиться через контакт с кровью больного человека, плохо простерилизованные инструменты и так далее. Гепатит B – это социально значимая болезнь, поэтому до 55 лет прививку от него бесплатно обеспечивает государство.
Прививка против краснухи актуальна для беременных женщин. Это инфекционное заболевание может стать причиной выкидышей, преждевременных родов или патологий плода. Две дозы обеспечивают защиту до ста процентов. От краснухи девушки до 25 лет смогут вакцинироваться бесплатно. Если вы не знаете, была ли у вас прививка, то можно сдать анализ на напряжённость иммунитета, и это выяснить.
Кстати, чёрная оспа была полностью ликвидирована благодаря вакцинации.

- Кому нужна ежегодная прививка от гриппа?
- Беременным женщинам, детям от шести месяцев до пяти лет, пожилым людям старше 65 лет, работникам здравоохранения, образования транспортной сферы, коммунальных служб, студентам, военнослужащим. Все желающие могут прийти и бесплатно сделать прививку от гриппа.

- А какие необходимы прививки по эпидемиологическим показаниям?
- От гепатита А должны иметь прививки определенные группы лиц: медики, воспитатели в детских садах, повара, работники водоканала, путешественники и представители других профессий, с которыми связан больший риск заболеть и распространять инфекцию. Гепатит А – болезнь грязных рук. Она неприятна тем, что у человека может развиться желтуха и воспаление печени. Примечательно, что в США рекомендуют делать прививку от гепатита А при въезде в Россию.
Пневмококковая инфекция – прививку от неё делают бесплатно людям старше 65 лет. Она может проявляться в виде менингита, отита, сепсиса.
От менингококковой инфекции нужно делать прививку людям, находящимся в очагах инфекции, в эндемичных регионах (где превышен порог заболеваемости), призывникам. Подхватив вирус, взрослый человек может не заболеть менингитом, но заразит при этом своих детей. На одного заболевшего приходится до ста носителей.
В Воронежской области клещи не переносят вирус клещевого энцефалита. Но если вы поедете на Алтай, в Карелию или Сибирь, то вакцинация будет необходима.
- Какие существуют противопоказания к вакцинации?
- К временным противопоказаниям относят беременность (живые вакцины), обострения и рецидивы хронических заболеваний, ОРВИ. Среди абсолютных противопоказаний: сильная аллергия на предыдущее введение вакцины, тяжёлые иммунодефициты.
Профилактика инфекций посредством вакцинации доказала свою эффективность, является на протяжении двух столетий неотъемлемой частью при формировании защитного иммунитета у населения. Иммунология начала зарождаться в 18 веке, когда Э. Дженнер установил, что доярки, взаимодействующие с зараженными оспой коровами, не болеют впоследствии черной оспой, поражавшей людей того времени. Не зная ничего об иммунитете, его механизмах, доктор создал вакцину, позволившую снизить уровень заболеваемости.
Последователем Дженнера считают Луи Пастера, который определил наличие микроорганизмов, являющихся возбудителями инфекций, получил вакцину против бешенства. Постепенно ученные создали препараты от коклюша, кори, полиомиелита и других, ранее опасных для жизни, здоровья человечества болезней. В 21 веке иммунопрофилактика остается главным инструментом создания специфического иммунитета среди граждан.
Что такое вакцина
Иммунный препарат в состав, которого входят ослабленные, либо убитые вирусные компоненты возбудителей получил название вакцина. Она служит для выработки в организме человека антител, противостоящих антигенам (чужеродным структурам) на протяжении длительного временного периода, отвечающих за устойчивый иммунный барьер.
Разработаны средства (сыворотки) действующие не более нескольких месяцев, отвечающие за выработку пассивного иммунитета. Они вводятся сразу же после инфицирования, позволяют спасти человека от смерти, серьезных патологий. Вакцинация – механизм, обеспечивающий организм специфическими антителами, которые он получает не болея.
Вакцина до прохождения сертификации проходит длительный экспериментальный путь. К использованию допускают препараты со следующими характеристиками:
- Безопасность — после введения вакцины отсутствуют тяжелые осложнения у граждан.
- Протективность – длительное стимулирование защитного потенциала против введенного возбудителя, сохранение иммунологической памяти.
- Иммуногенность – способность к индукции активного иммунитета с долгосрочным эффектом вне зависимости от специфичности антигена.
- Иммунная активность – направленная стимуляция выработки нейтрализующих антител, эффекторных Т-лимфоцитов.
- Вакцина должна быть: биологически стабильной, неизменчивой при транспортировке, хранении, обладать низкой реактогенностью, доступной стоимостью, удобной при применении.
Перечисленные свойства вакцин позволяют свести к минимуму проявление местных реакций и осложнений. В чем заключается разница между понятиями:
- поствакцинальные реакции или местные – кратковременный ответ организма, возникающий на введение вакцины. Он проявляется в виде припухлости, отечности или покраснения в месте инъекции, общих недомоганий – подъема температуры, головной боли. Продолжительность периода составляет в среднем 3 суток, коррекция состояний носит симптоматический характер;
- осложнения после вакцины – возникают отсрочено, принимают патологические формы. К ним относят: аллергические реакции, процессы нагноения, спровоцированные нарушением правил асептики, обострение хронических болезней, наслоение инфекций, полученных в поствакцинальный период.
Разновидности вакцин
Иммунологи разделяю вакцины на типы, отличающиеся способом получения, механизмом действия, компонентным составом и рядом других признаков. Выделяют:
Аттенуированные – препараты производят из живых, но сильно ослабленных вирусов, либо патогенных штаммов микроорганизмов измененных генетически, либо из родственных штаммов (дивергентные суспензии), которые не в состоянии вызвать заражение человека. Корпускулярные вакцины характеризуются сниженной вирулентностью (уменьшенной способностью антигена заражать) при сохранении иммуногенных свойств, то есть способности вызывать иммунный ответ и формировать устойчивый иммунитет.
Примерами живых вакцин служат средства, используемые при иммунизации против чумы, гриппа, кори, краснухи, эпидемического паротита, бруцеллеза, туляремии, натуральной оспы, сибирской язвы. После некоторых прививок, например БЦЖ, требуется ревакцинация для сохранения иммунитета на протяжении жизненного периода.
- корпускулярные – добывают из целостных штаммов (цельновирионные), либо из бактерий вируса (цельноклеточные). Примером первых являются противогриппозные суспензии, от клещевого энцефалита, вторых – лиофилизированные массы против лептоспироза, коклюша, брюшного тифа, холеры. Вакцины не вызывают инфицирование организма, но тем не менее содержат протективные антигены, могут спровоцировать аллергии и сенсибилизацию. Преимуществом корпускулярных составов в их стабильности, безопасности, высокой реактогенности;
- химические – изготавливают из бактериальных единиц, имеющих определенную химическую структуру. Отличительной особенностью считают минимальное наличие балластных частиц. К ним причисляют вакцины от дизентерии, пневмококка, брюшного тифа;
- конъюгированные – содержат комплекс из токсинов и бактериальных полисахаридов. Подобные комбинации усиливают индуцирование иммуногеном иммунитета. Например, сочетание вакцины анатоксина дифтерийного и Ar Haemophilus influenzae;
- сплит или субвирионные расщепленные – состоят из внутренних и поверхностных антигенов. Вакцины хорошо очищены, поэтому переносятся без выраженных побочных проявлений. Примером служат некоторые средства против гриппа;
- субъединичные – образованы из молекул инфекционных частиц, то есть имеют изолированные антигены микробов. Например, Гриппол, Инфлювак. Отдельно обозначают анатоксин – состав, выработанный из обезвреженных токсинов бактерий, который сохранил анти- и иммуногенность. Анатоксины способствуют формированию напряженного иммунитета длительностью до 5 лет и больше;
- рекомбинантные генно-инженерные – получают при содействии рекомбинантных ДНК, переносимых из вредоносного микроорганизма. Например, вакцина от ВГВ.
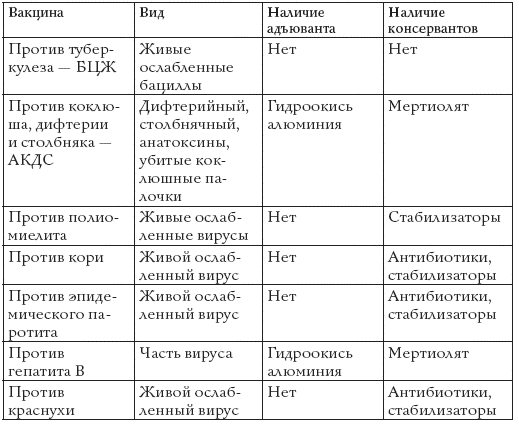
Сравнительный анализ вакцин
Таблица №1
Особенности поствакцинального иммунитета
После тех или иных прививок, у человека вырабатывается иммунитет специфичный по отношению к введенным инфекционным возбудителям, формируется невосприимчивость к ним. Основными характеристиками иммунитета, возникшего от вакцины, считаются:
- выработка антител к специфичным антигенам инфекционного заболевания;
- формирование иммунитета через 2 – 3 недели;
- поддержание способности клеток длительно сохранять информацию, отвечать реакцией при выявлении гомогенного антигена;
- пониженная невосприимчивость к инфицированию при сравнении с иммунитетом, образованным после перенесенного заболевания.
Иммунитет, приобретенный человеком посредством прививок, не наследуется, при грудном кормлении не передается. В своем становлении он проходит 3 этапа:
- Скрытый. На протяжении первых 3 дней формирование протекает латентно, без видимых изменений в иммунном статусе.
- Период роста. Длится в зависимости от препарата, особенностей организма от 3 до 30 дней. Характеризуется увеличением количества антител по отношению к возбудителю, полученному при инъекции.
- Снижения иммунитета. Постепенное уменьшение ответа от прививок штаммов.
Вакцинацию откладывают при высоких показателях температуры, хронических заболеваниях в обостренной фазе, воспалительных процессах, иммуннодефиците, гемобластозе. Следует оценить риски вакцинации при планировании и в период беременности, аллергических состояниях при введении предыдущих вакцин.
Глобализация применения вакцин
Каждый гражданин должен понимать, что предотвратить распространение инфекции можно лишь профилактическими мероприятиями, которые отражены в календаре прививок отдельно взятого государства. В документе указана информация о перечне вакцин, эпидемиологически оправданных для конкретной территории, сроках их постановки.
ВОЗ создала расширенную программу иммунизации (РПИ) в 1974 году, направленную на предупреждение возникновения инфекций, сокращение их распространения.
Благодаря РПИ выделяют несколько значимых этапов, позволивших сократить возникновение очагов ряда заболеваний:
- 1974 – 1990 гг. – активная иммунизация против кори, столбняка, полиомиелита, туберкулеза, коклюша;
- 1990 – 2000 гг. – ликвидация краснухи беременных, полиомиелита, столбняка новорожденных. Снижение инфицирования корью, свинкой, коклюшем, параллельная разработка, применение суспензий, сывороток против японского энцефалита, желтой лихорадки;
- 2000 – 2025 гг. – реализуется введение ассоциированных препаратов, планируется ликвидация дифтерии, краснухи, кори, гемофильной инфекции, паротита.
Масштабный охват вызывает некоторые опасения со стороны населения, среди молодых родителей, опасающихся мельчайших признаков нездоровья ребенка. Следует помнить, что средства, формирующие иммунитет, защитят от специфичных заболеваний, предотвратят осложнения, патологические изменения, смерть при инфицировании в ситуациях отказа от прививки. Даже здоровый образ жизни не способен обезопасить организм от воздействия вирусов, бактерий.
В случаях заражения после прививки, например при ненадлежащем хранении средства, нарушениях введения препарата, болезнь протекает легко и без последствий, благодаря наличию иммунитета. Плановая вакцинация экономически оправдана, так как лечение в случае инфицирования потребует больше средств, чем стоимость вакцины.
Видео: сроки формирования БЦЖ
Вакцинирование – это процесс, целью которого является формирование защитных сил к определенным вирусным и инфекционным патологиям. Иммунизировать начинают с самого рождения. Некоторые родители негативно относятся к прививкам, считая, что они причиняют вред неокрепшему детскому организму.
Но педиатры утверждают, что без профилактики, малыш подвержен опасным заболеваниям. Важно понимать, какой иммунитет вырабатывается при введении вакцины, как долго он сохраняется.
Роль вакцинации в иммунологии

Вакцинирование подразумевает введение определенной дозы антигенного материала в организм, с целью выработки защитных сил к конкретному вирусному, инфекционному заболеванию. Прививки играют большую роль в иммунологии.
Пока что вакцины являются единственным эффективным способом защиты от заражения и развития осложнений некоторых патологий. С самого рождения детей планово прививают против дифтерии, коклюша, паротита, столбняка, гриппа, кори, краснухи, полиомиелита, гепатита, туберкулеза.
Например, АКДС защищает одновременно от столбнячной, дифтерийной и коклюшной болезней. В любом случае иммунопрофилактика эффективна и приемлема для предупреждения эпидемий опасных заболеваний.
В иммунологии известны такие типы вакцин:

- живые – содержат аттенуированные вирусы и бактерии. К такой группе относят прививки против туберкулеза (БЦЖ), краснухи, кори (ЖКВ), паротита (ЖПВ), от полиомиелита (ОПВ);
- инактивированные – в их составе присутствуют убитые патогены, их фрагменты либо анатоксины. В качестве примера можно привести такие препараты: АКДС, АДС-М, АДС, АС, Инфанрикс.
Какой иммунитет вырабатывается при введении вакцины?
Итогом вакцинирования является выработка защитных сил. У привитого человека формируется приобретенный иммунитет к определенным инфекциям и вирусам. Суть профилактики в том, что в организм вводится антигенный материал.

Иммунные клетки сразу начинают реагировать на инородные вещества, продуцируя антитела, которые борются с вирусами и бактериями.
Когда эти вещества достигают нужной концентрации, человек становится защищенным от последующего заражения. Создание искусственного иммунитета происходит по-разному. Одни прививки достаточно вводить единожды, другие требуют периодического повторения.
В зависимости от необходимости ревакцинации, приобретенный иммунитет может быть первичным (сформированным после одноразовой инъекции) и вторичным (полученным в результате повторного введения антигенного материала).
Через сколько дней после прививки возникает иммунный ответ?
Иммунный ответ начинает формироваться сразу после введения вакцины. Но выявить наличие антител в сыворотке можно лишь спустя латентный период, который после первой прививки длится около 7-10 дней.
Требуемая для надежной защиты концентрация антител, достигается спустя 3-4 недели после иммунизации. Поэтому в течение месяца ребенок еще подвержен заражению опасными патологиями.

Медики отмечают, что антитела, которые относятся к разным классам иммуноглобулинов, образуются в неодинаковые сроки. Например, IgM формируются рано и проявляют низкое сходство к живому либо убитому патогену, анатоксину.
Что касается поздних антител IgG, то они обеспечивают более надежную защиту. Есть такая категория людей, у которых специфический иммунитет от прививки не вырабатывается даже после многократного введения антигенного материала.
Подобная особенность организма называется вакцинальной недостаточностью. Причину такого состояния медики видят в отсутствии у молекул HLA класса II участков, ответственных за распознавание антигенов. Вторичный иммунный ответ обычно проявляется быстрее – на 4-5 сутки после вакцинопрофилактики.
Это объясняется наличием в крови человека определенного количества антител, которые моментально реагируют на проникновение в организм антигена. После повторной прививки резко повышается концентрация IgG.
Сроки возникновения иммунного ответа зависят от таких факторов:

- качество вакцины;
- техника введения препарата;
- вид прививки;
- индивидуальные особенности организма;
- соблюдение правил поствакцинального поведения.
Доктора отмечают, что не всегда низкая концентрация антител свидетельствует о подверженности к патологии.
Есть ряд инфекций, для которых малого присутствия защитных тел, достаточно для противостояния заражению. Например, для предупреждения столбнячной болезни IgG в сыворотке должен быть на уровне 0,01 МЕ/мл.
На какое время сохраняется иммунный ответ, возникающий путем иммунизации?
Многие пациенты интересуются, на какое время сохраняется иммунный ответ, возникший в результате вакцинации. Все зависит от типа и качества прививки, введенной дозы, особенностей организма, наличия протективных антигенов, возраста человека.
Вакцинирование против свинки, краснухи и кори детям обеспечивает защиту на 5-6 лет, а взрослым – на 10 и более лет. У некоторых мужчин и женщин иммунный ответ сохраняется в течение всей жизни.
После прохождения курса иммунопрофилактики гепатита В, человек становится защищенным на 20-25 лет. После укола АКДС первичный иммунный ответ наблюдается в течение 1,5-2 месяцев.
После трехкратного введения препарата защита сохраняется в течение 8 месяцев. Далее для поддержки крепости детям вводят АКДС в 6 и 14 лет. У взрослых иммунный ответ отмечается на протяжении 10 лет.
Методы оценки поствакцинального иммунитета у человека
Для определения крепости приобретенного вследствие вакцинирования иммунитета, проводят специальные тесты. Существует немало методик оценки. Выбор зависит от типа используемой прививки и особенностей организма.
Сегодня выполняется анализ приобретенных защитных сил после профилактики свинки, туберкулеза, коклюша, столбняка, кори, гриппа, бруцеллеза, туляремии, полиомиелита и т.п.

Для выявления напряженности защитных сил применяют следующие способы:
- проведение серологического типа исследования сыворотки привитого (например, анализ РПГА). Порцию крови объемом 0,75-1,5 мл берут из пальца выборочно у сельских и городских жителей. Материал изучается на наличие титров антител. Используют специальное оборудование, химические вещества. Если антитела присутствуют в достаточном количестве, это говорит о хорошей защищенности;
- выполнение кожной иммунологической пробы. Например, для выявления туберкулезной палочки и антител к этому возбудителю, проводят анализ Манту. Исследование предполагает подкожное введение дозы туберкулина и оценку спустя несколько дней местной реакции. К иммунологическим пробам также относится анализ Шика, который выявляет наличие титра антител к дифтерии. Выполняется тест по аналогии с Манту.
Правда ли, что вакцины обладают свойством убивать иммунную защиту ребенка?
Прививка действительно приводит к временному ослабеванию защитных сил. Это объясняется тем, что антигенный материал провоцирует определенные изменения в организме.
В ходе такого процесса, иммунная система занята борьбой с искусственно введенным патогеном. В период выработки антител ребенок становится уязвимым к некоторым заболеваниям.
Но после того как иммунный ответ сформируется, состояние нормализуется, организм становится крепче. Последние исследования американских ученых показали, что прививка не разрушает защитный барьер малыша. Были изучены медицинские сведения 944 детей возрастом от 2 до 4 лет.
Одних малышей повергли воздействию 193-435 антигенов, другие не получали плановые вакцины. В итоге оказалось, что никакой разницы в подверженности инфекционным и неинфекционным заболеваниям, у непривитых и иммунизированных нет. Единственное, вакцинированные стали защищенными от тех болезней, от которых они прошли профилактику.
Видео по теме
Врач-педиатр, врач высшей категории о сути вакцинации:
Таким образом, прививки способствуют выработке специфического первичного или вторичного иммунитета. Защитные силы сохраняются в течение долгого времени и позволяют предупредить развитие опасных инфекционных и вирусных патологий.
Читайте также:


