Сыпь при иерсиниозе фото
Среди кишечных инфекций особое место занимают иерсиниоз – заразное заболевание, вызываемое патогенными бактериями рода Yersinia. Особенность этих болезней заключается в многообразии клинических проявлений, включающих как симптомы со стороны желудочно-кишечного тракта, так и признаки поражения органов, расположенных за пределами брюшной полости. Другая характерная черта иерсиниозов – склонность к затяжному, хроническому течению, нередко даже при грамотной антибактериальной терапии.
В данной статье мы рассмотрим заболевание, вызываемый Yersinia enterocolitica. Другими иерсиниозами являются псевдотуберкулез и чума – их мы рассмотрим отдельно.
Возбудитель иерсиниоза
Непосредственной причиной иерсиниоза является грамотрицательная палочка Yersinia enterocolitica. По своим микробиологическим признакам она принадлежит семейству Enterobacteriaceae, в которое также входят возбудители шигеллезов, сальмонеллеза, эшерихиозов и многих других бактериальных кишечных инфекций.
Yersinia enterocolitica растет на средах с обедненным составом. При комнатной температуре она подвижна, но при 37 градусах и выше (что соответствует температуре тела лихорадящего больного) она неподвижна.
Бактерия хорошо размножается в прохладных условиях, в том числе в бытовых холодильниках и овощехранилищах.
Эпидемиология
Естественным резервуаром для бактерии является почва. Для нормальной жизнедеятельности иерсиниям вовсе необязательно попадать в организм животного или человека. Тем не менее, большая пораженность иерсиниозами нередко наблюдается в популяции грызунов, крупного рогатого скота, свиней, кошек и собак.
Заражение иерсиниозом происходит посредством употребления в пищу овощей, фруктов, зелени и салатов, в которых содержатся частички инфицированной почвы. Другой возможный фактор передачи – не пастеризованное и нестерилизованное молоко. Заболеваемость иерсиниозом спорадическая и практически никогда не принимает форму вспышек и эпидемий.
Патогенез
Механизм развития иерсиниоза проходит в несколько фаз:
- Бактерии заселяют эпителиальные клетки лимфоидных образований тонкой кишки и внедряются в них;
- Попадая в кровь, иерсинии распространяются по организму и осаждаются во внутренних органах;
- Гибель бактерий за счет работы иммунной системы и антибактериальной терапии.
Следует отметить, что Yersinia enterocolitica в отличие от возбудителя псевдотуберкулеза, менее склонна к распространению по внутренним органам.
За счет антигенной структуры иерсиний развивается токсико-аллергический синдром, который нередко принимает характер аутоиммунного процесса.
Клиническая картина и симптомы иерсиниоза
Длительность инкубационного периода при иерсиниозе составляет от 14-16 часов до 6 дней. После этого развивается одна из следующих форм заболевания:
| Форма | Вариант | Характер течения |
| Гастроинтестинальная | Гастроэнтерит, энтероколит, гастроэнтероколит | Острое |
| Абдоминальная | Мезентериальный лимфаденит, терминальный илеит, острый аппендицит | Затяжное |
| Генерализованная | Смешанный, септический | Хроническое |
| Вторично-очаговая | Артрит, узловая эритема, синдром Рейтера и другие | Хроническое |
Все случаи начинаются с симптомов обычной кишечной инфекции, а затем присоединяются органные поражения.
Независимо от формы течения заболевания, болезнь всегда начинается остро. В течение нескольких часов, реже дней, присоединяются следующие симптомы иерсиниоза:
- Боли в животе, преимущественно в средних и верхних отделах;
- Жидкий стул;
- Повышение температуры тела;
- Боли в мышцах и суставах;
- Увеличение лимфоузлов;
- Кожная сыпь.
По своему клиническому течению эта форма заболевания мало чем отличается от обычного пищевого отравления. Однако для нее характерны катаральные явления различной степени выраженности (слезотечение, покраснение глаз, насморк, першение в горле) и расстройства мочеиспускания.
На 2-4 сутки заболевания присоединяются другой типичный симптом иерсиниоза – скарлатиноподобная сыпь. На кистях, ладонях, подошвах, груди и бедрах появляется обильная мелкоточечная или пятнистая сыпь (реже по типу крапивницы), которая сохраняется в течение пары дней и исчезает с характерным шелушением.
При пальпации живота определяется некоторая болезненность в правой нижней части, а также увеличение печени.
Эта разновидность иерсиниоза чаще встречается у детей. Она может протекать в виде мезентериального лимфаденита (мезаденит), терминального илеита или острого аппендицита.
- Мезаденит, или воспаление лимфоузлов брыжейки тонкой кишки. Характеризуется высокой температурой тела, ознобами, усиливающимися болями справа внизу живота и вокруг пупка, тошнотой, рвотой, жидким стулом без примесей. Помимо этого могут наблюдаться другие проявления иерсиниоза, в особенности сыпь.
- Иерсиниозный острый аппендицит по своему клиническому течению ничем не отличается от такового при других причинах.
- Терминальный илеит, или воспаление конечных отделов тонкой кишки. Как правило, развивается в период ремиссии или при рецидиве. Характеризуется нарастающей болью в нижних отделах живота, больше справа, напряжением мышц брюшной стенки, тошнотой, рвотой, диареей и увеличением печени.
Развитие абдоминальной формы обусловлено тем, что иерсинии целенаправленно проникают в лимфоидные образования кишечника. В тонкой кишке они встречаются примерно через каждые 1-2 см, тогда как аппендикс практически полностью состоит из лимфоидной ткани.
Конечно, иерсиниоз у детей может протекать и в других вариантах, но абдоминальная форма в педиатрической практике встречается наиболее часто.
Развивается в том случае, когда иерсинии поражают отдаленные органы. Эта форма характеризуется длительным, нередко многолетним, течением и очень трудно поддается лечению.
- Узловая эритема – кожное проявление этой инфекции, характеризующееся возникновением на голенях крупных синюшно-багровых элементов, возвышающихся над уровнем кожи. Вторично-очаговая форма может возникать как после перенесенной гастроинтестинальной формы, так и самостоятельно (что случается реже).
- Артриты при иерсиниозе могут поражать как крупные, так и мелкие суставы, что требует тщательной дифференциальной диагностики с ревматоидным артритом, остеоартрозом и другими ревматологическими заболеваниями.
- Синдром Рейтера – тяжелое заболевание, которое сочетает в себе три проблемы: воспаление мочеиспускательного канала и нижних мочеполовых путей (уретрит, простатит, простатовезикулит), патология сосудистой оболочки глаза (увеит) и артриты.
Осложнения иерсиниоза
В связи с многообразием клинических проявлений и полиорганным поражением инфекция может приводить к следующим осложнениям:
- Миокардит;
- Васкулит;
- Острый пиелонефрит, возникающий у большинства пациентов;
- Пневмония;
- Менингит;
- Менингоэнцефалит;
- Периферические нейропатии;
- Перитонит вследствие перфорации кишечной стенки;
- Инфекционно-токсический шок (редко).
У детей иерсиниоз может осложняться синдромом Кавасаки – острым заболеванием с типичным поражением сосудов, в том числе венечных артерий сердца. Болезнь сопровождается покраснением обоих глаз, плотными отеками кистей и стоп, сыпью на теле и воспалением шейных лимфатических узлов.
Диагностика
Заподозрить иерсиниоз следует в том случае, если у пациента помимо симптомов острой кишечной инфекции наблюдаются катаральные явления, кожная сыпь (преимущественно на кистях и стопах), боли в мышцах и суставах, увеличение доступных пальпации лимфатических узлов. Дальнейшая диагностика иерсиниоза проводится с помощью:
- Серологических исследований, определяющих титры антител – РА, РСК, РПГА и другие. Применяется метод парных сывороток, при котором уровень антител к иерсиниям определяется с интервалом 10-14 дней.
- Бактериологических исследований, включая посев кала на питательные среды.
Ввиду многообразия клинических проявлений поставить диагноз на основании одних лишь симптомов невозможно.
Эту инфекцию следует дифференцировать с сальмонеллезом, шигеллезом, скарлатиной, вирусными гепатитами, ревматоидным артритом и многими другими заболеваниями.
Лечение иерсиниоза
При подозрении на эту инфекцию, тем более при положительных результатах анализов, необходимо как можно быстрее начать антибактериальную терапию. Препаратами выбора являются фторхинолоны и цефалоспорины 3 поколения. Допустима комбинация этих антибиотиков с тетрациклинами. Лечение должно продолжаться не менее 10-14 дней.
Всем пациентам назначается десенсибилизирующая терапия, которая уменьшает степень выраженности токсико-аллергического синдрома. С этой целью назначаются антигистаминные препараты на срок от 10 до 15 дней.
Явления гастроэнтерита требуют неспецифического симптоматического лечения, которое включает:
- Восполнение утраченной жидкости как с помощью раствора Регидрона, так и капельницами;
- Спазмолитиками (Но-Шпа, папаверин), устраняющими боль в животе;
- Ферментными препаратами (Панзим, Мезим, Энзистал, Креон);
- Кишечными сорбентами (Смекта, Неосмектин, Энтеросгель);
При необходимости пациенту вводится иерсиниозный бактериофаг – специальный препарат, который целенаправленно уничтожает бактериальные клетки.
При лечении вторично-очаговой формы может потребоваться консультация других специалистов – ревматолога, дерматолога и других.
Таким образом, иерсиниоз – это инфекционное заболевание, имеющее разнообразные клинические проявления. Профилактика этой болезни включает употребление только качественных продуктов питания, которые проходят должный санитарный контроль.

Особенности патологии
Болеют иерсиниозом в основном детио т 2 до 14 лет. У взрослых заболевание встречается редко. Возбудителем являются Yersinia enterocolitica – бактерия, принадлежащая к семейству Enterobacteriaceae. К нему же относится Yersinia pseudotuberculosis – возбудитель псевдотуберкулеза – патологии c похожими проявлениями.

Причины иерсиниоза у детей - заражение бактерией Yersinia enterocolitica
Возбудитель иерсиниоза очень устойчив к низким температурам. Он выживает даже при -20 градусах. Иерсинии не страшны ни погреб, ни холодильник. Однако она гибнет в кипяченой воде, ее легко убивают дезинфицирующие средства. Не может бактерия выжить и в среде с очень низкой влажностью.
В России всплеск инфицирования иерсинией, как правило, приходится на холодное время года: конец осени, зима, начало весны.
Причины возникновения иерсиниоза у детей
Иерсиниозом малыши заражаются:
- когда употребляют мясные продукты (особенно свинину), которые не прошли хорошую тепловую обработку;
- болезнь передается через непастеризованное молоко, овощи - как свежие, так и хранящиеся в погребе, и неочищенную не кипяченную воду, взятую из реки или пруда, которые находятся неподалеку от хозяйств с большим количеством рогатого скота и других животных;
- ребенок может заразиться этой бактерией, если взрослый, не вымыв хорошо руки, трогал детскую соску или игрушку сразу после того, как готовил пищу, которая инфицирована патогеном.
Об опасности именно свинины говорит тот факт, что в Германии, где этот продукт употребляют в больших объемах, количество заболевших иерсиниозом в несколько раз выше, чем во многих других западноевропейских странах.
Болезнь очень заразна для животных. Ею страдают как домашние любимцы – кошки, собаки, так и сельскохозяйственные и дикие животные: свиньи, коровы, овцы, грызуны, птицы, лисицы. С их фекалиями иерсинии попадают в близлежащие водоемы. Именно поэтому опасно пить воду из источников рядом с животноводческими фермами.
Эпидемии иерсиниоза – явление редкое. Заболевание обычно носит спорадический характер, им страдают лишь отдельные дети, а не, скажем, вся группа детского сада. Напрямую от контакта человека с человеком или зараженным животным болезнь передается очень редко.

Иерсиниозом дети могут заразиться от домашних питомцев
Симптомы патологии
Обычно заболевание протекает без осложнений, ограничивается диареей, обезвоживанием и проходит за неделю, а в отдельных случаях за 2-3 недели. Лечение чаще всего не назначается – достаточно просто свести к минимуму физическую активность и побольше пить воды. При этом следует наблюдать за состоянием малыша.
Симптомы иерсиниоза схожи с другими инфекционными заболеваниями, включая ротавирус. Появляться они начинают через 4-7 дней после заражения:
- у ребенка возникают признаки обезвоживания, вызванные сильными кишечными расстройствами – поносами: очень сухая кожа и сильная сухость во рту. У малыша отсутствуют слезы, когда он плачет. Он реже писает, постоянно хочет пить. У него болит голова и может пропасть аппетит;
- у заболевшего поднимается температура – как правило, максимум до 38 градусов. В отдельных случаях она может доходить и до 39;
- он испытывает неприятные ощущения в животе: боли, спазмы;
- заразившегося ребенка тошнит;
- в его стуле заметна примесь крови;
- также у некоторых заболевших появляются неприятные ощущения в горле, симптомы, схожие с фарингитом: кашель, боль при глотании. При этом проблем с желудком может не быть вовсе, все ограничивается горлом;
- у заболевших, которым 6-14 лет, также может появляться боль справа внизу, очень напоминающая аппендицит. Это явление называют псевдоаппендицитом. Оно вызвано воспалительными процессами в лимфоузлах брыжейки. Так называется складка брюшины, которой кишечник прикреплен к стенкам брюшной полости. Туда бактерия может проникнуть через Пейеровы бляшки – небольшие лимфоузелки в стенках тонкого кишечника.
Псевдотуберкулез во многом похож на иерсиниоз, однако это заболевание в первую очередь вызывает температуру, сыпь и псевдоаппендицит. Диареей, основным проявлением иерсиниоза, патология сопровождается не всегда.
Родителям нужно внимательно следить, не появились ли у ребенка эти признаки, так как они могут привести к осложнениям. Немаловажно не перепутать иерсиниоз с ротавирусной инфекцией.

Симптомы патологии проявляются на 4-7 день от заражения
Осложнения
В редких случаях иерсиниоз вызывает осложнения:
- у детей 7-14 лет появляется узловатая эритема – сыпь в форме красных пятен или точек на руках и ногах. Она возникает через 3-20 дней после того, как проявились другие симптомы иерсиниоза. Проходит сама собой примерно через месяц;
- также примерно через 30 дней после заражения иерсинией у 7-14 летних детей может появиться боль в крупных суставах – плечевом, локтевом, тазобедренном, коленном, возникнуть реактивный полиартрит. Он вызван слишком бурной иммунной реакцией на проникновение инфекции. Заболевание проходит за 1-3 месяца.
В единичных случаях иерсиниоз приводит к тяжелому осложнению - бактериемии, то есть проникновению возбудителя инфекции из лимфоузлов в кровоток. В результате этого бактерии способны попасть в различные внутренние органы – печень, почки, селезенку, сердце и легкие. Это может привести к таким тяжелым патологиям, как воспаление легких, гломерулонефрит и миокардит – воспаление сердечной мышцы.
Бактериемия, как правило, появляется только у детей, которым еще нет трех месяцев. Также осложнение поражает ВИЧ- или онкобольных, других малышей с серьезными проблемами с иммунитетом.
Помимо бактериемии, зафиксированы единичные случаи развития тромбоза брыжейки. Это осложнение возникает лишь у детей, страдающих вышеназванными тяжелыми заболеваниями.

Диагностика иерсиниоза у детей основывается на данных осмотра, сбора анамнеза и анализов крови и кала
Особые группы риска
Заболеть иерсиниозом могут:
- дети, страдающие от патологий, которые ослабляют иммунную систему: ВИЧ, онкозаболевания, хроническое недоедание, вызванное панкреатитом, болезнью Крона и другими тяжелыми хроническими заболеваниями органов пищеварения;
- возникновению иерсиниоза также способствует химиотерапия;
- в единичных случаях заражаются также новорожденные дети, у чьих матерей была острая форма иерсиниоза.
У больных с подобными проблемами с иммунитетом кишечный иерсиниоз протекает в более тяжелой форме и чаще приводит к осложнениям.
Постановка диагноза
Иерсиниоз у детей выявляется в первую очередь с помощью:
Кроме того при наличии симптомов, схожих с фарингитом, доктор берет мазок из горла. Если же появился псевдоаппендицит, врач направляет на УЗИ, чтобы убедиться, что это не настоящий аппендицит.
Под началом заболевания подразумевается момент заражения, а не день, когда стали заметны первые симптомы, которые обычно появляются только после 4-7 дней инкубационного периода.
Лечение
Понос, вызванный иерсинией, обычно проходит сам собой через несколько дней. Ребенку в этот период следует отдыхать и пить много воды.
Лишь в отдельных особо тяжелых случаях врач после проведения диагностики выписывает антибиотики:
- цефалоспорины третьего-четвертого поколения;
- триметоприм/сульфаметоксазол;
- тетрациклины;
- аминогликозиды.
Клиническими рекомендациями предусмотрено, что принимать их нужно только тем больным, у которых кишечный иерсиниоз долго не проходит, протекает очень тяжело и вызывает серьезные осложнения. Детей до трех месяцев при этом следует обязательно госпитализировать.
В излечении от тяжелых форм иерсиниоза помогают только антибиотики. Многочисленные исследования не доказали эффективности каких-либо еще лекарств в борьбе с этой инфекцией. Другие группы медикаментов могут применяться только для устранения осложнений. Для терапии существуют четкие клинические рекомендации. К примеру, чтобы убрать реактивный полиартрит, доктор может выписать кортикостероиды и нестероидные противовоспалительные препараты.
Когда обращаться к врачу
Делать это нужно, если присутствуют несколько основных симптомов заболевания: сильная диарея, кровь в стуле, сильное обезвоживание, температура.
Профилактика
Чтобы не заболеть иерсиниозом, оградить малыша от кишечной инфекции, нужно:
- не давать детям плохо проваренные или слабо прожаренные мясные блюда, особенно свинину;
- следить, чтобы дети пили только пастеризованное или стерилизованное молоко;
- резать мясо на отдельной доске;
- тщательно промывать овощи, особенно в летне-осенний период, когда они выращиваются в открытом грунте;
- мыть руки с мылом после того, как закончили готовить мясные блюда. Хорошо чистить доски, столешницы и кухонные принадлежности, с которыми соприкасалось мясо;
- учить детей, что нужно мыть руки после того, как они дотрагивались до домашних любимцев или сельскохозяйственных животных;
- регулярно выбрасывать фекалии домашних любимцев;
- объяснять детям, что не следует пить воду из природных источников (прудов, рек) без какой-либо очистки, особенно если они находятся неподалеку от животноводческой фермы.
Если ребенка не удалось уберечь от патологии, ее лечением должны заниматься только специалисты.

Профилактика иерсиниоза у детей - чистые руки и хорошо приготовленная еда
Иерсиниоз – заболевание изнурительное, но паниковать не стоит. От него удастся быстро избавиться, если придерживаться несложных рекомендаций и в случае надобности не пренебрегать врачебной помощью, необходимой для своевременной диагностики патологии.
Инфекционное заболевание, вызываемое Y.enterocolitica, с фекально-оральным механизмом передачи, характеризующееся выраженным синдромом интоксикации, преимущественным поражением желудочно-кишечного тракта и возможностью вовлечения в патологический процесс различных органов и систем - кишечный иерсиниоз. Из этой статьи вы узнаете основные причины и симптомы заболевания, о том, как проводится лечение, и какие меры профилактики вы можете проводить, чтобы оградить ребенка от заболевания.

Причины появления кишечного заболевания
Такие инфекции, как иерсиниоз впервые были обнаружены в 1939 г. (США). В нашей стране Y. enterocolitica выделена М. А. Беловой и Г.В.Ющенко в 1968 г., позже описаны случаи заболеваний. Первые вспышки в Европе, зарегистрированы в 1962-1963 гг.
Возбудитель заболевания Yersinia enterocolitica относится к семейству Enterobacteriaceae, роду Yersinia. Это грамотрицательные палочки с закругленными концами длиной 1,8 - 2,7 мкм, шириной 0,7-0,9 мкм. Спор и капсул не образуют. Обладают перитрихиальными жгутиками. В отличие от Y. pseudotuberculosis, в мазках из бульонных культур цепочек не образуют. Окрашиваются всеми анилиновыми красителями. Кишечные иерсиний - факультативные аэробы. Оптимальная для роста рН среды 7,2 - 7,4, температура +22 - 25° С. Подвижны при +20 - 22° С. Подвижность более выражена, чем у Y. pseudotuberculosis. Растут как на обычных, так и обедненных питательных средах. По биохимическим свойствам различают 5 биоваров Y. enterocolitica. У человека чаще обнаруживают III и IV биовары, реже - II.
Y. enterocolitica имеют соматический термостабильный (О), жгутиковый термолабильный (Н) антигены и антигены вирулентности в наружной мембране. По О-антигену различают 51 серовар Y. enterocolitica. Большинство штаммов, выделенных от людей, животных и из внешней среды, принадлежат к серовару 03, часть - 05, 027, 07, 08 и 09; единичные - другим 17 сероварам.
Все штаммы Y. enterocolitica имеют поверхностный антиген энтеробактерий, общий с рядом представителей семейства Enterobacteriaceae. Штаммы серовара 09 имеют антигенное родство с бруцеллами.
Энтеротоксигенность кишечного иерсиниоза
Заболевание связано с продукцией большого количества термостабильного энтеротоксина. Инвазивность и способность к внутриклеточному размножению особенно выражены у следующих сероваров Y.enterocolitica: 03, 05,027,09. Заболевания могут также вызывать серовары 08, 07, 06, 030 и др. Патогенный потенциал иерсиний детерминируется плазмидами вирулентности с молекулярной массой 42-48 МД. Иерсиний длительно сохраняются во внешней среде, хорошо переносят низкие температуры, чувствительны к действию дезинфицирующих средств и физических факторов (солнечный свет, кипячение и др.)
Источник - человек и животные, больные и носители. Среди животных чаще болеют свиньи, коровы, овцы, козы. Кишечный иерсиниоз реже поражает собак и кошек.
Механизм передачи - фекально-оральный. Пути передачи: пищевой, водный, контактно-бытовой.
Заболеваемость: преобладают спорадические случаи. Возможны вспышки болезни в организованных детских коллективах, семьях, стационарах.
Возрастная структура. Симптомы иерсиниоза появляются у ребят всех возрастных групп, но чаще 3-5 лет. У малышей первого года жизни заболевание регистрируется в единичных случаях.
Сезонность: подъем заболеваемости отмечается в период весны (март - май).
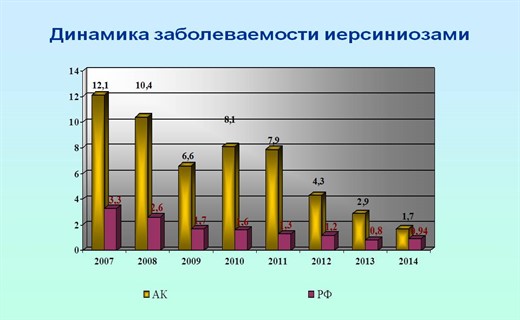
Входные ворота: возбудитель проникает в макроорганизм энтеральным путем. Патологический процесс развивается в 2-х направлениях: местное воспаление в желудочно-кишечном тракте, а также воздействие микробов, токсинов и других продуктов жизнедеятельности иерсиний на различные органы и системы (при диссеминации возбудителя лимфогенным и гематогенным путями). Развивается синдром интоксикации с вовлечением ЦНС, вегетативной нервной и сердечно-сосудистой систем.
У большинства детей возникает поражение желудка и кишечника (гастрит, гастроэнтерит, энтероколит). Происходит адгезия иерсиний к кишечному эпителию, его колонизация при минимальной инвазии или ее отсутствии. Местный воспалительный процесс может быть различной выраженности - от катарально-десквамативного до язвенно-некротического. Выделяемый иерсиниями термостабильный энтеротоксин вызывает интенсивную энтеросорбцию жидкости в кишечнике и нарушение водно-электролитного баланса. Механизм его действия связан с активацией системы простагландинов и аденилатциклазы в эпителиальных клетках . Лечение кишечного иерсиниоза должно быть начато незамедлительно.
Инфекционный процесс распространяется на регионарные лимфатические узлы (особенно мезентериальные) - происходит их гиперплазия, возникают микроабсцессы. Возможны некрозы лимфатических узлов, прорыв брыжейки и развитие перитонита. В процесс может вовлекаться аппендикулярный отросток.
Некоторые серовары Y. enterocolitica (03, 09, 08 и др.), обладающие выраженными инвазивными свойствами, вызывают генерализованную инфекцию. Из первичных очагов иерсиний попадают в кровь, затем - в печень, селезенку, головной мозг, почки, поджелудочную железу, легкие, кости, где образуются множественные микроабсцессы.
В развитии патологического процесса участвуют иммунные комплексы, содержащие специфические антигены.
Если кишечный иерсиниоз протекает в тяжелой форме, то возникают глубокие нарушения в системе иммунитета: снижаются фагоцитарная активность нейтрофилов, общее количество лимфоцитов, популяции хелпер-индукторов и супрессор-цитотоксических клеток, В-лимфоцитов, отсутствуют пролиферативные процессы В-клеток.
Y. enterocolitica могут вызывать аутоиммунные процессы. Этому, в частности, способствует наличие антигена гистосов-местимости HLA В-27, сходного по строению с антигеном возбудителя. Возможно, с данным процессом связаны такие редкие проявления, как сыпь, артралгии, артриты, миалгии, узловатая эритема, а также развитие затяжных и хронических форм болезни.
Симптомы иерсиниоза у детей
Типичные формы иерсиниоза характеризуются цикличностью течения со сменой следующих периодов: инкубационного, начального, разгара и реконвалесценции. Ведущим синдромом является поражение ЖКТ, которое наблюдается у всех больных малышей.
- Инкубационный период составляет 3- 19 дней, чаще 5-7 дней.
- Нагольный период продолжается 1- 5 дней, характеризуется синдромом интоксикации, повышением температуры тела, умеренно выраженным полиморфизмом местных проявлений.
- Период разгара. Как правило, кишечный иерсиниоз у ребенка начинается остро. Симптомы кишечного иерсиниоза в начальном периоде достигают максимального развития, появляются новые признаки поражения различных органов и систем.
Синдромы кишечного иерсиниоза
Синдром интоксикации. У больных кишечным иерсиниозом выражен синдром интоксикации: головная боль, головокружение, недомогание, снижение аппетита.
Лихорадка. Температура тела повышается до 38-39° С и выше. Длительность лихорадки около 1 недели, при генерализованных формах она более продолжительная.
Синдром поражения ЖКТ является основным, отмечается с первого дня болезни, характеризуется наличием диареи. Стул жидкий, иногда зловонный, от 3 до 10-15 раз в сутки, часто с примесью слизи и зелени, редко - крови. Как правило, во время кишечного иерсиниоза отмечается тошнота и повторная рвота. В редких случаях такие симптомы иерсиниоза, как рвота и диарея могут быть частыми и обильными, что приводит к развитию обезвоживания. В большинстве случаев у больных наблюдается абдоминальный синдром: боли в животе, которые бывают: умеренными или сильными, постоянными или схваткообразными, локализуются чаще в правой подвздошной или околопупочной областях. Они обусловлены мезентериальным лимфаденитом, терминальным илеитом или острым аппендицитом. Живот умеренно вздут, при его пальпации отмечаются болезненность и урчание по ходу кишечника, преимущественно в области слепой и подвздошной кишки.
Поражение печени при кишечном иерсиниозе проявляется гепатомегалией, в ряде случаев желтушным окрашиванием кожи, склер, потемнением мочи, умеренным повышением уровня трансаминаз и билирубина в сыворотке крови. Возможно развитие спленомегалии.
Синдром поражения сердечно-сосудистой системы. Снижение артериального давления может сопровождаться развитием коллаптоидного состояния (слабость, головная боль, бледность кожи, цианоз слизистых оболочек, холодный липкий пот, частый малый пульс). Возможны приглушение сердечных тонов, систолический шум, иногда незначительные нарушения сердечного ритма, связанные с функциональными расстройствами сердечной мышцы. При электрокардиографическом обследовании часто выявляют синусовую брадикардию и синусовую аритмию, снижение вольтажа зубцов Р и Т, а также их деформацию. При кишечном иерсиниозе (особенно тяжелой форме) может развиться миокардит, обусловленный токсическим поражением сердечной мышцы.
Синдром поражения суставов. У детей старшего возраста и взрослых в патологический процесс часто вовлекаются суставы. В основном поражаются крупные суставы (плечевые, коленные, локтевые, голеностопные), реже - мелкие суставы кистей и стоп. Характерно поражение крестцово-подвздошного сочленения, суставов большого пальца стопы. Преимущественно возникают артралгии, реже - моно- или полиартриты. Могут развиваться тендосиновиты и тендопериоститы. У некоторых больных в остром периоде иерсиниоза отмечаются миалгии.
Синдром поражения моче-выделительной системы. Поражение почек бывает чаще при среднетяжелых и тяжелых формах кишечного иерсиниоза и проявляется протеинурией, цилиндрурией, лейкоцитурией, микрогематурией; возможно развитие пиелитов, пиелонефритов, гломерулонефритов.
Синдром поражения нервной системы характеризуется, в основном, вегетативными расстройствами, появляющимися в остром периоде болезни и сохраняющимися длительное время.
Синдром экзантемы обычно появляется на 2 - 6 день болезни; в отдельных случаях появляется сыпь при иерсиниозе. По морфологии, локализации, характеру обратного развития она сходна с высыпаниями при псевдотуберкулезе. Узловатая эритема отмечается преимущественно у детей старше 10 лет и взрослых и характеризуется теми же особенностями, что и при псевдотуберкулезе.
Отмечаются гиперемия кожи лица и шеи, инъекция сосудов склер, гиперемия конъюнктив.
Период реконвалесценции обычно продолжается 1 мес. и более, длительное время сохраняются астения, слабость, быстрая утомляемость.
В зависимости от выраженности ведущего синдрома выделяют клинические варианты (формы) иерсиниоза, аналогичные таковым при псевдотуберкулезе. Лечение должно быть начато незамедлительно.
Кишечный иерсиниоз и псевдотуберкулез классифицируют аналогичным образом.
Атипичные формы. Стертая форма проявляется незначительно выраженным синдромом интоксикации и непродолжительными, слабо выраженными местными проявлениями. При бессимптомной форме клинические проявления отсутствуют. Атипичные формы диагностируются на основании эпидемиологических и лабораторных данных.
По тяжести заболевание делят на легкий, среднетяжелый и тяжелый.
Легкая форма. Симптомы интоксикации выражены слабо, температура тела не выше 38,5° С. Местные проявления и симптомы кратковременные.
Среднетяжелая форма характеризуется выраженными симптомами интоксикации, температура тела повышается до 38,6 - 39,5° С. Местные изменения выражены значительно.
Тяжелая форма. Резко выражен синдром интоксикации, характерна гипертермия (температура тела выше 39,5° С). Выражены признаки поражения различных органов и систем.
Кишечный иерсиниоз у ребенка протекат остро, но может быть затяжным и хроническим. Возможны неблагоприятные исходы - развитие хронических коллагенозов (склеродермия, узелковые периартерииты и др.), аутоиммунных заболеваний. Нередко отмечаются обострения и рецидивы; число рецидивов, их тяжесть и длительность бывают различными.
Осложнения. Специфические: перитонит, миокардит, уретрит, синдром Рейтера, которые чаще возникают на 2-3-й нед. болезни.
У малышей первого года жизни сыпь при иерсиниозе встречается редко, что обусловлено характером питания. Чаще отмечают желудочно-кишечную форму (гастроэнтерит, гастроэнтероколит). Возможны гемодинамические расстройства, судороги, потеря сознания. В связи с выраженной рвотой и длительной диареей быстро развивается дегидратация.
Диагностика заболевания
- характерный эпиданамнез;
- острое начало болезни;
- выраженная интоксикация;
- высокая и длительная лихорадка;
- синдром поражения ЖКТ;
- полиорганность поражения
Бактериологический метод: выделение возбудителя из кала, крови, ликвора, мочи, гноя, мезентериальных лимфатических узлов. Иммунологические методы выявления возбудителя (антигенов): реакция коагглютинации и реакция непрямой иммунофлюоресценции. Серологическая диагностика - реакции агглютинации и непрямой гемагглютинации с эритроцитарными диагностикумами. Диагностические титры при РИГА 1: 200, РА - 1:160.
В периферической крови - нейтрофильный лейкоцитоз с палочкоядерным сдвигом и повышение СОЭ.
В первую очередь, диагностика проводится с острыми инфекциями. Дизентерия и сальмонеллез характеризуются значительным поражением желудочно-кишечного тракта. Кишечный иерсиниоз у детей следует дифференцировать от скарлатины, кори, вирусных гепатитов, гриппа и других ОРВИ, энтеровирусной инфекции, ревматизма. Дифференциальная диагностика иерсиниоза и псевдотуберкулеза возможна только на основании результатов лабораторных исследований.

Лечение иерсиниоза у ребенка
Госпитализации подлежат больные со среднетяжелыми, тяжелыми и осложненными формами, малыши раннего возраста, а также пациенты из неблагоприятных материально-бытовых условий.
Рекомендуется постельный режим до нормализации температуры тела и улучшения общего состояния, соблюдение щадящей диеты.
Этиотропное лечение иерсиниоза проводится левомицетином (курс не менее 7 дней). Альтернативными препаратами являются аминогликозиды II и III поколений (гентамицин, амикацин, тобрамицин). При тяжелых, в том числе септических, формах назначают цефалоспорины III-IV поколений (цефотаксим, цефтриаксон, цефепим и др.)
Патогенетическое лечение включает дезинтоксикацию и восстановление водно-электролитных нарушений; нестероидные противовоспалительные препараты - при выраженных артритах, узловатой эритеме, миалгиях. При развитии аппендицита, остеомиелита показано оперативное вмешательство.
Реконвалесцентов выписывают при стойкой нормализации температуры тела, исчезновении других клинических проявлений, нормализации лабораторных показателей.
Профилактика кишечного иерсиниоза
Основное значение имеет предупреждение инфицирования иерсиниями продуктов, употребляемых в пищу без термической обработки. Проводят дератизационные мероприятия в овощехранилищах, на объектах питания, водоснабжения, животноводческих предприятиях. Для профилактики заболевания необходимо соблюдать сроки хранения готовых блюд, не употреблять сырую воду и молоко.
За контактными лицами устанавливают медицинское наблюдение на срок максимального инкубационного периода; за очагом инфекции - в течение 3 недель.
Теперь вы знаете основные симптомы и способы лечения кишечного иерсиниоза у детей. Здоровья вашему ребенку!
Читайте также:


