Стрептококковый тонзиллит при беременности
Ангина при беременности может развиться на любом сроке. Опасность болезни состоит в развитии ранних и поздних последствий для матери и ребенка. Также существует риск перехода патологии в хронического течение. Метод терапии должен определяться врачом. Для выбора тактики ведения беременной крайне важна ранняя диагностика.
Ангина, или острый тонзиллит представляет собой распространенное острое заболевание, которое характеризуется поражением лимфоидной ткани миндалин с высоким риском возникновения осложнений.
Лечение ангины в первом триместре беременности, как и во втором и третьем триместре, зависит от этиологического агента, состояния организма матери и степени развития систем органов плода.
Причины возникновения ангины
Возбудителем ангины могут быть вирусы, бактерии и атипичная микрофлора.
Развитию воспаления миндалин способствует наличие острых и хронических очагов инфекции верхних дыхательных путей, снижение общего и местного иммунитета, неблагоприятные условия окружающей среды, кариозные зубы, сопутствующие хронические соматические заболевания в стадии обострения или декомпенсации (заболевания легких и сердечно-сосудистой системы), метаболические нарушения (ожирение), патология эндокринной системы (гипотиреоз, сахарный диабет).
В силу гормональных и физиологических изменений, происходящих в организме в период беременности, в случае возникновения заболевания беременные подвержены большему риску развития осложнений.
Наибольшую опасность вирусное или бактериальное поражение представляет в период до 12 недель, когда происходит закладка органов и тканей будущего малыша.
Вирусная ангина, перенесенная во второй половине беременности, является фактором риска развития внутриутробной инфекции вследствие трансплацентарной передачи вируса плоду. Респираторные вирусы, которые вызывают перинатальные повреждения, в 11% случаев могут сохраняться и размножаться в плаценте, головном мозге плода и сосудистых сплетениях боковых желудочков мозга.
При возникновении инфекции во время беременности, на эмбрион и плод воздействуют не только возбудители, но и токсичные продукты, которые образуются в результате метаболизма у матери при распаде инфекционного агента.
Достаточно распространены энтеровирусные инфекции. Энтеровирусы передаются беременным при прямом контакте с больным кишечной инфекцией или с поражением верхних и нижних дыхательных путей.
При развитии ангины на ранних сроках беременности на фоне гриппа или парагриппа выкидыши отмечаются в 25–50% случаев. Частота пороков небольшая.
При герпетической ангине могут возникнуть пороки сердца, аномалии развития желудочно-кишечного тракта, гидроцефалия, пневмония, желтуха, анемия. Также инфицирование плода вирусом герпеса приводит к спонтанному аборту, преждевременным родам.
Наиболее частой причиной ангины является бактериальная инфекция: стафилококки, стрептококки, диплококки, гемофильная палочка, анаэробы, спирохеты, хламидии, микоплазмы и другие.
Среди бактериальных возбудителей большое значение имеет бета-гемолитический стрептококк группы А, или пиогенный стрептококк.
Источником инфекции является больной человек в период обострения или бактерионоситель. Механизм передачи: воздушно-капельный, контактный, пищевой. Возбудитель может проникать к плоду через плаценту и вызывать патологические изменения в развивающихся органах.
Симптомы ангины у беременных
Клинические проявления ангины у беременных включают:
- боль в горле, усиливающаяся при глотании и разговоре;
- повышение температуры тела до 38 °C и выше;
- головная боль, озноб, суставные боли, слабость;
- фибринозный или гнойный налет на поверхности миндалин и в лакунах;
- увеличение и болезненность лимфатических узлов в области угла нижней челюсти.
Особенно тяжело переносится ангина на поздних сроках беременности. Поглощение кислорода прогрессивно усиливается во втором и третьем триместрах. Растущий плод оказывает давление на диафрагму, что делает дыхательные движения затруднительными, особенно при физической нагрузке или движении. Поэтому любые воспалительные изменения в области верхних дыхательных путей могут отражаться на общем состоянии, приводя к развитию гипоксии тканей матери и плода.
Физиологическая иммуносупрессия беременных может способствовать генерализации воспаления и повышению риска бактериальных осложнений.
Чем опасна стрептококковая ангина для будущей матери? Опасность заключается в развитии ранних (абсцессы, флегмоны шеи, отит) и поздних (острая ревматическая лихорадка, миокардит, полиартрит, гломерулонефрит) осложнений, а также в риске перехода в хроническое заболевание.
Влияние ангины на эмбрион, плод, последствия для ребенка
При возникновении инфекции во время беременности, на эмбрион и плод воздействуют не только возбудители, но и токсичные продукты, которые образуются в результате метаболизма у матери при распаде инфекционного агента. Также влияние оказывают гипертермия и гипоксия, возникающие при остром воспалительном процессе.
Последствия ангины в 1 триместре беременности зависят от срока гестации: в первые 6 дней после оплодотворения зигота может погибнуть или полностью регенерировать; в период эмбрио- и плацентогенеза (с 7 дня до 8 недели беременности) возможна гибель плода, развитие уродств, первичная плацентарная недостаточность.
Ангина во 2 триместре опасна развитием склеротических изменений в органах и тканях. Сформировавшуюся патологию разных органов и систем плода при ангине во втором триместре беременности можно определить при помощи ультразвукового исследования.
Третий триместр характеризуется тем, что плод приобретает способность специфически отвечать на внедрение возбудителя инфекции лейкоцитарной инфильтрацией, гуморальными и тканевыми изменениями.
Применение антибиотиков у беременных возможно лишь в тех случаях, когда показания или ожидаемый эффект терапии превышает потенциальный риск для плода.
При наличии гнойно-воспалительного очага в организме матери, например абсцесса, возможно гематогенное инфицирование плода. При этом бактериальное поражение плаценты с последующим нарушением плацентарного барьера ведет к распространению бактерий по кровотоку и развитию внутриутробного сепсиса.
В тяжелых случаях исходом инфекции, которая оказала влияние на плод, может быть:
- гибель плодного яйца;
- самопроизвольный аборт;
- недонашивание (например, преждевременные роды на 37 неделе на фоне гипоксии плода);
- внутриутробная задержка роста;
- антенатальная гибель;
- плацентарная недостаточность;
- нарушение адаптации новорожденного;
- различные проявления локального и генерализованного инфекционного процесса.
Диагностика
При осмотре проводится фарингоскопия. Фарингоскопическая картина острого воспаления миндалин характеризуется гиперемией и отеком тканей. В лакунах визуализируются гнойные пробки.
В диагностике тонзиллита основным методом является бактериологический посев отделяемого со слизистой оболочки миндалин и ротоглотки с определением чувствительности к антибиотикам. В некоторых случаях требуется дополнительно метод ПЦР (полимеразной цепной реакции) для идентификации определенных фрагментов ДНК или РНК клеток возбудителя.
Также существует метод экспресс-диагностики стрептококковой инфекции, основанный на определении антигена бета-гемолитического стрептококка группы А, без предварительного выделения чистой культуры возбудителя. Тест позволяет определить наличие бактерии в течение 5–10 минут. Но параллельно назначается классический бактериологический посев для подтверждения предварительного диагноза и возможной коррекции лечения.
Актуальность ранней диагностики стрептококкового тонзиллита определяется необходимостью в своевременной, рациональной антибактериальной терапии и профилактике осложнений, опасных как для матери, так и плода.
На этапе первичной диагностики проводится клинический анализ крови и общий анализ мочи.
Для исключения патологии со стороны сердца рекомендуется электрокардиография. По показаниям беременная направляется на консультацию к ревматологу, кардиологу, инфекционисту, иммунологу, эндокринологу, стоматологу.
Лечение ангины при беременности
Учитывая яркость клинических проявлений ангины, тяжесть состояния женщины и риск развития осложнений, часто требуется госпитализация.
Как лечить ангину и чем, решает только специалист. Врач после осмотра, взятия материала для исследования оценивает тяжесть состояния пациентки и определяет, что можно назначить на данном сроке беременности, ведь далеко не все лекарственные препараты безопасны для плода.
Беременную с острым тонзиллитом могут наблюдать одновременно несколько специалистов: акушер-гинеколог, инфекционист, оториноларинголог, кардиолог, ревматолог.
Наибольшую опасность вирусное или бактериальное поражение представляет в период до 12 недель, когда происходит закладка органов и тканей будущего малыша.
Лечение ангины в домашних условиях проводится после консультации врача, как правило, при отсутствии повышенной температуры тела, что можно расценить как легкое течение заболевания с минимальным риском для матери и будущего ребенка.
При повышении температуры тела выше 38 °C жаропонижающим препаратом, который можно пить на любом сроке беременности, является Парацетамол. Его можно принимать по 500 мг не более 4 раз в день.
Рекомендуется полоскать горло раствором Фурацилина, Мирамистина, проводить ингаляции с минеральной водой, раствором с морской солью.
Применение антибиотиков у беременных возможно лишь в тех случаях, когда показания или ожидаемый эффект терапии превышает потенциальный риск для плода. При этом безопасным является назначение пенициллинов, ингибитор-защищенных пенициллинов, цефалоспоринов. Противопоказаны при беременности тетрациклины, доксициклин, фторхинолоны, ко-тримоксазол и сульфаниламиды.
Учитывая, какие грозные последствия может иметь ангина, очень важно своевременно обратиться к врачу для подбора адекватного лечения и предупреждения осложнений.
Видео
Предлагаем к просмотру видеоролик по теме статьи.

Ангина (острый тонзиллит) – это инфекционное заболевание, проявляющееся воспалением миндалин. Этим термином также обозначают обострение хронического тонзиллита. Ангина при беременности может стать причиной выкидыша или формирования пороков развития плода, если своевременно не начать лечение.
Причины ангины
В большинстве случаев возбудителем острого тонзиллита является стрептококк. Этот микроорганизм обитает в дыхательных путях человека, при определенных условиях вызывая развитие воспаления. Гораздо реже причиной ангины может быть стафилококк или другие болезнетворные бактерии.
Во время беременности риск заболеть острым тонзиллитом значительно возрастает. В ожидании ребенка иммунитет женщины снижается. Природой предусмотрен этот механизм для того, чтобы не произошло отторжения плода и выкидыша на ранних сроках беременности. К сожалению, эти же механизмы играют против будущей мамы. При уменьшении защитных сил организма проникновение бактерий происходит значительно легче, а вот выздоровление наступает гораздо дольше, чем до беременности.
Симптомы ангины
Острый тонзиллит может возникнуть на любом сроке беременности и даже в момент родов. Признаки ангины не отличаются от таковых у небеременных женщин:
- повышение температуры тела до 38-40°C;
- озноб;
- боль в горле, усиливающаяся при глотании;
- отвращение к пище;
- болезненность под нижней челюстью (в области скопления лимфатических узлов).
Все симптомы ангины развиваются довольно быстро, за считанные часы. Нередко к признакам тонзиллита присоединяется заложенность носа, чихание, слезотечение. Такое случается при одновременном поражении бактериями носоглотки и миндалин. При появлении первых симптомов ангины следует обратиться к врачу.
Последствия ангины во время беременности
Острый тонзиллит, как и любое инфекционное заболевание, может стать причиной гибели плода. При развитии ангины в первом триместре беременности возможно инфицирование эмбриона с формированием врожденных пороков развития. Выкидыш на ранних сроках – не такое уж редкое осложнение перенесенной ангины. Прерывание беременности в первом триместре также может спровоцировать высокая температура тела и выраженная интоксикация организма.
Во второй половине беременности риск выкидыша значительно уменьшается. Все еще остается вероятность инфицирования плода с развитием внутриутробного заболевания. У женщин, перенесших ангину во время беременности, нередко рождаются ослабленные дети с низкой массой тела и признаками задержки развития.
Для самой беременной женщины ангина также не проходит бесследно. Наибольшую опасность представляет стрептококковая инфекция. Если лечение не будет начато вовремя, стрептококк попадет во внутренние органы. Больше всего от инфекционного агента страдают сердце, почки и суставы. Инфекционный эндокардит, гломерулонефрит и ревматизм – вот самые опасные осложнения ангины, перенесенной во время беременности.
Острый тонзиллит опасен не только поражением внутренних органов. При отсутствии лечения воспаление может перейти на глотку с формированием абсцессов (полостей, заполненных гноем). Прогрессирование заболевания приводит к развитию менингита (воспаления мозговых оболочек) и сепсиса (заражения крови).
Антибактериальная терапия при ангине у беременных женщин
Для того чтобы избежать серьезных последствий тонзиллита, следует начать терапию как можно раньше. В первые дни заболевания рекомендуется соблюдать постельный режим и пить как можно больше чистой воды. При желании воду можно заменить морсами, компотами и не горячим чаем.
Лечение ангины не обходится без применения антибиотиков. В большинстве случаев острый тонзиллит возникает при заражении стрептококками, и нельзя допустить проникновения этих болезнетворных микроорганизмов во внутренние органы. Для точного определения возбудителя болезни берется забор мазка с миндалин. Материал высевается на питательную среду, и через несколько дней уже можно получить результат. Для быстрой диагностики используются экспресс-тесты, реагирующие на присутствие антигенов стрептококка в ротовой полости.
Антибактериальные препараты для лечения ангины назначаются с первого триместра беременности. Среди них разрешены к использованию у будущих мам следующие группы препаратов:
Все средства, применяемые для лечения ангины во время беременности, прошли клинические испытания. По результатам исследований большинство препаратов были признаны совершенно безопасными для плода при проверке их действия на людях (группа A по категории FDA) или животных (группа B по категории FDA). Лекарственные средства, оказывающие негативное влияние на развитие плода, во время беременности не применяются.
Длительность антибактериальной терапии составляет от 5 до 10 дней. Дозировка подбирается доктором с учетом особенностей действия препарата. Без назначения врача принимать антибиотики при беременности не рекомендуется.
Лечение симптомов ангины во время беременности
Для снижения температуры тела у беременных женщин применяется парацетамол или ибупрофен. Препараты могут использоваться с первого триместра, однако слишком увлекаться ими не стоит. В высоких дозах нестероидные противовоспалительные препараты могут вызвать повышение тонуса матки вплоть до прерывания беременности. Аспирин и его аналоги запрещены к применению у будущих мам.
Горячие ванны (в том числе ножные) во время беременности не рекомендуются. Этот популярный народный метод лечения ангины может спровоцировать повышение тонуса матки и выкидыш. Для согревания лучше пить теплый чай с лимоном или медом. Важно, чтобы напитки не были слишком горячими. Ожог слизистой оболочки миндалин может ухудшить состояние будущей мамы и спровоцировать новое обострение болезни.
Лечением острого тонзиллита во время беременности должен заниматься только врач. Высокий риск осложнений делает ангину довольно опасным инфекционным заболеванием. Не стоит увлекаться народными методами лечения в такой ответственный период. Только своевременная антибактериальная терапия позволит избежать серьезных последствий ангины для женщины и плода. Доверьте свое здоровье специалисту!

Суть патологии
Тонзиллит — это воспаление миндалин. Чаще заболевание протекает в хронической форме, периодически обостряясь. Миндалины расположены в верхней части глотки и являются барьером для микроорганизмов. Впервые возникший острый тонзиллит — это ангина. Если заболевание было пролечено не полностью, миндалины становятся хроническим очагом инфекции.
Хронический тонзиллит при беременности обостряется чаще из-за естественного ослабления иммунной защиты
Причины возникновения
Тонзиллит вызывает вирусная или бактериальная инфекция. Чаще всего причиной заболевания является стрептококк. Это условно-патогенная флора, которая в небольших количествах обнаруживается на слизистой ротовой полости здорового человека.
Если бактерий становится слишком много, развивается фарингит или тонзиллит. Способствуют размножению бактериальной флоры:
- снижение иммунитета;
- гормональные сбои;
- переохлаждение;
- стресс.
Практически все эти факторы присутствуют во время беременности. Поэтому хронический тонзиллит в этот период — не редкое явление. Снижение иммунитета у беременной — естественный процесс. Это необходимо, чтобы организм не воспринимал плод, как инородное тело, и не отторгал его. Поэтому беременность провоцирует обострения всех хронических заболеваний. Источником инфекции в организме женщины могут быть миндалины, кариозные зубы, воспаленный желудок.
Основные симптомы
Проявления тонзиллита одинаковы как у небеременных, так и у беременных женщин. Разница в том, что заболевание длится дольше, хуже поддается терапии. Признаками тонзиллита являются:
- боль в горле, усиливающаяся при глотании;
- ощущение царапания, жжения;
- сухой кашель;
- повышение температуры;
- общее недомогание.
При осмотре можно увидеть покраснение слизистой зева. Миндалины отечные, на их поверхности видны белые точки. По задней стенке глотки стекает слизь. Это вызывает у женщины приступы тошноты и кашля. Увеличиваются подчелюстные и шейные лимфоузлы.
Длительность периода обострения у каждой женщины разная. В среднем заболевание продолжается 5-7 дней, затем проявления начинают уменьшаться. Тяжелое заболевание длится до 2 недель. Частота обострений также индивидуальна.
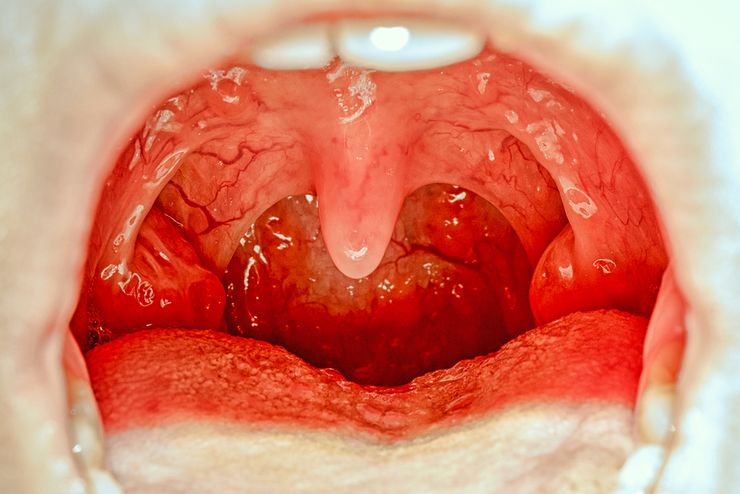
Главный симптом тонзиллита - отечность и покраснение миндалин
Опасность для матери и плода
Хронический тонзиллит и его обострения во время беременности несут определенную угрозу матери и плоду. Постоянно воспаленные миндалины — источник инфекции. Бактериальная флора разносится с током крови по организму женщины. Часть бактерий способна проникать через плаценту и вызывать внутриутробное инфицирование плода.
Такое осложнение тонзиллита наблюдается не у каждой женщины. Чтобы развилась внутриутробная инфекция, необходимо сочетание нескольких факторов:
- частые обострения тонзиллита;
- значительное ослабление иммунной защиты;
- недостаточное соблюдение личной гигиены;
- наличие вредных привычек;
- отсутствие адекватной терапии заболевания.
Проявления внутриутробной инфекции индивидуальны. Они зависят от тяжести заболевания, частоты обострений, срока заражения. Бактериальная инфекция может вызывать у плода пороки сердца, нарушение развития скелета, воспаление почек. На раннем сроке беременности могут сформироваться тяжелые уродства. Такие осложнения встречаются крайне редко.
Последствия тонзиллита, перенесенного беременной женщиной, у ребенка могут проявиться не сразу. Инфекция протекает латентно, а через несколько лет обнаруживаются заболевания сердца или почек.
Опасен хронический тонзиллит и для самой женщины. Так как во время беременности происходит снижение иммунной защиты, организм недостаточно борется со стрептококками. Эти бактерии вызывают поражение почек и сердечной мышцы. Неблагоприятное последствие тонзиллита — ревматизм. Это поражение суставов, вызванное самими бактериями и антителами, которые организм вырабатывает против инфекции.
Обострение болезни непосредственно перед родами ослабляет организм женщины. Возникает слабость родовой деятельности, из-за чего приходится делать кесарево сечение. Реже тонзиллит вызывает преждевременные роды или выкидыши.
Диагностика
Поставить диагноз тонзиллита у беременной женщины несложно. Ей нужно обратиться к терапевту или ЛОР-врачу. Для определения возбудителя заболевания врач берет мазок со слизистой зева. В крови обнаруживаются признаки воспаления — повышение уровня лейкоцитов и СОЭ. При частых обострениях рекомендуется сделать УЗИ для определения признаков внутриутробного инфицирования.
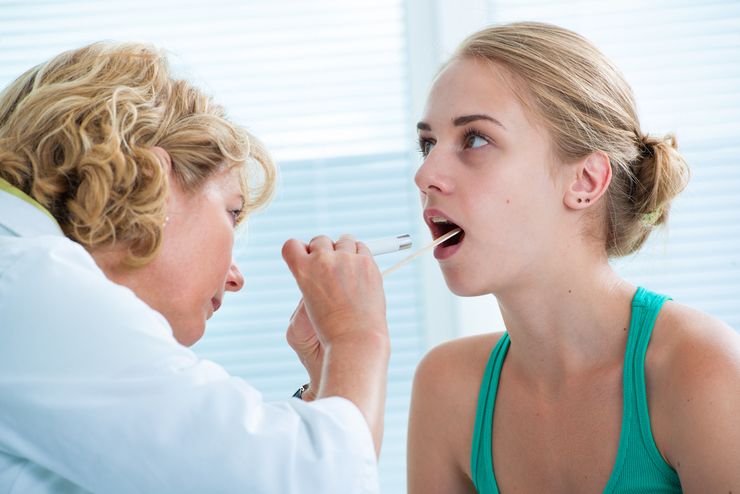
Для определения причины тонзиллита врач берет мазок из зева
Методы лечения
Начинать лечить обострение тонзиллита нужно сразу, как только появились первые признаки заболевания. Своевременное лечение позволяет обойтись без антибактериальных препаратов, возможность применения которых во время беременности ограничена. На начальном этапе применяют полоскание и орошение горла растворами с антисептическим и противовоспалительным действием — хлоргексидин, гексэтидин.
Для повышения иммунитета используют свечи с человеческим интерфероном. Местно применяют спрей, содержащий лизаты бактерий. Он повышает естественную защиту слизистой зева. Если наблюдаются признаки интоксикации в виде недомогания и повышения температуры, обильные налеты на миндалинах — назначают антибиотики.
Беременным женщинам разрешен один препарат — джозамицин. Его применяют по 2 таблетки в сутки, курс приема — 5 дней. Для защиты кишечника от негативного влияния антибактериального средства назначают пробиотики. Из жаропонижающих средств используют парацетамол, ибупрофен.
Медикаментозная терапия назначается врачом после обследования и проводится под его контролем. Самостоятельное применение лекарственных препаратов без выяснения причины воспаления принесет только вред.
Допустимо применение народных средств. Они оказываются эффективными на ранней стадии заболевания, позволяют обойтись минимальным количеством медикаментов. Во время беременности разрешены:
- полоскания раствором соды;
- обработка слизистой соком алоэ;
- рассасывание меда с добавлением алоэ;
- питье подкисленной лимонным соком воды;
- паровые ингаляции с отваром ромашки и шалфея.
Использовать народные средства нужно с осторожностью. Нельзя полагаться только на самолечение. Если эффекта не наблюдается в течение 2 дней, следует обратиться к врачу.
При отсутствии высокой температуры применяют физиопроцедуры. Против тонзиллита эффективно УФО, тубус-кварц, магнитотерапия. Проводят 5-7 сеансов одной из указанных процедур. Полезны ингаляции через небулайзер. Их делают с экстрактом эвкалипта, раствором диоксидина, слабощелочной минеральной водой. Ингаляции смягчают воспаленную слизистую, очищают миндалины от налетов.
Питание должно быть разнообразным и витаминизированным. Рекомендуется блюда делать отварными, протертыми, комнатной температуры. Это уменьшает раздражающее действие на воспаленную слизистую. Напитки тоже не должны быть горячими. Полезно пить морс, травяной чай, минеральную воду.
Предотвратить осложнения тонзиллита поможет наблюдение врача
Прогноз
В большинстве случаев прогноз при обострении хронического тонзиллита благоприятный. Своевременно начатая терапия не дает инфекции распространиться дальше. Внутриутробного заражения не происходит. Но если женщина пренебрегает врачебными рекомендациями, развиваются осложнения со стороны плода. В последующем непролеченный тонзиллит негативно отражается на здоровье самой женщины.
Профилактика
О том, чтобы предотвратить обострение тонзиллита и не допустить появления последствий, связанных с ним, нужно позаботиться заранее. Еще до беременности следует провести санацию всех очагов инфекции в организме — залечить кариозные зубы, убрать гнойные пробки с миндалин, провести терапию гастрита. Беременной женщине следует избегать переохлаждений, контактов с больными людьми. Важно рационально питаться, употреблять больше свежих овощей и фруктов.
Обострение тонзиллита приносит вред беременной женщине и плоду. Последствия, связанные с этим заболеванием, могут стать необратимыми. Поэтому важно соблюдать все профилактические мероприятия, а если все заболевание все же обострилось, начинать лечиться как можно раньше.

Будьте уверены, что вы не одиноки, если столкнулись с воспалением горла во время беременности. Между этой проблемой и беременностью нет никакой связи. К сожалению, вы подвержены риску заболеваний горла в период вынашивания ребенка точно так же, как и в любое другое время.
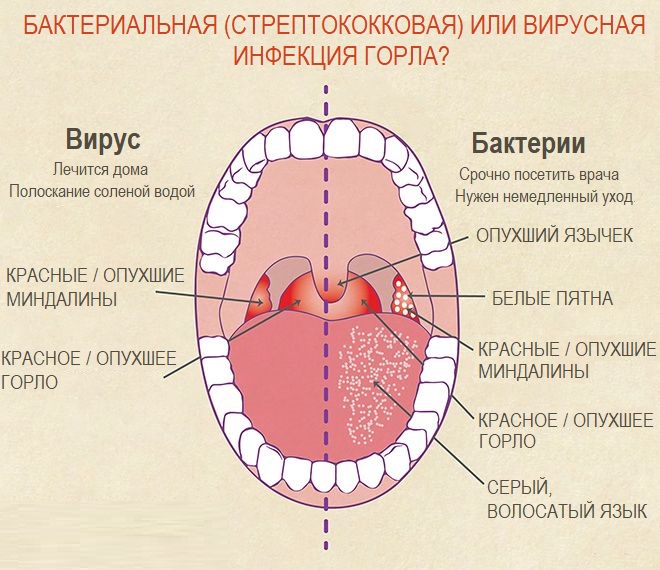
Возможной причиной тонзиллита (ангины) является бактериальная инфекция, возбудителем которой выступают стрептококки. Горло при этом становится раздраженным и воспаленным. Для лечения применяются антибиотики, чтобы предотвратить дальнейшие осложнения. Существует множество различных типов стрептококковых бактерий. Некоторые из них вызывают более серьезное заболевание, чем другие.
Но боль в горле не всегда означает, что у вас бактериальная инфекция. Аллергии и другие инфекции могут легко вызвать воспаление и раздражение. Если боль сопровождается жаром и ознобом, вам следует обратиться к врачу. Он даст направление для сдачи анализа на стрептококк (мазок с миндалин), чтобы определить, является ли это бактериальной инфекцией.
Помните, что чаще воспаление и боль в горле вызывает вирусная инфекция, такая как ОРВИ или грипп, что сопровождается также чиханьем, насморком, покраснением и слезотечением глаз. Это отличается от стрептококковой инфекции, которую вызывают бактерии. Антибиотики эффективны только против бактерий, и нет смысла их принимать при вирусной инфекции. В любом случае необходимо большое количество полноценного отдыха, чтобы организм быстрее восстанавливался и боролся с инфекцией.
Существует ли связь между больным горлом и стрептококком группы B?
Иногда интернет-поиск приводит людей к информации о бактериях стрептококка группы B. Но это совершенно другие бактерии, а не те, что поражают горло. Стрептококк группы B (Streptococcus agalactiae) – это тип инфекции, обнаруженной во влагалищной или ректальной области, которую мать может передать ребенку во время родов. Поэтому большинство женщин проходит скрининг между 35-й и 37-й неделями на наличие этой проблемы. (Это не заболевание, передающееся половым путем.)
Помните, стрептококк группы B не связан с бактериями, вызывающими боль в горле. Итак, если ваш врач сказал что-то об инфекции стрептококка в горле, вам не нужно беспокоиться о бактериях группы B.
Симптомы стрептококковой инфекции горла
О том, что это ангина вызванная стрептококковой инфекций говорят следующие симптомы:
- боль в горле;
- красные и опухшие миндалины;
- головная боль;
- белые пятна в горле или на миндалинах;
- слабость и усталость, недостаток энергии;
- трудность во время еды и глотания;
- воспаление горла;
- отек вокруг шеи;
- лихорадка;
- чрезмерное потоотделение;
- увеличение лимфатических узлов;
- потеря аппетита;
- кашель, тошнота;
- затрудненное дыхание;
- боль в животе.
Обратите внимание, что не обязательно могут наблюдаться все из этих симптомов. Ищите сочетание некоторых из них и обратитесь к врачу, чтобы сообщить о беспокоящих проблемах.
Лечение горла во время беременности
Стрептококковое воспаление горла обычно лечится антибиотиками, которые убивают бактерии, вызывающие инфекцию. Наиболее распространенными из них для этой цели являются цефалексин, пенициллин и амоксициллин. Вы должны строго следовать инструкциям врача относительно дозировки.
Передозировка может нанести вред матери и будущему ребенку. Имейте в виду, что недостаточное потребление препаратов может привести к рецидиву инфекции, что тоже может быть опасным для матери и плода. Антибиотики также помогают снизить температуру.
Цефалексин разрешено применять при беременности и кормлении грудью. Эксперименты на животных свидетельствуют о том, что этот препарат не влияет на плодородие и не причиняет вред плоду. На самом деле цефалексин проникает в плаценту и распределяется по тканям плода. Однако нет адекватных и контролируемых исследований, проведенных на беременных женщинах. Поскольку доступные данные ограничены, цефалексин следует использовать во время беременности, только если это явно необходимо.
Пенициллин. Этот препарат не оказывает отрицательного влияния на беременность у женщин, не страдающих аллергией на него. Диарея часто связана с использованием антибиотиков. Если жидкий стул содержит кровь или длится более нескольких дней, обратитесь к врачу, поскольку это может быть признаком аллергии на пенициллин. Он проникает в грудное молоко в небольших количествах. Не сообщалось об отрицательных побочных эффектах, связанных с употреблением пенициллина во время грудного вскармливания.
Амоксициллин. Исследования, проведенные на животных с дозой в 10 раз превышающие человеческую, не выявили каких-либо доказательств тератогенности (влияния на рост или развитие ребенка). Несмотря на то, что нет контролируемых данных о беременности у женщин, в литературе отсутствуют побочные эффекты для плода. Амоксициллин рекомендуется при беременности только в случаях, когда предполагаемый положительный эффект превосходит риски.
Домашние средства
Обратите внимание, что существуют домашние / народные средства, которые можно применять во время беременности для лечения больного горла. Эти процедуры помогают облегчить симптомы. Вы можете принять рекомендуемую дозу парацетамола – широко используемого безрецептурного анальгетика (обезболивающего) и жаропонижающего. Однако избегайте приема аспирина и ибупрофена.
Холодные жидкости иногда усугубляют боль в горле, поэтому нужно ограничивать или даже избегать их употребления. Вы можете обнаружить, что полоскание с теплой соленой водой снимает симптомы воспаления во время беременности. Некоторые женщины сообщают, что добавление щепотки куркумы в горячую воду также дает облегчение.
Вы можете попробовать различные травяные чаи без кофеина, такие как из ромашки, лимонный с корицей, которые могут работать как естественные болеутоляющие средства, чтобы помочь уменьшить болезненность горла.
Профилактика
Имейте в виду, что вода и другие жидкости поддерживают гидратацию организма, что снижает риск инфицирования во время беременности. Необходимо принять необходимые меры для предотвращения инфекций горла в период вынашивания ребенка. Одна из самых важных вещей, что вы можете сделать, это регулярно мыть руки, особенно когда вы находитесь в общественных местах.
Читайте также: