Стрептококковая эктима что это
Описание
Эктима – это кожное заболевание, при образовании которого происходит глубокое поражение кожного покрова тела человека. Провоцируется начало развития этого заболевания стафилококком либо стрептококком.

Проявление эктимы происходит в виде одиночного либо множественного образования язвочек. После полного заживления поврежденных участков кожи, на их местах могут остаться пигментация либо небольшие рубцы.
Есть первичная эктима, которая развивается непосредственно на участках получения микротравмы кожного покрова, а также вторичная эктима – при этой форме заболевания образуются осложнения в виде дерматозов, сопровождающихся довольно сильным чувством кожного зуда.
Симптомы
Чаще всего первые признаки начала развития эктимы проявляются на голенях, но также, образование язвы может произойти и на совершенно любом другом участке тела человека. Заболевание поражает не только эпидермис либо поверхностный слой кожи, но и дерму, то есть более глубокие слои кожного покрова.
Основным и самым главным симптомом начала развития эктимы является образование характерной язвочки. Сегодня выделяется ровно две стадии развития данного заболевания – первая стадия получила название пустулезная, а вторая язвенная.
В первую очередь происходит постепенное образование дермального узла, который характеризуется достаточно плотной структурой, при этом вызывает и очень сильные болезненные ощущения. Непосредственно на вершине самого узла проявляется сравнительно небольшой пузырек, который с течением времени начинает преобразовываться в волдырь (плоский), внутри волдыря находится кровянистое содержимое. При развитии данного заболевания, диаметр волдыря может достигать размеров лесного ореха, а основание этого узла приобретает ярко красный либо синюшный оттенок.
Со временем начинается постепенное ссыхание содержимого пузыря, а на его покрышке образуется достаточно плотная корочка, темного коричневого оттенка. Примерно через две недели происходит самостоятельное отпадание этой корочки, после чего на ее месте остается небольшой рубец, участок кожи может быть пигментированным. В том случае, если больной самостоятельно отдерет корочку, на ее месте может появиться довольно глубокая язвочка, дно которой покрыто гнойным налетом, края мягкие и воспаленные, слегка возвышаются над поверхностью кожного покрова.

Чаще всего, при начале развития эктимы, происходит одновременное образование одной либо пяти язвочек, но если заболевание протекает в тяжелой форме, тогда наблюдаются множественные высыпания. У людей с ослабленной защитной системой, эктима может развиваться на протяжении довольно длительного периода времени (этот процесс может занимать до нескольких месяцев).При тяжелой форме заболевания на фоне рубцующихся язвочек могут образовываться новые и новые пустулы.
При развитии данного заболевания, у больного может произойти незначительное увеличение лимфоузлов, расположенных недалеко от места воспаления. При этом высыпания отличаются высокой болезненностью, может подниматься температура тела у больного, появляется чувство слабости, а также другие сопутствующие симптомы.
Диагностика
Во время диагностики эктимы, в обязательном порядке устанавливается возбудитель, спровоцировавший развитие данного заболевания – это может быть стафилококк либо стрептококк.
Необходимо провести дифференциальную диагностику вульгарной эктимы от скрофулодермы, сифидической либо изъязвленной формы туберкулеза индуративного.

Диагностировать данное заболевание может дерматолог вместе с хирургом, особенно, если развитие эктимы произошло на фоне какого-либо другого заболевания. В этом случае надо будет обратиться за помощью к врачу, специализирующемуся на данном виде хронической патологии больного – при наличии диабета к эндокринологу, при заболевании туберкулезом к фтизиатру и так далее.
Также врач может назначить проведение анализа крови на сахар, а в самых тяжелых случаях проверяется кровь и на наличие сифилиса либо ВИЧ-инфекции.
Самым важным моментом в диагностики эктимы является именно точное определения возбудителя, который спровоцировал развитие заболевания. Так как только в этом случае врач сможет подобрать правильное лечение и предотвратить в будущем развитие рецидивов эктимы.
Профилактика
В основе профилактических мероприятий такого неприятного кожного заболевания, как эктима, лежит строгое соблюдение всех требований санитарных и гигиенических норм в посещении. Проведение интенсивной борьбы с основными возбудителями заболевания, а именно стафилококком либо стрептококком.

Должно проводиться своевременное установление, а также дальнейшее полное лечение всех хронических заболеваний, устранение истощения организма, необходимо позаботиться о иммунитете. Питание должно быть рациональным, полноценным и сбалансированным, так как организм обязан получать все необходимые витамины и ценные минералы, чтобы противостоять инфекции.
Лечение
Также как и при других гнойничковых заболевания, в том случае, если не будет начато своевременное лечение эктимы, есть риск развития определенных осложнений. В первую очередь происходит проникновение в лимфатические сосуды, а также узлы, инфекционного агента, следовательно, есть риск развития таких заболеваний, как лимфаденит и лимфангиит.
На фоне образования эктимы может начаться и развитие рожистого воспаления. Но, на сегодняшний день, самым тяжелым осложнением данного заболевания является именно сепсис, то есть заражение крови.

Отдаленные осложнения не вылеченной эктимы включают в свое число образование после полного заживления язвочек довольно крупных и заметных рубцов, которые способны создать серьезный косметический дефект и значительно осложнить жизнь больному.
У маленьких детей, в возрасте до трех лет, а также у пожилых людей с ослабленной иммунной системой, может произойти развитие особой формы эктимы, получившей название пронизывающей либо сверлящей. В результате этого явления происходит еще и присоединение к главному воспалительному процессу и дополнительного инфицирования синегнойной и кишечной палочкой.
При начале образования сверлящей эктимы, чаще всего, расположение довольно болезненных язвочек наблюдается на ягодицах (задней части бедер), но есть вероятность и других форм локализации характерных кожных повреждений. При развитии этой формы данного заболевания, происходит образование узлов с пустулой, при этом они будут иметь розовый оттенок. Со временем, при условии развития заболевания и отсутствии своевременного лечения, происходит развитие довольно глубоких и болезненных язвочек, которые характеризуются четко выраженными границами. Дно язвочек отличается нездоровым серовато-зеленым цветом.
Строго в индивидуальном порядке, с учетом результатов полученных анализов, а также характером течения заболевания и состояния самого пациента, врач будет подбирать и курс лечения, которое должно быть комплексным.

При наличии одиночных язвочек, врач может назначить проведение только местного лечения, во время которого применяются специальные общеукрепляющие средства. В том случае, если на поверхности кожного покрова больного наблюдаются достаточно обильные высыпания, в обязательном порядке, проводится системное применение антибиотиков.
При местном лечении эктимы, для удаления язвочек, назначается применение специальных повязок, а также использование эмульсий синтомицина, стрептоцида, фурацилина, а также других дезинфицирующих растворов, которые пропишет врач.
Достичь положительных результатов при лечении эктимы можно и благодаря применению бальзама Шестаковского, который накладывается непосредственно на язвочки.
В том случае, если язвы заживают очень долго, тогда возможно проведение прижигания 20% ляписом, после чего язвочка, в обязательном порядке, закрывается пластырем.
Во время лечения эктимы может использоваться и физиотерпевтическое лечение – это и лазеротерапия, и УВЧ, и УФО.
Если же при развитии эктимы произошло образование множественных язвочек, тогда, в обязательном порядке, проводится лечение с использованием антибиотиков, назначать которые может только врач. Ни в коем случае нельзя принимать антибиотики самостоятельно, так как подобные неквалифицированные действия могут привести к довольно серьезным осложнениям со здоровьем.

Для лечения сверлящей формы данного заболевания, назначается та же схема лечения, при которой обязательно используются антибиотики не только системно, но и местно.
В основе проведения общего лечения данного кожного заболевания, назначаются простые общеукрепляющие мероприятия. Необходимо следить за своим питанием, оно должно быть сбалансированным и полноценным, при этом ограничивается количество употребляемого сахара и разнообразных сладостей, пользу приносит и витаминотерапия. Строго запрещается принимать разнообразные алкогольные напитки, так как алкоголь обладает способностью значительно снижать эффективность действия антибиотиков. Не рекомендуется мочить водой язвы и другие кожные высыпания, появившиеся при эктиме.
Практически во всех случаях, когда у больного диагностируется одиночнаяэктима, не происходит снижения уровня трудоспособности. Однако, при условии появлении множественных язвочек, в обязательном порядке, должна проводиться госпитализация больных эктимой. Как правило, от 10-ти и до 15-ти дней длится полный курс лечения данного кожного заболевания в стационаре.
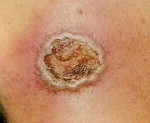
Вульгарная эктима (эктима обыкновенная) — глубокое пустуло-язвенное стрептококковое поражение кожи, проявляющееся одной или несколькими язвами с гнойным отделяемым, после заживления которых остается пигментированные по краю рубцы. Диагноз вульгарной эктимы основывается на клинических данных, результатах посева отделяемого язвы и серологических исследований. В лечении заболевания обработку очага поражения и перевязки проводят на фоне антибиотикотерапии и общеукрепляющей терапии, применяют физиотерапевтические методы.
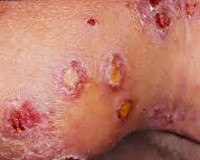
Общие сведения
Причиной возникновения вульгарной эктимы является стрептококковая инфекция, реже — стрептококково-стафилококковая. Поэтому заболевание относится к стрептодермиям. Проникновение стрептококков в кожу происходит из внешней среды. Инфицирование может случиться при расчесывании кожи в месте зудящих высыпаний или укусов насекомых, при повреждении кожного покрова. Вульгарная эктима чаще встречается у ослабленных детей, у пациентов со сниженным иммунитетом, нарушениями местного крово- и лимфообращения, обменными нарушениями, хроническим алкоголизмом.

Симптомы вульгарной эктимы
Наиболее часто высыпания при вульгарной эктиме локализуются на коже ног, ягодиц и поясницы, но могут встречаться на туловище и руках. Заболевание начинается с появления на кожи одной или нескольких пустул размером 1- 2 см . Содержимое пустулы имеет серозно-кровянистый или серозно-гнойный характер. После вскрытия пустула подсыхает с образованием коричневой корки, вокруг которой отмечается отечный ободок красновато-синюшного цвета.
При снятии корки с пустулы выявляется глубокая язва, покрытая грязно-серым налетом из гноя и некротических масс. Язва вульгарной эктимы обычно имеет округлую форму и неровные края. Через 3-4 недели она рубцуется, по периферии очага остается гиперпигментация. На фоне уже рубцующихся язв могут появляться новые пустулы. В отдельных случаях, чаще при наличие серьезных сопутствующих нарушений в организме, язва имеет длительное течение до нескольких месяцев. Может наблюдаться лимфаденит и лимфангит.
Диагностика вульгарной эктимы
Предварительный диагноз эктимы можно поставить на основании характерных высыпаний. Выявление возбудителя вульгарной эктимы проводят путем посева отделяемого язвы. Определение чувствительности обнаруженных в посеве микроорганизмов к антибиотикам необходимо для назначения эффективного лечения. Для исключения сифилитической эктимы, являющейся проявлением вторичного рецидивного сифилиса, проводят серологические реакции: реакцию иммунофлуоресценции (РИФ) и RPR-тест.
При гистологическом исследовании обнаруживают корочку из фибрина, роговых масс, эпителиальных клеток, микроорганизмов и лейкоцитов. Под корочкой находятся некротические массы, видны расширенные и тромбированные сосуды. В эпидермисе вокруг язвы наблюдается отек и явления акантоза.
Дифференцировать вульгарную эктиму необходимо также от сифилитической эктимы, вульгарного импетиго, трофических язв, скрофулодермы, споротрихоза, индуративной эритемы Базена.
Лечение вульгарной эктимы
Основным в лечении вульгарной эктимы является местная терапия. Образовавшуюся эрозию обрабатывают дезинфицирующими средствами, для очищения ее от гнойных выделений и некротических масс применяют протеолитические ферменты (химопсин, трипсин). Затем накладывают повязки с антибактериальными мазями: тетрациклиновой, гелиомициновой, эритромициновой, синтомициновой и др. Из физиотерапевтических методов лечения местно применяют УФО в эритемных дозах, лазеротерапию, УВЧ.
Общее лечение заключается в активации защитных сил организма и восстановлении иммунитета. Рекомендовано усиленное и витаминизированное питание, прием иммуномодуляторов. При множественных очагах поражения проводят антибиотикотерапию диклоксациллином, линкомицином, цефалексином или другими препаратами.

Инфекционное поражение дермы и подлежащих тканей может иметь разные клинические проявления. Одним из них является эктима – глубокая пиогенная язва с захватом кожных тканей и подкожной клетчатки. Это заболевание обычно имеет затяжное течение и завершается рубцеванием кожи, что может приводить к значительным косметическим дефектам.
Этиология и патогенез
Эктима – это дерматологическое заболевание инфекционной этиологии. Ее развитию способствуют общее истощение и гиповитаминозы, длительное переохлаждение, сахарный диабет, снижение реактивности иммунной системы при иммунодефицитах и хронических инфекциях (в том числе при туберкулезе). В случае поражения нижних конечностей предрасполагающими факторами являются венозная недостаточность при варикозной болезни и лимфостаз.
Чаще всего эктима является осложненной формой пиодермии. При этом ее первичным элементом обычно является пустула, то есть наполненный гнойно-экссудативной жидкостью пузырь на коже. Эктима может образоваться и вследствие глубокого инфицирования ссадин и расчесов. Дальнейшее распространение инфекции вглубь кожи и переход ее на подкожную клетчатку приводит к островоспалительному инфильтрированию и последующему изъязвлению тканей. Такой тип течения имеет эктима обыкновенная (вульгарная). Она чаще всего имеет стрептококковую природу. Но возможно инфицирование стафилококком, синегнойной палочкой и смешанной флорой.
Иногда заболевание развивается на фоне непустулезных первичных дерматологических симптомов. Такое возможно при некоторых специфических инфекциях (например, сифилисе), чесотке и заражении человека зооантропонозным парапоксвирусом.
Сифилитическая эктима образуется из фурункулоподобного инфильтрата в глубине кожи. При чесотке происходит вторичное инфицирование чесоточных внутрикожных ходов.
Возбудителем контагиозной эктимы является парапоксвирус. Это форма заболевания характеризуется растущей и изъязвляющейся папулой. Заражение человека возможно при непосредственном контакте с некоторыми сельскохозяйственными животными, а также с их шерстью, шкурами и мясными тушами. Опасность могут представлять козы, овцы, бараны.
Клиника обыкновенной эктимы
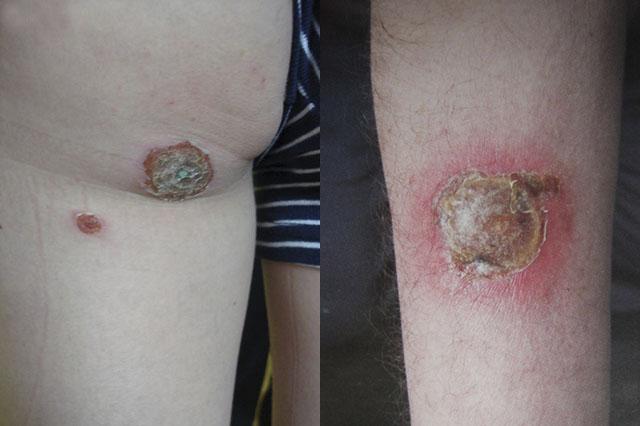
Вульгарная эктима имеет в своем развитии 2 основные стадии: пустулезную и язвенную. Типичным является ее локализация в области икр и ягодиц. Но возможно поражение и других участков тела, в том числе и образование множественных элементов.
Заболевание начинается с появления крупной пустулы с вялой крышкой до 2 см в диаметре. Она содержит гнойно-геморрагическую жидкость и формируется над располагающимся в толще дермы островоспалительным инфильтратом. Пустула постепенно углубляется и увеличивается в размерах за счет гнойного расплавления инфильтрированных тканей. После ее самопроизвольного или травматического вскрытия образуется гнойно-серозно-кровянистая корка на рыхлом основании с отечным красным воспалительным валиком на периферии.
При снятии корки обнажается глубокая округлая язва с крутыми инфильтрированными чуть возвышающимися краями. Ее дно покрыто гнойно-некротическими массами и вялыми грануляциями. В последующем происходит постепенное очищение и заживление язвы. Образующиеся при разрешении элемента рубцы достаточно грубые. Поначалу они имеют депигментированный центр и гиперпигментированный периферический венчик. В последующем их окраска выравнивается.
Даже при адекватном лечении стрептококковая эктима может существовать в течение 2 недель. При самолечении, сохранении неблагоприятных факторов и недостаточной иммунной реактивности заболевание принимает затяжное течение. При этом одновременно могут существовать несколько очагов на разных этапах своего развития.
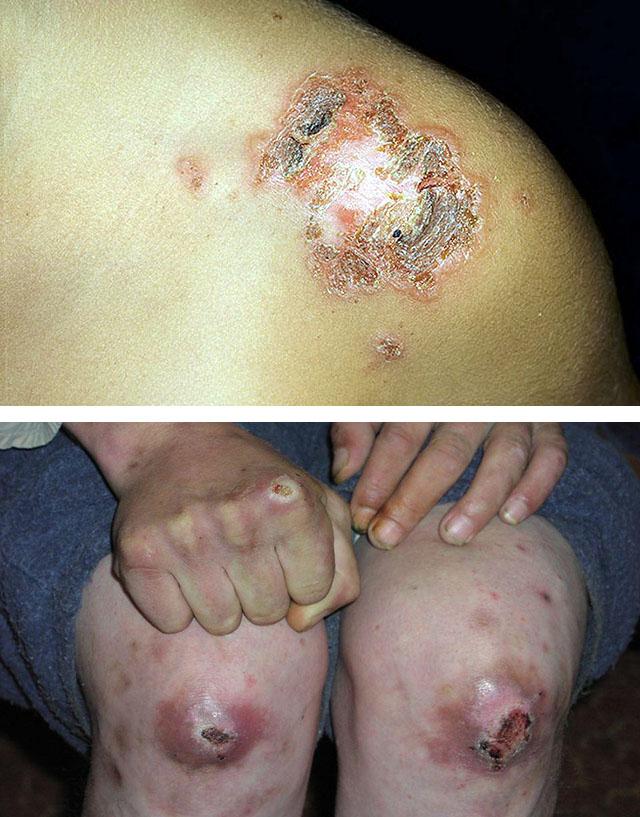
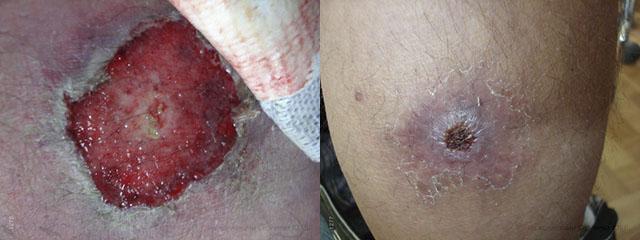
Другие виды эктимы: особенности и закономерности
Является тяжелым проявлением вторичного сифилиса и имеет отличия от вульгарной формы заболевания. Наряду с данными серологической диагностики это позволяет провести дифференциальную диагностику. К особенностям сифилитической эктимы относят:
- развитие через некоторое время после первичного заражения сифилисом (от 5-6 месяцев до нескольких лет);
- нередко образуется несколько эктим, их общее число может достигать 20;
- сопровождается признаками общей интоксикации в виде недомогания, артралгий и миалгий, гипертермии;
- излюбленной локализацией высыпаний является передняя поверхность голеней;
- первым симптомом может быть появление на коже темно-красного пятна с достаточно четкими границами;
- язва имеет правильную круглую форму, образуется на верхушке болезненного фурункулоподобного интрадермального инфильтрата и прикрыта толстой вдавленной коркой;
- периферический инфильтративный валик плотный, медно-красного цвета с синюшным оттенком, отстает от края корки с образованием краевой язвенной поверхности;
- характерна болезненность пораженной области;
- рубцевание происходит через несколько месяцев после образования язвы, из-за атрофии тканей формируется углубленный рубец с равномерной перламутрово-белой окраской.
Сифилитическая эктима может сочетаться с другими видами вторичных сифилид. Ее течение мало зависит от местного лечения.
Называется также контагиозным пустулезным дерматитом. Первые симптомы появляются спустя 5-6 дней после заражения. На кистях, лице появляются синюшно-красные папулы, окруженные характерным серым ободком. Они имеют тенденцию к периферическому росту и могут достигать 3 см в диаметре. Через некоторое время на верхушке папулы формируется пустула, подсыхающая с образованием плотной корки. При ее отторжении обнажается язва. Заживление происходит через 3-6 недель после появления первых симптомов, при этом образуются поверхностные атрофические рубцы.
Образуется на половых органах людей, зараженных чесоточным клещом (зуднем). Для этого заболевания характерен сильный зуд с усилением в ночное время, наличие внутрикожных чесоточных ходов и множественных расчесов. В области парных выходов обычно располагаются типичные папуло-везикулярные высыпания. Эктима является осложненной формой чесотки и развивается при вторичном инфицировании ходов. Образующаяся язва нередко внешне напоминает первичную сифилому и потому называется шанкриформной. Для нее характерны мягкое основание, признаки острого воспаления, отсутствие выраженной инфильтрации, гнойное отделяемое.
Лечение
Тактика ведения пациента с эктимой зависит в первую очередь от формы заболевания. Поэтому первостепенной задачей является проведение дифференциальной диагностики и определения этиологии имеющейся дермальной язвы. И в первую очередь требуется исключить сифилитическую природу заболевания. Для этого помимо выявления характерных внешних признаков и выяснения эпидемиологического анамнеза назначается серологическое исследование крови (RW или RPR-тест, РИФ). А определить возбудителя помогает посев отделяемого со дна язвы.
Дифференцируют эктиму также от твердого шанкра (при локализации в паховой области), трофических язв, споротрихоза, язвенной формы индуративной эритемы Базена, колликвативного туберкулеза, скрофулодермы.
Лечение эктимы обычно не требует госпитализации пациента, все необходимые манипуляции проводятся дерматологом и хирургом в амбулаторных условиях. Лишь при множественных прогрессирующих высыпаниях у истощенных пациентов и при наличии иммунодефицитов врачом может быть принято решение о стационарном лечении. Это объясняется риском генерализации инфекции и развития гнойных осложнений.
Местное лечение вульгарной эктимы дополняется систмной антибиотикотерапией, применяют также иммуномодуляторы, витамины и средства общего регенерирующего действия. При наличии фоновых микроциркуляторных расстройств назначаются дезагреганты, флеботоники и препараты других групп. Обязательно корректируются имеющиеся эндокринные нарушения.
Пустулу вскрывают хирургическим путем для обнажения ее основания, удаления гноя и некротических масс. Корку снимают, при этом предварительно могут быть назначены масляные компрессы для ее размягчения. При обширных плотно прилегающих корках используют ферментсодержащие мази и протеолитические ферменты, которые способствуют лизису некротических масс и отторжению ссохшихся пластов.
Последующее лечение включает в себя орошение и промывание различными дезинфицирующими растворами, применение регулярно сменяемых повязок с антибактериальными мазями и линиментами. Язвы также обрабатываются (тушируются) средствами с вяжуще-коагулирующими свойствами. Чаще всего для этого используют нитрат серебра, танин, различные спиртовые растворы.
На этапе заживления к лечению добавляют средства, стимулирующие регенерацию тканей. Могут быть назначены аппликации с мазью прополиса, облепиховым маслом, Солкосерилом. Показана при вульгарной эктиме и физиотерапия. Она стимулирует очищение раны, активирует местную защиту и регенеративные процессы. Могут быть использованы лазеротерапия, УФО в эритемных дозах, УВЧ.
Терапия при сифилитической эктиме фактически является лечением вторичного сифилиса. Проводится пенициллинотерапия в соответствии с действующими протоколами. Местное лечение направлено на профилактику вторичной инфекции и уменьшение выраженности имеющихся симптомов. Обязательным является последующее диспансерное наблюдение пациента с регулярным серологическим контролем и выявлением контактных лиц.
Прогноз и профилактика
Прогноз при эктиме обычно благоприятный. Образующиеся на месте язв рубцы не нарушают функционирование конечностей и не требуют дополнительных реабилитационных мероприятий. Но рубцовые изменения на открытых участках тела могут приводить к значительным косметическим дефектам, что может стать причиной обращения пациентов к косметологам.
Профилактикой эктимы являются своевременное и грамотное лечение пиодермий, ликвидация предрасполагающих факторов и укрепление иммунитета.
Зачастую небольшое покраснение и единичные пузырьки на коже ребенка остаются без внимания мамы. Однако это нередко указывает на начало инфекционного заболевания кожи — родители просто не знают, как начинается стрептодермия у детей. При этом болезнь склонна к распространению на кожных покровах и очень заразна для окружающих.
Избавиться от стрептодермии у ребенка и избежать негативных последствий вполне возможно в домашних условиях. Скорейшему выздоровлению способствует своевременное определение стрептококкового поражения и начало лечения достаточно простыми средствами с первых дней болезни.
Что это за болезнь?
Стрептодермия — это воспалительно-инфекционное поражение кожи, вызванное бурным развитием β–гемолитического стрептококка. Чаще всего стрептодермия диагностируется у детей с периода новорожденности до школьного возраста. Заболевание протекает с различной степенью тяжести, иногда провоцирует повышение температуры и ухудшение общего состояния ребенка. В большинстве случаев поражение кожи излечивается за 5-15 дней, оставляя красно-синеватые пятна. Только при повреждении глубоких слоев кожи (стрептококковая эктима) могут сформироваться рубцы.

Наличие стрептококка на коже не всегда провоцирует развитие болезни. Стрептодермия у ребенка возникает при следующих условиях:
- наличие повреждений на коже — ранки, ссадины, расчесы укусов комаров, микротравмы, другие заболевания кожи (аллергические высыпания, атопический дерматит и опрелости у малышей, ветрянка и т. д.), кожные паразиты (вши, чесотка) и ожоги, в том числе солнечные;
- неадекватная гигиена — как полное отсутствие гигиенических навыков у ребенка, так и чрезмерная чистоплотность (например, привитая мамой привычка слишком часто и тщательно вытирать нос при насморке), обильное слюнотечение во время прорезывания зубов;
- снижение иммунной защиты — ОРЗ/ОРВИ, отит, хронические очаги инфекции (особенно стрептококковый тонзиллит), частые простудные заболевания, сахарный диабет;
- ослабленное состояние ребенка — недоношенные, дети, страдающие гипотрофией с неполноценным питанием, авитаминозом, глистной инвазией и анемией.
На фоне сопутствующих заболеваний — сахарного диабета, хронического тонзиллита — стрептодермия протекает длительно, а её лечение должно совмещаться с терапией основного заболевания.
Дети заражаются активной формой стрептококка от больного человека или носителя с отсутствующими внешними признаками инфекции. Инфицирование происходит через игрушки, посуду или белье (постельное, общие полотенца), при телесном контакте. Редко инфицирование кожи здорового малыша происходит при кашле/чихании больного стрептококковым поражением органов дыхания.
Формы стрептодермии и характерные симптомы

Внешние проявления стрептококковой инфекции появляются спустя 2-15 дней от попадания микроорганизмов на травмированную поверхность кожи. Стрептодермия может развиваться на любой части тела ребенка. Однако чаще всего воспалительный процесс начинается на лице: ребенок часто дотрагивается до лица немытыми руками, истечение слюны изо рта и насморк также являются провоцирующими факторами.
В зависимости от характера поражения и локализации стрептококкового очага различают следующие формы заболевания:
Наиболее частая форма стрептодермии поражает поверхностные слои кожи лица (под носом, на щеках и подбородке) и конечностей. Начальная стадия стрептодермии у детей протекает достаточно легко и не сказывается на общем состоянии, однако без лечения поражение кожи склонно к распространению. Характерные признаки стрептококкового импетиго:
- На покрасневших участках неправильной формы появляются единичные пузырьки (фликтены), заполненные прозрачной или желтоватой жидкостью. Диаметр элементов обычно не превышает 3 мм.
- Поверхность пузырька становится мягкой, жидкость внутри его мутнеет. Спустя 3-5 дней фликтены самопроизвольно вскрываются. На данном этапе появляется зуд.
- Пораженные участки покрываются желтыми корочками. Усиливающийся зуд заставляет ребенка расчесывать очаги, что приводит к распространению инфекции и задерживает заживление.
- Заживление обычно происходит через 5-7 дн. Корочки подсыхают и отпадают, на их месте остается розовое или синеватое пятно.
Характеризуется поражением кожи в уголках рта (заеда), глаз или у крыльев носа. Это наиболее легкая, не склонная к распространению форма стрептодермии. Однако зачастую длительно протекает из-за невнимательности взрослых к минимальным проявлениям и отсутствию жалоб у ребенка. Течение щелевидного импетиго:
- в указанных участках появляется единичная фликтена, которая быстро мутнеет и вскрывается;
- на ее месте формируется трещинка, окруженная небольшим участком покраснения;
- если у ребенка наблюдается слюнотечение, трещинка постоянно размокает и углубляется;
- при плаче и приеме пищи глубокие трещины могут кровоточить, доставляя боль ребенку.
Иначе называемый стрептококковым панарицием, турниоль является следствием расчеса основного очага стрептодермии. Занесенная в кожу вокруг ногтевой пластины инфекция — в заусеницы и околоногтевые ранки — вызывает выраженную гиперемию, отек и боль.
Появившиеся фликтены лопаются и покрываются корочками. Частое их отковыривание приводит к образованию эрозии. Нередко турниоль приводит к отторжению ногтя.
Чаще диагностируется у малышей и связана с длительным несоблюдением гигиены (мокрые подгузники, редкое мытье в ванной). К изначально возникшей банальной опрелости (контактный дерматит) на попке, в паховых и подмышечных складочках, за ушами присоединяется стрептококковая инфекция.
Множественные фликтены сливаются и после вскрытия образуют на нежной коже трещины. Боль заставляет ребенка капризничать. При этом моча, попавшая на воспаленные ранки, или обильное потение ребенка провоцирует резкий плач.
Сухая форма чаще возникает на лице, однако при этом водянистых пузырьков не образуется. Сухая стрептодермия у детей характеризуется появлением на коже розовых или красноватых пятен без четких очертаний, покрытых белыми, легко отслаивающимися чешуйками.
Очаги поражения разрастаются медленно и практически не беспокоят ребенка. Однако и такая форма болезни заразна, поэтому малыша следует изолировать и провести полноценное лечение.
Такая форма стрептодермии имеет более выраженные симптомы – на кистях, стопах и голенях формируются крупные вялые пузыри (буллы) диаметром 5 и более мм. Вокруг высыпаний отмечается разлитая гиперемия и отечность. Скопившаяся в пузырях жидкость сначала прозрачная, затем нагнаивается.
Региональные лимфоузлы увеличиваются, температура тела может повыситься до 40ºС, ребенок капризничает, нередко возникает рвота. Лопнув, буллы образуют долго незаживающие, болезненные эрозии.
Наиболее тяжелая форма, вследствие инфицирования глубоких слоев кожи. Чаще всего крупные воспалительные очаги стрептодермии локализуются на ягодицах и ножках ребенка. После вскрытия образуются язвы с ободком некротических белых тканей и воспалительной реакцией вокруг.
Общие симптомы: высокая температура, тошнота/рвота, капризы и плач. Только серьезная антибиотикотерапия приводит к заживлению язв и формированию рубца.
Как отличить стрептодермию от других заболеваний кожи?

Покраснение, пузырьки и корочки формируются при многих кожных болезнях. Похожая симптоматика может наблюдаться при герпесе, ветрянке, аллергической реакции и даже при туберкулезе кожи. Сравнительные симптомы стрептодермии и других заболеваний:
- Герпес — начинается с сильного зуда и жжения на фоне неизмененной кожи, тогда как при стрептодермии зуд возникает позже. Герпетические пузырьки очень болезненны, увеличиваются в размерах и долго не мутнеют.
- Ветряная оспа — водянистые элементы проявляются без красных пятен на коже, начиная с головы. Отличие — быстрое распространение пузырьков.
- Грибковая заеда — дрожжевое поражение уголков рта характеризуется белым налетом в трещине. При этом нередко у ребенка обнаруживается молочница во рту — мелкие, болезненные язвочки с белым дном.
- Кожная аллергия — при надавливании высыпания бледнеют. При стрептодермии воспалительная реакция сохраняется.
- Стафилококковая пиодермия — пузырьки, заполненные гнойным желто-зеленым содержимым. Однако данное отличие не всегда указывает на отсутствие стрептококкового поражения.
Изначально прозрачные стрептококковые фликтены нередко нагнаиваются из-за присоединения стафилококка. При обоих вариантах инфекции используются антибиотики широкого спектра действия, отсутствие лечебного эффекта указывает на необходимость бактериологического посева для определения типа микроорганизмов и подбора наиболее эффективного лекарства.
Хотя каждая мать должна знать как начинается стрептодермия у детей и как ее лечить, точный диагноз может поставить только квалифицированный врач. В легких случаях лечебный курс выписывает педиатр, при распространенных формах и тяжелом течении следует обращаться к дерматологу.
Возможные осложнения
Осложнения возникают при неправильном/отсутствующем лечении и тяжелых формах болезни. Особенно высок риск негативных последствий у недоношенных и ослабленных детей, больных сахарным диабетом и другими серьезными заболеваниями. К наиболее частым осложнениям стрептодермии кожи относятся:
- стрепто-стафилококковая пиодермия — присоединение стафилококковой инфекции, усложняющей лечение;
- скарлатина и стрептококковая ангина;
- гломерулонефрит (поражение почек), менингит, эндокардит и ревматизм;
- сепсис — наиболее опасное осложнение, приводит к отеку мозга и токсическому шоку, высок риск смертельного исхода.
При ухудшении состояния больного ребенка необходимо вызвать скорую помощь, так как многие перечисленные состояния требуют неотложных медицинских мероприятий.
Лечение стрептодермии — антибиотики и правила обработки кожи

Лечение стрептококковой инфекции кожи включает следующие направления: гигиена, антисептическая обработка и антибиотики.
Гигиенические мероприятия
Гигиена — основополагающая часть скорейшего выздоровления ребенка. Даже лечение медикаментозными средствами без соблюдения определенных гигиенических правил не приведет к быстрому выздоровлению. Что нужно и нельзя делать при стрептодермии:
- Первые дни (до появления корочек) категорически запрещено обмывать места поражения. Водные процедуры сводятся к частому мытью рук, обтиранию тела (особенно важно при высокой температуре), отдельному мытью ног и половых органов.
- Стараться исключить расчесывание пузырей. При сильном зуде ребенку можно дать обычные антигистаминные препараты (Супрастин, Тавегил).
- Больного ребенка не водят в детсад, школу и различные детские коллективы (бассейн, спортивные занятия и т. д.).
- Дома выделяют отдельное полотенце (нельзя им вытирать очаги инфекции) и посуду. После каждого использования посуда тщательно обрабатывается и полотенца стирают в горячей воде (не менее 60ºС). Постельное белье меняют ежедневно, в крайнем случае проглаживают (наволочки особенно тщательно).
- Резиновые и пластмассовые игрушки ежедневно обрабатываются дезрастворами с тщательным ополаскиванием в дальнейшем или обдаются кипятком. Мягкие игрушки следует постирать и убрать на время болезни.
- При обнаружении у ребенка на здоровой коже повреждений, трижды в день их обрабатывают любым антисептиком.
Обработка очагов поражения
Смазывание антисептическими растворами необходимо для исключения распространения инфекции. Лечение стрептодермии у детей в домашних условиях проводится следующими препаратами:
- 2% раствор салицилового спирта — отлично подсушивает мокнутие;
- 1% раствор перекиси водорода— стоит помнить, что во флаконах 3% раствор;
- фукорцин — лучший для новорожденных;
- зеленка — используется исключительно на постсоветском пространстве.
Обработку воспалительных очагов проводят ватной палочкой, при этом вялые фликтены самопроизвольно вскрываются. Движения должны начинаться с периферии и заканчиваться в центре патологического очага во избежание занесения инфекции на окружающие здоровые ткани. Ребенок может пожаловаться на жжение, однако обработку следует повторять 2-4 раза в день, а мази наносить только после полного высыхания антисептика.

При легкой форме стрептодермии антибактериальные препараты назначаются в мазях. Для этого используются следующие средства:
- Тетрациклиновая или эритромициновая мазь;
- Левомеколь (уничтожает бактерии и ускоряет заживление);
- Гентамициновая и линкомициновая мази;
- Линимент синтомицина или таблетки Левомицетина, растолченные в порошок;
- Мази, имеющие в составе гормональный компонент (тридерм, лоринден, акридерм) применяются только в тяжелых случаях.
Лечение антибактериальными мазями проводится до полного заживления ранок и отпадания корочек. При разрастании патологических пятен и отсутствии даже минимального результата местного лечения в течение первых 3 дней лечения врач назначает таблетированные антибиотики. Антибактериальные таблетки также целесообразно назначать с первых дней болезни детям с ослабленным иммунитетом.
- Пенициллины — препараты выбора Амоксициллин, Амосксиклав, Аугментин (для малышей в сиропе с 9 мес.).
- Макролиды — Эритромицин, Кларитромицин, Сумамед (разрешен с 6 мес.) назначаются только при неэффективности пенициллинов или сенсибилизации к ним.
- Цефалоспорины — Ципрофлоксацин (с 5 лет), Цефуроксим обладают высокой антибактериальной эффективностью, однако назначаются детям только в крайнем случае, т. к. оказывают негативное влияние на костный аппарат.
Читайте также:


