Сезонный подъем заболеваемости кишечным иерсиниозом
Иерсиниоз – это группа заболеваний, вызываемых одноименными бактериями, характеризующиеся вариабельной клинической симптоматикой: поражение ЖКТ, суставов, печени, появление сыпи. Опасности для жизни человека не представляет, но типично затяжное течение и развитие рецидивов.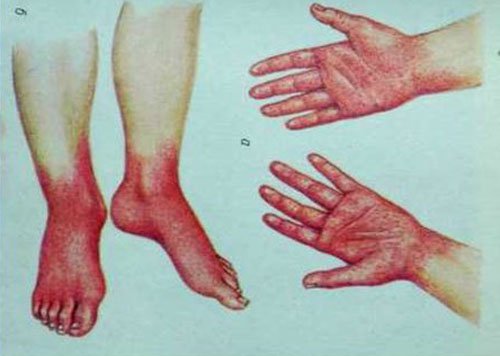
Пути заражения инфекцией
Иерсиниоз – это классическая зоонозная инфекция, то есть источником возбудителя являются животные. Среди наиболее вероятных источников инфекции известны:
- грызуны (все мышевидные дикие и домашние, морские свинки);
- собаки любой породы;
- мелкий и крупный рогатый скот (особенно свиньи и коровы).
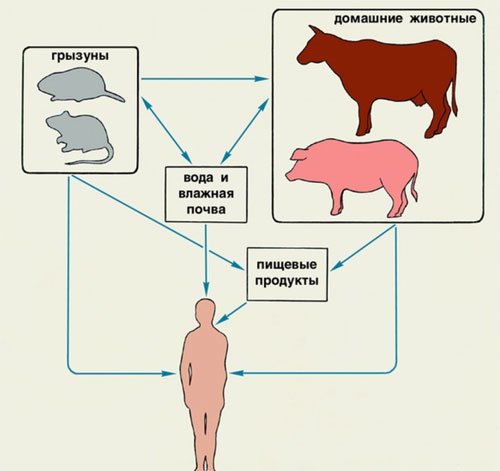
Человек заражается от животных фекально-оральным путем, то есть при непосредственном контакте с самим животным и при употреблении продуктов животного происхождения. Инфицированные животные выделяют в окружающую среду иерсинии, которые длительно существуют и размножаются в почве и воде, а также в продуктах. Отсутствие термической обработки продуктов животного и растительного происхождения приводит к заражению человека иерсиниозом.
Особенно опасны в этом отношении:
В меньшей степени вероятно инфицирование при употреблении грязной воды и при несоблюдении правил личной гигиены, хотя описаны редкие внутрисемейные вспышки.
Восприимчивость к иерсиниозу у людей любого возраста невелика. Нередки бессимптомные формы болезни, которые не диагностируются. Тяжелые формы отмечаются у лиц с хронической патологией.
Наибольшая заболеваемость иерсиниозом отмечается в европейских странах в зимнее и осеннее время, когда используются в пищу продукты, хранящиеся в подвалах и овощехранилищах.
Рост и размножение бактерий
Возбудитель иерсиниоза – Yersinia enterocolitica и Yersinia pseudotuberculosis – бактерии неприхотливые и достаточно устойчивые. Они выдерживают действие низких температур (в том числе и в холодильнике), повторному замораживанию и оттаиванию. Погибают под влиянием высоких температур (высушивание, кипячение, нагревание), обработке дезинфектантами.
В бытовых условиях размножению иерсиний и повышению вероятности развития инфекции способствуют:
![]()
хранение в холодильнике на одной полке уже готовых и сырых продуктов;- отказ от использования индивидуальных контейнеров;
- пренебрежение санитарными нормами (мытье полок моющими средствами).
Предупредить рост этих бактерий и снизить риск развития иерсиниоза помогают такие правила:
![]()
хранение готовых блюд в закрытой таре;- обязательное тщательное мытье, обработка кипятком овощей, ягод и фруктов, особенно долго хранящихся;
- регулярное мытье и чистка не только холодильника, но и всех рабочих поверхностей, а также разделочных досок.
Простое соблюдение санитарных правил помогает избежать развития заболевания.
Симптомы
В симптоматике иерсиниозов целесообразно выделить гастроинтестинальные формы и генерализованные, а также вторично-очаговые. Для каждого из вариантов типична своя клиническая симптоматика. Все клинические синдромы развиваются на фоне выраженной общей интоксикации: повышения температуры, слабости, снижения работоспособности и снижения аппетита.
Изменения со стороны пищеварительного канала неспецифичны. О нарушениях работы ЖКТ следует думать, если у пациента появляются:
![]()
тошнота и эпизоды рвоты;- боль в животе различной интенсивности и разлитого характера;
- иногда могут быть проявления острого аппендицита (воспалительный процесс червеобразного отростка слепой кишки) и илеита (воспаление подвздошной кишки);
- диарея чаще без патологических примесей (кровь и слизь).
Только по изменениям со стороны ЖКТ невозможно заподозрить именно иерсиниоз.
Наиболее типичны для иерсиниозной инфекции:
![]()
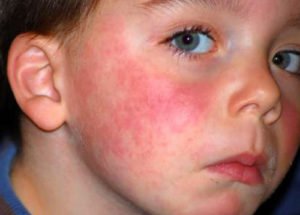
катаральный синдром – насморк, умеренная боль в горле при глотании;- полиморфная сыпь (кореподобная, кольцевидная, мелкоточечная);
- артралгический – умеренная боль в крупных и средних суставах, в сочетании с отечностью и ограничением движения;
- увеличение лимфатических узлов;
- увеличение в размерах селезенки и печени.
В особо тяжелых случаях развивается септическое состояние.

Клинических особенностей течения иерсиниоза, типичных только для детей, нет.
Методы диагностики возбудителя
При подозрении на иерсиниоз больного госпитализируют в инфекционный стационар. Лечение в амбулаторных условиях может проводиться только при стабилизации состояния пациента и начале выздоровление.
Подтверждение диагноза основано на выявлении самого возбудителя в биологических жидкостях пациента или специфических антител в сыворотке крови.
Следует искать иерсинию в крови, моче, спинномозговой жидкости, фекалиях – выбор биологической жидкости определяется клинической симптоматикой. Для проведения полного бактериологического исследования потребуется много времени – до 30 дней, так как иерсиния растет очень медленно.
В отечественной клинической практике чаще используются серологические реакции, которые предполагают выявление антител к иерсинии в крови пациента.
Наиболее перспективным и информативным, а также быстрым является метод ПЦР (полимеразная цепная реакция). Недостатком метода является его высокая цена и ограниченная доступность.
Лечение
Предусматривается комплексный подход. Пациенту с иерсиниозом назначаются:
![]()
антибиотики (тетрациклины или цефалоспорины) или фторхинолоны на длительный период – до 10 дня нормализации температуры;- дезинтоксикация кристаллоидными и коллоидными растворами;
- поливитаминные комплексы;
- гепатопротекторы;
- про- и пребиотики;
- антиоксиданты.
В большинстве случаев достаточно консервативной терапии. В ситуации, когда развивается аппендицит, требуется хирургическое вмешательство.
При своевременном обращении к доктору, терапия иерсиниоза завершается полным выздоровлением пациента.
Возможные осложнения и прогноз для жизни
Осложнения иерсиниоза многочисленны. Среди них наиболее вероятны:
![]()
менингоэнцефалит;- гломерулонефрит;
- перитонит и перфорация кишечника;
- спаечная болезнь кишечника;
- кишечная непроходимость;
- панкреатит и холецистит;
- гепатит;
- миокардит.
Особенностью иерсиниозной инфекции является также склонность к развитию рецидивов (вероятность до 55%) и медленное выздоровление (полная выздоровление может затянутся на 4-6 месяцев).
Опасность для жизни человека представляет только самая тяжелая – септическая – форма, так как вероятность летального исхода составляет 50%.
Профилактика иерсиниозной инфекции
Заключается в обычных санитарно-гигиенических правилах:
![]()
мыть и споласкивать кипятком все ягоды, фрукты и овощи;- соблюдать термическую обработку кулинарных блюд;
- отказаться от использования в сыром виде овощей, длительно хранящихся в погребе.
Профилактика иерсиниоза предполагает также уничтожение грызунов в жилых помещениях.
Сайт СТУДОПЕДИЯ проводит ОПРОС! Прими участие :) - нам важно ваше мнение.
Иерсиниозы – группа заболеваний, вызываемых бактериями рода Yersinia. Известны три вида микроорганизмов из этого рода, способных вызывать заболевание у человека. Y. pestis – возбудитель чумы, Y. рseudotuberculosis – возбудитель псевдотуберкулеза и Y. еnterocolitica – возбудитель кишечного иерсиниоза.
Проблема кишечного иерсиниоза привлекает к себе внимание педиатров и инфекционистов, в связи с ростом заболеваемости и все более широким распространением их на территории Российской Федерации.
Актуальность изучения иерсиниозов объясняется полиморфизмом клинических проявлений, что затрудняет их своевременную диагностику и может приводить к неадекватной терапии. Особую важность приобретает ранняя диагностика и своевременно начатое лечение кишечного иерсиниоза у детей.
Клиническая классификация кишечного (интестинального) иерсиниоза
| Клинические формы | Форма тяжести | Течение |
| · Желудочно-кишечная · Экзантемы · Паренхиматозный гепатит · Артралгическая · Псевдоаппендикулярная · Нодозная эритема · Септическая (генерализованная) · Комбинированная · Стертая · Субклиническая | Легкая форма Среднетяжелая Тяжелая форма | По продолжительности: · Острое · Затяжное По характеру: · Гладкое · Волнообразное с обострениями и рецидивами |
Большие трудности на догоспитальном этапе у педиатров представляет дифференциальная диагностика иерсиниозов с инфекциями, сопровождающимися экзантемами, артралгиями, лихорадками, лимфаденопатией, поражением желудочно-кишечного тракта, печени и др.
Вышесказанное диктует необходимость изучения иерсиниозов, в зависимости от этиологии, возраста ребенка, формы и тяжести болезни. Каждый педиатр обязан уметь диагностировать и назначать адекватную терапию ребенку, больному иерсиниозами.
Список литературы по базисным разделам темы:
1. Учайкин В.Ф., Нисевич Н.И., Шамшева О .В. Инфекционные болезни и вакцинпрофилактика у детей.– М.: Гэотар Медицина – 2006. – 687 с.
2. Учайкин В.Ф., Шамшева О.В. Руководство по клинической вакцинологии. – М.: Гэотар Медицина. – 2006.
3.Учайкин В.Ф. Руководство по инфекционным болезням у детей. – Москва, Гэотар-Мед. – 1998 г., с. 621-636.
1.Бутянова Н.Г., Дроздов В.Н., Махмудов О.С. Псевдотуберкулез и другие иерсиниозы у детей. – Кемерово, 1991 г.
2.Воротынцева Н.В., Мазанкова Л.Н. Острые кишечные инфекции у детей. М., 2001
3. Иерсиниоз у детей – Методические рекомендации для врачей и интернов, РГМУ, Москва-Киров, 1992 г.
ЦЕЛЬ ЗАНЯТИЯ. Студент должен научиться диагностировать иерсиниозы, уметь провести дифференциальную диагностику, правильно интерпретировать данные лабораторных методов исследования для назначения эффективной терапии, в зависимости от клинического синдрома и формы тяжести болезни.
В процессе самоподготовки к данному практическому занятию студент должен восстановить базисные знания по следующим разделам:
· из курса микробиологии – характер и особенности микроорганизмов рода иерсиний из семейства энтеробактерий;
· из курса общей эпидемиологии – основные звенья и особенности эпидемического процесса иерсиниоза;
· патоморфологический характер воспаления кишечного тракта при интестинальном иерсининозе.
Студент должен знать:
· этиологию интестинального иерсиниоза;
· клиническую симптоматику, в зависимости от формы тяжести болезни;
· вспомогательные методы диагностики (бактериологический, серологический);
· принципы лечения интестинального иерсиниоза.
Студент должен уметь:
· при сборе анамнеза заболевания обратить внимание на преморбидный фон ребенка: аллергологический анамнез, конституциональные особенности, перенесенные ранее заболевания. Учесть время года, характер питания (использование в пищу овощей и фруктов, а также других продуктов неподвергающихся термической обработке, соблюдение санитарно-гигиенических норм при приготовлении пищи), наличие в окружении животных, а также людей, больных кишечными расстройствами неясного генеза;
· при осмотре больного уметь определить характер сыпи на кожных покровах и характер шелушения, оценить характер температурной кривой, характер стула, обратить внимание на возможное поражение суставов и особенности поражений в брюшной полости (урчание и болезненность в илеоцекальной области, увеличение и болезненность печени, увеличение селезенки);
· в соответствии с клинической классификацией правильно поставить диагноз;
· анализировать данные лабораторных методов исследования (общий и биохимический анализ крови, анализ мочи, результаты бактериологического и серологического методов исследования);
· назначить адекватную терапию;
· провести дифференциальный диагноз с заболеваниями со сходной клинической картиной.
Схема обследования больного кишечным иерсиниозом
При сборе анамнеза, необходимо обратить внимание на характер пищи, которую ребенок употреблял за неделю до заболевания (сырые овощи, особенно капусту, салаты и т.д.), место проживания или отдыха, возможного наличия там мышевидных грызунов. Выяснить наличие контакта с больными, у которых отмечалась экзантема, желтуха, нарушения в характере стула, продолжительная лихорадка.
При осмотре больного следует обратить внимание на самочувствие и оценить тяжесть состояния, уточнить характер и длительность лихорадки, наличие и выраженность катаральных явлений в зеве. Отметить изменения кожного покрова: наличие и вид сыпи, желтушности, шелушения, элементов нодозной (узловатой) эритемы. Необходимо пропальпировать все группы лимфатических узлов и указать их размеры, консистенцию и др.. При пальпации органов брюшной полости следует принимать во внимание наличие увеличения, уплотнения и болезненности печени, увеличение селезенки, урчание и болезненность в правой подвздошной области, характерные для иерсиниоза (илеоцекальная зона), кратность учащения стула и его характер, консистенция, запах и наличие патологических примесей (слизь, зелень, кровь), цвет мочи.
Все собранные данные записываются и оформляются в виде учебной истории болезни. В последующие дни студент наблюдает закрепленного за ним больного и отмечает в истории болезни динамику симптомов, анализирует полученные результаты лабораторных исследований (общий анализ крови, мочи, результаты бактериологического и серологического и др. исследований).
При назначении лечения учитывается форма и тяжесть заболевания, возраст больного, наличие сопутствующей патологии, а также - фармакологическое действие и чувствительность возбудителя иерсиниоза к назначаемому этиотропному препарату.
Проверьте самоподготовку, отвечая на вопросы, выбрав один правильный ответ.
1. Выберите оптимальный температурный режим, при котором иерсинии сохраняют максимальную жизнеспособность и размножение:
а) комнатная температура
б) температура холодильника
в) высокая температура.
2. Кто является главным источником инфекции:

Общие сведения
Присутствует склонность к хроническому течению. Из известных науке 11 видов иерсиний, три являются возбудителями заболеваний человека: кишечные патогены (Yersinia enterocolitica и Yersinia pseudotuberculosis) и Yersinia pestis (возбудитель чумы). Несмотря на то, что возбудители иерсиниоза и псевдотуберкулеза относятся к разным видам, у них много общего, в частности в плане диагностики и клинической картины. Важность и значимость иерсиниозов обусловлены их принадлежностью к так называемым эмерджентным (возвращающимся) инфекциям, одновременно с чумной инфекцией.
Опасность возникновения и непредсказуемость иерсиниозов требуют усиленного контроля, особенно в свете того, что эти возбудители признаны потенциальными агентами биотерроризма. Большую опасность представляет и потенциальная способность популяций патогенных иерсиний к реверсии вирулентных свойств, что обусловлено возможностью изменений в их геноме при попадании в определенные условия внешней среды. Установлено, что возбудитель чумы (Y. Pestis) может эволюционировать из возбудителя псевдотуберкулеза и оба патогена почти генетически идентичны.
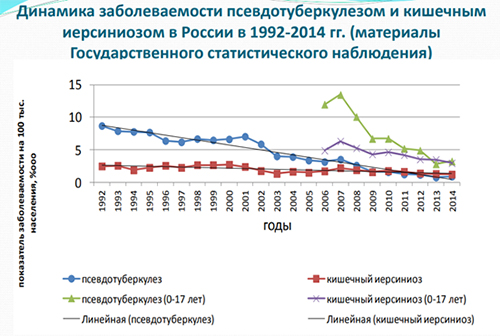
Уровень ежегодной официально регистрируемой заболеваемости иерсиниозами не высок (рис. выше) и фиксируется преимущественно в виде спорадической (2-15 случаев/100 тыс. населения), реже — вспышечной заболеваемости, однако, истинную ситуацию эти показатели не отражают, причиной чего является гиподиагностика инфекции, обусловленная полиморфизмом клинических проявлений, приводящая к постановке ошибочных диагнозов. В некоторых регионах РФ (Сибирский регион, Дальний Восток, Северо-Запад) показатели заболеваемости значительно выше и превосходят средние показатели по стране в 2-3 раза (9,75-24,45/100 тыс. населения).
Поражаются все возрастные группы, при этом, заболеваемость среди детей в 3-4 раза выше, чем у взрослых. Характерна зимне-весенняя сезонность.
Патогенез
Входными воротами иерсиниозной инфекции является ЖК тракт. Микроорганизмы в большинстве случаев через полость рта проходят транзитом и значительно реже смогут повреждать слизистую желудка и внедряться в ткани, а затем проникать в регионарные лимфоузлы, вызывая клинику шейного лимфаденита/фарингита (катаральный синдром). Основная масса возбудителя иерсиниозов попадает в желудок и в тонкий кишечник, где проникает в слизисто-подслизистый слой, вызывая воспаление с развитием илеита или острого аппендицита. Некоторая часть микроорганизмов в толщу тканей не проникает, а фиксируется на поверхности слизистой кишечника, выделяя экзотоксин с развитием клинической симптоматики диарейного синдрома, а при попадании в толстую кишку иерсинии вызывают воспаление с развитием колитического синдрома.
Далее микроорганизмы проникают из стенки кишки в солитарные фолликулы и мезентериальные лимфоузлы. В случаях преодоления лимфатического барьера развивается фаза гематогенной диссеминации. В процессе разрушении микроорганизмов выделяется эндотоксин, который попадая в кровь поражает ЦНС и вегетативную нервную систему. Иерсинии с током крови разносятся по организму и попадают в паренхиматозные органы, что приводит к развитию в печени селезенке, легких вторичных патологических изменений в этих органах. У больных с иммунодефицитом заболевание может протекать в виде сепсиса.

Иерсинии обладают выраженным сенсибилизирующим действием, что проявляется в виде гиперартралгий. Характерен выраженный иммунный ответ. За бактериальным периодом часто развиваются реактивные состояния (синдром Рейтера, узловатая эритема, моно/олигоартриты и др.).
Yersinia pseudotuberculosis служит пусковым механизмом развития коллагенозов. Иммунитет обеспечивается гуморальными/клеточными факторами защиты, ведущим из которых является фагоцитоз. Специфические антитела обнаруживаются 6-8 день болезни, титр которых постепенно нарастает. Иммунитет нестойкий, формируется медленно, сохраняется на протяжении года. Схематически стадии патогенеза представлены на рисунке выше.
Классификация
В основу клинической классификации иерсиниоза положено несколько признаков, в соответствии с чем выделяют:
- Гастроинтестинальную форму с различными вариантами течения (гастроэнтерит, гастроэнтероколит, энтероколит).
- Абдоминальную форму (острый аппендицит, мезентериальной лимфаденит, терминальный илеит).
- Генерализованную форму (смешанный и септический вариант).
- Вторично-очаговую (узловатая эритема, артрит, синдром Рейтера).
По тяжести течения: легкую, среднетяжелую и тяжелую.
По течению: острое (до 1 месяца), затяжное (3-6 месяцев) и хроническое (после 6 месяцев).
Причины
Yersinia enterocolitica/Yersinia pseudotuberculosis представляют собой грамотрицательные короткие (0,8-2 х 0,5-0,8 мкм) палочки (рис. ниже), имеющие капсулоподобную субстанцию, факультативные аэробы, не образуют спор, образуют эндотоксин. Имеют жгутиковый (Н-) и соматический (0) антиген. Вирулентность бактерий Yersinia ассоциируется с наличием плазмиды pYV и pVM 82, которые кодирует комплекс белков, предназначенных для нейтрализации иммунокомпетентных клеток человека/животного.
Хорошо сохраняются во внешней среде при температуре от +4 до 400 С, чувствительны к дезинфицирующим растворам, воздействию солнечного света, высушиванию, но могут длительно сохраняться в холодильнике при температуре до -20°С. Иерсинии погибают практически мгновенно при кипячении, способны длительно существовать и размножаться в пищевых продуктах. Иерсиниозы характеризуются сезонным подъем заболеваемости: пик заражения Y. enterocolitica приходится на февраль – май, а Y. pseudotuberculosis — на март/май.
Обе нозоформы инфекций (псевдотуберкулез и кишечный иерсиниоз) имеют фекально-оральный механизмом передачи. Факторами передачи чаще всего при иерсиниозе являются зараженные мясные продукты, овощи, молоко; при псевдотуберкулезе – овощные. Факторами передачи возбудителя являются в основном овощи/корнеплоды и корнеплоды (капуста, репчатый/ зеленый лук, морковь, свекла) и молочные продукты, которые не прошли термическую обработку. Водный фактор (употребление инфицированной воды из открытых водоемов) может явиться причиной заражения обоими видами инфекций.
Основной резервуар возбудителя иерсиниоза – мелкие дикие грызуны (полевки, суслики, песчанки землеройки, сурки, крысы), в том числе и синантропные (крысы, мыши), свиньи и другие дикие/домашние животные, которые обсеменяют почву, продукты и воду на фермах, овощехранилищах, предприятиях общественного питания, помойках, местах проживания людей. В популяции грызунов возбудитель передается алиментарным путем, через инфицированный корм и воду. Зараженные грызуны инфицируют продукты, воду, растительность путем выделения иерсиний с калом и мочой.
Восприимчивость к иерсиниозу/псевдотуберкулезу всеобщая, однако наиболее чувствительными к иерсиниозам лица младшего детского возраста и пожилые люди. Передача иерсиний от больных животных (кошек, хомяков, собак, мышей, морских свинок) контактно-бытовым путем теоретически возможна, но на практике встречается редко. Больной человек/бактериовыделитель могут стать источником инфекции лишь при кишечном иерсиниозе. При псевдотуберкулезе инфекция может передаваться и аэрогенным путем (через воздух, пыль). Инкубационный период при иерсиниозе составляет 2–6 дней (при пищевом заражении), а при контактно-бытовом может удлинятся до 15 дней. При псевдотуберкулезе — варьирует в пределах 3-18 суток, чаще 7-10 дней.
Симптомы
Симптоматика иерсиниоза многообразна и определяется клинической формой заболевания. Наиболее часто иерсиниоз манифестирует в форме энтероколита, для которого характерно острое начало, проявляющееся болевым синдромом в эпигастрии/правой подвздошной области живота, реже — в виде разлитых болей, повышения температуры в пределах 37,5-39°C, тошноты, озноба. Расстройства стула и рвота как правило отсутствуют. Пациенты жалуются на боли в мышцах, суставах, пояснице. Отмечается интоксикации I и II степени. Иногда эти заболевания протекают по типу пищевой токсикоинфекции с расстройством стула. При присоединении явления колита отмечаются спазм сигмы тенезмы, в кале кровь и слизь. При тяжелом течении — повышение температуры до 39-40°C, выраженная интоксикация, длительная диарея, рвота, обезвоживание.
В некоторых случаях после явлений гастроэнтерита через несколько дней/одновременно с ним усиливаются боли в правой подвздошной области и появляются симптомы раздражения брюшины. В крови — увеличение СОЭ до 20-40 и более мм/час и лейкоцитоз (8-10 тыс.). Процессы в аппендиксе могут быть выражены в различной степени (катаральный, флегмонозный, гангренозный). В зависимости от степени изменений заболевание может протекать легко и без оперативного вмешательства, но может быть длительным и тяжелым с периодическими обострениями, приступами болей в животе и с подъемом температуры. Отмечается увеличение воспаленных регионарных мезентериальных лимфоузлов.
В ряде случаев иерсиниоз у взрослых не ограничивается проявлениями регионарно-очаговых реакций и после явлений энтероколита, гастроэнтерита, мезентериального лимфаденита инфекция попадает в кровь, вызывая вторично очаговые поражения органов или генерализованный процесс.
Заболевание манифестирует головной болью, ознобом, болями в мышцах/суставах, повышением температуры иногда 40°C и выраженными явлениями интоксикации. Общее состояние тяжелое, у части больных может появляться коре/краснухоподобная без четкой локализации, иногда по всему телу, характер которой может изменяться. Характерны припухание и гиперемия ладоней и стоп с последующим пластинчатым шелушением. В более тяжелых случаях развивается паренхиматозный гепатит с нарушениями функции печени и желтухой, увеличивается селезенка. Печень увеличена, болезненная. Могут отмечаться симптомы панкреатита. Заболевание длится до 3-4 месяцев и больше, сопровождается появлением новых поражений, которые по времени совпадают с рецидивами.
Довольно часто отмечается поражение суставов, лихорадка, боли в животе, диарея. В процесс вовлекаются большие и малые 2-4 сустава (коленные, межфаланговые, голеностопные). В области пораженных суставов наблюдается отечность, покраснение, повышение температуры, РОЭ, лейкоцитоз. Протекает с обострением и имеет сходства с артритом/полиартритом. Продолжительность от 7-15 дней до 5-12 месяцев. Одновременно с артритом может регистрироваться синдром Рейтера и поражение глаз.
В последнее время участилась септическая форма иерсиниоза, особенно среди лиц пожилого возраста, у страдающих диабетом, заболеваниями печени. У таких больных отмечается длительная температура септического характера, которая сопровождается потливостью, приступами болей в животе. Реже развиваются явления и симптомы менингита. При внутрибольничных вспышках иерсиниоз может протекать с фарингитом, выраженной гиперемией зева, увеличением миндалин, реже — подчелюстных лимфоузлов.
Симптомы псевдотуберкулеза у взрослых
Псевдотуберкулез (дальневосточная лихорадка) протекает с определенной цикличностью, а клиническая картина отличаются полиморфизмом. Типичными проявлениями начала болезни являются признаки развития токсико-аллергического синдрома и изменения в желудочно-кишечном тракте. Для периода разгара характерна выраженная лихорадка и другие симптомы интоксикации, признаки органных поражений, появление экзантемы. Продолжительность периода разгара определяется тяжестью и варьирует в пределах 2-15 дней. Подавляющее большинство пациентов (около 80%) переносят острую форму заболевания, для которой характерно острое начало с выраженностью симптомов на первой неделе заболевания.
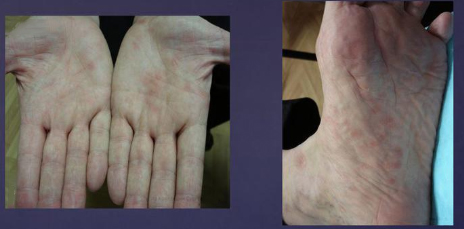
Почти у 84% случаев псевдотуберкулез у взрослых манифестирует экзантемой. Сыпь носит скарлатиноподобный/кореподобный мелкоточечный характер с локализацией в локтевых сгибах, на груди, животе. Элементы сыпи в большинстве случаев обильные, реже — скудная едва заметная сыпь в естественных складках. Геморрагический характер сыпи локтевых и коленных сгибов и шейной складки встречается 10-15% больных. При рецидивах заболевания могут выявляться на тыльной поверхности стоп/передней поверхности голени элементы узловатой эритемы. После угасания сыпи зачастую появляется мелкопластинчатое отрубевидное шелушения кожы пальцев рук и ног (рис. ниже).
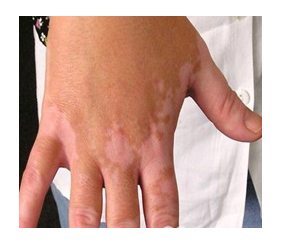
Вовлечение в патологический процесс желудочно-кишечного тракта проявляется болями в правой половине живота и бывают чрезвычайно интенсивными. Для большинства случаев характерна симптоматика гастроэнтерита или гастроэнтероколита (реже).
Диарейный синдром обильный до 7-9 раз в сутки, стул жидкий с примесью слизи. Печень увеличена и может сопровождаться симптомами паренхиматозного гепатита: темной окраской мочи, желтушностью склер/кожи, гипербилирубинемией.
Клиническим проявлением вовлечения в процесс суставов являются артралгии, которые встречаются почти у четверти пациентов. Как правило, поражаются различные суставы чаще всего крупные суставы конечностей. При развившемся артрите развиваются местные воспалительные изменения кожного покрова над суставом, отечность и сглаженность конфигурации сустава.
Артралгии могут держаться в течение 2-3 недель или проходить самостоятельно за несколько дней. В большинстве случаев проявления мочевого синдрома умеренно выражены. У больных с тяжелыми формами болезни отмечаются изменения со стороны почек вплоть до развития олигурии, нарушения концентрационной функции почек, азотемии.
Анализы и диагностика
В основе диагностики иерсиниозов, кроме клинической симптоматики следующие лабораторные тесты:
- ПЦР (Полимеразная цепная реакция) – определение ДНК микроорганизма в биоматериале (кале). Преимуществами ПЦР являются высокая чувствительность и специфичность, а также, быстрота получения результата.
- Серологические тесты (ИФА, РПГА). Определение специфических антител к энтеропатогенным иерсиниям в парных пробах сыворотки пациентов с интервалом 14 дней.
- Бактериологический метод — бак. посев крови, кала, мокроты, ликвора, мочи, мазка из зева (при всех формах).
Иерсиниозные инфекции необходимо дифференцировать с острыми кишечными инфекциями, аппендицитом, гепатитом другого генеза, тифопаратифозной инфекцией, артритами, инфекционным мононуклеозом, экзантемными инфекциями, острым респираторным заболеванием, ревматизмом, лептоспирозом, сепсисом, системными заболеваниями соединительной ткани.
Лечение иерсиниозов
Лечение иерсиниозной инфекции комплексное и во многом зависит от формы заболевания, ведущих синдромов, тяжести течения и периода болезни. В целом, принципы лечения иерсиниоза и псевдотуберкулеза существенно не различаются. Проводится госпитализация больных в боксы инфекционных стационаров/специализированные отделения, ей подлежат пациенты со среднетяжелыми/тяжелыми формами.
Основой этиотропной терапии являются антибиотики, позволяющие обеспечить уничтожение в организме возбудителя иерсиниоза и псевдотуберкулеза, что позволяет купировать острую симптоматику инфекции, снижает риск развития ее генерализации и переход заболевания в затяжное или хроническое течение. При выборе антибиотика следует руководствоваться чувствительностью патогенных иерсиний к нему. Основным препаратом выбора в лечении иерсиниозов является по-прежнему Левомицетин. Широко назначаются цефалоспорины III поколения (Цефтриаксон, Цефотаксим, Цефоперазон, Цефтазидим).
Штаммы Y. Enterocolitica/Y. pseudotuberculosis высоко чувствительны и фторсодержащим хинолонам (Ципрофлоксацин, Норфлоксацин, Пефлоксацин). При иерсиниозной инфекции высокую эффективность сохраняют аминогликозиды II поколения (Гентамицин, Амикацин). Также хороший эффект достигается при использовании защищенных пенициллинов (Аугментина, Амоксиклава).
При гастроинтестинальной форме оправданно назначение Эрсефурила, Бисептола, Интетрикса. Лечение иерсиниоза антибиотиками у взрослых и у детей проводят по указанной для каждого препарате схеме с учетом дозировки. Лечение септических форм иерсиниозной инфекции проводится назначением 2-3 антибактериальных препаратов различных групп.
Патогенетическая терапия направлена на ликвидацию изменений в органах и системах, вызванных заболеванием. Учитывая высокую вероятность поражения сердечной мышцы показано назначение в острый период кардиотрофиков (Рибоксин, Кокарбоксилаза), мембраностабилизирующих средств (Эссенциале, Аевит). При появлении аллергической сыпи, кожного зуда, выраженных артралгий/миалгий назначаются десенсибилизирующие средства (Супрастин, Кларитин, Тавегил, Зиртек). В случаях развития гепатита показано назначение гепатопротекторов (Гептрал, Гепабене, Хофитол, Карсил).
При длительном артралгическом синдроме и фебрилитете назначают противовоспалительные средства (Ибупрофен, Диклофенак, Индометацин). При выраженном синдроме интоксикации — инфузионная терапия с использованием солевых растворов, раствора Глюкозы, Реополиглюкина, Альбумина, мочегонных средств (Фуросемид). При тяжелом течении заболевания назначают глюкокортикоиды коротким курсом. Псевдотуберкулез зачастую сопровождается снижением фагоцитарной активности моноцитов, нарушениями иммунного ответа, поэтому показано назначение иммуномодулирующих средств (Иммунофан, Полиоксидоний, Ликопид, Диуцифон).
В периоде реконвалесценции может широко использоваться фитотерапия – сборы из кукурузных рылец, подорожника, березы, черной смородины, мелиссы, мяты, бузины черной, крапивы. Больной подлежит выписке из стационара не ранее 21-го дня болезни после исчезновении острых клинических проявлений и нормализации лабораторных показателей.
Читайте также: