Септический хирург кто это
Что такое гнойная хирургия
Понятие "гнойная хирургия" является собирательным термином, который включает в себя лечение заболеваний и осложнений, протекающих с участием патогенных микроорганизмов и требующих хирургического вмешательства. Присоединение инфекции может осложнить течение широкого круга заболеваний и хирургических операций.
Трудно найти область медицины, в которой не работают специалисты по хирургической инфекции:
Травматология: инфицированные посттравматические и ожоговые раны, посттравматический остеомиелит, гнойные осложнения металлоостеосинтеза
Ортопедия: гнойные артриты, гнойные осложнения протезирования суставов и других ортопедических вмешательств
Абдоминальная хирургия: осложненные варианты интраабдоминальной инфекции, инфицированный панкреонекроз, гнойные осложнения после "открытых" и лапароскопических операций на органах брюшной полости
Ревматология: инфицированные трофические язвы на фоне системных васкулитов и заболеваний соединительной ткани.
Эндокринология: инфицированные формы синдрома диабетической стопы
Ангиология: гангрены на фоне критической ишемии конечностей
Флебология: трофические язвы нижних конечностей на фоне хронической венозной недостаточности
Дерматология: инфекции кожи, осложненные абсцедированием
Онкология: осложнения после хирургического и лучевого лечения опухолей различной локализации
Пластическая и эстетическая хирургия: гнойные осложнения после использования медицинских имплантатов, а также применение методов пластической хирургии для закрытия обширных ран.
Инфекционные болезни: заболевания, протекающие с некрозом и воспалением мягких тканей
Неврология: пролежни различной локализации
Формы заболеваний
Острые гнойные заболевания мягких тканей:
- абсцесс - ограниченный очаг воспаления с образованием гнойной полости;
- флегмона - разлитое гнойное воспаление мягких тканей, не имеющее сформированной капсулы. Наиболее грозным вариантом флегмоны является некротизирующая инфекция мягких тканей, которая стремительно, в течение нескольких часов поражает обширные участки соединительной ткани, мышц или подкожной клетчатки. В этих случаях жизнь пациента напрямую зависит от скорости и радикальности выполненной хирургической операции, а также от грамотно проведенной интенсивной терапии в условиях специализированного учреждения. Раньше эти заболевания называли газовой гангреной или анаэробной инфекцией.
Хронические гнойные заболевания:
- трофические язвы, инфицированные раны, гнойные свищи, гангрены - являются, по сути, не самостоятельными нозологическими формами, а осложнениями самых разных заболеваний. Успех в их лечении в первую очередь зависит от правильно установленного диагноза и от возможности воздействовать на причину образования раны и нарушения ее заживления.
При генерализации инфекции (переход местного процесса в общий, развитие вторичных очагов) развивается сепсис, который сопровождается дисфункцией внутренних органов и систем и при неблагоприятном течении может привести к смерти пациента.
Симптомы заболеваний
- Боль в пораженном участке - главный симптом острых гнойных заболеваний мягких тканей.
- Нарушение целостности кожных покровов – характерные, но не обязательный симптом, так называемые "входные ворота" инфекции.
- Болезненная припухлость.
- Кожа над очагом гнойного воспаления часто бывает горячей, покрасневшей, иногда с багровым оттенком.
- Повышение температуры тела, нарастание признаков интоксикации.
Следует отметить, что яркая клиническая картина наблюдается не всегда, и иногда обширные гнойные процессы протекают со скудными местными проявлениями. Особенно это характерно для пожилых и ослабленных пациентов.
Симптомы хронических гнойных заболеваний: образование незаживающих ран, язв, свищей или некроза кожи и мягких тканей.
Причины заболеваний
Комплекс причин, вызывающих образование и длительное существование гнойных очагов, включает в себя:
- Инфекцию, то есть локальную и системную воспалительную реакцию организма на патогенную микрофлору. Инфицирование, как правило происходит:
- при нарушении целостности кожных покровов (при травмах, хирургических операциях, инъекциях),
- контактно (через неповрежденный кожный покров или слизистые оболочки),
- гематогенно (с током крови).
Особенно упорно протекает инфекция при наличии эндопротезов, имплантов и других инородных материалов.
- Ишемию, или нарушение питания тканей вследствие нарушенного кровоснабжения. Некротизированные ткани становятся идеальной питательной средой для раневой микрофлоры, что делает патологический процесс неконтролируемым. Добиться купирования гнойного процесса без восстановления кровоснабжения бывает чрезвычайно трудно.
- Венозную недостаточность, которая приводит к формированию длительно незаживающих трофических язв.
- Сахарный диабет, сопровождающийся нарушением кровоснабжения, иннервации и иммунного ответа. Хирургическая инфекция, протекающая на фоне сахарного диабета, отличается упорным течением и требует комплексного подхода с участием различных специалистов.
Наиболее распространенные возбудители раневых инфекций - грам-положительные (стафилококки, стрептококки и др.) и грам-отрицательные (синегнойная палочка, протей, клебсиелла) микроорганизмы.
Следует отметить, что в последние годы отмечается возрастание числа устойчивых к антибиотикам штамммов возбудителей раневой инфекции. Это делает чрезвычайно ответственным назначение стартовой антибактериальной терапии и определяет необходимость бактериологического контроля за микрофлорой раны.
Диагностика
Современные методы диагностики основаны на определении состояния тканей, обнаружении очагов деструкции (разрушения тканей), скоплений патологического содержимого, наличия воспалительных изменений.
Для оценки распространенности гнойного процесса используется ультразвуковое исследование мягких тканей, компьютерная томография (КТ), магнито-резонансная томография (МРТ), радиоизотопное сканирование с использованием меченых аутолейкоцитов. Обязательным является исследование клеточного состава крови для выявления общей реакции на воспаление, бактериологическое исследование для установления характера микрофлоры и определения чувствительности возбудителей к антибиотикам.
Особенности лечения
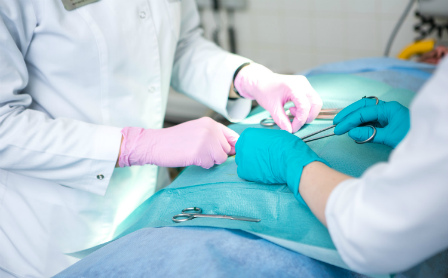
Основа лечения всех вариантов хирургической инфекции - радикальная хирургическая обработка гнойного очага, включающая удаление некротизированных тканей и адекватную санацию раны. В послеоперационном периоде проводят антибактериальную терапию, местное лечение раны с применением современных мазей, раневых покрытий и перевязочных материалов. После купирования воспаления и перехода раны в стадию регенерации решают вопрос о хирургическом закрытии раны (швами, перемещенными полнослойными лоскутами, либо свободными кожными лоскутами). Возможно и самостоятельное заживление небольших ран под повязкой, хотя это удлиняет сроки лечения и приводит к формированию более грубого рубца.
Профилактика
Профилактика хирургической инфекции заключается, прежде всего, в контроле над "входными воротами" инфекции, применении методов антисептики для обработки случайных ран. Важным является своевременное лечение заболеваний, усугубляющих течение инфекции, в первую очередь сахарного диабета, заболеваний артерий и вен нижних конечностей.
Новые технологии диагностики и лечения ран
В последние годы разрабатываются и входят в практику новые методы лечения ран.
К методикам, позволяющим существенно улучшить результаты лечения, можно отнести применение лечения ран локальным отрицательным давлением (NPWT – negative pressure wound treatment, V.A.C. - vacuum assisted clossure). Применение этого метода позволяет оптимизировать течение всех фаз раневого процесса, добиться быстрого купирования воспаления, снизить бактериальную обсемененность раны и способствует быстрому сокращению глубины и размеров раны. Данный метод лечения не требует частых болезненных перевязок, смена повязки производится 1 раз в 3 – 7 дней в зависимости от фазы раневого процесса.
Кардинально улучшить результаты лечения пациентов с синдромом диабетической стопы удается с помощью эндоваскулярных методов восстановления магистрального артериального кровотока в нижних конечностях. Применение баллонной ангиопластики и стентирования позволяет сохранить конечность даже при начинающейся гангрене.
Преимущества гнойной хирургии в ЕМС
Клиника ЕМС является современным лечебным учреждением, обладающим всеми современными возможностями диагностики и лечения. Круглосуточная работа лечебно-диагностического комплекса позволяет комплексно решать проблемы, возникающие при тяжелой хирургической инфекции мягких тканей, в кратчайшие сроки выполнить полноценное обследование и предоперационную подготовку. Радикальное хирургическое лечение производится в кратчайшие сроки в современных операционных, оборудованных лучшей хирургической и анестезиологической аппаратурой.
Перевязки ран выполняются с применением обезболивания. Используются раневые покрытия, препараты для местного лечения ран и перевязочные материалы ведущих производителей.
Использование вакуум-ассистированных повязок позволяет максимально ускорить заживление ран и снизить число перевязок. Возможно амбулаторное лечение локальным отрицательным давлением с редкими (1 раз в 3 – 7 дней) визитами в клинику.
Доступность в стенах одной клиники современных методов обследования и лечения, а также ведущих специалистов позволяет оперативно производить восстановление кровоснабжения, купировать фоновые и сопутствующие заболевания одновременно с контролем за состоянием очага инфекции и комплексным лечением ран.
Хирургическое закрытие ран производится с применение методов пластической хирургии для достижения максимально функционального и эстетического результата.
Гнойная хирургия - раздел общей хирургии, занимающийся лечением гнойных инфекций кожи, подкожной клетчатки, костно-суставной системы и внутренних органов.
Поэтому главной целью оперативного лечения пациентов является вскрытие гнойной полости и обеспечение удаления образовавшегося гноя.
Лечением гнойно-воспалительных заболеваний занимается врач гнойный хирург.
Какие заболевания лечит гнойная хирургия
В хирургическое отделение госпитализируются больные с острой и хронической формой гнойных заболеваний для лечения под общим или местным обезболиванием.
Острые гнойные заболевания мягких тканей бывают в двух формах:
- абсцесс - воспаление имеет ограниченный характер, внутри воспалительного очага образуется полость, заполненная гноем;
- флегмона - гнойное поражение мягких тканей носит разлитой характер, ограничивающей очаг капсулы нет, воспаление активно распространяется по мышечной, подкожной и соединительной ткани.
- Хронические гнойные заболевания мягких тканей редко являются самостоятельной нозологической единицей. Как правило, это осложнения других заболеваний(трофическая язва при варикозной болезни, гангрена стопы как осложнение сахарного диабета, инфицированная рана). Залогом выздоровления больного является точная своевременная диагностика и воздействие на непосредственную причину заболевания.
Часто причины гнойных хирургических болезней выступают не изолированно, а в комплексе друг с другом и включают:
- инфекционный агент, местную и системную воспалительную реакцию;
- нарушение кровообращения в тканях. Обескровленная некротизированная ткань служит питательной средой для болезнетворных микроорганизмов, поэтому инфекция быстро распространяется и добиться положительного результата без восстановления кровотока крайне затруднительно;
- венозная недостаточность ведет к длительно незаживающим трофическим язвам голеней;
- сахарный диабет с его осложнениями в виде нарушения микроциркуляции, полинейропатии, иммунологическим нарушениям усугубляет течение хирургической инфекции. Чтобы достичь успеха в лечении хирургической инфекции необходимо привлечение врачей других профилей.
- Болезненность в месте локализации воспалительного процесса;
- Непостоянным симптомом может быть повреждение участков кожи, служащих воротами, через которые проникла инфекция;
- Появление припухлости в очаге воспаления;
- Изменение цвета и температуры кожи над воспалительным очагом. Кожа горячая, иногда приобретает багровый оттенок;
- Симптомы общей интоксикации, повышение температуры.
У пожилых и ослабленных пациентов симптомы общей интоксикации могут быть слабо выраженными, несмотря на обширность гнойного поражения.
Для хронических гнойно-воспалительных заболеваний симптомами является наличие незаживающих язв, свищей, участков некроза.
Диагностика гнойных хирургических заболеваний
Современная диагностика предполагает комплексный подход для полной оценки состояния тканей в очаге воспаления и общей реакции организма.
В нашей клинике применяется:
- УЗИ мягких тканей;
- КТ;
- МРТ;
- клинический анализ крови с изучением формулы клеток;
- биохимический анализ крови;
- бактериологический посев с определением возбудителя и чувствительности к антибиотикам.
Преимущества центра гнойной хирургии Чудо Доктор:
1. Отделение гнойной хирургии в нашей клинике, благодаря современному оснащению и наличию высококвалифицированных гнойных хирургов позволяет провести полное обследование в кратчайшие сроки, что особенно важно при данной патологии;
2. Это же касается предоперационной подготовки и радикального оперативного лечения - все будет сделано быстро и качественно;
3. Перевязочный материал, раневое покрытие, медикаменты, растворы - от ведущих производителей;
4. Комплексный индивидуальный подход к больному позволяет привлекать к обследованию и лечению врачей разных специальностей, кроме ведущих гнойных хирургов. Консультирование руководителем отделения при необходимости;
5. Хирургическая тактика закрытия ран выполняется с использование методов пластической хирургии, обеспечивая максимально возможный функциональный и косметический эффект;
6. Наличие развитой базы амбулаторной хирургии позволяет в ряде случаев не прибегать к госпитализации. Операция будет выполнена в день обращения, дальнейшее лечение пациентов продолжится амбулаторно;
7. Медицинская помощь оказывается платно, но наши цены весьма доступны большинству пациентов;
8. В клинике есть комфортабельный стационар с круглосуточным наблюдением и лечением.
Другие статьи
Если в стационаре идет прием хирурга, то, как правило, в это время в коридоре скапливается большая очередь. По статистике, эта специальность является одной из самых востребованных.
Если вам необходим высококачественный хирург в Москве, обращайтесь в нашу поликлинику и здесь встретите именно таких специалистов. Сама по себе данная медицинская специальность.
Преимущество амбулаторной хирургии состоит в том, что оперативное вмешательство может быть проведено в день обращения, без госпитализации в стационар на длительный срок.
с 28.03 по 30.04.2020 г. клиника работает в штатном режиме.
Гнойная хирургия: определение, основы- лечение в Ростове-на-Дону: доктора медицинских наук, кандидаты медицинских наук, академики, профессора, член-корреспонденты академии. Запись на прием, консультирование, отзывы, цены, адреса, подробная информация. Запишитесь к ведущему хирургу г. Ростова-на-Дону без очереди в удобное для Вас время.
Эксперты в области хирургии

Касаткин Вадим Федорович
Касаткин Вадим Федорович Член-корреспондент Российской Академии Медицинских наук (РАМН), Профессор, Доктор медицинских наук, хирург, онколог

Круглов Сергей Владимирович
Круглов Сергей Владимирович – Профессор Доктор Медицинских наук,хирург высшей квалификационной категории,заслуженный врач РФ.

Черкасов Михаил Федорович
Черкасов Михаил Федорович Профессор Доктор Медицинских наук,хирург высшей квалификационной категории,Заведующий кафедрой хирургических болезней №4 ФПК и ППС РостГМУ,Главный хирург Южного федерального округа.

Буриков Максим Алексеевич
Буриков Максим Алексеевич Заведующий хирургическим отделением – врач-хирург высшей квалификационной категории, кандидат медицинских наук.

Автор статьи: Шахиянов Александр
Что такое гнойная хирургия?
Уже в древности люди столкнулись с проблемой инфекционных заражений ран, полученных на охоте, в бою и т.д.
Актуальной проблема септических ран остается и в наше время. Сферой деятельности гнойной хирургии является именно данная проблема.
Силами современной гнойной хирургии осуществляется лечение целого спектра гнойных заболеваний при инфекционных патологиях в мягких и твердых тканях. Отдельно стоит лечение послеоперационных септических и других гнойных осложнений.
Все патологические процессы можно разделить на две большие группы: местные инфекционные и тотальные (общие) инфекционные патологии.
Типичные патологии: фурункул, карбункул, абсцесс, флегмона. Относятся к первичным гнойным заболеваниям, характеризуются отсутствием грубой деструкции тканей. Ворота инфекции в этом случае – это незначительные дефекты покровов или естественные полости (волосяные сумки, сальные и потовые железы). Принято также выделять вторичные гнойные заболевания, которые могут быть причастны к развитию и тотальной (септической) патологии: механическое повреждение тканей является воротами для вторичной инфекции (посттравматические и послеоперационные осложнения).
Врачебная тактика представлена двумя направлениями:
1) местное консервативное лечение: складывается из манипуляций по обеспечению:
- покоя местного очага
- обезболивающего эффекта
- бактериостатического и бактерицидного эффекта
Достигается применением биологических антисептиков, в частности – антибиотиков (комбинированная антибиотикотерапия), анальгетиков, использованием холода (пузырь со льдом) – уменьшение интенсивности воспалительного процесса, обезболивающий эффект, а так же использование абактериальных камер.
2) оперативное вмешательство в первую очередь требует дифференцирования ран. Основная задача, стоящая перед хирургом при наличии септической раны – это иссечение и удаление некротизированных тканей и эвакуация гноя (Uvi pus – ubi es).
Комплекс хирургических мероприятий в этом случае представлен
- Вторичной хирургической обработкой раны – некректомия, вскрытие карманов и гнойников (направлено на улучшение экссудации)
- Эвакуация гнойного содержимого – дренирование. Наиболее эффективным является комбинированное активное дренирование: использование проточно-промывного способа дренирования с использованием препаратов протеолитических ферментов.
- Использование антисептических повязок (гипертоническая повязка, повязка Микулича).

Сепсис – заражение крови, крайне тяжелое заболевание, нередко приводящее к шоковому состоянию. Показания к экстренной госпитализации по поводу сепсиса:
- Тяжелое, шоковое состояние
- Лихорадка (пиритическая), чаще – белая лихорадка
- Тахикардия
- Помутненный рассудок
- Патологические изменения селезенки (гипертрофия, болевой синдром)
Лечение сепсиса включает в себя как местное (вскрытие, иссечение и дренирование всех септических очагов), так и общее, направленное на купирование основной причины – инфекционного агента:
- Достижение бактериостатического и бактерицидного эффекта (антибактериальная терапия)
- Проведение дезинтоксикации организма
Важно рано выявить заболевание и начать лечение, т.к. прогнозы при септической патологии всегда серьезные.
Профилактические мероприятия главным образом складываются из соблюдения мер асептики и антисептики.
Запись на прием к хирургу
Уважаемые пациенты, Мы предоставляем возможность записаться напрямую на прием к доктору, к которому вы хотите попасть на консультацию. Позвоните по номеру ,указанному вверху сайта, вы получите ответы на все вопросы. Предварительно, рекомендуем Вам изучить раздел О Нас.
1) Позвонить по номеру 8-863-322-03-16.
1.1) Или воспользуйтесь звонком с сайта:
1.2) Или воспользуйтесь контактной формой:
2) Вам ответит дежурный врач.
3) Расскажите о том, что вас беспокоит. Будьте готовы, что доктор попросит Вас рассказать максимально подробно о своих жалобах с целью определения специалиста, требующегося для консультации. Под руками держите все имеющиеся анализы, особенно, недавно сделанные!
4) Вас свяжут с вашим будущим лечащим доктором (профессором, доктором, кандидатом медицинских наук). Далее, непосредственно с ним вы будете обговаривать место и дату консультации – с тем человеком, кто и будет Вас лечить.
B.C. Савельев
далекого прошлого — термин введен Гиппократом - сепсис остается проблемой медицинского, демографического и экономического значения. К сожалению, в нашей стране отсутствуют обобщающие эпидемиологические и статистические данные, поэтому приходится ссылаться на зарубежные. В конце XX века США ежегодно регистрировали около 700 000 случаев сепсиса. Во Франции частота сепсиса составляет 6 случаев на 1000 больных в обычных отделениях и 119 случаев на 1000 пациентов, находящихся в отделениях интенсивной терапии.
Метанализ показал, что летальность, связанная с сепсисом, за последние 50 лет снизилась лишь на 20%, и к началу XXI века в среднем составляет около 40%.
Большое значение для организации здравоохранения имеют данные об отдаленных результатах лечения сепсиса. Так, через 8 лет после успешного непосредственного лечения умерли 82% больных, перенесших сепсис. Прогнозируемая продолжительность жизни после перенесенного сепсиса в среднем составляет 5 лет (Quartin AA et al, 1997). При этом качество жизни выживших больных значительно ниже нормы для соответствующих попу-ляционных групп.
Концептуальные вопросы сепсиса - как в отношении понимания его этиопатогенеза и нозологической сущности, так и диагностики и лечения — всегда были предметом противоречий и дискуссий. В последнее время благодаря достижениям фундаментальных наук и клинической медицины получены новые данные об этиологии, патогенезе и та-натогенезе этого патологического процесса. Выяснение новых закономерностей взаимосвязи микроб - человек и общебиологических механизмов ответа на повреждение позволило прийти к заключению, что в основе сепсиса как генерализованного процесса лежит общая, системная реакция макроорганизма, связанная с выбросом различных медиаторов воспаления под действием микроорганизмов. Иначе говоря, сепсис - это проявление системной воспалительной реакции в ответ на микробную агрессию. Однако при сепсисе возникает не просто гиперпродукция про- и противовоспалительных медиаторов и активация других регуля-торных систем - от апоптоза и коагуляции до выброса гормонов. При сепсисе происходит дисрегу-
Координация усилий в исследовании сепсиса позволила унифицировать его диагноз. О сепсисе свидетельствуют клинические признаки системной воспалительной реакции при наличии очага инфекции. Такой унифицированный подход в диагностике сепсиса создает основу для определения эффективности и стандартов лечения, оценки прогноза, а также позволяет проводить эпидемиологические исследования.
хирургическая инфекция и гнойно-септическая хирургия
процесс, начальные проявления которого могут быстро перейти в фатальную стадию полиорганной недостаточности и необратимого инфекционно-токсического шока.
В августе 2001 г. исполнилось 10 лет со времени Согласительной конференции по сепсису, которая предложила стандартизировать терминологию, касающуюся синдрома системной воспалительной реакции (ССВР) и сепсиса. Десятилетний опыт показал, что концепция системной воспалительной реакции имеет не только клиническое, но и общебиологическое значение.
Признаки ССВР являются чувствительными критериями для выявления популяции риска инфекционных осложнений и служат основой опережающего принципа диагностики сепсиса и других критических состояний. При адекватной клинической трактовке симптоматика ССВР имеет существенное дифференциально-диагностическое значение. Частота выявления признаков ССВР в отделениях интенсивной терапии весьма высока — до 75%. Лишь у 25-50% больных с признаками ССВР подтверждается его инфекционная этиология. При этом вероятность ее инфекционной причины четко коррелирует с количеством выявляемых признаков.
В последние годы произошли определенные изменения в микробиологической структуре сепсиса. Если 15-20 лет назад в этиологии хирургического сепсиса доминировали грамотрицательные бактерии и золотистый стафилококк, то сейчас существенно возросла роль сапрофитных стафилококков, энтерококков и грибов. Увеличилась частота выделения микробов, наименования которых ранее были вообще неизвестны клиницистам.
Причина этого - селекция резистентных микробов под влиянием антибиотиков, широкое применение инвазивных методов диагностики и лечения, влияние различных факторов, вызывающих иммунодепрессию.
Сепсис является одной из основных причин летальности хирургических больных и может осложнять течение различных заболеваний и локальных воспалительных процессов.Септическая реакция возникает при перитоните, пневмонии и уроинфекции, нагноении раны, инфицировании внутрисосудистых устройств и катетеров. Выявление первичного очага важно для успешного лечения сепсиса любого ге-неза. Особое значение это имеет для хирургической практики, где успешная оперативная санация невозможна без топического диагноза.
Абдоминальный сепсис, осложняющий течение различных внутрибрюшных воспалительных и деструктивных процессов, представляет наиболее сложную проблему как в диагностическом и лечебном плане, так и в экономическом отношении. В нозологической структуре абдоминального сепсиса приоритетное место занимают различные формы перитонита и гнойно-воспалительные осложнения деструктивного панкреатита. Большая частота развития сепсиса объясняет весьма высокую летальность при этих заболеваниях. Отличительные особенности абдоминального сепсиса, связанные со сложнейшей анатомией, физиологией и биоэкологией органов брюшной полости, включают:
наличие многофокусных и крупномасштабных очагов инфекции, быстрое включение механизма эндогенного инфицирования, сверхактивацию медиаторов и других каскадов системной воспалительной реакции, ускоренное развитие полиорганной недостаточности и септического шока, трудности топической и дифференциальной диагностики. Частое возникновение при абдоминальном сепсисе дистантных и метахронных очагов инфекции, в частности нозокомиальной пневмонии и ан-гиогенного инфицирования, вносят свою лепту в танатогенез этой формы хирургического сепсиса. С учетом особенностей приоритетного спектра возбудителей, путей инфицирования, динамики развития патологического процесса, классификация хирургического сепсиса с учетом локализации первичного очага имеет важное клиническое значение и позволяет обосновать стратегию и тактику различных направлений лечения.
Полиорганная недостаточность, патогномонич-ная для сепсиса, особенно абдоминального, включает поражение различных систем и органов, практически у 60% больных.
Нарушения кровообращения и транспорта кислорода в начальных стадиях сепсиса носят гипердинамический характер с последующим возникновением гиподинамии, синдрома малого сердечного выброса с резким падением доставки и потребления кислорода.
В последние годы уточнена роль различных звеньев коагуляционного каскада в патогенезе и тана-тогенезе тяжелого сепсиса и септического шока. В частности, установлено, что потребление протеина С при ССВР не только приводит к нарушениям гемокоагуляции, но и является причиной дисрегу-ляции системного воспаления, резкого нарушения функции клеток, повреждению эндотелия сосудов и недостаточности органов-мишеней.
Огромную роль в патогенезе сепсиса играет возникновение кишечной недостаточности. Под влиянием медиаторов воспаления, гиперкатаболизма, нарушений системного и висцерального кровотока быстро нарастает повреждение энтероцитов, нарушаются практически все функции желудочно-кишечного тракта — барьерная, метаболическая, иммунозащитная, эндокринная. Кишечная недостаточность - важнейший компонент порочного круга при сепсисе, поскольку транслокация бактерий и их токсинов поддерживает воспалительную реакцию, усугубляя нарушения обмена веществ.
Разрыв порочного круга и успешное лечение больных с сепсисом зависят от своевременной и комплексной реализации 3 стратегических направлений: устранения очагаи блокады дальнейшей генерализации инфекции, воздействия на воспалительные каскадные реакции и
хирургическая инфекция и гнойно-септическая хирургия
комплексной интенсивной поддержки функции органов-мишеней.
Первостепенное значение для хирургического сепсиса имеет инвазивная, хирургическая санация инфекционного очага. Для его выявления нам часто приходится прибегать к различным методам лучевой диагностики, а в ряде случаев даже к радиоизотопным методам исследования. Невозможность одномоментной санации очага, особенно при абдоминальном сепсисе, диктует необходимость неоднократных оперативных вмешательств, которые сами по себе могут быть дополнительным фактором поддержания системной воспалительной реакции.
Важнейшую роль играет адекватная и своевременная антимикробная терапия. Выбор антибиотиков зависит не только от спектра их действия и фармакокинетических характеристик, но и определяется тяжестью состояния больного. Чем тяжелее больной, тем рациональнее должна быть тактика антибактериальной терапии. Фактор времени решает многое. Неадекватная антибактериальная терапия существенно повышает летальность больных с сепсисом. Рациональное использование антибактериальных препаратов,как показывает наш опыт, позволяет на 20% сократить расходы на лечение.
Основа интенсивной терапии - коррекция тканевой гипоксии, оптимизация доставки кислорода, респираторная поддержка.
В отношении коррекции кишечной недостаточности наши возможности пока весьма ограничены, но и их необходимо использовать в полной мере.
Особое значение в ведении больных с сепсисом играет профилактика тромбоза глубоких вен и фатальных тромбоэмболических осложнений. Как правило, у больных с сепсисом выявляют один или несколько факторов риска этих осложнений. По данным доказательных исследований, фармакологическая профилактика ТЭО с помощью нефрак-ционированного или низкомолекулярного гепарина в 2-3 раза снижает частоту фатальных тромбоэмболических осложнений и существенно влияет на летальность больных с сепсисом.
Важную роль в борьбе за жизнь больного играет метаболическая, нутритивная поддержка с приоритетным использованием энтерального питания.
Что касается новых экспериментальных направлений лечения сепсиса, направленных на блокаду и связывание токсинов бактерий, цитокинов и других медиаторов воспаления, то убедительных данных об их эффективном влиянии на летальность при сепсисе пока не получено. Дело, по-видимому, не только в том, что гуморальная воспалительная реакция в силу ее многокомпонентности, разнонаправленное™ и лабильности похожа на китайскую головоломку. Определение активности циркулирующих в крови медиаторов - лишь верхушка айсберга, под водой скрыто много неизвестного. Генетический полиморфизм цитокиногенеза, его зависимость от вида возбудителя не дают пока нам четкого и клинически значимого маркера для целенаправленного лечебного воздействия на медиатор-ном уровне. Сепсис - намного более сложный патологический процесс, чем известная нам сейчас сумма его составляющих. Клинических и лабора-
торных критериев сепсиса достаточно, чтобы своевременно его заподозрить и сформулировать диагноз. Но этих критериев мало для эффективного и своевременного вмешательства в каскады ме-диаторной бури.
Новые данные о роли нарушений гемокоагуля-ции в патогенезе сепсиса привели к разработке нового препарата - активированного человеческого протеина С (АРС). Многокомпонентное благоприятное действие АРС подтверждено результатами только что проведенных международных клинических испытаний. Под влиянием этого препарата удалось улучшить шансы выживания больных с тяжелым сепсисом на 38%. Впервые за 10 лет получен столь значительный успех при применении нового направления лечения сепсиса. По мнению экспертов, вполне вероятно включение АРС в стандарт лечения этой тяжелой категории больных.
На сегодняшний день эффективность применения препаратов иммуноглобулинов в отношении снижения летальности больных доказана как в рандомизированных испытаниях, так и путем ме-танализа опубликованных данных. В настоящее время изучается также эффективность энзимоте-рапии в лечении больных с сепсисом (вобэнзим, флогэнзим).
Особые проблемы связаны с ангиогенным инфицированием, ангиогенным сепсисом. Основная причина этих осложнений - широкое использование для лечения и мониторного контроля длительной катетеризации сосудов. Масштабы этой проблемы отражают эпидемиологические данные. Летальность при ангиогенной инфекции (не атрибутивная, а общая) составляет 25-60%. Следует иметь в виду, что почти 75% случаев бактериемии в послеоперационном периоде связано именно с инфицированием внутрисосудистых катетеров. Кроме того, ангиогенные инфекционные осложнения могут возникнуть при имплантации любого жизнеспаси-тельного устройства в сердечно-сосудистую систему - от клапанов сердца до кава-фильтров для профилактики тромбоэмболии легочных артерий. Следует подчеркнуть, что диагностика и лечение ангиогенной инфекции и сепсиса - крайне сложная проблема.
Значительные трудности связаны с диагностикой и лечением нозокомиальной пневмонии, в частности у хирургических больных. Особенно высока частота возникновения такой пневмонии при проведении искусственной вентиляции легких -до 50%.
Участие в этиологии нозокомиальной пневмонии проблемных микроорганизмов ограничивает арсенал эффективных антибактериальных препаратов, и это осложнение вносит свой весомый вклад в танатогенез хирургических больных. Сле-
хирургическая инфекция и гнойно-септическая хирургия
дует отметить, что целенаправленная антимикробная терапия позволила нам существенно - почти на 20% - ограничить фатальный потенциал, связанный с нозокомиальной пневмонией.
В проблеме госпитальной инфекции есть и существенные достижения. В частности, совершенствование хирургической техники прежде всего и применение так называемой интраоперационной профилактики антибиотиками привело к значительному снижению частоты раневых инфекционных осложнений после операций различных категорий - как чистых, так и контаминированных. И к концу XX века проблема послеоперационной раневой инфекции стала в определенной степени контролируемой.
Основные клинические достижения инфектоло-гии и учения о сепсисе касаются многих аспектов диагностики и лечения, оценки прогноза, внедрения новых антибиотиков, иммунокорригирующих средств, новых фундаментальных представлений о патогенезе и взаимоотношений микроба с челове-
ком. Не менее значительными выглядят нерешенные проблемы.
Особо отметим резистентность бактерий ко многим антибиотикам, возрастание роли грибковой инфекции, сохранение высокой летальности при сепсисе, несостоятельность лечебных воздействий на уровне септического медиаторного каскада.
Перспективным является решение ряда задач научного и организационно-методического плана. Необходимо продолжить разработку современной концепции сепсиса и углубить наши представления о взаимоотношениях микроб—человек Весьма существенным является стандартизация диагностики и лечения госпитальных инфекций на основе доказательных микробиологических, фармакологических и клинических исследований. Решение этих задач невозможно без тесного сотрудничества представителей фундаментальных, прикладных и клинических наук.
ИЛ. Ерюхин
ложность и драматизм проблемы перитонита "растворяются" в клинической неопределенности обобщающего понятия. Диагноз перитонита в общем смысле подразумевает любую форму и любую степень выраженности воспаления брюшины. В данной связи еще И.И. Греков с горькой иронией замечал, что "исправить" угнетающую статистику исходов перитонита довольно просто: стоит лишь "разбавить" наблюдения истинного перитонита теми его формами, для излечения которых достаточно одной адекватной и своевременно выполненной операции без каких-либо дополнительных усилий. Опыт показывает, что подобные тенденции проявляются и поныне. Они служат причиной сосуществования оптимистических заключений некоторых диссертационных исследований и отдельных публикаций с серьезной озабоченностью большинства клиницистов в связи с сохраняющейся высокой летальностью при перитоните. Согласно публикуемым сводным данным Б.КЩуркалина (2000), средние показатели летальности удерживаются на уровне 20-30%, а при наиболее тяжелых формах перитонита, к примеру, послеоперационном перитоните — достигают 40 - 50%.
Перитонит остается хирургической, общеклинической и общепатологической проблемой, актуальность которой не снижается, несмотря на несомненные успехи клинической медицины, вооруженной новыми перспективными технологиями. Поэтому вновь, далеко не в первый раз, прослеживается необходимость более четкого определения и рационального ограничения проблемы перитонита с тем, чтобы сконцентрировать внимание на
профилактике и лечении тяжелых его форм. Начинать обсуждение лечения перитонита каждый раз приходится с уточнения позиций относительно клинической его классификации, имея в виду три исходных положения.
Во-первых, всякая классификация условна и потому не способна полностью исключить те или иные дискуссионные разногласия. Во-вторых, клиническая классификация должна быть краткой, удобной в использовании и ориентированной на решение вполне конкретной практической задачи: обеспечения дифференцированного подхода к лечебно-диагностической тактике. В-третьих, не идеальная, но согласованная общепринятая классификация всегда имеет преимущества перед прочими, возможно и более точными по общепатологическому смыслу, но не получившими широкого признания классификационными вариантами.
Читайте также:


