Сепсис при менингите у взрослых

Менингит: что это за болезнь?
Речь идет о воспалении мозговых оболочек. Оно может возникнуть как самостоятельное заболевание, так и стать осложнением другой болезни. Виды менингита различают по нескольким признакам: характеру и распространенности воспаления, скорости его развития и степени тяжести.
По характеру воспаления менингиты могут быть серозными, когда в ликворе (жидкости, омывающей мозг) преобладают лимфоциты, или гнойными, когда преобладание нейтрофилов в ликворе создает гнойный экссудат.
По распространенности воспаления выделяют менингит генерализованный (повсеместный) или ограниченный (например, только в области полушарий или основания мозга).
По скорости развития болезни менингит подразделяют на:
Хронический менингит чаще всего вторичный, то есть вызванный инфекцией, которая уже существовала в организме и переместилась в мозговые оболочки. Таков, например, менингит при туберкулезе или нейросифилисе.
По степени тяжести менингит может быть:
- легким;
- средней тяжести;
- тяжелым;
- крайне тяжелым.
Вызывать менингит могут бактерии (чаще всего — менингококки), вирусы (энтеровирус), простейшие (менингит при малярии, токсоплазмозе) и даже грибки. Впрочем, грибковые менингиты возникают только при сниженном иммунитете.
Заболевание чаще всего протекает остро и начинается с высокой температуры — 38,6–39,6°C. Появляется сильная головная боль, рвота, после которой не наступает облегчение, в отличие от банального пищевого отравления. Присоединяются так называемые менингеальные симптомы, самый очевидный из которых — ригидность затылочных мышц: пациент не может, наклонив голову вперед, дотянуться подбородком до груди. Кружится голова, появляется светобоязнь, сонливость. Возможны потеря сознания и судороги.
Менингококковый менингит сопровождается характерной кожной сыпью, при других формах менингита сыпи может не быть, если болезнь не сопровождается сепсисом.
В крови определяется повышенный уровень нейтрофилов или лейкоцитов в зависимости от характера воспаления, высокая СОЭ.
Бактериальный менингит довольно долго считался болезнью преимущественно детской — так, по данным на 1986 год средний возраст пациентов с бактериальным менингитом составлял 15 месяцев [1] . Активное внедрение вакцинации привело к тому, что в мировой практике гнойный менингит стал болезнью взрослых — уже в 1998 году средний возраст пациентов составил 25 лет. Но в России вакцинация от менингококковой и пневмококковой инфекции не входит в календарь прививок и ситуация остается прежней: чаще болеют дети. На долю гнойного менингита приходится 33% всех инфекционных заболеваний нервной системы у детей. 23% составляют серозные менингиты [2] .
Среди менингитов вирусной природы преобладают энтеровирусные, во всем мире преимущественно поражающие лиц до 18 лет [3] . В России энтеровирус — причина 74% всех вирусных менингитов у детей [4] .
У взрослых причины острых менингитов не отличаются от таковых у детей, разве что более заметной становится гемофильная палочка — до 10% [5] .
Среди хронических менингитов один из самых распространенных — туберкулезный, частота которого в странах с неблагоприятной обстановкой по этому заболеванию (к которым, к сожалению, относятся страны бывшего СССР) колеблется от 62 до 411 случаев на 10 тысяч человек.
Бактериальный менингит летален примерно в 10% случаев, смертность при вирусных менингитах, если процесс не переходит в энцефалит, не превышает 1% [6] .
Самое частое и относительно безобидное последствие после менингита — астенический синдром: беспричинное недомогание, слабость, сниженное настроение. Он может продолжаться от 3 до 12 месяцев [7] .
Но, по данным американских врачей, серьезные неврологические последствия перенесенного менингита остаются почти в 30% случаев [8] , это:
- интеллектуальные нарушения;
- парезы, параличи;
- слепота;
- глухота (нейросенсорная тугоухость);
- гидроцефалия;
- судорожный синдром;
- ишемический инсульт (у взрослых составляет до 25% всех осложнений).
Предсказать заранее, насколько тяжелыми окажутся осложнения после менингита и можно ли будет их устранить, невозможно.
Несмотря на то, что основа диагноза — это тщательный опрос и детальный осмотр пациента, перечень необходимых исследований при подозрении на менингит довольно длинный. В него входят:
Возможно и добавление других исследований — так, при тяжелом состоянии и признаках поражения сердца — ЭКГ, при подозрении на пневмонию, что может быть при пневмококковом менингите, — рентгенография грудной клетки, возможно выявление возбудителей, не указанных выше.
При подозрении на менингит нужно незамедлительно вызывать скорую — необходима госпитализация. В какое именно отделение будет госпитализирован пациент, зависит от причины заболевания. При вирусных и бактериальных менингитах больного направляют на лечение в инфекционное отделение. Если менингит возник как осложнение гнойного отита или синусита — в ЛОР-отделение. При подозрении на туберкулезный менингит пациент отправляется в туберкулезный диспансер.
Высокую температуру сбивают нестероидными противовоспалительными средствами, такими как парацетамол, ибупрофен.
При признаках бактериальной инфекции используют антибиотики широкого спектра действия. Дозировки и продолжительность курса будут зависеть от выбранного средства и предполагаемого возбудителя. После получения результатов бактериологического исследования антибиотик могут заменить с учетом чувствительности к нему возбудителя.
Вирусные менингиты лечат противовирусными средствами, при клещевом энцефалите терапия дополняется противоклещевым иммуноглобулином.
Если появляются судороги, назначают противосудорожные препараты и средства для уменьшения внутричерепного давления.
В качестве противовоспалительной терапии применяют глюкокортикостероиды (дексаметазон). Снижая активность воспаления, они уменьшают вероятность неблагоприятного исхода и возникновения отдаленных последствий менингита.
При необходимости проводят искусственную вентиляцию легких.
Если менингит вторичный, обязательно лечение основного заболевания: хирургическое лечение при гнойных воспалениях ЛОР-органов, прием противотуберкулезных препаратов.
После перенесенного менингита пациент наблюдается у невролога не менее 2 лет. В первый год необходим осмотр раз в 3 месяца, далее раз в полгода.
Восстановление после менингита — это сложный, комплексный и многогранный процесс. Вот его составляющие:
Менингит — тяжелая болезнь, которая приводит к серьезным осложнениям. Восстановление после перенесенного менингита — долгий и кропотливый процесс, который требует от врачей знаний и опыта, а от пациентов и его близких — настойчивости, последовательности и терпения.

Следующие характерные симптомы менингита и сепсиса возникают у взрослых и детей старшего возраста (от двух лет).
|
Эти симптомы развиваются в течение нескольких часов или от одного до двух дней. Менингит напоминает тяжелые случаи гриппа.
|
- Лихорадка и при этом холодные руки и ноги.
- Трудности с кормлением.
- Рвота.
- Жалобный, высокий плач.
- Откинутая назад голова.
- Нежелание просыпаться, медленные реакции.
- Бледный цвет лица с пятнами.
- Сыпь.
Перечисленные выше симптомы бывают не у всех взрослых и детей. Классические признаки болезни — лихорадка, головная боль, ригидность затылочных мышц — могут отсутствовать или их трудно обнаружить у новорожденных, детей и пожилых людей. По мере прогрессирования заболевания у пациентов любого возраста в тяжелых случаях могут возникать судороги и случиться кома.
Сыпь, как правило, поздний симптом менингита у взрослого человека и указывает она на сепсис. Начинается сыпь крошечными красными или коричневатыми пятнами крови, которые выглядят как уколы, и преобразуется в фиолетовые синяки и волдыри. Вызвана она бывает кровотечением под кожей в результате распада стенок сосудов.
Как диагностируется менингит
Врач изучает симптомы и историю болезни и осматривает пациента. Важно выяснить, какой является инфекция, вирусной или бактериальной, поскольку тяжесть заболевания и методы его лечения отличаются. Чтобы это определить, берется образец спинномозговой жидкости. Делается пункция. В спинномозговой канал в нижней части спины вставляется игла и извлекается небольшое количество жидкости. Эта процедура безопасна.
Если диагностирован бактериальный менингит, для выбора правильных антибиотиков важное значение имеет идентификация типа причинных бактерий.
Также проводятся другие исследования:
- Анализы крови.
- КТ или МРТ головного мозга.
- Рентген пазух черепа, груди.
Как лечится менингит

При бактериальном менингите и сепсисе важно срочно лечение. Если врач подозревает у вас бактериальную форму инфекции, он будет настаивать на госпитализации. В больнице проводится лечение с помощью антибиотиков и другой поддерживающей терапии. Антибиотики внутривенно вводятся в течение 7—10 дней (или больше для детей). Эти препараты эффективны, но должны применяться с начала течения заболевания. Чем раньше ставится диагноз и начинается лечение, тем больше шансов на полное выздоровление. Соответствующее лечение антибиотиками наиболее распространенных типов бактериального менингита снижает риск смерти на 15%. Для пожилых людей, однако, риск выше.
Антибиотики не помогают в случаях вирусного менингита. Его лечение строится на основе сестринского ухода. При серьезных случаях инфекции, пациента кладут в больницу. Однако в большинстве случаев можно лечиться в домашних условиях.
Во время восстановления следует придерживаться плана лечения, предписанного врачом, пить много жидкости, есть питательные продукты и достаточно отдыхать в тихом, слабоосвещенном помещении. Попросите вашего врача посоветовать средство от головной боли и дискомфорта, которой лучше подойдет для вас. От головной боли и ломоты в теле часто прописывают ацетаминофен и ибупрофен. Из-за риска развития синдрома Рейе любому человеку в возрасте до 21, у которого, возможно, вирусная инфекция, не следует принимать аспирин.
Последствия — что становится результатом менингита
Если бактериальный менингит начать лечить немедленно, шансы на выздоровление хорошие. Большинство людей, заразившихся им, и при развитии менингококковой септицемии, полностью восстанавливаются. Однако есть случаи тяжелых последствий, инвалидности и смерти, даже при соответствующем лечении. Болезнь оказывается фатальной в одном из десяти случаев. Один из семи оставшихся в живых сталкивается с серьезной инвалидностью, глухотой или повреждением головного мозга. Летальность сепсиса еще выше — 20%.
Точное количество людей с осложнениями и инвалидностью не известно — примерно один из восьми выживших. Последствия бывают не у каждого, состояние со временем улучшается (через 6—12 месяцев после болезни).
Физическая инвалидность, последствия менингита:
- Нарушения слуха, глухота, иногда временные. В течение шести недель после даты заражения нужно проверять слух.
- Изменения со зрением или его потеря, не всегда постоянные.
- Повреждение мозга.
- Остаточные боли.
- Тугоподвижность суставов.
- Потеря равновесия или отсутствие координации.
- Судороги.
- Повреждение тканей. (В случае серьезного сепсиса необходимы кожные трансплантаты).
- Ампутация пальцев рук, ног или конечностей из-за сепсиса при образовании тромбов в мелких кровеносных сосудах, снабжающих эти части тела.
- Артрит.
- Слабость, паралич или мышечные спазмы.
- Эмоциональные / поведенческие последствия.
- Истерики, чрезмерная зависимость от родителей у маленьких детей.
- Усталость.
- Капризность или агрессия.
- Депрессия.
- Трудности с памятью, отсутствие концентрации.
- Изменения в характере, поведенческие проблемы (в крайних случаях).
Врач также посоветует дополнительные методы лечения, физиотерапию или помощь профессионального логопеда.
Восстановление от вирусного менингита, как правило, полное, но головные боли, усталость и депрессия могут преследовать в течение недель и даже месяцев. Так как болезнь вызывают различные вирусы, продолжительность времени, необходимого для восстановления, меняется.
Профилактика — как предотвратить менингит

Менингококк имеет 3 основных штамма — A, B и C. Существующая вакцина против штаммов А и С эффективна в 80% случаев. Против менингококка группы В вакцины до сих пор нет. Эта группа по-прежнему является наиболее распространенной причиной менингита и сепсиса. Тесно контактирующим с заразившимися штаммами А или С штамм рекомендуется пройти вакцинацию. Для маленьких детей она не очень эффективна и защита взрослых длится только в течение трех лет.
Безопасная и высокоэффективная вакцина против гемофильной инфекции типа В менингита стала частью программы иммунизации во многих странах. Она резко сократила число случаев Hib менингита по всему миру.
Существующая вакцина против пневмококковой инфекции эффективна лишь частично и не работает в случае инфицирования детей в возрасте до двух лет. Тем не менее она рекомендуется для людей с высоким риском пневмококковой инфекции и в возрасте от двух лет и старше. Больше других рискуют лица старше 65 лет и молодые люди с определенными хроническими заболеваниями.
Если вы столкнулись с менингококковым случаем (например, когда заболел кто-то в семье или вы находитесь в близком контакте с посторонним инфицированным), чтобы предотвратить заражение, врач назначит вам антибиотики — ко-тримоксазол или рифампицин.
Если у вас заразная форма менингита, врач сообщит когда можно будет вернуться к нормальной деятельности. Для предотвращения распространения заболевания нужно:
- Часто мыть руки и просить делать то же самое всем, кто контактирует с вашим ребенком.
- Не позволять членам семьи пользоваться одними чашками и другой посудой.
- Избегать контакта со слюной, воздерживаться от поцелуев.
Осведомленность о признаках и симптомах менингита и менингококковой септицемии, готовность принять незамедлительные меры очень важно для предотвращения серьезных осложнений после этих заболеваний.
Менингококковая инфекция – это острое инфекционное заболевание, причиной которого является бактерия – Neisseria meningitidis . Тяжесть менингококковой инфекции колеблется от назофарингита ("насморк") до молниеносного сепсиса, приводящего к смерти за несколько часов. Немногие инфекции имеют столь катастрофичное течение.
Менингококковая инфекция относится к антропонозам. Источником инфекции являются больные люди и бактерионосители. Путь передачи — воздушно-капельный, для заражения нужен тесный контакт с больным или бактерионосителем. Восприимчивость к инфекции — всеобщая. Среди больных генерализованными формами — большинство составляют дети.
Около 10% заболевших менингококковой инфекцией умирают, а у 20% возникают инвалидизирующие осложнения. Основой эффективного лечения является ранняя диагностика заболевания, которая позволяет начать лечебные мероприятия максимально быстро и часто спасти человеку жизнь и здоровье.
Электронная микрофотография Neisseria meningitides
Менингококковая инфекция начинается в носоглотке, откуда у возбудителей есть несколько путей. Самая легкая форма заболевания – это менингококковый назофарингит, который проявляется как банальная простуда, и часто не бывает правильно диагностирован. На этом заболевание может закончиться, и инфекция может уйти из организма совсем или перейти в бессимптомное носительство. Однако в других менее благоприятных случаях бактерии попадают в кровь и вызывают менингококкемию (или менингококковый сепсис). При этом бактерии размножаются в крови и вызывают нарушения свертывания крови, что приводят к кровоизлияниям в кожу и внутренние органы, и нередко заканчивается летальным исходом. Менингококковый сепсис может осложниться менингитом. Менингитом называют воспаление мозговой оболочки, покрывающей головной и спинной мозг. Менингит бывает не только менингококковый – причиной воспаления могут быть другие бактерии (пневмококк, стафилококк), а также вирусы и даже грибы. Менингококк же обладает повышенной склонностью поражать именно мозговые оболочки.
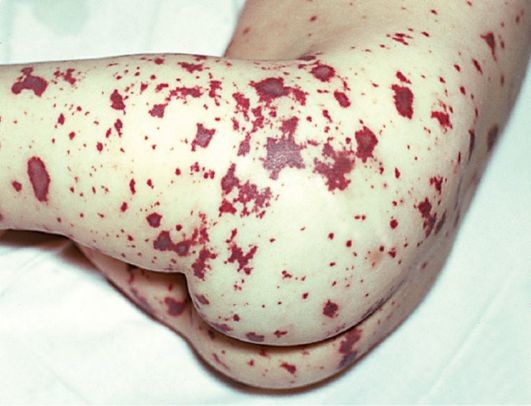
Геморрагическая сыпь при менингококкцемии, с очагами некроза (омертвения) в центре
Проявления менингококковой инфекции коварны и обманчивы. Первые симптомы – неспецифичны, поставить правильный диагноз при начальных признаках заболевания бывает очень сложно. Однако при появлении развернутой картины заболевания, больного часто уже невозможно спасти. Существует три формы менингококковой инфекции, каждая из которых может возникать отдельно и самостоятельно, или же иметь последовательное развитие: от назофарингита к сепсису и менингиту.
Менингококковый назофарингит:
Симптомы менигококкового назофарингита аналогичны проявлениям обычной простуды. Это повышение температуры, в среднем до 38ºС, а также всем знакомые и не вызывающие особого беспокойства симптомы простуды: насморк, боль в горле, головная боль. В отличие от банального ОРВИ, когда наблюдается повышенная потливость и покраснение кожи, при менингококковом назофарингите кожа бледная и сухая.
Симптомы общие для менингита и менингококкемии:
- Лихорадка (которая может не реагировать на жаропонижающие средства);
- Тошнота и рвота;
- Слабость;
- Спутанность сознания и дезориентация во времени, пространстве;
- Головокружение;
- Беспокойство и возбуждение.
Симптомы, характерные для менингита:
- Сильная головная боль, не проходящая после приема обезболивающих средств;
- Боль в спине;
- Боль и затруднение движения в шее;
- Непереносимость яркого света;
- Судороги.
Симптомы, характерные для менингококкемии:
- Высокая лихорадка до 39-40ºС, сопровождающаяся похолоданием рук и ног;
- Озноб;
- Боль в мышцах и суставах;
- Боль в животе или груди;
- Бледная кожа, иногда с серым оттенком;
- Частое дыхание;
- Понос;
- Сыпь: начинается с розовых пятен размером 2-10 мм, затем превращается в багровые пятна неправильной (звездчатой) формы, не выступающие над поверхностью кожи, не исчезающие при надавливании. Начинаются чаще всего с ягодиц, туловища, ног.
Необходимо регулярно осматривать больного на предмет сыпи: появление любых пятен на коже должно быть основанием для вызова скорой медицинской помощи. Однако не следует ждать появления сыпи – сыпь может быть поздним симптомом, а может не появиться вовсе. При появлении нескольких из перечисленных признаков (не обязательно всех) следует немедленно обратиться к врачу.
Гнойный менингит – заболевание воспалительного характера, при котором поражаются оболочки мозга. Это приводит к существенному ухудшению состояния человека. При отсутствии лечения больной может стать инвалидом либо умереть.

Развитие болезни зависит от микроба-возбудителя и от состояния иммунной системы человека. При игнорировании болезненных симптомов патология приводит к необратимым последствиям.
Механизм заражения
Гнойный менингит – болезнь бактериального характера, при которой воспаляются оболочки мозга. Главной причиной возникновения гнойного менингита является проникновение в организм возбудителя болезни – Neisseria meningitidis – менингококковой инфекции. В зависимости от способа проникновения микробов выделяют первичный и вторичный менингит.
При первичном менингите патогены попадают в организм при контакте с инфицированным человеком. Микроорганизмы проникают в мозговую оболочку через носоглотку. Прямое заражение может произойти при черепно-мозговых травмах, несоблюдении асептических правил во время операций.
Интересно! На сотню носителей менингококковой инфекции приходится 1 заболевший человек.
Вторичный менингит развивается вследствие инфицирования стафилококковой, стрептококковой инфекцией, кишечной, гемофильной палочкой. Бактерии попадают в мозг через околоносовые пазухи, поражённые кариесом зубы, воспалённые уши. Микробы способны проникать через барьеры при воспалении лёгких, фурункулёзе, болезнях желудка.
Проникновению гноеродных бактерий через барьер содействует ослабление иммунной защиты, которое происходит вследствие повторяющихся простудных заболеваний, стрессов.
Заболевание диагностируется у людей всех возрастов, но дети до 5 лет наиболее подвержены патологии. Гнойный менингит у маленьких детей обычно развивается на фоне пониженного иммунного статуса.
Классификация видов
В зависимости от тяжести течения болезнь проявляется в лёгкой, среднетяжёлой и тяжёлой форме. Тяжёлое течение патологии фиксируется при резком понижении иммунного статуса и у людей с отсутствием селезёнки.

По особенностям прогрессирования классифицируют абортивный, молниеносный, рецидивирующий и острый гнойный менингит. Последний вид диагностируется чаще других и сопровождается характерными симптомами. При молниеносном течении стремительно отекает головной мозг, провоцируя нарушение сознания. Абортивная разновидность характеризуется отсутствием характерной симптоматики, проявляются только признаки отравления. Рецидивирующий менингит возникает при несвоевременном лечении острой формы и при наличии гноеродной инфекции.
В зависимости от возбудителя заболевания различают менингококковый, пневмококковый и гемофильный менингит.
Менингококковая разновидность появляется вследствие воздействия различных менингококков. Эти патогены провоцируют воспаление чаще всего, поскольку они имеют капсулу, защищающую от разрушительного воздействия иммунитета. Такое свойство позволяет микробам беспрепятственно реплицироваться, что приводит к образованию нагноений.
Пневмококки вызывают пневмококковую форму болезни, которая диагностируется редко. Проявляется образованием гноя и интенсивным развитием очага воспаления.
Гемофильная палочка чаще всего поражает малышей до года. Бактерия оказывает токсическое воздействие на организм, что способствует мгновенному развитию воспалительного процесса.
Симптоматика заболевания
Болезнь проявляется развитием менингеального синдрома, который выражается в инфекционном поражении цереброваскулярной жидкости. Первые признаки менингита схожи с симптомами гриппа. Но по прошествии нескольких часов нарушается сознание, напрягаются мышцы затылка, развивается рвота.
Инкубационный период продолжается от 2 до 5 дней. В первые сутки гнойный менингит проявляется следующим образом:
- резкое повышение температуры тела;
- нарастание головной боли;
- озноб;
- рвота;
- спутанность сознания;
- расстройства психического характера.
Наиболее информативными признаками являются оболочечные признаки: ригидность мышц затылка, симптом Брудзинского и Кернига. Они проявляются тем, что больной не может наклонить голову к груди, а запрокидывает её назад, чтобы унять боль в затылке. Пациент также не способен разогнуть нижние конечности, коленные суставы сгибаются бесконтрольно.

На 3-е сутки прогрессирования воспаления происходит сбой в работе зрительного нерва, что вызывает косоглазие, ухудшение зрения. Фиксируется снижение слуха, галлюцинации, нарушение речевых умений. Обычно заболевание сопровождается судорожным синдромом. Появляются геморрагические высыпания на коже.
Нарастание симптомов свидетельствует о прогрессировании воспаления и о его распространении на головной мозг. Вследствие этого появляется сосудистая дисфункция, обусловленная спазмами мозговых капилляров. Развивается менингоэнцефалит, который вызывает паралич, нарушения речи.
Диагностические методы
Для постановки диагноза необходимо собрать анамнез: выявить очаг инфекции, определить сопутствующие болезни, узнать о контакте с инфицированными.
Самое важное исследование – анализ спинальной жидкости. При гнойном менингите ликвор будет мутным, с жёлтым либо зелёным оттенком. Цвет жидкости указывает на определённого возбудителя. Результаты показывают возрастание цитоза, белковой концентрации.
Помимо исследования спинномозгового материала, пациент должен пройти такие обследования:
- клинический анализ крови для выявления лейкоцитоза;
- анализ мочи;
- компьютерную томографию;
- рентген лёгких, черепа.
Также понадобится проконсультироваться с инфекционистом, неврологом.
Терапевтические мероприятия
Лечение гнойного менингита проводится в условиях медицинского учреждения. После экстренного проведения люмбальной пункции назначается антибактериальная терапия. Обычно применяется Ампициллин с Цефотаксимом. При тяжёлом течении заболевания препараты вводятся внутривенно. Для снижения отёка мозга и устранения гидроцефалии в качестве дегидратационных средств используют Маннитол, Фуросемид.
Примечание! В результате исследований установлено, что показатели заболеваемости среди маленьких пациентов составляют 10 случаев на 100 тысяч детей.
Также важно правильно выбрать симптоматическое лечение, исходя из причины болезни. При расстройствах сна назначаются седативные препараты, при судорожном синдроме – Диазепам, Хлорпромазин. При развитии анафилактического шока проводят инфузионное лечение. В реабилитационный период рекомендуется принимать поливитаминные комплексы, нейропротекторные медикаменты.

Вакцинация является самым эффективным методом, позволяющим не допустить развития менингеальной инфекции. Прививки делаются против возбудителей патологии: менингококков, пневмококков, гемофильной палочки. Особенно важно вовремя вакцинировать детей (с 3 месяцев до 5 лет), так как заболевание вызывает высокую смертность среди новорождённых. Из-за простоты передачи гнойного менингита взрослым рекомендуется проходить вакцинацию при наличии иммунодефицита, частых пневмоний, отитов.
От врачей требуется своевременно изолировать больного, чтобы минимизировать риск распространения инфекции.
Возможные осложнения и прогноз
Воспаление мозговых оболочек является самым опасным состоянием для жизни взрослого и ребёнка. Ведь даже при оказании необходимых терапевтических мероприятий у людей с ослабленным иммунитетом развивается множество последствий, одно из которых – смерть.
Неврологические осложнения после менингита фиксируются у 20% больных, основную часть составляют пожилые люди и дети.
При тяжёлом течении болезни развивается отёк головного мозга, провоцирующий клиническую смерть. Для недопущения этого состояния требуется вводить в организм электролитные растворы.
Среди других серьёзных осложнений выделяются:
- сепсис;
- гидроцефалия, вызывающая повышение внутричерепного давления;
- полиорганная недостаточность, при которой поражается сердечная мышца, почки;
- несимметричность лица, косоглазие вследствие поражения нервов черепа;
- аритмия, к которой приводит распространение патогенов на внутренних сердечных оболочках;
- эмпиема, при которой гной затекает под основание черепа;
- продолжительный судорожный синдром;
- тугоухость;
- коматозное состояние.
При отсутствии терапии уровень смертности составляет 50%. Наиболее неблагоприятный прогноз характерен для пневмококкового вида менингита: летальный исход диагностируется в 20% случаев.
После выздоровления необходимо регулярно посещать невролога. Требуются грамотные реабилитационные мероприятия, включающие приём препаратов, ЛФК, массаж, лечебные ванны. Комплексный подход в лечении способствует минимизации нежелательных последствий.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Асептический менингит - это воспаление мозговых оболочек с лимфоцитарным плеоцитозом в ликворе при отсутствии возбудителя по результатам биохимического бактериологического исследования ЦСЖ.
Наиболее частой причиной асептического менингита являются вирусы, иные причины могут быть инфекционной или неинфекционной природы. Заболевание проявляется повышением температуры тела, головной болью и менингеальными симптомами. Асептический менингит вирусной этиологии обычно разрешается самостоятельно. Лечение симптоматическое.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15]
Код по МКБ-10
Что вызывает асептический менингит?
Асептический менингит развивается под действием причин инфекционной (например, риккетсии, спирохеты, паразиты) и неинфекционной природы (например, внутричерепные опухоли и кисты, химиопрепараты, системные заболевания).
В преобладающем большинстве случаев возбудителями являются энтеровирусы, прежде всего ЕСНО-вирусы и вирусы Коксаки. Во многих странах частым возбудителем является вирус эпидемического паротита, в США он стал редкостью благодаря программам вакцинации. Энтеровирусы и вирус эпидемического паротита проникают через дыхательные пути или желудочно-кишечный тракт и диссеминируются гематогенным путем. Менингит Молларе - это доброкачественный серозный рецидивирующий менингит, характеризующийся появлением больших атипичных моноцитов (ранее считавшихся клетками эндотелия) в ЦСЖ; причиной заболевания предположительно является вирус простого герпеса II типа или другие вирусы. Вирусы, вызывающие энцефалит, обычно приводят к развитию и слабовыраженного серозного менингита.
В качестве возбудителей асептического менингита могут фигурировать и некоторые бактерии, в частности спирохеты (возбудители сифилиса, лаймоборрелиоза и лептоспироза) и риккетсии (возбудители сыпного тифа, пятнистой лихорадки скалистых гор и эрлихиоза). Патологические изменения в ЦСЖ могут быть транзиторными или персистирующими. При ряде бактериальных инфекционных заболеваний - мастоидите, синусите, абсцессе мозга и инфекционном эндокардите - наблюдают реактивные изменения в ликворе, характерные для асептического менингита. Это происходит в силу того, что генерализованный воспалительный процесс индуцирует развитие системного васкулита и реактивного плеоцитоза в ЦСЖ и в отсутствии бактерий.
Причины асептического менингита
Бруцеллез, болезнь кошачьей царапины, церебральная форма болезни Уиппля, лептоспироз, лаймская болезнь (нейроборрелиоз), венерическая лимфогранулема, микоплазменная инфекция, риккетсиозная инфекция, сифилис, туберкулез
Постинфекционные реакции гиперчувствительности
Возможны на многие вирусные инфекции (например, вирусы кори, краснухи, оспы, коровьей оспы, ветряной оспы)
Ветряная оспа; вирус Коксаки, ЕСНО-вирус; полиомиелит; лихорадка Западного Нила; восточный и западный лошадиный энцефалит; вирус простого герпеса; ВИЧ-инфекция, цитомегаловирусная инфекция; инфекционный гепатит; инфекционный мононуклеоз; лимфоцитарный хориоменингит; эпидемический паротит; энцефалит Сент-Луис
Грибковая и паразитарная
Амебиаз, кокцидиоидомикоз, криптококкоз, малярия, нейроцистицеркоз, токсоплазмоз, трихинеллез
Азатиоприн, карбамазепин, ципрофлоксацин, цитозина арабинозид (высокие дозы), иммуноглобулин, муромонаб CD3, изониазид, НВПС (ибупрофен, напроксен, сулиндак, толметин), моноклональные антитела 0KT3, пенициллин, феназопиридин, ранитидин, триметоприм-сульфаметоксазол
Поражения оболочек мозга
Болезнь Бехчета с поражением нервной системы, попадание выпота интракраниальной эпидермоидной опухоли или краниофарингиомы в ЦСЖ, менингеальная лейкемия, опухоли твердой мозговой оболочки, саркоидоз
Опухоль мозга, хронический синусит или отит, рассеянный склероз, инсульт
Реакция на эндолюмбальное введение лекарств
Воздух, антибиотики, химиотерапевтические препараты, препараты для спинномозговой анестезии, иофендилат, другие красители
Реакция на введение вакцины
На многие, особенно на противококлюшную, антирабическую и противооспенную
Свинцовый менингит, менингит Молларе
Грибки и простейшие могут вызвать гнойный менингит с развитием сепсиса и изменений в ликворе, характерных для бактериального менингита, стой разницей, что возбудители не выявляются методом бактериоскопии окрашенного мазка и поэтому отнесены к данной категории.
Среди неинфекционных причин воспаления мозговых оболочек можно указать опухолевую инфильтрацию, прорыв содержимого внугричерепных кист в ликвороциркуляцию, эндолюмбальное введение препаратов, отравление свинцом и раздражение средствами для контрастирования. Возможно развитие реактивного воспаления на системное введение лекарств по типу реакции гиперчувствительности. Чаще других реакцию гиперчувствительности вызывают НПВП (особенно ибупрофен), противомикробные препараты (особенно сульфаниламиды) и иммуномодуляторы (внутривенные иммуноглобулины, моноклональные антитела ОКТЗ, циклоспорин, вакцины).
Симптомы асептического менингита
Асептический менингит вслед за преморбидным гриппоподобным синдромом (без насморка) проявляется повышением температуры тела и головной болью. Менингеальные знаки менее выражены и развиваются медленнее, чем при остром бактериальном менингите. Общее состояние больного удовлетворительное, преобладают системные или неспецифические симптомы. Очаговая неврологическая симптоматика отсутствует. У пациентов с неинфекционным воспалением оболочек мозга температура тела обычно нормальная.
Диагностика асептического менингита
Подозрение на асептический менингит обосновано при наличии лихорадки, головной боли и менингеальных симптомов. Перед выполнением люмбальной пункции необходимо сделать КТ или МРТ черепа, особенно при подозрении на объемный интракраниальный процесс (при наличии очаговой неврологической симптоматики или отека дисков зрительных нервов). Изменения ЦСЖ при асептическом менингите сводятся к умеренному или значительному повышению внутричерепного давления и лимфоцитарному плеоцитозу в диапазоне от 10 до более 1000 клеток/мкл. В самом начале заболевания возможно обнаружение небольшого количества нейтрофилов. Концентрация глюкозы в ЦСЖ находится в пределах нормы, белка - в пределах нормы или умеренно повышена. Для идентификации вируса проводят ПЦР с образцом ЦСЖ, в частности менингит Молларе подтверждается при обнаружении в образце ЦСЖ ДНК вируса простого герпеса II типа. Реактивный асептический менингит на введение лекарственных препаратов является диагнозом исключения. Диагностический алгоритм формируется, исходя из клинических и анамнестических данных, предполагающих целенаправленный поиск в ряду возможных возбудителей (риккетсиоз, лаймоборрелиоз, сифилис и т. д.).
Дифференциальная диагностика бактериального менингита, требующего экстренного специфического лечения, и асептического менингита, такового не требующего, иногда проблематична. Выявление даже незначительного нейтрофилеза в ликворе, допустимого в ранней стадии вирусного менингита, следует интерпретировать в пользу ранней стадии бактериального менингита. Параметры ЦСЖ также аналогичны в случаях частично пролеченного бактериального менингита и асептического менингита. Представители Listeria spp. с одной стороны, практически не идентифицируются при бактериоскопии окрашенного по Граму мазка, но с другой - индуцируют моноцитарную реакцию в ликворе, которую следует трактовать скорее в пользу асептического, нежели бактериального менингита. Общеизвестно, что туберкулезную палочку очень сложно выявить бактериоскопически и что изменения параметров ликвора при туберкулезе практически идентичны изменениям при асептическом менингите; тем не менее для верификации диагноза туберкулезного менингита опираются на результаты клинического обследования, а также на повышенный уровень белка и умеренно сниженную концентрацию глюкозы в ЦСЖ. Иногда под маской асептического менингита дебютирует идиопатическая внутричерепная гипертензия.

[16], [17], [18], [19], [20], [21], [22], [23]
Читайте также:


