Сепсис острый вторичный пиелонефрит
Это инфекционное воспалительное заболевание почек, которое возникает при распространении патогенных бактерий из нижних отделов мочевыделительной системы. В большинстве случаев возбудителем пиелонефрита является кишечная палочка (E. Coli), которая в большом количестве высевается у пациентов в моче. Это очень тяжелое заболевание, сопровождающееся выраженными болевыми ощущениями и значительно ухудшающее самочувствие пациента.
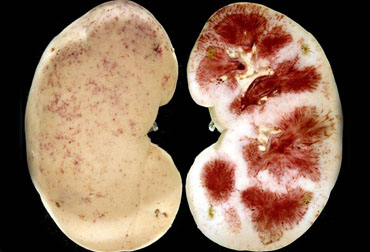
Пиелонефрит легче предупредить, чем вылечить
Факты и статистика
К факторам риска развития пиелонефрита относятся:
- Врожденные аномалии развития почек, мочевого пузыря и уретры;
- СПИД;
- Сахарный диабет;
- Возраст (риск повышается по мере взросления);
- Заболевания предстательной железы, сопровождающиеся увеличением ее размеров;
- Почечнокаменная болезнь;
- Травма спинного мозга;
- Катетеризация мочевого пузыря;
- Хирургические вмешательства на органах мочевыделительной системы;
- Выпадение матки.
Причины возникновения пиелонефрита
Пиелонефрит вызывается бактериями. Они проникают в мочевыделительную систему через уретру, после чего распространяются в мочевой пузырь. Далее возбудитель переходит на вышестоящие структуры, в конечном счете проникая в почки. Более 90% случаев пиелонефрита вызваны кишечной палочкой – бактерией, размножающейся в кишечнике и проникающая в уретру из ануса во время дефекации. Этим объясняется повышенная частота заболеваемости среди женщин (ввиду анатомической близости ануса, наружных половых органов и уретры).
Восходящий путь инфицирования – наиболее распространенная причина развития острого пиелонефрита. Этим объясняется высокая частота заболеваемости среди женщин. Из-за анатомически короткой уретры и особенностей строения наружных половых органов кишечная флора у женщин обсеменяет паховую область и влагалище, в дальнейшем быстро распространяясь восходящим путем в мочевой пузырь и выше. Кроме кишечной палочки среди возбудителей пиелонефрита выделяют: Стафилококк (Staphylococcus saprophyticus, Staphylococcus aureus); Клебсиелла (Klebsiella pneumoniae); Протей (Proteus mirabilis); Энтерококк; Псевдомонада (Pseudomonas aeruginosa); Энтеробактер (Enterobacter species); Патогенные грибы. К более редким путям миграции инфекционных агентов в почки относят гематогенный и лимфогенный. Также микробы могут быть занесены при инструментальных манипуляциях, например, с катетерами. При последнем варианте наиболее вероятными возбудителями пиелонефрита становятся клебсиелла, протей и синегонойная палочка.
Характеризуется нарушением оттока мочи через мочеточники к мочевому пузырю и частичным забросом ее обратно в почечные лоханки. Если заболевание не диагностируется на ранних стадиях, застой мочи приводит к росту патогенных микроорганизмов, которые забрасываются в почку и вызывают ее воспаление. Частые повторные приступы острого пиелонефрита у детей вызывают тяжелые повреждения почек, результатом которых может стать их рубцевание. Это редкое осложнение, встречающееся, в основном, у детей младше 5 лет. Тем не менее, описаны случаи развития рубцовых изменений после перенесенного пиелонефрита у детей в пубертатном возрасте.
Повышенная склонность к рубцовым изменениям почек у детей объясняется следующими факторами:
- Рефлюкс у детей происходит при гораздо меньшем давлении, чем у взрослых;
- Сниженная сопротивляемость иммунной системы организма в отношении бактериальных инфекций в течение первого года жизни;
- Сложность ранней диагностики пиелонефрита в младенческом возрасте.
У 20 — 50% детей младше 6 лет, больных пиелонефритом, диагностируется везикулоуретральный рефлюкс. Среди взрослых этот показатель равен 4%. У 12% пациентов, находящихся на гемодиализе, необратимые повреждения почек развились на фоне пиелонефрита в раннем детстве. Другие причины развития пиелонефрита встречаются редко.
В некоторых случаях воспаление развивается не восходящим путем из мочевого пузыря, а непосредственно при попадании возбудителя в почки из других органов по кровеносным сосудам. Вероятность инфицирования повышается при закупорке мочеточников камнем или препятствии выведению мочи увеличенной простатой. Невозможность выведения мочи приводит к ее застою и размножению в ней бактерий.
Наиболее часто встречающиеся симптомы острого пиелонефрита включают:
- Повышение температуры, озноб
- Тошнота, рвота
- Общая слабость, утомляемость
- Тупая ноющая боль в боку на стороне поражения или внизу спины опоясывающего характера
- Частое мочеиспускание у женщин и частое мочеиспускание у мужчин
- Небольшие отеки
Дополнительные неспецифические симптомы пиелонефрита, характеризующие течение воспалительного заболевания:
- Лихорадка;
- Обезвоживание;
- Учащенное сердцебиение.
При хроническом течении пиелонефрита проявления заболевания могут возникать в более легкой форме, но сохраняться в течение длительного времени. При этом анализ крови спокойный, в моче лейкоциты, но бактериурии может не быть. При ремиссии отсутствуют симптомы, анализы крови и мочи в норме.
Каждый третий больной пиелонефритом имеет сопутствующие симптомы инфекции нижних отделов мочевыделительной системы (цистит у женщин, уретрит у мужчин):
Анализы при пиелонефрите
Анализ крови демонстрирует признаки воспаления (увеличение лейкоцитов, ускорение СОЭ). В анализах мочи выявляется значительное количество бактерий (более 10 в 5 степени КОЕ), более 4000 лейкоцитов в пробе Нечипоренко, гематурия разной степени, белок до 1 г на литр, снижается удельный вес мочи.
В биохимическом анализе крови может быть увеличение креатинина, мочевины, калия. Рост последнего свидетельствует о формировании почечной недостаточности.
При визуализации почек на УЗИ пораженный орган увеличен в объеме, утолщается и уплотняется его паренхима, наблюдается расширение чащечно-лоханочной системы.
Риск развития осложнений повышается у беременных женщин, а также у больных сахарным диабетом. Осложнениями острого пиелонефрита могут стать:
- Абсцесс почки (формирование полости, заполненной гноем);
- Почечная недостаточность;
- Сепсис (заражение крови) при попадании болезнетворных бактерий в кровеносное русло.
Пиелонефрит и сепсис
К сожалению, не всегда пиелонефрит легко поддается лечению, чаще из-за ошибок во время диагностики. В некоторых случаях заболевание переходит в тяжелую форму еще до обращения к врачу. Группы риска в данном случае составляют люди с травмами позвоночника (парализованные, не ощущающие боли в пояснице), а также немые, которые не могут самостоятельно пожаловаться при ухудшении состояния. Несвоевременное лечение или его отсутствие приводят к прогрессированию заболевания, росту бактерий и проникновению их в кровеносное русло с развитием сепсиса. Это состояние также называют заражением крови. Это тяжелое осложнение, часто оканчивающееся смертью больного. Больные пиелонефритом не должны умирать, так как это не тяжелое заболевание, которое можно быстро и эффективно вылечить антибактериальными препаратами. Но если заболевание осложняется сепсисом или, в терминальной стадии, септическим шоком, то риск смерти резко возрастает. Согласно мировой статистике, в мире умирает каждый третий больной сепсисом. Среди тех, кому удалось справиться с этим состоянием многие остаются инвалидами, так как в ходе лечения производится удаление пораженного органа.
Эмфизематозный пиелонефрит – это тяжелое осложнение острого пиелонефрита с высокой частотой смертельных исходов (43%). Факторами риска развития данного осложнения являются сахарный диабет или закупорка верхних отделов мочевыделительной системы. Основным симптомом является скопление газа в тканях почки, что приводит к их некрозу и развитию почечной недостаточности.
Пиелонефрит у беременных
Частота возникновения бактериурии во время беременности составляет 4-7%. Пиелонефрит развивается приблизительно у 30% беременных из данной группы (1-4% от общего количества беременных). Наиболее часто симптомы пиелонефрита проявляются во втором триместре. Среди осложнений пиелонефрита у беременных выделяют: Анемию (23% случаев); Сепсис (17%); Почечная недостаточность (2%); Преждевременные роды (редко). Повышенная частота развития бессимптомной бактериурии у беременных отмечается среди представительниц низкого социоэкономического класса, а также у многорожавших женщин.
В случае, когда возникает острый пиелонефрит или обостряется хронический с высокой температурой, снижением АД (артериального давления), сильными болями может развиться нагноительный процесс или нарушение оттока мочи - лечение может потребовать хирургическое вмешательство. Также в случае, когда прием таблетированных форм антибиотиков сопровождается рвотой, тошнотой или нарастает интоксикация - показана госпитализация больного. В остальных случаях врач может назначить лечение в домашних условиях. Для такого заболевания, как пиелонефрит, симптомы и лечение, как симптоматическое, так и антибактериальное, тесно связаны.
Симптоматическое лечение включает: Постельный режим в первые несколько суток (пододеяльный режим), то есть горизонтальное положение и тепло.
Нестероидные противовоспалительные средства для достижения обезболивающего эффекта и снижения температуры тела (метамизол, диклофенак, парацетамол – для детей); Обильное питье.
При хроническом пиелонефрите, как в период ремиссии, так и при обострении следует избегать влажного холода - это самый злейший враг слабых почек. Также желательно принимать в середине дня лежачее положение хотя бы на 30 минут и не допускать редкого опорожнения мочевого пузыря.
Антибактериальное лечение пиелонефрита у взрослых
Обычно антибиотик сначала назначается эмпирически на 5-7 дней, а затем возможно его замена с учетом результатов бактериального посева.
Внутривенное введение антибиотика показано только при тошноте и рвоте. Если состояние больного не улучшается через 48-72 часа после начала лечения, необходимо провести компьютерную томографию брюшной полости для исключения абсцесса и гидронефроза почки. Также понадобится провести повторный бактериологический анализ мочи с определением чувствительности возбудителя к антибиотикам. В некоторых случаях после проведения курса антибактериальной терапии может понадобиться повторное лечение антибиотиком другой группы. Лечение хронического пиелонефрита предполагает назначение продолжительных курсов приема антибактериальных препаратов.
Основная проблема лечения заболеваний, вызванных бактериями, это развитие устойчивости к антибиотикам. В том случае, когда были быстро выявлены характеризующие пиелонефрит симптомы, и лечение начато своевременно, для большинства пациентов прогноз остается положительным. Пациент считается здоровым, если возбудитель не определяется в моче в течение года после выписки.
Антибактериальная терапия пиелонефрита у детей
Лечение начинается с внутривенного введения антибактериальных препаратов. После достижения положительного эффекта и снижения температуры возможен переход на таблетированные формы препаратов цефалоспоринового ряда. Лечение легких форм может изначально производиться таблетированными препаратами.
Медицинский эксперт статьи


[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
Причины острого пиелонефрита
Острый пиелонефрит - острая бактериальная инфекция, проявляющаяся воспалением лоханки и паренхимы почки. Чаще всего инфекции мочевых путей вызывают бактерии, обитающие в толстой кишке. От 80 до 90% первичных инфекций мочевых путей вызывает Escherichia coli, в большом количестве присутствующая в кале.
Штаммы кишечной палочки, выделенные при бактериологическом исследовании мочи, обнаруживают и на коже вокруг наружного отверстия мочеиспускательного канала, во влагалище, в прямой кишке. Не все штаммы кишечной палочки обладают факторами вирулентности. Из многочисленного числа штаммов кишечной палочки (свыше 150), только некоторые уропатогенны, в частности серотипы 01.02.04.06,07,075.0150.
К частым возбудителям мочевой инфекции также относят других грамотрицательных (Klebsiella pneumoniae, Enterobacter aerogenes/agglomerans; Proteus spp.) и грамположительных (Enterococcus faecalis, Staphylococcus saprophyticus) бактерий семейства Enterobacteriaceae. Анаэробные бактерии, присутствующие в кишечнике в гораздо большем количестве, крайне редко поражают почки. Необходимо также отметить, что хламидии и уреаплазмы не выступают в роли возбудителей острого пиелонефрита. Такие заболевания, как атрофический вагинит, заболевания, передающиеся половым путём (вызванные хламидиями, гонококками, герпесвирусной инфекцией), а также кандидозный и трихомонадный вагинит, при которых также возникает учащённое мочеиспускание, не относят к инфекциям мочевых путей.
Среди патогенных возбудителей большую роль играет Proteus mirabilis. Он вырабатывает уреазу, расщепляющую мочевину на углекислый газ и аммиак. В результате происходит ощелачивание мочи, и образуются трипельфосфатные камни. Оседающие в них бактерии, защищены от действия антибиотиков. Размножение Proteus mirabilis способствует дальнейшему ощелачиванию мочи, осаждению кристаллов трипельфосфатов и формированию больших коралловидных камней.
К уреазопродуцируюшим микроорганизмам также относят:
- Ureaplasma urealyticum:
- Proteus spp.
- Staphylococcus aureus;
- Klebsiella spp.
- Pseudomonas spp.
- E. coli.
Смешанные инфекции мочевых путей, когда из мочи выделяют несколько возбудителей, при первичном остром пиелонефрите редки. Однако при осложнённом остром пиелонефрите, вызванном госпитальными (внутрибольничными) штаммами микроорганизмов, особенно у больных на фоне различных катетеров и дренажей, камней в мочевых путях, после кишечных пластик мочевого пузыря нередко выделяют смешанную инфекцию.

[9], [10], [11]
Патогенез
Развитие острого пиелонефрита бактериального, безусловно, начинается с внедрения бактерий в мочевые пути. Далее процесс протекает в зависимости от факторов, присущих микро- и макроорганизму, и их взаимодействия. Состояние общих и местных защитных механизмов определяет восприимчивость к инфекциям мочевых путей. Соответствующее анатомическое поражение в почке состоит из значительного числа полиморфноядерных лейкоцитов в интерстициальном пространстве почки и просвете канальцев, иногда с достаточной плотностью, чтобы сформировался абсцесс. Абсцессы могут быть мультифокальными, предполагающими метастатическое распространение из кровотока (бактериемия), или, что более часто, появляются как фокальная инфекция, расходящаяся в почечном сосочке в пределах сегмента почки, формирующая клиновидное поражение, которое простирается к корковому веществу почек (восходящий путь инфицирования).
При значительно выраженном остром пиелонефрите (острая лобарная нефрония) на внутривенных урограммах, компьютерных томограммах или ультразвуковых сканограммах можно видеть локализованное, безжидкостное выпячивание, вовлекающее в процесс одну почечную дольку или более. Поражение бывает трудно отличить от опухоли или абсцесса.
Известно 3 пути проникновения патогенных микроорганизмов в мочевые пути:
- восходящий (заселение бактериями кишечной группы наружного отверстия мочеиспускательного канала, откуда они проникают в мочеиспускательный канал и мочевой пузырь);
- гематогенный (например, отсев возбудителя в почки с образованием абсцесса при стафилококковой бактериемии;
- контактный (распространение микроорганизмов из соседних органов, например, при пузырно-кишечном свище, формировании мочевого пузыря из сегмента кишки).
Путём клубочковой фильтрации бактерии в мочевые пути обычно не проникают.
Наиболее распространённый путь восходящий. По короткому женскому мочеиспускательному каналу уропатогенные микроорганизмы, заселившие его наружное отверстие, легко проникают в мочевой пузырь, особенно во время полового акта, поэтому у женщин, ведущих активную половую жизнь, инфекции мочевых путей встречаются чаще. У мужчин риск восходящих инфекций меньше, благодаря большей длине мочеиспускательного канала, удалённости его наружного отверстия от ануса и антимикробным свойствам секрета простаты. У мальчиков грудного возраста с необрезанной крайней плотью, у молодых мужчин, живущих активной половой жизнью, а также у пожилых мужчин скопление бактерии в складках крайней плоти, несоблюдение гигиены и недержание кала способствуют колонизации мочевых путей уропатогенными бактериями. Катетеризация мочевого пузыря и другие эндоскопические вмешательства на мочевых путях повышают риск их инфицирования у лиц обоего пола. После однократной катетеризации риск составляет 1-4%; при постоянной катетеризации и использовании открытых дренажных систем инфицирование мочи и мочевых путей неизбежно возникает через несколько суток.
Микроорганизмы, в том числе микобактерии и грибы, могут проникать в почки, мочевой пузырь и простату гематогенным путём из первичного очага инфекции в других органах (например, абсцесс почки и паранефрит, вызванные стафилококками или пиогенным стрептококком). Непосредственное распространение инфекции из кишечника в мочевой пузырь встречается при пузырно-кишечных свищах (как осложнение дивертикулита, рака ободочной кишки, болезни Крона), при этом в моче нередко обнаруживают большое количество разных видов энтеробактерий (смешанные инфекции), газ (пневматурия) и кал.
Восходящий (уриногенный) путь инфицирования подтверждён в экспериментальных работах большого числа отечественных и зарубежных исследователей. При этом было показано, что бактерии (протей, кишечная палочка и другие микроорганизмы семейства Enterobacteriaceae), внесённые в мочевой пузырь, быстро размножаются и распространяются вверх по мочеточнику, достигая лоханки. Факт восходящего процесса в просвете мочеточника был доказан флюоресцирующей микроскопией на бактериях Teplitz и Zangwill Из лоханки микроорганизмы, размножаясь, достигают мозгового вещества с распространением по направлению к коре почки.
Введение в кровеносное русло культур микроорганизмов убедительно показало, что микроорганизмы не проникают из кровеносного русла в мочу через неповреждённые почки, т.е. общепринятое до сих пор среди врачей понятие, что кариозный зуб может быть причиной острого пиелонефрита, не выдерживает никакой критики и по этой причине, и по разным возбудителям острого пиелонефрита и кариеса.
Преимущественно восходящий путь инфицирования мочевых путей и почки соответствует и клиническим данным: большая частота одностороннего неосложнённого острого пиелонефрита у женщин, связь с циститом, наличие Р-фимбрий у кишечной палочки, с помощью которых она адгезируется к уротелиальной клетке, и генетическая идентичность бактерий, выделенных у женщин с первичным острым пиелонефритом из мочи, кала и влагалища.
Различные топические формы острого воспаления почки характеризуются и Разными путями её инфицирования: для пиелита обычен восходящий (уриногенный) путь инфицирования, для пиелонефрита - уриногенный и уриногенно-гематогенный, для гнойного нефрита - гематогенный.
Гематогенный путь инфицирования или реинфицирования почки может осложнить течение неосложнённого уриногенного острого пиелонефрита при развитии бактериемии, когда очагом инфекции в организме служит сама поражённая почка. Данным международного мультицентрового исследования PEP-study, при остром пиелонефрите диагноз уросепсис в разных странах устанавливают в 24%, а по данным исследователей, - всего в 4%. Очевидно, в Украине недооценивают состояние тяжести течения гнойного острого пиелонефрита, осложнившегося бактериемией, что зарубежные авторы интерпретируют как уросепсис.
К факторам риска развития абсцесса почки относят наличие инфекции мочевых путей в анамнезе, мочекаменная болезнь, пузырно-мочеточниковый рефлюкс, нейрогенные дисфункции мочевого пузыря, сахарный диабет и беременность, а также свойства самих микроорганизмов, которые вырабатывают и приобретают гены патогенности, гены высокой вирулентности и резистентность к антибактериальным препаратам. Локализация абсцесса зависит от пути распространения инфекции. При гематогенном распространении поражается корковое вещество почки, а при восходящем, как правило, - мозговое и корковое вещество.
Течение острого пиелонефрита и риск осложнений определяются первичным или вторичным характером инфекции. Первичный (неосложнённый) острый пиелонефрит хорошо поддается антибактериальной терапии и не приводит к повреждению почки. Тяжёлое течение первичного острого пиелонефрита может привести к сморщиванию коркового вещества, однако отдалённое влияние этого осложнения на функцию почек неизвестно. При вторичных инфекциях почек возможны тяжёлые поражения паренхимы почек, абсцесс и паранефрит.

[12], [13], [14], [15], [16], [17]
Осложнения пиелонефрита развиваются от неправильного медикаментозного лечения, от прерывания курса приема лекарственных препаратов и от самолечения.
Осложненный пиелонефрит может разрушить орган, что восстановлению он не подлежит.
Часто осложнение пиелонефрита приводит к хирургическому вмешательству и трансплантации органа.
Пиелонефрит чем опасен ? Заболевание может спровоцировать целый ряд болезней по разрушению почек:
- эмфизематозный пиелонефрит в острой стадии болезни;
- почечная недостаточность;
- папиллит в некротической форме болезни;
- заболевание абсцесс органа;
- сепсис почки;
- пиелонефрит обеих почек;
- паранефрит;
- карбункул одной почки или двух;
- бактериотоксический шок.
Симптомы острого пиелонефрита
Симптомы пиелонефрита у взрослых схожи с заболеваниями в мочевой системе — цистита, уретрита. Симптоматика пиелонефрита:
- опустошение мочевого пузыря за короткий промежуток времени;
- резкое повышение температуры тела до 40 градусов, больной ощущает сильный жар;
- тошнота, рвота, диарея или запор;
- недомогание всего организма;
- ноющая боль в боку или в поясничном отделе позвоночника — может переходить в резкую боль;
- обезвоживание организма, что приводит к дисфункции внутренних органов;
- учащенный пульс, что может привести к тахикардии и аритмии;
- состояние озноба и лихорадки;
- проблемы с выходом урины из организма через уретральный канал;
- появление в урине крови, гнилостных сгустков и слизи;
- темный и мутный цвет мочи, с резким и не приятным запахом.
Довольно часто, многие больные с заболеванием острый пиелонефрит просто не обращают внимания на симптомы и продолжают лечить себя самостоятельно, что провоцирую переход пиелонефрита в хроническую стадию.
К такому отношению к болезни осложнения хронического пиелонефрита могут развиться достаточно быстро.
Причины заболевания пиелонефрит в организме
Почечный пиелонефрит может развиваться в любом периоде жизни человека:
- в детском организме до 7 летнего возраста — это связано с физиологией мочеполовой системы;
- у женщин в молодом возрасте — это последствие активной сексуальной жизни;
- в период вынашивания ребенка — это реакция на изменение гормонального фона в организме и снижения работы иммунной системы;
- у мужчин в пожилом возрасте — это последствия заболевания простатит;
- у пожилых женщин, воспаление почек и мочевой системы, связано с менопаузой и климактерическим синдромом.
Осложненный пиелонефрит почечной недостаточностью
Чем опасен пиелонефрит ? Это заболевание опасно осложнениями и последствиями.
Самой сложной и опасной для человека формой осложнения пиелонефрита, является заболевание осложненный пиелонефрит почечной недостаточностью. Эта болезнь, последствия хронического пиелонефрита, так же протекает в латентной или хронической форме и может через 10 лет полностью разрушить почки, что приведет к смерти.
На начальной стадии развития этого осложнения, бывают ярко выраженные симптомы:
- резко поднимается температура тела до 40 градусов;
- лихорадка и озноб;
- аппетит пропадает полностью;
- тошнота, которая заканчивается рвотой;
- сильная головная боль;
- сильная боль в мышцах;
- развивается олигурия.
Моча в организме задерживается на большой промежуток времени и практически не выделяется. Это чревато отечностью, почечной комой и летальным исходом.
Осложненный пиелонефрит бактериотоксическим шоком
Осложнения бактериотоксическим шоком – это сложные последствия пиелонефрита , что на 50% заканчивается летальным исходом.
При заболевании пиелонефрит последствия возникают, вследствие неправильного медикаментозного лечения.
Лечение обструктивного пиелонефрита, необходимо лечить по схеме, когда больной должен принимать антибактериальные препараты с восстановлением оттока урины из пораженного болезнью органа.
В случае, если такая схема не соблюдается, тогда патогенные микробы гибнут и не успевают выходить с мочой из организма, образуя токсины, которые попадают в кровоток и отравляют почки и организм в целом.
Для экстренного медикаментозного лечения в условиях стационара, необходимо:
- срочно восстановить отток мочи из почек;
- введение в организм плазмы — поднятие уровня белка;
- в организм ввести глюкокортикоиды;
- введение в организм гепарина.
Частота инъекций и дозировка медикаментов, строго под наблюдением доктора.
Осложненный пиелонефрит сепсисом

При пиелонефрите у женщин сепсис происходит достаточно редко, но последствия пиелонефрита заражения крови бывают очень тяжелые.
Попадая в кровоток, патогенные микробы вызывают инфицирование внутренних органов и систем, очень часто это инфицирование бывает гнойным. Причинами осложнений сепсиса являются — несвоевременное лечение, самолечение почечных болезней, нагноение рубцов, после операционного вмешательства.
Признаки осложненного пиелонефрита сепсисом:
- резко поднимается температура тела до 40 градусов;
- лихорадка и озноб;
- аппетит пропадает полностью;
- тошнота, которая заканчивается рвотой;
- острая форма диареи;
- обильное потоотделение;
- головокружение;
- обморочное состояние;
- сильная головная боль;
- сильная боль в мышцах;
- резкая боль в животе и в поясничном отделе позвоночника.
Для срочного лечения, необходимо удаление почки хирургическим способом. По-другому сепсис остановить практически невозможно. Реабилитация после осложненного цистита и хирургической операции, может занять несколько лет.
Осложненный пиелонефрит абсцессом почки
Осложнения пиелонефрита , которые провоцируют абсцесс почки, могут быть в любом возрасте.
Абсцесс представляет собой расплавление в тканях почек, которые поражены болезнью. Когда происходит разрыв этих тканей, гной попадает в брюшную полость и провоцирует гнойный перитонит. Этот процесс можно остановить только при помощи операции. Реабилитационный послеоперационный период займет более одного года.
Чтобы не допустить развитие абсцесса, необходима своевременная диагностика и правильное медикаментозное лечение. Признаки абсцесса очень схожи с признаками острого заболевания пиелонефрит почек , а иногда его путают с осложненным циститом. Симптоматика абсцесса:
- высокая температура, которая сопровождается лихорадкой и ознобом;
- интоксикация организма приводит к тошноте, которая заканчивается диареей и рвотой.
Для того, чтобы установить заболевание абсцесс почки, необходимо сделать УЗИ почки, аортографию зараженного органа. Анализ мочи при выявлении данного диагноза — малоэффективен. Анализ крови — показывает уровень лейкоцитов и СОЭ в сторону повышения.
Пиелонефрит осложненный — папиллит некротический
Хронический пиелонефрит осложнения в виде папиллярного некроза. При этой форме заболевания, происходят изменения в мозговом почечном веществе, что приводит к поражениям сосочков почки. Данная патология нарушает функциональную способность органа. Причиной некроза, является не достаточное кровообращение в органе и мозговом веществе.
Симптоматика этой формы заболевания очень близка к симптоматике при пиелонефрите в острой форме болезни:
- резко поднимается температура тела до 40 градусов, что сопровождается сильным жаром;
- лихорадка и озноб;
- тошнота, которая заканчивается рвотой;
- сильная головная боль, которая может спровоцировать рвоту и потерю сознания;
- резкая боль в животе;
- боль с прострелами в поясничном отделе позвоночника;
- в моче появляются хлопья отшелушившихся тканей сосочков почки;
- моча с резким запахом, темного цвета;
Медикаментозное лечение проводят антибактериальными препаратами. При не своевременной диагностике, когда уже антибиотики не дадут положительного результата в лечении — необходимо хирургическое вмешательство. При некрозе, которым полностью поражена почка, единственный выход сохранить больному жизнь — это нефрэктомия.
Также осложнения острого пиелонефрита , может быть туберкулез почек, который достаточно быстро переходит в некротический папиллит.
Паранефрит
Паранефрит — это расплавление клетчатки околопочечной. Паранефрит, является последствием гнойного процесса в воспаленном органе.
- температура не падает ниже 39 градусов;
- лихорадочное состояние сопровождается ознобом;
- тошнота, которая заканчивается рвотой;
- частое состояние обморока;
- сильная боль с прострелами в поясничном отделе позвоночника, которая усиливается при движении;
- моча с резким гнилостным запахом;
- в урине осадок с примесями хлопьев.
Это состояние достаточно опасно для здоровья , так как не вовремя обследуемое заболевание, приводит к летальному исходу.
Для диагностики паранефрита, нужно сделать исследование крови и мочи, а так же пройти Ультразвуковое исследование и рентген пораженного органа.
Медикаментозное лечение необходимо начинать с лечения пиелонефрита острого или хронического, а также удаление гнойника с помощью хирургической операции. Если орган полностью поражен паранефритом, в этой ситуации, необходимо нефрэктомия.
Профилактика пиелонефрита
Профилактика данного заболевания очень важна, так как сама болезнь очень трудно поддается лечению, а осложнения пиелонефрита опасны для жизни.
Предупреждение по мерам профилактики:
- систематические гигиенические процедуры в области мочеполовой системы утром и перед сном;
- беречь себя от переохлаждения и от вирусных болезней — вирусы снижают работу иммунной системы, и защитные функции организме не могут противостоять попаданию инфекции в органы малого таза и воспрепятствовать их размножению;
- профилактика пиелонефрита и цистита — носить правильное нижнее белье из натуральных тканей. Для органов малого таза очень важен воздухообмен;
- своевременная диагностика мочеполовой системы, при первых симптомах заболеваний мочевой системы и почек. Быстро поставленный диагноз позволит начать терапию на начальной стадии развития болезни, что значительно ускорит процесс излечения;
- для женщин — пройти полный курс терапии острого цистита, до полного исцеления от заболевания. Не долеченный цистит — это впоследствии осложненный пиелонефрит;
- пиелонефрит у женщин — это следствие не вылеченного цистита;
- употреблять достаточное количество для организма жидкости жидкость — до 3 литров;
- не допускать застоя урины в мочевом пузыре — застой мочи в этом органе, это благоприятная среда для роста и размножения бактерий, которые и провоцируют воспаление в почках;
- профилактика урологических болезней — культура в сексе: секс должен быть только с одним половым партнером и каждый сексуальный акт, должен быть защищен презервативом.
Читайте также:


