С чем связано многообразие клинических форм дифтерии
Клинические формы дифтерии - описание
Клиническая картина
Процесс развивается обыкновенно на месте внедрения дифтерийной бациллы, место это может быть очень различно. Чаще всего это слизистые оболочки в такой последовательности: зев и глотка, гортань и бронхи, конъюнктива, слизистая рта, нос, слизистая половых органов. Однако дифтерийная бацилла может локализоваться и на коже, лишенной эпидермиса (ожог, язва, опрелость, рана, ссадина), и, наконец (в очень редких случаях), проникнуть в толщу кожи без видимых ее изменений (дифтерия неповрежденной кожи). Наиболее частая локализация – это дифтерия зева и дифтерия гортани.
Инкубационный период недолгий, 2-3 дня, максимальный – около 1 недели. Заболевание начинается с явлений общего недомогания, слабости, отсутствия аппетита; вскоре появляется повышение температуры. Эти общие явления интоксикации могут варьировать в своей интенсивности: иногда они очень слабы, и процесс начинается как местное заболевание зева, в других же случаях, обычно более тяжелых, они достигают большой силы, сопровождаются высокой температурой, бредом, возбуждением, слабостью, в более редких случаях – рвотой и судорогами. В общем, эти явления интоксикации выражены заметнее, чем при простых ангинах, но не достигают такой силы, как при острых экзантемах (скарлатине).
Продолжительность этого периода недолгая – от нескольких часов до 1-2 суток, после чего появляются местные изменения. Старшие дети начинают жаловаться на боль при глотании, при осмотре зева можно отметить образование характерных налетов, при ощупывании шеи припухание передних шейных желез. У маленьких детей иногда отмечается слюнотечение.
Формы дифтерии
Дифтерию по тяжести можно разделить на три группы: легкую, средне-тяжелую и тяжелую, но так как тяжесть дифтерийного процесса идет довольно параллельно с интенсивностью поражения зова, то в настоящее время принято делить дифтерию зева на три основные группы:
Форму локализованную, характерным признаком которой является то, что налет при ней не распространяется за пределы миндалин.
Форму распространенную, где налет занимает не только миндалины, но может заходить на дужки, мягкое и твердое небо, язычок. Отека шейной клетчатки при этой форме не бывает.
В обеих этих группах явления общей интоксикации выражены умеренно, в локализованной форме могут даже совсем отсутствовать.
Форму тяжелую, при которой налет имеет распространенный вид, иногда он необычайно обширен, поражает весь зев и носоглотку. Главной отличительной чертой этой формы являются отек шейной клетчатки, а также резко выраженная общая интоксикация организма.
Локализованная форма
В самом начале заболевания на слизистой можно отметить лишь небольшую красноту, однако уже через несколько часов, чаще же к концу первых, началу вторых суток можно заметить появление типичного налета, сначала нежного островчатого, но вскоре принимающего свой сплошной пленчатый вид, так называемой ложной перепонки. Налет этот гладкий, блестящий, перламутрового или серовато-белого цвета, располагающийся на миндалинах. Слизистая оболочка вокруг него изменена не сильно.
При попытке снять налет тампоном это не удается, если же оторвать часть налета пинцетом, то он представляется в виде ясной фибринозной пленки, не растворяющейся в воде.
Налеты занимают обыкновенно обе миндалины. Нос и носоглотка в этой форме не поражаются.
Язык влажный и умеренно обложенный, саливация мало изменена, слизистая рта изменений не представляет.
Очень рано, почти одновременно с появлением налета начинают припухать шейные лимфатические железы, и именно те группы, которые расположены в переднем шейном треугольнике, у угла нижней челюсти, впереди грудино-ключичного мускула, получающие свою лимфу от миндалин.
Припухание обычно умеренное, железы достигают величины лесного ореха, умеренно болезненны.
Кожа не изменена, сыпей нет, потоотделение не изменено. Слизистые оболочки, дыхательный и пищеварительный тракты изменений не представляют. Печень и селезенка не увеличены.
Сердечно-сосудистый аппарат: в первые 1-3 дня изменений нет. Сердце в нормальных границах, чистые тоны, пульс несколько учащен, ритмичен. Кровяное давление стоит на нормальной высоте или несколько повышено.
Нервная система или совершенно не затронута или отмечаются незначительные явления общей интоксикации: разбитость, головная боль, слабость. Температура обычно невысока 37,5-38,5°. Редко подъемы до 39° и выше. Рефлексы сохранены. Расстройств в вегетативной нервной системе нет, феномен Ашнера или отрицателен или нормален; органы чувств нормальны. Моча не изменена, функция почки не затронута. Картина крови: отмечается умеренный гиперлейкоцитоз с небольшим нейтрофилезом и со слабым сдвигом нейтрофильной картины по Арнету.
Распространенная форма
Отличие от локализованной формы в распространении налетов: они но ограничиваются миндалинами, а распространяются на другие части зева и глотки. Вид налетов более плотный, они сплошные, но столь блестящие, более серого или серовато-грязного цвета. Отек и гиперемия слизистой выражены значительнее, миндалины увеличены, глотание, а иногда и дыхание благодаря этому затрудненно. Боли при глотании сильнее, язык обложен; изо рта запах. Шейные железы увеличены больше, более болезненны; припухают при этом не только тонзиллярные железы, но и лежащие на и загрудинно-ключичным мускулом, т. е. те, которые собирают лимфу с боковых и задних частей глотки.
Однако в этих случаях нет отека шейной клетчатки. Общие явления интоксикации выражены гораздо более резко, температура повышена, но и здесь редко подъем выше 39°; более выражены общая слабость и недомогание. Кожа чиста, при внутреннем исследовании наблюдаются те же явления, что и при локализованной форме, только гораздо раньше и сильнее начинает вовлекаться в процесс сердечно-сосудистый аппарат, и иногда довольно быстро в моче появляются белок и цилиндры (нефроз). Реакции крови резче – несколько выше лейкоцитоз больше нейтрофилия и сдвиг по Арнету.
Тяжелая форма
Тяжелая форма резко отличается от предыдущих форм как чрезвычайно сильной общей интоксикацией, так и тяжелым местным процессом. Наиболее резким признаком этой формы является отек шейной клетчатки. Начало может быть различно. Заболевание иногда начинается сразу бурными общими явлениями, высокой температурой (39-40°), ознобом, рвотой и быстрым появлением сначала красноты и отека зева, а вскоре образованием и быстрым распространением обширных, толстых, нередко грязного вида налетов и отека шейной клетчатки, так что через сутки-полтора наблюдается картина вполне развившегося тягчайшего заболевания, которое очень быстро может привести к смерти. В других случаях течение более медленное, и в эту форму как бы переходит обычно начавшаяся средне-тяжелая дифтерия. Процесс становится явно тяжелым на 2-3-е и сутки.
В тяжелой форме вид налетов иной, они гораздо быстрее развиваются, обширны, грязновато-бурого, иногда совсем черного от кровоизлияний цвета, плотные. Распространяются они на зев, глотку, носовые ходы, поражают мягкое и твердое небо, доходя до зубов.
Слизистая более гиперемирована и, что особенно характерно, сильно отечна, язычок, также отечный, ущемляется между набухшими отечными и покрытыми налетами миндалинами, дыхание совершается с трудом, особенно в тех случаях, когда процесс распространяется на носоглотку и носовые ходы. Из носа гнойно-сукровичное отделение. Изо рта своеобразный приторный сладкий запах. Язык сух и обложен. Шейные железы значительно увеличиваются, но сравнительно мало болезненны. Чрезвычайно характерен отек шейной клетчатки, распространяющийся иногда до ключиц, в самых тяжелых случаях спускающихся до мечевидного отростка. Шея в этих случаях представляется занятой обширной мягкой пастозной опухолью, напоминающей обычный нефритический отек.
Эта мягкость и пастозность, а также неизмененная кожа резко отличают этот отек от скарлатинной аденофлегмоны. Лицо бледно, кожа бледна, в самых тяжелых случаях можно наблюдать появление кожных кровоизлияний.
Дыхательный тракт в частых случаях не поражен, однако не редки значительные затруднения носового дыхания из-за тяжелого поражения носоглотки.
Сердечно-сосудистый аппарат остается незатронутым лишь в первые часы или первые сутки заболевания, но очень скоро начинает страдать благодаря быстрому всасыванию токсина, так что иногда в самых тяжелых случаях смерть может наступить на 1-2-е сутки при явлениях катастрофически нарастающей слабости сердечно-сосудистого аппарата. Сердце быстро расширяется, тоны делаются слабыми, кровяное давление падает, пульс слабый и неправильный, печень опухает, появляются боли в животе и рвота. Очень быстро поражается почка, давая картину токсического нефроза (белок, цилиндры). Сознание нередко вполне ясное, температура не высока, из чего, однако, есть исключения, менингеальных явлений нет. Рефлексы сохранены. В крови лейкоцитоз более высок, но все же не достигает таких цифр, как при скарлатине, с довольно значительным нейтрофиллезом и сдвигом по Арнету.
После перенесённого заболевания формируется нестойкий иммунитет, и приблизительно через 10-11 лет человек может заболеть вновь. Повторное заболевание носит не тяжёлый характер и переносится легче.
Дифтерия — острая инфекционная болезнь, характеризующаяся токсическим поражением преимущественно сердечно-сосудистой и нервной систем, местным воспалительным процессом с образованием фиброзной пленки на месте внедрения возбудителя.
Этиология и патогенез. Возбудитель — токсигенная (дифтерийная палочка Carynebacterium diphtheriae ), продуцирующая экзотоксин. По характеру роста и некоторым биохимическим свойствам различают 3 типа дифтерийной палочки: gravis , mitis , intermedius . Нетоксигенные типы каринебактерий заболевания не вызывают.
Источником и резервуаром инфекции является только человек — больной или здоровый носитель токсигенной дифтерийной палочки. Передача инфекции осуществляется преимущественно воздушно-капельным путем. Входными воротами служат слизистые оболочки ротоглотки, носа, верхних дыхательных путей, реже — половых органов, кожных покровов, глаз. Заболевание возникает только при наличии восприимчивости, которая определяется уровнем антитоксического иммунитета.
На месте входных ворот дифтерийная палочка размножается и выделяет экзотоксин, оказывающий местное и общетоксическое действие. Следствием местного воздействия токсина являются коагуляционный некроз эпителия, паралитическое расширение сосудов с повышением проницаемости их стенок и пропотеванием экссудата, богатого фибриногеном, который под влиянием тромбокиназы, высвобождающейся из некротизированной ткани, превращается в фибрин, образуя фибринозную пленку.
В организме в результате повреждающего действия дифтерийного токсина наблюдаются общая интоксикация, ранние и поздние осложнения.
Клиническая картина. Инкубационный период при дифтерии длится от 2 до 10 дней. Различают дифтерию ротоглотки, носа, дыхательных путей, глаза, уха, половых органов, кожи. Возможны комбинированные формы дифтерии.
Дифтерия ротоглотки. Встречается у 60-65% непривитых детей. Различают следующие ее клинические формы: локализованная (легкая), распространенная (средней тяжести), тяжелые — субтоксическая, токсическая, гипертоксическая. Геморрагическая форма представляет собой токсическую или гипертоксическую дифтерию, осложненную инфекционно-токсическим шоком и геморрагической пурпурой.
Локализованная форма дифтерии ротоглотки протекает легко. Температура тела редко превышает 38°С, отмечаются небольшие нарушения самочувствия. Отечность миндалин, дужек едва выражена. Налет не выходит за пределы миндалин и имеет вид отдельных островков разной величины или сливается в более крупные участки, покрывающие значительную часть миндалин (рис. 69, см. цв. вклейку). Речь идет соответственно об островчатой и пленчатой формах локализованной дифтерии ротоглотки.
Распространенная форма дифтерии ротоглотки характеризуется появлением фибринозного налета не только на миндалинах, но и на нёбных дужках, язычке, стенках глотки. При этой форме больше, чем при локализованной, выражены симптомы интоксикации (недомогание, головная боль, расстройство сна, анорексия, рвота, лихорадка) и реакция регионарных лимфатических узлов.
При субтоксической дифтерии нарастают явления интоксикации, отек достигает поднижнечелюстных лимфатических узлов.
Токсическая форма дифтерии ротоглотки характеризуется в первую очередь отеком подкожной основы. Всегда имеются отек миндалин, язычка, края мягкого нёба и обширный налет, сплошь покрывающий миндалины и язычок, нередко распространяясь на мягкое нёбо. Отечность мягких тканей стенок зева может быть выражена настолько резко, что миндалины соприкасаются между собой, отодвигая язычок назад.
При токсической дифтерии I степени отек поднижнечелюстных лимфатических узлов доходит до середины щеки, при II степени — до ключицы, при III степени — ниже ключицы. Общие симптомы интоксикации выражены резко: температура тела 39,5—40 наблюдаются повторная рвота, вялость, отсутствие аппетита. Характерны бледность кожи, цианоз губ, тахикардия, понижение АД.
Гипертоксическая форма дифтерии ротоглотки проявляется внезапным бурным началом, повышением температуры тела до 40°С и выше, многократной рвотой, расстройством сознания, судорогами. У некоторых больных уже в течение 1 сут быстро прогрессируют местные изменения в ротоглотке и отек шейной клетчатки. Летальный исход наступает в результате инфекционно- токсическою шока.
Дифтерия гортани. Чаще возникает у детей раннего возраста в комбинации с дифтерией ротоглотки, но может быть и первичным поражением. Для дифтерии гортани характерно постепенное развитие в определенной последовательности основных симптомов крупа: лающий кашель, осиплость голоса, инспираторная одышка.
Выделяют 3 стадии дифтерии гортани: катаральную, стенотическую и асфиксическую.
Катаральная стадия. Развивается исподволь. Повышается температура тела до 37,5-38°С, появляются кашель, небольшая осиплость голоса, которая прогрессирующе нарастает. Эта стадия длится 1-3 сут (локализованный круп).
Асфиксическая стадия. В результате кислородного голодания ребенок становится сонливым и адинамичным. отмечаются адинамия мыши, акроцианоз, похолодание конечностей, нитевидный пульс, глухость сердечных гонов.
Дифтерия глаз, кожи, наружных половых органов, пупка наблюдается редко.
Осложнения разнообразны. Инфекционно-токсический шок может развиваться в начальном периоде гипертоксической и токсиче ской дифтерии ротоглотки III степени. Характеризируется очень тяжелым состоянием, адинамией, бледностью кожных покровов с землистым оттенком, акроиианозом, заторможенностью, одышкой. тахикардией, глухостью тонов сердца, снижением АД. олигурией. Летальный исход наступает от последствий инфекционнотоксического шока и ДВС-синдрома.
Миокардит возникает в конце 1-й — начале 2-й недели болезни. Появляются приглушенность тонов сердца и расширение его границ, систолический шум. иногда экстрасистолия. Пульс учащен. Дети жалуются на слабость, ухудшение самочувствия. В тяжелых случаях признаки миокардита развиваются бурно. Нарастают бледность, цианоз губ, адинамия. Характерна триада симптомов: рвота, боли в животе, стойкий ритм галопа (триада Молчанова). Наблюдаются падение АД, нарушение периферической гемодинамики. Летальные исходы при тяжелом миокардите отмечаются более чем у половины больных.
Токсическая почка — осложнение токсической дифтерии. Выявляется рано, уже в остром периоде болезни. В анализах мочи: альбуминурия, гиалиновые и зернистые цилиндры, умеренное количество эритроцитов и лейкоцитов. Относительная плотность мочи высокая. Выраженность и продолжительность нефротических изменений соответствуют тяжести дифтерии. Явления нефрита исчезают самостоятельно на протяжении 2-3 нед.
Полирадикулоневрит обнаруживается позже других осложнений токсической дифтерии. Наблюдается при токсической дифтерии III степени более чем у половины больных. Дифтерийный полирадикулоневрит — результат токсического поражения периферических нервов и корешков. Он характеризуется появлением вялых парезов с атрофией мышц, ослаблением сухожильных рефлексов, расстройством чувствительности и корешковыми болями. Чаше отмечается паралич мягкого нёба, конечностей, III пары черепных нервов, мышц шеи, голосовых связок, мышц глотки, дыхательных мышц, лицевого нерва. В тяжелых случаях возможен распространенный полирадикулоневрит с поражением многих нервов и развитием выраженного пареза мыши глотки, гортани, шеи, спины, і рудной клетки и диафрагмы с нарушением функции глотания и дыхания.
Больной не может держать голову, сидеть, самостоятельно принимать пишу: отмечаются афония и беззвучный слабый кашель, ослабленное дыхание, парадоксальное втягивание брюшной стенки в момент вдоха. Это наиболее опасный период, когда может наступить паралич дыхания.
Легкие парезы выявляю гея с 4—5-й недели болезни, тяжелый полирадикулоневрит может появиться уже с 3-й педели.
Длительность их — до 4-6 мес: легкий мононеврит проходит в течение 2-4 нед.
Диагноз дифтерии ставят на основании характерної! клинической картины, данных о наличии контактов с больными или носителями дифтерийной палочки и результатов лабораторных исследований: бактериологических, токсикологических, серологических. Специфические антитела в сыворотке крови можно выявить с помощью РПГА. ИФА.
Лечение. Главное в лечении всех форм дифтерии — нейтрализация дифтерийного токсина антитоксической противодифтерийной сывороткой. Доза сыворотки зависит от формы и тяжести дифтерии (табл. 27). Перед введением лечебной дозы делят внутрикожную пробу с 0,1 мл разведенной 1:100 сыворотки, через 30 мин 0.1 мл неразведенной сыворотки вводят подкожно с целью гипосенсибилизации и через 1 ч — остальное количество внутримышечно. При наиболее тяжелых токсических формах допустим внутривенный способ введения. При локализованных формах дифтерии обычно сыворотку вводят однократно, а при необходимости — повторно через 8—12 ч.
Таблица 27. Дозы сыворотки при различных формах дифтерии, тыс. мЕ

Для уменьшения интоксикации и улучшения гемодинамики больному с токсической дифтерией ІІ-І II степени показано внутривенное введение плазмы крови человека (50-150 мл), Реополиглюкина, Гемодеза-Н (50-150 мл) в сочетании с капельным введением 10% раствора Глюкозы из расчета 20-50 мл на 1 кг массы тела ребенка в сутки. При токсических формах показаны гормональные препараты: преднизолон. гидрокортизон. Для профилактики ДВС- синдрома назначают гепарин натрия (Гепарин).
При лечении больных с дифтерийным миокардитом требуется строгое соблюдение постельного и охранительного режима. В случае тяжелого миокардита применяют глюкокортикоидные гормоны. Длительность курса определяется терапевтическим эффектом. Показаны НПВС. Для поддержания метаболизма миокарда вводят 10% раствор Глюкозы, аскорбиновую кислоту, пиридоксин, кокарбоксилазу. Кроме того, назначают инозин (Рибоксин).
Лечение пациентов с миокардитом проводят совместно с кардиологом и под контролем ЭКГ.
При лечении больных с полирадикулоневритом показаны назначение стрихнина с тиамином и пиридоксином в инъекциях с чередованием их через день, курс галантамина.
У больных крупом одновременно с проведением специфической терапии решается вопрос о необходимости оперативного вмешательства (назофарингеальная интубация пластиковой трубкой, трахеостомия).
Профилактика. Основное значение имеет активная иммунизация. Если уровень привитых детей достигает 97-98%, заболеваемость дифтерией не регистрируется либо отмечаются единичные случаи заболевания. В настоящее время для активной иммунизации используют АКДС-вакцину. АКДС-М-вакцину, АДС анатоксин и АДС-М анатоксин.
Прогноз при тяжелых формах дифтерии и при наличии осложнений неблагоприятный.
Контрольные вопросы
1. Какие типы дифтерийной палочки вызывают развитие болезни?
2. С чем связано многообразие клинических форм дифтерии?
3. В чем заключаются особенности клинических симптомов дифтерии в зависимости от тяжести заболевания?
4. Какие осложнения дифтерии угрожают жизни больных?
5. В чем заключается этиологически направленное лечение детей с дифтерией?
Дифтерия(греч. Diphtera-кожа, пленка) − острое инфекционное заболевание преимущественно детского возраста, характеризующееся местным фибринозным воспалением в ротоглотке, носу, дыхательных путях, кожной ране, а также общим токсическим воздействием с поражением сердца, периферических нервов и других тканей.
Возбудитель: Грамотрицательная дифтерийная палочка (Corynebacterium diphtheriae, бацилла Леффлера), выделяющая экзотоксин с местным и общим токсическим действием
Путь заражения: воздушно-капельный; контактный
Местные изменения: фибринозное воспаление зева, глоточных миндалин (дифтеритическое) – пленка плотная, толстая, снимается с трудом, под пленкой кровоточащая поверхность, некроз и пропитывание фибрином, захватывает многослойный плоский эпителий и подлежащую ткань; фибринозное воспаление верхних дыхательных путей (крупозное) – поверхностный некроз, пленка тонкая, легко отторгается
Общие изменения (токсические): токсическое поражение периферической нервной системы (вагус, языко-глоточный нерв, диафрагмальный нерв шейного сплетения) – токсический паренхиматозный неврит (распад миелина, осевых цилиндров); токсическое поражение миокарда – токсический миокардит, паренхиматозный и межуточный; надпочечники – кровоизлияние, дистрофия, некроз
Клинико-морфологические формы: дифтерия зева; дифтерия дыхательных путей; дифтерия половых органов у девочек; дифтерия конъюнктивы; дифтерия кожной раны
ДИФТЕРИЯ ЗЕВА Местные изменения в зеве сочетаются с общими токсическими проявлениями (миокардит, неврит, надпочечниковая недостаточность)Осложнения: Чаще всего связаны с токсическими проявлениями: ранний паралич сердца − токсический миокардит (1я − начало 2й недели); ложный круп; поздние параличи: сердца, мягкого неба, диафрагмы - токсические невриты периферических нервов (1,5-2 месяца от начала болезни); надпочечниковая недостаточность; парезы, параличи; коллапсИсходы: выздоровление; смерть; инвалидизация (кардиосклероз, «вагусное сердце)
ДИФТЕРИЯ ДЫХАТЕЛЬНЫХ ПУТЕЙПреобладают местные изменения: крупозное воспаление трахеи с поражением области голосовых связок
Осложнения: истинный круп – обтурация трахеи фибринозными пленками; нисходящий круп – распространение процесса на нижние дыхательные пути; пневмония; трахеотомические осложнения (пролежни трахеи, гнойный перихондрит, флегмона шеи, гнойный медиастинит); кровоизлияния в головной мозг
Исходы: выздоровление; смерть от асфиксии (истинный круп); смерть от пневмонии или других осложнений
Скарлатина. Патологическая анатомия. Общая характеристика первого и второго периодов скарлатины. Осложнения. Причины смерти.
Скарлатина (итал. Scarlatum-багровый, пурпурный) − острое инфекционное заболевание с местными воспалительными изменениями в зеве, типичной распространенной экзантемой, возможностью токсических, септических и аллергических осложнений
Возбудитель: β-гемолитический стрептококк группы А, обладающий токсическим и аллергическим действием
Путь заражения: воздушно-капельный, контактный (через предметы)
Местные изменения: Первичный скарлатинозный комплекс: ангина (катаральная, лакунарная, некротическая); лимфангит; регионарный (шейный) лимфаденит
Проявления генерализации: при контактном распространении – гнойные воспалительные процессы (заглоточный абсцесс, твердая флегмона шеи, медиастинит); при каналикулярном распространении – гнойно-некротический отит, тромбоз синусов, некротический эзофагит; при лимфогенной генерализации – лимфаденит, флегмоны шеи, медиастинит; при гематогенной генерализации – гнойный менингит, гнойный межуточный миокардит, гнойный межуточный нефрит
Инфекционно-аллергические проявления: гломерулонефрит; эндокардит; васкулит
Клинико-морфологические формы:токсическая – тяжелая форма с преобладанием общих токсических проявлений; септическая – связанная с проявлениями генерализации всеми четырьмя путями; аллергическая (вторая скарлатина) – повышение чувствительности к стрептококку, 2й период болезни
Периоды течения: 1.первый (1-2 недели) – токсикосептические проявления;
2.второй (2-3 недели) аллергические проявления
Осложнения: В 1й период связанны с токсическими и септическими проявлениями: острая тубулопатия, отек головного мозга, флегмона шеи, гнойный менингит, отит
Во 2й период связанны с аллергическими проявлениями: острый гломерулонефрит с возможной хронизацией
Причины смерти в 1-ом периоде: Зависят от формы скарлатины: при токсической форме – интоксикация (начало болезни);при септической форме – гнойные осложнения
Причина смерти во 2-ом периоде: острый гломерулонефрит; кровоизлияние в головной мозг; бородавчатый эндокардит с тромбоэмболическими осложнениями
Дата добавления: 2018-04-15 ; просмотров: 927 ;
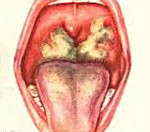
Дифтерия – острое инфекционное заболевание бактериальной природы, характеризующееся развитием фибринозного воспаления в области внедрения возбудителя (поражается преимущественно верхние дыхательные пути, слизистая оболочка ротоглотки). Передается дифтерия воздушно-капельным и воздушно-пылевым путем. Инфекция может поражать ротоглотку, гортань, трахею и бронхи, глаза, нос, кожу и половые органы. Диагностика дифтерии основывается на результатах бактериологического исследования мазка с пораженной слизистой или кожи, данных осмотра и ларингоскопии. При возникновении миокардита и неврологических осложнений требуется консультация кардиолога и невролога.
МКБ-10
Общие сведения
Дифтерия – острое инфекционное заболевание бактериальной природы, характеризующееся развитием фибринозного воспаления в области внедрения возбудителя (поражается преимущественно верхние дыхательные пути, слизистая оболочка ротоглотки).
Причины дифтерии
Дифтерию вызывает Corynebacterium diphtheriae - грамположительная неподвижная бактерия, имеющая вид палочки, на концах которой располагаются зерна волютина, придающие ей вид булавы. Дифтерийная палочка представлена двумя основными биоварами и несколькими промежуточными вариантами. Патогенность микроорганизма заключается в выделении сильнодействующего экзотоксина, по токсичности уступающего только столбнячному и ботулиническому. Не продуцирующие дифтерийный токсин штаммы бактерии не вызывают заболевания.
Возбудитель устойчив к воздействию внешней среды, способен сохраняться на предметах, в пыли до двух месяцев. Хорошо переносит пониженную температуру, погибает при нагревании до 60 °С спустя 10 минут. Ультрафиолетовое облучение и химические дезинфицирующие средства (лизол, хлорсодержащие средства и др.) действуют на дифтерийную палочку губительно.
Резервуаром и источником дифтерии является больной человек или носитель, выделяющий патогенные штаммы дифтерийной палочки. В подавляющем большинстве случаев заражение происходит от больных людей, наибольшее эпидемиологическое значение имеют стертые и атипичные клинические формы заболевания. Выделение возбудителя в период реконвалесценции может продолжаться 15-20 дней, иногда удлиняясь до трех месяцев.
Дифтерия передается по аэрозольному механизму преимущественно воздушно-капельным или воздушно-пылевым путем. В некоторых случаях возможна реализация контактно-бытового пути заражения (при пользовании загрязненными предметами быта, посудой, передаче через грязные руки). Возбудитель способен размножаться в пищевых продуктах (молоке, кондитерских изделиях), способствуя передаче инфекции алиментарным путем.
Люди обладают высокой естественной восприимчивостью к инфекции, после перенесения заболевания формируется антитоксический иммунитет, не препятствующий носительству возбудителя и не защищающий от повторной инфекции, но способствует более легкому течению и отсутствию осложнений в случае ее возникновения. Детей первого года жизни защищают антитела к дифтерийному токсину, переданные от матери трансплацентарно.
Классификация
Дифтерия различается в зависимости от локализации поражения и клинического течения на следующие формы:
- дифтерия ротоглотки (локализованная, распространенная, субтоксическая, токсическая и гипертоксическая);
- дифтерийный круп (локализованный круп гортани, распространенный круп при поражении гортани и трахеи и нисходящий круп при распространении на бронхи);
- дифтерия носа, половых органов, глаз, кожи;
- комбинированное поражение различных органов.
Локализованная дифтерия ротоглотки может протекать по катаральному, островчатому и пленчатому варианту. Токсическая дифтерия подразделяется на первую, вторую и третью степени тяжести.
Симптомы дифтерии
Дифтерия ротоглотки развивается в подавляющем большинстве случаев заражения дифтерийной палочкой. 70-75% случаев представлены локализованной формой. Начало заболевания – острое, поднимается температура тела до фебрильных цифр (реже сохраняется субфебрилитет), появляются симптомы умеренной интоксикации (головная боль, общая слабость, потеря аппетита, побледнение кожных покровов, повышение частоты пульса), боль в горле. Лихорадка длится 2-3 дня, ко второму дню налет на миндалинах, прежде фибринозный, становится более плотным, гладким, приобретает перламутровый блеск. Налеты снимаются тяжело, оставляя после снятия участки кровоточащей слизистой, а на следующие сутки очищенное место вновь покрывается пленкой фибрина.
Локализованная дифтерия ротоглотки проявляется в виде характерных фибринозных налетов у трети взрослых, в остальных случаях налеты рыхлые и легко снимающиеся, не оставляющие после себя кровоточивости. Такими становятся и типичные дифтерийные налеты спустя 5-7 дней с начала заболевания. Воспаление ротоглотки обычно сопровождается умеренным увеличением и чувствительностью к пальпации регионарных лимфатических узлов. Воспаление миндалин и регионарный лимфаденит могут быть как односторонними, так и двусторонними. Лимфоузлы поражаются несимметрично.
Локализованная дифтерия довольно редко протекает в катаральном варианте. В таком случае отмечается субфебрилитет, или температура остается в пределах нормы, интоксикация мало выражена, при осмотре ротоглотки заметна гиперемия слизистой и некоторая отечность миндалин. Боль при глотании умеренная. Это наиболее легкая форма дифтерии. Локализованная дифтерия обычно заканчивается выздоровлением, но в некоторых случаях (без должного лечения) может прогрессировать в более распространенные формы и способствовать развитию осложнений. Обычно же лихорадка проходит на 2-3 день, налеты на миндалинах – на 6-8 сутки.
Распространенная дифтерия ротоглотки отмечается довольно редко, не более чем в 3-11% случаев. При такой форме налеты выявляются не только на миндалинах, но и распространяются на окружающую слизистую ротоглотки. При этом общеинтоксикационный синдром, лимфоаденопатия и лихорадка более интенсивны, чем при локализованной дифтерии. Субтоксическая форма дифтерии ротоглотки характеризуется интенсивными болями при глотании в горле и области шеи. При осмотре миндалин, они имеют выраженный багровый цвет с цианотичным оттенком, покрыты налетами, которые также отмечаются на язычке и небных дужках. Для данной формы характерна отечность подкожной клетчатки над уплотненными болезненными регионарными лимфоузлами. Лимфаденит зачастую односторонний.
В настоящее время довольно распространена токсическая форма дифтерии ротоглотки, нередко (в 20% случаев) развивающаяся у взрослых. Начало обычно бурное, быстро происходит повышение температуры тела до высоких значений, нарастание интенсивного токсикоза, отмечается цианоз губ, тахикардия, артериальная гипотензия. Имеет место сильная боль в горле и шее, иногда – в животе. Интоксикация способствует нарушению центральной нервной деятельности, возможно возникновение тошноты и рвоты, расстройства настроения (эйфория, возбуждение), сознания, восприятия (галлюцинации, бред).
Токсическая дифтерия II и III степени может способствовать интенсивному отеку ротоглотки, препятствующему дыханию. Налеты появляются достаточно быстро, распространяются по стенкам ротоглотки. Пленки утолщаются и грубеют, налеты сохраняются на две и более недели. Отмечается ранний лимфаденит, узлы болезненные, плотные. Обычно процесс захватывает одну сторону. Токсическая дифтерия отличается имеющимся безболезненным отеком шеи. Первая степень характеризуется отеком, ограничивающимся серединой шеи, при второй степени он доходит до ключиц и при третьей - распространяется далее на грудь, на лицо, заднюю поверхность шеи и спину. Больные отмечают неприятный гнилостный запах изо рта, изменение тембра голоса (ринофония).
Гипертоксическая форма протекает наиболее тяжело, развивается обычно у лиц, страдающих тяжелыми хроническими заболеваниями (алкоголизм, СПИД, сахарный диабет, цирроз и др.). Лихорадка с потрясающим ознобом достигает критических цифр, тахикардия, пульс малого наполнения, падение артериального давления, выраженная бледность в сочетании с акроцианозом. При такой форме дифтерии может развиваться геморрагический синдром, прогрессировать инфекционно-токсический шок с надпочечниковой недостаточностью. Без должной медицинской помощи смерть может наступить уже в первые-вторые сутки заболевания.
При локализованном дифтерийном крупе процесс ограничен слизистой оболочкой гортани, при распространенной форме – задействована трахея, а при нисходящем крупе – бронхи. Нередко круп сопровождает дифтерию ротоглотки. Все чаще в последнее время такая форма инфекции отмечается у взрослых. Заболевание обычно не сопровождается значительной общеинфекционной симптоматикой. Различают три последовательных стадии крупа: дисфоническую, стенотическую и стадию асфиксии.
Стенотическая стадия переходит в асфиксическую – затруднение дыхания прогрессирует, становится частым, аритмичным вплоть до полной остановки в результате непроходимости дыхательных путей. Продолжительная гипоксия нарушает работу мозга и ведет к смерти от удушья.
Проявляется в виде затруднения дыхания через нос. При катаральном варианте течения – отделяемое из носа серозно-гнойного (иногда – геморрагического) характера. Температура тела, как правило, в норме (иногда субфебрилитет), интоксикация не выражена. Слизистая носа при осмотре изъязвлена, отмечают фибринозные налеты, при пленчатом варианте снимающиеся наподобие клочьев. Кожа вокруг ноздрей раздражена, могут отмечаться мацерации, корочки. Чаще всего дифтерия носа сопровождает дифтерию ротоглотки.
Катаральный вариант проявляется в виде конъюнктивита (преимущественно одностороннего) с умеренным серозным отделяемым. Общее состояния обычно удовлетворительное, лихорадка отсутствует. Пленчатый вариант отличается формированием фибринозного налета на воспаленной конъюнктиве, отечностью век и отделяемым серозно-гнойного характера. Местные проявления сопровождаются субфебрилитетом и слабовыраженной интоксикацией. Инфекция может распространяться на второй глаз.
Токсическая форма характеризуется острым началом, бурным развитием общеинтоксикационной симптоматики и лихорадки, сопровождающейся выраженным отеком век, гнойно-геморрагическими выделениями из глаза, мацерацией и раздражением окружающей кожи. Воспаление распространяется на второй глаз и окружающие ткани.
Эти формы инфекции довольно редки и, как правило, связаны с особенностями способа заражения. Чаще всего сочетаются с дифтерией ротоглотки или носа. Характеризуются отеком и гиперемированностью пораженных тканей, регионарным лимфаденитом и фибринозными дифтерийными налетами. У мужчин дифтерия половых органов обычно развивается на крайней плоти и вокруг головки, у женщин – во влагалище, но может легко распространяться и поражать малые и большие половые губы, промежность и область заднего прохода. Дифтерия женских половых органов сопровождается выделениями геморрагического характера. При распространении воспаления на область уретры – мочеиспускание вызывает боль.
Дифтерия кожи развивается в местах повреждения целостности кожных покровов (раны, ссадины, изъязвления, бактериальные и грибковые поражения) в случае попадания на них возбудителя. Проявляется в виде серого налета на участке гиперемированной отечной кожи. Общее состояния обычно удовлетворительно, но местные проявления могут существовать долго и медленно регрессировать. В некоторых случаях регистрируется бессимптомное носительство дифтерийной палочки, чаще свойственное лицам с хроническими воспалениями полости носа и глотки.
Осложнения
Наиболее часто и опасно дифтерия осложняется инфекционно-токсическим шоком, токсическим нефрозом, недостаточностью надпочечников. Возможны поражения со стороны нервной (полирадикулоневропатии, невриты) сердечно-сосудистой (миокардит) систем. Максимально опасна с точки зрения риска развития летальных осложнений токсическая и гипертоксическая дифтерия.
Диагностика
В анализе крови картина бактериального поражения, интенсивность которого зависит от формы дифтерии. Специфическая диагностика производится на основании бактериологического исследования мазка со слизистых оболочек носа и ротоглотки, глаз, гениталий, кожи и др. Бакпосев на питательные среды необходимо осуществить не позднее 2-4 часов после забора материала.
Определение нарастания титра антитоксических антител имеет вспомогательное значение, производится с помощью РНГА. Дифтерийный токсин выявляют с помощью ПЦР. Диагностика дифтерийного крупа производится при осмотре гортани с помощью ларингоскопа (отмечается отек, гиперемия и фибринозные пленки в гортани, в области голосовой щели, трахее). При развитии неврологических осложнений больному дифтерией необходима консультация невролога. При появлении признаков дифтерийного миокардита назначают консультацию кардиолога, ЭКГ, УЗИ сердца.
Лечение дифтерии
Больные дифтерией госпитализируются в инфекционные отделения, этиологическое лечение заключается в ведении противодифтерийной антитоксической сыворотки по модифицированному методу Безредки. При тяжелом течении возможно внутривенное введение сыворотки.
Комплекс терапевтических мер дополняют препаратами по показаниям, при токсических формах назначают дезинтоксикационную терапию с применением глюкозы, кокарбоксилазы, введением витамина С, при необходимости - преднизолона, в некоторых случаях – плазмаферез. При угрозе асфиксии производят интубацию, в случаях непроходимости верхних дыхательных путей – трахеостомию. При угрозе развития вторичной инфекции назначается антибиотикотерапия.
Прогноз и профилактика
Прогноз локализованных форм дифтерии легкого и среднетяжелого течения, а также при своевременном введении антитоксической сыворотки - благоприятен. Усугублять прогноз может тяжелое течение токсической формы, развитие осложнений, позднее начало лечебных мероприятий. В настоящее время ввиду развития средств помощи больным и массовой иммунизации населения смертность от дифтерии - не более 5%.
Специфическая профилактика осуществляется планово всему населению. Вакцинация детей начинается с трехмесячного возраста, ревакцинация осуществляется в 9-12 месяцев, 6-7, 11-12 и 16-17 лет. Прививки осуществляются комплексной вакциной против дифтерии и столбняка или против коклюша, дифтерии и столбняка. При необходимости производят вакцинацию взрослых. Выписка больных производится после выздоровления и двукратного отрицательного бактериологического исследования.
Читайте также:


