Приказ мз днр по дифтерии

Министерство здравоохранения ДНР
Описание: Официальное представительство Министерства здравоохранения Донецкой Народной Республики




О случаях заболевания COVID-19 по состоянию на 15.04.2020
_________________________________________________________________
Эпидемическая ситуация в мире
Всего в мире по состоянию на 08.00 по мск 15.04.2020 г. Показать полностью… из доступных источников известно о 1 998 074 подтверждённых случаях (прирост за сутки 72914 случаев; 3,8%). В 181 странах мира вне КНР зарегистрировано 1914329 случаев (за последние сутки прирост 72865; 4,0%).
Согласно данным ежедневного отчёта Государственной Комиссии здравоохранения Китая по состоянию на 24.00 по Пекину 14.04.2020 г. (19.00 по мск) в целом в КНР зарегистрировано случаев заболевания – 83745. За сутки с 00.00 14.04.2020 по 00.00 (время Пекина) 15.04.2020 г. прирост составил 49 случаев (0,06%). Случаев с летальным исходом – 3352 (летальность 4,0%).
Значительное количество местных случаев заболевания COVID-19 (без истории посещения КНР) зарегистрировано за последние сутки в Индии (1034), Франции (5426), Германии (2878), Италии (2972), Великобритании (5274), Испании (3961), России (2774), Бельгии (530), Ирландии (832), Нидерландах (870), Турции (4064), США (25160), Канаде (1312), Бразилии (1539), Иране (1574).
5 правил при подозрении на коронавирусную инфекцию:
1. Оставайтесь дома. При ухудшении самочувствия вызовите врача, проинформируйте его о местах своего пребывания за последние 2 недели, возможных контактах. Строго следуйте рекомендациям врача.
2. Минимизируйте контакты со здоровыми людьми, особенно с пожилыми и лицами с хроническими заболеваниями. Ухаживать за больным лучше одному человеку.
3. Пользуйтесь при кашле или чихании одноразовой салфеткой или платком, прикрывая рот. При их отсутствии чихайте в локтевой сгиб.
4. Пользуйтесь индивидуальными предметами личной гигиены и одноразовой посудой.
5. Обеспечьте в помещении влажную уборку с помощью дезинфицирующих средств и частое проветривание.


Профилактика малярии
_____________________________________________________________________________
Ежегодно 25 апреля отмечается Всемирный день борьбы против малярии, учрежденный Всемирной организацией здравоохранения. Показать полностью…
На территории ДНР местные случаи малярии не регистрировались в течение последних 30 лет. Единичные завозные случаи малярии туристами регистрировались почти ежегодно (в основном из стран Африки, Юго-Восточной Азии и Океании 2-3 случая).
Малярия – группа антропонозных протозойных трансмиссивных болезней человека, возбудители которых передаются комарами рода Anopheles. Болезнь, как правило, сопровождается лихорадкой, ознобом, анемией, увеличением размеров печени и селезенки. У людей малярию вызывают 4 вида паразитов: тропическая (Plasmodium falciparum), трехдневная (P. vivax), четырехдневная (P. malariae) и овале-малярия (P. ovale). Наиболее тяжелая форма малярии – тропическая. Возможно внутриутробное заражение плода через плаценту или в процессе родов, а также заражение при переливании крови, полученной от паразитоносителей.
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
от 3 февраля 1997 года N 36
О совершенствовании мероприятий по
профилактике дифтерии
Проведенная органами и учреждениями здравоохранения и госсанэпидслужбы организационная и практическая работа по совершенствованию вакцинопрофилактики и государственного санитарно-эпидемиологического надзора позволила достичь положительных результатов в борьбе с дифтерией. В 1995 году впервые отмечено снижение заболеваемости этой инфекцией по сравнению с 1994 годом на 9,8%, смертность от этой инфекции снизилась с 0,72 в 1994 году до 0,61 в 1995 году.
За 10 месяцев 1996 года число больных дифтерией по сравнению с аналогичным периодом 1995 года сократилось в 2,6 раза и составило 11722 против 30284, у детей соответственно - 3761 и 10247. Показатель заболеваемости за этот период снизился с 18,0 на 100 тысяч населения в 1995 году до 7,1 в 1996 году, у детей - с 27,7 до 10,4 на 100 тысяч детей. Количество летальных исходов от дифтерии уменьшилось с 908 в 1995 году до 230 человек за 10 месяцев 1996 года.
Снижение заболеваемости и смертности стало возможным в результате проведения организационных и практических мероприятий, направленных на повышение уровня коллективного иммунитета среди населения. Охват детей прививками против дифтерии в возрасте 1 года (к 24 месяцам) увеличился с 68% в 1990 году до 92,6% в 1995 году. За период проведения массовой иммунизации населения привито 70 млн.взрослых или 83% от общей их численности.
Вместе с тем эпидемиологическая обстановка по дифтерии в ряде субъектов Российской Федерации остается напряженной. Уровень заболеваемости дифтерией в Магаданской области за 10 месяцев 1996 года составил 63,7, Псковской области - 29,7, Республиках Карелия, Коми, Ленинградской и Иркутской областях - 23-25,0 на 100 тысяч населения.
Низким остается охват законченной вакцинацией детей по достижении ими 12 месяцев жизни, который в 1995 году в целом по стране составил 77% против установленного уровня - 95%. Только в Республике Карачаево-Черкессия, Мордовской Республике, Амурской, Калининградской и Самарской областях более 90% детей в этом возрасте получили законченный курс вакцинации, в то же время в Республиках Тыва, Коми, Костромской области указанный показатель составил только 31-65%. Из общего числа детей, заболевших дифтерией, - 16% больных и 95% умерших не были привиты против этой инфекции.
В 26 субъектах Российской Федерации в 1995 году не достигнут 80% охват прививками взрослого населения, в том числе в Республике Тыва он не превысил 31%, Республике Коми - 55%, Костромской области - 65%. На взрослое население, преимущественно в возрасте 30-50 лет, приходится до 65% от общего числа заболевших, около половины из них непривиты против этой инфекции. Каждый четвертый непривитый взрослый заболел токсической формой дифтерии, и у 20% из них заболевание закончилось летальным исходом. Не в полной мере решены вопросы организации иммунизации взрослых из групп повышенного риска заражения, в первую очередь, лиц без определенного места жительства, неработающих, страдающих хроническим алкоголизмом, на которых приходится до 40% умерших.
Продолжают регистрироваться групповые заболевания дифтерией в детских дошкольных учреждениях, школах, школах-интернатах и лечебно-профилактических учреждениях. В 1995 году зарегистрировано 55 групповых заболеваний, во время которых пострадало 1060 человек. Наиболее крупные из них имели место в Республиках Карелия, Удмуртия, Мордовской Республике, Ростовской, Новосибирской областях.
В целях совершенствования организационных, профилактических и противоэпидемических мероприятий по борьбе с дифтерией и снижения заболеваемости этой инфекцией в Российской Федерации
1. Руководителям органов управления здравоохранением субъектов Российской Федерации, Председателям комитетов государственного санитарно-эпидемиологического надзора, главным врачам центров государственного санитарно-эпидемиологического надзора в субъектах Российской Федерации:
1.1. Обеспечить внедрение и контроль выполнения мероприятий по профилактике дифтерии в соответствии с методическими указаниями "Профилактика дифтерии" (приложение).
1.2. Проанализировать состояние заболеваемости дифтерией и охвата прививками по возрастным группам населения, диагностики и качества оказания медицинской помощи больным, выполнения рекомендаций Минздравмедпрома России и Госкомсанэпиднадзора России по профилактике этой инфекции. Разработать с учетом эпидемиологической ситуации планы дополнительных мероприятий, предусмотрев в них:
- 95% охват детей в возрасте 12 месяцев законченной
вакцинацией против дифтерии, коклюша и столбняка;
- 95% охват детей в возрасте 24 месяцев первой ревакцинацией
против дифтерии, коклюша и столбняка;
- 90% охват взрослого населения в каждой возрастной группе.
1.3. Завершить в течение 1997 года проведение 2-кратной иммунизации против дифтерии с интервалом 30 дней взрослых лиц старше 40 лет, привитых в 1993-1995 годы однократно АДС-М-анатоксином.
1.4. Обеспечить своевременное и полное выявление, лабораторное обследование больных с подозрением на дифтерию, обследование с профилактической целью на носительство возбудителя дифтерии персонала, поступающего на работу в дома ребенка, детские дома, стационары психоневрологического профиля, психоневрологические интернаты для детей и взрослых, противотуберкулезные детские санатории детей и взрослых, направляемых в эти учреждения.
1.5. При проведении контроля коллективного иммунитета у населения обеспечить планирование серологических исследований в городах и районах с учетом эпидемиологической обстановки по дифтерии (уровень заболеваемости, смертности, наличие токсических форм дифтерии у привитых лиц), охвата профилактическими прививками в отдельных возрастных группах.
1.6. Совместно с органами и учреждениями внутренних дел, социальной защиты населения, службой занятости населения, миграционной службой обеспечить иммунизацию:
- лиц, оказавшихся в экстремальных условиях без определенного места жительства, в создаваемых центрах социальной реабилитации и государственных (муниципальных) учреждениях социальной помощи для указанных лиц;
- лиц, задержанных за бродяжничество и попрошайничество в действующих приемниках-распределителях органов внутренних дел;
- лиц, ведущих асоциальный образ жизни;
- безработных, вынужденных переселенцев и беженцев.
2. Департаменту государственного санитарно-эпидемиологического надзора (Монисов А.А.):
- разработать и представить в установленном порядке на утверждение до 01.04.97 "План мероприятий по борьбе с дифтерией на 1997-2000 годы";
- организовать подготовку методических указаний "Эпидемиологический надзор за дифтерией".
3. Считать утратившими силу:
- Приказ Минздравмедпрома России и Госкомсанэпиднадзора России от 27.10.92 N 266/86 "О неотложных мерах по профилактике дифтерии".
- Приказ Минздравмедпрома России и Госкомсанэпиднадзора России от 02.11.94 N 235/130 "О внесении изменений в схему иммунизации против дифтерии".
- Приказ Минздравмедпрома России и Госкомсанэпиднадзора России от 30.10.95 N 297/112 "О мерах по стабилизации и снижению заболеваемости дифтерией".
- Приказ Госкомсанэпиднадзора России от 21.12.93 N 141 "О неотложных мерах по предупреждению заболеваний дифтерией в Российской Федерации".
- Методические рекомендации "Тактика иммунизации взрослых против дифтерии", утвержденные Минздравом РСФСР 16.02.91.
- Письмо Минздравмедпрома России от 13.10.93 N 05-16/40-16 "О введении рекомендаций по стандартному определению заболевания дифтерией".
4. Контроль за исполнением настоящего приказа возложить на Первого заместителя министра здравоохранения Российской Федерации Онищенко Г.Г.
Приложение
к приказу Минздрава России
от 03.02.97 N 36
* Методические указания разработаны на основании действующих нормативно-распорядительных документов коллективом авторов: Максимова Н.М., Маркина С.С., Богатырева Э.Я. (Московский научно-исследовательский институт эпидемиологии и микробиологии им.Г.Н.Габричевского), Жилина Н.Я. (Департамент госсанэпиднадзора Минздрава России).
1. Общие сведения о дифтерии
Дифтерия - токсикоинфекция. Возбудитель дифтерии коринебактерия дифтерии, продуцирующая токсин, который вызывает повреждающее действие на органы и ткани организма.
Возбудитель дифтерии неоднороден по культуральным, морфологическим и ферментативным свойствам и подразделяется на три биоварианта: МИТИС, ГРАВИС и ИНТЕРМЕДИУС. Токсигенные коринебактерии всех вариантов продуцируют идентичный токсин. Нетоксигенная коринебактерия дифтерии не вызывает заболевание.
Ведущий путь передачи возбудителя дифтерии воздушно-капельный. Кроме того, заражение может произойти при употреблении инфицированных продуктов и через различные контаминированные предметы.
2. Принципы профилактики
Основным методом предупреждения дифтерии является:
2.1. Вакцинопрофилактика, направленная на третье звено эпидемического процесса, т.е. на создание невосприимчивости населения к этой инфекции. У привитых против дифтерии людей вырабатывается антитоксический иммунитет, который защищает от токсических форм дифтерии.
2.2. Проведение противоэпидемических мероприятий по локализации очага инфекции.
3. Стандартное определение случая заболевания дифтерией
3.1. Случаи дифтерии следует классифицировать согласно следующим критериям:
3.1.1. Подозрительным на заболевание дифтерией является наличие:
ангины, тонзиллита, назофарингита, ларингита с патологическими наложениями (островчатыми или пленчатыми), паратонзиллярного абсцесса.
3.1.2. Подозрительными на заболевание дифтерией являются также лица с перечисленными в п.3.1.1 заболеваниями и:
имевшие контакт с больным дифтерией, прибывшие из местности, неблагополучной по этой инфекции, не имеющие определенного места жительства.
3.1.3. Вероятным случаем заболевания дифтерией является наличие перечисленных признаков плюс один или несколько из нижеперечисленных в пп.3.2 и 3.3 симптомов, установление эпидемиологической связи с лабораторно подтвержденным случаем дифтерии.
3.2. Локализованные формы:
- дифтерия ротоглотки - повышение температуры от субфебрильной до 38-39 град. С, неяркая гиперемия слизистой ротоглотки, умеренный отек миндалин и дужек, трудно снимаемые пленчатые наложения, умеренно увеличенные и болезненные региональные лимфоузлы;
- дифтерия гортани - осиплость голоса, сухой кашель, затруднение вдоха, одышка, цианоз кожи лица, вынужденное сидячее положение с запрокинутой головой;
- дифтерия носа - обильные слизисто-сукровичные выделения из носа, пленчатые наложения на перегородке носа;
- дифтерия глаз - резкий отек век, обильное слизисто-гнойное отделяемое, яркая гиперемия конъюнктивы, пленка на конъюнктиве одного или обоих век.
3.3. Токсические формы: резкое повышение температуры с первых часов заболевания до 39-40 град. С; головная боль, озноб, повторная рвота, боли в животе, бледность кожи, общая слабость, вялость; отек миндалин с распространением на дужки, язычок, твердое и мягкое небо; плотные налеты на миндалинах, быстро увеличивающиеся и распространяющиеся за их пределы; диффузная гиперемия слизистой ротоглотки; значительное увеличение и болезненность региональных лимфоузлов; боли в шее; отек подкожной клетчатки шеи, возникающий над увеличенными региональными лимфоузлами, с распространением на лицо и шею до ключицы и ниже; приторно-сладкий запах изо рта; распространение налетов на носоглоточные миндалины, затрудненное носовое дыхание; кровоизлияния на коже и слизистых, носовые кровотечения, кровоточивость десен; кровоизлияния в местах инъекций; стеноз гортани, затрудненное дыхание, афония; миокардит, нарушение ритма сердечных сокращений; полинейропатия (парез мягкого неба, вялые парезы с атрофией мышц, расстройство чувствительности, корешковые боли, ослабленные сухожильные рефлексы); острая почечная недостаточность; инфекционно-токсический шок.
3.4. Окончательный диагноз дифтерии устанавливается при наличии налета и лабораторного подтверждения (выделение токсигенного штамма коринебактерий дифтерии) в мазках из зева, носа и других поврежденных участков и (или) нескольких типичных клинических признаков и эпидемиологической ситуации.
3.5. Сочетание нескольких типичных признаков является показанием для начала специфической терапии.
3.6. При отсутствии пленчатых налетов и обнаружении в мазках токсигенных коринебактерий дифтерии следует устанавливать диагноз "Бактерионосительство дифтерии".
4. Выявление больных и носителей токсигенных коринебактерий
дифтерии
4.1. Врачи всех специальностей, средние медицинские работники лечебно-профилактических, детских, подростковых и оздоровительных учреждений, независимо от формы собственности и ведомственной принадлежности, обязаны выявлять больных дифтерией, лиц с подозрением на это заболевание и носителей токсигенных коринебактерий дифтерии при всех видах оказания медицинской помощи: обращении населения в лечебно-профилактические учреждения; оказании медицинской помощи на дому; приеме у частнопрактикующих врачей; прохождении периодических профилактических медицинских осмотров, а также предварительных медицинских осмотрах при поступлении на работу; медицинском наблюдении за лицами, общавшимися с больными дифтерией или носителями токсигенных штаммов возбудителя этой инфекции в очагах инфекции.
4.2. В целях раннего выявления дифтерии участковый врач (врач-педиатр, врач-терапевт) обязан активно наблюдать за больными ангиной с патологическими наложениями на миндалинах в течение 3-х дней от первичного обращения с обязательным проведением бактериологического обследования больного на дифтерию в течение первых суток. Взятие и транспортировка материалов для исследования проводится в соответствии с приложением 1.
4.3. При наблюдении за больным ангиной должна соблюдаться четкая преемственность на всех этапах - от момента обращения за медицинской помощью (фельдшерско-акушерский пункт, скорая и неотложная медицинская помощь, поликлиника) до госпитализации. Медицинские работники скорой и неотложной медицинской помощи, цеховые врачи обязаны передавать активные вызовы на больных ангинами участковым фельдшерам, участковым врачам-педиатрам и врачам терапевтам.
Вид документа: Приказ
Наименование правотворческого органа: Министерство здравоохранения Донецкой Народной Республики
Дата документа: 20.08.2015
Номер документа: 012.1/286
Дата государственной регистрации: 09.09.2015
Регистрационный номер: 463
Заголовок документа: Об утверждении Порядка дачи и оформления информированного добровольного согласия на медицинское вмешательство или отказа от него
Действие документа: Действующий
Дополнительные сведения:
Количество страниц:

Министерство здравоохранения
Донецкой Народной Республики
Приказ

ПРИКАЗЫВАЮ:
1. Утвердить Порядок дачи и оформления информированного добровольного согласия на медицинское вмешательство или отказа от него (прилагается).
2. Установить ответственность руководителей органов и учреждений Донецкой Народной Республики за надлежащее выполнение Порядка дачи и оформления информированного добровольного согласия на медицинское вмешательство или отказа от него, утвержденного данным приказом.
3. Главному специалисту юридического сектора Министерства здравоохранения Донецкой Народной Республики (Лопушанскому М.В.) обеспечить представление данного приказа в Министерство юстиции Донецкой Народной Республики для его государственной регистрации.
4. Контроль за исполнением данного приказа оставляю за собой.
5. Приказ вступает в силу со дня опубликования.

Порядок дачи и оформления информированного добровольного согласия на медицинское вмешательство или отказа от него
1. Общие положения
1.2. Под медицинским вмешательством в данном Порядке подразумевается выполняемое медицинским работником воздействие на физическое или психическое состояние человека и имеющее лечебно-профилактическую, исследовательскую, реабилитационную направленность, а также наблюдение за беременными и родовспоможение, искусственное оплодотворение и прерывание беременности, переливание крови и ее компонентов, трансплантация органов и тканей, имплантация устройств, изделий и материалов, изменение внешности и пола, протезирование.
1.3. Информированное добровольное согласие на медицинское вмешательство или отказ от него дается гражданином либо одним из родителей или иным законным представителем в отношении лиц, указанных в пункте 1.4. настоящего Порядка.
1.4. Информированное добровольное согласие на медицинское вмешательство или отказ от него дает один из родителей или иной законный представитель в отношении:
1.4.1. лица, не достигшего возраста, установленного совершеннолетия, или лица, признанного в установленном законом порядке недееспособным, если такое лицо по своему состоянию не способно дать согласие на медицинское вмешательство;
1.4.2. несовершеннолетнего больного наркоманией при оказании ему наркологической помощи или при медицинском освидетельствовании несовершеннолетнего в целях установления состояния наркотического либо иного токсического опьянения (за исключением установленных законодательством Донецкой Народной Республики случаев приобретения несовершеннолетними полной дееспособности до достижения ими восемнадцатилетнего возраста).
1.5. Информированное добровольное согласие на медицинское вмешательство, отказ от него берется строго до момента оказания медицинской помощи у каждого пациента или его законного представителя при обращении за медицинской помощью, вне зависимости от пола, возраста, гражданства, национальной и религиозной принадлежности, а также от принадлежности к прикрепленному контингенту.
1.6. Настоящий Порядок не распространяется на случаи проведения медицинских вмешательств пациентам с расстройствами психики и поведения, а также пациентам с заболеваниями, представляющими эпидопасность для окружающих. Для указанных категорий пациентов Порядок дачи информированного добровольного согласия на медицинское вмешательство определяется отдельными нормативно-правовыми актами.
2. Дача и оформление информированного добровольного согласия на медицинское вмешательство
2.1. Перед получением информированного добровольного согласия на медицинское вмешательство лечащим врачом либо иным медицинским работником учреждения здравоохранения гражданину, одному из родителей или иному законному представителю лица, указанного в пункте 1.4 настоящего Порядка, предоставляется в доступной для него форме полная информация о целях, методах оказания медицинской помощи, связанном с ними риске, возможных вариантах медицинских вмешательств, последствиях этих медицинских вмешательств, в том числе о вероятности развития осложнений, а также о предполагаемых результатах оказания медицинской помощи.
2.2. Информированное добровольное согласие на:
2.2.1. медицинское вмешательство оформляется по форме, в соответствии с приложением 1 к данному Порядку;
2.2.2. оперативное вмешательство, в т.ч. переливание крови и ее компонентов, оформляется по форме, в соответствии с приложением 2 к данному Порядку;
2.2.3. анестезиологическое обеспечение медицинского вмешательства оформляется по форме, в соответствии с приложением 3 к данному Порядку;
2.2.4. вакцинацию оформляется по форме, в соответствии с приложением 4 к данному Порядку.
2.4. Пациент имеет право отказаться от заполнения вышеуказанных бланков. В данном случае допускается получение информированного добровольного согласия пациента не на бланке, а в письменной форме с соблюдением требований законодательства Донецкой Народной Республики.
2.5. Бланки информированного добровольного согласия могут использоваться при оказании амбулаторно-поликлинической (в том числе в условиях дневного стационара, стационара на дому) и стационарной помощи, при санаторно-курортном лечении.
2.6. Каждый бланк должен быть заверен собственноручно подписью пациента или его законного представителя, а также подписью должностного лица.
2.7. Оформленное информированное добровольное согласие на медицинское вмешательство подписывается гражданином, одним из родителей или иным законным представителем лица, указанного в пункте 1.4. настоящего Порядка, а также медицинским работником, оформившим такое согласие, и хранится в медицинской документации пациента.
3. Проведение медицинского вмешательства без согласия гражданина
3.1.1. если медицинское вмешательство необходимо по экстренным показаниям для устранения угрозы жизни человека и если его состояние не позволяет выразить свою волю или отсутствуют законные представители (в отношении лиц, указанных в пункте 1.4. данного Порядка);
3.1.2. в отношении лиц, страдающих заболеваниями, представляющими эпидопасность для окружающих;
3.1.3. в отношении лиц, страдающих тяжелыми психическими расстройствами, подлежащими принудительному осмотру и лечению в соответствии с действующим законодательством;
3.1.4. в отношении лиц, совершивших общественно опасные деяния (преступления);
3.1.5. при проведении судебно-медицинской и (или) судебно-психиатрической и (или) судебно-психологической экспертиз.
3.2. Проведение медицинского вмешательства без согласия гражданина в случаях, указанных в пунктах 3.1.2.–3.1.5. настоящего Порядка регулируется отдельными нормативно-правовыми актами Донецкой Народной Республики.
3.3. Если медицинское вмешательство необходимо по экстренным показаниям для устранения угрозы жизни пациента и если его состояние не позволяет выразить свою волю или отсутствуют законные представители, решение о проведении медицинского вмешательства принимается консилиумом врачей, а в случае, если собрать консилиум невозможно, – непосредственно лечащим (дежурным) врачом с внесением такого решения в медицинскую документацию пациента и последующим уведомлением должностных лиц учреждения здравоохранения (руководителя учреждения здравоохранения или руководителя отделения учреждения здравоохранения), гражданина, в отношении которого проведено медицинское вмешательство, одного из родителей или иного законного представителя.
3.4. Заключение консилиума врачей о необходимости проведения медицинского вмешательства оформляется по форме, в соответствии с приложением 5 к данному Порядку, и хранится в медицинской документации пациента.
3.5. Решение врача о необходимости проведения медицинского вмешательства оформляется по форме, в соответствии с приложением 6 к данному Порядку, и хранится в медицинской документации пациента.
4. Оформление отказа от медицинского вмешательства
4.2. При отказе от медицинского вмешательства, гражданину, одному из родителей или иному законному представителю лица, указанного в пункте 1.4. настоящего Порядка, в доступной для него форме должны быть разъяснены возможные последствия такого отказа, в том числе вероятность развития осложнений заболевания (состояния).
4.3. Отказ от проведения медицинского вмешательства (далее – отказ) оформляется по форме, в соответствии с приложением 7 к данному Порядку и подписывается пациентом, одним из родителей или иным законным представителем лица, указанного в пункте 1.4. настоящего Порядка, а также медицинским работником, оформившим такой отказ, и хранится в медицинской документации пациента.
4.4. Пациент имеет право отказаться от заполнения вышеуказанного бланка. В данном случае допускается получение отказа от медицинского вмешательства не на бланке, а в письменном виде – в форме заявления на имя руководителя учреждения здравоохранения с соблюдением требований законодательства Донецкой Народной Республики.
4.5. В случае отказа пациента от подписи вышеуказанного бланка и его нежелании изложить свой отказ в письменной форме в заключительной части бланка отказа заполняется Акт отказа от подписи, который визируется лечащим врачом и двумя свидетелями из числа медицинского персонала (с целью сохранения врачебной тайны не допускается привлечение к подписанию данного Акта посторонних лиц).
4.6. Отказ от медицинского вмешательства берется у пациента или его законного представителя до момента оказания медицинской помощи вне зависимости от пола, возраста, гражданства, национальной и религиозной принадлежности, а также от принадлежности к прикрепленному контингенту.
4.7. Каждый бланк должен быть заверен собственноручно подписью пациента или его законного представителя, а также подписью должностного лица.
4.8. При отказе родителей или иных законных представителей лица, не достигшего возраста совершеннолетия, либо законных представителей лица, признанного в установленном законном порядке недееспособным, от медицинской помощи, необходимой для спасения жизни указанных лиц, учреждение здравоохранения имеет право обратиться в суд для защиты интересов этих лиц.
4.9. Законный представитель лица, признанного в установленном законом порядке недееспособным, обязан известить орган опеки и попечительства по месту жительства подопечного об отказе от медицинского вмешательства, необходимого для спасения жизни подопечного, не позднее дня, следующего за днем этого отказа.
Дифтерія — гостре інфекційне захворювання з повітряно-крапельним механізмом передачі, яке спричиняється аеробними грампозитивними бактеріями Corynebacterium diphtheriae (рідше — C. ulcerans та C. рseudotuberculosis).
Згідно з даними Всесвітньої організації охорони здоров’я протягом останніх 10 років щороку у різних регіонах світу реєструється 4000–8000 випадків цього захворювання. Наймасштабніша епідемія дифтерії, зафіксована з моменту впровадження вакцинації, мала місце у 1990–1995 рр. на території країн колишнього СРСР. Тоді було зареєстровано близько 157 тис. випадків захворювання та 5000 випадків смерті.
На сьогодні загроза виникнення епідемії дифтерії є актуальною проблемою серед країн, що розвиваються, у тому числі України. Враховуючи вкрай низький рівень охоплення населення вакцинацією проти дифтерії (згідно з даними Центру громадського здоров’я МОЗ України вакциновані лише 70% дітей), існує високий ризик розвитку спалахів інфекцій.
Лабораторна діагностика дифтерії включає проведення мікроскопічного та культурального досліджень, а також визначення токсигенності збудника.
Мікроскопічне дослідження. При мікроскопії нативного матеріалу (секрету горла і носових ходів), фарбованого за Грамом, визначаються скупчення безкапсульних нерухомих бацил з булавовидними потовщеннями.
Культуральне дослідження. Бактеріологічна діагностика дифтерії базується на виділенні культури C. diphtheriae на спеціальних поживних середовищах (Леффлера, середовищі з телуритом калію та ін.). Для взяття нативного матеріалу (мазку з носа, крипт мигдаликів, псевдомембран, виразок або ділянок знебарвлення слизової оболонки) використовується стерильний сухий тампон. Ідентифікація збудника є результатом аналізу морфологічних та ферментативних характеристик колоній. При виділенні культури коринебактерій обов’язковим є визначення їх токсигенних властивостей. Усіх осіб, які напередодні мали близькі контакти з хворим, необхідно обстежити.
Тест на токсигенність.Для визначення токсигенності коринебактерій використовуються тест Елека та полімеразна ланцюгова реакція (ПЛР). Тест Елека базується на відтворенні процесу зустрічної імунодифузії між токсином коринебактерій та антитоксином, нанесеним на фільтрувальний папір. При взаємодії токсину та антитоксину утворюється біла лінія (преципітат). Чутливим та швидким методом визначення токсигенності бактерій є ПЛР. Даний метод базується на виділенні гену, який кодує фракцію А токсину.
Інші лабораторні дослідження. Визначення рівня сироваткових антитіл до дифтерійного антитоксину може проводитися перед введенням протидифтерійної сироватки та має прогностичне значення. При визначенні високого рівня антитіл (0,01–0,1 МО/мл) тяжкий перебіг захворювання є малоімовірним. У той же час низький рівень антитіл (менше 0,01 МО/мл) не виключає захворювання.
Загальний аналіз крові у хворих на дифтерію характеризується помірним лейкоцитозом. У загальному аналізі сечі може бути наявна транзиторна протеїнурія.
Рентгенографія органів грудної порожнини та м’яких тканин шиї/комп’ютерна томографія/ультрасонографія дозволяють візуалізувати превертебральний набряк м’яких тканин та збільшення надгортанного хряща.
Ехо-кардіографія може демонструвати наявність вегетацій клапанів, однак такий системний прояв дифтерії є рідкістю.
На електрокардіограмі (ЕКГ) можуть визначатися ознаки порушення ритму та провідності серця.
При підозрі на дифтерію специфічне лікування повинне бути розпочате ще до отримання результатів лабораторної діагностики.
З метою попередження розповсюдження інфекції хворим необхідно забезпечити дотримання стандартних (миття рук) та респіраторних (маски) заходів ізоляції.
Дифтерійний антитоксин.Протидифтерійна сироватка застосовується з метою нейтралізації циркулюючого дифтерійного токсину та повинна бути введена хворому якнайшвидше. Дифтерійний антитоксин являє собою білкову фракцію сироватки крові коней, гіперімунізованих дифтерійним анатоксином. Доза і шлях введення антитоксину залежать від тяжкості перебігу захворювання.
Перед введенням протидифтерійної сироватки необхідно обов’язково провести пробу на чутливість з використанням розведеної кінської сироватки відповідно до інструкції.
Особам з позитивним результатом тесту на чутливість необхідно провести десенсибілізацію. Схема десенсибілізації (згідно з рекомендаціями Центрів з контролю та профілактики захворювань США, Centers for Disease Control and Prevention — CDC) наведена в таблиці.
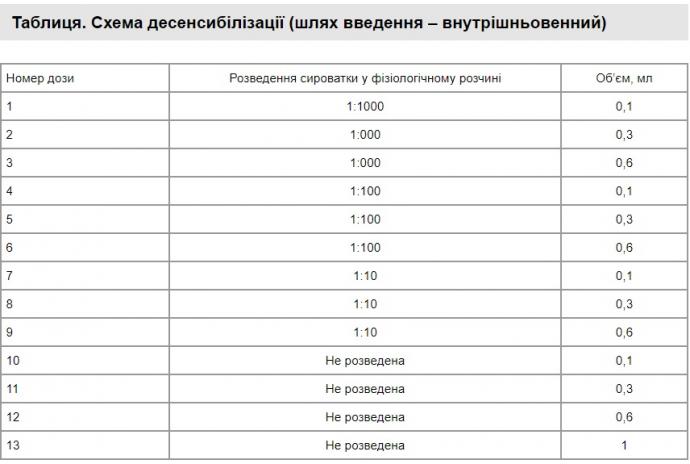
Медичний персонал, який проводить десенсибілізацію, повинен мати доступ до медикаментів та інтрументарію для надання допомоги при анафілаксії. Важливо, аби процедура десенсибілізації була безперервною.
Надалі пацієнти з позитивною пробою на чутливість, які отримали курс десенсибілізації, та пацієнти з негативною пробою на чутливість повинні отримати повну дозу антитоксину. Найбільш оптимальним шляхом введення протидифтерійної сироватки є внутрішньовенний. Антитоксин розводиться у 250–500 мл фізіологічного розчину та вводиться внутрішньовенно крапельно повільно (протягом 2–4 год) під ретельним спостереженням медичного персоналу (моніторинг ознак анафілаксії).
Згідно з рекомендаціями CDC залежно від клінічних проявів необхідно вводити наступні дози протидифтерійної сироватки:
- Ларингіт або фарингіт тривалістю 2 дні — 20–40 тис. одиниць.
- Назофарингіт — 40–60 тис. одиниць.
- Розповсюджена форма дифтерії тривалістю 3 дні чи більше або набряк шиї — 80–100 тис. одиниць.
- Ізольоване ураження шкіри — 20–40 тис. одиниць.
Антибіотикотерапія. Метою антибіотикотерапії є ерадикація C. diphtheriae та, відповідно, запобігання подальшій продукції дифтерійного токсину. Застосування антибіотиків у хворих на дифтерію асоціюється з прискоренням одужання та забезпечує запобігання інфікуванню контактних осіб. Еритроміцин та пеніцилін — єдині антибіотики, застосування яких при дифтерії рекомендоване CDC.
Рекомендовані схеми антибіотикотерапії:
- Бензилпеніциліну натрієва сіль (пеніцилін G): 300 тис. одиниць кожні 12 год в/м(якщо маса тіла 10 кг) 14 днів. Якщо загальний стан хворого дозволяє застосовувати таблетовані форми пеніцилінів, антибіотиком вибору є феноксиметилпеніцилін (пеніцилін V) у дозі 250 мг 4 р/добу перорально.
- Еритроміцин у дозі 40 мг/кг/добу у 4 прийоми (максимальна доза — 2000 мг/добу) перорально 14 днів.
У більшості випадків вже через 48 год від початку антибіотикотерапії хворий перестає бути контагіозним. Разом з тим стандартних та респіраторних заходів ізоляції слід дотримуватися до моменту документального підтвердження успішного лікування (двох негативних результатів культурального дослідження нативних мазків).
Забезпечення прохідності дихальних шляхів (інтубація та штучна вентиляція легень) є пріоритетом у пацієнтів із ризиком розвитку обструкції. Важливим аспектом лікування є проведення ретельного ЕКГ-моніторингу з метою ідентифікації порушень серцевого ритму та провідності.
Дифтерія шкіри зазвичай має легкий перебіг та може бути спричинена як токсигенними, так і нетоксигенними C. diphtheriae. Лікування може проводитися амбулаторно та полягає у застосуванні антибіотиків (пеніцинілу або еритроміцину) протягом 14 днів. Доцільність застосування протидифтерійної сироватки у хворих з дифтерією шкіри на сьогодні є спірною.
Два негативні результати культурального дослідження матеріалу, взяті з інтервалом 24 год після завершеного лікування, свідчать про його успішність. Якщо один з результатів є позитивним, необхідно повторити курс антибіотикотерапії еритроміцином або пеніциліном протягом 10 днів.
Особам, які тісно контактували з хворими на дифтерію, необхідно призначити курс антибіотикотерапії (еритроміцин 250 мг 4 р/добу 10 днів або бензилпеніцилін 1,2 млн одиниць в/м однократно) та проводити моніторинг симптомів захворювання.
Читайте также:


