После скарлатины когда можно заниматься спортом после
Итак, мы продолжаем разговор о скарлатине, как одном из серьезных инфекционных заболеваний детского возраста, которое может давать серьезные осложнения без должного лечения. Хотя они и бывают редко, но стоит заранее знать, как они распознаются, так как могут представлять серьезную угрозу для жизни или здоровья детей и взрослых.
Развитие осложнений.
Если с момента возникновения скарлатины или после начала ангины, спустя несколько дней вы стали отмечать у ребенка или же у себя подозрительные симптомы, стоит немедленно обратиться к врачу. Медицинская помощь нужна при наличии резкого повышения температуры, которое происходит, не смотря на проводимую терапию, происходит резкое усиление болей в горле, возникает резкая и сильная припухлость в области правой или левой половины горла. Опасно также внезапное возникновение сильных головных болей, боли в районе лба или в области лица, вокруг глаз или под ними, в заушной области, боли в левом или правом ухе. Особенно опасно, если заболевшему ребенку или взрослому вдруг внезапно стало сильно плохо, возникла резкая слабость, происходят потери сознания, либо у заболевшего происходит формирование болей в груди, сильный кашель или появились жалобы на сильное затруднение дыхания. Только врач при детальном осмотре может сказать – это течение скарлатины или формируются уже ее осложнения, требующие неотложного вмешательства. Если предположения подтвердятся, тогда будут проводиться необходимые лечебные мероприятия по устранению возможных осложнений и лечения скарлатины.
Что может быть из осложнений?
Через несколько недель с момента начала заболевания могут возникать разного рода осложнения. К ним относят, например, воспаления сердца или суставов. В редких ситуациях, особенно у детей с скарлатиной, иммунной системой начинают вырабатываться особые антитела, которые могут атаковать не только инфекционный агент, но и собственные клетки и ткани организма. Именно по этим причинам, примерно через пару недель с момента начала скарлатины у детей развивается так называемое состояние острой ревматической лихорадки. При этом происходит также воспаление области суставов и тканей в сердце. На сегодняшний день, за счет широкого распространения антибиотикотерапии в лечении скарлатины осложнения со стороны сердца и суставов дают менее чем 1% детей, заболевших скарлатиной или с имеющейся стрептококковой ангиной. Обычно воспаление в области суставов, связанное с развитием скарлатины не опасно и обычно оно проходит без каких-либо серьезных последствий. Но вот в это же время воспаление тканей сердца может быть очень опасным, что может приводить к выраженным нарушениям в работе клапанов сердца и даже к гибели заболевшего ребенка.
В результате проводимых исследований врачами было установлено, что развитие острой ревматической лихорадки может формироваться не только после начала ангины или переносимой скарлатины, но и при внешне здоровом виде людей, которые при этом заражены бета-гемолитическими стрептококками, но при этом не имеют никаких клинических проявлений заражения. Так, при проведении массовых исследований детей было выяснено, что из всего количества пораженных острой ревматической лихорадкой детей, больше чем у 60% до ее начала не имелось никаких признаков наличия ангины или же перенесенной ими скарлатины, либо были незначительные симптомы ОРВИ, которые лечились симптоматически. Немедленно нужно обращаться с ребенком к врачу, если через несколько дней или недель с момента выявления у него скарлатины, вы отметили у ребенка следующие симптомы:
- красноту, боли и припухлости в области суставов, особенно таких крупных как локтевые или коленные суставы
- сильно выраженную слабость и одышку, проявляющуюся при малейших физических нагрузках (при быстрой ходьбе, при разговоре, при подъеме на лестницу).
- если возникают боли в области сердца или груди
Если данные симптомы будут связаны с наличием острой ревматической лихорадки, врачу необходимо будет назначить ребенку комбинированное лечение с антибиотиками и противовспалительными препаратами.
Важно также помнить о том, что сама скарлатина, а также проявления ревматической лихорадки могут повторяться снова, и при каждом новом эпизоде могут возникать все более серьезные и тяжелые нарушения работы сердца и поражения в суставах. У детей, которые однажды уже переносили ревматические лихорадки, риск их возникновения при каждой последующей ангине будет особенно высоким. В связи с выше сказанным, при наличии у кого-то из ваших детей ревматической лихорадки нужно обсуждать с врачом необходимость проведения профилактической антибиотикотерапии на протяжении нескольких лет или даже пожизненно, что не позволит стрептококковой инфекции снова развиться и нанести еще больший вред.
Поражение почек.
Еще одним из серьезнейших осложнений скарлатины могут быть поражения почек в виде острого стрептококкового гломерулонефрита. По таким же механизмам, как и поражения суставов и сердца, гломерулонефрит развивается при повреждении тканей почек антителами, которые иммунная система болеющего ребенка вырабатывает против стрептококка. У некоторых из детей, болеющих скарлатиной, антитела, связываясь с микробами, начинают активное осаждение в области тканей почек, что вызывает их воспаление. Риск развития гломерулонефрита при перенесенной скарлатине достигает 2%. При этом воспалительный процесс в тканях почек может быть сильно выраженным, что может приводить к полному нарушению в работе этих органов. У большинства заболевших детей работа почек постепенно восстанавливается на протяжении нескольких недель, но иногда поражения почек могут становиться необратимыми.
Необходимо немедленное обращение к врачу, если через несколько дней или недель с момента возникновения скарлатины или ангины вы замечаете у болеющего ребенка такие проявления, как резкое сокращение или увеличение количества выделяемой мочи, внезапное изменение цвета мочи на красный или грязно-розовый, боли в области поясницы справа или слева, либо боли в животе. При наличии гломерулонефрита необходимо также будет активное лечение. По мнению специалистов гломерулонефрит могут вызывать далеко не все типы стрептококка.
Поражение нервной системы.
Примерно у 25-30% детей, которые заболевают острой ревматической лихорадкой, могут возникать нарушения в работе головного мозга. Это примерно 0.3% от всех детей, которые переносили скарлатину или стрептококковую ангину, у них происходит формирование антител, которые иммунная система адресует против стрептококка, но они при этом могут атаковать еще определенные центры в головном мозге, которые отвечают за формирование эмоций, речь и координацию движений. В связи с подобным, у некоторых детей, болеющих скарлатиной, через несколько недель с момента начала болезни может развиваться особое заболевание под названием хорея Сиденгама (синдром PANDAS), появляющиеся следующими симптомами:
- изменение отношения ребенка к пище необъяснимого характера, или ребенок начинает с жадностью поедать все, или наоборот, начинает упорно отказываться от пищи
- беспричинное беспокойство ребенка, частые и беспричинные плачи ребенка, сильная агрессия, непривычное поведение
- возникновение у ребенка внезапного ночного недержания мочи
- развитие у ребенка странных движений языка и рта, рук или ног.
При наличии подобных или очень похожих симптомов необходимо немедленное обращение к врачу. Около половины детей, которые заболевают этим видом хореи, после перенесенной скарлатины, полностью выздоравливают на протяжении нескольких месяцев спустя. У остальных детей разного рода психологические проблемы или нарушения в двигательной сфере могут сохраняться на длительнее время.
Карантин при скарлатине.
Никаких прививок от скарлатины на сегодняшнее время не существует, профилактические меры складываются из обычных мер профилактики инфекции. Период заразности при скарлатине, если ребенок не принимает антибиотики, может длиться на протяжении первых трех недель с момента начала заболевания. При активном лечении скарлатины при помощи антибиотиков заразность исчезает уже на следующие сути с момента начал приема. В связи с выше сказанным, если ребенку прописаны антибиотики, он подлежит изоляции до начала лечения и первые сутки его проведения. В более продолжительном карантине нет необходимости.
Любая болезнь выбивает человека из привычного ритма, заставляя изменить образ жизни.
Спортсменам придется какой-то период воздерживаться от тренировок.
Вынужденный отдых нужен всем перенесшим ангину — инфекционное заболевание, протекающее тяжело, с температурой, ухудшением общего состояния и возможными опасными осложнениями. Поэтому важно преждевременно не нагружать ослабленный организм спортивными занятиями.
Что говорят врачи
Медики предупреждают — осложнения, возможно, проявится спустя неделю — две после излечения в виде:
- Поражений сердца — миокардита, эндокардита, перикардита;
- Патологий почек — пиелонефрита, гломерулонефрита;
- Артрита, ревматизма;
- Местных осложнений — отита, отека гортани;
- Сепсиса.
Торопиться в спортзал не стоит. Прежде, чем приступать к физическим нагрузкам, обязательно медицинское обследование органов, чаще всего страдающих от ангины.
Врач обычно назначает ЭКГ — электрокардиографию сердца, иногда требуется эхокардиография (УЗИ) этого органа. Также берутся анализы мочи, крови (общий) и ревматические пробы. После прохождения всех обследований решается вопрос о возобновлении спортивных занятий.
Как спорт влияет на организм
Не зря в школе переболевших освобождали от физкультуры минимум на 2 недели. Что уж говорить о спорте с его перегрузками.
В разгар ангины ломит все тело, лихорадит, болит горло и нет сил двигаться — о тренировках никто не помышляет. Но болезнь отступает, и многие рвутся возобновить занятия, боясь потерять форму. Почему врачи категорически запрещают занятия спортом:
Выздоровевшему организму требуются время и силы на полное восстановление. Тренироваться в этот период — значит, забирать энергию у иммунной системы, и без того ослабленной болезнью.
Тренировки на этапе восстановления — стресс, негативно влияющий на организм и замедляющий возобновление его ресурсов.
Спорт способен спровоцировать развитие осложнений на важные органы, особенно уязвимые у переболевших ангиной.
Ослабленный вредоносным воздействием бактерий, вирусов, грибков (возбудителей ангины) организм не готов к физическим и психологическим нагрузкам, сопровождающим спортивные занятия.
В среднем сроки восстановления, то есть устранения всех симптомов заболевания, занимают от недели до 10 дней. Но этот показатель сугубо индивидуален, зависит от особенностей организма, тяжести течения ангины и других факторов.
Можно ли бегать
Регулярные пробежки способствуют:
- Улучшению кровообращения, насыщению тканей и органов кислородом;
- Укреплению сосудистой системы;
- Очищению организма от шлаков и токсинов;
- Нормализации процессов обмена, снижению количества холестерина в крови;
- Снижению веса;
- Выработке эндорфинов — гормонов радости.
Но все положительные свойства бега не работают у ослабленного человека. А ангина (острая инфекция) служит противопоказанием к беговым занятиям.
Это касается и профессиональных спортсменов. Им также требуется время на реабилитацию и восстановление ресурсов организма. Начать тренироваться рано, значит, подвергнуть себя риску рецидива ангины и проблемам с сердцем и суставами.
Сразу приступать к интенсивным пробежкам запрещено. Вначале показаны легкие тренировки — разминки в виде комплекса несложных упражнений. Нагрузка во время бега должна быть вполовину меньше, чем до болезни.
Рекомендованы интервальные тренировки — чередование бега с ходьбой, пробежек в быстром темпе и в более медленном, пауз, позволяющих организму отдохнуть. Первые занятия пусть не превышают 30 минут, бегать следует по местности с ровным рельефом.
Плавать в бассейне
Плавание приносит организму несомненную пользу:
- Укрепляет мышечный тонус;
- Тренирует суставы и связки;
- Улучшает кровообращение и стимулирует работу сердца;
- Сжигает лишние калории;
- Позитивно влияет на общее самочувствие.
Плавание в бассейне сопряжено с перепадами температур, служащих дополнительной нагрузкой на ослабленный иммунитет. Поэтому плавание разумнее отложить до восстановления защитных сил организма.
Первые занятия в бассейне должны быть щадящими, возвращаться к полноценному тренировочному процессу следует постепенно.
Когда возобновлять тренировки
Главный принцип возобновления тренировок — постепенность. Прежнюю форму возвращают щадящими порционными нагрузками.
Спустя две недели с момента выздоровления разрешено приступать к легким разминкам, дыхательным упражнениям, избегая силовых нагрузок и длительных пробежек.
Индивидуальный план занятий составляет тренер с учетом рекомендаций доктора и данных полного обследования. Терпение и контроль самочувствия помогут постепенно вернуть былую спортивную форму, не навредив собственному здоровью.
Спорт у ребенка
Мамам и папам следует знать:
Дети не могут объективно оценить свое состояние. Подвижному ребенку не лежится в постели, ему хочется двигаться сразу по мере улучшения самочувствия. Стоит ограничивать излишнюю подвижность, во избежание негативных последствий.
Разрешают минимальную физическую нагрузку через полторы-две недели после исчезновения воспалительных процессов в горле — красноты, припухлости, болезненных ощущений в процессе глотания. Не должно быть температуры в течение минимум недели.
Преждевременные нагрузки чреваты нарушением сердечного ритма и последующими проблемами сердечно-сосудистой системы.
Интенсивность тренировок следует увеличивать постепенно, строго под контролем врача.
Посмотрите полезное видео:
Минимум месяц должен пройти с момента излечения до начала возвращения к полноценным занятиям спортом. Здесь важен индивидуальный подход с оценкой состояния здоровья конкретного ребенка. Некоторым понадобится и более длительный период реабилитации.
Спортивные рекорды и достижения — не самоцель. Они не заменят утраченного здоровья. Поэтому важно соблюдать рекомендации докторов и не спешить в спортзал до полного восстановления.

Каких неожиданностей можно ждать от этого грозного заболевания, рассказывает доктор медицинских наук, профессор Владимир Таточенко.
Симптомы нарастают постепенно
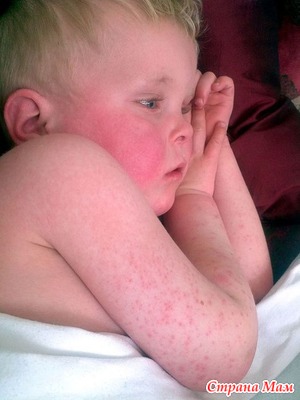
Сыпь при скарлатине – мелкая, обильная, особенно хорошо видна в складках кожи. На ощупь она жестковата, напоминает куриные пупырышки, так как состоит из мелких возвышений – папул. Но сыпь щадит губы, так что носогубный треугольник – подбородок, участок вокруг носа и над верхней губой – остается бледным на фоне покрасневшего от сыпи лица. Кожа не просто меняет цвет, а воспаляется, поэтому через неделю после начала болезни она начинает шелушиться, а на ладонях и стопах облезать клочьями. По такому шелушению врачи могут узнать скарлатину, не распознанную в начале заболевания.
Лимфатические узлы, расположенные на шее у угла нижней челюсти, распухают. Они могут даже нагноиться, если вовремя не начать лечения.
Великая сила антибиотиков
После открытия сульфаниламидных препаратов и пенициллина врачи могут быстро расправиться со стрептококками группы А. Хотя это очень удивительно, что стрептококки до сих пор сохраняют высокую чувствительность к пенициллину и другим антибиотикам. Большинство возбудителей с годами приспосабливаются к лекарствам, начинают от них защищаться, и фармакологам приходится создавать все новые и новые препараты, которые могли бы нейтрализовать зловредные микробы.
Антибиотики при скарлатине надо принимать незамедлительно, чтобы предупредить возможность гнойных осложнений. Но если нагноение лимфоузлов уже произошло, обойтись без разреза бывает трудно.
Предупредить осложнения можно, даже если начать лечение только на 4–6-е сутки болезни, так что не следует отказываться от приема антибиотиков, если скарлатина течет гладко или диагноз не был поставлен сразу. Очень важно соблюсти длительность курса лечения, он продолжается не менее 10 дней, хотя больной перестает быть заразным для окружающих буквально через сутки-двое, после того как начал принимать пенициллин.
Облегчение, а не лечение
Местное лечение не заменяет антибиотики, а только облегчает течение болезни. Старшим детям от боли в горле можно давать сосательные пастилки со слабым антисептиком или эфирными маслами. Малышам боли в горле можно облегчить молоком с боржоми или содой (на кончике ножа на чашку), чаем с вареньем или медом (если к нему нет аллергии).
Эффективно полоскание: 2%-ным раствором соды (пол чайной ложки на полстакана воды) или раствором соды пополам с солью (той же крепости), раствором марганцовки (бледно-розовым) или календулы. Добавлять йод в полоскания, а тем более смазывать йодом горло – нельзя, возможны аллергия и ожоги.
Горло можно завязать платком или шарфом, это помогает снять ощущение, что шея мерзнет из-за воспалившихся лимфоузлов. И обязательно надо вылежаться – при этой болезни как минимум три недели ребенок проведет дома.
Ждать ли осложнений?
Скарлатина раньше была грозным заболеванием с большим числом осложнений и неблагоприятных исходов. До сих пор в различных популярных пособиях по уходу за детьми можно прочитать рекомендации срочно госпитализировать больного скарлатиной. Так что родитель, сидя у кровати заболевшего ребенка и листая после ухода врача справочник, где предостерегают от таких осложнений скарлатины, как отит, нефрит и ревматизм, начинает не на шутку тревожиться.
Да, особенность стрептококков в том, что они очень быстро вызывают воспалительные процессы – при скарлатине на фоне стремительного подъема температуры уже на второй день видны и тяжелая ангина, и сыпь, и часто поражение лимфоузлов. Опоздай с лечением – и неприятностей не оберешься. Так, воспаление миндалин может вызвать абсцесс в горле.
Дети, перенесшие скарлатину, подвергаются риску заболеть ревматизмом или гломерулонефритом – поражением почек. Дело в том, что стрептококки содержат особый белок М, похожий на белок сердечной мышцы. Во время болезни у нас в организме образуются антитела к белку стрептококка, которые потом могут связаться с белками сердечной мышцы и повредить ее. Такой же процесс может вызвать повреждение почечных клубочков – состояние не менее опасное, чем ревматизм.
Именно поэтому к лечению скарлатины надо отнестись со всей серьезностью. А через три недели после начала заболевания сделать электрокардиограмму, сдать мочу на анализ, показать ребенка отоларингологу.
Так страшна нам сегодня скарлатина или нет? Не страшна, если ее вовремя распознать и ответственно лечить, и очень страшна, если отнестись к ней легкомысленно.

Скарлатина – это инфекционное заболевание, которое относится к детским инфекциям, так как в основном им болеют в детском возрасте. Одно из четырёх болезней из этой группы с характерной сыпью, и стойким иммунитетом после перенесённой инфекции. Лечение скарлатины, если это неосложненная форма, можно проводить в домашних условиях. Но важно выполнять все назначения врача, чтобы не допустить осложнений.
Причины скарлатины
Возбудитель скарлатины – β-гемолитический стрептококк группы А (Streptococcus pyogenes). Источник болезни – человек с любым инфекционным заболеванием, вызванным этим микроорганизмом. То есть чтобы ребенок заболел скарлатиной, ему не обязательно контактировать с человеком именно с этим заболеванием. Часто источником стрептококка и причиной скарлатины у ребёнка становится родственник с ангиной.
Иммунитет к скарлатине выражен в стойкой невосприимчивости к токсину гемолитического стрептококка, скарлатиной болеют один раз в жизни. Но невосприимчивость к самому стрептококку остаётся ненадолго, и в дальнейшем возможны любые инфекционные процессы с участием этого микроорганизма, но без такой бурной реакции на его токсин.
Симптомы скарлатины
Скарлатина начинается с резкого повышения температуры, боли в горле, выраженной слабости. Через короткое время увеличиваются околоушные, подчелюстные лимфоузлы.
В первые два дня болезни появляется сыпь, после этого новых элементов уже не добавляется. Характерно, что наиболее густые высыпания на лице, при этом носогубный треугольник выраженно бледный, четко выделен. Мелкоточечная густая сыпь расположена на фоне покраснения. Сыпь может сливаться в сплошные очаги.
Не более чем через семь дней сыпь исчезает, и на её месте начинает отслаиваться верхняя часть эпидермиса. Кожа сходит пластами. Это безболезненный процесс, следов сыпь не оставляет.
На местах естественных складок кожи, даже если там нет сыпи, выражено сильное покраснение. Если провести по коже обратной стороной ручки/карандаша – на несколько секунд останется белая полоса.
Осложнения скарлатины
Гемолитический стрептококк оказывает сильное аллергезирующее действие. Осложнения могут быть связаны с бурной аллергической реакцией, или с гнойным воспалением в других органах.
Наиболее вероятные осложнения скарлатины:
- гнойный артрит
- гнойное воспаление лимфатических узлов
- гнойный отит
- скопление гноя в сосцевидном отростке черепа за ухом
- гайморит
- пиелонефрит (воспаление почек)
- скопление гноя в суставах
- воспаление миокарда, перикарда, эндокарда
К осложнениям может привести отсутствие адекватного антибактериального лечения, нарушение режима, изначально низкий иммунитет, когда организм ослаблен другим заболеванием.
Диагностика
Клиническая картина скарлатины довольно характерна, и врач может поставить диагноз уже после первого осмотра ребенка. Но в некоторых случаях необходимо детальное обследование, например, при нетипичных формах скарлатины.
Контроль состояния пациента позволяет вовремя принять меры и не допустить развития осложнений. Проводят общий анализ крови, мочи в самом начале после первого осмотра врача, через несколько дней, и при завершении основных клинических проявлений. При необходимости может быть назначено УЗИ сердца, почек, рентгенография суставов, Ro приносовых пазух. Исследуют мочу на присутствие стрептококка, суточное количество мочи, и другие показатели. Признаки воспаления в моче и крови после завершения болезни – тревожный симптом, который говорит о развитии осложнений.
Дифференцируют скарлатину с краснухой, стафилококковой инфекцией, энтеровирусной энантемой, аллергией, контактным дерматитом, и другими заболеваниями.
Лечение скарлатины
Весь острый период, когда повышена температура, есть сыпь, сильная слабость, больной должен находиться в постели. Строгий постельный режим помогает максимально снизить вероятность развития осложнений, и улучшает прогноз при осложнённых/нетипичных формах скарлатины.
Антибактериальная терапия проводится препаратами, к которым чувствителен гемолитический стрептококк. При комбинированной инфекции учитывается чувствительность всех присутствующих микроорганизмов. Если дольше трёх дней нет реакции на антибиотик – меняют лечение, и врач может рекомендовать перевод в стационар. Не зависимо от тяжести антибиотик при скарлатине назначается всегда.
Полоскания/орошения горла при ангине не решают задачу по обезвреживанию стрептококка. Местные методы лечения уменьшают локальное воспаление и ускоряют выздоровление на фоне приёма антибиотика. Основной метод лечения при скарлатине – системный прием антибактериального препарата. Заменять препарат, сокращать или продлевать курс лечения без назначения врача нельзя. Самостоятельное домашнее лечение скарлатины может привести к тяжёлым последствиям.
По показаниям могут быть назначены антигистаминные препараты, смягчающие средства для кожи, противовоспалительные.
Рекомендуются молочные продукты, яйца, нежирное диетическое мясо, фрукты, овощи, растительное масло, сливочное масло в умеренных количествах. Необходимо следить за тем, чтобы рацион был полноценным по содержанию белка, углеводов, витаминов, микроэлементов.
Рекомендуется обильное тёплое питьё, особенно в разгар болезни. При отказе ребёнка от еды не нужно настаивать на приёме пищи. Гораздо важнее в острый период регулярное поступление воды, орошение горла. Это позволяет постоянно выводить токсины гемолитического стрептококка, и снижать его патологическое воздействие на сердце и почки.
Дети в возрасте до года всегда проходят лечение в стационаре. Если ребёнок питается грудным молоком, в этот период не рекомендуется переводить его на другой рацион.
Профилактика осложнений после перенесенной скарлатины
Контроль состояния ребёнка всегда проводится и после того, как все симптомы ушли, и ребенок выглядит здоровым. Это делается не позднее чем через две недели после окончания болезни. Проводится полный спектр рутинных лабораторных и инструментальных исследований. Общий и биохимический анализ крови, анализ мочи, ЭКГ, бакпосев из глотки, иммунологический анализ крови.
Если после выздоровления в течение нескольких дней ребёнку стало хуже, необходимо немедленно обратиться к врачу. Рекомендовано полное обследование в стационаре и стационарное лечение. Обязательная консультация хирурга, нефролога, невролога, кардиолога.
Осложнения могут показаться не связанными с перенесенной инфекцией, симптомы со стороны нервной системы, сердца, почек не всегда типичны. Например, неврологическое осложнение может проявиться нарушением поведения, ночного сна, ребенок становится беспокойным или наоборот слишком тихим, начинает долго спать. Это может быть следствием перенесённой болезни и истощением. Но так могут проявляться нарушения в работе центральной нервно системы. Поэтому любые изменения в состоянии ребенка после выздоровления важны для выводов о его самочувствии.
Скарлатина - это острая болезнь, которая сопровождается ангиной, красной сыпью по телу и лихорадкой, вызывается стрептококком группы А (это бактерия, а значит, способ лечения уже понятен).
Бактерия - возбудитель "живет" у некоторых людей в полости носа и глотки. Чаще болеют дети в возрасте 5-15 лет, пик заболеваемости приходится на зиму и весну. Передается инфекция воздушно-капельным путем при кашле-чихании и использовании общей посуды. Можно заразиться от здорового носителя бактерии или человека, который недавно перенес скарлатину. Очень редко можно заразиться скарлатиной от больного кожной формой стрептококковой инфекции. Инкубационный период обычно 2-4 дня (от инфицирования до появления первых симптомов болезни). Больше опасность заражения скарлатиной при тесном контакте, например, в детском коллективе или семье. До появления антибиотиков скарлатина была смертельно опасна, но в наше время ее нужно обязательно лечить, иначе возрастает риск осложнений на сердце и почки.
Симптомы скарлатины:
1. Красная сыпь по телу - она слегка напоминает солнечный ожог, шершавая на ощупь, как наждачная бумага, начинается обычно с лица и шеи и потом переходит на туловище и конечности.
При надавливании на нее кожа бледнеет.
Примерно через 6-7 дней сыпь проходит и на 7-14 день на кончиках пальцев рук и ног начинается характерное шелушение крупными пластинками. По телу шелушение мелкое.
2. Наличие красных полос по телу: складки кожи вокруг паха, подмышек, локтей, коленей и шеи обычно становятся более ярко-красными, чем основная сыпь. Т.е.сыпь как бы сгущается в области естественных складок тела.
3. Лицо: ярко-красные щеки и бледный носогубной треугольник.
4. Язык обложен белым налетом вначале, потом начинает очищаться и проявляются характерные сосочки-"малиновый язык". Это происходит из-за воздействия токсина бактерии. Внешние проявления скарлатины продолжаются примерно с неделю, потом стихают.
5. Лихорадка - температура порядка 38,5 градусов или выше, часто сопровождается ознобом.
6. Ангина - сильная боль в горле, желтые или белые налеты на миндалинах, трудности при глотании и увеличение лимфоузлов.
7. Рвота, боль в животе, головная боль.
Скарлатину обязательно нужно лечить! Не занимайтесь самолечением, обращайтесь к врачу!
Как ставится диагноз скарлатины?
- На основании данных осмотра - проявления заболевания уж очень характерные. Мазок из зева на стрептококк – стрептатест - обязательно ДО начала приема антибиотика.
Как лечить скарлатину?
- Неосложненная скарлатина лечится дома.
- Основной препарат - антибиотик, который назначает только врач.
- Очень важно придерживаться курса приема, не заканчивать прием препарата, как только стало легче.
- Антибиотики, как правило, пенициллины и курс в среднем 10 дней.
- Препарат можно давать через рот, уколы для перестраховки совершенно не нужны.
- Для снижения температуры и уменьшения боли в горле используйте ибупрофен или парацетамол.
- Обильное теплое питье.
- Мороженое или холодный молочный коктейль через трубочку облегчит боль в горле.
- Можно сделать ребенку теплые полоскания для облегчения боли в горле, например, с морской солью.
- Обязательно увлажняйте воздух дома!
- Пастилки для рассасывания можно предложить детям с 4-х лет, чтобы облегчить боль в горле.
- Еда теплая в остром периоде, а не горячая, максимально протертая и жидкая/полужидкая, кормить по аппетиту, не заставлять.
Осложнения скарлатины
- Отит
- Пневмония
- Развитие ревматический лихорадки с повреждением сердца, суставов, почек и нервной системы
- Гломерулонефрит
- Поражение сердца
Когда ребенок после перенесенной скарлатины может вернуться в коллектив?
- Как правило, после начала курса антибиотика и отсутствия лихорадки в течении 24 часов, ребенок может посещать коллектив и он не опасен для окружающих.
- Но у нас зачем-то назначают карантин, в зависимости от фантазии врача на 7-21 день.
Какие меры профилактики заболевания?
- Соблюдение личной гигиены.
- Не использовать чужую посуду.
- Учить ребенка не давать пить из своей бутылки или откусывать его еду.
- Учить ребенка прикрывать рот и нос при кашле и чихании.
- Если дома есть больной скарлатиной ребенок, то ему нужно обязательно выделить отдельную посуду, которую после использования стоит вымыть горячей проточной водой или в посудомоечной машине. Игрушки тоже желательно обработать.
Читайте также:


