Пневмококк и гемофильная палочка откуда
Что такое пневмококковая инфекция? Группа риска заражения пневмококком
Пневмококковая инфекция — это инфекция, вызванная бактериями под названием Streptococcus pneumoniae, или же пневмококковыми бактериями.
Эти бактерии нередко становятся причиной многих заболеваний, в том числе: пневмонии (воспаления легких), ушных инфекций, инфекций синусов (пазух), менингита и карбункулов или огромных гнойников, состоящих из множества мелких фурункулов и связанных с заражением крови патогенами.
Пневмококковые бактерии распространяются через кашель, чихание и тесный контакт с инфицированным человеком.
Симптомы пневмококковой инфекции зависят от того, какая часть тела заражена. Самые распространенные из них – это жар, кашель, одышка, боль в груди, ригидность затылочных мышц, спутанность сознания и дезориентация, чувствительность к свету, боли в суставах, озноб, боль в ушах, бессонница и раздражительность. В тяжелых случаях пневмококковая инфекция может привести к потере слуха, серьезному повреждению мозга и даже смерти.
Кто находится в группе риска?
Пневмококковая болезнь распространена по всему миру. Путешественники могут быть подвержены более высокому риску, если проводят много времени в местах большого скопления людей или в тесном контакте с детьми в тех странах, где пневмококковая вакцина не используется.
Пневмококковые инфекции чаще встречаются в развивающихся странах. Пик заболеваемости приходится на зиму и раннюю весну, а в тропиках риск заразиться вообще сохраняется круглый год.
Вспышки пневмококковой инфекции являются редкостью в странах, которые используют пневмококковую конъюгированную вакцину. У определенных категорий людей риск заболевания выше:
- у людей старше 65 лет;
- дети в возрасте до 2-х лет;
- ослабленная иммунная система;
- болезни легких;
- астма;
- курильщики;
- больные серповидно-клеточной анемией;
- больные ВИЧ/СПИД;
- хронические заболевания печени;
- длительный прием лекарственных препаратов;
- химиотерапия;
- перенесенная трансплантация органов.
Пневмония, вызванная Streptococcus pneumoniae (пневмококковая пневмония)
Пневмококковая пневмония — это пневмония, вызванная воздействием Streptococcus pneumoniae на легкие. Бактерия может инфицировать верхние дыхательные пути и попадает в кровь, среднее ухо и даже нервную систему.
Пневмококк распространен во всем мире. Общим хозяином является тело человека, в котором бактерия может длительное время находиться без каких-либо симптомов. Однако со временем при благоприятных факторах, например резком ослаблении иммунитета, происходит активация бактерии и начинается воспалительный процесс.
Основное место локализации пневмококковых бактерий — это носоглотка. Бактерии постепенно колонизуют этот участок тела, попадают в кровь или легкие, среднее ухо или нервную систему.
Пневмококк представляет собой грамположительные кокки. Они бывают парными, но также могут быть и единичными. Подвижны, при культивировании на кровяном агаре демонстрируют альфа-гемолиз.
Основная причина пневмококковой пневмонии — это бактерия S.pneumoniae, или пневмококковая бактерия. При благоприятных условиях (переохлаждение, бронхит, любое другое заболевание легких) бактерии активизируются, преодолевая защитный барьер организма, и начинается воспалительный процесс в легких, сопровождаемый характерными симптомами.
Пневмококковая пневмония может начаться внезапно, причем симптомы её напоминают симптомы других заболевания легких или дыхательных путей.
Основные симптомы это:
- озноб;
- высокая температура;
- изнуряющий сухой кашель;
- частое дыхание;
- боль в груди;
- тошнота;
- усталость;
- мышечные боли;
- высокая температура;
- головная боль;
- перепады температуры несколько раз в сутки;
- кашель усиливается при нахождении на сухом воздухе;
- одышка;
- в положении лежа кашель усиливается.
Обычно при воспалении легких выделяется мало мокроты с кашлем. Кашель преимущественно сухой, при самом процессе кашля в груди появляются болевые ощущения.
Лечение пневмококковой пневмонии, профилактика
Для лечения пневмококковой пневмонии необходимы антибиотики. Однако современные бактерии научились противостоять антибиотикам, поэтому лечение нередко бывает затянувшимся и сложным.
При правильном лечении и эффективном действии антибиотиков симптомы пневмококковой пневмонии, как правило, уходят уже через 12-36 часов после того, как пациент начинает принимать лекарство.
Устойчивость к антибиотикам возрастает во всем мире, в основном потому, что такими препаратами злоупотребляют или принимают их по неправильной схеме. Лечение при любом виде бактериальной инфекции должен назначать только врач. При пневмококковой пневмонии самолечение противопоказано.
Лучшая профилактика пневмонии, вызванной Streptococcus pneumoniae — это вакцинация. Рекомендуется делать прививку, если:
- возраст человека от 65 лет и старше;
- присутствуют серьезные долгосрочные проблемы со здоровьем, например, болезни сердца, серповидно-клеточная анемия, алкоголизм, болезни легких (кроме астмы), диабет или цирроз печени.
Сопротивление организма инфекции снижается при:
- ВИЧ/СПИД;
- лимфоме, лейкемии, других видах рака;
- лучевой терапии, химиотерапии;
- применении стероидов;
- после пересадки внутренних органов или костного мозга;
- при почечной недостаточности, почечном синдроме;
- повреждении селезенки.
Гемофильная инфекция (Hib) – вызываемые заболевания, диагностика, группа риска
Гемофильная палочка, или Haemophilus influenzae.
Заболевания, вызванные гемофильной палочкой или гемофильными бактериями, могут воздействовать на многие внутренние органы.
Наиболее распространенными видами заболеваний, вызванных гемофильной инфекцией (Hib) являются:
- пневмония;
- бактериемия;
- менингит;
- эпиглоттит;
- септический артрит;
- отит;
- гнойный перикардит;
- другие менее распространенные инфекции, такие как эндокардит и остеомиелит.
Негемофильные бактерии могут вызывать появление симптомов, характерных для гемофильной инфекции.
В 3-6% случаев Hib у детей приводит к смертельному исходу; до 20% пациентов, которые выживают после Hib и спровоцированного бактерией менингита, страдают от постоянной потери слуха и других долгосрочных неврологических осложнений. Передача инфекции происходит при контакте с больными, например, при вдыхании зараженного воздуха, содержащего микрокапли слюны больного.
При диагностике гемофильной инфекции важное значение имеет определение серотипа/серогруппы.
Гемофильная палочка, или палочка Афанасьева-Пфейффера, относится к полиморфным грамотрицательным коккобактериям. Может находиться в инкапсулированной или некапсулированной форме. Всего существует шесть инкапсулированных серотипов (определяемых как F), которые содержат различные капсульные полисахариды.
Передача инфекции происходит при непосредственном контакте со слюной из носоглотки больного. Новорожденные могут заразиться путем аспирации околоплодных вод или в момент рождения при контакте с выделениями половых путей матери, содержащих бактерии.
В группе риска находятся:
- дети младше 4-х лет;
- люди, контактирующие с больными, например, медицинский персонал;
- пациенты с серповидно-клеточной анемией;
- проходящие химиотерапию;
- перенесшие пересадку стволовых клеток или трансплантацию;
- представители определенных этнических групп (например, коренные жители Аляски).
Пневмония, вызванная Haemophilus influenzae (палочкой Афанасьева-Пфейффера)
Гемофильная пневмония — это пневмония, основной причиной которой является гемофильная палочка, или палочка Афанасьева-Пфейффера.
Причина гемофильной пневмонии — воздействие на ткани легких гемофильной палочки, или палочки Афанасьева-Пфейффера. Под воздействием этой коккобактерии в легких начинается воспалительный процесс, что и приводит к специфическим симптомам.
Гемофильная палочка — это небольшая (1 мкм х 0,3 мкм), плеоморфная, грамотрицательная коккобактерия. Она неподвижна, не образует спор, относится к факультативным анаэробам. Некоторые штаммы гемофильной инфекции обладают полисахаридной капсулой. Эти штаммы серотипированы на 6 различных типов на основе различий в биохимических свойствах капсул.
Наиболее вирулентный штамм — это штамм типа В (Hib). На его долю приходится более 95% случаев гемофильной инфекции и связанной с ней пневмонии.
Другие инкапсулированные штаммы иногда вызывают симптомы, похожие на симптомы штамма Hib. Неинкапсулированные, или NTHi-штаммы, вызывают инфекции слизистых оболочек, в том числе отит среднего уха, конъюнктивит, синусит, бронхит и пневмонию.
Основные симптомы гемофильной пневмонии это:
- лихорадка;
- кашель;
- респираторный дистресс;
- боль в груди;
- хрипы;
- высокая температура, происходящая скачками;
- гнойная мокрота (симптом характерен именно для гемофильной инфекции, поскольку при других бактериальных инфекциях кашель чаще сухой);
- боль в горле;
- дисфагия;
- общая слабость;
- изнуряющий кашель, который не облегчают стандартные средства лечения кашля;
- может присутствовать раздражение слизистой глотки, конъюнктивит.
Лечение гемофильной пневмонии, профилактика
Основным методом лечения гемофильной пневмонии является прием антибиотиков.
Вакцинация является важным компонентом профилактики Hib-инфекции.
Рекомендованы такие медикаментозные средства:
- антибиотики (например, азитромицин, цефотаксим, цефтриаксон, цефуроксим, ампициллин, амоксициллин, клавулановая кислота, хлорамфеникол, эритромицин, меропенем, рифампицин);
- глюкокортикоиды (например, дексаметазон).
Основные хирургические процедуры:
- интубация трахеи или трахеостомия (с целью обеспечения проходимости дыхательных путей при эпиглоттите);
- бронхоскопия.
Почему так важно распознать сколиоз у детей на ранних стадиях?
4 категории людей, которым грозят серьезные осложнения при гриппе
Почему петрушка должна присутствовать в рационе каждого человека?
5 причин никогда не употреблять полуфабрикаты и замороженные продукты
Почему борода и усы увеличивают риск заразиться коронавирусом?

Что поможет эффективно сбросить лишний вес

Зачем человеку с сахарным диабетом сельдерей

Второе мнение в медицине, консультации в Германии
Вакцинация против гемофильной и пневмококковой инфекций: экспертное мнение

По статистике, пневмококк и гемофильная палочка ответственны за 80% детских гнойных отитов и пневмоний. Вакцинации против них введены в национальный календарь прививок. Кому нужна прививка, а кому – нет, порталу Sibmeda рассказала Татьяна Ивлева, врач городского кабинета вакцинопрофилактики.

– Татьяна Юрьевна, что собой представляют пневмококковая и гемофильная инфекции?
– Это две бактерии, очень похожие по своему поведению. Они передаются воздушно-капельным путем – при общении, через игрушки или общую посуду. У них есть одна особенность – обе живут в носоглотке. Очень часто человек выступает носителем этих заболеваний и даже не подозревает об этом.
Попадая в организм, пневмококк и гемофильная палочка ведут себя очень тихо и никак себя не проявляют. Но как только происходит снижение иммунитета вследствие переохлаждения, стресса, приёма определённых препаратов, обострения хронических или острых респираторных заболеваний, то эти инфекции мгновенно активизируются и могут совершенно по-разному проявиться – от банального ОРЗ и до тяжелейшего гнойного менингита. По статистике, именно две эти бактерии ответственны за 80% детских гнойных отитов и пневмоний.
– Как давно идёт массовая вакцинация от этих заболеваний?
– На самом деле, в мире от этих заболеваний прививают уже много десятилетий. Страны, которые это делают, видят хорошие результаты – у них резко снижается заболеваемость гнойными отитами и менингитами. К примеру, Финляндия. Там отметили, что после начала вакцинации у детей практически исчезли гнойные отиты, которые раньше встречались очень часто.
Также в странах, где ввели массовую вакцинацию детей, заметили следующий эффект: через 6 -7 лет после начала прививочной кампании у них практически перестали болеть старики, которые в силу возраста тоже восприимчивы к этим инфекциям. Всё дело в том, что привитые дети перестали быть носителями пневмококка и гемофильной палочки и перестали заражать своих дедушек и бабушек. Я думаю, что в России мы тоже вскоре увидим эту закономерность.

– Кому показана вакцинация против пневмококка и гемофильной палочки?
– Прежде всего, детям от 6 месяцев до 5 лет, а также взрослым людям, старше 55, так как в этих возрастных периодах эти инфекции протекают особенно тяжело и влекут за собой серьёзные осложнения. Кроме того, в группу риска входят люди, которые имеют различные хронические заболевания, в особенности бронхолёгочной, сердечно-сосудистой и эндокринной систем, а также иммунодефицитные состояния.
Вакцина против пневмококка обязательна для всех детей до 5-летнего возраста. Прививка от гемофильной палочки ставится бесплатно, к сожалению, только детям из групп риска: это ребятишки с тяжёлыми хроническими заболеваниями и иммунодефицитами.
Следует отметить, что есть поликлиники, которые более широко трактуют группы риска и получают большее количество вакцины, поэтому необходимо обратиться в кабинет вакцинопрофилактики и узнать: имеет ли ваш ребенок право на бесплатную прививку? Если нет, то можно обратиться в любой коммерческий центр и поставить прививку платно.

– А чем прививают от пневмококка?
Для того чтобы устранить эти недостатки были созданы конъюгированные вакцины – благодаря составу их можно ставить детям с двухмесячного возраста. Они формируют специальные клетки памяти, которые в течение жизни помогают активизировать иммунитет в случае попадания в организм бактерий пневмококка.
Также они стимулируют выделение секреторных антител, которые находятся на слизистой носоглотки, тем самым препятствуя носительству данной инфекции.
– Какая схема вакцинации применяется для профилактики заболеваний пневмококком и гемофильной палочкой?
– Если говорить о вакцинации от пневмококка, то в национальном календаре прививок прописана следующая схема: первая доза ставится в 2 месяца, вторая – в 4 с половиной, а третья – в 1 год и 3 месяца. Если ребёнок прививается с года до двух, то ему показано двукратное введение вакцины, а если эти прививки делают с двух до пяти, то достаточно однократного введения.
По гемофильной инфекции принято ставить 3 дозы вакцины до года (в три, четыре с половиной и в шесть месяцев), а затем проводить ревакцинацию в 18 месяцев. Если родители вакцинируют малыша с года до пяти, то вакцина вводится однократно.

– Как долго длится защита от этих инфекций после прививки?
– Прививки формируют длительный иммунитет, поэтому на сегодняшний день нет необходимости в повторной вакцинации в течение жизни. Единственное исключение – пациенты, которые страдают тяжёлыми хроническими заболеваниями. Им врач может порекомендовать ревакцинацию по индивидуальной схеме.
– Какие противопоказания существуют к вакцинации от пневмококка и гемофильной палочки?
– Противопоказания минимальны. Чаще всего – это наличие острого заболевания в настоящий момент, будь то респираторная, кишечная инфекции или обострение хронического заболевания. Как только острые симптомы проходят, человек может прививаться. Также противопоказанием являются тяжёлые реакции на введение предыдущей вакцины или аллергия на её компоненты, но это очень редкие ситуации.
– Противопоказания распространяются на недоношенных ребятишек?
– Мы сейчас выхаживаем очень маленьких детей – от 500 г, и большинство докторов, которые ведут этих малышей, сразу же дают им медотвод. Это неправильно. Как только эти ребятишки достигнут веса в 2 кг, то их практически всех можно и нужно вакцинировать. Ведь именно недоношенные детки наиболее восприимчивы к тем же пневмониям, а вакцинация позволяет защитить их.
– Существует ли какая-то специальная подготовка перед вакцинацией?
– Здоровых детей к вакцинации готовить не нужно. Единственная рекомендация – не вводить в рацион питания новые продукты за неделю до прививки и неделю после неё. Это необходимо для того, чтобы доктор и мама не гадали: а от чего же у ребёнка появились высыпания – от новой еды или от вакцины?
– То есть анализы перед прививкой сдавать не нужно?
– Обследования в особых случаях назначает врач. Если малыш здоров и вовремя проходит диспансеризацию, то у него есть достаточно свежие анализы, повторять которые не нужно. Конечно, если ребёнок вообще ни разу не сдавал кровь или мочу, то ответственный доктор обязательно направит на анализы, ведь могут быть ситуации, когда внешних признаков нет, а воспаление, например, в мочеполовой системе, присутствует. Тогда вакцинацию проводят после лечения и нормализации показателей мочи.
То же самое, если у ребёнка есть хронические заболевания. В этом случае анализы назначают, чтобы исключить наличие обострения. Также бывают ситуации, когда врач видит, что в предыдущем анализе мочи или крови были изменения, тогда необходимо сделать свежий анализ, чтобы убедиться, что все нормализовалось.
– А как быть с иммунограммой, которую рекомендуют перед вакцинацией во многих поликлиниках?
– Иммунограмма показана детям с доказанными тяжёлыми иммунодефицитами, в остальных случаях это исследование для решения вопроса о вакцинации просто бессмысленно.

– Какие бывают осложнения после вакцинации от пневмококковой и гемофильной инфекций?
– Это современные вакцины, которые очень редко дают осложнения. Бывает, что у 5-7% привитых может подняться температура, либо проявиться местная реакция в виде боли, покраснения и припухлости в месте укола. Родители должны понимать, что это абсолютно нормально, ведь таким образом включается иммунитет. Такие реакции могут возникать в течение первых суток и, как правило, в течение трёх дней бесследно проходят.
Если у малыша температура выше 38 градусов С, и он не очень хорошо себя чувствует, то можно дать жаропонижающее, которое маме порекомендует врач. Если говорить о местной реакции на коже, то покраснение и припухлость могут быть до 8 см, ничего с ними делать не нужно – всё само пройдёт в течение пары дней. После прививки с ребёнком можно гулять и вести привычный образ жизни. Ограничение касается только новых продуктов и водных процедур – в первый день после прививки мы просим не купать ребёнка.
– Многие родители считают, что если они не водят ребёнка в детский сад, то и вакцинация ему не нужна. Это так?
– Это мнение неверно, так как пневмококк или гемофильную палочку могут принести на себе кто-то из родных и друзей или участковый врач после посещения больного ребенка. Болеть могут и детки на вашей детской площадке. Повторюсь, что это воздушно-капельные инфекции – ими очень легко заразиться.
– Группа риска по заболеваниям пневмококковой и гемофильной инфекциями – от 6 месяцев до 5 лет. Имеет ли смысл прививать ребёнка после пятилетнего возраста?
– Если ребёнок здоров, то нет. Если у малыша есть проблемы, например, частые отиты, обострения бронхиальной астмы, сахарного диабета или других хронических заболеваний, то прививать стоит.
– Получается, что если мы ставим прививки от этих двух инфекций, то ребёнок будет меньше болеть?
– Да. К сожалению, это не защитит от всех ОРЗ, но риски возникновения отитов и пневмоний сильно снижаются.
– Татьяна Юрьевна, что бы вы посоветовали родителям, которые сомневаются, стоит или нет вакцинировать своего ребёнка?
– Здесь можно дать один совет – если у вас возникают сомнения, то идите к профессионалам – врачам, которые непосредственно занимаются вакцинацией, они помогут вам разобраться во всех волнующих вопросах.
Родителям стоит помнить, что есть два доказанных фактора, которые помогли увеличить продолжительность жизни в двадцатом столетии на 30 лет – это чистая вода и вакцинация. Многие заболевания легче предупредить, чем лечить, и прививка – это то средство, которое помогает сохранить здоровье себе и своим детям.
Гемофильную палочку или палочку Пфейфера (Haemophilus influenzae), как её часто называют бактериологи, боятся в первую очередь медработники. Врачи прекрасно знают, что именно эта бактерия в большинстве случаев в стационаре является причиной поражения нервной системы и развития тяжелейших пневмоний. Микроорганизм начинает своё разрушающее действие тогда, когда организм наиболее ослаблен.
Что такое гемофильная инфекция и нужно ли её бояться? К каким болезням приводит эта бактерия и чего ждать от встречи с ней? Как вылечить заболевание, вызванное гемофильной палочкой, и что поможет избежать неприятных осложнений?
Откуда берётся гемофильная палочка
В конце XIX века палочка Пфейфера впервые была выделена у больных в момент активного развития гриппа. Это и послужило основанием считать, что микроорганизм является причиной развития вирусных инфекций. Спустя почти 30 лет установили невирусную природу заболеваний и что гемофильная палочка в момент размножения нуждается в присутствии одного из факторов крови.
Микроорганизм не относится к типу экзотических бактерий, которые могут быть завезены только из определённых стран. Гемофильная палочка является естественным обитателем организма каждого человека, она представитель нормальной микрофлоры ротоглотки.
Их относят к типу условно-патогенных. Излюбленная среда обитания гемофильной палочки — слизистые оболочки верхних дыхательных путей. К клеткам эпителия они прикрепляются с помощью специальных образований — жгутиков. Эти же структуры способствуют более прочному сцеплению с клетками слизистых оболочек, проникая между которыми, микробы приводят к развитию заболеваний.
Передаётся гемофильная палочка воздушно-капельным путём от заражённого человека здоровому. Но не во всех случаях это способствует возникновению недугов, для этого нужны определённые условия.
Причины развития гемофильной инфекции
Гемофильная инфекция — что это такое? Это острое инфекционное заболевание, причиной развития которого является гемофильная палочка.
Основной путь передачи инфекции — аэрозольный, но микроорганизм часто передаётся за счёт контакта от матери (или других очень близких родственников) ребёнку. Около 90% здорового населения являются носителями этого вида бактерий. Но не у каждого человека есть какие-либо клинические проявления. Существует семь биотипов микроорганизма и наиболее патогенный из них — Haemophilus influenzae тип b (Hib). Именно он является причиной многочисленных осложнений гемофильной инфекции и летального исхода заболевания, что наблюдается чаще у маленьких детей.
По каким причинам гемофильная палочка превращается из условно-патогенной в опасную? Виной тому может быть сама бактерия и человек, в организме которого находится палочка.

Ослабленный заболеваниями иммунитет, к которым относится СПИД, многие онкологические болезни крови и других систем.
Исходя из восприимчивости организма к развитию заболеваний, вызванных гемофильной палочкой, были выделены особые группы населения, чаще других страдающие от этой бактерии. К ним относятся:
![]()
дети с шести месяцев и до четырёх лет включительно;- малыши, посещающие дошкольные учебные заведения;
- пожилые люди тоже входят в группу риска по развитию гемофильной инфекции;
- все категории населения с ослабленным иммунитетом;
- люди, проживающие в плохих социально-экономических условиях, к числу которых относится и скученность, загрязнённость окружающей территории;
- у людей неевропейских рас вероятность заразиться гемофильной инфекцией выше;
- малыши, находящиеся на искусственном вскармливании;
- болеющие алкогольной зависимостью, длительно курящие;
- люди с хроническими заболеваниями лёгких;
- пациенты после удаления селезёнки;
- люди с тяжёлыми заболеваниями системы крови.
Самый активный период развития гемофильной инфекции — это зима и начало весны, когда есть дополнительная нагрузка на иммунитет, нехватка витаминов в организме и большое количество инфекций в окружающей среде. В это время наблюдается подъем заболеваемости.
Какие болезни вызывает гемофильная инфекция
Какие органы может поразить гемофильная инфекция? Практически в каждой системе микроорганизм найдёт своё место, ведь важный фактор для её развития находится в крови. С током крови она и разносится по всему организму.

Первый барьер на пути к появлению заболеваний чаще всего находится в дыхательной системе. Здесь гемофильная инфекция вызывает следующие заболевания:
- воспаление надгортанника или эпиглоттит;
- отит;
- синуситы;
- бронхит;
- тяжёлую пневмонию;
- трахеит.
Очаги инфекции появляются и в других системах организма. Гемофильная палочка может стать причиной поражения важных центральных органов.
Другие заболевания, вызываемые палочкой Пфейфера:
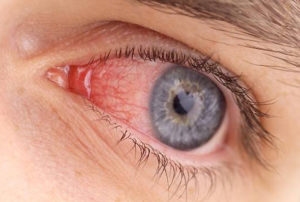
конъюнктивит (поражение конъюнктивы — слизистой оболочки глаза);
Симптомы гемофильной инфекции
По каким характерным признакам можно определить, что человек заражён данным микроорганизмом? Симптомы гемофильной инфекции зависят от поражённого органа, проявления при этом многообразны, а типичных признаков не существует.
- Пневмония, вызванная гемофильной палочкой. Для неё характерен сухой кашель, боль в области грудной клетки, повышение температуры. При этом человека беспокоят симптомы общей интоксикации: слабость, вялость, отсутствие аппетита, нарушение сна, особенно, у маленьких детей. Начало болезни в большинстве случаев постепенное, редко острое.
![]()
Гемофильная инфекция в виде менингита сохраняет все признаки воспаления головного мозга. Вначале болезнь можно спутать с острой вирусной инфекцией, так как проявляются её типичные признаки: слабость, повышение температуры, боль в горле, насморк. Затем симптоматика нарастает и проявляются типичные симптомы менингита: многократная рвота, головные боли, спутанность сознания, бред, судороги в мышцах всего туловища, а также рук и ног; параличи мышц, бессознательное состояние, может появиться сыпь по всему телу. Человек находится в типичной позе больного менингитом с запрокинутой назад головой и приведёнными к животу ногами.- Эпиглоттит сопровождается лихорадкой, болями в горле, осиплостью голоса, сильным слюнотечением и расстройствами дыхания.
Гемофильная инфекция по типу артрита сопровождается набуханием и покраснением воспалённого сустава, болезненностью при минимальных движениях, местно повышается температура. Одним из самых грозных осложнений артрита является гнойное расплавление костной ткани или остеомиелит.
В детском возрасте чаще встречаются проблемы верхних дыхательных путей и поражение нервной системы. Взрослые в большинстве случаев страдают от пневмонии, вызванной гемофильной палочкой.
Диагностика гемофильной инфекции
Для правильного лечения нужно не просто выставить диагноз менингит, отит или пневмония, нужно выявить возбудителя инфекции. С этим помогает справиться бактериологический метод диагностики. Берут исследуемый материал, окрашивают его и сеют на питательные среды. Материалом служит отделяемое из поражённого органа либо естественная биологическая жидкость:
![]()
при бронхите, пневмонии — это мокрота;- если возникли заболевания верхних дыхательных путей — исследуют слизь;
- при отите делают забор гноя;
- в случае возникновения менингита берут ликвор (спинномозговую жидкость).
После прорастания колоний их смотрят под микроскопом.
Дополнительно делают общий анализ крови и мочи, рентгенографию органов грудной клетки. При необходимости больного консультируют узкие специалисты.
Лечение
Лечение гемофильной инфекции начинается с выделения возбудителя. Терапия зависит от локализации болезненного процесса, от возраста пациента и многих других факторов. Что помогает избавиться от инфекции?
![]()
Антибиотики. Это одни из основных препаратов, которые ещё могут повлиять на микроорганизм. Используют полусинтетические пенициллины, цефалоспорины, в некоторых случаях эффективны макролиды и комбинации препаратов, пенициллин вместе с клавулановой кислотой.- Для профилактики осложнений используют глюкокортикоиды (гормональные препараты в терапевтических дозах).
- Как и в любых других случаях применяют симптоматическую терапию: препараты, улучшающие отхождение мокроты, антисептики для обработки поверхности кожи.
Сложность лечения гемофильной инфекции последних лет заключается в резистентности (привыкании) микроорганизма к антибактериальным препаратам. Эффективность лекарств с каждым годом снижается, что ставит в тупик нередко и самих врачей, столкнувшихся в своей практике с данными заболеваниями.
Осложнения гемофильной инфекции
Резистентность микроорганизма к лечению, несвоевременное обращение за помощью к врачу, молниеносные формы заболевания нередко приводят к развитию осложнений. К ним относятся:
эмпиема или гнойное воспаление поражённого органа (плевры, лёгких);
Профилактика
В связи с отсутствием оптимальных и стопроцентных методов лечения, актуальным остаётся вопрос правильной профилактики гемофильной инфекции. Она делится на два вида:
- экстренная — после контакта человека с заражённым;
- и плановая или специфическая иммунопрофилактика (прививка) для предупреждения развития гемофильной инфекции.
Низкая эффективность антибиотиков против гемофильной палочки привела к необходимости создать другие методы воздействия на микроорганизм. Оптимальной защитой на сегодня считается своевременная вакцинация против инфекции.
Прививка приравнивается во многих случаях к лечению и помогает не только предотвратить развитие серьёзных осложнений, она способствовала снижению летальных случаев после перенесения тяжёлых видов гемофильной инфекции, а именно после менингита и пневмонии.
Поэтому в странах Запада вакцинация внесена в Национальный календарь прививок уже более 25 лет. В России врачи опоздали практически на 21 год. Только в 2011 году у родителей появилась возможность защитить своих детей, прививку от гемофильной инфекции стали делать бесплатно в детских поликлиниках.
Иммунопрофилактику проводят не всем детям. Приоритет отдаётся малышам с трёх месяцев и до двух лет. Это самый опасный период в жизни ребёнка, когда гемофильная палочка может привести к развитию наиболее опасных инфекций.
Вакцину вводят троекратно с интервалом в 1,5 месяца между введением препарата. Ревакцинация проводится в 18 месяцев. Такой график обеспечивает практически 100% защиту от развития гемофильной инфекции. Детям после года и взрослым вакцину вводят всего один раз.
Бесплатно прививают не только детей младших групп, но всех, кто относится к категориям риска. Поэтому если есть препараты в поликлинике и желание у человека, его могут провакцинировать взрослых и детей школьного возраста.
Учитывая, что иммунопрофилактика проводится относительно недавно, ещё нет изобилия препаратов для защиты от палочки Пфейфера.
Вакцины от гемофильной инфекции в России представлены моно и многокомпонентными препаратами, в состав которых входят вещества для защиты от других инфекций:
Палочка Пфейфера может долго и безмолвно существовать в организме человека, но при первом удачном случае она старается проникнуть в самые отдалённые его уголки. Гемофильная инфекция чаще проявляется в раннем детском возрасте, поэтому вакцинация этой группе населения не просто показана, это важный этап защиты маленького человека от грозных последствий. В борьбе с такими заболеваниями чаще проигрывает человек. Поэтому сомнения по поводу нужна ли прививка от гемофильной инфекции малышу — это всего лишь результат нехватки информации у его родителей.
Читайте также: