Основными методами лабораторной диагностики менингококковой инфекции являются
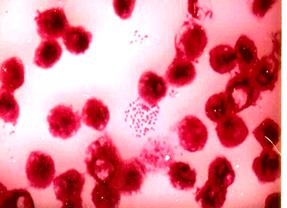
стороной друг к другу, позволяет сделать положительное заключение о наличии у пациента менингококковой инфекции (рис. 22).
А б
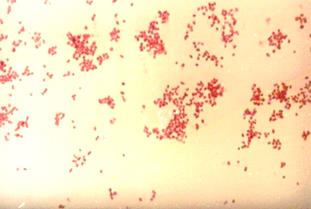
Рис. 22. Менингококк(Neisseria meningitides) в спинно-мозговой жидкости больного эпидемическим цереброспинальным менингитом (а) и в чистой культуре (б). Окраска по Граму. х630
Микроскопическое исследование мазков из носоглотки бактерионосителей дает возможность выявить наряду с менингококком стафилококки, стрептококки и непатогенные нейссерии (Moraxella spp. и др.), дифференцировать которые по морфологическим и тинкториальным свойствам практически невозможно.
Бактериологический метод.Исследуемый материал засевают петлей на чашки с сывороточным МПА, содержащим антибиотики (ристомицин, ванкомицин, колистин и ниста-
тин) для подавления роста сопутствующей микрофлоры (преимущественно кокков). Асцитическая жидкость в качестве добавки к питательным средам в настоящее время не
применяется, так как в результате лечения больных в ней накапливаются вещества, ингибирующие рост микроорганизмов (в том числе менингококка). Менингококк на сывороточном МПА вырастает при температуре 37 0 С в атмосфере с повышенным содержанием СО2 (используют СО2 инкубатор, газогенераторные пакеты или эксикатор с зажженной свечой) через 48 часов, колонии величиной с булавочную головку, прозрачные, с голубоватым оттенком и ровными краями. В мазках из чистой культуры менингококка (рис.21) микрокартина иная (полиморфные дипло- и тетракокки), чем в мазках из спинно-мозговой жидкости.
Типичные для менингококка колонии пересевают в пробирку со скошенным сывороточным МПА для выделения чистой культуры. Идентификацию чистой культуры менингококка, ее дифференциацию от сапрофитных нейссерий, обитающих в носоглотке, проводят на основании изучения комплекса биологических свойств (табл. 18).
Таблица 18.Основные биологические свойства нейссерий
| Свойства | Виды нейссерий | ||||
| N.meningitidis | N.subflava | N.flava | N.mucosa | N.sicca | |
| Рост на МПА | - | + | + | + | + |
| Потребность в СО2 | + | - | - | - | |
| Желтый пигмент | - | + | + | ± | ± |
| Ферментация: глюкозы мальтозы сахарозы фруктозы лактозы | К+ К+ - - - | К+ К+ К± К± - | - - - - - | К+ К+ К+ К+ - | К+ К+ К+ К+ - |
| Образование полисахарида из сахарозы | - | ± | + | + | + |
| Нитратредуктаза | - | - | - | + | - |
| РА с менингококковыми сыворотками сероваров А., В, С | + | - | - | - | - |
Обозначения: (+) – наличие признака, (-) – отсутствие признака, (±) – непостоянный признак, К – образование кислоты
Специфический полисахаридный менингококковый антиген можно выявить в спинномозговой жидкости с помощью метода встречного иммуноэлектрофореза в геле. С этой целью в агаровом геле на стеклянных пластинках, размером 9x12 см, вырезают два параллельных ряда лунок диаметром 3 мм. В лунки одного ряда вносят исследуемый ликвор, в лунки другого - преципитирующие сыворотки против менингококков разных серогрупп. Пластинки помещают в аппарат для иммуноэлектрофореза на 40-45 мин при комнатной температуре. Положительный результат характеризуется появлением 1-2 полосок преципитации между лунками со спинномозговой жидкостью и соответствующей антисывороткой.
Генодиагностика. Исследуемый материал используют для обнаружения ДНК возбудителя с помощью ПЦР, что дает основание в случае получения положительного результата поставить предварительный диагноз.
Серодиагностика.Для ретроспективного подтверждения диагноза используют РНГА с парными сыворотками.
Экспресс-методы диагностики.Для выявления антигенов менингококков в мазках из исследуемого материала используют ИФМ, а также непрямую латекс-агглютинацию и РНГА с антительными диагностикумами.
Самостоятельная работа студентов
1. Микроскопический метод. Изучение морфологии менингококка в мазках из ликвора больного с подозрением на менингококковую инфекцию (демонстрация). Типично наличие грамотрицательных диплококков, располагающихся внутри лейкоцитов.
2. Бактериологический метод. Учет культуральных свойств менингококка на сывороточном МПА с ристомицином. Колонии менингококков прозрачные с голубым оттенком, ровные, мелкие (с булавочную головку). Изучить биохимические свойства менингококка в соответствии с таблицей .
3. Учесть демонстрационную РНГАс парными сыворотками больного (7 и 14 дни болезни) с подозрением на менингококковую инфекцию.
4. Биопрепараты для диагностики и профилактики менингококковой инфекции:
· отечественная химическая вакцина полисахаридная менингококковая вакцина групп А и С. Применяется по эпидемиологическим показаниям. В России зарегистрирована также кубинская В+С менингококковая вакцина, состоящая из белков менингококков группы В и полисахаридов менингококка группы С, а также полисахаридная вакцина МенингоА+С фирмы Пастер Мерье Коннот;
· агглютинирующие и преципитирующие сыворотки против менингококка, применяются с диагностической целью для постановки РА с целью серологического типирования менингококка и встречного иммуноэлектрофореза для обнаружения менингококкового антигена в спинно-мозговой жидкости.
· эритроцитарные антительные менингококковые диагностикумы для обнаружения антигенов менингококка в спинномозговой жидкости с помощью РНГА.
Возбудителем менингококковой инфекции является Neisseria meningitidis (менингококк). Менингококк колонизирует заднюю стенку носоглотки человека и в зависимости от вирулентности штамма и резистентности зараженного лица вызывает инфекционный процесс с широким спектром клинических проявлений: бессимптомное носительство, назофарингит и генерализованную форму – менингококцемию и/ или менингит. Менингококковая инфекция поражает лиц всех возрастов, но чаще (70%) болеют дети. Показатель летальности составляет в среднем 10%, что определяет высокую социальную значимость заболевания. Капсульные штаммы менингококка в зависимости от химического строения капсульного полисахарида делятся на ряд серологических групп: А, В, С, X, Y, Z, W-135, 29-E, H, I, K, L. Более чем 90% случаев генерализованных форм менингококковой инфекции обусловлены штаммами серогрупп А, В и С, значительно реже – штаммами серогрупп X, Y и W-135, остальные серогруппы не представляют эпидемиологического интереса. Определение серогруппы – важнейшая процедура для выбора адекватного вакцинного препарата. Все менингококки экспрессируют на своей поверхности один из аллельных вариантов белков наружной мембраны 2 или 3 класса (PorB). Большинство менингококков экспрессируют белки 1 класса (PorA). Антигенная структура белка PorB определяет серотип штамма, белка PorA – серосубтип. На основании химической структуры капсульного липополисахарида определяют иммунотип. Антигенная характеристика может включать и некоторые другие АГ: Ора и Орс (белки наружной мембраны 5 класса), пили, поверхностный белок FetA.
Показания к обследованию
- Диагностические исследования проводят в условиях стационара при подозрении на гнойный менингит и/или генерализованную форму менингококковой инфекции;
- исследования по эпидемическим показаниям проводят в очаге генерализованной формы менингококковой инфекции среди контактировавших с больным и имеющих клинические проявления назофарингита.
Материал для исследования
- Кровь – микроскопическое исследование, культуральное исследование;
- СМЖ – микроскопическое исследование, культуральное исследование, выявление ДНК, выявление АГ;
- мазки из ротоглотки и носа – культуральное исследование;
- сыворотка крови – выявление АГ, определение специфических АТ
- Возбудители гнойных менингитов другой этиологии: Streptococcus pneumonia, Haemophilus influenza, Staphylococcus aureus и др.;
- при исследовании носоглотки – пигментирующие нейссерии Neisseria subflava, Neisseria flavescens, Neisseria mucosa, Neisseria sicca, Neisseria lactamica.
Лабораторная диагностика генерализованной формы менингококковой инфекции включает микроскопию биологического материала, посев биологического материала с дальнейшей культуральной и биохимической идентификацией возбудителя, определением антибиотикочувствительности; обнаружение специфических генетических фрагментов менингококка и его АГ, обнаружение специфических АТ.
Посев СМЖ и крови на питательные среды при дальнейшей инкубации в течение 24 ч при 37 оС в атмосфере с 5–10% СО2 и повышенной влажностью позволяет выявить характерные тинкториальные свойства патогена. Исследование рекомендуется проводить в активной фазе заболевания (первые два дня после поступления в стационар) до начала интенсивной антибактериальной терапии.
При определении сахаролитической активности проводят учет результатов посева чистой культуры на плотные питательные среды с углеводами. Метод дает возможность дифференцировать различные виды нейссерий и некоторые другие виды микроорганизмов (таблица 16). Иногда наблюдается вариабельность сахаролитической активности у различных штаммов одного и того же вида.
Уточнение биохимических свойств менингококков проводят с использованием наборов реагентов для расширенного изучения ферментативной и метаболической их активности, что в течение 2-х часов позволяет определить видовую принадлежность возбудителя.
Определение серогруппы менингококков проводят в реакции агглютинации на стекле с набором агглютинирующих серогрупповых антисывороток (серогруппы А,В,С,X,Y,Z,W-135,29E). Реакцию проводят только с чистой культурой менингококков, прошедшей все этапы идентификации. Менингококки серогрупп А, В и С наиболее часто являются причиной возникновения генерализованных форм менингококковой инфекции, реакцию агглютинации проводят в первую очередь с антисыворотками к менингококкам этих серогрупп. Отсутствие реакции с одной из основных серогрупповых АТ, указывает на необходимость продолжения проведения аналогичных исследований с другими специфическими антисыворотками (X, Y, Z, W-135, 29E). Только в том случае, если подтвержденный всеми тестами штамм менингококка не показал положительного результата в реакции агглютинации с полным набором агглютинирующих антисывороток, его следует отнести к категории неаггютинирующегося штамма (НА).
Для обнаружения АГ в СМЖ и/или сыворотке крови используют реакцию латекс- агглютинации. Исследование нативного ликвора (экспресс-метод) проводится при наличии в нем признаков гнойного воспаления и/или при микроскопическом обнаружении возбудителей. Использование реакции позволяет в кратчайшие сроки (15–20 мин) выявить специфические АГ менингококков самых распространенных серогрупп (А, В, С, У, W-135). Рекомендуется проводить исследование в активной фазе заболевания (первые два дня после поступления в стационар).
Для выявления ДНК патогена используется СМЖ и/или свежая чистая культура Neisseria meningitidis, выросших на чашки Петри. Обнаружение специфических генетических фрагментов микроорганизма выполняют с использованием ПЦР. Метод обладает высокой диагностической чувствительностью и специфичностью, позволяет выявлять в клиническом образце микроорганизмы, содержащиеся в единичных количествах или в нежизнеспособном состоянии, характеризуется высокой воспроизводимостью и сжатыми сроками выполнения исследования (в течение нескольких часов).
Показаниями к проведению исследований для выявления ДНК при диагностике бактериальных менингитов являются:
- отрицательные результаты диагностики иными методами, особенно в случае исследования образцов СМЖ после проведения массивной антибиотикотерапии или на поздних сроках болезни;
- необходимость получения срочного ответа об этиологии возбудителя;
- исследование образцов материала, доставленных в замороженном состоянии или фиксированных этанолом.
Детекция специфических АТ в сыворотке крови при диагностике менингококковой инфекции проводят с использованием РНГА. Рекомендуется проводить исследование дважды: в активной фазе заболевания (первые два дня после поступления в стационар) и на 12–14 день заболевания. Диагноз считается подтвержденным при нарастании титров АТ в четыре и более раза в пределах указанного периода.
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 - 2020

! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
- Что такое Менингококковая инфекция
- Что провоцирует Менингококковая инфекция
- Патогенез (что происходит?) во время Менингококковой инфекции
- Симптомы Менингококковой инфекции
- Диагностика Менингококковой инфекции
- Лечение Менингококковой инфекции
- Профилактика Менингококковой инфекции
- К каким докторам следует обращаться если у Вас Менингококковая инфекция
Что такое Менингококковая инфекция
Менингококковая инфекция – антропонозное заболевание, передающееся воздушно-капельным путем и характеризующееся широким диапазоном клинических проявлений: от менингококконосительства до менингита и тяжелого менингококкового сепсиса, имеющего молниеносное течение.
Возбудителем менингококковой инфекции является грамотрицательный диплококк Neisseria meningitidis, высокочувствительный к факторам внешней среды: погибает при перепадах температуры, влажности, интенсивности солнечной радиации, прихотлив к условиям культивирования. Вне организма сохраняет жизнеспособность не более 30 мин. Известно 13 серотипов возбудителя. Эпидемиологическое значение в Украине имеют серотипы А, В, С. Изредка встречаются полиагглютинирующие штаммы. При прямой микроскопии крови и ликвора возбудитель обнаруживается внутри- и внеклеточно в виде парно располагающихся кокков в форме кофейных зерен. В клеточной оболочке микроба имеется липополисахарид, отвечающий за эндотоксиноподобное действие при менингококковом сепсисе.
Эпидемиология
В большинстве развитых стран распространенность менингококковой инфекции составляет 1-3 случая на 100 тыс. населения, встречается в любом возрасте, однако 70-80% приходится на детей до трех лет. Наиболее подвержены развитию гипертоксических (сверхострых) форм инфекций дети первых трех лет, особенно первого года жизни.
Характерны эпидемиологические подъемы заболеваемости каждые 10-20 лет, что связано со сменой возбудителя и изменением иммунологической структуры населения (увеличение восприимчивой прослойки за счет родившихся детей, снижения иммунитета у взрослых). Также имеют место сезонные подъемы заболеваемости (март-апрель-май), хотя больные этой инфекцией регистрируются в течение всего года.
Источником заболевания является больной или бактерионоситель. Механизм передачи – воздушно-капельный. Наиболее заразны больные с катаральными явлениями со стороны носоглотки. Здоровые носители также имеют эпидемиологическое значение, так как их количество в сотни раз превышает число больных. Известно, что предвестником очередного подъема заболеваемости является нарастание числа носителей менингококка. В детских коллективах заражению детей способствует тесный длительный контакт в помещении, особенно в спальных комнатах. Восприимчивость к менингококку достаточно высокая. Но особенность состоит в том, что характерная клиническая картина наблюдается лишь у 0,5% инфицированных. Крайне редко встречается семейная предрасположенность к менингококковой инфекции. В этих семьях наблюдались случаи заболевания менингококцемией и менингитом разных детей в разное (с промежутком в несколько лет) время, а также повторные случаи заболевания у одного из этих детей.
Летальность детей первого года жизни наиболее высокая. Основная причина – сверхострый менингококковый сепсис с развитием инфекционно-токсического шока (ИТШ), а также тяжелый гнойный менингит, осложненный отеком-набуханием головного мозга. Большое влияние на исход заболевания имеют своевременность диагностики, своевременность и правильность начатого лечения.
Возбудитель имеет тропность к слизистой оболочке носоглотки, на которой и размножается при определенных условиях, выделяясь с носоглоточной слизью во внешнюю среду, что соответствует наиболее частой форме инфекции – менингококконосительству.
У так называемых здоровых носителей нередко выявляют хронические воспалительные изменения носоглотки. Частота выявления носительства превышает частоту случаев заболевания приблизительно в 20 тыс. раз. Диагноз основывается только на бактериологическом подтверждении – выделении менингококка из носоглоточной слизи. В других случаях возникают острые воспалительные изменения слизистой носоглотки – менингококковый назофарингит, который клинически ничем не отличается от банального. Диагноз также устанавливается только на основании положительных результатов бактериологического исследования.
У части больных менингококк, преодолевая местные барьеры, попадает в кровь. Это может быть транзиторная бактериемия без клинических проявлений либо развивается классическая картина менингококцемии – менингококкового сепсиса. При этом происходит массивный распад менингококков с высвобождением большого количества эндотоксина. Менингококковый эндотоксин – сильный сосудистый яд. При воздействии его на эндотелий сосудов возникают микроциркуляторные нарушения, а также нарушения гемокоагуляции по тромбогеморрагическому типу, что ведет к диссеминированному внутрисосудистому свертыванию (ДВС-синдром) с образованием обширных кровоизлияний на коже и во внутренних органах, в том числе в почках, надпочечниках, в веществе головного мозга, миокарде, оболочках глаза и др.
При кровоизлиянии в кору надпочечников развивается ИТШ, проявляющийся синдромом острой надпочечниковой недостаточности (синдром Уотерхауза-Фридерихсена) – быстро прогрессирующим коллапсом с падением АД, нитевидным пульсом, расстройством микроциркуляции, нередко нарушением сознания.
Преодолевая гематоэнцефалический барьер, возбудитель вызывает воспалительный процесс оболочек мозга – менингит. Возможно поражение вещества головного мозга – энцефалит. При тяжелом течении менингит осложняется отеком-набуханием вещества головного мозга.
Иммунитет при менингококковой инфекции нестойкий, типоспецифический.
Клиника менингококкового назофарингита не отличается от назофарингита при ОРЗ. Температура тела колеблется от нормальной до субфебрильной, удерживается около трех дней. Может беспокоить умеренная головная боль, заложенность носа. Катаральные проявления не выражены. Гиперемия зева неяркая, с цианотичным оттенком. У части больных имеется слизисто-гнойная дорожка по задней стенке глотки. Менингококковый назофарингит предшествует генерализованным формам заболевания, но нередко остается незамеченным.
Менингококцемия начинается внезапно, но возможен продром в виде назофарингита. Резко повышается температура до 38-39°С, появляется озноб, боли в мышцах и суставах, головная боль, нередко рвота. Наиболее характерным симптомом является геморрагическая сыпь, появляющаяся в конце первых – начале вторых суток, редко позднее.
Могут наблюдаться кровоизлияния в слизистую глаз. В тяжелых случаях – носовые, маточные, желудочно-кишечные, почечные кровотечения.
Прогрессирующее ухудшение состояния больного ведет к появлению у него признаков ИТШ разной степени.
Гнойный менингит. Начало заболевания острое: внезапный подъем температуры тела до 39-40°С и выше. Родители порой указывают точное время заболевания ребенка. Основная жалоба – сильная головная боль разлитого характера в области лба, затылка, которая быстро усиливается, становится нестерпимой. Характерна повторяющаяся рвота без предшествующей тошноты, как правило не связанная с приемом пищи, питья, не приносящая облегчения. Анальгетики, имеющие слабый и кратковременный эффект, в дальнейшем неэффективны. Характерны общая гиперестезия, гиперакузия, светобоязнь.
Дети младшего возраста, стремящиеся при плохом самочувствии к маме на руки, именно при менингите предпочитают оставаться в постели, чтобы их не тревожили, как бы замирают, потому что любое движение усиливает головную боль. Больной выбирает в постели вынужденную щадящую позу на боку с запрокинутой назад головой и приведенными к животу коленями. Симптомы Кернига, Брудзинского положительны. Выражена ригидность затылочных мышц. У грудных детей отмечается напряжение и выбухание родничка, однако при частой рвоте большой родничок может быть запавшим. Положительный симптом Лессажа (симптом подвешивания), когда поддерживаемый под руки малыш поджимает ножки, согнутые в коленях, и удерживает их в таком положении. В первые часы заболевания отмечается возбуждение ребенка, в дальнейшем сменяющееся вялостью, заторможенностью. Возможно появление судорог, потеря сознания. Люмбальная пункция с последующим исследованием спинномозговой жидкости позволяет подтвердить диагноз менингита. Обычно ликвор мутный, преобладает нейтрофильный цитоз. В клинической симптоматике смешанных форм могут преобладать симптомы как менингита, так и менингококцемии.
Нередко при менингите и менингококцемии появляются герпетические высыпания на слизистых, коже лица, пальцах рук, ног и других участков тела.
Генерализованным формам менингококковой инфекции может сопутствовать появление моно- и полиартритов. Чаще поражаются мелкие суставы кистей, стоп, реже крупные суставы – коленный, голеностопный, тазобедренный. Как правило, процесс односторонний. Возможны варианты комбинированных поражений. Течение артритов благоприятное, но требует дополнительных врачебных назначений.
К редким формам менингококковой инфекции относятся: эндокардит, перикардит, иридоциклит, панофтальмит, пневмония.
Осложнения
Клиническое течение менингококковой болезни и выздоровление больного зависит от своевременной диагностики и адекватного лечения. Поступление больного менингитом в стационар через сутки от начала заболевания считается поздним. При этом увеличивается вероятность возникновения осложнений, неблагоприятного исхода. При своевременном и правильном лечении заболевание заканчивается полным выздоровлением. Одним из осложнений является поражение слуховых нервов, ведущее к разной степени одно- или двусторонней тугоухости. Осложнения бактериального характера наиболее частые у детей грудного возраста – вентрикулит, гидроцефалия, субарахноидальная эмпиема, абсцесс головного мозга, парезы, параличи. Осложнения при менингококцемии связаны с длительно не заживающими обширными некрозами, с их вторичным инфицированием.
Ранняя диагностика менингококковой инфекции у детей имеет важное значение в силу быстро прогрессирующего течения, а также потенциально летального исхода. Активное выявление и учет ранних симптомов инфекции позволяет повысить эффективность ее диагностики на этапе первой медицинской помощи, что ускорит поступление пациентов в лечебное учреждение.
Временное окно для постановки диагноза МИ у детей является крайне узким. Так, в течение первых 4-6 ч у большинства пациентов отсутствует специфическая симптоматика, тогда как через 24 ч инфекционный процесс приобретает жизнеугрожающий характер. Отмечено, что у большинства детей наблюдалось раннее (в среднем 8 часов) появление симптомов нарушения гемодинамики – похолодание рук и ног, изменение цвета кожных покровов. В то же время классическая симптоматика менингококковой инфекции (синдром менингизма, геморрагическая сыпь, нарушение сознания) развивалась в значительно более поздние сроки, в среднем через 13-22 ч.
Врач общей практики должен в кратчайший срок диагностировать менингококцемию только на основании опорных клинических признаков: острого начала, лихорадки, геморрагической сыпи.
Сыпь при инфекционном мононуклеозе кореподобная. Заболеванию предшествует ангина, увеличение шейных и других групп лимфоузлов. Имеет место гепатолиенальный синдром. В общем анализе крови выявляются атипичные мононуклеары (вироциты).
Сыпь при геморрагических васкулитах нередко возникает после перенесенных ОРЗ. При этом самочувствие ребенка удовлетворительное, температура нормальная. Элементы сыпи располагаются симметрично, чаще на коже разгибательных поверхностей, в области голеностопных суставов, на ягодицах.
При тромбоцитопенической пурпуре сыпь от мелких петехий до крупных экхимозов располагается на участках тела, часто подвергающихся травматизации, могут быть кровоизлияния на слизистых оболочках рта. Характерны кровотечения. Общее состояние страдает мало. Лихорадка не характерна. В периферической крови резко снижено количество тромбоцитов, удлинено время кровотечений.
Лечение должно быть начато немедленно.
Первую медицинскую помощь больному обязан оказать врач, который первым заподозрил либо диагностировал менингококцемию.
Больному требуется ввести левомицетина сукцинат 25 мг/кг МЕ (разовая доза) + преднизолон 2-З мг/кг. Предпочтительно внутривенное введение этих препаратов, так как при нарушении микроциркуляции внутримышечное введение антибиотиков и гормонов не эффективно. При наличии признаков ИТШ основным в лечении является применение массивных доз кортикостероидов от 5 до 20 мг/кг, восполнение объема циркулирующей крови (введение препаратов только внутривенное).
Необходимо как можно быстрее госпитализировать больного. Больные генерализованными формами менингококковой инфекции или с подозрением на них подлежат экстренной госпитализации в специализированное отделение инфекционной больницы врачебной бригадой СМП. При наличии признаков ИТШ – реанимационной бригадой.
При прогрессирующем ухудшении состояния больного показана госпитализация его в ближайшее отделение реанимации и лишь после стабилизации состояния – перевод в профильный стационар.
Обязательной госпитализации подлежат больные генерализованными формами МИ или с подозрением на них. В амбулаторных условиях могут лечиться только больные локализованными формами: менингококконосители и назофарингитом с нетяжелым и непродолжительным течением при отсутствии в семье детей дошкольного возраста и работников детских учреждений.
I. Назофарингит
Антибактериальная терапия:
– рифампицин – 10 мг/кг в сутки 3-5 дней или макролиды (эритромицин, спирамицин, азитромицин), или левомицитин.
II. Менингококконосительство
– рифампицин – 2-3 дня.
III. Гнойный менингит
Догоспитальный этап лечения:
– обеспечение венозного доступа;
– антибактериальная терапия – левомицетина сукцинат – 25 мг/кг (разовая доза);
– глюкокортикоиды – 1-3 мг/кг по преднизолону;
– инфузионная терапия солевыми и коллоидными растворами;
– антипиретики;
– фуросемид – 1-2 мг/кг;
– при судорогах – диазепам (стационарный этап лечения);
– антибактериальная терапия: бензилпенициллин – 300-500 мг/кг вводить 6 раз в сутки (антибиотики резерва: цефтриаксон – 100 мг/кг в сутки, цефотаксим – 200 мг/кг в сутки; при наличии признаков ИТШ – левомицетина сукцинат – 100 мг/кг в сутки;
– дезинтоксикационная терапия при среднетяжелых формах с использованием глюкозо-солевых растворов;
– диакарб+аспаркам. Доза подбирается в зависимости от выраженности гипертензионного синдрома;
– посиндромная терапия;
– в период реконвалесценции: ноотропы, витамины группы В.
IV. Менингококцемия
Догоспитальный этап лечения:
– обеспечение венозного доступа;
– антибактериальная терапия;
– левомицитина сукцинат – по 25 мг/кг (разовая доза) в/в;
– глюкокортикоиды – преднизолон, гидрокортизон или дексазон – по 2-3 мг/кг по преднизолону – без ИТШ (при ИТШ 1 степени – 5 мг/кг, 2-й – 10 мг/кг, 3-й – 15-20 мг/кг);
– инфузионная терапия солевыми растворами или реополиглюкином для стабилизации ОЦК;
– инотропы (допамин) – для поддержания гемодинамики (стационарный этап лечения);
– в зависимости от тяжести состояния госпитализация больного в отделение интенсивной терапии и реанимации или в отделение нейроинфекций инфекционного стационара;
– антибактериальная терапия: при наличии ИТШ препарат выбора – левомицетина сукцинат в дозе 100 мг/кг в сутки (при выведении больного из ИТШ назначается пенициллин 200 мг/кг в сутки или цефалоспорины 100 мг/кг в сутки).
При тяжелой форме и необходимости защиты от нозокомиальной инфекции дополнительно используют аминогликозиды 3-го поколения – амикацин – до 20 мг/кг в сутки, нетилмицин – 1,5-2,0 мг/кг каждые 8 часов;
– дезинтоксикационная терапия при среднетяжелых формах проводится глюкозо-солевыми растворами с учетом суточной потребности в жидкости и патологических потерь;
– посиндромная терапия – согласно соответствующим протоколам лечения.
Выписка больных проводится по клиническому выздоровлению после нормализации лабораторных показателей ликвора, общего анализа крови. Контрольный мазок из носоглотки берется в стационаре не ранее трех дней после антибактериального лечения.
Последствия генерализованных форм менингококковой инфекции
Клинико-лабораторные исследования показали, что при выписке из стационара у большинства больных еще не наступает полного восстановления всех нарушенных функций. Дети, перенесшие гнойный менингит, обязательно должны в течение 2-3 лет состоять на диспансерном учете у невролога.
Желательно в течение первых 2-3 недель после выписки не направлять детей в детские учреждения.
Наиболее частым последствием менингококковой инфекции является церебрастенический синдром, проявляющийся повышенной утомляемостью, расстройством сна, аппетита, снижением успеваемости, изменением поведения. Для младших детей более характерна эмоциональная неустойчивость, двигательная расторможенность, рассеянность внимания, иногда агрессивность.
При выявлении церебростении ребенку необходимо обеспечить щадящий режим, правильную организацию труда и отдыха, ограничение до минимума времени просмотра телевизора и работы с компьютером, увеличение времени сна и пребывания на свежем воздухе, общеукрепляющую терапию. В восстановительном периоде назначаются ноотропы, поливитамины, сосудистые препараты под контролем допплерографии сосудов головного мозга.
При установлении диагноза менингококковой инфекции о каждом случае подается экстренное извещение в районную или городскую СЭС. В детском учреждении устанавливается карантин на 10 дней с момента изоляции последнего больного. Проводится бактериологическое исследование (мазок из носоглотки) контактных с носителем по месту жительства и в детском учреждении. За контактными детьми в детском учреждении устанавливается наблюдение: ежедневный осмотр кожных покровов, слизистой зева, термометрия. Им назначается рифампицин на 2 дня в возрастной дозировке.
Читайте также:


