Можно ли вылечить коклюш антибиотиками

Кашель при коклюше отличает специфичный неконтролируемый характер. Повторные приступы могут изнурять и изматывать ребенка. Подавлять кашель можно при помощи сиропа КОДЕЛАК ® НЕО.
Узнать больше…


Благоприятный профиль безопасности препаратов КОДЕЛАК ® НЕО позволяет применять их для облегчения приступов сухого кашля у детей разного возраста. Капли КОДЕЛАК ® НЕО можно давать даже малышам с 2 месяцев (после консультации с педиатром).
Подробнее о КОДЕЛАК ® НЕО.


Современные препараты от сухого кашля, такие как КОДЕЛАК ® НЕО, не содержат в своем составе кодеин, не вызывают привыкания и не формируют зависимости. КОДЕЛАК ® НЕО не снижает своей активности даже при длительном применении, например при лечении остаточного кашля после перенесенной простуды.
Подробнее о КОДЕЛАК ® НЕО…


При коклюше приступы кашля у детей могут сопровождаться тошнотой, рвотой, непроизвольным мочеиспусканием; в тяжелых случаях возможна потеря сознания, судороги и нарушение дыхания. Для облегчения состояния и подавления приступов сухого кашля при коклюше могут быть использованы противокашлевые препараты центрального действия на основе бутамирата.

Сироп КОДЕЛАК ® НЕО не содержит сахара. Ванильный аромат, сладковатый вкус и мерная ложечка в комплекте обеспечивают легкость и удобство применения препарата при сухом кашле у детей с 3 лет.
Подробнее …


Противокашлевые препараты производятся в самых разных формах выпуска, таких как капли, сиропы, таблетки, пастилки.
Подробнее…

Коклюш — инфекционное заболевание, которое может длиться несколько месяцев и опасно тяжелыми осложнениями, особенно для детей до года. Повсеместная вакцинация привела к тому, что количество тяжелых форм болезни значимо снизилось, но полностью нейтрализовать бактерию, как это произошло, например, с вирусом оспы, пока не удалось. Как же протекает коклюш, каковы симптомы болезни и чем она опасна? В чем заключаются общие принципы лечения? Ответы на эти вопросы — в нашей статье.
Что такое коклюш и в каких формах может проявиться заболевание?
Коклюш — это бактериальная инфекция, возбудитель которой называется Bordetella Pertussis. Болезнь передается только от человека к человеку и очень заразна: при контакте с заболевшим вероятность заражения у непривитого ребенка — 70–90% [1] . Еще в середине прошлого века, до того как появилась прививка от этого заболевания, смертность грудных детей при коклюше превосходила идентичные показатели дифтерии, кори, скарлатины, полиомиелита и менингита вместе взятых [2] . Массовое введение вакцинации сократило заболеваемость в 150–200 раз и резко снизило смертность. Так, во время эпидемии коклюша 2010 года в США погибло лишь 5 детей [3] .
Попав в организм, возбудитель коклюша поражает слизистую оболочку дыхательных путей. Выделяемый бациллой токсин формирует сильный спазм мелких бронхов. Это раздражает рецепторы дыхательных путей, которые передают информацию по нервной системе в кашлевой центр головного мозга. Интенсивное и продолжительное раздражение кашлевого центра формирует в нем очаг стойкого возбуждения, который является стимулирующим фактором для неконтролируемых изнурительных приступов кашля. В Древнем Китае эту болезнь так и называли — стодневный кашель.
Длительный, сухой, приступообразный кашель, на пике приступа которого возможна даже остановка дыхания — главное проявление коклюша. Степень тяжести болезни определяют в зависимости от числа серий кашлевых приступов:
- легкая — 10–15 приступов в сутки;
- средняя — 15–25 приступов в сутки;
- тяжелая — 30–60 приступов в сутки.
У грудных детей часто не бывает классических серий приступообразного кашля, вместо него нередко возникает кратковременная остановка дыхания. У подростков и взрослых нередки атипичные формы коклюша, когда кроме упорного надсадного сухого кашля нет вообще никаких признаков инфекции. Возможно и скрытое бактерионосительство — по данным Минздрава ему подвержены до 1,5% переболевших детей с ослабленным иммунитетом.
На заметку
Чаще всего ребенок заражается от старших родственников — подростков и взрослых — с недиагностированным коклюшем.
В наше время болезнь чаще всего заканчивается выздоровлением, но за время течения она успевает измотать не только самого пациента, но и всех членов семьи.
По данным за 2014 год, в России было зарегистрировано 4705 случаев коклюша [4] . Возрастная структура заболевших следующая:
- 7–14 лет — 37,9%;
- младше года — 25%;
- 3–6 лет — 18,2%;
- 1–2 года — 15,3%.
Как видно, чаще всего болеют дети до года и школьники 7–14 лет. Первым чаще всего не успевают сделать прививку: по календарю вакцинации в первый раз прививка от коклюша делается в 4 месяца, но медицинские отводы и переносы вакцинации — также не редкость. Дети второй возрастной группы болеют потому, что со временем поствакцинальный иммунитет ослабевает, сходя на нет в среднем за 12 лет. Коклюш у взрослых и подростков часто протекает стерто, и правильный диагноз вовремя не устанавливается. Именно от старших родственников обычно и заражаются малыши.
Есть мнение
Единственная известная профилактика коклюша — вакцинация. К сожалению, традиционная вакцина АКДС сейчас не гарантирует 100% защиту (по данным эпидемиологов, 65% заболевших детей были привиты), что, по-видимому, объясняется антигенным дрейфом, то есть мутацией, изменением структуры специфических белков бактерии — антигенов. Но даже если после вакцинации болезнь и наступает, то после прививки коклюш проходит в легкой форме. Об этом же говорят и показатели смертности — число 0,07 на 100 тысяч населения не идет ни в какое сравнение с теми чудовищными данными, о которых мы говорили в начале статьи.
Иммунитет после перенесенного коклюша пожизненный.
Инкубационный период при коклюше — время от заражения до первых проявлений болезни — может продлиться от 5 до 20 дней, но средняя продолжительность составляет 2 недели. Развиваясь, болезнь проходит 3 стадии.
- Катаральный период. Начальная стадия коклюша, время активного размножения бактерии. Первые симптомы коклюша могут выглядеть как типичное ОРВИ с температурой и кашлем. Но возможно, что кашель окажется единственным симптомом болезни в это время — сухой, навязчивый и не поддающийся никаким средствам лечения.
- Спазматический (пароксизмальный) период — пик болезни. Это самое тяжелое время для пациента и окружающих. Кашель при коклюше становится приступообразным, безудержным и неукротимым. В классическом варианте, описанном в учебниках, серия кашлевых толчков происходит на выдохе и заканчивается резким свистящим вдохом через спазмированную голосовую щель — репризом. Сейчас классический реприз при коклюше у детей встречается редко: больной делает глубокий вдох и начинается новая серия кашля. За время одного приступа таких серий может быть от 3 до 8. Во время приступа лицо пациента краснеет или синеет, набухают вены на шее, слезятся глаза, язык во время кашля высовывается. На пике кашля возможна остановка дыхания. Приступ заканчивается отхождением стекловидной вязкой мокроты или рвотой, после чего наступает облегчение — до следующего приступа. Такой кашель значительно ухудшает качество жизни пациентов, может привести к возникновению мышечных болей в области грудной клетки и брюшной стенки, нарушениям гемодинамики в грудной полости, кровохарканью, пневмотораксу, рвоте, недержанию мочи, способствует формированию диафрагмальной и других видов грыж.
- Период разрешения — обратного развития симптомов. Мучительный кашель при коклюше может продолжаться 1–2 месяца, в течение которых частота приступов постепенно уменьшается, но кашель сохраняется. Спазматическая форма кашля меняется на обыкновенную, температура, если она была, отступает. Сыпь на лице и шее исчезает. Возвращается аппетит. Наступает долгожданная стадия выздоровления, при которой остаточный кашель может сохраняться еще до полугода.
Остановимся подробнее на симптоматике коклюша.
Спровоцировать приступ кашля может физическая активность, сильные эмоции. Кашель усиливается под вечер и не проходит ночью, не давая больному спать. В легких случаях течения коклюша между приступами общее состояние не нарушено. В тяжелых, когда приступы следуют один за другим, ребенок утомлен, лицо его отечно, из-за хронического недосыпания он становится вялым, характерны точечные кровоизлияния на лице, конъюнктиве век и склерах глазных яблок.
Облегчить приступ кашля может влажный прохладный воздух, поэтому весной и осенью ребенок должен обязательно находиться на улице как можно дольше — по несколько часов в день.
Обратите внимание, что осложнения чаще всего возникают именно во время спазматического (пароксизмального) периода, в их числе:
- пневмония;
- ателектаз (закупорка бронха и спадение участка легкого);
- точечные кровоизлияния в кожу лица, конъюнктиву глаз;
- грыжи — пупочные или паховые;
- эпилептические приступы;
- энцефалопатии;
- переломы ребер;
- недержание мочи;
- остановка дыхания.
Диагностируют коклюш по совокупности клинических проявлений и эпидемиологической информации. Главный клинический критерий — кашель в течение 2 и более недель, не поддающийся лечению обычными противокашлевыми средствами. Но основной метод диагностики в наше время — лабораторные исследования на выявление возбудителя. Самый чувствительный — метод полимеразной цепной реакции (ПЦР). Но он, как и бактериологическое исследование, эффективен только в первые 3 недели болезни. На поздних стадиях исследуют кровь на специфические иммуноглобулины. Пробы крови при анализе на коклюш берутся с интервалом не менее 2 недель. О наличии болезни говорит четырехкратное увеличение иммуноглобулинов в сыворотке крови.
Остальные параметры крови не являются специфичными именно для коклюша, среди них —увеличение числа лимфоцитов и лейкоцитов в периферической крови, а также снижение показателей СОЭ.
Поскольку болезнь протекает долго, то и лечение коклюша длительное и сложное, а само течение болезни — весьма непредсказуемо. Дети младше 4 месяцев и больные тяжелыми формами коклюша обязательно госпитализируются.
Терапия при коклюше всегда комплексная и включает в себя как режим и диету, так и лекарственные средства. Назначаемые препараты направлены на то, чтобы:
- устранить инфекцию из организма;
- уменьшить частоту и тяжесть приступов кашля;
- облегчить последствия гипоксии для организма;
- предупредить развитие осложнений, в том числе возникновение дыхательной недостаточности, неврологической патологии.
Ребенку необходим щадящий режим со сниженными физическими и психоэмоциональными нагрузками. Обязательны долгие прогулки, но без контакта с другими детьми. Оптимальная температура для прогулок — от -5 до +15°C, ниже -10°C прогулки нежелательны. Воздух в квартире или помещении, где находится ребенок, должен быть свежим и увлажненным. С этой целью могут быть использованы специальные увлажнители воздуха. Именно влажный воздух способствует облегчению приступов сухого кашля.
Справка
Ателектаз — патологическое состояние, при котором ткань легкого теряет свою воздушность и спадается (слипается), уменьшая его дыхательную поверхность. В результате такого спадания происходит ухудшение газообмена, что, в свою очередь, приводит к кислородному голоданию тканей и органов, в особенности головного мозга. Тяжесть ателектаза зависит от объема и площади участка легкого, потерявшего свою воздушность.
В условиях стационара актуальна физиотерапия: электрофорез, УВЧ и другие методы. Часто используется кислородотерапия, направленная на профилактику дыхательной недостаточности. Но конкретные назначения делает лечащий врач.
Лекарственная терапия. Для общеукрепляющих целей назначают витамины. Этиотропная (направленная на устранение возбудителя) терапия при коклюше — это антибиотики. К сожалению, прервать развитие болезни они могут только на ранних стадиях — в первые 2–3 недели от начала болезни. Позже антибиотики неэффективны и назначаются, только если появляется угроза бактериальных осложнений, таких как пневмония.
Для стабилизации психоэмоционального состояния ребенка (как уже упоминалось, эмоции могут спровоцировать приступ кашля) используют растительные успокаивающие препараты — валериану, пустырник и тому подобное. Малышам конкретное средство должен посоветовать лечащий врач.
При среднетяжелых формах частоту приступов кашля могут сократить нейролептики.
Гормональные препараты используются при среднетяжелых и тяжелых формах коклюша: они уменьшают активность воспаления, снижают отечность и проницаемость сосудов.
Но основную роль в лечении коклюша играют противокашлевые препараты, действие которых направлено на подавление кашлевого рефлекса. Они блокируют передачу нервных импульсов в кашлевой центр, как следствие, останавливается и сам кашель. Препараты, подавляющие кашель, могут быть центрального и периферического действия. Первые вызывают торможение кашлевого центра головного мозга, вторые обеспечивают снижение чувствительности кашлевых рецепторов на уровне слизистой дыхательных путей.
Среди противокашлевых препаратов центрального действия различают наркотические и ненаркотические лекарственные средства. Ранее при приступах непродуктивного кашля широко применялись противокашлевые средства, содержащие кодеин, достаточно быстро блокирующий кашлевой центр. Однако параллельно с выраженным терапевтическим эффектом при их использовании отмечался и ряд побочных действий, среди которых наиболее значимыми были угнетение дыхательного центра и формирование лекарственной зависимости. Значительным шагом вперед в лечении сухого непродуктивного кашля явилась разработка новых противокашлевых препаратов центрального действия, не уступающих по эффективности кодеину, но при этом лишенных его недостатков. Примером противокашлевых препаратов центрального действия являются непредставленные на данный момент в России L-клоперастин и декстрометорфан, а также получивший широкую популярность и распространение бутамират.
Молекула бутамирата по своему химическому составу и фармакологическим свойствам не является производным опия, а потому представляет собой ненаркотическое противокашлевое средство центрального действия. Бутамират избирательно воздействует на кашлевой центр, не вызывая угнетения дыхания, не оказывая седативного действия и не формируя лекарственной зависимости. Для бутамирата характерны чрезвычайно низкая частота развития побочных эффектов, максимально быстрое начало действия уже после первого применения и сохранение эффективности даже при длительном лечении (без снижения выраженности терапевтического действия). В сравнительных исследованиях бутамират демонстрирует эффективность, которая не уступает кодеинсодержащим лекарственным препаратам. Препараты на основе бутамирата могут быть использованы как при недавно появившемся, так и при хроническом сухом кашле, в том числе в случаях, когда другие лекарственные средства не приносят ожидаемого результата: например, при лечении коклюша, а также других заболеваний, сопровождающихся изнурительным сухим кашлем.
Итак, коклюш — тяжелое, изматывающее заболевание. Поражая, прежде всего, детей и подростков, коклюш вызывает длительный мучительный кашель, который может продолжаться несколько месяцев. Коклюш не только истощает организм больного, лишая его сна и отдыха, но и может вызывать опасные осложнения. Один из важных компонентов симптоматического лечения — противокашлевые препараты, угнетающие кашлевой центр.
«Безусловно, кашель — один из самых мучительных симптомов при коклюше. Приступы сухого кашля могут быть настолько интенсивны, что в отдельных случаях вызывают переломы ребер, а повышение внутрибрюшного давления способствует возникновению грыж. Но даже если болезнь развивается не настолько тяжело, постоянный кашель в прямом смысле лишает больного сна и отдыха. Поэтому выбор средства против кашля — один из важных моментов в лечении коклюша.
Капли предназначены для лечения сухого кашля у малышей старше 2 месяцев. Их удобно и просто дозировать благодаря специальной насадке-капельнице. Сладковатый вкус и аромат ванили позволяют дать лекарство маленькому пациенту, не вызывая негативных эмоций, которые крайне нежелательны при коклюше.
Антибиотики при коклюше эффективны во время инкубационного периода и на начальной стадии развития заболевания. В этом периоде они быстро справляются с инфекцией. С их помощью болезнь пройдет легко и без осложнений.

Характеристика заболевания
Коклюш – болезнь, вызываемая бактериями Bordetella pertussis и передающаяся по воздуху. Бактерии попадают через слизистую дыхательной системы, крепятся на ней и начинают размножаться, не проникая при этом в кровь. В месте прикрепления возникает воспаление, язвы и местный некроз. Чаще всего бактерии проникают в бронхи, выделяют токсины, которые, раздражая нервные окончания, вызывают мучительный кашель.
Инкубационный период длится от 2 дней до 2 недель. В развитии заболевания выделяют 3 стадии:
- Катаральная. Появляется недомогание, слабость, насморк, кашель, температура чуть выше 37,5 °С. Ребенок начинает капризничать, нервничать. На этой стадии признаки заболевания невозможно отличить от симптомов ОРВИ.
- Спазматическая. Этот этап относят к началу второй недели заболевания, он характеризуется внезапным появлением изматывающих приступов кашля с характерным свистом на вдохе. Процесс носит цикличный характер. Несколько эпизодов кашля сменяются свистящим вдохом, потом опять появляется кашель. Такие циклы могут повторяться до 15 раз подряд. Лицо обретает синюшный оттенок, глаза краснеют, на шее набухают вены. В некоторых случаях останавливается дыхание. После приступа периодически возникает рвота, судороги. Частота приступов зависит от тяжести заболевания и может составлять от 5 до 50 в сутки. Длительность атаки – до 4 минут.
- Выздоровление. Возникает через 3-4 недели после начала появления судорожного кашля и продолжается еще несколько недель.
У человека, переболевшего коклюшем, иммунитет не возникает. Прививка, которую делают в детстве, перестает действовать через несколько лет, поэтому при контакте с больным человеком велика вероятность заболеть снова.
Антибиотики для лечения коклюша
Антибактериальные средства способны быстро победить коклюшную палочку на катаральной стадии, предотвратить наступление приступного кашля и снизить заразность для окружающих. Однако болезнь на этой стадии диагностируют крайне редко, в основном в тех случаях, когда имеет место массовое заражение. Во всех остальных случаях болезнь доходит до спазматической стадии, на которой ведущую роль играют не бактерии, а их токсины. Против них антибиотики бессильны.
Бактерии погибают через 20-25 дней после начала спазматической стадии, соответственно, постепенно исчезают и токсины. Таким образом, назначение антибиотиков для лечения коклюша с третьей недели болезни бессмысленно. Однако в тех случаях, когда к болезни присоединяется гнойный отит или воспаление легких, антибиотики назначают для терапии этих заболеваний.
В случае если в семье или небольшом коллективе хотя бы один человек заболел, всем остальным назначают антибактериальную терапию в профилактических целях. Причем делают это, даже если сданный ими анализ показал отрицательную пробу.
Для лечения коклюша используются следующие антибиотики:
- макролиды;
- пенициллиновые;
- цефалоспорины третьего, четвертого поколения.
Антибиотики при коклюше маленьких у детей до года в стационарах назначаются внутримышечно, в домашних условиях – в виде суспензий.
Пенициллиновые антибиотики обладают антимикробным свойством. Лечить коклюш помогают полусинтетические, ингибиторозащищенные и комбинированные средства. Основное действие таких препаратов направлено на угнетение синтеза мембраны клеток возбудителя. В больших дозах обладают бактерицидным действием.
Полусинтетический аминобензиловый пенициллиновый антибиотик. Всасывается быстро, до 93% усваивается жидкостями организма. Максимальное содержание в крови достигается через два часа после приема. Выводится через почки примерно через 6 часов, малое количество выходит через печень.

Не назначается при непереносимости пенициллина, лейкозе и инфекционном мононуклеозе. Осторожно применяется при бронхиальной астме, аллергии, дисфункции печени и почек, болезнях желудочно-кишечного тракта. Возможны боли в желудке, дисбактериоз, нарушения сна, судороги, аллергические реакции, потеря ориентации, стоматит.
Производится в форме таблеток, капсул, суспензии для инъекций, смеси для раствора. Взрослым и детям от 10 лет (вес более 40 кг) дают разовую дозу 250-500 мг два раза в день. Для маленьких детей готовят раствор из порошка, исходя из расчета 25-50 мг/ кг в сутки.
Некоторые исследователи считают, что Амоксициллин при заражении коклюшем – не самое эффективное средство, т. к. коклюшная палочка может быть резистентной к этому препарату.
В состав данного препарата также входит амоксициллин тригидрат. Всасывается из ЖКТ полностью, максимальное содержание достигается в течение 1-2 часов. Около 60% выводится через почки, часть – с калом, еще некоторое количество – с желчью.
Не назначается при бронхиальной астме, лимфолейкозе, тяжелых поражениях ЖКТ, аллергических реакциях, нарушениях кровяной формулы. Может вызывать потерю ориентации, аллергические реакции, диарею, боли в голове.
Назначают по 250-500 г взрослым и детям до 10 лет (вес >40 кг) 3 раза в день. Детям 5-10 лет дают по 250 грамм трижды в сутки. Детям до 24 месяцев рассчитывают норму, учитывая вес и дозировку 20 мг/ кг.
Детям при коклюше препарат Флемоксин дают в растворенном виде.
Еще один препарат полусинтетического пенициллинового ряда с амоксициллином. Другое действующее вещество в его составе — клавулановая кислота. Наиболее эффективен, если принимать его перед едой. Амоксициллин выводится преимущественно через почки в течение 6 часов после того, как больной его выпил. Только 40-50% клавулановой кислоты уходит через почки без изменений, остальное в виде метаболитов выводится через ЖКТ и выдыхаемый воздух.
Применяется с 2-месячного возраста. Не назначается при чувствительности к основным компонентам, нарушениях работы печени и почек. Сопровождается нарушением формулы крови, стула, судорогами, желтухой, дерматитом, головными болями, аллергией.

В аптеках продается в форме таблеток, порошка для приготовления суспензий и растворов для уколов.
Показано пить взрослым и детям от 12 лет (вес > 40 кг) по 500 мг через каждые 8 часов или 875 мг через каждые 12 часов. Дозировка раствора зависит от индивидуальных особенностей малыша.
В стационарах при лечении коклюша Аугментин вводится внутривенно.
Препараты этой группы считаются наименее токсичными и безопасными. Они хорошо переносятся пациентами. Выделяют природные и полусинтетические макролиды, пролекарства. Основное действие направлено на нарушение образования связей между аминокислотами и блокировку выработки белков возбудителем. Большие дозы обладают бактерицидным воздействием. Имеют мало противопоказаний.
Первый макролидный антибактериальный препарат. Частично перерабатывается в печени. Из организма удаляется через почки и печень.

Применяется с рождения. Противопоказан при непереносимости действующего вещества и патологии печени. С осторожностью дают пациентам, в анамнезе которых есть патология почек. Может вызывать тахикардию, тошноту, дисбактериоз, панкреатит, аллергию, стоматит.
Антибиотик группы макролидо-азалидов с основным компонентом азитромицин дигидратом. Лекарство быстро усваивается, наибольшее содержание достигается через два-три часа после приема. Удаляется из организма без изменений, при этом 50% выходит из организма через кишечник, 6% с мочой.
При коклюше Азитромицин не стоит применять, если есть аллергия на основной компонент, тяжелые дисфункции почек и печени. Вызывает нарушения слуха, аритмию, утомляемость, диарею.
Продается в форме таблеток, смеси для растворов. Дети от 12 лет (вес > 45 кг) и взрослые пьют таблетку 500 мг раз в день. Ребенку от 3 до 12 лет (вес антибиотикикоклюшлечение
Коклюш – тяжелое заболевание дыхательных путей, характеризующееся длительным течением. Для маленьких детей до 5 лет эта болезнь особо опасна.
При лечении коклюша эффективно применение антибиотиков. Но результат зависит от того, на какой стадии начать их прием. Поэтому, важно, вовремя диагностировать болезнь и получить правильное лечение.
Симптомы и профилактика
Прогрессирование болезни делится на несколько стадий. На каждой стадии проявляются характерные признаки.
Первые симптомы заболевания в инкубационный период сильно схожи с обычной простудой и проявляются в виде невысокой температуры, сухого кашля и насморка. Эта стадия может длиться от 10 до 20 дней.
Именно в это время контакт с больным опасен для здоровых людей.
После инкубационного периода следуют 3 стадии:
Прием антибиотиков до начала 1 и 2 стадий значительно сокращает срок лечения, и снижает риск распространения болезни. Катаральный период длится от 2 до 3 недель. Ребенок может чувствовать себя нормально, но его мучает сухой кашель, особенно в ночное время. Температура тела почти не повышается и держится в пределах 37,5°C.
О переходе в спазматическую стадию сигнализируют такие симптомы, как:
- Приступы сильного кашля до рвоты, иногда до потери сознания.
- Свисты на вдохе.
- Набухание вен головы во время приступа, мелкоточечные кровоизлияния на коже лица.
- Мелкие язвочки в области уздечки языка.
- Покраснение лица и появление синевы в области рта при кашле.
- Раздражительность и нарушение сна.
- Потеря аппетита и веса.

Температура тела может не меняться и оставаться в пределах нормы. Последствия спазматической стадии несут угрозу жизни ребенка.
Есть риск возникновения пневмонии, эмфиземы, кровоизлияния в мозг и других опасных последствий. Коклюш лечится долго, в организме он держится от 6 до 12 месяцев. Профилактика коклюша играет важную роль, особенно для маленьких детей до 5 лет.
К основным профилактическим мерам относятся:
- Вакцинация от палочки коклюша.
- Прием антибиотиков.
- Здоровое питание.
- Частые ежедневные прогулки на свежем воздухе.
Вакцинацию проводят всем малышам до года, за исключением случаев с противопоказаниями. Прививка снижает риск заражения на 90%. Но даже если ребенок заболеет, болезнь пройдет в более легкой форме и без осложнений. Вакцина действует около 12 лет.
Антибиотики применяют в профилактических целях, если здоровый ребенок контактировал с больным.
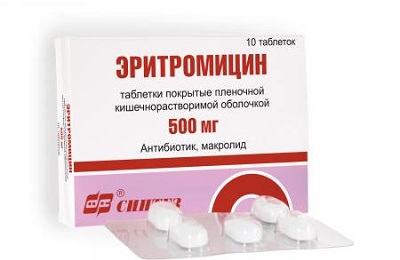
Самый оптимальный вариант для профилактики – прием Эритромицина. Он эффективный, безопасный и доступный.
Антибиотик почти не имеет побочных действий и хорошо подходит для профилактики коклюша у тех, кто еще здоров, но контактировал с больным коклюшем. Своевременный прием эритромицина поможет избежать распространения коклюшной инфекции в организме. Курс лечения назначается врачом.
Режим и особенности лечения
Против коклюша принимают антибиотики, отхаркивающие средства и соблюдают правильный режим. Лечение должно протекать в определенных условиях:
![]()
Ребенок должен как можно больше дышать прохладным и влажным воздухом температурой от +10° до -5 °.- Исключаются любые физические нагрузки, кроме ежедневных прогулок на свежем воздухе.
- Больному нельзя сильно смеяться или плакать, чтобы не провоцировать приступы кашля.
- Обязательно соблюдение специальной диеты.
Из пищи исключаются продукты, раздражающие слизистую ротоглотки. В их число входят острые, жирные и соленые блюда, орехи, мед, копчености, шоколад, сухари. В рацион вводятся продукты, богатые витаминами и минералами. Можно дополнительно давать витаминные комплексы. Детей кормят небольшими порциями и часто.
Из лекарственных средств врач может назначить:
- Антибиотики – наиболее эффективны в начальных стадиях коклюша.
- Лекарства, обладающие бронхолитическим действием – расширяют просвет бронхов, снимая их спазм.
![]()
Муколитические препараты – используют для разжижения мокроты.- Сосудорасширяющие и седативные препараты – необходимы для профилактики кислородного голодания и улучшения кровообращения в мозгу.
- Антигистаминные препараты – используются только в случае особой необходимости, при тяжелом психоэмоциональном состоянии больного.
- Препараты, стимулирующие работу иммунной системы.
Лекарства от кашля могут быть назначены только в целях предупреждения развития пневмонии и других осложнений. На кашель они не повлияют. Любые медикаменты можно давать ребенку только после назначения врача.
Эффективные антибиотики
Антибиотики применяют при коклюше в первые две недели с начала болезни. Лечиться ими в более поздние периоды развития болезни нет смысла. Используют антибактериальные средства, относящиеся к макролидам:
![]()
Дозировка препаратов зависит от возраста ребенка. Детям после года, как и при лечении коклюша у взрослых, назначают Левомицитин или Тетрациклин. Они эффективны при легких формах болезни. Прием лекарства рассчитывается на 4 раза в сутки, курс составляет от 7 до 10 дней. Через 5 дней может понадобиться дополнительный курс лечения. Детям до 3-4 лет левомицетин можно давать перед едой, разбавленным в сахарном сиропе.- Свою эффективность при лечении этой болезни доказал Эритромицин. Было установлено, что коклюшная палочка особенно чувствительна к этому антибиотику. Его принимают внутрь, не разжевывая, в виде таблеток. Разовая доза для детей от 4 месяцев до 14 лет в сутки не должна превышать 0,5 г/кг. Прием лекарства делится на 3-4 приема в сутки, с интервалом в 6 часов. Антибиотик противопоказан детям, у которых проблемы со слухом, печеночная недостаточность или повышена чувствительность к составляющим препарата.
Одним из самых подходящих антибиотиков против коклюша является также Азитромицин. Антибиотик воздействует на очаги воспаления с высокой концентрацией бактерий. Благодаря тому, что он легко проникает в органы дыхательных путей, его эффективность достаточно высока. Азитромицин назначается детям с массой тела больше 10 килограмм. Дозировку и курс приема определяет лечащий врач.
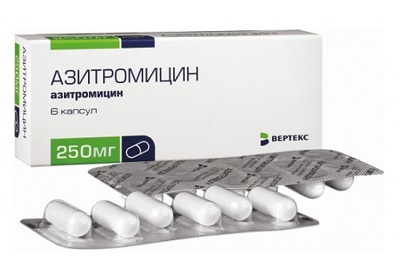
Лекарство имеет ряд побочных эффектов и назначается в случае, когда польза превышает риск.
Антибиотики из ряда макролидов имеют немало побочных эффектов, поэтому их прием должен оправдывать возможные риски. Среди возможных негативных последствий:
- диарея,
- рвота,
- аллергические реакции (сыпь, зуд, отек, экзема, анафилактический шок),
- метеоризм,
- слабость,
- нарушение слуха,
- головная боль.
Любое медикаментозное средство дается детям строго по назначению врача! Увеличивать или уменьшать дозировку или менять курс приема без разрешения медика категорически запрещено!
Антибиотики для малышей до года
Для детей до года коклюш особо опасен. Малыши в этом возрасте подлежат госпитализации и лечатся строго под наблюдением медиков. При лечении коклюша у детей младше 12 месяцев обычно используют макропен или амоксициллин в виде препаратов Оспамокс или Флемоксин. Лучше применять Флемоксин.
Макропен является аналогом эритромицина. Для детей выпускаются флаконы с порошком, в которых готовят суспензию для приема внутрь.

Разовая доза приема зависит от массы тела малыша:
- До 5 килограмм – 3,75 миллиграмм.
- От 5 до 10 килограмм – 7,5 миллиграмм.
- От 10 до 15 килограмм – 10 миллиграмм.
Порошок во флаконе разбавляют 10 миллиграммами дистиллированной или кипяченой воды. Максимальный срок приема макропена составляет 10 дней. Он противопоказан гиперчувствительным детям и малышам, страдающим печеночной недостаточностью.
Флемоксин относится к роду пенициллинов и обладает достаточно широким спектром действия. Особо эффективен он в первые дни заболевания.
Детям до года показана суточная доза от 30 до 60 микрограмм на каждый килограмм веса. Эту дозу делят на 3 приема в сутки. Если у ребенка после приема препарата нарушается стул, его применение немедленно прекращают. Он имеет ряд побочных действий и его нельзя использовать с антибиотиками одной группы.
Грудным детям также прописывают отхаркивающие препараты. Возможен и прием лекарств от кашля, во избежание осложнений. Амбробене значительно снизит риск возникновения пневмонии. Его лучше давать в виде сиропа. Доза младенцев – 20 капель 3 раза в день. Прием этого лекарственного средства может быть долгим, в зависимости от рекомендаций врача.
Эффективными лечебными свойствами против коклюша обладает донорский иммуноглобулин. Его вводят в виде инъекций, внутримышечно. Обычно достаточно вводить препарат 2-3 дня. Он помогает остановить развитие приступообразного кашля. А в спазматический период ослабляет интенсивность приступов и положительно влияет на самочувствие малыша. Детям до года с тяжелой формой болезни его назначают вместе с антибиотиками.
В борьбе с коклюшем, важно, чтобы грудничок дышал прохладным и влажным воздухом. При возможности его сон должен протекать в условиях свежего уличного воздуха, как днем, так и ночью. В комнате постоянно должно быть открыто окно или форточка. Приемы пищи малыша должны быть частыми, малыми дозами.
Читайте также:





