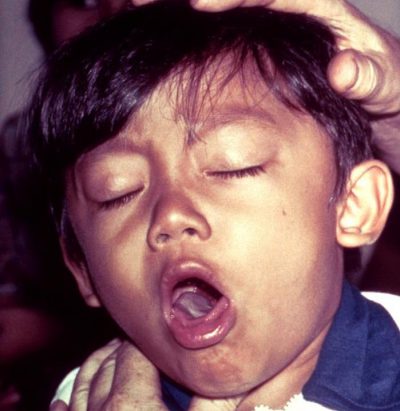
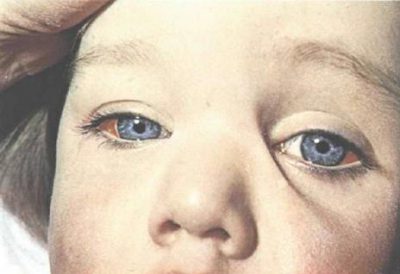
Малышева о кашле коклюше

.jpg)
На вопросы читаталей ответила доктор Елена Малышева.
Вредно ли сдерживать кашель?
Вынуждена ходить с кашлем на работу. Приходится постоянно сдерживаться, чтобы не беспокоить коллег шумом. Мама говорит, что сдерживать кашель очень вредно. Правда ли это?
Кашель - это защитная реакция, благодаря которой из организма выводятся микробы и слизь. Поэтому, когда мы сдерживаем его, всё то, что должно было оказаться в носовом платке, отправляется в носоглотку. Это может привести к развитию отита, гайморита и других заболеваний. Кстати, сдерживать чихание также не стоит.
Коклюш страшнее, чем кажется?
Можно ли вылечить коклюш у ребёнка обычными противокашлевыми препаратами?
Г. Омарова, Можайск
Обычные противокашлевые препараты при коклюше не помогают!
Это инфекционное заболевание, которое поражает в основном детей дошкольного возраста. Особенно тяжело оно протекает у малышей в первые 6 месяцев после рождения. Во время болезни может наступить кратковременная остановка дыхания, угрожающая жизни. Также велик риск появления нарушений со стороны центральной нервной системы.
Обязательно гулять с ребёнком на свежем воздухе.
Вакцинация против коклюша для россиян включена в Национальный календарь профилактических прививок и проводится в 3, 4, 5 и 6 месяцев. Ревакцинация (повторная вакцинация) назначается в 1,5 года. Благодаря вакцине в организме вырабатываются защитные антитела, которые уничтожают микроб, как только он попадает на слизистую оболочку дыхательных путей.
От чего бывает лающий голос?
Почему кашель иногда напоминает лай собаки?
Л. Арбузова, Калуга
Как правило, лающий кашель возникает при ларингите (ложный круп). Это воспаление и отёк гортани, причиной которых обычно бывает вирусная инфекция. Часто заболевают дети до 5 лет, поскольку у них свои особенности строения организма. У малышей просвет гортани ещё очень узкий, отёк вызывает затруднение дыхания. Страдают голосовые связки, и в результате кашель получается с лающим звуком. Возможна потеря голоса.
Чем помочь организму?
- Обратитесь к врачу, который назначит антибиотики или гормоны, которые снимут воспаление гортани.
- Пользуйтесь небулайзером (устройство для ингаляций) - это самый эффективный способ доставки лекарственных веществ в дыхательную систему.
- Увлажняйте воздух в квартире с помощью увлажнителя.
Чего делать нельзя?
- Делать ингаляцию над горячим паром. Эта процедура приносит не пользу, а вред.
- Лечить ларингит растительными препаратами. Они способны серьёзно ухудшить течение заболевания и привести к осложнениям.
Откуда берётся пневмония?
Всегда боюсь, что простуда перерастёт в пневмонию. Такое развитие событий возможно?
Да, часто пневмония возникает как осложнение вирусной инфекции. Например, после гриппа, который поражает слизистую лёгких, делает её более доступной для бактерий.
Симптомы пневмонии:
- Высокая температура.
- Кашель.
- Затруднение дыхания, одышка.
- Боль в грудной клетке.
Как лечить?
Врач назначает антибиотики, а также муколитики - препараты, которые расширяют бронхи и способствуют выведению мокроты.
Курс лечения антибиотиками длится от 3 до 10 дней. Прерывать его самостоятельно, без рекомендации врача, нельзя, даже если вам кажется, что стало гораздо лучше.
Необычные причины кашля

Повышенная кислотность желудочного сока. Когда кислотность повышается, желудочный сок начинает попадать в пищевод, вызывает изжогу и раздражает кашлевые рецепторы. Впрочем, у подобного развития событий имеется и другая причина: сок проникает из желудка в пищевод, когда ослабевает сфинктер, расположенный между двумя этими органами. Чтобы избавиться от кашля, вызванного изжогой, исключите из рациона мяту, ментол, кофе, шоколад и газировку. Они провоцируют недостаточность сфинктера. Кстати, имейте в виду, что мята и ментол в большом количестве содержатся в жевательной резинке. Можно принимать препараты от изжоги (омепразол или омез).
Запущенный насморк. Если в носу скопилось много слизи, она может попадать в носоглотку и раздражать кашлевые рецепторы. Чтобы избавиться от кашля, нужно промывать нос. Сморкайтесь правильно: возьмите одноразовый платок, откройте рот, закройте одну половинку носа, высморкайте вторую. Затем зажмите вторую половинку и высморкайте первую.
Болезни сердца. Причиной кашля может быть сердечная недостаточность. Из-за неё в лёгких образуется застой крови, поэтому сердце плохо перекачивает алую жидкость. В результате возникают сердечная астма и кашель, который усиливается в горизонтальном положении. Если из-за сильного кашля по ночам вы можете спать только на высоких подушках, обратитесь к кардиологу и сделайте УЗИ сердца.

Коклюш – острое инфекционное заболевание нижних дыхательных путей, характеризующееся длительным течением с приступами сухого изматывающего кашля. Благодаря вакцинации случаи тяжелой формы выявляются крайне редко, но полностью нейтрализовать болезнь пока не удалось.
Причины появления болезни
Возбудитель коклюша – бактерия Борде-Жангу. Заболевание передается воздушно-капельным путем при общении с больным человеком. До недавнего времени болезнь считалась исключительно детским недугом, но сейчас есть случаи заражения подростков и взрослых людей.
После попадания в носоглотку, возбудитель атакует органы дыхательной системы. В процессе жизнедеятельности бактерия выделяет токсин, который вызывает спазмы бронхов. Множественные приступы формируют очаг стойкого возбуждения в головном мозге человека. В итоге – сильный кашель даже после уничтожения патогенной бактерии.
Симптомы разных стадий коклюша
Первая катаральная стадия длится 10-14 дней. В этот период коклюш очень трудно распознать, так как его симптомы не отличаются от ОРЗ или ОРВИ. Единственная особенность болезни – абсолютная безрезультатность противовирусного и симптоматического лечения.
Второе название коклюша – стодневная болезнь. Именно столько времени держится сухой приступообразный кашель, если не купировать заболевание в первые недели после заражения.
Вторая пароксизмальная стадия характеризуется появлением коклюшного кашля. Этот симптом отличается изматывающими приступами, во время которых у ребенка краснеет лицо, надуваются вены. У грудничков может произойти кратковременная остановка дыхания.
Количество приступов кашля зависит от тяжести и форм коклюша, а именно:
- легкая – 10-15 раз за сутки;
- средняя – 20-25 раз за сутки;
- тяжелая – более 40 раз за сутки.
Кашлевые атаки провоцирует любая нагрузка на организм (как физическая, так и умственная). Ребенок становится беспокойным, чувствует першение в горле. Далее происходят изматывающие приступы, длящиеся по нескольку минут без перерыва. После отхождения белой стекловидной мокроты состояние малыша ненадолго улучшается.
Ночью ребенок не может отдохнуть и восстановить силы, так как приступы кашля усиливаются. Утром он выглядит разбитым и уставшим, становится раздражительным и капризным. Из-за отсутствия аппетита малыш теряет вес.
Если на этом этапе не переломить ход болезни, появляются осложнения:
- воспаление легких;
- пупочная или паховая грыжа;
- закупорка бронха;
- недержание мочи;
- отит среднего уха.
К менее тяжелым последствиям коклюша относятся синяки на ребрах, язвы в ротовой полости, носовые кровотечения, отечность лица и шеи.
Остаточный кашель при коклюше
Стадия выздоровления характеризуется снижением интенсивности симптомов. Температура тела снижается, приступы ослабевают. У больного человека улучшается цвет лица, появляется аппетит, возможность спать ночью. В этот период необходимо пройти тест на аллергопробы, так как остаточный кашель часто имеет астматический или аллергический характер.
После терапии ребенок еще долго страдает от приступов сухого кашля. Причиной такого состояния является возбудимость кашлевого центра головного мозга. Поэтому родители должны обеспечить малышу спокойствие и заботу. Нельзя заставлять его переутомляться в борьбе за хорошие оценки или спортивные результаты.
Методы диагностики
На пароксизмальной стадии коклюша врач может определить болезнь по характерному кашлю. Серия спазмов происходит на выдохе, затем больной делает вдох через сжатые голосовые связки. Приступ продолжается несколько минут, во время которых пациент упирается ногами в пол, а руками в сиденье стула. Он наклоняет корпус, широко открывает рот, вытягивает язык.
Но на этом этапе быстро устранить коклюш уже невозможно. Поэтому врачи стараются выявить болезнь на ранней стадии. Назначается дополнительное лабораторное и аппаратное обследование. Своевременная сдача анализов и рентген особенно актуальны, если:
- приступы кашля не слабеют в течение 5-7 дней;
- был контакт с человеком, больным коклюшем;
- в семье есть ребенок младше одного года.
Наиболее информативный анализ – бактериальный посев. Оптимальное время его проведения – 5-7 день после заражения. Причем такое исследование проводят до начала приема антибиотиков.

Биоматериал для анализа берется утром, до того, как больной почистит зубы и позавтракает. Пациент делает несколько глубоких вдохов, чтобы вызвать кашлевые толчки. Затем он подносит чашу ко рту, чтобы во время приступа на нее попало как можно больше мокроты. Другой вариант – проведение стерильным тампоном по задней стенке горла человека.
Образец помещают в питательные среды и следят за развитием колоний. Уже на третий день врач может поставить предварительный диагноз, а на пятый – назначить курс терапии. Своевременно проведенный анализ помогает выявить коклюш на ранней стадии и вылечить его до появления изнурительных приступов кашля.
Консервативные способы лечения
В срочной госпитализации нуждаются груднички и люди с ослабленным иммунитетом. В остальных случаях болезнь можно вылечить в домашних условиях.
Антибиотики назначают в первые недели после заражения или после присоединения вторичной инфекции. На второй стадии болезни основным методом лечения является прием глюкокортикостероидов. Дозировка средства рассчитывается индивидуально. Обычная длительность курса – два дня. За этот период можно уменьшить интенсивность приступов кашля, предотвратить появление осложнений.
Для облегчения состояния больного врач назначает такие лекарственные средства:
- муколитики (для разжижения мокроты);
- бронхолитики (для увеличения просвета дыхания);
- сосудорасширяющие препараты (для предотвращения гипоксии);
- седативные средства (для стабилизации психического состояния).
Лечение коклюша длится несколько месяцев, а остаточный кашель может беспокоить человека еще полгода. Все это время больной не должен находиться только в квартире. После нормализации температуры тела он может совершать пешие прогулки на свежем воздухе. Но при этом воздерживаться от контактов другими людьми (особенно с детьми).
Приступы кашля повреждают слизистую оболочку дыхательных путей. Поэтому во время болезни ребенок должен питаться теплой пищей, перетертой до консистенции пюре. Нельзя добавлять специи, излишне солить блюда. Для скорейшего вымывания токсинов необходимо давать больному много полезной жидкости: воду, чай, компот, отвар из лекарственных трав.

Борьба с кашлем народными методами
Для облегчения приступов кашля можно воспользоваться средствами народной медицины. Молоко с медом, содой или растопленным сливочным маслом увлажняет горло, способствует легкому отхаркиванию мокроты.
На стадии реабилитации полезно выполнять дыхательную гимнастику, процедуры физиотерапии. Вспомогательные методы лечения ускоряют вывод застоявшейся мокроты, нормализуют работу органов дыхательной системы.
Профилактические меры
Самая эффективная профилактическая мера против коклюша – своевременная вакцинация. На первом году жизни ребенка прививают трижды с перерывом в шесть недель. Затем вакцину вводят в полтора года и в шесть лет. Такие меры не могут полностью оградить малыша от заражения, но способны ослабить течение болезни.
Для профилактики болезней дыхательной системы необходимо ежедневно гулять на свежем воздухе, заниматься спортом, придерживаться здорового питания. Следите за тем, чтобы воздух в квартире был достаточно прохладным и влажным. Регулярно проветривайте спальню, делайте в ней влажную уборку.
Приступообразный, сильный кашель — что может быть хуже? А если взять во внимание, что он не поддается лечению долгое время, то понятно, что больные очень тяжело переносят такое состояние здоровья. Чаще заболевание диагностируют у детей. И здесь важна одна деталь: чем младшего возраста ребенок, тем опаснее этот кашель. В данной ситуации большая вероятность, что симптом вызван коклюшем.
В чем опасность заболевания?

Хотя коклюш и относят к детским заболеваниям, но поразить он способен человека в любом возрасте. Недугом можно заразиться воздушно-капельным путем и только человек способен быть переносчиком. При близком общении с человеком заболевшим коклюшем риск заражения очень большой, потому что к данной бактерии у людей высокая восприимчивость. Инкубационная стадия коклюшной болезни длится 3-12 суток. Заражение недугом случается в начальный период, когда еще симптомы отсутствуют или они напоминают ОРВИ.
Начинается заболевание с покраснения в горле, насморка, температуры до 38 °C, незначительного покашливания. Далее коклюшная палочка начинает размножение и выбрасывает в дыхательные органы и в кровь много токсических веществ. Это происходит уже через 10-14 суток.
Продукты жизнедеятельности бактерий раздражают слизистые оболочки органов дыхания, на это в свою очередь реагирует кашлевой центр, который находится в головном мозге. В итоге получается аллергический кашель, а токсины выступают в роли аллергенов.
Примерно через 20 дней после начала заболевания, численность бактерий в дыхательных органах резко идет на убыль, а затем и пропадает, но ранее задетые нервные окончания продолжают давать сигнал в головной мозг о необходимости кашлять.
Коварность коклюша заключается в том, что его сначала трудно отличить от обычной простуды, и в этот период человек его подхвативший может инфицировать тех, с кем общается на протяжении 3,5 недели. Само заболевание длится 3 месяца или сто дней, и лечение его затруднено. От продолжительности болезни и появилось второе название коклюша — стодневный кашель.
Наиболее подвержены болезни дети раннего возраста, у которых нет к ней иммунитета. Малышам до года данный недуг является смертельно опасным, потому что младенца одолевает спазматический кашель. Во время очередного приступа возможна остановка дыхания, несущая угрозу жизни крохи.
Беременным женщинам также необходимо избегать контактов с больными коклюшем людьми, чтобы не рисковать здоровьем будущего малыша.
Опасность коклюша заключается еще и в риске развития осложнений. Наиболее частым из них является пневмония. Она может образоваться из-за застоя вязких мокрот, где могут размножаться пневмококки и стафилококки. Родители должны каждый день внимательно оценивать состояние ребенка.

Насторожить должны такие симптомы:
- резкое ухудшение его здоровья,
- на 2-3 неделе повысилась температура,
- учащение дыхания, приступообразный кашель стал интенсивнее и более длительным.
Деток раннего возраста в остром периоде, а также ребят постарше, у которых развились осложнения, обязательно следует проводить лечение в больнице, чтобы в это сложное для них время они были под присмотром доктора.
По каким симптомам и какими методами распознать и выявить коклюш?
- Кашель начинается с выдоха. При выдыхании человек закашливается и долго у него не получается сделать вдох.
![]()
Вдох идет со специфическим свистом. Он слышится из-за сужения голосовой щели, которая имеет отечность. У детей свист выражен более отчетливо, так как гортань у них уже, чем гортань взрослых.- Изменение цвета лица. Оно становится красноватого или синеватого оттенка во время каждого приступа, это можно объяснить нехваткой воздуха.
- Возможная рвота. Часто приступ длительного кашля при коклюше провоцирует рвотный рефлекс, при этом отходить густая слизь.
- Острая стадия заболевания. Приступы кашля учащаются на протяжении полутора недели. Далее состояние больного стабилизируется в следующие две недели, а после этого уже происходит постепенное снижение интенсивности и частоты приступов кашля.
Выделяют три формы данного недуга:
- Легкая степень. Для него присуще иметь невыраженную симптоматику и частота приступов не превышает до 20 раз в сутки. Работа органов дыхания полностью в порядке.
![]()
Средняя степень. Состояние пациента в сравнении с предыдущей формой уже значительно хуже. Повышается температура, больной делается раздраженным и вялым. Приступов насчитывают до 40 раз в сутки. В легких присутствуют хрипы.- Тяжелая степень. Больной имеет высокую температуру и бледность кожи. Приступы кашля делаются частыми и длятся долго, изматывая организм пациента. В легких присутствует хрипота, и страдают органы дыхания. Одновременно с приступом кашля может пойти носом кровь.
Когда заболевает привитый от коклюша ребенок (да, и такое случается), то недуг протекает мягче, со слабовыраженной симптоматикой. Иногда бывает, что эта болезнь проходит сама по себе, без установления диагноза и лечения.
Болезнь имеет разные этапы развития:
-
Катаральный период. На данной стадии возникает насморк, повышенная температура (не больше 38°C), раздраженное горло. Болезнь часто протекает при нормальной температуре. Характер кашля сухой и частый. Врачи зачастую ставят больным диагноз ОРВИ, но на данном этапе недуг является очень заразным. Поскольку о коклюше ни у кого даже и подозрения не возникает, то нередко дети продолжают посещать общественные места.

Период приступов кашля. Окончательно исчезают симптомы простуды, а их место занимает непродуктивный приступообразный кашель. Часто бывает, что между приступами ребенок еле успевает один раз совершить свистящий вдох, как тут же закашливается и краснеет, а из глаз выступают слезы. Начинается такое состояние у человека на 2-3 неделе заболевания.
С этого периода коклюш уже можно распознать без усилий, так как сложно перепутать мокрый кашель и такой, что похож на собачий лай. По специфике кашля, специалист быстро определит, что это коклюш. В данном случае не понадобятся никакие анализы для диагностирования.
Когда начинается заболевание, следует обратиться к врачу. Коклюш опасен для всех детей, но первые в группе риска идут малыши до года. Поэтому установление правильного диагноза на ранней стадии развития болезни в данном случае является крайне важным.
Диагностируют коклюш несколькими методами:
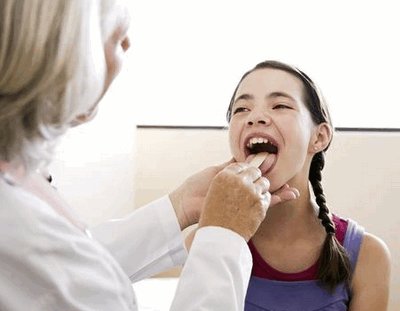
Бактериологический способ. Он подходит для тех больных, которые имеют приступы кашля на протяжении от недели до месяца. У пациентов берут мазок скопившейся слизи со стенки горла. Затем помещают все это в специальные условия для роста бактерий.
Если удалось обнаружить коклюшную палочку, то факт присутствия данного заболевания считается подтвержденным, а если нет — то это не значит, что бактерия отсутствует. Просто возбудителя коклюша может не выявиться в порции содержимого, взятой на анализ, соответственно отрицательному результату не всегда можно верить.
Также помогает в определении болезни рентгенография грудной клетки.
Как вылечить заболевание, и что предпринять для профилактики?

Хотя коклюш в стадии приступообразного кашля и не реагирует на лечение медикаментами, но облегчить состояние больного ребенка можно. Для малыша, когда он болен коклюшем, нужен влажный прохладный воздух. В таких условиях маленькому человечку легче переживаются эти ужасные приступы. Характер их становится менее навязчивым.
Создайте подходящие условия для больного ребенка:
- Часто проветривайте помещение, где находится малыш, при возможности отключите отопление. Идеальная температура в комнате ребенка — 15-16 °C тепла и влажностью до 50%.
- Каждый день по несколько раз делайте с ним прогулки.
![]()
Если кроха закашливается в лежачем положении, то его следует немедленно посадить.- Ни в коем случае нельзя пугать ребенка, когда у него начался приступ кашля при коклюше. Какой-либо стресс может привести к усугублению недуга. Детки в этот сложный для них период жизни, как никогда, потребуют внимания и ласки.
- Покупайте в период болезни новые игрушки, книжки для своих чад, и вы заметите положительный результат.
Важно! Данный недуг имеет такую особенность: на стадии приступообразного кашля лекарства не имеют никакой эффективности, а состояние здоровья ребенка облегчают прогулки на улице и увлеченность малыша чем-то интересным.
При лечении применяют антибиотики. Они дают хороший результат при начальной стадии болезни. Если врачу удастся диагностировать недуг в первых 10-12 суток, то с помощью даже недорогого антибактериального препарата можно успешно лечить кашель.
Антибиотик будет останавливать размножение коклюшной палочки, снимать симптомы. Это не даст болезни развиваться, и приступы кашля будут отсутствовать. Самым действенным средством в данном случае является эритромицин.
Когда малыша преследует навязчивый кашель, то он изматывает не только физически, но и давит на психику ребенка. Он боится новых приступов и испытывает беспокойство. Чтобы минимизировать негативные ощущения крохи, доктор может назначить противокашлевые лекарства. Они помогают снять кашлевой рефлекс и избавиться от приступов.
И наконец, врачи могут прописать больному отхаркивающие средства. Хотя коклюш сопровождается сухим кашлем, но они уменьшают риск осложнений — когда развивается пневмония или бронхит. Муколитики разжижают вязкую слизь и облегчают ее отход.
Важно! Всегда следует помнить, что любое медикаментозное лечение назначает врач.
Защитить ваше чадо от коклюша можно и нужно с помощью вакцинации. Прививка АКДС делается согласно календарю прививок. Своевременное проведение вакцинации дает положительный результат – риск заболеть снижается на 80%, а также если болезнь и приключится, то она проходит в легкой форме и не дает осложнений.
Лечение коклюша заключается в помощи организму побороть данное состояние. Эта болезнь требует от ребенка и его родителей терпения. Малыш очень нуждается в этот период в ласке и нежности. Все это, а также свежий воздух и оптимизм сделают свое доброе дело — вылечат малыша от коклюша.
Заболеваний, у которых основным симптомом является, настолько много, что сразу поставить диагноз не всегда получается даже у специалистов узкой специализации. Болезни и их признаки настолько похожи, что запутаться, поставить неверный предположительный диагноз очень просто. Одним из них является коклюш.
Симптоматика настолько обманчивая, что 90% людей, которые столкнулись с ней, запускают течение, провоцируют осложнения и без того сложного недуга.
Отличить спазматический рефлекс, который провоцирует коклюш от обычного кашля можно на начальной стадии. Но всегда требуется дополнительная диагностика для точности диагноза, проведения терапевтических мероприятий.
Симптомы коклюша
Коклюш – болезнь, вызванная не простудой, а конкретными бактериями — Bordetella pertussis. Относится к инфекционным недугам. Имеет особые клинические указатели на заражение. При отсутствии терапии, неправильной постановки диагноза и лечения, бактерии убивают человека.
После проникновения инфекция в организм (воздушно-капельным путем) фиксация бактерий происходит на трахеях (слизистой оболочки), где начинается их стремительное размножение.
Первые признаки коклюша проявляются примерно через 2 недели. С увеличением бактерий на слизистой. Симптомы болезни становятся более четкими. Происходит за счет раздражения рецепторов эпителия. Признаками коклюша являются:
- першение, а затем появление осиплости;
- кашель сухого типа;
- слабость и признаки интоксикации;
- повышение температуры тела;
- резкие боли в височной и затылочной части;
- болевые ощущения в мышцах, суставах;
- насморк, отказ от еды.
Но первичные симптомы схожи с некоторыми простудными болезнями, что не дает четко установить диагноз. Неспецифические клинические проявления требуют дополнительного подтверждения.
Чем больше патогенных микроорганизмов (бактерий), тем стремительнее проявляется интоксикация (увеличение токсинов). Кашель усиливается, а голос становится хриплым.
Нарастающая динамика связана с влиянием микробов на центры головного мозга, и заболевший коклюшем ощущает ухудшение самочувствия. Спазматический период длится до 8 недель. При ослабленном иммунитете дольше.
Коклюш разделяется на виды:
| Вид | Развитие | Характер кашля |
|---|---|---|
| Атипичный | Пассивное. Симптоматика слабая | Приступообразные спазмы проявляются редко, кашель незначительный. Температура преимущественно в норме без повышения |
| Абортивный | Резкое, стремительное. Симптомы ярко выражены | Коклюшевый кашель появляется после першения. Спазмы неявные. Походит на лай собаки |
Важно! Коклюш чаще диагностируют у детей. Но взрослые подвержены данному заболеванию не меньше. Особыми приметами заражения называют кашель, который резко отличается от обычного, так как звуки, издаваемые больным лающие, надрывные.
У взрослых редко провоцирует рвоту. У ребенка кашель с рвотными позывами в ночное время – указатель на заражение.
Переход в стадию реконвалесценции знаменуется уменьшением кашля, улучшением состояния. Иммунная система формирует защиту (пожизненно) на случай нового заражения коклюшем.
Какой бывает кашель во время коклюша
Кашель коклюшеподобный появляется не сразу. Развитие болезни можно условно разделить на этапы, при которых кашель будет оставаться основным признаком заражения коклюшем. Всего выделяют 3 стадии.
Признаки схожи с ОРЗ или ОРВИ. Человек не догадываясь о заражении, является распространителем бактерий, заразен. Жертвами инфекции коклюша становятся люди: непривитые или со слабой защитной функцией.
Отличить коклюшный кашель от простудного рефлекса, на данном этапе, поможет дополнительная диагностика. Длительность до 14 дней.
Первоначальный диагноз часто ставят хронический бронхит или острая респираторная инфекция. Эффективность лечения медикаментами от кашля на низкой отметке.
На данном этапе признаки коклюша явные без дополнительных обследований. Кашель приступообразный. Продолжительность приступов ночью возрастает. Если у заболевшего нет прививки от коклюша, то спазм будет сохраняться после курса лечения долго (минимально 3 месяца).
При появлении кашля в таком возрасте требуется квалифицированная помощь. Попытки вылечить, снять спазматический приступ самостоятельно приводят к остановке дыхания, асфиксии, проблемам с сердечно-сосудистой системой.
Коклюшеподобный кашель отличить от ОРВИ на второй стадии легко. Тяжесть протекания зависит от иммунной системы. Течение коклюша второй фазы развития разделяют на дополнительные формы:
| Форма тяжести | Каким может быть кашель |
|---|---|
| Легкая | Температура преимущественно не поднимается, приступы короткие, не более 10-15 раз в сутки. Чаще в ночное время |
| Средняя | Число приступов увеличивается до 20-25. Длительность больше по времени. Кашель чаще ночью. Больной чувствует себя изнеможенным, температура повышается до 38 градусов. Кашель сопровождается в 75% случаев рвотным рефлексом и тошнотой |
| Тяжелая | Кашель надрывный, лающий. Возможна потеря сознания, отек горла. Количество приступов 35-40. Может возникнуть остановка дыхания (наблюдается у детей до 6 лет) с летальным исходом |
Главное запомнить, что нередко при коклюше возникает влажный кашель. Если быть точными, то стекловидная слизь выходит в конце приступа. Консистенция вязкая. Может перекрывать дыхательные пути.
Больной человек уже не является разносчиком патогенных микробов. Но кашель есть, является остаточным продуктом. Терапия продолжается до полного исчезновения рефлекса.
Диагностика
Сразу стоит предупредить, что вакцинация не дает 100% защищенности от болезни. Поэтому не стоит пытаться облегчить кашель медикаментозно, лечить самостоятельно человека, ребенка при подозрительном кашле.
В первое посещение врача особое внимание обращают на жалобы больного или родителей. Поэтому не упускайте ни малейшей детали. Для полноты информации, можно записать.
Прослушать дыхательные пути, рекомендуют при первом приступе. Коклюш отличается от простудных заболеваний тем, что в грудной клетки во время вдоха/выдоха появляется звук, напоминающий кукареканье.
Если мокрый кашель держится более недели, а сиропы и другие лекарства не снимают симптоматики, то результаты обследования на коклюш тоже могут быть положительными. Просто первый этап, начальную стадию пропустили.
Для точного диагностирования болезни потребуется сдавать следующие анализы, провести обследования:
- забор мокроты, слизи на задней стенке глотки;
- клинические анализы мочи, крови, кала;
- серологическое обследование поможет выявить специфические антитела.
Для взрослого человека применяется рентгенография. На снимке легких, грудной клетки четко видны изменения эмфиземы. При наличии хронических заболеваний потребуется дополнительные диагностические мероприятия.
Способы лечения
Кашель при коклюше не лечат одними противокашлевыми сиропами или таблетками. Здесь требуется антибактериальная терапия. Никакие народные рецепты не помогут при дополнительном введении в схему лечения без антибактериальных лекарств.
Коклюш требует обязательного нахождения в больнице, чтобы не только подобрать необходимую схему, но и своевременно купировать приступы. Касается это не только грудничков, но и тех, кто не может точно сказать: прививали их или нет в детстве.
При начальной и средней степени заражения больные люди с точными сведениями о вакцине, введенной до заражения, могут пройти терапевтический курс в домашних условиях. Посещать детские сады, школы и другие места с большим скоплением людей запрещено.
В период терапии больного обеспечивают полный покой, правильное питание и режим отдыха. Не допускается появление раздражителей, вызывающих кашель. Плюс ко всему помещение регулярно проветривается. Температура воздуха контролируется.
Лечиться от коклюша будет просто при начальной стадии развития. На второй и последней немного сложнее, но с учетом правильного подбора медикаментов задача снятия симптоматики упрощается.
Антибактериальная терапия требует ведение специальных препаратов. Не все антибактериальные вещества помогают. Поэтому болезнь может продолжаться, возобновляться. Определить, какое средство поможет уничтожить может только врач.
Так, пенициллиновая группа антибиотиков не способна уничтожить патогенные микроорганизмы. Подбор происходит индивидуально для пациента.
При назначении опираются не только на этап развития коклюша, но и возраст больного, хронические заболевания, переносимость тех или иных веществ.
В 90% случаев подходит эритромицин, который меньше чем за неделю убивает коклюшевую палочку. При этом кашель (обструктивный) остается надолго.
Совместно с антибактериальной терапией назначают гамма-глобулин (внутримышечное введение 3 дня). Необходимо применять новую схему для лечения раздраженного кашлевого центра.
Для этого подходят муколитики, отхаркивающие и противокашлевые препараты. Назначение происходит индивидуально. Такой препарат, как Синекод подходит всем. Имеет малое количество противопоказаний. Нужно использовать для ингаляций.
Для увеличения иммунитета, снижения симптомов можно послушать рекомендации травников. Народная медицина предлагает несколько методов. В основном является дополнительной. Не применяется при остром течении болезни:
- Редька с медом (черная). Смягчает слизистую, убирает першение, боль, воспаление. Хрипота также уходит.
- Настойки на основе бузины (только цветы). Сухой кашель формируется во влажный тип, что улучшает состояние больного, способствует быстрому уничтожению микробов.
- Ядра абрикосовых косточек перетертые в порошок. Преобразуют в эмульсию.
Народные способы терапии существенно увеличивают шансы на выздоровление без последствий. Но слушать специалистов необходимо. Перед началом введения в схему рецептов нетрадиционной терапии, следует проконсультироваться с лечащим врачом.
Не все снадобья способны уменьшить кашель, совмещать с антибиотиками, пить во время беременности или в детском возрасте.
Главным образом, в период болезни нельзя давать раздражающую пищу, специи. Соль, кислое или сладкое не принесут пользы. Врачи советуют принимать все блюда в дробном виде малыми порциями. Особенно хорошо для организма – бульон (мясо нежирное).
После снятия сильного кашля в рацион требуется вводить свежие овощи, фрукты. Наилучший вариант в виде пюре, муссов, соков. Диетическое питание поможет и после устранения коклюша для поднятия защитных функций организма.
Неважно кто является заболевшим коклюшем. Кроме правильного питания, соблюдения правил гигиены, надо помнить о проветривании и обеспечении больного свежим воздухом.
Увлажнение снимет напряжение, предотвратит приступы. Для соблюдения допустимой температуры (не более 20 градусов) и средней увлажненности рекомендуется приобрести увлажнители, контролеры температуры.
Меры борьбы кашля при коклюше у детей
Применение лекарственных форм самостоятельно при появлении коклюша у ребенка запрещено. Подобрать нужные медикаменты может только врач. Детей от рождения и до 6 лет требуется госпитализировать. Под присмотром медиков коклюшевые признаки возвращаться не будут, а приступы быстро купируются.
Лечение в условиях больницы обусловлено тяжелым подбором антибиотиков в детском возрасте.
Увлажнение, проветривание помещения обязательно, если ребенок находится дома. Режим питания с четким просматриванием регулярности приема: не менее 5-6 раз в день малыми дозами.
Рекомендуется больше питья. Для улучшения состояния дают настои на травах (только по согласованию с лечащим врачом).
Под запрет попадают такие процедуры как согревающие (банки, горчичники). Весь период лечебной терапии желательно отвлекать малыша от болезни. Для этого как можно больше играть, читать, рисовать, смотреть мультфильмы. При отвлечении внимания кашель и приступы при коклюше у детей сокращаются.
Осложнения
Несвоевременное обращение за помощью ведет к осложнениям, летальному исходу (при полном отсутствии терапии). Нередко симптомы коклюша могут возвращаться (при условии неправильно подобранной схемы или досрочного прекращения приема лекарств).
Но самым опасным осложнением является удушье. Также коклюш способен перейти в пневмонию (отсутствие при терапии антибиотиков). Если же переход произошел, терапевтические способы усложняются.
К осложнениям присоединяются судороги. Возникают при интенсивном рефлексе. Необходимо принимать противосудорожные вещества.
Меры профилактики
В качестве профилактических мероприятий родителям стоит прививать малышей строго по указанной сетке прививок (предлагаемой в больнице). Полного обеспечения безопасности прививки не дают, но дарят возможность при заражении перенести коклюш в легкой форме, избежать последствий (пневмония, летальный исход).
Предупредить заражение полностью нельзя. Но желательно как можно меньше появляться в местах с большим количеством людей (особенно детей). При появлении симптоматики следует немедленно обращаться в больницу для проведения необходимого обследования.
Читайте также: