Лекции по патологической анатомии одонтогенный сепсис
Сепсис: определение понятия, виды, патогенез, патологическая анатомия септикопиемии и септицемии. Cептические эндокардиты. Ятрогенный сепсис. (стр. 562-573).
Сепсис - преимущественно острая тяжелая и генерализованная форма течения гноеродных бактериальных и грибковых инфекций. Основным биологическим признаком сепсиса является тяжелая некомпенсированная бактериемия. Наиболее часто септическую форму течения принимает стафилококковая инфекция и инфекция грамотрицательными микробами (палочка сине-зеленого гноя, протей, патогенные штаммы кишечной палочки), реже
возбудителем являются грибки (обычно кандиды). Источником некомпенсированной бактериемии является первичный септический очаг (ПСО), который обычно локализуется в мягких тканях кожных покровов (флегмоны, острые абсцессы - дерматогенный сепсис, инфицированные ожоговые поверхности - ожоговый сепсис, пупочная ранка у новорожденных - пупочный сепсис), реже - в легких (легочный сепсис), кишечнике (кишечный сепсис), в матке (пуэрперальный сепсис), мочевой системе - урогенный сепсис, челюстных костях (одонтогенный сепсис). В последнее время участились случаи сепсиса вследствие тромбофлебита подключичных вен при длительном нахождении катетера в вене (более 5 суток) - ятрогенный сепсис. Причиной некомпенсированной бактериемии являются иммунодефицитные состояния, без которых сепсис невозможен. Иммунодефициты должны затрагивать фагоцитарный аппарат (нейтрофилы, макрофаги - незавершенный фагоцитоз) и Т- клеточное звено иммунитета (невозможность создать отграничительный соединительнотканный барьер вокруг очага микробного воспаления). Иммунодефициты при сепсисе у детей раннего возраста обычно врожденные и обусловлены патологией вилочковой железы. В более старшем возрасте и у взрослых основное значение имеют приобретенные иммунодефициты (перенесенные ОРВИ, особенно грипп, корь, хронический алкоголизм, длительная терапия кортикостероидами и химиопрепаратами). Наличие иммунодефицитов определяет своеобразие течения воспали-
тельной реакции в первичном септическом очаге: воспаление характеризуется выраженным альтеративным компонентом, гнойная экссудация продолжительна и не сменяется (как в норме) на 4-5 сутки макрофагальной инфильтрацией. Продуктивноклеточная фаза воспаления ослаблена и ввиду этого соединительнотканный барьер вокруг воспалительных очагов не образуется. Часто в воспалительный процесс вовлекаются окружающие вены, в которых развивается тромбофлебит с последующим гнойным расплавлением тромботических масс и микробной эмболией. Клинико-анатомические формы сепсиса: септикопиемия и септицемия. В самостоятельную форму выделяют септический эндокардит (острый и подострый). Некоторые выделяют еще и хрониосепсис, но его существование спорно.
Септикопиемия - форма сепсиса, характеризующаяся образованием гематогенных гнойных метастазов. Наиболее часто метастазы развиваются в легких, миокарде, почках, скелетных мышцах, подкожной клетчатке, костях скелета, мозговых оболочках. Изредка септические метастазы развиваются в селезенке и печени (большое количество местных макрофагальных клеток). Одной из важнейших причин развития гематогенных метастазов при септикопиемии является избыточная продукция медиаторов воспаления не только в первичном септическом очаге из-за незавершенного фагоцитоза, но и нейтрофилами периферической крови, которые поглощают микробы, циркулирующие в крови. Высокая концентрация медиаторов воспаления, в первую очередь ФНО, вызывает мелкоочаговые некротические поражения внутренних органов, в которых в последующем оседает из крови инфекция с развитием вторичных гнойников.
Септицемия - форма сепсиса, протекающая без гематогенных метастазов. Наиболее характерна септицемия для детей раннего возраста, особенно недоношенных, а также истощенных и ослабленных больных. Септицемия развивается при отсутствии в крови повышенного количества медиаторов воспаления, что сочетается со слабой воспалительной реакцией в ПСО и неспособностью нейтрофилов и макрофагов недоношенных продуцировать достаточные количества медиаторов воспаления. Несмотря на эти принципиальные отличия септикопиемии и септицемии эти формы сепсиса имеют и общие черты: выраженные дистрофические изменения внутренних органов, поражения сосудов микроциркуляторного русла, развитие ДВС-синдрома, гемолитическая желтуха разной степени выраженности, интерстициальные миокардиты, гепатиты, нефриты, гиперплазия пульпы селезенки ("септическая селезенка"). Гиперплазия пульпы селезенки при сепсисе является ответной реакцией селезенки на постоянную и массивную (т.е. некомпенсированную) бактериемию, имеющей своей целью элиминировать микробы из кровотока. Масса селезенки увеличивается до 400-500 гр, селезенка становится дряблой, на разрезе пульпа дает соскоб пульпы. Гистологически обнаруживается большое количество в синусах красной пульпы нейтрофилов и макрофагов, увеличивается содержание сидерофагов, происходит накопление плазматических клеток (однако синтезируются преимущественно иммуноглобулины класса IgM, которые имеют низкую специфичность), развивается активная гиперемия пульпы, вследствие чего селезенка приобретает темно-вишневый цвет. Однако, несмотря на этот широкий комплекс компенсаторных сдвигов в селезенке, элиминации бактерий из крови не происходит, причиной чего является все тот же преморбидный иммунодефицит. Смерть больных сепсисом обычно наступает из-за септических пневмоний, сердечно-сосудистой недостаточности интоксикационного генеза, поражения головного мозга, бактериального (септического) шока, полиорганной недостаточности.
Различают 2 основных формы септического эндокардита - острый и подострый. Острый септический эндокардит (ОСЭ) обычно развивается по ходу септикопиемии и является поэтому ее осложнением. Затяжной (подострый) септический эндокардит (ЗСЭ, или Sepsis lenta) является самостоятельным заболеванием. Между ОСЭ и ЗСЭ есть немало принципиальных отличий:
| Острый септический эндокардит | Затяжной септический эндокардит |
| Обычно вызывается стафилококком | Вызывается зеленящим стрептококком |
| Чаще поражаются клапаны правого сердца, редко митральный клапан; Нередко развивается как осложнение септического тромбофлебита подключичных вен при длительном стоянии в них катетера. | Как правило поражаются аортальный и реже митральный клапаны (фоном для этого являются ревматические или атеросклеротические поражения данных клапанов); возможно развитие ЗСЭ на фоне врожденных пороков сердца и сосудов (напр., незаращенный Боталов проток); |
| Развивается на фоне септикопиемии и является ее осложнением; | Является самостоятельным заболеванием и протекает в настоящее время в форме септицемии; |
| Причиной смерти является острая сердечная недостаточность из-за тяжелого гнойного миокардита и поражения клапанов правого сердца. | Причиной смерти является хроническая сердечная недостаточность, возможна почечная недостаточность из-за развития иммунокомплексного гломерулонефрита. |
Особенности инфекционного эндокардита у инъекционных наркоманов:
1) Острое течение эндокардита с поражением интактных клапанов правого сердца;
2) Сепсис протекает в форме септицемии, вызванной высоковирулентным Staph.aureus;
Развитие тромбоэмболического и ДВС-синдрома.
 | Из за большого объема этот материал размещен на нескольких страницах: 1 2 3 4 5 6 7 |

Кафедра патологической анатомии с секционным курсом и
ОДОНТОГЕННАЯ ИНФЕКЦИЯ. СЕПСИС.
Методические рекомендации для студентов
к практическим занятиям по патологической анатомии головы и шеи
· Остеомиелит челюстных костей
ОДОНТОГЕННАЯ ИНФЕКЦИЯ. СЕПСИС.
1. Цель занятия. Изучить этиологию, патогенез, патологическую анатомию, осложнения и исходы одонтогенной инфекции, сепсиса.
2. Требования к уровню студента по освоению дисциплины - патологическая анатомия. Студент должен знать:
2. Номенклатуру и классификацию одонтогенной инфекции.
3. Характерные морфологические отличия основных разновидностей одонтогенной инфекции, принципы дифференциальной морфологической диагностики.
4. Характерные морфологические отличия основных клинико-морфологических форм сепсиса, принципы дифференциальной морфологической диагностики.
3. Теоретические аспекты.
Среди воспалительных заболеваний челюстных костей выделяют остит, периостит, остеомиелит (одонтогенная инфекция).
Одонтогенная инфекция - инфекция, входными воротами которой является зуб, а вернее периодонт. Распространение инфекционного процесса осуществляется контактным путем.
Пато - и морфогенетически все эти заболевания связаны с острым гнойным апикальным или обострением хронического верхушечного периодонтита, нагноением кист челюсти, гнойным пародонтитом, альвеолитами (воспаление костной альвеолы после удаления зуба).
Остит - воспаление костной ткани челюсти за пределами периодонта зуба. Как самостоятельная форма остит существует незначительное время, т. к. быстро присоединяется периостит.
При распространении инфекции (стафилококк, b-гемолитический стрептококк, кишечная палочка, синегнойная палочка) по системе гаверсовых костных каналов под надкостницу развивается серозный, а затем гнойный периостит.
Периостит - воспаление с отслоением надкостницы, сопровождающееся остеокластической резорбцией костной ткани и реактивным отеком окружающих мягких тканей (флюс). По течению делится на острый и хронический, нередко с обострениями.
Острый периостит челюсти представляет собой острое воспаление надкостницы альвеолярного отростка верхней или альвеолярной части нижней челюсти, иногда распространяющееся на надкостницу тела челюсти. В большинстве случаев процесс развивается на нижней челюсти.
Этиология и патогенез. Развитие острого периостита челюсти чаще всего связывают с бактериальной инфекцией смешанного характера, являющейся резидентной микрофлорой деструктивных околоверхушечных очагов. Среди них более половины составляют облигатные анаэробы и микроаэрофильные стрептококки, факультативно - анаэробные и аэробные бактерии. Доминируют анаэробные виды группы бактероидов, в среднем выделяется 2-3 вида микроорганизмов.
В 75-80% случаев острый периостит челюсти развивается в результате обострения хронического периодонтита, в 5-10% - как осложнение острого периодонтита. В остальных случаях воспалительный процесс возникает при распространении инфекции из полуретинированных зубов, нагноении челюстных кист и нагноившихся одонтом. Причиной острого пери остита челюсти также может быть травматичное удаление зуба.
При остром или обострившемся хроническом периодонтитах гнойный очаг может не иметь возможностей опорожниться через канал зуба или десневой карман, либо отток через них бывает недостаточным. Экссудат начинает распространяться из периодонта в сторону надкостницы. Микроорганизмы могут также проникать из периодонта в надкостницу по лимфатическим сосудам.
Патологическая анатомuя. По морфологическому характеру воспаления различают острый серозный и гнойный периостит. Гнойный периостит может быть очаговым или диффузным. Хронический периостит имеет морфологию диффузного продуктивного гиперпластического воспаления с переходом в фиброзный.
Острый серозный периостит наблюдается первые 3 дня заболевания и характеризуется гиперемией, выраженным отеком прилежащих околочелюстных мягких тканей и умеренной инфильтрацией надкостницы нейтрофильными лейкоцитами. Процесс локализуется преимущественно с вестибулярной стороны челюсти. Чаще всего он переходит в гнойный периостит.
В серозном экссудате вокруг микроорганизмов образуются скопления лейкоцитов с формированием микроабсцессов. Эти очаги сливаются между собой, образуя диффузный гнойный инфильтрат, который отслаивает надкостницу. При очаговом гнойном периостите поражается альвеолярный отросток верхней или нижней челюсти. Он может развиваться как с вестибулярной, так и с язычной или небной стороны. Диффузный гнойный периостит захватывает также тело челюсти. В результате омертвения участка периоста и последующего его расплавления нарушается целостность отслоенной надкостницы, и гнойные массы прорываются под слизистую оболочку преддверия рта. Как отражение интенсивности и остроты процесса может наблюдаться остеокластическое рассасывание костной ткани. Вследствие резорбции костной ткани, расширения мозговых полостей и питательных каналов происходит истончение кортикального слоя челюсти и образование в ней дефектов, что способствует распространению воспаления в костную ткань. Одновременно в кортикальном отделе челюсти наблюдается лакунарная резорбция костной ткани со стороны гаверсовых каналов и костномозговых пространств. При значительной отслойке гнойным экссудатом надкостницы может нарушаться кровоснабжение кортикального слоя и некротизируются отдельные участки поверхностных слоев кости. Возникает вторичный кортикальный остеомиелит челюсти.
Хронический периостит. Хронический периостит челюсти встречается редко.
Этиология и патогенез. Воспалительный процесс чаше развивается в надкостнице нижней челюсти и отличается вялым и медленным течением. Такое течение наблюдается при недостаточной санации гнойного очага или объясняется присутствием одонтогенных очагов, из которых поступают бактериальные агенты, создающие постоянное антигенное воздействие. Процесс может развиваться также у больных с врожденными и приобретенными иммунодефицитными заболеваниями. Длительный хронический процесс отличается общей гипоэргической и местной гиперэргической реакцией на фоне несбалансированного иммунитета.
Патологическая анатомия. Хронический продуктивный гиперпластический периостит характеризуется утолщением (гипертрофией) надкостницы с пролиферацией клеток гистиолимфоцитарного ряда, фибробластов и отдельных остеобластов. В исходе воспаления с выраженным продуктивным компонентом вначале происходит образование фиброзной ткани (фиброзный периостит), а затем в результатеостеобластической реакции происходит оссификация (оссифицирующий периостит). В зависимости от возраста, состояния больного, реактивности организма и длительности заболевания в участке пораженной надкостницы наблюдается образование костной ткани. В начале преобладают остеоидные балки и фиброзирующие трабекулы, отличающиеся беспорядочностью строения. В исходе остеогененеза может образоваться зрелая пластинчатая кость.
Остеомиелит челюсти. Одонтогенный остеомиелит челюсти это инфекционный гнойно-некротический воспалительный процесс костной и костномозговой тканей челюстных костей. Заболевание одонтогенным остеомиелитом челюсти встречается преимущественно у мужчин среднего возраста. Чаще остеомиелит наблюдается в нижней челюсти, соответственно молярам при прогрессирующем гнойном периодонтите (первичный остеомиелит).
Этиология и патогенез. Развивается остеомиелит, как правило, при сенсибилизации организма бактериальными антигенами при гнойном периодонтите. Большую роль в этиологии заболевания играет анаэробная инфекция. Среди микробных возбудителей присутствуют несколько видов анаэробной и аэробной флоры (стрептококки, стафилококки, синегнойная палочка, колибактерия и др.). Частота остеомиелита челюсти нередко связана с частотой воспалительного процесса в периодонте отдельных групп зубов. На нижней челюсти первое место занимает первый нижний моляр, второе нижний зуб мудрости, вокруг которого возникают не только периапикальные, но и маргинальные воспалительные процессы, третье нижний второй моляр и Т. д. Следует отметить, что при периодонтитах важную роль играет инфекционно-аллергический компонент. В ткани, окружающие зуб, микроорганизмы попадают из инфицированных корневых каналов или воспалительного зубодесневого кармана. Иногда патологический процесс развивается при нагноении периапикальной кисты или других опухолеподобных заболеваний челюстных костей.
Остеомиелит челюсти развивается при снижении и нарушении общей противоинфекционной неспецифической и специфической защиты организма, нередко на фоне первичной или вторичной иммунной недостаточности как проявлений органной патологии. Общая иммунологическая реактивность, длительное воздействие на ткани очагов одонтогенной инфекции влияют на местные защитные реакции и на различные компоненты ротовой жидкости, тканевые и сосудистые структуры костного мозга челюсти. Инфекционно-аллергический компонент вызывает нарушения сосудистой микроциркуляции, свертывающей системы крови (снижение фибринолитической активности), что и при водит К развитию гнойного очага в челюстной кости. Находящиеся в этом очаге костные балочки подвергаются лакунарной или гладкой резорбции и истончаются. В дальнейшем, в связи с нарушениями микроциркуляции, возникают очаги некроза костной ткани с последующим их отторжением и формированием костного секвестра. Он окружен гнойным экссудатом и располагается в так называемой секвестральной полости. При хроническом течении процесса в сохранившейся костной ткани с внутренней стороны (секвестральной полости разрастается грануляционная ткань с формированием пиогенной мембраны. В дальнейшем в наружных слоях грануляционной ткани развивается грубо волокнистая соединительная ткань с образованием капсулы. При гнойном расплавлении секвестральной капсулы, костной ткани и надкостницы происходит образование свища, открывающегося в полость рта или кожу. После раскрытия секвестра (естественным или хирургическим путем) и удаления гнойно-некротической массы может наступить репаративная регенерация костных балочек с заполнением дефекта.
Учебная медицинская литература, онлайн-библиотека для учащихся в ВУЗах и для медицинских работников
Сепсис — тяжелое, патологическое состояние, развивающееся на фоне иммунного дефицита, сопровождающееся проникновением в кровь и циркуляцией в ней возбудителя и характеризующееся выраженным инфекционно-воспалительным эндотоксикозом.
В качестве самостоятельного заболевания сепсис рассматривается только в одном случае — когда входные ворота инфекции не выявляются (криптогенный сепсис). Во всех остальных случаях он должен учитываться как осложнение того или иного гнойного процесса.
Классификация.
Различают 3 клинико-морфологических формы сепсиса:
- Септицемия — сепсис без метастатических гнойников.
- Септикопиемия — сепсис с метастатическими гнойниками в тканях.
- Септический эндокардит — гнойное расплавление заслонок аортального, реже створок митрального клапанов.
Сепсис может быть врожденным и приобретенным.
В зависимости от пути проникновения возбудителя и локализации гнойного очага, являющегося источниками инфекции при сепсисе, различают сепсис:
- Дерматогенный. Источник — гнойничковые поражения кожи: фурункулы, стрептодермия.
- Раневой. Источник — рана или небольшая ранка с гнойным воспалением.
- Ангиогенный, разновидностями которого могут быть инъекционный и катетеризационный. Источник — нагноившийся тромб в месте пункции или катетеризации сосуда.
- Тонзиллогенный. Источник — острый или хронический гнойный тонзиллит.
- Одонтогенный. Источник — гнойный периодонтит.
- Риногенный. Источник — гнойные синуситы.
- Отогенный. Источник — гнойный мезотимпанит.
- Урогенный. Источник — гнойный уретеропиелонефрит.
- Маточный. Источник — гнойный эндометрит.
- Пупочный. Источник — гнойное воспаление пупочного кольца — омфалит.
- Криптогенный. Источник обнаружить не удается.
В качестве редких форм иногда выделяют пневмониогенный, энтерогенный сепсис и др.
Встречаемость.
В мирное время сепсис наблюдается относительно нечасто, в военное время — намного чаще, что, вероятно, связано с нарастанием числа иммунодефицитных состояний на фоне хрониостресса, травматической иммуносупрессии, истощения и гиповитаминозов.
Условия возникновения.
Обязательными условиями развития сепсиса являются наличие в организме очага гнойной инфекции и фонового иммунодефицитного состояния.
Механизмы возникновения.
Вокруг очага гнойного воспаления мелкие вены обычно тромбированы, что препятствует распространению инфекции за пределы очага. Инфицирование и гнойное расплавление этих тромбов приводит к прорыву имевшегося барьера и микробной эмболии, что проявляется септицемией. Септикопиемия, вероятно, является результатом микроэмболии кусочков инфицированного нагноившегося тромба. Застревая в мелких сосудах, эти эмболы вызывают как-бы микроинфаркты, ткань которых подвергается гнойному расплавлению с формированием абсцессов. Абсцессы легких могут становиться вторичными воротами инфекции с распространением инфицированных тромбоэмболов по артериям.
Септический эндокардит развивается в результате фиксации инфекции на эндотелии клапанов, возникновении здесь нагноения с разрушением заслонок или створок. Исследования последних лет все больше убеждают в том, что септический бактериальный эндокардит возникает в большинстве случаев или на фоне аномально развитого клапана или на фоне предшествовавшего некогда его ревматического поражения.
Макроскопическая картина.
При септицемии отмечается лишь некоторый отек и дистрофические изменения в органах, а также при некоторых грамположительных возбудителях — геморрагический синдром и гемолитическая желтуха, обусловленные циркулированием в крови бактериальных экзотоксинов. Печень и селезенка обычно увеличены за счет реакции макрофагальной системы, селезенка становится дряблой, на разрезе дает обильный соскоб пульпы.
Помимо перечисленных особенностей для септикопиемии характерно наличие абсцессов легких, расположенных преимущественно субплеврально, и микроабсцессов под капсулой и в паренхиме почек, печени, миокарда. Редко абсцессы обнаруживаются в коже и подкожной клетчатке, а также в головном мозге. В последнем случае это связано с особенностями гематоэнцефалического барьера.
При септическом эндокардите поражение заслонок аортального клапана или створок митрального характеризуется их изъязвлением, чаще по свободному краю, с наложением бородавчатых тромботических масс, иногда перфорацией или субтотальным разрушением заслонки (створки). Поражение трехстворчатого клапана наблюдается исключительно у наркоманов с парентеральным введением наркотиков.
Микроскопическая картина.
В лимфоидных органах отмечаются гистологические изменения, характерные для иммунного дефицита. Кроме того:
- при септицемии наблюдаются:
- системная реакция макрофагов, хорошо заметная в печени и селезенке, в виде увеличения числа и объема клеток, вакуолизации их цитоплазмы, десквамации отдельных макрофагов в просвет микрососуда;
- мембраногенный отек тканей;
- увеличение числа лаброцитов и выраженная их дегрануляция;
- очаговая нейтрофильная инфильтрация в миокарде, почках, печени;
- возбудители в сосудах и тканях на отдалении от ворот инфекции;
- при септикопиемии наблюдаются те же изменения плюс наличие в органах микроабсцессов — очагов разрушения ткани, заполненных гноем;
- при септическом эндокардите — разрушение част и заслонки (створки), диффузная ее нейтрофильная инфильтрация в этой зоне, наличие тромботических масс фиксированных в местах, где отсутствует эндотелий.
Клиническое значение.
Все формы сепсиса проявляются тяжелым инфекционно-воспалительным эндотоксикозом с дистрофическими и некробиотическими изменениями, лежащими в основе недостаточности органов, ведущими из которых являются острая сердечная и острая легочная недостаточность.
Помимо этого при септикопиемии прорыв гнойников в прилежащие ткани (например, из почки в забрюшинную клетчатку) может осложняться обширными флегмонами, прорыв абсцессов легких — пиопневмотораксом с развитием коллапса легкого и острой дыхательной недостаточности.
Септический эндокардит может закончиться смертельной тромбоэмболией коронарных артерий сердца или артерий головного мозга. В любом же случае при нем остро формируется порок в форме недостаточности клапана с выраженным венозным застоем как в малом, так и в большом круге кровообращения. Летальность при сепсисе остается весьма высокой и составляет около 80%.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
ВНИМАНИЕ! САЙТ ЛЕКЦИИ.ОРГ проводит недельный опрос. ПРИМИТЕ УЧАСТИЕ. ВСЕГО 1 МИНУТА.
Местные изменения – первичный септический очаг, характеризующийся гнойным или гнойно-некротическим воспалением, а также – гнойным лимфангитом, тромбофлебитом, лимфаденитом.
1) системная воспалительная реакция (межуточный миокардит, гепатит, нефрит, васкулит,
2) дистрофические изменения паренхиматозных органов (печени, почек, миокарда),
4) гемолитическая желтуха,
Септицемия – форма сепсиса, для которой характерны резко выраженная интоксикация, повышенная реактивность, отсутствие гнойных метастазов и быстрое (молниеносное течение). Клинически характеризуется внезапным возникновением тяжелых расстройств центральной и периферической гемодинамики в ответ на массивную бактериальную инвазию и токсемию.
1) первичный септический очаг обширный или может отсутствовать,
2) общие изменения максимально выражены.
Септикопиемия – форма сепсиса, при которой характерны гнойный процесс в воротах инфекции и бактериальная эмболия с образованием гнойничков во многих органах. Вторичные септические очаги наиболее часто локализуются в легких, почках, печени и т.д.
Инфекционный зндокардит (ИЭ) – особая форма сепсиса, при которой характерны септический очаг в створках клапанов сердца и гиперергическая реакция организма.
Наиболее частые возбудители ИЭ: стафилококки, стрептококки, энтерококки
По клиническому течению выделяют: острый, подострый, затяжной (месяцы, годы) ИЭ.
Инфекционный эндокардит может быть:
1) первичным (на неизменённом клапане)
2) вторичным, возникающим на фоне пороков сердца при ревматизме, сифилисе, атеросклерозе и врождённых аномалиях.
Поражения клапанов носят полипозно-язвенный характер и наиболее часто локализуются в аортальном клапане. Среди осложнений преобладает тромбоэмболический синдром с развитием инфарктов головного мозга, почек, селезенки.
Контрольные вопросы
1. Назовите возбудителя и пути передачи дифтерии.
2. Назовите наиболее типичную локализацию местных изменений.
3. Укажите преимущественный характер воспаления как выражение местных изменений.
4. В каких органах развиваются изменения при дифтерии?
5. Дайте макро- и микроскопическую характеристику изменений миндалин при дифтерии.
6. Дайте характеристику изменению сердца при дифтерии.
7. Какое осложнение может развиться вследствие поражения верхних дыхательных путей?
8. Опишите осложнения со стороны нервной системы при дифтерии.
9. Опишите изменения надпочечников при дифтерии.
10. Перечислите осложнения дифтерии, обусловленные врачебным вмешательством.
11. Назовите возбудителя и укажите пути заражения скарлатины.
12. Назовите виды ангин при скарлатине.
13. Что такое первичный скарлатинозный комплекс?
14. Дайте характеристику экзантеме при скарлатине..
15. Назовите формы скарлатины по степени тяжести.
16. Укажите проявления общих изменений при скарлатине.
17. Перечислите проявления и осложнения септической формы скарлатины.
18. Перечислите причины и характерные проявления второго периода скарлатины.
19. Укажите варианты изменений почек во втором периоде скарлатины.
20. Назовите возбудителя и пути заражения при менингококковой инфекции.
21. Перечислите клинико-морфологические формы менингококковой инфекции.
22. Назовите осложнения менингококкового менингита.
23. Опишите изменения кожных покровов при менингококцемии.
24. Опишите изменения надпочечников при менингококцемии.
25. Дайте название синдрома, развивающегося при менингококцемии в связи с поражением надпочечников.
26. Назовите причины смерти при менингококцемии.
27. Дайте определение сепсиса.
28. Перечислите отличия сепсиса от других инфекционных заболеваний.
29. Перечислите виды сепсиса в зависимости от этиологии и входных ворот инфекции.
30. Укажите характер воспаления в септическом очаге.
31. Назовите клинико-анатомические формы сепсиса.
32. Опишите изменения селезенки при сепсисе.
33. Назовите возбудителей инфекционного эндокардита.
34. Уточните преимущественную локализацию септического очага при инфекционном эндокардите.
35. Дайте название процесса, развивающегося в клапанах сердца при инфекционном эндокардите.
36. Укажите различие первичного и вторичного инфекционного эндокардита.
37. Объясните причины внезапной смерти при инфекционном эндокардите.
Лекция № 21. ТУБЕРКУЛЕЗ
- хроническое инфекционное заболевание, вызываемое микобактериями туберкулеза.
Возбудители заболевания: Mycobacterium tuberculosis (92%),
Mycobacterium bovis (5%),
Mycobacterium africanus (3%).
Источники – больной человек, животные (крупный рогатый скот).
Одонтогенный сепсис — это разновидность заражения крови, которая случается из-за попадания в кровеносные сосуды всевозможных патогенных микроорганизмов, в том числе, грибков, бактерий, вирусов. При возникновении этого заболевания пораженными оказываются не отдельные, а практически все жизненно важные органы человека.
Именно в этом кроется его основная опасность. В результате, в значительной степени ухудшается общее самочувствие пациента, его состояние, а также качество жизнедеятельности. В результате заражения этим недугом инфекции, оказавшиеся в кровотоке, начинают планомерно разрушать целостность мягких тканей во всех органах, приводя к многочисленным мелким кровотечениям.
Провоцирующие факторы
Одонтогенный сепсис способен спровоцировать множество факторов. В первую очередь необходимо назвать стрептококки, кариес на зубах, клебсиеллы, стафилококки, кишечную палочку, сальмонеллу.
Особенности заболевания
Одонтогенный сепсис — серьезный патологический процесс в организме человека, который возникает после удаления зуба. В некоторых случаях болезнь развивается в результате занесения в открытую рану опасных и неблагоприятных агентов.
Есть опасность занести инфекционные микроорганизмы во время хирургического вмешательства в зону ротовой полости. В этом случае причиной занесения инфекция могут стать недостаточно стерильные инструменты, а также халатное отношение к гигиеническим правилам, которые необходимо выполнять после завершения операции, окружающий кариес на зубах.
Классификация
У одонтогенного сепсиса существует несколько стадий развития. В этой статье мы постараемся достаточно подробно разобрать каждую из них.
- Приступ гнойно-резорбтивной лихорадки. Эта форма характеризуется началом опасных процессов, которые в конечном счете приводят к разрушению тканей, а также внедрением в организм человека патогенных микроорганизмов. На этом этапе у пациента возникают приступы лихорадки, температура тела значительно поднимается.
- Заражения крови. Считается, что это первичная стадия возникновения заболевания. Она также сопровождается лихорадочным состоянием, даже несмотря на то, что возбудитель болезни подвергается со стороны врачей медикаментозному лечению и, возможно, еще и дренированию.
- Стадия септецемии. И для этого периода заболевания характерными являются приступы лихорадки. Однако суть происходящих в организме процессов иная. Из крови начинают постепенно удаляться инфекции, которые изначально стали очагами развития заболевания. В результате негативных процессов гниения, которые так опасны при одонтогенном сепсисе, не наблюдается.
- Наконец, последний этап — стадия септикопиемии. Это форма развития, при которой лихорадочное состояние наблюдается на протяжении достаточно длительного времени. При этом в организме человека появляются метастатические очаги нагноения, в которых и начинается процесс высевания неблагоприятных возбудителей-микроорганизмов.
В то же время специалисты квалифицируют еще и несколько форм прогрессивного сепсиса, которые развиваются после посещения пациентом стоматолога.
- В острой форме болезнь начинает прогрессировать молниеносно. Фактически за несколько дней у пациента появляются приступы лихорадки, которые сопровождаются значительным повышением общей температуры тела. Стоит отметить, что в большинстве случаев на кожных покровах появляется большое количество маленьких пузырчатых образований, внутри которых находится гной. Даже в том случае, когда высыпания не появляются, на коже человека это все равно отражается, так как она приобретает неестественный оттенок. При этом сознание больного становится затуманенным, через несколько дней человек начинает просто регулярно падать в обморок. Если на этом этапе не оказать ему своевременную квалифицированную медицинскую помощь, в 85 % случаев все завершится смертью больного.
- В подострой форме симптоматика внешне напоминает течение болезни в острой стадии заболевания, но существуют определенные различия. Через несколько дней после начала заражения кровотока инфекцией состояние больного, как правило, значительно улучшается. Пациент пребывает в сознании, температура тела стабилизируется, оставаясь в пределах стандартных значений. При этом в 90 % случаев это состояние сопровождается гнойными высыпаниями на кожных покровах. При подострой прогрессии заболевания летальный исход наступает приблизительно в 40 % случаев.
- При хронической форме одонтогенного сепсиса клиника характеризуется ремиссиями, которые сменяются обострениями состояния больного. В большинстве случаев такая форма недуга возникает при менингите, воспалительных процессах в легких человека, бакэнокардите. В такой ситуации пациенту в обязательном порядке следует встать на учет в учреждении здравоохранения, так как на полное излечение инфекции одонтогенного сепсиса уйдет много времени — от нескольких месяцев до двух лет. При такой форме заболевания летальные исходы в медицинской практике встречаются значительно реже. Если верить врачебной статистике, они возможны лишь в 10 - 30 % случаев с подтвержденным диагнозом.
Трудности диагностирования
Чаще всего приходится сталкиваться с одонтогенным сепсисом в стоматологии. Заражение крови, которое, как правило, происходит после удаления зуба, имеет определенные особенности, которые осложняют весь процесс диагностирования заболевания. Часто из-за этого не удается начать своевременную терапию.
Такая ситуация с одонтогенным сепсисом зубов может наблюдаться в нескольких случаях. В результате попадания любых бактерий и грибков в человеческий организм симптоматика любого вида сепсиса представляется идентичной. В результате становится практически невозможно на первоначальном этапе установить, какой именно патогенный агент способствовал развитию недуга. Для этого требуется проведение детального обследования пострадавшего пациента.
В некоторых случаях иммунная система оказывается не готова самостоятельно купировать прогрессирующее заболевание. Причем тогда не имеет разницы, насколько качественно и исправно она работает сама по себе. Именно по этой причине терапевтические мероприятия требуют обязательно квалифицированного и разумного подхода, в результате они могут занимать весьма продолжительное время.
К тому же, когда пациент однократно перенес септический недуг, его иммунная система в будущем фактически отказывается от сопротивления, она больше не в состоянии справляться с подобными патологическими изменениями.
Симптомы

Симптомы одонтогенного сепсиса должны быть хорошо знакомы каждому человеку, чтобы при первых проявлениях этих признаков он мог сразу самостоятельно заподозрить у себя присутствие этой болезни. В этом случае своевременное обращение к врачу за квалифицированной помощью способно спасти не только здоровье, но и жизнь человека.
Вот самые распространенные симптомы одонтогенного сепсиса:
- постоянное чувство усталости и вялости во всем теле;
- повышенная сонливость;
- нехарактерное для вашего организма снижение артериального давления, которому нет никаких объективных объяснений;
- резкие перепады температуры тела (от чрезмерно высокой к низкой и обратно);
- появление сильных головных болей;
- возникновение острых болевых ощущений и дискомфорта в области пораженного зуба;
- потеря аппетита;
- затуманенный рассудок;
- повышенное потоотделение — пот становится липким и холодным, чаще всего этот симптом возникает перед сном;
- появление приступов сильной лихорадки;
- обморочное состояние, потеря сознания;
- появление высыпаний на кожных покровах, внутри которых содержится гной;
- мягкие ткани человека приобретают нездоровый и неестественный оттенок.
Если у вас, вашего близкого или родственника появился хотя бы один из перечисленных симптомов, это повод серьезно обеспокоиться состоянием здоровья. Следует незамедлительно отправиться в ближайшее лечебное учреждение, в котором квалифицированные специалисты проведут все необходимые диагностические мероприятий. Они смогут оказать первую помощь, проконсультировать, как следует проводить дальнейшую терапию.
Диагностика
Клиника, диагностика, лечение одонтогенного сепсиса имеют общую картину. Подробно изложим ее в этой статье. Важно понимать, как доктору удастся определить, какой именно недуг поразил ваш организм, каким образом проводится диагностика.
В первую очередь врач проводит опрос пациента. Собрав анамнез, он сможет уже значительно сократить перечень возможных заболеваний, которые могли привести к подобному состоянию. После опроса следует провести тщательный осмотр больного. Если у него действительно одонтогенный сепсис крови, вероятнее всего, врачу удастся обнаружить патологические высыпания на слизистых оболочках и кожных покровах, которые являются характерными при прогрессировании этого недуга.
На следующим этапе пациента направляют сдавать специализированные анализы. Прежде всего, выделения в пораженной области и кровь. Только после завершения всех диагностических исследований доктор тщательно изучает их результаты, определяя, какое заболевание действительно присутствует у пациента. На этом основании ему назначается качественная и эффективная терапия. Метод лечения будет зависеть также от тяжести заболевания, общего состояния здоровья больного.
Выбор терапевтических мероприятий следует осуществить на основании всех индивидуальных особенностей человеческого организма, в обязательном порядке они проводятся на стационарном лечении под круглосуточным наблюдением и контролем профессиональных медиков. Только при этом условии удастся эффективно обезопасить больного от фатального развития этой инфекции.
Способы лечения
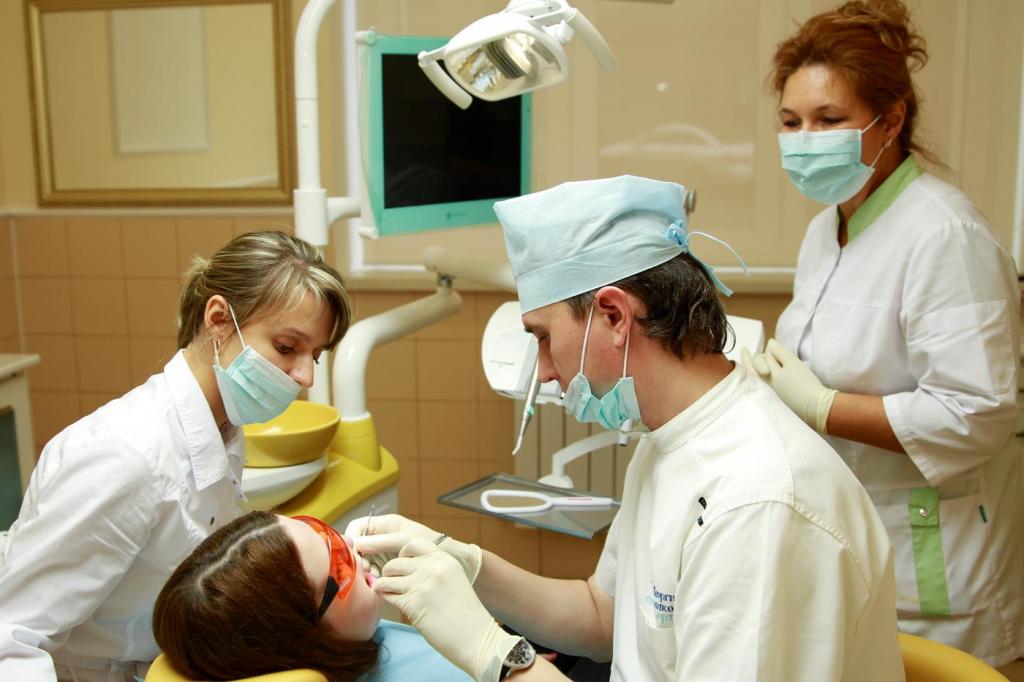
На этапе лечения врачам предстоит решить несколько первоочередных задач. Купировать патогенные микроорганизмы, устранить интоксикацию самого организма человека, восстановить нормальную работу всей иммунной системы, ликвидировать симптомы заболевания, которые могут значительно ухудшать качество жизнедеятельности, а также нормализовать правильную работу всех систем и пораженных органов.
Стоит подчеркнуть, что лечение одонтогенного сепсиса следует начинать как можно раньше. На поздних стадиях развития заболевания не обойтись без оперативного вмешательства. Тем более в запущенных случаях значительно увеличивается риск летального исхода.
Первым делом пострадавшего госпитализируют. Его необходимо поместить в антисептическую специализированную палату, где ему будет обеспечен полный покой. Это одно из условий, способствующее скорейшему выздоровлению. Также ему назначают строгую диету. На время лечебных мероприятий больному прописывают большой объем антибактериальных препаратов, которые должны способствовать эффективному выведению смертельно опасной инфекции из организма. Если состояние пациента особенно тяжелое, врач может выписать ему кортикостероидные средства.
Стоит отметить, что в соответствии с клиническими рекомендациями при одонтогенном сепсисе после приема курса сильных фармакологических лекарственных средств пациенту проводится переливание крови, также в нее вводятся элементы глюкозы и гамма-глобулины.
Этот недуг оказывает значительное негативное влияние на иммунную систему человека, ее функционирование и нормальную работоспособность. Поэтому квалифицированными врачами также больному назначается иммуностимулирующие препараты, которые помогут ей восстановиться, снова в полном объеме выполнять свои функции.
Когда заражение крови, появившееся в результате стоматологического мероприятия, сопровождается развитием дисбактериоза, а также других подобных неблагоприятных симптомов, врачу следует назначить медикаменты, определяя их на основании определенных симптомов пациента.
Крайний случай

Лечение одонтогенного сепсиса на тяжелых стадиях заболевания, когда консервативная терапия не приносит никаких результатов, проводится с помощью оперативного хирургического вмешательства и никак иначе.
Во время операции специалисты вскрывают абсцессы, образовавшиеся в организме, проводят дренирование пораженных инфекцией венозных артерий, например, в случае тромбофлебита. В некоторых случаях появляется необходимость ампутации нижних или верхних конечностей, в которых произошли необратимые воспалительные процессы. Делается все, чтобы сохранить жизнь пациента.
Стоит отметить, что все процедуры, которые проводятся на этапе хирургического вмешательства, целиком и полностью зависят от стадии развития заболевания, степени поражения организма инфекцией, продолжительного активного прогрессирования болезни. Чтобы не допустить этого, необходимо своевременно обращаться к врачу при появлении первых признаков этого смертельно опасного недуга.
Осложнения
Еще одна опасность этого заболевания заключается во всевозможных осложнениях, которые могут развиваться у пациента, когда он несвоевременно обращается за медицинской помощью, игнорирует состояние своего здоровья. Одно из распространенных осложнений одонтогенного сепсиса связано с острыми воспалительными заболеваниями шеи и лица. Все это увеличивает сроки пребывания пациента на стационарном лечении, растет время его нетрудоспособности.
В последнее время действительно стала актуальной проблема гнойных инфекций, поражающих черепно-лицевую область. Сейчас одонтогенные заболевания являются одним из самых распространенных видов патологии. Тяжесть течения процесса значительно усугубилась, что нередко приводит к тромбозу пещеристого синуса, тромбофлебиту лицевых вен, сепсису, менингиту. При одонтогенном сепсисе лица и шеи пациенту требуется незамедлительная врачебная помощь, так как вероятность летального исхода увеличивается многократно.
Тяжелым осложнением развития этой инфекции является токсико-инфекционный шок. Пусковым элементом для него является многократное или одномоментное наводнение кровотока токсинами и микроорганизмами. Во время септического шока нарушаются функции центральной нервной системы, центрального и периферического кровообращения, легочного газообмена, происходят фатальные органические повреждения. Следует отметить, что одонтогенный сепсис лица и шеи представляет большую опасность для больного, процент летальности от септического шока в настоящее время довольно высок, он превышает показатель в 50 %.
Медиастинит
Гнойный медиастинит — еще одно опасное осложнение, которое может проявиться при воспалительной инфекции челюстно-лицевой области. Как правило, он может развиваться у пациентов с флегмонами у корня языка, в окологлоточном пространстве, на полости рта, в позадичелюстной и подчелюстной областях.
Достаточным основанием заподозрить у пациента медиастинит является ухудшение общего состояния больного, появление признаков воспалительного процесса в районе шеи, клинических симптомов, которые являются характерными для гнойно-воспалительного процесса этой локализации.
Характерные симптомы: возникновение воспалительного инфильтрата в нижнем отделе шеи, в области яремной впадины, в надключичной области. В состоянии покоя возникает резко выраженная одышка, появляются сильные боли в глубине грудной клетки или непосредственно за грудиной.
Единственный эффективный метод лечения — медиастинотомия. Это вскрытие гнойного очага. В большинстве случаев операцию проводят, делая разрез на переднем крае грудино-ключично-сосцевидной мышцы. При этом применяют фурацилин при одонтогенном сепсисе. С его помощью после вскрытия промывают рану, а затем дренируют.
Читайте также:


