Лечение генерализованной септической инфекции
Общее септическое заражение
Гинекология
В случае высокой вирулентности инфекции или при ослаблении защитных сил организма (нарушения эндокринной системы, авитаминозы, снижение иммунологической реактивности, послеродовой период) возможно возникновение генерализованного инфекционного процесса (сепсис), проявляющегося в виде септицемии, септикопиемии, септического шока.
Сепсис. Сепсис — патологическое состояние, обусловленное непрерывным или периодическим поступлением в кровь микроорганизмов из очага гнойного воспаления, характеризующееся несоответствием тяжелых общих расстройств местным изменениям и часто образованием новых очагов гнойного воспаления в различных органах и тканях. Возбудителями генерализованных септических заболеваний могут являться стафилококк, стрептококк, энтерококк, кишечная палочка, анаэробы, смешанная инфекция. Септицемия. Септицемия (сепсис без метастазов) — наиболее бурная и быстротекущая форма сепсиса. Проявляется ознобом, повышением температуры тела до 40--41C, тахикардией (пульс до 140 в минуту). Интоксикация выражена очень резко. В крови бурно размножаются микробы и в организме нарастает токсинемия. Нарушается жизнедеятельность всех органов и систем (печень, почки, сердечно-сосудистая система) .
Септикопиемии. Септикопиемии характеризуется интоксикацией и образованием метастатических абсцессов в различных органах и тканях. При этом нередко поражается эндокард (септический эндокардит), что сопровождается явлениями сердечно-сосудистой недостаточности. Мелкие абсцессы могут возникать при септикопиемии в легких, печени, почках, селезенке, суставах, мышцах, жировой клетчатке.
Септический (бактериальный) шок может развиться на фоне перитонита, септицемии, септикопиемии. При выраженной интоксикации внезапно падает артериальное давление, снижается количество выделяемой мочи вплоть до анурии, усиливаются тахикардия, одышка. Это обусловлено поступлением в Кровь эндотоксинов, возбудителей, влияющих на нервные рецепторы кровеносных сосудов. В связи с генерализованным спазмом сосудов нарушается функция таких жизненно важных органов, как почки, печень, сердце. Лечение. При генерализованной септической инфекции лечение должно быть комплексным и интенсивным. Проводится совместно с нефрологом, терапевтом и невропатологом. При наличии абсцессов, являющихся источником сепсиса, показано их опорожнение хирургическим путем.
Основным патогенетическим методом является антибактериальная терапия, назначаемая соответственно обнаруженному при посеве возбудителю и его чувствительности к антибиотикам.
Обязательны инфузионная терапия и регуляция нарушенных обменных процессов: компенсация электролитов, белка, коррекция кислотноосновного состояния (КОС) (с этой целью переливают плазму, альбумины, гемодез, раствор Рингера, изотонический раствор хлорида натрия, кровь, раствор глюкозы и др.). Одновременно проводят лечение, направленное на улучшение функций жизненно важных органов, коррекцию нарушений свертываемости крови, улучшение микроциркуляции.
Применяются глюкокортикоидные препараты (гидрокортизон, преднизолон), десенсибилизирующие средства, проводится симптоматическое лечение. Все лечебные мероприятия эффективны только при тщательном уходе за полостью рта, кожей, волосами больной, осуществляемом средним медицинским персоналом. Пища должна быть легкоусвояемой калорийной (бульон, творог, соки и др.). Палату необходимо регулярно проветривать. Постель должна быть удобной. Белье надо часто менять, следить, чтобы на нем не было складок. Больную следует поворачивать, менять грелки.
Тромбофлебит — воспаление вены с ее тромбозом вследствие венозного застоя и изменения в свертывающей системе крови (гиперкоагуляция). Тромбофлебит может возникнуть на фоне локализованного воспаления, перитонита сепсиса, а также развиться как осложнение в послеоперационном периоде, особенно после операций по поводу воспалительных заболеваний или злокачественных опухолей. Тромбофлебиты поражают как поверхностные, так и глубокие вены голени, бедра, таза. Тромбофлебит поверхностных вен характеризуется болью по ходу вены, уплотнением и гиперемией кожи, сопровождается субфебрильной температурой, тахикардией. Наиболее тяжело протекают и опасны для жизни тромбофлебиты глубоких вен нижних конечностей и таза, так как тромбы, образующиеся в венах, могут быть причиной эмболии легочной артерии со смертельным исходом.
При тромбофлебите глубоких вен вначале отмечаются лихорадка и тахикардия, затем появляются боли и болезненность при пальпации по ходу сосудов нижней конечности, ее отек, цианоз. Нога увеличивается в объеме, кожа лоснится, появляется чувство онемения.
Больная нуждается в тщательном уходе в связи с обязательным постельным .режимом, необходимым при тромбофлебите. Нужно создать возвышенное положение конечности, обеспечить ей покой. Важным лечебным мероприятием является антитромботическая терапия (гепарин, реополиглюкин, кдмпламин). Местно применяют холод, бинтование ноги: эластическим бинтом, гепариновую мазь. Больную следует наблюдать совместно с хирургомфлебологом, который при показаниях решает вопрос об оперативном, вмешательстве. Профилактика септических воспалительных заболеваний женских половых органов включает как мероприятия общественного характера, так и индивидуальные меры. Большую роль играет санитарно-просветительная работа по разъяснению правил личной гигиены женщины (гигиена девочки, гигиена менструации, гигиена половой жизни и др.), вреда абортов, особенно внебольничных. Общественными мерами профилактики являются расширение сети родовспомогательных учреждений, диагностика воспалительных заболеваний в ранних стадиях и их своевременное лечение, выявление предрасполагающих факторов и их устранение. Дальнейшее расширение стационарной сети и улучшение качества работы позволяет лечить воспалительные заболевания женских половых органов в ранних стадиях.
Соблюдение правил асептики и антисептики при проведении различных диагностических и лечебных манипуляций является важнейшим условием профилактики воспалительных осложнений.
В связи с распространением в последние годы внутриматочной контрацепции следует подчеркнуть необходимость соблюдения указанных условий при введении внутриматочных спиралей с учетом противопоказаний к этому способу предупреждения беременности.
К мероприятиям индивидуальной профилактики относятся повседневный уход за наружными половыми органами и соблюдение правил гигиены во время менструации, при беременности, в послеродовом периоде и после аборта. Индивидуальная профилактика должна быть направлена на предупреждение эндогенной инфекции (санация очагов хронической инфекции в организме) и повышение сопротивляемости организма (рациональное чередование труда и отдыха, прием витаминов, профилактика простудных заболеваний и др.).
Звоните: +7-916-324-27-46, +7 (495) 758-17-79, Татьяна Ивановна skype: stiva49
Виналайт
Контакты
Сепсис (sepsis; греч. sepsis гниение; синоним - генерализованная гнойная инфекция) - общее тяжелое инфекционное заболевание, возникающее вследствие распространения инфекции из первичного очага в связи с нарушением местных и общих иммунологических механизмов.
Первичным септическим очагом может быть любой нагноительный процесс мягких тканей, костей, суставов и внутренних органов. Продолжительное существование местного гнойного очага (в связи с длительным самолечением больного, отказом его от врачебной помощи, неэффективным длительным поликлиническим этапом лечения), а также нерадикальное оперативное вмешательство по поводу гнойного процесса могут сопровождаться развитием сепсиса. Иногда первичный септический очаг не удаётся выявить. В таких случаях говорят о криптогенном, или первичном, сепсисе.
Различают хирургический, одонтогенный, отогенный, риногенный, акушерско-гинекологический сепсисы, уросепсис.
Хирургический сепсис, встречающийся наиболее часто, может быть осложнением различных хирургических заболеваний, особенно гнойных (перитонит, абсцесс лёгкого и др.), и повреждений (например, при ожогах - ожоговый сепсис).
Первичным септическим очагом при одонтогенном сепсисе служат зубные гранулемы, гнойные процессы в дёснах или челюстях; последние могут осложниться нагноением подчелюстных лимфатических узлов и флегмоной полости рта. Она может быть также следствием ангины (тонзиллогенный сепсис).
Отогенный сепсис возникает как осложнение гнойного отита и может быстро привести к контактному распространению возбудителей инфекции на оболочки головного мозга с развитием менингита.
Риногенный сепсис может возникнуть как осложнение гнойных заболеваний носа и его придаточных пазух. Местное распространение процесса приводит к регионарному тромбофлебиту или остеомиелиту костных структур, образующих стенки пазух, флегмоне глазницы, сопровождающейся конъюнктивитом, экзофтальмом. Возможны тромбоз сагиттального синуса и менингит.
Акушерско-гинекологический сепсис может быть следствием осложнённых родов, оперативных вмешательств на гениталиях или их гнойно-воспалительных заболеваний. Крайне тяжело (нередко в форме септического шока) протекает сепсис, возникающий как следствие криминального аборта.
Первичный септический очаг при уросепсисе локализуется в мочеполовой системе (восходящий уретрит, цистит, пиелит, нефрит, бартолинит у женщин, простатит у мужчин).
По виду возбудителя различают стафилококковый, стрептококковый, пневмококковый, гонококковый, колибациллярный, анаэробный, смешанный сепсисы и др.
Анаэробный сепсис может наблюдаться при анаэробной гангрене (Анаэробная инфекция). Ведущим механизмом в патогенезе сепсиса являются бактериемия и интоксикация. Септицемия (сепсис с бактериемией, но без гнойных метастазов) - наиболее часто наблюдаемая форма сепсиса. Чаще протекает остро и сопровождается явлениями интоксикации, дистрофическими изменениями внутренних органов. Возбудителями являются стафилококки, стрептококки, нередко грамотрицательные микробы (синегнойная и кишечная палочки), а также неспорообразующие (неклостридиальные) анаэробы (бактероиды, фузобактерии, пептострептококки и др.). Септикопиемия (пиемия) - сепсис с образованием гнойных метастазов во внутренних органах. Возбудителями могут быть любые микроорганизмы, находящиеся в первичном гнойном очаге, которые с током крови попадают в сосудистую систему, чаще лёгких и почек.
Общими симптомами сепсиса являются высокая температура тела (до 39-40°), выраженная тахикардия, нередко озноб, лейкоцитоз (реже лейкопения) со сдвигом лейкоцитарной формулы влево, резко увеличенная СОЭ, лимфопения, гипопротеинемия, а также признаки поражения внутренних органов (токсические нефрит, гепатит, миокардит). По клиническому течению различают молниеносный, острый, подострый, рецидивирующий и хронический сепсис. При молниеносном сепсисе клиническая симптоматика стремительно нарастает, и в течение 1-3 суток заболевание заканчивается летально.
При наиболее часто встречающемся остром сепсисе отмечается быстрое развитие симптоматики; длительность течения зависит от характера и эффективности лечения - обычно 1 0.5-2 месяца после чего наступает период выздоровления либо заболевание переходит в подострую форму. При подостром сепсисе постепенно стихают острые явления (лихорадка, интоксикация и др.).
О хроническом сепсисе говорят при сохранении его проявлений более 6 месяцев, что, как правило, объясняется наличием гнойных очагов, трудно поддающихся хирургическому лечению (в костях, суставах, но чаще во внутренних органах - эндокардит, хронический абсцесс лёгкого, эмпиема плевры). Рецидивирующий сепсис характеризуется сменой периодов обострения с яркой симптоматикой и периодов ремиссии, когда не удаётся выявить сколько-нибудь заметных клинических симптомов.
Одним из осложнений сепсиса является бактериально-токсический шок - реакция организма на прорыв в кровь гноеродных микроорганизмов или их токсинов, которая может возникнуть в любой период течения сепсиса. Начальные признаки шока - высокая лихорадка (до 40-41°) с потрясающими ознобами, которые сменяются выраженной потливостью (проливные поты) с падением температуры тела до нормальной или субфебрильной. Основным признаком бактериально-токсического шока, как и любого шока, является острая сосудистая недостаточность: частый пульс (120-150 ударов в 1 минуту) слабого наполнения, падение АД. Отмечаются двигательное возбуждение, бледность кожи, акроцианоз, учащение дыхания (до 30-40 в 1 минуту). Тяжёлые изменения гемодинамики и нарушение свёртывающей системы крови (диссеминированное внутрисосудистое свертывание - ДВС-синдром) приводят к резкой внезапной декомпенсации функций жизненно важных органов и систем.
Лечение сепсиса комплексное, оно должно проводиться в условиях отделения интенсивной терапии для больных с гнойной инфекцией. Включает активное хирургическое лечение гнойных очагов (доступных для оперативного вмешательства) и общую интенсивную многокомпонентную терапию. Хирургическое лечение заключается в иссечении всех поражённых тканей, длительном активном дренировании операционной раны и быстрейшем закрытии раневых поверхностей путём наложения швов или применения кожной пластики. После хирургической обработки гнойного очага для быстрейшего его очищения и подготовки к закрытию используют осмотически активные мази на водорастворимой основе (левосин, левомеколь, диоксидиновая мазь), обладающие выраженным антисептическим и сорбционным свойствами. Целесообразно также назначение протеолитических ферментов. При обширных плоских ранах успешно применяют лечение в управляемой абактериальной среде: поражённый участок тела помещают в пластиковый изолятор, через который продувается стерильный воздух.
Интенсивная терапия сепсиса включает введение антибиотиков и антисептиков с учётом чувствительности к ним выделенной микрофлоры, дезинтоксикационную терапию - форсированный диурез (см. Отравления), гемосорбцию, плазмаферез (Цитаферез), направленную иммунокоррекцию с введением клеточных (лейковзвесь) или сывороточных (антистафилококковый гамма-глобулин, антистафилококковая гипериммунная плазма) препаратов, иммуностимуляторов и иммуномодуляторов (тималин, интерферон, декарис), коррекцию белково-энергетических потерь (высококалорийное питание, зондовое и парентеральное питание), инфузионно-трансфузионную терапию (переливание свежецитратной крови, электролитов, поли- и реополиглюкина, жировых эмульсий, белковых препаратов, введение сердечных гликозидов), коррекцию нарушенных функций различных органов и систем.
Лечение анаэробного сепсиса должно включать внутримышечное и внутривенное капельное введение больших доз антигангренозной сыворотки (от 10 до 20 профилактических доз в сутки), внутривенное капельное и внутримышечное введение смеси антигангренозных фагов.
Профилактика основывается на правильном и своевременном лечении местных гнойных процессов. При неэффективности амбулаторного лечения больных следует госпитализировать в хирургическое отделение. Необходимо проводить санитарно-просветительскую работу, направленную против самолечения больных с гнойными заболеваниями любой локализации.
Сепсис у детей . Наиболее предрасположены к сепсису новорождённые и дети первых лет жизни, что объясняется их возрастными анатомо-физиологическими особенностями (несовершенством иммунной системы, склонностью к генерализации патологических процессов, незрелостью центральной нервной системы). Основная роль в его возникновении принадлежит стафилококку, грамотрицательной флоре. Нередко выявляется их ассоциация, а также вирусно-бактериальная ассоциация. Инфицирование происходит различными путями: внутриутробно - трансплацентарно или через родовые пути; в послеродовом периоде - путём капельной и контактной (через руки медперсонала и матери, через бельё и предметы ухода) передачи возбудителей инфекции. Входные ворота возбудителей инфекции: пупочные сосуды и пупочная ранка, дыхательные пути, желудочно-кишечный тракт, кожа, уши, глаза. На месте внедрения возбудителей инфекции развивается гнойное воспаление - пиодермия, отит, пневмония. В зависимости от входных ворот различают сепсисы пупочный, отогенный, кожный, кишечный и др. При снижении иммунологической защищённости, инфицированности матери, дефектах ухода и питания местный гнойный процесс может перейти в общий сепсис с метастазированием в различные органы.
Предвестниками сепсиса являются задержка нарастания массы тела ребёнка, кровотечение из пупочной ранки, омфалит, везикулопустулез (см. пиодермия). Таких детей выделяют в группу риска по развитию сепсиса.
Ранние симптомы сепсиса : ухудшение сна, беспокойство или вялость, отказ от груди, неустойчивая температура тела, срыгивание, рвота, жидкий стул, тахикардия, бледно-серая окраска кожи. Септицемия характеризуется интоксикацией, повышением температуры тела, резким ухудшением общего состояния, цианозом носогубного треугольника, тахикардией, снижением тургора тканей, угнетением сознания. Чаще встречается подострое, волнообразное течение септицемии с менее яркой клинической симптоматикой. При септикопиемии на фоне тяжёлого течения образуются метастатические гнойные очаги: гнойный отит, абсцедирующая пневмония, флегмона, артриты, гнойный менингит, остеомиелит, миокардит, плеврит. В крови отмечаются лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличенная СОЭ, анемия, снижение содержания общего белка и белковых фракций, положительная реакция на С-реактивный белок и др.
Лечение следует назначать как можно раньше, обязательно в условиях стационара. Оно должно быть достаточно продолжительным и комплексным. Антибиотики назначают в высоких дозах с учётом чувствительности к ним флоры. В случаях отсутствия антибиотикограммы необходимо назначить один или два антибиотика внутривенно или внутримышечно. Наилучший эффект дают полусинтетические пенициллины (ампициллин, оксациллин, ампиокс, метициллин), цефалоспорины, гентамицин, ристомицин, карбенициллин. Антибиотики следует менять через 10-12 дней. В комплекс терапии обычно вводят кортикостероиды, десенсибилизирующие препараты, сердечные гликозиды при симптомах сердечной недостаточности, витамины. Для повышения реактивности организма ребёнка переливают плазму, вводят гамма-глобулин. В целях дезинтоксикации применяют гемодез, реополиглюкин внутривенно капельно.
При сепсисе, обусловленном стафилококками или синегнойной палочкой, проводят специфическую терапию антистафилококковыми гамма-глобулином и плазмой. Детям старше 3 месяцев назначают стафилококковый анатоксин. Гепарин показан при ДВС-синдроме. При развитии дисбактериоза кишечника (чаще вследствие лечения антибиотиками) и с целью его профилактики назначают лактобактерии, бифидумбактерин. Лечение должно продолжаться до полного исчезновения всех симптомов инфекции, нормализации гемограммы, протеинограммы, стойкого нарастания массы тела. Дети, перенёсшие сепсис, находятся под диспансерным наблюдением участкового педиатра в течение 2-3 лет.
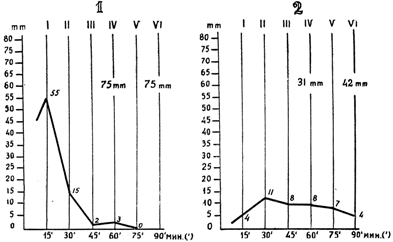
Рисунок: РОЭ по шестимоментному методу при перитонитах (1) и параметритах (2).
Посев крови положителен только при гематогенных и лимфогенных перитонитах. Прогноз хуже, чем при хирургических перитонитах, даже при своевременной лапаротомии. Нарастают падение сердечной деятельности, потеря жидкости и тепла, парез кишечника и резкая интоксикация. Летальный исход наступает на 3—7-е сутки. При вторичных перитонитах, если лапаротомия произведена срочно, прогноз лучше.
К генерализованным инфекционным заболеваниям, распространяющимся по кровеносным путям, относят: септицемию, септикопиемию, тромбофлебиты.
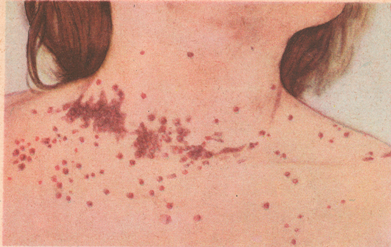
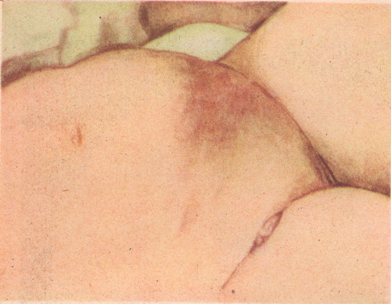
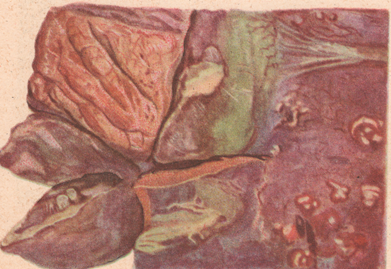
Рисунок: 1 – пурпура во время послеродового септического заболевания (септицемия); 2 – флегмона брюшной стенки при пуэрперальной септицемии; 3 – метастические абсцессы в легком при септикопиемии.
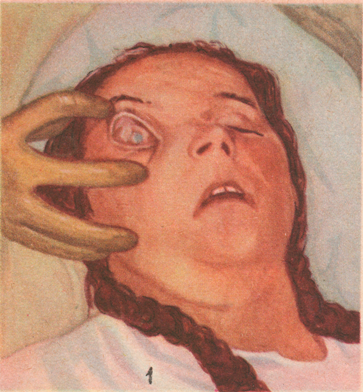
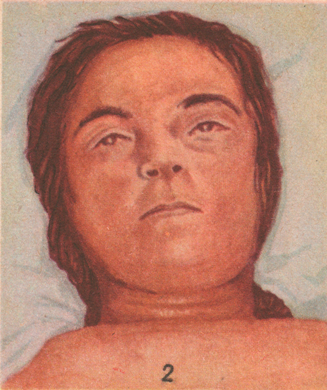
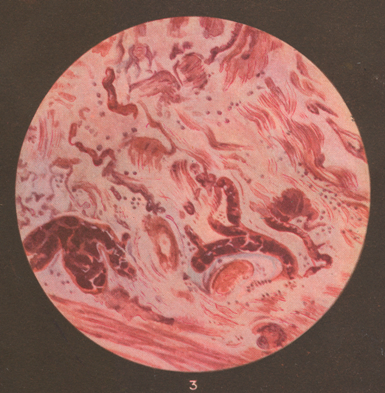
Рисунок: Септические заболевания после родов (Филипп): 1 – септический пуэрперальный панофтальмит; 2 – газовая инфекция в пуэрперии. Медно-красный цвет кожи; 3 – тромбоз ветвей вены матки.
Септикопиемия — сепсис, протекающий длительнее, чем септицемия, встречается чаще последней. Для септикопиемии характерны нагноившиеся тромбофлебиты с образованием метастазов. Бактериемия непостоянна: бактерии определяются в крови периодически при подъеме температуры и быстро исчезают благодаря бактерицидным свойствам крови, фагоцитозу и образованию тромбов; последние часто преграждают выход микробам из гнойного фокуса (Л. И. Бубличенко). Поступающие в кровоток микробы и токсины способствуют образованию метастазов (В. Я. Илькевич, С. Б. Рафалькес); они чаще всего образуются в легких, сердечно-сосудистой системе, почках, подкожной клетчатке и осложняют заболевание. Возбудителями являются стрептококк, особенно гемолитический, стафилококк, гораздо реже — пневмококк, кишечная палочка. Патологические изменения выражены яснее, чем при септицемии. Так, значительные изменения находят в легких; в мелкие капилляры их попадают микробы и мелкие тромбы из инфицированной матки, вследствие чего в легких образуются многочисленные мелкие абсцессы. Инфаркты в легких являются результатом попадания в конечные ветви легочной артерии крупных эмболов; при этом в полости плевры образуется выпот, нередко гнойный. Мелкие абсцессы могут сливаться между собой или прорываться в бронхи, в полость плевры. Подобные мелкие абсцессы встречаются и в почках; паренхиматозные же изменения в них вызываются токсинами. В сердце может наблюдаться острый эндокардит; он встречается у 5 больных септикопиемией; поражаются клапаны, преимущественно левого сердца. Селезенка припухает, увеличивается и становится дряблой. Нередко поражаются суставы — коленные, плечевые — с выпотом или без него, иногда наблюдается симфизит, коксит, сакроилиит. Часты подкожные и межмышечные метастатические абсцессы; нередки метастазы в лимфатических железах. Встречаются также метастатические паротиты и очень опасные панофтальмиты. И те и другие являются признаками тяжелейшей инфекции.
Клиническая картина септикопиемии разнообразна. Кривая температуры часто сходна с температурой при метроэндометрите, реже она напоминает кривую при септицемии. Но уже с первых дней болезни значительно повышается температура, сопровождающаяся ознобами. Кривая температуры атипична, со значительными колебаниями. Ознобы часты, пульс доходит до 140 ударов в минуту, слабого наполнения; после озноба и падения температуры пульс становится полнее. Общее состояние родильницы вскоре становится тяжелым; она жалуется на боли в мышцах, бессонницу, кашель, отсутствие аппетита. Нередко бывают поносы. Язык сухой, в трещинах; кожа землистого цвета, сухая, иногда (при поражении печени) желтушной окраски.
Тяжелое состояние (как при септицемии) длится 1—2 недели, затем может улучшиться на 1—2 дня, чтобы затем снова ухудшиться в связи с появлением нового метастатического очага. Такое волнообразное течение септикопиемии встречается довольно часто.
Различают тяжкую форму септикопиемии с множеством метастазов, кончающуюся почти всегда летально, затяжную — с небольшим количеством метастазов и форму с метастазами только в легких (около 50% всех септикопиемий). Явления в легких напоминают мелкоочаговую, реже долевую пневмонию: боли в боку, кашель с вязкой мокротой, окрашенной при инфарктах кровью, притупление перкуторного тона, аускультативно — мелкопузырчатые хрипы.
Типична для метастатической пневмонии локализация процесса справа и сзади в нижней доле легкого, затем поражается и левая сторона (вначале — сзади снизу). Пневмония распространяется обычно кверху; течение ее — длительное. В случае выздоровления мелкие гнойнички и инфаркты инкапсулируются. При слиянии крупных гнойных очагов может образоваться гангрена легких, диагноз которой уточняется рентгеноскопией. Абсцессы нередко прорываются в плевру с образованием эмпиемы. Легочные явления при септикопиемии настолько значительны, сложны и изменчивы, что требуют особо серьезного внимания.
Распознавание септикопиемии иногда бывает трудным; это заболевание имеет сходные черты с малярией, тифом, острым суставным ревматизмом, пиелитом. Положительный результат посева крови часто определяет диагноз. Клинический анализ крови дает те же изменения, что и при септицемии. Диагностическое значение имеют петехии на белочной оболочке глаз. При исследовании через влагалище иногда обнаруживаются инфильтраты в области тазовых вен.
Длительность заболевания, по Л. И. Бубличенко, от 3 недель до 2 месяцев, по С. Б. Рафалькесу — 50—90 дней. Случаи, осложнившиеся панофтальмитом или паротитом, дают плохой прогноз. Смертность при септикопиемии, несмотря на введение в практику пенициллинотерапии, все еще высока, но приблизительно на 20—25% ниже, чем до применения антибиотиков.
Послеродовые тромбофлебиты делят на две группы: тромбофлебиты поверхностные и глубокие. Тромбофлебиты глубокие разделяют на: тромбофлебиты матки (метротромбофлебиты), таза и бедра.
По Л. И. Бубличенко, послеродовые тромбофлебиты чаще всего инфекционного происхождения; пуэрперальные тромбы происходят из инфицированных тромбов плацентарной площадки. Частота тромбофлебитов составляет около 0,15% к общему числу родов.
Поверхностные тромбофлебиты в послеродовом периоде встречаются нечасто и обычно связаны с расширением вен бедра, голени и старыми расширениями вен и язвами голени и стопы. Воспаленная вена прощупывается в виде болезненного шнура, кожа над ней гиперемирована, регионарные железы увеличены, нога отечна. Имеется сходство с лимфангоитом. Температура субфебрильная, РОЭ ускорена (40—50 мм в 1 час), небольшой лейкоцитоз. Общее состояние удовлетворительное.
Метротромбофлебит протекает с явлениями субинволюции матки, причем процессы тромбирования вен плацентарной площадки чрезвычайно ярко выражены. Матка велика и болезненна, канал шейки матки закрывается позднее, чем в норме, и на 2-й неделе после родов внутривенный зев еще приоткрыт, выделения кровянистые; с 3-й недели при отрыве тромбов возможно сильное кровотечение. Распознавание такого метротромбофлебита затруднено, так как он сходен с метроэндометритом. Характерна только наклонность пульса к учащению. Если тромбы гнойно размягчаются, то клиническая картина резко ухудшается и напоминает септикопиемию: вновь поднимается температура, сопровождающаяся большими колебаниями и ознобами. Заболевание может внезапно оборваться тогда, когда находящиеся в тромбах микробы погибнут.
Тромбофлебиты таза также могут организоваться или подвергаться гнойному размягчению.
При нераспадающихся тромбах наблюдается субфебрильная температура с учащением пульса, иногда боли у ребра матки и рвота вследствие раздражения прилегающей брюшины. Затромбированные вены прощупываются вначале в виде извитых шнуров, позднее (вследствие образования отека) — в виде чувствительных инфильтратов; температура субфебрильная. При тромбозе маточных и семенных вен (plexus uterinus., pl. spermaticus) опухоль часто принимают за послеродовый аднексит. Тромбы вен таза часто переходят на бедренную вену, вызывая в течение 1—2 дней новый подъем температуры.
При распадающихся тромбофлебитах таза диагноз может быть поставлен по несоответствию между высокой температурой (39—40°) и небольшим мягковатым инфильтратом у ребра матки или стенок таза. Пульс учащен значительнее, чем при параметрите, с которым следует дифференцировать тромбофлебит. Гнойный распад тромбов тазовых вен особенно в области plexus spermaticus, часто ведет к пиемии. Имеется опасность развития эмболии легочной артерии. При тромбофлебитах таза может наблюдаться отек в крестцовой области вследствие пропотевания жидкой части крови в результате затрудненного кровообращения. А. Д. Дремлюг нашел при тромбофлебитах таза стойкую инъекцию сосудов мочевого пузыря.
Тромбофлебит бедра прежде описывали как phlegmasia alba dolens — белая болезненная опухоль (бедра).
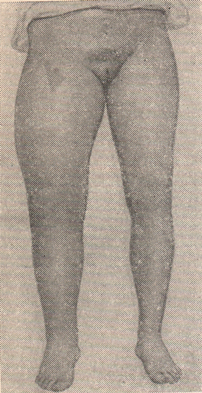
Рисунок: Phlegmasia alba dolens.
Тромбофлебиты бедра наступают вслед за тромбозом вен таза. Первые симптомы этого заболевания — боли при ощупывании в бедре от пупартовой связки до скарповского треугольника. Довольно рано появляется также отечность паховой области, которая опускается книзу по мере распространения тромбоза на бедренную вену. Застой и отек при тромбофлебитах вызываются не только механическими причинами, но, главным образом, нарушением функции центральной нервной системы, в результате чего изменяется тонус вегетативной нервной системы. Вследствие этого происходит спазм вен, цианоз, повышение температуры и влажности кожи и замедленное всасывание, а также расстройства со стороны мочевого пузыря и кишечника (учащенное мочеиспускание, метеоризм и др.). Вследствие проницаемости стенок капилляров происходит транссудация, вызывающая отек конечности; последняя увеличивается в объеме. Кожа становится гладкой, блестящей, бледной. Поверхностные вены расширяются, особенно в паховой складке. Температура кожи на больной ноге выше, чем на здоровой на 1—2°. Чаще поражается левое бедро.
Из общих явлений при тромбофлебите бедра отмечается повышение температуры до 38—39°, которая при нераспадающемся тромбе имеет постоянный характер, а при распадающемся — дает значительные колебания и ознобы. Нередко тромбофлебиты бедра протекают при субфебрильной температуре. Последняя иногда бывает предвестником развития тромбофлебита.
Большое значение имеет ступенеобразное нарастание пульса (на 4, 8, 12 ударов в день) при одной и той же температуре. Более постоянный симптом данного заболевания — рефлекторное стойкое учащение пульса до 100—120 ударов в 1 минуту. Картина крови при нераспадающихся тромбофлебитах существенно не изменяется: небольшой лейкоцитоз и незначительный сдвиг лейкоцитарной формулы влево.
Тромбы вен бедра образуются обычно между 7-м и 15-м днем после родов, т. е. позднее, чем тромбы поверхностные и вен таза. Тромбоз вен бедра — длительное заболевание, продолжающееся в среднем 6—8 недель, из которых лихорадочный период продолжается 2—4 недели.
Симптомы тромбофлебита исчезают медленно. Изредка припухлость ноги остается надолго и может перейти в слоновость.
При гнойном размягчении тромбов может возникнуть опасность эмболии легких; температура при этом становится такой, как при пиемии. Такие тромбофлебиты являются нередко вторичными, указывающими на проявление септикопемии (наступают чаще после выкидыша).
Осложнениями при всех видах послеродовых тромбофлебитов могут быть инфаркт и эмболия легких. До 80% эмболий легочной артерии происходит из вен таза. Отсутствие клапанов в последних облегчает эмболу переход из сосудов с узкими просветами в сосуды более широкого калибра. Вследствие ширины отверстий и полостей правого сердца эмбол там не задерживается и, пройдя сердце, попадает в легочную артерию или ее ветви, т. е. в малый круг кровообращения. Эмболия наступает чаще всего на 4—5-й день после родов. У многорожавших эмболия встречается в пять раз чаще, чем у первородящих. Частота послеродовых эмболий легочной артерии, по А. И. Петченко и Н. Н. Письменному, 0,01%.
Эмболия легочной артерии по клинической картине и исходу делится на три группы: 1) с немедленным смертельным исходом, 2) с летальным исходом в течение первого дня и 3) эмболия, ведущая к инфарктам и плевропневмоническим процессам. В последнем случае отмечается кровавая мокрота при небольшом повышении температуры. Многие случаи пневмоний и плевритов в послеродовом периоде следует отнести за счет эмболических процессов в легких.
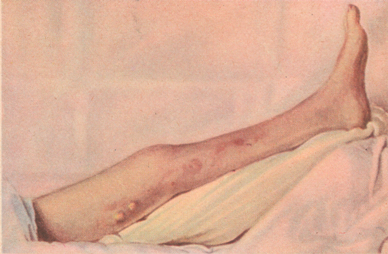
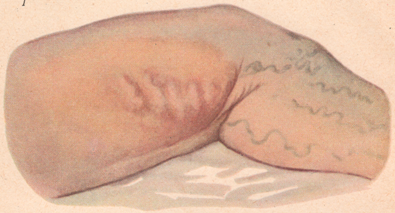
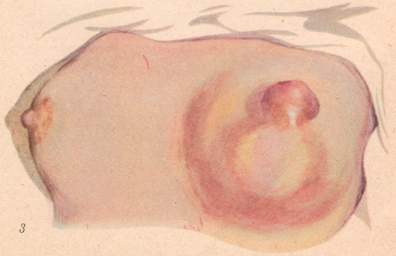
Рисунок: 1 – тромб расширенных вен; 2 – тромбофлебит бедра; 3 – гнойный мастит с ареолярной флегмоной.
Читайте также:


