Классификация сепсиса по входным воротам
ЛЕКЦИЯ № 29. Сепсис
1. Общие положения
Сепсис представляет собой очень серьезную проблему для всей медицинской науки и хирургии в частности. Данное состояние представляет собой генерализацию инфекции, которая протекает из-за прорыва инфекционного начала в системный кровоток. Сепсис – это один из закономерных исходов хирургической инфекции, если пациент не получает должного лечения, а его организм не может справиться с высоковирулентным возбудителем и, напротив, если особенность его иммунных реакций предрасполагает к такому развитию событий. При наличии гнойного очага и нарастании признаков интоксикации лечебные мероприятия по удалению местной инфекции должны быть начаты как можно быстрее, поскольку гнойно-резорбтивная лихорадка через 7—10 дней переходит в развернутый сепсис. Этого осложнения необходимо избежать любой ценой, поскольку летальность при этом состоянии достигает 70%.
Из номенклатуры исключены и теперь неправомочны такие термины, как пресепсис, гнойно-септическое состояние.
Входные ворота – место внедрения инфекции. Как правило, это участок поврежденной ткани.
Различают первичные и вторичные очаги инфекции.
1. Первичные – участок воспаления на месте внедрения. Обычно совпадает со входными воротами, но не всегда (например, флегмона лимфоузлов паховой области вследствие панариция пальцев стопы).
2. Вторичные, так называемые метастатические или пиемические очаги.
По локализации входных ворот.
2. Ятрогенный (в результате диагностических и лечебных процедур, например катетерной инфекции).
3. Акушерско-гинекологический, пупочный, сепсис новорожденных.
5. Одонтогенный и оториноларингологический.
В любом случае, когда известны входные ворота, сепсис является вторичным. Сепсис называют первичным, если не удается выявить первичного очага (входных ворот). В этом случае источником сепсиса предполагается очаг дремлющей аутоинфекции.
По скорости развертывания клинической картины.
1. Молниеносный (приводит к смерти в течение нескольких дней).
2. Острый (от 1 до 2 месяцев).
3. Подострый (длится до полугода).
4. Хрониосепсис (длительное волнообразное течение с периодическими лихорадочными реакциями во время обострений).
1. Средней степени тяжести.
3. Крайне тяжелый.
Легкого течения сепсиса не бывает.
По этиологии (виду возбудителя).
1. Сепсис, вызванный грам-отрицательной флорой: колибациллярный, протейный, синегнойный и т. д.
2. Сепсис, вызванный грам-положительной флорой: стрептококковый и стафилококковый.
3. Крайне тяжелый сепсис, вызванный анаэробными микроорганизмами, в частности бактероидами.
1. Токсемическая (И. В. Давыдовский назвал ее гнойно-резорбтивной лихорадкой).
2. Септицемия (без формирования метастатических гнойных очагов).
3. Септикопиемия (с развитием пиемических очагов).
Следует отметить, что с течением времени видовой состав микроорганизмов, которые являются преимущественными возбудителями сепсиса, меняется. Если в 1940-е гг. наиболее частым возбудителем был стрептококк, который уступил свое место стафилококку, теперь наступила эра грам-отрицательных микроорганизмов.
Одним из важных критериев сепсиса является видовое однообразие микроорганизмов, высеваемых из первичных и вторичных очагов инфекции и крови.
2. Патогенез сепсиса
Микроорганизмы по-прежнему считаются главной причиной возникновения сепсиса, определяющей его течение, причем решающее значение имеют вирулентность возбудителя, его доза (титр микроорганизмов должен быть не менее 10 : 5 в грамме ткани). Крайне важными факторами, влияющими на развитие сепсиса, следует признать и состояние организма пациента, причем определяющее значение имеют такие факторы, как состояние первичного и вторичного очагов инфекции, выраженность и длительность интоксикации, состояние иммунной системы организма. Генерализация инфекции происходит на фоне аллергических реакций на микробный агент. При неудовлетворительном состоянии иммунной системы микроорганизм попадает в системный кровоток из первичного очага. Предшествующая и поддерживаемая первичным очагом интоксикация изменяет общую реактивность организма и формирует состояние сенсибилизации. Дефицит иммунной системы компенсируется повышенной реактивностью неспецифических факторов защиты (макрофагально-нейтрофильным воспалением), что вкупе с аллергической предрасположенностью организма приводит к развитию неуправляемой воспалительной реакции – так называемого синдрома системной воспалительной реакции. При этом состоянии отмечается чрезмерный выброс медиаторов воспаления как местно в ткани, так и в системный кровоток, что вызывает массивные повреждения тканей и увеличивает токсемию. Источниками токсинов являются поврежденные ткани, ферменты, биологически активные вещества клеток воспаления и продукты жизнедеятельности микроорганизмов.
Первичный очаг является не только постоянным источником микробного агента, но и непрерывно поддерживает состояние сенсибилизации и гиперреактивности. Сепсис может ограничиться только развитием состояния интоксикации и системной воспалительной реакцией, так называемой септицемией, но гораздо чаще патологические изменения прогрессируют, развивается септикопиемия (состояние, характеризующееся формированием вторичных гнойных очагов).
Вторичные гнойные пиемические очаги возникают при метастазировании микрофлоры, которое возможно при одновременном снижении как противобактериальной активности крови, так и нарушении местных факторов защиты. Микробные микроинфаркты и микроэмболии не есть причина возникновения пиемического очага. Основа – это нарушение деятельности местных ферментных систем, но, с другой стороны, возникшие пиемические очаги вызывают активацию лимфоцитов и нейтрофилов, чрезмерный выброс их ферментов и повреждение ткани, а вот уже на поврежденную ткань оседают микроорганизмы и вызывают развитие гнойного воспаления. При своем возникновении вторичный гнойный очаг начинает выполнять те же функции, что и первичный, т. е. формирует и поддерживает состояние интоксикации и гиперреактивности. Таким образом формируется порочный круг: пиемические очаги поддерживают интоксикацию, а токсемия, в свою очередь, обусловливает возможность развития очагов вторичной инфекции. Для адекватного лечения необходимо разорвать этот порочный круг.
3. Хирургический сепсис
Хирургический сепсис – крайне тяжелое общее инфекционное заболевание, основным этиологическим моментом которого является нарушение функционирования иммунной системы (иммунодефицит), что приводит к генерализации инфекции.
По характеру входных ворот хирургический сепсис можно классифицировать на:
Традиционно клиническими проявлениями сепсиса считаются такие признаки, как:
1) наличие первичного гнойного очага. У большинства больных он характеризуется значительными размерами;
2) наличие симптомов выраженной интоксикации, таких как тахикардия, гипотензия, нарушения общего состояния, признаки обезвоживания организма;
3) положительные повторные посевы крови (не менее 3 раз);
4) наличие так называемой септической лихорадки (большая разница утренней и вечерней температур тела, ознобы и проливной пот);
5) появление вторичных инфекционных очагов;
6) выраженные воспалительные изменения в гемограмме.
Не столь частым симптомом сепсиса является формирование дыхательной недостаточности, токсического реактивного воспаления органов (чаще всего селезенки и печени, что обусловливает развитие гепатоспленомегалии), периферических отеков. Нередко развивается миокардит. Часты нарушения в системе гемостаза, что проявляется тромбоцитопенией и повышенной кровоточивостью.
Для своевременной и правильной диагностики сепсиса необходимо иметь твердое представление о признаках так называемой септической раны. Для нее характерны:
1) вялые бледные грануляции, которые кровоточат при прикосновении;
2) наличие фибриновых пленок;
3) скудное, серозно-геморрагическое или буро-коричневое с неприятным гнилостным запахом отделяемое из раны;
4) прекращение динамики процесса (рана не эпителизирует, перестает очищаться).
Одним из важнейших признаков сепсиса следует признать бактериемию, но наличие микробов в крови по данным посевов определяется не всегда. В 15% случаев посевы не дают роста, несмотря на наличие явных признаков сепсиса. В то же время и у здорового человека может наблюдаться кратковременное нарушение стерильности крови, так называемая транзиторная бактериемия (после удаления зуба, например, бактерии могут находиться в системном кровотоке до 20 мин). Для диагностики сепсиса посевы крови должны быть многократными, несмотря на отрицательные результаты, причем кровь необходимо брать в различное время суток. Следует помнить: для того чтобы поставить диагноз септикопиемии, необходимо обязательно установить факт наличия у больного бактериемии.
Согласно современным рекомендациям обязательными диагностическими критериями, на основании которых можно поставить диагноз хирургического сепсиса, являются:
1) наличие очага инфекции;
2) предшествующее хирургическое вмешательство;
3) наличие не менее трех из четырех признаков синдрома системной воспалительной реакции.
Синдром системной воспалительной реакции можно подозревать при наличии у больного комплекса следующих клинико-лабораторных данных:
1) аксиллярной температуры более 38 °C или менее 36 °C;
2) учащения пульса более 90 в 1 мин;
3) недостаточности функции внешнего дыхания, что проявляется повышением частоты дыхательных движений (ЧДД) более 20 в минуту или повышением рСО2 более 32 мм рт. ст.;
4) лейкоцитоза, выходящего за пределы 4—12 x 109, или содержание незрелых форм в лейкоцитарной формуле более 10%.
4. Септические осложнения. Лечение сепсиса
Основными осложнениями сепсиса, от которых и погибают больные, следует считать:
1) инфекционно-токсический шок;
2) полиорганную недостаточность.
Инфекционно-токсический шок имеет сложный патогенез: с одной стороны, бактериальные токсины вызывают снижение тонуса артериол и нарушение в системе микроциркуляции, с другой – наблюдается нарушение системной гемодинамики в связи с токсическим миокардитом. При инфекционно-токсическом шоке ведущим клиническим проявлением становится острая сердечно-сосудистая недостаточность. Наблюдается тахикардия – 120 ударов в минуту и выше, тоны сердца приглушены, пульс слабого наполнения, систолическое АД снижается (90—70 мм рт. ст. и ниже). Кожа бледная, конечности холодные, нередка потливость. Наблюдается снижение мочеотделения. Как правило, предвестником шока является резкое повышение температуры с ознобом (до 40—41 °С), затем температура тела снижается до нормальных цифр, разворачивается полная картина шока.
Лечение шока проводят по общим правилам.
Основные звенья лечения.
1. Ликвидация интоксикации.
2. Санация гнойно-воспалительных очагов и подавление инфекции.
3. Коррекция иммунных нарушений.
Во многом для достижения этих целей применяются одинаковые мероприятия (в качестве дезинтоксикационной терапии)
1. Массивная инфузионная терапия. До 4—5 л в сутки плазмозамещающих растворов (неокомпенсана, гемодеза, реополиглюкина, гидроксилированного крахмала). При проведении инфузионной терапии особое внимание следует уделить коррекции электролитных нарушений, сдвигов в кислотно-основном состоянии (ликвидации ацидоза).
2. Форсированный диурез.
4. Лимфо– и гемосорбция.
5. Гипербарическая оксигенация.
6. Удаление гноя.
Для санации очагов инфекции – местное лечение:
1) удаление гноя, некротизированных тканей, широкое дренирование раны и лечение ее по общим принципам лечения гнойной раны;
2) применение антибактериальных средств местного применения (левомеколя и др.).
1) массивная антибактериальная терапия с применением как минимум двух препаратов широкого спектра действия или направленного действия с учетом чувствительности выделенного возбудителя. Антибиотики только парентерально (в мышцу, вену, регионарную артерию или эндолимфатически).
2) антибактериальная терапия проводится длительно (на протяжении месяцев) до отрицательного результата посева крови или клинического выздоровления, если посев первично роста не дал. Для коррекции иммунных нарушений могут применяться различные методы: введение лейкоцитарной взвеси, применение интерферона, гипериммунной антистафилококковой плазмы, в тяжелых случаях – применение глюкокортикостероидов. Коррекция иммунных нарушений должна проводиться с обязательной консультацией врача-иммунолога.
Важное место в лечении больных занимает обеспечение их адекватным количеством энергетического и пластического субстратов. Энергетическая ценность суточного рациона не должна быть ниже 5000 ккал. Показано проведение витаминотерапии. В особых случаях истощенным больным может быть проведено переливание свежецитратной крови, но гораздо предпочтительнее использование свежезамороженной плазмы, раствора альбумина.
При развитии органной недостаточности лечение проводится согласно стандартам.
По срокам заражения различают сепсис внутриутробный и внеутробный, т. е. интранатальный и постнатальный.
В постнатальном периоде самым частым местом внедрения инфекции являются пупочные сосуды и пупочная ямка. Часто входными воротами служат кожа, легкие, реже — органы мочевыделения.
Исключительно редко у детей первых 3 мес жизни возникает отогечный сепсис. У новорожденных, особенно недоношенных, может развиваться кишечный сепсис.
В редких случаях входными воротами инфекции у новорожденных могут быть неповрежденные, легкопроницаемые слизистые оболочки конъюнктивы, дыхательных путей, желудочно-кишечного тракта, половых путей у девочек. У детей раннего и более старшего возраста источником сепсиса может быть также гематогенный остеомиелит, при котором иногда наблюдается бурное или молниеносное развитие заболевания. Нередко сепсис развивается из инфицированных тромбов вен после введения лекарственных и питательных растворов.
У детей старшего возраста сепсис может возникать при опухолевых процессах, при лечении нммунодепрессантами, при; лейкозах, при ревматизме (наблюдения прошлых лет). Изредка сепсис развивается при гнойных пансинуситах, осложненных менингитом. В результате интенсивных лечебных воздействий на септический очаг входные ворота сепсиса могут не обнаруживаться (криптогенный сепсис).
Септический очаг чаще формируется в области входеных ворот инфекции.
Местная воспалительная реакция у новорожденных детей отличается меньшей интенсивностью, слабо выраженным экссудативным компонентом и относительно более выраженным альтеративным и продуктивным компонентом. В случаях преобладания продуктивных воспалительных изменений септический очаг обнаруживается с трудом, что чрезвычайно усложняет диагностику сепсиса. Продуктивные тканевые реакции особенно свойственны недоношенным детям, их тканевые реакции близки к тканевым реакциям плода.
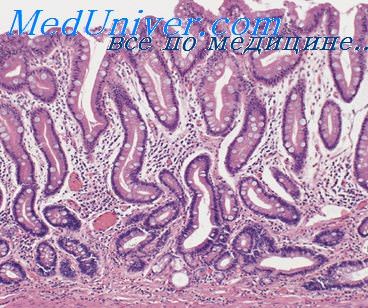
Слабо выраженные воспалительные изменения в септическом очаге могут быть обусловлены не только особенноетями тканевой реакции незрелого организма, но могут возникать также в связи с длительным применением антибиотиков, которые угнетают воспалительную реакцию.
Основные клинико-анатомические формы сепсиса у детей — септицемия и септикопиемия. Реже развивается септический (бактериальный) эндокардит с острым или затяжным течением, преимущественно на фоне пороков развития сердца и сосудов, после операции на сердце. Иногда источником эндокардита являются инфицированные тромбы в подключичных венах после их катетеризации. У детей первых месяцев жизни, особенно недоношенных, в большинстве случаев развивается септицемия.
В клинических проявлениях и морфологических изменениях при септицемии преобладают признаки токсико-дистрофических процессов с глубокими нарушениями обмена веществ. Гиперпластические процессы с увеличением селезенки, лимфатических узлов отсутствуют или слабо выражены. Отсутствуют воспалительные изменения в виде регионарных лимфангитов, тромбофлебитов.
Слабо выражены клеточные иммунологические реакции — плазматизация, гиперплазия лнмфаденоидной ткани.
Наиболее постоянными анатомическими и морфологическими проявлениями септицемии у детей являются нарушения микроциркуляции с геморрагическим диатезом в виде точечных и пятнистых кровоизлияний в слизистые и серозные оболочки, в оболочки и вещество головного мозга, в легкие, иногда более массивные кровоизлияния в надпочечники с образованием гематом.
В паренхиматозных органах развивается преимущественно белковая дистрофия. В строме печени, почек, легких на фоне полнокровия и отека возникают пролиферативиые клеточные реакции, которые у новорожденных чаще всего проявляются по типу незрелой иммунологической реакции с инфильтрацией миелоэритроцитарными клетками.
В органах иммуногенеза возникают изменения в виде акцидентальной инволюции вилочковой железы вплоть до ее атрофии, редукции фолликулов и зародышевых центров селезенки, атрофии групповых лимфатических и солитарных фолликулов кишечника. Эти изменения свидетельствуют об угнетении функции органов иммунной системы при длительном течении и летальных исходах.
- Вернуться в оглавление раздела "гистология"
Патологоанатомическая диагностика сепсиса : методические рекомендации / О.Д.Мишнёв, А.И.Щёголев, О.А.Трусов. — Москва, 2004.
библиографическое описание:
Патологоанатомическая диагностика сепсиса : методические рекомендации / Мишнёв О.Д., Щёголев А.И., Трусов О.А. — 2004.
код для вставки на форум:
Российское общество патологоанатомов
О.Д.Мишнев, А.И.Щеголев, О.А.Трусов
ПАТОЛОГОАНАТОМИЧЕСКАЯ ДИАГНОСТИКА СЕПСИСА
Сепсис – полиэтиологическое инфекционное заболевание, характеризующееся генерализованным характером, ацикличностью течения и особым образом измененной реактивностью. Сепсис развивается из местных очагов инфекции и рассматривается, как правило, в качестве осложнения заболеваний, послуживших причиной генерализации инфекции. Последние годы, несмотря на интенсивную терапию, характеризуются ростом числа больных сепсисом и высокой летальностью.
Сепсис представляет собой заболевание, в отношении этиологии, патогенеза, патологической анатомии, диагностики, лечения которого всегда были и ещё будут проводиться дискуссии. Клиницисты обращаются к патологоанатомам в надежде получить желаемое и в то же время, по их мнению, объективное и адекватное объяснение летального исхода при сепсисе. Однако, справедливости ради, следует констатировать, что, как правило, такое объяснение для них a priori, до вскрытия, в современных клиниках уже имеется, и оно может быть получено на основании комплекса клинических и лабораторных признаков доказательной медицины.
Именно эти показатели, очевидно, следует использовать и патологоанатому при анализе истории болезни и результатов вскрытия для решения своих диагностических проблем. Многие клиницисты интересуются на вскрытии, т.е. a posteriori, не столько познанием на морфологическом субстрате причины и действия, сколько прагматичным согласованием формальных параметров, определяемых при сличении клинического и патологоанатомического диагнозов. Это определяет первоочередную задачу совместной междисциплинарной работы – нахождения общих точек соприкосновения клиницистов и патологоанатомов для полноценного и современного анализа результатов патологоанатомического исследования умерших от сепсиса.
Теоретические аспекты проблемы сепсиса, представленные в мировой литературе конца ХХ – начала нынешнего века и воспринимаемые как революционные и во многом совершенные, дающие основания для разработки оптимальных методов лечения и недопущения летальных исходов при сепсисе, не были неожиданными для патологоанатомов России. В этом заслуга наших Учителей и в первую очередь И.В. Давыдовского, а также А.В.Смольянникова, Д.С.Саркисова, А.П.Авцына, Н.К.Пермякова и других, которые первоочередное внимание уделяли макробиологической составляющей сепсиса, не забывая при этом об этиопатогенетической роли возбудителей инфекции.
Принятие и выполнение решений Согласительной конференции пульмонологов и специалистов по интенсивной терапии (ACCP/SCCV), состоявшейся в 1991 году в Чикаго, привело к унификации терминологии и к упрощению клинической диагностики сепсиса. Однако отсутствие рандомизированных патологоанатомических исследований и, соответственно, клинико-морфологических сопоставлений является одной из важных причин неполного взаимопонимания клиницистов и патологоанатомов при оценке формы и танатогенеза заболевания, а также при обсуждении расхождений клинического и патологоанатомического диагнозов. К сожалению, до настоящего времени предметом дискуссий является отнесение тех или иных клинических и морфологических признаков к проявлениям сепсиса.
Также следует остановиться на распространённой ныне тенденции считать условным выделение разновидностей сепсиса по входным воротам, поскольку генерализованная реакция организма на инфекцию по своей сути является единой и требует незамедлительного лечения, а в Международной классификации болезней отсутствует подразделение сепсиса на разновидности по данному основанию. Возможно, что такой прагматичный подход является обоснованным, однако мы рекомендуем патологоанатомам не забывать о морфологических особенностях различных форм сепсиса в зависимости от входных ворот.
Действительно, для патологоанатома и клинициста не будет представлять большой сложности достижение взаимопонимания при анализе результатов секции больного, погибшего от сепсиса при наличии типичных морфологических признаков и соответствующих клинических данных. Гораздо большие трудности возникнут в том случае, когда больного лечили от сепсиса (и по результатам вскрытия довольно успешно – именно так!), а смерть наступила от другой причины, видимо не связанной с сепсисом. В этом случае необходимо учитывать не только медицинские составляющие (организационные, научно–практические), но также социальные и экономические вопросы, которые в настоящее время никогда не следует упускать из вида. Также сложными для патологоанатомической диагностики являются наблюдения лечённого сепсиса в плане танатогенеза и установления непосредственной причины смерти. Наконец, наблюдения посмертно диагностированного сепсиса, который не был выявлен в клинике, должны стать предметом обсуждения на клинико–патологоанатомических конференциях.
Сепсис (в переводе с греческого sēpsis – гниение) – представляет собой особую форму тяжелой генерализованной инфекции, при которой макроорганизм не способен локализовать инфекционный процесс (Белянин В.Л., Рыбакова М.Г., 2004).
Бактериемия – симптом, обозначающий наличие в крови живых микроорганизмов (не обязательно только при сепсисе).
Входные ворота инфекции – место внедрения инфекции в организм.
Диссеминация – употребляется, как правило, для характеристики распространения поражений при инфекционном процессе в пределах одного органа (например, диссеминированный туберкулез легких).
Генерализация – обозначает, как правило, поражение многих органов и систем (например, генерализованная вирусная, туберкулезная инфекция).
Синдром системного воспалительного ответа (ССВО) (Systemic Inflammatory Response Syndrome (SIRS), синдром системной воспалительной реакции (ССВР)) патологическое состояние, обусловленное одной из форм хирургической инфекции или альтерации ткани неинфекционной природы (травма, панкреатит, ожог, ишемия или аутоиммунные повреждения тканей и др.). Это понятие предложено классификацией ACCP/SCCV, что привело к существенному пересмотру концептуальных положений о патогенезе, клинике, лечении, профилактике возникновения сепсиса и его осложнений. ССВР (SIRS) характеризуется наличием более чем одного из четырёх следующих основных клинических признаков: гипертермия, тахикардия, тахипноэ, лейкоцитоз (или лейкопения). Подобные клинические признаки встречаются при сепсисе, но при этом обязательным является наличие инфекционного очага поражения в тканях или органах. Патологоанатомическая характеристика SIRS является объектом перспективных научных исследований.
Септицемия – клинико–патологоанатомическая форма сепсиса, при которой отсутствуют метастатические септические очаги. Септицемия – это сепсис без гнойных метастазов. По поводу правомочности применения этого понятия в качестве диагноза одной из форм сепсиса до сих пор продолжается дискуссия. Некоторые клиницисты и патологоанатомы советуют вообще отказаться от этого термина (Пермяков Н.К., 1992). Этот термин не представлен и в классификации ACCP/SCCV. Тем не менее, он рекомендован МКБ-10 как унифицированный для всех разновидностей сепсиса, и вплоть до нового пересмотра он должен применяться клиницистами и патологоанатомами при определении шифра большинства клинико–патологоанатомических форм сепсиса.
Септикопиемия – клинико–патологоанатомическая форма сепсиса. Для неё характерно наличие гнойного воспаления (абсцессов, апостем, флегмон, интерстициального гнойного воспаления) в различных органах и тканях, возникающего в результате гематогенного распространения микробных эмболов из септического очага. Септикопиемия – это сепсис с гнойными метастазами.
Термин септикопиемия не представлен в МКБ–10.
Термин сепсис носит обобщающий характер, как и термин септический процесс. Классификация ACCP/SCCV рекомендует в клинике использовать термин сепсис, а не септицемия или септикопиемия. В настоящее время не рекомендуется использовать термин септическое состояние, лишенный конкретной основы.
Тяжёлый сепсис (или сепсис-синдром) – форма сепсиса, предложенная в классификации ACCP/SCCV, при котором отмечаются признаки полиорганной недостаточности. В.Л.Белянин и М.Г.Рыбакова (2004) считают, что с точки зрения патоморфолога понятие тяжёлый сепсис (сепсис–синдром) нельзя признать удачной терминологической находкой.
Септический шок – другая форма тяжёлого сепсиса в классификации ACCP/SCCV, сопровождающаяся артериальной гипотонией, не устраняющейся с помощью инфузионной терапии и требующей назначения катехоламинов.
Септический (бактериальный, инфекционный) эндокардит (острый и подострый) характеризуется, прежде всего, воспалительными поражениями клапанного аппарата сердца, развивающимися наряду с септическими проявлениями. Представляет собой самостоятельное заболевание (первоначальную причину смерти) и имеет собственный шифр. Следует отличать от поражений эндокарда при других формах сепсиса.
Септический очаг – различают первичный и метастатические септические очаги. Первичный септический очаг представляет собой фокус воспаления, преимущественно гнойного, в котором происходит накопление микроорганизмов, распространяющихся затем гематогенно и лимфогенно по тканям и органам. Метастатические септические очаги (вторичные септические очаги, метастатические очаги при сепсисе, септические метастазы, метастатические гнойники, гнойные метастазы) представляют собой очаги воспаления, возникающие вследствие гематогенного перемещения септического процесса в ткани и органы из другого очага.
Системный инфекционный процесс – поражение какой-либо системы органов (например: нервной при клещевом энцефалите; пищеварительной при шигеллезе и т.д.).
Гнойно-резорбтивная лихорадка. Понятие гнойно-резорбтивной лихорадки предложено И.В.Давыдовским для обозначения клинических и патологоанатомических проявлений местного гнойно-некротического процесса, морфологически ограниченного демаркационным валом (в отличие от септических очагов) от окружающих тканей. В настоящее время этот термин почти не используется, а состояние больного обозначается как интоксикация или разновидность эндотоксикоза.
Эндотоксикоз – очень широкое понятие для обозначения осложнений и проявлений заболеваний и состояний организма. Основным фактором патогенеза эндотоксикоза является воздействие на организм токсических продуктов, образующихся в нем в результате нарушения тех или иных функций.
Возбудителями сепсиса могут являться многие микроорганизмы (табл. 1). Это многочисленные бактерии: стрептококки, стафилококки, менингококки, пневмококки, кишечная палочка, синегнойная палочка, клебсиеллы, протей, сальмонеллы, а также грибы преимущественно Кандида и аспергиллус. Сепсисом может осложниться течение туберкулеза, сыпного тифа, брюшного тифа и других инфекционных заболеваний, возбудителями которых являются патогенные микроорганизмы. Генерализованные вирусные инфекции не принято рассматривать в качестве сепсиса, хотя об этом имеются указания в современных зарубежных клинических исследованиях.
Таблица. 1. Наиболее вероятная этиология сепсиса в зависимости от локализации первичного очага инфекции
Локализация первичного очага
Streptococcus spp., Staphylococcus spp., анаэробы
Сепсис классифицируют: По возбудителю:
• кандидозный и т.д. По источнику:
• первичный (криптогенный). Сепсис считают первичным, если не находят входных ворот инфекции, первичного гнойного очага или когда происхождение сепсиса неясно. Возникновение такого сепсиса часто связано с аутоинфекцией (дремлющая инфекция, зубы, миндалины и др.);
• вторичный (раневой, послеоперационный, при острых и хронических гнойных заболеваниях и др.).
По времени развития:
• ранний (развивается до 10-14 дней от момента повреждения);
• поздний (развивается позже 2 недель от момента повреждения).
Пи локализации первичного очага;
ГЛАВА XIV. ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
По клинической картине:
• молниеносный - клиническая картина развертывается в течение 1-3 суток, встречается в 2% случаев;
• острый - клиническая картина развертывается в течение 5-7 суток, встречается у 39-^0% больных сепсисом;
• иодосгрый - клиническая картина развертывается в течение 7-14 суток, встречается в 50-60% случаев;
• хронический (хронический рецидивирующий) - встречается редко и характеризуется периодическим ухудшением общего состояния больного, подъемами температуры, положительными посевами крови или возникновением новых пиемических очагов
По клинико-анатомическим признакам
• гнонно-резорбтивная лихорадка - выявляется у 24-25% больных с острыми гнойными заболеваниями. Характеризуется четко определяемыми гнойными очагами, волнообразным течением процесса, ин-термиттирующпм типом лихорадки. Наблюдается не менее 7 дней после вскрытия гнойного очага с сохраняющимся параллелизмом и выраженностью функциональных нарушений. Посевы крови у этих больных в большинстве случаев стерильны;
• септицемия - выявляется у 25-26% больных с острыми гнойными заболеваниями. Характерны тяжелое общее состояние больного, высокая температура, нарушение деятельности различных функциональных систем, которые прогрессируют, несмотря на активное воздействие на первичный очаг;
• септикопиемия - встречается у 32-35% больных. Свойственны метастатические гнойные очаги на фоне клинических проявлений септицемии;
• хронический сепсис - характеризуется наличием в анамнезе гнойных очагов в различных органах и гканях, которые не проявляют себя остро, однако способны поддерживать длительное время воспалительные реакции. Посевы крови у таких больных не стерильны. Клинически отмечаются периодические обострения с температурной реакцией.
По клиническим фазам течения'
• фаза напряжения - представляет собой реакцию макроорганизма в
ответ на внедрение возбудителя и ею агрессивные действия В этом
ГЛАВ \ \1V. ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
случае при недостаточной местной специфической реакции в виде воспаления включаются функциональные системы, обеспечивающие мобилизацию защитных сил. Стимуляция гнпоталамо-гипофтар-ной, а через нее и спмнатоадреналовой систем приводит к напряжению всех жизнеобеспечивающих систем. Несоответствие постепенно уменьшающихся энергетических резервов и нарастающая нагрузка ведут к истощению организма и напряженности метаболических процессов. В клинической картине доминируют гемодинамические нарушения и токсические проявления в виде энцефалопатии и очаговых нарушении ЦНС. Расстройства гемодинамики нередко протекают по типу септического шока. Общими для них являются несоответствие между объемом сосудистого русла и обьемом циркулирующей крови, коагулопатические катастрофы. Гемодинамические нарушения и интоксикация в эту фазу сопровождаются ухудшением функционирования детокспкацпонных систем (почечной, печеночной, дыхательной), изменением показателей периферической крови и костно-мозгового кроветворения;
• катаболпческая фаза - наиболее яркая по своим клиническим проявлениям Характеризуется прогрессирующим расходом ферментных и структурных факторов с последующим наступлением декомпенсации функциональных систем. Повышение катаболизма белков, углеводов и жиров, декомпенсация водно-электролитного и кислотно-щелочного балансов сопровождаются вовлечением в местный процесс окружающих тканей, увеличением зоны деструкции. Все это приводит к ряду системных нарушений (сердечно-сосудистой недостаточности, синдрому поражения легочной ткани, синдрому почечно-пе-ченочной недостаточности и др.);
• анаболическая фаза - ей свойственно восстановление утраченных резервных материалов, а также структурных протеинов в организме. Переход катаболпческой фазы в анаболическую осуществляется, как правило, плавно, но может проходить быстро и сопровождаться общим возбуждением, падением АД, вегетативными нарушениями и др.
ГЛАВА XIV ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
10.4. КЛИНИЧЕСКАЯ KVI'TIIIIA
Проявления сепсиса многообразны и зависят or фазы и run а его iсменил. Пет нп одного признака, который сам по себе в отдельности мш Бы считаться специфическим именно для сепсиса. Однако основная картина течения и главные признаки заболевания однотипны при различных возбудителях.
Характерен внешний вид больною. В начальной стадии, особенно при высокой температуре, лицо гииеремпровано, а в дальнейшем в связи с развитием анемии оно бледнеет, черты заостряются. Становятся желтушными склеры, а иногда и кожа. Нередко наблюдаются герпетическая сыпь на губах, мельчайшие кровоизлияния (петехни) пли геморрагическая сыпь па коже и гнойнички (пиодермия). Весьма характерно для сепсиса раннее появление пролежней, особенно при остром течении заболевания. Нарастают истощение и обезвоживание.
Одним из важных и постоянных признаков сепсиса является повышение температуры. Непрерывно высокая температура (39-40 °С) отражаем тяжелое, быстропрогреессирующее течение заболевания и характерна для молниеносного сепсиса, бактериосептпческого шока или крайне тяжелого острого сепсиса с пшерергической реакцией. Ремитгнрующая лихорадка (суточные колебания температуры 1-2 °С) типична для острого сепсиса. При подостром течении или в тех случаях, когда не удается радикально излечить гнойные очаги, температурная кривая приобретает волнообразный характер (периоды субфебрилитета сменяются пиками подъема температуры до 40 °С и выше).
Параллельно с лихорадкой отмечаются нарушения со стороны ЦНС: головная боль, бессонница или сонливость; раздражительность, возбуждение пли, наоборот, подавленное состояние Иногда у больных наблюдаются нарушения сознания и психики.
Нарушения функции сердечно-сосудистой системы проявляются в понижении АД, учащении и ослаблении пульса, причем расхождение между частотой пульса и температурой является плохим прогностическим признаком. При аускультацпп топы сердца глухие, иногда прослушиваются шумы. Токсическое поражение сердечно-сосудистой системы может со провождаться нарушением ритма сердца, появлением признаков миокардита и эндокардита, что существенно влияет на сердечный выброс, минутный объем и другие показатели гемодинамики. Довольно часто развивается тромбофлебит. У большинства больных с неблагоприятным течением сеп-
22 3,ik. 22X5 673
ГЛ \ВА \1V ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
спса имеется четкое снижение емкости вен и скорости венозного оттока Снижается периферический кровоток из-за выраженной генерализованной вазоконетрпкцпи, что является настораживающим признаком угрожающего состояния больного и плохого прогноза.
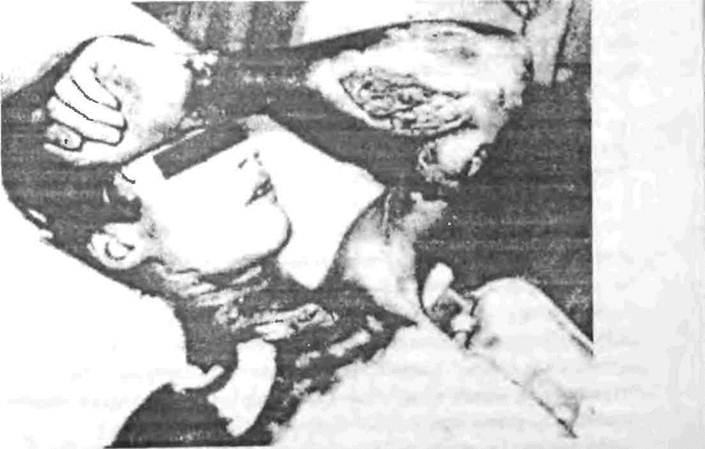
Помимо всех перечисленных выше признаков, для сепгикопиемии характерно появление вторичных гнойников в различных органах и тканях (рис. 42). При гнойных метастазах в легкие наблюдаются пневмонии или абсцесс легких, при метастазах в кости остеомиелит и т.д. Вскрыше гнойников приводит к затиханию некоторых симптомов, снижению температуры. Однако при новом образовании метастатических гнойников все симптомы обостряются вновь.
Клиническая картина сепсиса без мет ас i азов отличается тяжестью и постоянством симптомов При этой форме не наблюдается ремиссий, а все симптомы ярко выражены.
Для сепсиса характерны изменения в крови. В начальной стадии обычно выявляются лейкоцитоз (до 15х10 1 7л - 30x10 9 /л), сдвиг лейкоцитарной формулы влево и повышение СОЭ. Лейкопения часто является признаком
б
ГЛАВА XIV. ХИРУРГИЧЕСКАЯ ПИФЬКЦИМ
тяжести заболевания и слабой реактивности организма. Одновременно развивается нарастающее малокровие: снижается количество эритроцитов и гемоглобин. При септицемии обычно преобладает активность ирошно-свертывающей системы: повышается уровень продутой деградация фиб рина и фибриногена, снижается активность антиплазмшюв, повышается фибрниолптнческая активность сыворотки крови, увеличивается активность свободного гепарина, удлиняется тромбпповое время, снижается активность фибрпназы. У больных с сепгикопиемиеп степень активации про-тпвосвертывающеи системы выражена меньше. Чаще наблюдаются заметное повышение концентрации фибрпио1ена и торможение активности плазминогена, т.е. имеются признаки активности обоих звеньев системы гемокоагуляцпи. Гиперфибриногенемня при септиком и ем и и связана, по-видимому, с наличием гнойных очагов. Вероятно, это своеобразная защитная реакция организма, направленная на отграничение очагов инфекции.
| Рис. 42. Больной П., 16 лет. Диагноз: фурункул лица, острый сепсис, кая фаза. Ссптнкописмня |
Сепсису свойственно повышение метаболизма с увеличением потребления кислорода, потерей массы и гипопротеинемиеп. При тяжелом сепсисе и септическом шоке обмен носит в значительной мере анаэробный характер, при котором уменьшается скорость синтеза АТФ и биосинтеза бел-
ГЛАВА XIV. ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
ков. За счет изменении аминокислотного и жирового обмена нарушается образование глюкозы и повышается уровень молочной кислоты, что приводит к нарастанию метаболического ацидоза. В результате возникновения энергетического дефицита глубокие изменения претерпевают клеточные мембраны - в сыворотке повышается содержание калия и снижается уровень натрия, происходит сдвиг водно-электролитного баланса.
Для диагностики гнойных очагов целесообразно использовать как обычные клинические и лабораторные данные, так и специальные инструментальные методы исследования: диагностические пункции, ультразвуковое исследование, компьютерную томографию, термографию, сканирование и др.
Ценным методом в диагностике сепсиса является регулярное бактериологическое исследование крови. В большинстве случаев гемокультура положительна перед ознобом или вначале его. Однако при типичной клинической картине отрицательные результаты бакпосева крови не шрают решающей роли в постановке диагноза Отрицательные результаты бактериологических посевов при сепсисе особенно часто наблюдаются при лечении сульфаниламидными препаратами и антибиотиками, потому наибольшую ценность представляют анализы, проведенные до начала лечения.
Выявляемое гь основных симптомов сепсиса представлена в табл. 1.
Таким образом, сепсис имеет определенный симптомокомплекс, включающий:
• наличие гнойного очага или входных ворот для инфекции;
• соответствующую клиническую картину (лихорадка, интоксикация, изменения со стороны крови и т.д.);
• положительные повюрные посевы крови (именно повторные, так как однократно выявленная бактериемия неравнозначна сепсису).
Отсутствие видимого первичного очага ставит под сомнение диагноз сепсиса. В таких случаях необходимо прежде всего исключить острые инфекционные (тифы, туляремию, бруцеллез, туберкулез) или системные (коллагенозы, заболевания крови) заболевания перед тем. как остановиться на диагнозе сепсиса
Клиническая картина сепсиса в известной мере зависит от характера возбудителя и его вирулентности.
Читайте также:


