Классификация послеродовых септических заболеваний по сазонову-бартельсу
Выделяют локализованные послеродовые гнойно-септические заболевания – эндометрит, послеродовую язву, нагноение операционной раны после кесарева сечения, мастит, а также генерализованные формы – акушерский перитонит, сепсис. Основными возбудителями у рожениц и родильниц являются анаэробы, энтерококки, стрептококки, стафилококки. Очень часто наблюдается смешанная инфекция. Большую роль играют анаэробные неспорообразующие бактерии. Они относятся к группе эндогенных условно-патогенных микроорганизмов. Анаэробная неклостридиальная инфекция встречается при различных формах перитонита, при абсцессах, при септическом аборте и эндометрите. Три фазы: фаза воспаления (период сосудистых изменений и период очищения раны от некротических тканей); фаза регенирации, образования и созревания грануляционной ткани; фаза реорганизации рубца и эпитализации.
Билет №8
1.мягкие ткани родового канала. Мышцы тазового дна.
Мяг тк мал таза, выстил родовой канал, не уменьшают его размеров. Тазовые мышцы созд наилучшие усл для продвиж головки плода. Плоскость входа в мал таз по обеим сторонам частично прикрывается m.iliopsoas. Боков стенки мал таза выстланы запирательными и грушевидными мыш. На них лежат сосуды и нервы. Крестцов впадина прикрыта прямой кишкой. Обл выхода из пол-и мал таза назыв промежностью. Обл промежности имеет ромбовидную форму; спереди она простирается до нижнего края лобкового симфиза, сзади до верхушки копчика, по бокам она ограничена ветвями лобковых и седалищных костей и седалищными буграми. Область промежности образует дно таза, закрывая выход из него. Она делится на передневерхнюю, меньшую, мочеполовую область и нижнезаднюю, большую, заднепроходную область. В образовании дна мал таза приним уч-е две диафрагмы тазовая и мочеполовая. Диафрагма таза занимает заднюю часть промежности и имеет вид треугольника, вершина кот обращена к копчику, а углы к седалищным буграм. Диафрагма таза. Поверхностный слой мышц диафрагмы таза представлен непарной мышцей наружным сфинктером заднего прохода. К глубок мышцам диафрагмы таза относ две мышцы: мышца, поднимающая задний проход- Эта мышца состоит из лобково-копчиковой и подвздошно-копчиковой мышц. и копчиковая мышца. . Мочеполовая диафрагма. Это фасциально-мышечная пластинка, расположена в передней части дна малого таза между нижними ветвями лобковых и седалищных костей. В состав этой пластинки входят верхняя и нижняя фасции мочеполовой диафрагмы. Обе фасции срастаются с каждой стороны с надкостницей нижних ветвей лобковых и с надкостницей седалищных костей. Мышцы мочеполовой диафрагмы делятся на 1Поверхностные :поверхностная поперечная мышца промежности, седалищно-пещеристая мышца и луковично-губчатая. 2Глубокие мышцы -глубокая поперечн мышца промежности и сфинктер мочеиспускательного канала.
2.Гестозы. Этиология патогенез. Классификация.Гестоз- осложн берем-ти,связ-ое с генерализ ангиоспазмом - во вторую половину беременности.(с 4 мес) Классификация: 1. водянка беремен, 2. нефропатия, 3. преэклампсия, 4. эклампсия. Чистые- у беременных среди полного здоровья в отсутст экстраген патологии. Сочетанные – на фоне предшеств заб. Патогенез: 1. Следует выделить два основных пусковых мех-ма - диффузионно- перфузионная недост-ть маточно-плацентарного кров-я и экстрагенитал. патология (особенно с нарушением кровообращения в почках). 2. В результате повреждения почек - протеинурия, обр-е гиалиновых цилиндров. Наруш. выделение мочевой кислоты из канальцев (гиперурикемия). Количество крови, протекающей через почки, и фильтрация в клубочках ↓. ↑клубочковой фильтрации в сочетании с наруш. водно-электролит. обмена приводит к наруш. равновесия в клубочково- канальцевой системе. Это вызывает задержку натрия и воды. При выхождении во внесосудистое русло пространство плазмы, воды и натрия образуются генерализованные отеки. При резком ↓ клубочковой фильтрации и значительном выделении воды и натрия во внесосудистое пространство развивается олигурия. 3. Дериваты фибриногена фильтр. почками из кров. русла. Накопление их в плазме вследствие наруш-я ф-ии почек приводит к хроническому распростр. внутрисосудистому свертыванию крови. 4. Отмечается генерализованный спазм сосудов гуморального происх-я, обусл увелич-ой чувств-ю к прессорным веществам. К этому приводят задержка натрия и воздействие стероидных гормонов. 5. Спазм соудов приводит не только к гипертензии, но и к тканевои ишемии, гипоксии, усиленной проницаемости стенки капилляров, к нарушению онк давления, что усугубляет отеки. 7. Прогрессирующий интенсивный спазм сосудов с последующей ишемией, гипоксией усиливает повреждение жизненно-важных органов (почек, печени, ГМ) и при водит в конеч. итоге к судорогам, коме и кров-ю в мозг . 8. Ацидоз, сопровождающий ишемию и гипоксию тканей, изменяет активность фактора Хагемана, увелич проницаемость сосуд. стенки, жидкость выходит из сосудистого русла в ткани. Это сопровождается гиповолемией, дефицитом ОЦК, что приводит к проявл-ям нефропатии (ишемизированная почка), активации РАС, централизации кровообращения.
отёки беременных сначала появл на нижних конечностях, затем распространяются на брюшн стенку, туловище и лицо. В 20-25% случаев отёки переходят в нефропатию.2. клиника нефропатии определ наличием 3 симптомов – триадой Цангемейстера: гипертензия, протеинурия, отёки. Диагноз м.б.поставлен при наличие 2 признаков. Различают гестоз лёгкой, ср и тяжёлой степени.
Последнее изменение этой страницы: 2017-02-17; Нарушение авторского права страницы
Послеродовые гнойно-септические заболевания.
Лектор – д.м.н., доцент Л.В. Дикарева
1. Послеродовые гнойно-септические заболевания. Определение. Этиология. Классификация по МКБ-10.
2. Классификация Сазонова-Бартельса.
3. Послеродовая язва. Клиника. Диагностика. Лечение.
4. Послеродовый эндометрит. Клиника. Диагностика. Лечение.
5. Воспаление маточных труб и яичников. Параметрит. Хориоамнионит. Метротромбофлебит. Классификация. Клиника. Диагностика. Лечение.
6. Тромбофлебит поверхностных вен голени. Тромбофлебит вен малого таза и глубоких вен нижних конечностей. Классификация. Клиника. Диагностика. Лечение.
7. Послеродовый лактационный мастит. Классификация. Клиника. Диагностика. Лечение.
8. Акушерский перитонит. Стадии течения. Варианты. Клиника. Диагностика. Лечение.
9. Сепсис. Септицемия. Септикопиемия. Диагностика. Лечение.
10. Бактериально-токсический шок. Клиника. Диагностика. Лечение.
11. Профилактика гнойно-септических заболеваний.
Послеродовые гнойно-септические заболевания. Определение. Этиология. Классификация по МКБ-10.
Послеродовая инфекция – это раневая септическая инфекция, которая отличается рядом особенностей, связанных с анатомическим строением женских половых органов и их функциональным состоянием в гестационный период.
В развитии патологии послеродового периода, кроме бактериальной инфекции определенное значение имеет вирусная инфекция, перенесенная во время беременности, особенно накануне родов и в родах. При этом развивается своеобразный вирусно-бактериальный синергизм, значительно ухудшающий прогноз послеродового периода.
Центральным вопросом в проблеме патогенеза послеродовых инфекций является вопрос о взаимоотношении макроорганизма и микрофлоры. Важное значение в развитии инфекции имеет характер микроорганизмов – их вирулентность, темп размножения, степень обсемененности. С другой стороны, многие неблагоприятные факторы течения беременности (анемия, гестоз, пиелонефрит, кольпит) и родов (оперативное родоразрешение, слабость родовой деятельности, травмы родовых путей, большая кровопотеря, остатки плаценты в матке) значительно повышают риск развития послеродовой инфекции, т. к. нарушают защитные функции организма женщины.
В зависимости от множества факторов (макроорганизма и микрофлоры) проявления септической инфекции могут быть различными – от самых легких местных изменений до генерализованных форм.
Классификация Сазонова-Бартельса.
Из септического очага инфекция распространяется чаще всего по кровеносным и лимфатическим путям, реже – по межклеточным щелям.
Клинически классификация С. В. Сазонова (1935) и А. В. Бартельса (1973) выделяет 4 формы и этапа распространения инфекции:
I этап – форма септической инфекции, ограниченной пределами раны ( послеродовая язва, послеродовой эндометрит).
II этап – инфекция, распространившаяся за пределы раны, но ограничена полостью м/таза (миоэндометрит, параметрит, метротромбофлебит, аднексит, флебит вен таза и нижних конечностей, пельвиоперитонит).
III этап – инфекция близкая по клинической картине к генерализованным формам (перитонит, прогрессирующий тромбофлебит, бактериальный шок); анаэробная газовая инфекция.
IV этап – генерализованная форма общей септической инфекции сепсис (септицемия и септикопиемия); инфекционно-токсический шок.
Отдельная форма послеродовой инфекции – лактационный мастит.
Послеродовая язва. Клиника. Диагностика. Лечение.
Послеродовая язва – это инфицирование разрывов промежности, неушитых трещин и ссадин слизистой оболочки и преддверия влагалища.
При этом общее состояние родильницы нарушается не всегда. Температура субфебрильная или может оставаться нормальной, пульс учащается соответственно увеличению температуры. Появляется боль в области швов – на промежности или во влагалище. При осмотре отмечается гиперемия слизистой оболочки или кожи, отек, пораженные участки покрыты серо-желтым некротическим налетом, при снятии и отторжении которого возникает кровоточащая поверхность.
Лечение: при наличии воспалительного инфильтрата необходимо распустить швы в области промежности и во влагалище обеспечить свободный отток раневого отделяемого; при необходимости – дренирование.
До очищения раны промывание ее антисептическими жидкостями (3 % Н2О2; 0,002% р-ра фурацилина; 1 % р-ра диоксидина и др.) и накладывание повязки с мазями (левомиколь, диоксиколь и др.).
Послеродовый эндометрит. Клиника. Диагностика. Лечение.
Послеродовой эндомиометрит – наиболее частая форма инфекционных осложнений у родильниц.
Классическая форма: развивается на 3–5 сутки после родов. температура, озноб; Рs частый, мягкий, не соответствует общей кровопотере в родах; головная боль и др. признаки интоксикации; изменяется цвет кожных покров. ОАК: умеренная анемия, лейкоцитоз со сдвигом формулы влево, эозинопения, лимфо- и моноцитопения. Характерны изменения со стороны половых органов: размеры матки соответствуют нормальной инволюции органа, консистенция матки более мягкая; количество выделений уменьшено, и они приобретают патологический характер (примесь гноя, зловонный запах).
Стертая форма: развивается на 8–9 е сутки; все симптомы менее выражены.
1. УЗИ матки как неинвазивный метод исследования может широко применяться в послеродовом периоде для выяснения вопроса о наличии в полости матки тех или иных патологических включений.
2. Гистероскопия позволяет более четко оценить состояние эндометрия, характер патологических включений.
3. Необходимо выделить возбудитель из полости матки, идентифицировать его и количество оценить микробную обсемененность полости матки. Определить чувствительность выделенной микрофлоры к антибиотикам.
Интенсивная терапия: местное лечение, антибактериальная терапия, инфузионная, дезинтоксикационная, иммунная терапия.
I. Местное лечение:
1) расширение цервикального канала для создания оттока из полости матки.
2) промывное дренирование трубчатым катетером, через который производят промывание и орошение стенок полости матки растворами антисептиков, антибиотиков и др.;
3) аспирационно-промывное дренирование после аспирации содержимого полости матки шприцем Брауна (полученный аспират необходимо направить в бак. лабораторию) полость матки дренируют двумя объединенными катетерами.
Один из них (приточный) должен быть введен до дна матки, второй (дренажный) на 6–7см. от внутреннего зева. Введение катетеров через цервикальный канал должно быть выполнено без усилия и без фиксации шейки матки щипцами Мюзо. Наружный отрезок промывной трубки фиксируют лейкопластырем к коже бедра, а конец дренажной трубки опускают в лоток.
Акушерский перитонит. Стадии течения. Варианты. Клиника. Диагностика. Лечение.
Послеродовой пельвиоперитонит представляет собой воспаление брюшины, ограниченное полостью малого таза.
Клиническая картина послеродового пельвиоперитонита чаще всего развивается к 3–4 му дню после родов. Заболевание, как правило, начинается остро, с повышения температуры до 39–40 С°. При этом возникают резкие боли внизу живота, метеоризм. Могут быть тошнота, рвота, болезненная дефекация, отмечается положительный симптом Щеткина-Блюмберга в нижних отделах живота. При пельвиоперитоните – перкуторная граница тупости ниже пальпаторной границы инфильтрата, а граница болезненности – выше.
Матка, которая, как правило, является источником инфекции, увеличена, болезненна, из-за напряжения передней брюшной стенки плохо контурируется. Процесс может разрешаться образованием ограниченного абсцесса (excavatio recto-uterina) или рассасыванием инфильтрата.
Лечение послеродового пельвиоперитонита комплексное. Оно состоит из активной антибактериальной терапии и проведения дезинтоксикационных мероприятий. В ряде случаев применяются симптоматические средства и общеукрепляющая терапия. При рассасывании инфильтрата для ликвидации спаечного процесса рекомендуются физиотерапевтические процедуры. При образовании абсцесса последний вскрывают чаще всего через задний влагалищный свод.
Разлитой послеродовой перитонит
Разлитой послеродовой перитонит представляет собой воспаление брюшины, связанное с дальнейшим распространением инфекции в брюшной полости.
Инфекция распространяется либо лимфатическим путем (как правило, из матки), либо вследствие непосредственного инфицированию брюшины (несостоятельность швов матки после кесарева сечения, перфорации гнойных образований и т. п.). При несостоятельности швов или разрыве гнойника перитонит возникает уже на 1–2 е сутки после родов, при лимфогенном распространении инфекции – несколько позже. Клиника послеродового разлитого перитонита характеризуется тяжелым состоянием больной. Отмечается резко выраженная тахикардия, может быть аритмия пульса. Дыхание частое, поверхностное, температура тела повышается до 39–40 С°, отмечается выраженный эксикоз, тошнота, может быть рвота, вздутие живота вследствие задержки газов и отсутствия дефекации. В особо тяжелых случаях ряд описанных симптомов (повышение температуры, раздражение брюшины) может отсутствовать.
Лечение разлитого послеродового перитонита заключается в безотлагательном удалении очага инфекции (как правило, матки с придатками). Применяются меры для эвакуации содержимого брюшной полости, обеспечивается дренирование ее с промыванием дезинфицирующими растворами, введение антибиотиков. Важнейшее значение имеет также коррекция расстройств жизненно важных органов: восстановление водно-солевого баланса, применение сердечных средств, проведение дезинтоксикационной, витамино- и симптоматической терапии.
Перитонит после кесарева сечения
1. Ранний перитонит возникает в результате инфицирования брюшины во время операции, чаще всего произведенной на фоне хориоамнионита, при длительном безводном промежутке.
Клинические признаки перитонита появляются на 1 е –2 е сутки после операции. Симптомы раздражения брюшины не выражены. Наблюдается парез кишечника, более выражены симптомы интоксикации. ОАК: лейкоцитоз, палочкоядерный сдвиг.
2. Перитонит, развивающийся вследствие длительного пареза кишечника у больной с послеоперационным эндометритом.
Инфицирование брюшины происходит вследствие нарушения барьерной функции кишечника при упорном парезе его и динамической непроходимости.
Общее состояние относительно удовлетворительное: температура тела 37,4–37,6 С 0 , тахикардия 90–100 уд./мин, рано появляются признаки пареза кишечника. Боли в животе не выражены, периодически возникают тошнота и рвота. Живот может оставаться мягким, признаков раздражения брюшины нет. Течение волнообразное (со "светлыми" промежутками), процесс прогрессирует и несмотря на проводимую консервативную терапию с 4 го дня состояние больной ухудшается, нарастают симптомы интоксикации. ОАК: нарастает лейкоцитоз, сдвиг формулы влево.
3. Перитонит, развивающийся в результате несостоятельности швов на матке.
Чаще всего это бывает связано с инфекцией, реже – с техническими погрешностями в процессе операции.
В клинической картине преобладает местная симптоматика: боли в нижних отделах живота, которые более выражены при пальпации, уменьшение выделений из матки, определяются симптомы раздражения брюшины. Перкуторно определяется наличие экссудата в брюшной полости.
Четко выражены общие симптомы интоксикации: рвота, тахикардия, лихорадка, тахипное.
При пальпации шва выявляется его несостоятельность, в забрюшинном пространстве – отечность тканей с инфильтрацией, наличие экссудата.
При инфицировании швов заболевание развивается на 4–9 е сутки; во втором случае – в первые сутки после операции.
1. Оперативное независимо от стадии заболевания.
2. Восстановление функции кишечника.
3. Инфузионно-трансфузионная терапия
4. Антибактериальная терапия: одновременно 2–3 препарата; смена антибиотиков проводится через 10 дней с учетом чувствительности к ним микрофлоры.
5. Лечение гепаторенального синдрома: гемосорбция, гемодиализ, плазмоферез, перитонеальный диализ.
6. Сердечные и вазоактивные средства (коргликон, строфантин, изоланид, курантил).
7. Иммунотерапия (стафилококковая плазма, гамма-глобулин и полиглобулин) и т. д.
Послеродовые гнойно-септические заболевания.

Гнойно-воспалительные заболевания занимают 2-3 место среди причин материнской смертности.
Факторы, способствующие развитию гнойно-воспалительных заболеваний у беременных:
1. Иммунологическая толерантность
а) плацентарный лактоген
в) хорионический гонадотропин
обладают иммуносупрессивным действием:
- снижают Т-клеточный иммунитет
(приводят к снижению уровня Т-хелперов и повышают уровень Т-супрессоров).
Иммунодепрессия сохраняется 2-3 недели после родов.
Классификация гнойно-воспалительных заболеваний у беременных
по Сазонову - Бартельсу.
Первый этап – инфекция, локализованная в матке или в области наружных половы органов:
Второй этап – инфекция, выходящая за пределы матки, но ограниченная в пределах области малого таза:
Третий этап – инфекция, близкая к генерализованной:
2) септический шок
Четвертый этап – генерализованная инфекция:
- Заболевания нижнего отдела полового тракта:
· ниже внутреннего зева
· в матке или малом тазу
- инфекция, близкая к генерализованной:
· за пределами малого таза
- это воспаление хориона, амниона и предлежащей децидуальной оболочки (это эндометрит в родах).
Нарушение барьерных функций:
- при разрыве плодных оболочек на фоне имеющейся инфекции в цервикальном канале
- длительность безводного периода более 6 часов
- длительные, затяжные роды
- большое количество проведенных влагалищных исследований – более 5.
2) кишечная палочка
3) анаэробные бактерии
После отхождения вод через 6-8-12 часов появляются первые симптомы:
- повышение температуры
- гнойные выделения из половых путей, иногда – с неприятным запахом
- тахикардия
В общем анализе крови:
- умеренный лейкоцитоз, со сдвигом влево – редко
1) Антибактериальная терапия
- назначается, если безводный период составляет более 12 часов.
2) Инфузионно-трансфузионная терапия.
Объем ее должен составлять 800-1000 мл
Коллоиды (дезинтоксикационные препараты):
3) Уменьшение длительности родов.
Кесарево сечение проводится только по строгим показаниям и в экстраперитонеальном варианте.
В послеродовом периоде проводится:
1) антибактериальная терапия
2) инфузионно-трансфузионная терапия.
- это воспаление эндометрия.
Развивается на 4-6 сутки после родов (или Кесарева сечения),
реже – на 10-12 сутки.
1) повышение температуры до 38-38,5 С
5) снижение аппетита
6) появление или усиление гнойных или гнойно-кровянистых выделений из половых путей
7) отставание матки в сокращении – субинволюция
8) болезненность матки при пальпации и ее смещении.
В общем анализе крови:
- умеренный лейкоцитоз со сдвигом влево
- очень редко – лейкопения
Дополнительные методы исследования.
- увеличение полости матки
- наличие в полости матки эхо-позитивных и эхо-негативных включений (это пристеночные сгустки, остатки плаценты, пузырьки газа)
- эндоскопическое исследование полости матки
3) Компьютерная томография
4) Ядерно-магнитный резонанс
1) Удаление очага инфекции
2) Антибактериальная терапия
3) Инфузионно-трансфузионная терапия
5) Симптоматическая терапия.
Удаление очага инфекции.
С этой целью проводится выскабливание стенок полости матки путем кюретажа или при гистероскопии.
В 50% случаев при выскабливании определяются плацентарная ткань и плодные оболочки.
В 30% случаев при выскабливании определяется некротизированная децидуальная ткань.
В 20-25% случаев при выскабливании определяются сгустки крови, неизмененная децидуальная ткань.
Перед выскабливанием необходимо начать проведение антибактериальной и инфузионно-трансфузионной терапии, так как разрушается барьер для проникновения микроорганизмов, и повышается риск развития гнойно-воспалительных осложнений.
Так как по этиологии эндометрит – это смешанная инфекция, то применяются:
антибиотики широкого спектра действия (полусинтетические пенициллины) одновременно с антибиотиками против анаэробной флоры.
1) полусинтетические пенициллины:
- ампициллин 4-6 г/сутки
2) антибиотики, активные против бетта-лактомазных микроорганизмов, не чувствительных к пенициллинам
- гентамицин – 240 мг/сут в течение 5-7 дней
4) Цефалоспорины 3 и 4 поколения:
- клофоран – 2-4 г/сут
- ципролет – 0,5 г 2 раза в день или 200 мг/сут. внутривенно
- офлоксацим – 400 мг/сут. в/в
- миронем – 1,5 г/сут (3 раза в день по 1 таблетке)
действует на грамм+, грамм- микробов и на некоторых анаэробов.
7) Метранидазол 100 мг 2 раза в день или 0,5 грамм 2 раза в день – в течение 7 дней
Действует на анэробную флору.
Объем должен составлять в среднем 1,5 литров в сутки.
Коллоиды должны составлять 50% и кристаллоиды тоже – 50%.
- реополиглюкин
- желатиноль
- гемодез
- белковые препараты (альбумин, протеин, свежезамороженная плазма).
- глюкоза
- раствор Рингера-Локка
- физ. раствор.
На начальном этапе вводятся препараты, содержащие готовые антитела, то есть создающие пассивный иммунитет.
1) гипериммунная антистафилококковая плазма
- получают при нарастании титров антител 1:8-1:16 у донора, иммунизированного стафилококком
- вводят 100-150 мл в/в, через день
2) антистафилококковый иммуноглобулин
- это иммуноглобулин G, полученный от донора, иммунизированного стафилококком
3) иммуноглобулин человеческий
- это иммуноглобулин G
- вводится по 70-100 мл в/в, через день
- защищает клеточную мембрану от разрушения
- вводится в/в или в/м
- это комплексный иммунный препарат, содержащий альфа2-интерферон.
1) При сердечной недостаточности
2) При дыхательной недостаточности
- это воспаление брюшины.
1) 90% - возникает после Кесарева сечения
2) 10% - после родов через естественные родовые пути.
Существует три варианта развития перитонита после Кесарева сечения.
1) Ранний перитонит
2) Перитонит в результате несостоятельности швов на матке
- возникает на 1-2 сутки после Кесарева сечения
- в результате проникновения инфицированных околоплодных вод в брюшную полость.
Перитонит в результате несостоятельности швов на матке.
- возникает на 3-4 сутки после Кесарева сечения
- в результате расхождения швов на матке.
- возникает на 4-5 сутки после Кесарева сечения
- в результате проникновения микроорганизмов в брюшную полость через стенку кишечника при стойком, некупируемом его парезе.
- По распространенности процесса:
Послеродовые инфекции – группа заболеваний инфекционной этиологии, развивающихся в течение 6-ти недель после родов и непосредственно связанных с ними. Включают в себя локальные раневые инфекции, инфекции органов малого таза, генерализованные септические инфекции. В диагностике послеродовых инфекций первостепенное значение имеет время их развития и связь с родами, картина периферической крови, данные гинекологического осмотра, УЗИ, бактериологического исследования. Лечение послеродовых инфекций включает антибиотикотерапию, иммуностимулирующую и инфузионную терапию, экстракорпоральную детоксикацию, санацию первичного очага и др.
Общие сведения
Послеродовые (пуэрперальные) инфекции - гнойно-воспалительные заболевания, патогенетически обусловленные беременностью и родами. Включают в себя раневые инфекции (послеродовые язвы, эндометрит), инфекции, ограниченные полостью малого таза (метрит, параметрит, сальпингоофорит, пельвиоперитонит, метротромбофлебит и др.), разлитые инфекции (перитонит, прогрессирующий тромбофлебит) и генерализованные инфекции (септический шок, сепсис). Временные рамки, в течение которых могут развиваться данные осложнения - от момента выделения последа до окончания шестой недели послеродового периода. Пуэрперальные заболевания инфекционной этиологии встречаются у 2-10% родильниц. Септические осложнения играют ведущую роль в структуре материнской смертности, что ставит их в ряд приоритетных проблем акушерства и гинекологии.

Причины послеродовых инфекций
Возникновение послеродовых инфекций обусловлено проникновением микробных агентов через раневые поверхности, образовавшиеся в результате родов. Входными воротами могут выступать разрывы промежности, влагалища и шейки матки; внутренняя поверхность матки (плацентарная площадка), послеоперационный рубец при кесаревом сечении. При этом возбудители могут попасть на раневую поверхность как извне (с инструментария, рук и одежды персонала, операционного белья, предметов ухода и пр.), так и из эндогенных очагов в результате активации собственной условно-патогенной флоры.
Этиологическая структура послеродовых инфекций весьма динамична и вариабельна. Из условно-патогенных микроорганизмов преобладают аэробные бактерии (энтерококки, кишечная палочка, стафилококки, стрептококки группы В, клебсиелла, протей), однако довольно часто встречаются и анаэробы (фузобактерии, бактероиды, пептострептококки, пептококки). Велика значимость специфических возбудителей - хламидий, микоплазм, грибов, гонококков, трихомонад. Особенностью послеродовых инфекций является их полиэтиологичность: более чем в 80% наблюдений высеваются микробные ассоциации, которые обладают большей патогенностью и устойчивостью к антибиотикотерапии.
Риск развития послеродовых инфекций существенно повышен у женщин с патологией беременности (анемия, токсикоз) и родов (раннее отхождение вод, слабая родовая деятельность, пролонгированные роды, кровотечение, задержка частей плаценты, лохиометра и др.), экстрагенитальной патологией (туберкулез, ожирение, сахарный диабет). Эндогенными факторами, предрасполагающими к микробному обсеменению родовых путей, могут служить вульвовагиниты, кольпиты, цервициты, пиелонефрит, тонзиллит, синуситы у родильницы. При инфицировании высоковирулентной флорой либо значительном снижении иммунных механизмов у родильницы инфекция может распространяться за пределы первичного очага гематогенным, лимфогенным, интраканаликулярным, периневральным путем.
Классификация послеродовых инфекций
На основании анатомо-топографического и клинического подхода выделяют 4 этапа прогрессирования послеродовой инфекции (авторы - С. В. Сазонова, А. В. Бартельс).
- 1-й этап – местная инфекция, не распространяющаяся за область раневой поверхности (послеродовая язва промежности, влагалища и стенки матки, нагноение швов, нагноение гематом, послеродовой эндометрит)
- 2-й этап – послеродовая инфекция, выходящая за границы раневой поверхности, но ограниченная полостью малого таза (метроэндометрит, аднексит, параметрит, метротромбофлебит, ограниченный тазовый тромбофлебит, пельвиоперитонит)
- 3-й этап – разлитая послеродовая инфекция (перитонит, прогрессирующий тромбофлебит)
- 4-й этап – генерализованная септическая инфекция (сепсис, инфекционно-токсический шок).
В качестве отдельной формы послеродовой инфекции выделяют лактационный мастит. Тяжесть инфекционных осложнений после родов зависит от вирулентности микрофлоры и реактивности макроорганизма, поэтому течение заболеваний варьирует от легких и стертых форм до тяжелых и летальных случаев.
Симптомы послеродовых инфекций
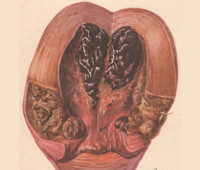
Послеродовая язва образуется в результате инфицирования ссадин, трещин и разрывов кожи промежности, слизистой влагалища и шейки матки. В клинической картине данного послеродового осложнения преобладают местные симптомы, общее состояние обычно не нарушается, температура не превышает субфебрильных цифр. Родильница жалуется на боли в области швов, иногда зуд и дизурические явления. При осмотре родовых путей обнаруживается язва с четкими границами, локальный отек и воспалительная гиперемия. На дне язвы определяется серовато-желтый налет, участки некроза, слизисто-гнойное отделяемое. Язвенный дефект легко кровоточит при контакте.
Послеродовой эндометрит (метроэндометрит) среди прочих послеродовых инфекций встречается наиболее часто - в 36-59% случаев. Различают классическую, стертую, абортивную формы и метроэндометрит после кесарева сечения. В типичном (классическом) варианте послеродовой эндометрит манифестирует на 3-5 сутки после родов с повышения температуры до 38-39 °С и озноба. Местно отмечается субинволюция матки, ее болезненность при пальпации, мутные гноевидные выделения из цервикального канала со зловонным запахом. Абортивная форма послеродовой инфекции развивается на 2-4 сутки, однако претерпевает быстрое обратное развитии в связи с началом терапии. Для стертого течения послеродового эндометрита типично позднее начало (5-8 сутки), затяжное или волнообразное протекание, менее выраженная симптоматика. Клиническая манифестация эндометрита после родоразрешения путем кесарева сечения приходится на 1-5 сутки; патология протекает с общими и местными проявлениями.
Послеродовой параметрит развивается на 10–12 день при переходе инфекции на параметрий - околоматочную клетчатку. Типичная клиника включает озноб, фебрильную лихорадку, которая длится 7-10 дней, интоксикацию. Родильницу беспокоят боли в подвздошной области на стороне воспаления, которые постепенно нарастают, иррадиируют в поясницу и крестец. Через несколько дней от начала послеродовой инфекции в области боковой поверхности матки пальпируется болезненный инфильтрат сначала мягковатой, а затем плотной консистенции, спаянный с маткой. Исходами послеродового параметрита может быть рассасывание инфильтрата или его нагноение с формированием абсцесса. Самопроизвольное вскрытие гнойника может произойти во влагалище, мочевой пузырь, матку, прямую кишку, брюшную полость.
Послеродовые тромбофлебиты могут затрагивать поверхностные и глубокие вены. В последнем случае возможно развитие метротромбофлебита, тромбофлебита вен нижних конечностей и вен таза. Обычно проявляются в течение 2-3 недель после родов. Клиническими предвестниками послеродовых осложнений данного типа служат длительная лихорадка; стойкое ступенеобразное учащение пульса; боли в ногах при движении и надавливании на мягкие ткани; отеки в области лодыжек, голени или бедра; цианоз нижних конечностей. На развитие метротромбофлебита указывает тахикардия до 100 уд./мин., субинволюция матки, длительные кровяные выделения, пальпация болезненных тяжей по боковым поверхностям матки. Тромбофлебит вен таза опасен развитием илеофеморального венозного тромбоза и тромбоэмболии легочной артерии.
Послеродовой пельвиоперитонит, или воспаление брюшины малого таза, развивается на 3-4 день после родов. Манифестация острая: температура тела быстро нарастает до 39-40°С, появляются резкие боли внизу живота. Может возникать рвота, метеоризм, болезненная дефекация. Передняя брюшная стенка напряжена, матка увеличена. Послеродовая инфекция разрешается рассасыванием инфильтрата в малом тазу или образованием абсцесса дугласова пространства.
Диагностика послеродовых инфекций
Факторами, указывающими на развитие послеродовых инфекций, служат признаки инфекционно-гнойного воспаления в области родовой раны или органов малого таза, а также общие септические реакции, возникшие в ранний период после родов (до 6-8 недель). Такие осложнения, как послеродовая язва, нагноение швов или гематомы диагностируются на основании визуального осмотра родовых путей. Заподозрить послеродовые инфекции органов малого таза гинекологу позволяет влагалищное исследование. В этих случаях обычно обнаруживается замедленное сокращение матки, ее болезненность, пастозность околоматочного пространства, инфильтраты в малом тазу, мутные зловонные выделения из половых путей.
Дополнительные данные получают при проведении гинекологического УЗИ. В случае подозрения на тромбофлебит показана допплерография органов малого таза, УЗДГ вен нижних конечностей. При послеродовом эндометрите информативна гистероскопия; при гнойном параметрите - пункция заднего свода влагалища. По показаниям применяют лучевые способы диагностики: флебографию, гистерографию, радиоизотопное исследование.
Для всех клинических форм послеродовой инфекции характерно изменение картины периферической крови: значительный лейкоцитоз с нейтрофильным сдвигом влево, резкое увеличение СОЭ. С целью идентификации инфекционных агентов производится бакпосев отделяемого половых путей и содержимого матки. Гистологическое исследование последа может указывать на признаки воспаления и, следовательно, высокую вероятность развития послеродовых инфекций. Важную роль в планировании терапии и оценке тяжести течения осложнений имеет исследование биохимии крови, КЩС, электролитов крови, коагулограммы.
Лечение послеродовых инфекций
Весь комплекс лечебных мероприятий при послеродовых инфекциях делится на местные и общие. Постельный режим и прикладывание льда к животу помогает остановить дальнейшее распространение инфекции из полости таза.
Локальные процедуры включают обработку ран антисептиками, перевязки, мазевые аппликации, снятие швов и раскрытие раны при ее нагноении, удаление некротизированных тканей, местное применение протеолитических ферментов. При послеродовом эндометрите может потребоваться проведение кюретажа или вакуум-аспирации полости матки (при задержке в ней плацентарной ткани и других патологических включений), расширение цервикального канала, аспирационно-промывное дренирование. При формировании абсцесса параметрия производится его вскрытие через влагалище или путем лапаротомии и дренирование околоматочной клетчатки.
Местные мероприятия при послеродовых инфекциях проводятся на фоне интенсивной общей терапии. В первую очередь, подбираются антибактериальные средства, активные в отношении всех выделенных возбудителей (пенициллины широкого спектра действия, цефалоспорины, аминогликозиды и другие), которые вводятся внутримышечно или внутривенно в сочетании в метронидазолом. На время лечения целесообразно прервать грудное вскармливание. С целью дезинтоксикации и устранения водно-солевого дисбаланса используются инфузии коллоидных, белковых, солевых растворов. Возможно проведение экстракорпоральной детоксикации: гемосорбции, лимфосорбции, плазмафереза.
При послеродовых инфекциях стафилококковой этиологии с целью повышения специфической иммунологической реактивности применяется антистафилококковый гамма-глобулин, стафилококковый анатоксин, антистафилококковая плазма. С целью профилактики тромбозов назначают антикоагулянты, тромболитики, антиагреганты под контролем коагулограммы. В комплексе медикаментозной терапии широко используются антигистаминные препараты, витамины, глюкокортикоиды. На этапе реабилитации назначают лазеротерапию, местное УФО, УВЧ-терапию, ультразвук, электростимуляцию матки, бальнеотерапию и другие методы физиотерапевтического воздействия.
В отдельных случаях может потребоваться хирургическая помощь – удаление матки (гистерэктомия) при ее гнойном расплавлении; тромбэктомия, эмболэктомия или флебэктомия - при тромбофлебитах.
Прогноз и профилактика
При раневых инфекциях и инфекциях, ограниченных областью малого таза, прогноз удовлетворительный. Своевременная и адекватная терапия позволяет остановить дальнейшее прогрессирование послеродовых инфекций. Однако в отдаленном периоде прогноз в отношении репродуктивной функции может быть вариабельным. Наиболее тяжелые последствия для здоровья и жизни родильницы влекут за собой разлитой перитонит, сепсис и септический шок.
Профилактика послеродовых инфекций обеспечивается строгим и неукоснительным соблюдением санитарно-гигиенического режима в родовспомогательных учреждениях, правил асептики и антисептики, личной гигиены персонала. Важное значение имеет санация эндогенной инфекции на этапе планирования беременности.
Читайте также:


