Как соблюдать постельный режим при скарлатине
Скарлатина - инфекционное заболевание, протекающее в острой форме, вызываемое стрептококком группы А, проявляется общей интоксикацией, лихорадкой, мелкоточечной сыпью и ангиной.

Передается инфекция воздушно-капельным путем и через бытовые предметы. Особую опасность представляют больные скарлатиной в первые дни заболевания.
Впервые клиническое описание заболевания дал итальянский врач и анатом Д. Инграссиа в 1564 году.
Чаще всего встречается скарлатина у детей в возрасте 1-9 лет в осенне-зимний период.
Симптомы скарлатины
Инкубационный период скарлатины у детей и взрослых длится 1-10 дней.
Скарлатина характеризуется острым началом. Иногда в первые часы происходит повышение температуры до высоких значений, которое сопровождается слабостью, общим недомоганием, тахикардией, головной болью, в некоторых случаях болями в животе.
Во время лихорадки на начальных стадиях заболевания больные скарлатиной возбуждены, подвижны или, наоборот, проявляют вялость, сонливость, апатичность. Из-за сильной интоксикации часто случаются приступы рвоты. Но не всегда симптомом скарлатины является высокая температура.
Другим симптомом скарлатины у детей и взрослых являются боли в горле, связанные с глотанием.
При осмотре наблюдается яркая гиперемия дужек, миндалин, язычка, задней стенки глотки, мягкого нёба. При этом гиперемия выражена сильнее, чем при катаральной ангине и резко ограничена в области перехода слизистой на твёрдое нёбо.
При скарлатине также может формироваться ангина фолликулярно-лакунарного характера: на сильно гиперемированных, увеличенных, рыхлых миндалинах возникают слизисто-гнойные или фибринозные налёты в виде мелких распространённых очагов.
Развивается регионарный лимфаденит, при котором переднешейные лимфоузлы болезненные и плотные.
Язык больного скарлатиной в начале болезни обложен серовато-белым налётом, а на 4-5 день становится ярко-малиновым с гипертрофированными сосочками. В особенно тяжёлых случаях малиновая окраска отмечается также на губах. В это время симптомы ангины уменьшаются. У больных наблюдается тахикардия и умеренное повышение артериального давления.
Специфическим симптомом скарлатины является скарлатинозная экзантема, которая возникает на 1-2-ой день болезни. Мелкоточечная сыпь сначала появляется на лице, шее, верхней части корпуса, а потом стремительно распространяется на сгибы конечностей, внутреннюю поверхность бёдер, боковые стороны живота и груди. Часто бывает четко выражен белый дермографизм.
Важным признаком данного заболевания является сгущение сыпи, напоминающее тёмно-красные полосы в естественных сгибах тела (в подмышечных впадинах, в паховых складках, локтевых сгибах). Сыпь на лице локализуется на щеках, меньше - на лбу, висках, в носогубном треугольнике сыпи почти нет.
Кроме того, обнаруживаются мелкие точечные кровоизлияния в сгибах суставов, местах подверженных сдавлению и трению одеждой, что обусловлено повышенной ломкостью сосудов.
Иногда вместе со скарлатинозной сыпью появляются мелкие макуло-папулёзные элементы и везикулы. Сыпь может возникать только на 3-4 день заболевания или отсутствовать вовсе.
На третий-пятый день самочувствие пациента улучшается, снижается температура, сыпь становится бледнее (окончательно она исчезает в конце первой-начале второй недели).
Встречаются и другие формы скарлатины. К ним относятся:
- стёртые формы скарлатины. Обычно развиваются во взрослом возрасте. Для них характерны не сильно выраженные общетоксические симптомы, катаральные изменения в ротоглотке, скудная и бледная сыпь, которая быстро проходит;
- токсико-септическая форма. Развивается также во взрослом возрасте и довольно редко. Для нее характерно бурное начало, сопровождающееся гипертермией, развитие сосудистой недостаточности, геморрагии на коже. Ко всему этому в последующие дни заболевания присоединяются инфекционно-аллергические осложнения (связанные с поражением суставов, сердца, почек) или септические (некротическая ангина, лимфадениты, отиты);
- экстрабуккальная скарлатина. Инфекция проникает в организм через пораженную кожу - ранения, ожоги, очаги стрептодермии. Сыпь распространяется от места проникновения возбудителя инфекции. При этом воспалительные изменения ротоглотки и шейных лимфоузлов отсутствуют.
Лечение скарлатины
Лечение скарлатины у детей, как правило, проводится в домашних условиях.
Госпитализируют только больных со среднетяжелой и тяжелой формой болезни, а также тех пациентов, в семьях которых есть маленькие дети в возрасте до 9 лет, если они еще не болели скарлатиной.
Больного скарлатиной следует поместить в отдельную комнату, выделить ему индивидуальное полотенце, посуду, постельное белье.
После полного выздоровления изоляция прекращается. Это происходит не раньше, чем через 10 дней после начала болезни.
Посещение дошкольных учреждений и школы переболевшими скарлатиной детьми разрешается только спустя 12 дней после выздоровления.
Дети, которые не болели скарлатиной, посещали детские сады и начальную школу, находились в контакте с заболевшими, в течение недели не допускаются в общественные места, а при общении с больным скарлатиной на протяжении всей болезни – в течение 17 дней от момента начала контактов.
При лечении скарлатины больной должен соблюдать постельный режим 7-10 дней.
Ведущую роль в лечении скарлатины играют антибиотики.
Стрептококки, вызывающие скарлатину, проявляют чувствительность к пенициллинам.
В домашних условиях антибиотики назначаются в виде таблеток, в условиях стационара - в виде инъекций. При непереносимости пенициллинов пациенту назначаются макролиды и цефалоспорины первого поколения.
Кроме антибактериальных препаратов больному скарлатиной назначаются препараты кальция, противоаллергические средства, витамин С.
В качестве местного лечения скарлатины используют различные полоскания горла теплыми растворами диоксидина, фурацилина, настоями календулы, ромашки, шалфея.
Во время скарлатины больной должен придерживаться щадящей диеты. Употребляемые им блюда должны быть протертыми и проваренными, полужидкими или жидкими. Следует исключить употребление холодных и горячих продуктов, вся пища должна быть теплой. При этом следует обеспечить больному обильное питье с целью выведения из организма токсичных веществ.
Когда острые признаки заболевания стихнут, можно переходить на обычное питание.

Профилактика скарлатины
Специфических мер профилактики скарлатины нет.
К профилактическим мероприятиям по предупреждению данного заболевания относят раннее выявление с последующей изоляцией больных скарлатиной, а также другими формами стрептококковой инфекции.
Больных скарлатиной изолируют на семь-десять дней с момента начала клинических проявлений болезни. В детские учреждения переболевших скарлатиной можно допускать спустя 22 дня с момента начала заболевания.
Пациенты с другими формами стрептококковой инфекции в очаге скарлатины тоже подлежат 22-дневной изоляции.
Симптомы скарлатины, лечение скарлатины и осложнения скарлатины – хотя бы минимумом знаний по каждому из этих вопросов должна обладать каждая мама. Ведь скарлатина относится к числу инфекционных заболеваний, довольно опасных своими осложнениями.

Скарлатина у ребенка возникает при совпадении двух факторов – столкновении с инфекционным агентом (стрептококком) и низким уровнем иммунитета у ребенка. Что можно сделать, чтобы ребенок не заболел скарлатиной и что делать, если заболевание все-таки случилось? Давайте разбираться.
Возбудителем скарлатины является стрептококк, точнее – стрептококка пиогенного (Streptococcus pyogenes), входящего в серогруппу А. Инкубационный период продолжается от 3 до 7 суток, но может укорачиваться до 1 суток и даже до нескольких часов. Чаще всего заболеванию подвержены дети в возрасте от 2 до 6—7 лет. Больной считается заразным с первых часов недуга по 22-й день заболевания.
Как происходит заражение ребенка скарлатиной
- Инфицирование ребенка чаще всего происходит воздушно-капельным путем. Однако возможны и другие способы проникновения стрептококка, вызывающего скарлатину у ребенка, в организм малыша. Вот основные причины возникновения скарлатины у ребенка:
- Стрептококк может проникать через слизистую оболочку зева и глотки, чаще всего это происходит при кашле или чихании больного человека.
- Возможна передача инфекции через игрушки, посуду, предметы ухода, то есть контактным путем.
- Иногда заражение скарлатиной происходит медицинским путем – при использовании недостаточно хорошо простерилизованных медицинских инструментов.
- Стрептококк, вызывающий скарлатину у ребенка, может попасть в организм и при нарушении целостности кожных покровов, то есть через порез или ссадину. Это случается нечасто, но тем ни менее.

Симптомы скарлатины у ребенка
Скарлатина у ребенка начинается очень стремительно. У ребенка наблюдаются следующие симптомы:
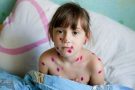


Сыпь при скарлатине
Сыпь при скарлатине сначала появляется на шее и верхней части туловища, быстро распространяется на все туловище, лицо и конечности. Особенно сильно сыпь при скарлатине проявляется в подмышечных впадинах, паховой области, на локтях. Кожа на ощупь сухая, в разгар болезни — шероховатая. Одной из особенностей сыпи при скарлатине является сильный зуд.
Характерный признак скарлатины — резкий контраст между ярко-красными, пылающими щеками и бледным носогубным треугольником (симптом Филатова).
Сыпь держится на коже в течение 3—7 дней, после чего исчезает. Характерно для скарлатины шелушение на ладонях и подошвах, где кожа сходит пластами.

Как лечить скарлатину у ребенка
- При легком и среднетяжелом течении скарлатины у ребенка необходимости в госпитализации нет. Однако за течением болезни должен наблюдать педиатр, чтобы не допустить осложнений. Если симптомы при скарлатине у ребенка довольно тяжелые, врач может рекомендовать госпитализацию. Лечение скарлатины у ребенка включают в себя следующие лечебные мероприятия:
- постельный режим;
- симптоматическое лечение при помощи медикаментов;
- по назначению врача – антибактериальная терапия;
- поддерживающая терапия;
- диета при скарлатине у ребенка также относится к числу лечебных мероприятий.

Зачем нужен постельный режим при скарлатине у ребенка
Постельный режим при скарлатине рекомендуется соблюдать в течение 8-10 дней. Цель этого двойная, и даже — тройная. Во-первых, симптомы скарлатины могут быть довольно тяжелыми и это – фактор, который для ребенка может оказаться самым убедительным. Во-вторых, ребенку для борьбы с болезнью нужно экономить силы, что легче всего сделать в состоянии покоя. А еще лучше – сна. В-третьих, скарлатина у ребенка – заболевание заразное. И постельный режим необходим, чтобы оградить других членов семьи от инфицирования. Кстати, скарлатина у взрослого человека часто протекает гораздо более тяжело, чем у ребенка.
Лекарственные препараты для лечения скарлатины у ребенка
Лечение скарлатины у ребенка должно проходить под наблюдением врача, который рекомендует лекарственные препараты. Без назначения врача любой препарат (в том числе и применяемые обычно при ангине) может принести вместо ожидаемого облегчения осложнение. Лечитесь только под контролем доктора! Мы же дадим общие советы.

Сбивать ли температуру у ребенка при скарлатине? При скарлатине у ребенка температуру стоит сбивать только в том случае, если она выше 38, 5 °С. Такова общая рекомендация. Однако, если ребенок относительно легко переносит эту температуру, то сбивать ее не стоит даже в этом случае.

Как лечить сыпь при скарлатине. Сыпь при скарлатине следует смазывать маслом, так как сухая кожа – обязательный симптом скарлатины, причиняет ребенку беспокойство.
Боль в горле при скарлатине лечится обычно – полосканиями отварами ромашки аптечной или календулы (при отсутствии у ребенка аллергии на эти растения);
Детоксикация организма – обязательный этап лечения скарлатины у ребенка. В процессе размножения стрептококковая инфекция выделяет токсины, которые отравляют организм ребенка. Чтобы вывести токсины из организма, ребенку необходимо обильное питье. Отвар из шиповника, клюквенный морс, чай с малиной и калиной и другие витаминные отвары и напитки – лучшее, что можно предложить ребенку, заболевшему скарлатиной.
Когда назначаются антибиотики
Независимо от того, какой антибиотик будет назначен, ребенок нуждается в восстановлении после него. Ни в коем случае не пренебрегайте про-биотиками!
Кроме про-биотиков, в качестве поддерживающей терапии стоит назвать витаминную терапию. Витамины С и группы В при скарлатине у ребенка имеют огромное значение! Эти витамины лучше всего получать в натуральном виде, но ввиду того, что при скарлатине нужна диета, то помощь витаминных комплексов может оказаться необходимой. Опять-таки: только по назначению врача!
Диета при скарлатине у ребенка
Диета при скарлатине не отличается от диеты, которую необходимо соблюдать при многих инфекционных заболевания у ребенка. Исключите из рациона ребенка жирные, острые, жаренные и копченные блюда. Газировка, крепкий чай, кофе, шоколад также недопустимы. Легкий бульон, жидкая каша, тушеные овощи – вот, пожалуй, и все, что можно давать ребенку без вреда для его здоровья. Впрочем, и от этой еды ребенок может отказываться. Не настаивайте на еде, но строго соблюдайте режим обильного питья.

Какими осложнениями опасна скарлатина у ребенка
- В случае, если иммунитет ребенка не сможет оказать достойное сопротивление стрептококку, а антибактериальная терапия не будет назначена, скарлатина у ребенка может вызвать достаточно серьезные осложнения. Мы даем их перечень не для того, чтобы испугать, а чтобы вы знали, что опасность есть и ее необходимо избежать.Наиболее опасные осложнения скарлатины таковы:
- Гнойный и/или некротический лимфаденит;
- Гломерулонефрит;
- Гнойный отит;
- Воспаление сердечной мышцы — миокардит, эндокардит, перикардит;
- Менингит;
- Васкулит;
- Потеря голоса;
- Ревматизм;
- Ревматоидный артрит;
- Тяжелые формы аллергии;
- Синовит;
- Мастоидит;
- Рожа;
- Сепсис.
Мнение редакции может не совпадать с мнением автора статьи.

СКАРЛАТИНА – острое, широко распространенное инфекционное заболевание, вызываемая бета-гемолитическим токсигенным стрептококком группы А, характеризующаяся лихорадочным состоянием, общей интоксикацией, ангиной и мелкоточечной сыпью.
Это заболевание, известно с давних времен, однако, до XVI века скарлатину не выделяли как отдельное инфекционное заболевание, а объединяли с другими болезнями, признаками которых является сыпь.
Вплоть до середины ХХ века возбудитель скарлатины не был достоверно известен, и только в результате многочисленных иммунологических и микробиологических исследований, проводимых при скарлатине, была доказана бактериальная природа заболевания.
Источником заражения при скарлатине является больной человек, часто со стертыми, слабовыраженными формами, или бактерионоситель. Возбудители инфекции попадают в окружающую среду с секретом слизистой оболочки зева и носоглотки при кашле, чихании, разговоре, они могут содержаться в отделяемом различных открытых гнойных очагов (при отите, синусите, гнойном лимфадените и др.). Возможно заражение скарлатиной и через предметы, с которыми контактировал больной – посуда, мебель, игрушки, на которые попали капельки слюны и слизи из зева и носа больного.
Описаны редкие вспышки болезни при заражении через молоко и молочные продукты.
Скарлатина - болезнь преимущественного детского возраста. Чаще всего ей болеют дети в возрасте от 1 года и до 8-9 лет. У взрослых заболевание встречается реже, что объясняется приобретением специфического иммунитета после перенесенного заболевания в клинически выраженной или стертой форме, а также после бактерионосительства.
Заболеваемость скарлатиной встречается повсеместно, но в странах с умеренно холодным и влажным климатом, чаще. Также замечена сезонность заболевания – число заболевших больше осенью, зимой и весной, летом же количество больных скарлатиной заметно снижается.
Отмечается волнообразное течение эпидемий: периодические подъемы заболеваемости повторяются через 4—6 лет.
Инкубационный период при скарлатине составляет от 1 до 12 дней, чаще 2—7 дней. В большинстве случаев скарлатина начинается внезапно. Утром ребенок чувствовал себя хорошо, пошел в школу или детский сад, а к обеду у него внезапно поднялась температура, появились головной боли и боли в горле при глотании. В тяжелых случаях могут развиться судороги или появиться рвота.
Родители обыкновенно точно указывают не только день заболевания, но и час когда у ребенка появились первые признаки болезни.
Наблюдаются изменения в зеве в виде ангины, зев становится ярко-красным, небные дужки увеличены, на миндалинах возможен бело-желтый налет.
Язык вначале обложен, но со 2—3-го дня он начинает очищаться с кончика и к 4-му дню становится ярко-красным, с выступающими сосочками— так называемый малиновый язык.

Обычно через сутки после начала заболевания на коже больного возникает сыпь характерного вида: на розовом фоне видны мельчайшие точки, ярко - розовые или красные, нередко сопровождающаяся зудом. Она особенно обильна в нижней части живота, паховой области, на ягодицах, внутренней поверхности конечностей.

Сыпь держится от 2-х до 6 дней, затем бледнеет и покрывается мелкими чешуйками, а на конечностях, особенно в области кистей и стоп, более или менее крупными пластами. Чем ярче и обильнее была сыпь, тем более выражен и симптом шелушения. В среднем период шелушения продолжается 2—3 нед.

При общем покраснении лица подбородок и кожа над верхней губой остаются бледными, образуя так называемый носогубный треугольник Филатова.

Область суставного сгиба приобретает ярко-красный цвет, нередко, с небольшими кровоизлияниями.
Если по коже провести палочкой, либо каким-либо другим предметом, образуется, белый дермографизм - белые полоски на коже, выступающие на 1—2 мм по обе стороны места раздражения через 10—20 секунд после легкого воздействия и исчезающие через несколько минут.

Скарлатина может протекать в легкой, среднетяжелой и тяжелой форме.
Легкая форма, наиболее часто встречающаяся в настоящее время, симптомы интоксикации организма слабо выражены, рвота отсутствует, ангина незначительная. Ангина носит катаральный характер. Сыпь типичная, иногда бледная и скудная.
При среднетяжелой форме все описанные симптомы скарлатины выражены более ярко. Температура повышается до 39°. Осложнения встречаются чаще, чем при легкой форме.
При тяжелой токсической форме начало болезни бурное, с высокой температурой, многократной рвотой, иногда поносом, выражены симптомы поражения центральной нервной системы. При глубокой интоксикации возможны потеря сознания, отек мозга, может развиться кома. Лечение тяжелой формы скарлатины проводится исключительно в стационаре.
Помимо основных форм, выделяют атипичные формы скарлатины – незначительное ухудшение общего состояние, отсутствие температуры и сыпи.
Крайне редко входными воротами инфекции является не зев, а поврежденные кожа или слизистая оболочка. Например, при ожогах или травмах с обширной раневой поверхностью. Такие больные практически не заразны, в связи с отсутствием воздушно-капельного механизма передачи.
Осложнения при скарлатине - гнойный лимфаденит, отит, мастоидит, синусит, септикопиемия, осложнения аллергического характера, гломерулонефрит, синовит - возникают обычно во втором периоде заболевания, при отсутствии лечения и встречаются довольно редко.
Чаще наблюдается простой лимфаденит, катаральный отит, вторичная катаральная ангина.
Иммунитет при скарлатине, как правило, стойкий, пожизненный. Случаи повторного заражения крайне редки.
Следует отличать скарлатину от других заболеваний, сопровождающихся сыпью (различные аллергические реакции, корь, краснуха, стафилококковая инфекция).
Поставить точный диагноз и назначить необходимое лечение может только врач, поэтому при первых признаках недомогания необходимо обратиться за медицинской помощью.
Заболевание чаще всего заканчивается полным выздоровлением благодаря высокой эффективности лечения скарлатины и применению антибиотиков.
До применения антибиотиков при лечении, смерть от скарлатины, преимущественно у детей до одного года, была не редка.
В настоящее время вакцина против скарлатины находится в стадии разработки.
- Отсутствие контакта с больными скарлатиной;
- Рациональное и сбалансированное питание;
- Проветривание и влажная уборка помещения, в котором проживают дети и взрослые;
- Соблюдение личной гигиены, мытье рук;
- Закаливание и занятия спортом;
- Своевременное лечение всех хронических заболеваний: отитов, синуситов, тонзиллитов и других.
Профилактика в детском саду, где выявлен больной скарлатиной:
- В группе детского сада, где выявлен больной скарлатиной, вводится карантин на неделю
- Игрушки, посуда, мебель подвергается дезинфекции, помещения обрабатываю кварцевой лампой
- Проводится наблюдение в течение недели за детьми, контактировавшие с больным скарлатиной (ежедневный осмотр зева, термометрия).
Профилактика дома, где выявлен больной:
- Изоляция больного
- Ежедневная уборка и проветривание всех помещений
- Дезинфекция посуды, игрушек и других предметов с которыми контактировал больной
- Стирка белья больного отдельно от одежды членов семьи
- Уход за больным исключительно в маске, плотно прилегающей к лицу.
Скарлатина – это высокозаразное инфекционное заболевание, одна из форм стрептококковой инфекции. Скарлатина вызывается бактериями – гемолитическим стрептококком группы А и поэтому болезнь лечится антибиотиками. Болеют в основном дети в возрасте 2-8 лет.
Как можно заразиться скарлатиной
Источником инфекции является человек, больной ангиной, скарлатиной или другими формами респираторной и кожной стрептококковой инфекции, а также бактерионосители стрептококка группы А. Больные скарлатиной представляют наибольшую опасность в первые несколько дней заболевания.
Скарлатина – это стрептококковая ангина, но сопровождающаяся сыпью.
Путь передачи стрептококка – воздушно-капельный. Заражение происходит при тесном длительном общении с больным или бактерионосителем. Возбудитель чаще всего выделяется во внешнюю среду при кашле, чихании, активном разговоре. Высокая плотность людей в помещениях, длительное тесное общение являются условиями, благоприятствующими заражению скарлатиной.
Возможен пищевой и контактно-бытовой пути инфицирования (через загрязненные руки и предметы обихода). Попадая в определенные пищевые продукты, стрептококки способны размножаться и длительно находиться в них в вирулентном состоянии (то есть в состоянии, способном вызывать заболевание).
Дополнительными факторами, способствующими передаче возбудителя скарлатины являются низкая температура и высокая влажность воздуха в помещении. Скарлатина, ОРЗ и ангина имеют сезонный рост заболеваемости в сентябре–декабре с максимумом в ноябре.
Скарлатиной болеют один раз в жизни, но другими стрептококковыми инфекциями (например, стрептококковой ангиной) можно болеть сколько угодно много.
Симптомы скарлатины
Инкубационный период скарлатины (то есть период времени от заражения до появления первых симптомов болезни) составляет от 1 до 7 дней, чаще всего он составляет 3 дня.
Первыми симптомами скарлатины являются признаки острой интоксикации организма:
- резкое повышение температуры. Температура тела обычно резко повышается и на 2-й день достигает максимального уровня 39-40°С. В течение последующих 5-7 дней температура постепенно нормализуется;
- головные боли и ломота в теле, отказ от еды. Могут отмечаться сильные боли в животе. У маленьких детей может возникнуть рвота или понос;
- сонливость, вялость, слабость, разбитость, раздражительность;
- жалобы на боли в горле. Появляется покраснение горла (миндалин часто покрыты налетом) как при тонзиллите или ангине. Отмечаются увеличение и болезненность регионарных лимфатических узлов.
На 4–5-й день болезни (иногда и раньше) сыпь начинает бледнеть и исчезает. После исчезновения сыпи в конце первой – в начале второй недели заболевания на лице кожа начинает шелушиться в виде нежных чешуек. Затем шелушение появляется на туловище и в последнюю очередь – на ладонях и стопах. Кожа при скарлатине отслаивается пластами, особенно на кистях и стопах. Продолжительность и интенсивность шелушения зависит от выраженности сыпи, длительность этого периода может затягиваться до 6 недель.
Диагностика скарлатины
Постановка достоверного диагноза стрептококковых инфекций во всех случаях, кроме скарлатины, требует проведения микробиологических исследований – мазок из носа и зева на гемолитический стрептококк.
В общем анализе крови отмечаются признаки бактериальной инфекции: нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. В сыворотке крови повышается уровень АСЛ-О (антистрептолизина-O) .
Каждый случай заболевания скарлатиной медицинские работники в обязательном порядке передают в территориальный центр госсанэпиднадзора
Лечение скарлатины
Все детки с осложненным течением скарлатины подлежат госпитализации в инфекционное отделение. Обязательной госпитализации при скарлатине подлежат также больные из семей, где имеются дети в возрасте до 10 лет, не болевшие скарлатиной; больные из семей, где имеются лица, работающие в дошкольных детских учреждениях, детских больницах и поликлиниках, молочных кухнях - при невозможности изоляции их от заболевшего ребенка. Во всех остальных случаях лечение проводят на дому.
При легкой форме скарлатины ребенка изолируют, и лечение проводится дома: постельный режим в течение 7 дней, диета с ограничением соли и раздражающих продуктов (стол №15), полоскание горла раствором фурацилина, отварами антисептических трав (календула, ромашка, шалфей). При повышенной температуре необходимо обеспечить ребенку обильное питье и при необходимости дать жаропонижающие средства.
Во время скарлатины основным лечением является назначение антибиотиков для предотвращения развития ранних и поздних осложнений. Антибактериальная терапия необходима всем больным скарлатиной независимо от тяжести болезни. Для лечения скарлатины у детей используют антибиотики пенициллиновой группы – феноксиметилпенициллин – (Оспен 750, Стар-Пен). Комбинации пенициллинов (амоксициллин + клавулановая кислота - Амоксиклав). Или цефалоспорины I поколения (Цефалексин). При непереносимости пенициллина или цефалоспорина назначаются макролиды – эритромицин или азитромицин (Сумамед). Курс лечения антибиотиками составляет 10 дней.
При неблагоприятном аллергическом статусе ребенка проводится противоаллергическая (гипосенсибилизирующая) терапия.
Лицам, перенёсшим стрептококковую инфекцию (ангина, скарлатина) рекомендуется сдать анализ мочи через 1-2 недели после выздоровления.
Чем опасна скарлатина. Какие возможны осложнения?
Скарлатина – это заболевание довольно серьезное, так как оставляет после себя осложнения в виде поражений различных органов: сердца, почек, ушей, суставов. Осложнение скарлатины у детей бывает:
- гнойным. Гнойно-воспалительные процессы (отиты, менингиты, лимфадениты, сепсис)
- аллергическим. Осложнения, связанные с инфекционно-алергическими механизмами (кардиты, артриты, ревматизм, васкулиты, нефриты).
При развитии осложнений со стороны сердечно-сосудистой системы пациент нуждается в консультации кардиолога, проведении ЭКГ и УЗИ сердца. При возникновении отита необходим осмотр отоларинголога и отоскопия. Для оценки состояния мочевыделительной системы проводят УЗИ почек.
Карантин при скарлатине
Выписка больного скарлатиной из стационара осуществляется после его клинического выздоровления, не ранее 10 дней от начала заболевания.
Дети, посещающие детские дошкольные учреждения и первые 2 класса школ, переболевшие скарлатиной, допускаются в эти учреждения через 12 дней после клинического выздоровления.
Дети, посещающие дошкольные коллективы и первые два класса школы, ранее не болевшие скарлатиной и общавшиеся с больным скарлатиной в семье (квартире) до его госпитализации, не допускаются в детское учреждение в течение 7 дней с момента последнего общения с больным. Если больной не госпитализирован, дети, общавшиеся с ним, допускаются в детское учреждение после 17 дней от начала контакта и обязательного медицинского осмотра (зев, кожные покровы и др.).
Дети, ранее болевшие скарлатиной и общавшиеся с больным в течение всей болезни, допускаются в детские учреждения. За ними устанавливается ежедневное медицинское наблюдение в течение 17 дней от начала заболевания.
За лицами, переболевшими скарлатиной и ангиной, устанавливается диспансерное наблюдение в течение одного месяца после выписки из стационара. Через 7-10 дней проводится клиническое обследование и контрольные анализы мочи и крови, по показаниям - электрокардиограмма. Обследование повторяют через 3 недели, при отсутствии отклонений от нормы снимают с диспансерного учета. При наличии патологии, в зависимости от ее характера, переболевшего передают под наблюдение соответствующего специалиста (ревматолога, нефролога и др.).
При регистрации заболевания скарлатиной в детском дошкольном учреждении проводят следующие мероприятия: на группу, где выявлен больной, накладывается карантин сроком на 7 дней с момента изоляции последнего больного. В течение карантина прекращается допуск новых и временно отсутствовавших детей, ранее не болевших скарлатиной. Не допускается общение с детьми из других групп детского учреждения. В карантинной группе у детей и персонала в обязательном порядке проводится осмотр зева и кожных покровов с утренней термометрией не менее 2-х раз в день. Дети, переболевшие острыми заболеваниями верхних дыхательных путей из очагов скарлатины, допускаются в коллектив после полного клинического выздоровления со справкой от педиатра. Ежедневно до 15 дня с начала болезни они осматриваются на наличие кожного шелушения на ладонях (для ретроспективного подтверждения стрептококковой инфекции).
Читайте также:


