Как правильно кормить ребенка при скарлатине
Скарлатина — заболевание, которое имеет инфекционную природу и проявляется в общей интоксикации организма, воспалении миндалин и в характерных кожных высыпаниях (сыпь, которая со временем шелушиться). Причиной скарлатины является гемолитический стрептококк группы А. Вирус поражает организм, передаваясь от больного ангиной или скарлатиной, воздушно-капельным и контактным путем. В первую очередь, в течении инкубационного периода (12 дней) возбудитель размножается в миндалинах.
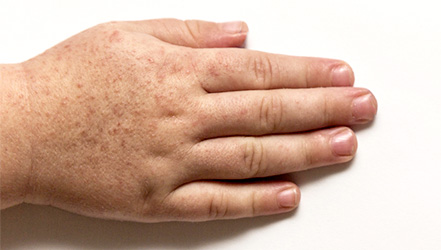
Высокая температура тела (до 40°С), покраснение и болезненность миндалин, характерная сыпь на шее и лице в виде красных мелких пятнышек, цвет губ малиновый, а кожи носогубного треугольника – бледный, язык с сероватым налетом и красными отечными сосочками, зев ярко-красного цвета, с твердым светлым небом. Со временем, сыпь распространяется по поверхности всего тела, особенно в естественных складках кожи и сгибах, и держится не менее недели, сменяясь на слоистое шелушение, которое сходит пластами.
Полезные продукты при скарлатине
При скарлатине лучше использовать щадящую диету, слегка теплую протертую пищу, приготовленную на пару или в отварном виде, употреблять не менее шести-семи раз. На начальных этапах заболевания используют диету № 13, а после двух недель с начала скарлатины – диету № 7.
К полезным продуктам относят:
- овощи (редьку, свеклу, капусту, хрен, тыкву) обладают противовоспалительными и противомикробными свойствами, выводят токсины из организма;
- фрукты и ягоды;
- теплый чай с черной смородиной или лимоном (очищает организм от токсинов, которые вырабатывает гемолитический стрептококк, повышает защитные функции и нормализует уровень необходимых витаминов);
- отвар шиповника;
- ягодные, овощные и фруктовые соки, компоты;
- рыбные или мясные блюда (фрикадельки, суфле, паровые котлеты);
- кисели;
- жидкие каши, пюре;
- кисломолочные молочные продукты (кефир, натуральный йогурт, молоко, сливки, неострый сыр, сметана, творог) предупреждают развитие дисбактериоза, усиливают иммунитет и улучшают аппетит;
- мед и прополис восстанавливают эндотелий сосудов и утраченные силы организма, повышают его сопротивляемость инфекциям, снижают воспаление зева и миндалин;
- протертые вегетарианские, молочные или фруктовые супы;
- продукты богатые витамином С (шиповник, облепиха, сладкий перец, киви, жимолость, калина, капуста брюссельская, краснокочанная, цветная, брокколи, рябина, земляника, апельсин);
- обезгореченные сухие пивные дрожи;
- рыбий жир (источника витаминов D и А).
Ранний завтрак: манная молочная каша, чай с лимоном.
Второй завтрак: одно яйцо всмятку и отвар шиповника.
Обед: протертый овощной суп на мясном бульоне (полпорции), паровые мясные биточки, рисовая каша (полпорции), протертый компот.
Полдник: одно печеное яблоко.
Ужин: отварная рыба, картофельное пюре (полпорции), фруктовый сок разбавленный водой.
На ночь: кисломолочные напитки (кефир, ряженку, натуральный йогурт).
- черная редька (натереть на терке) использовать как марлевый компресс на горло дважды в день в течении недели;
- настой хрена (измельченный корень хрена залить литром кипяченной теплой воды, настаивать в течении трех часов, процедить) полоскать шесть раз в день, слегка подогрев;
- отвар календулы и шалфея (на литр воды один стакан шалфей (соцветья и листья) и полстакана календулы (цветков), томить на водяной бане в течении полчаса, настаивать 10 минут) использовать для трехразового полоскания или примочек на местах высыпаний;
- молоко с прополисом (чайная ложка нарезанного прополиса на стакан молока, держать на водяной бане в течении 15 минут) употреблять на ночь, предварительно прополоскав горло;
- сок свеклы, лимона и капусты;
- молоко с мякотью тыквы (тонкий слой сердцевины тыквы пропитать молоком) прикладывать на полчаса к воспаленным миндалинам дважды в день в течении недели (не использовать для детей);
- настой имбиря и солодки (столовая ложка порошковой смеси на один стакан кипятка, настаивать двадцать минут), употребить в один прием, предварительно процедить.
Следует ограничить употребление сливочного масла (до 20 грамм в сутки) и соли (до 30 грамм).
Следует исключить такие продукты: животные тугоплавкие жиры, жирные сорта мяса (баранину, свинину, гуся, утку), острые приправы, копчености, соленые, кислые и острые продукты, жареные блюда, острые приправы, концентрированные бульоны, пряности, шоколад, какао, кофе, шоколадные конфеты. Также, продукты-аллергены: морепродукты, красную и черную икру; яйца; свежее коровье молоко, цельномолочные продукты; колбасу, сардельки, сосиски; маринованные продукты; продукты промышленного консервирования; фруктовую или сладкую газированную воду; ароматизированные ненатуральные йогурты и жевательные резинки; алкогольные напитки; продукты с пищевыми добавками (консервантами, эмульгаторами, красителями, ароматизаторами); экзотические продукты.
Скарлатина – это высокозаразное инфекционное заболевание, одна из форм стрептококковой инфекции. Скарлатина вызывается бактериями – гемолитическим стрептококком группы А и поэтому болезнь лечится антибиотиками. Болеют в основном дети в возрасте 2-8 лет.
Как можно заразиться скарлатиной
Источником инфекции является человек, больной ангиной, скарлатиной или другими формами респираторной и кожной стрептококковой инфекции, а также бактерионосители стрептококка группы А. Больные скарлатиной представляют наибольшую опасность в первые несколько дней заболевания.
Скарлатина – это стрептококковая ангина, но сопровождающаяся сыпью.
Путь передачи стрептококка – воздушно-капельный. Заражение происходит при тесном длительном общении с больным или бактерионосителем. Возбудитель чаще всего выделяется во внешнюю среду при кашле, чихании, активном разговоре. Высокая плотность людей в помещениях, длительное тесное общение являются условиями, благоприятствующими заражению скарлатиной.
Возможен пищевой и контактно-бытовой пути инфицирования (через загрязненные руки и предметы обихода). Попадая в определенные пищевые продукты, стрептококки способны размножаться и длительно находиться в них в вирулентном состоянии (то есть в состоянии, способном вызывать заболевание).
Дополнительными факторами, способствующими передаче возбудителя скарлатины являются низкая температура и высокая влажность воздуха в помещении. Скарлатина, ОРЗ и ангина имеют сезонный рост заболеваемости в сентябре–декабре с максимумом в ноябре.
Скарлатиной болеют один раз в жизни, но другими стрептококковыми инфекциями (например, стрептококковой ангиной) можно болеть сколько угодно много.
Симптомы скарлатины
Инкубационный период скарлатины (то есть период времени от заражения до появления первых симптомов болезни) составляет от 1 до 7 дней, чаще всего он составляет 3 дня.
Первыми симптомами скарлатины являются признаки острой интоксикации организма:
- резкое повышение температуры. Температура тела обычно резко повышается и на 2-й день достигает максимального уровня 39-40°С. В течение последующих 5-7 дней температура постепенно нормализуется;
- головные боли и ломота в теле, отказ от еды. Могут отмечаться сильные боли в животе. У маленьких детей может возникнуть рвота или понос;
- сонливость, вялость, слабость, разбитость, раздражительность;
- жалобы на боли в горле. Появляется покраснение горла (миндалин часто покрыты налетом) как при тонзиллите или ангине. Отмечаются увеличение и болезненность регионарных лимфатических узлов.
На 4–5-й день болезни (иногда и раньше) сыпь начинает бледнеть и исчезает. После исчезновения сыпи в конце первой – в начале второй недели заболевания на лице кожа начинает шелушиться в виде нежных чешуек. Затем шелушение появляется на туловище и в последнюю очередь – на ладонях и стопах. Кожа при скарлатине отслаивается пластами, особенно на кистях и стопах. Продолжительность и интенсивность шелушения зависит от выраженности сыпи, длительность этого периода может затягиваться до 6 недель.
Диагностика скарлатины
Постановка достоверного диагноза стрептококковых инфекций во всех случаях, кроме скарлатины, требует проведения микробиологических исследований – мазок из носа и зева на гемолитический стрептококк.
В общем анализе крови отмечаются признаки бактериальной инфекции: нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. В сыворотке крови повышается уровень АСЛ-О (антистрептолизина-O) .
Каждый случай заболевания скарлатиной медицинские работники в обязательном порядке передают в территориальный центр госсанэпиднадзора
Лечение скарлатины
Все детки с осложненным течением скарлатины подлежат госпитализации в инфекционное отделение. Обязательной госпитализации при скарлатине подлежат также больные из семей, где имеются дети в возрасте до 10 лет, не болевшие скарлатиной; больные из семей, где имеются лица, работающие в дошкольных детских учреждениях, детских больницах и поликлиниках, молочных кухнях - при невозможности изоляции их от заболевшего ребенка. Во всех остальных случаях лечение проводят на дому.
При легкой форме скарлатины ребенка изолируют, и лечение проводится дома: постельный режим в течение 7 дней, диета с ограничением соли и раздражающих продуктов (стол №15), полоскание горла раствором фурацилина, отварами антисептических трав (календула, ромашка, шалфей). При повышенной температуре необходимо обеспечить ребенку обильное питье и при необходимости дать жаропонижающие средства.
Во время скарлатины основным лечением является назначение антибиотиков для предотвращения развития ранних и поздних осложнений. Антибактериальная терапия необходима всем больным скарлатиной независимо от тяжести болезни. Для лечения скарлатины у детей используют антибиотики пенициллиновой группы – феноксиметилпенициллин – (Оспен 750, Стар-Пен). Комбинации пенициллинов (амоксициллин + клавулановая кислота - Амоксиклав). Или цефалоспорины I поколения (Цефалексин). При непереносимости пенициллина или цефалоспорина назначаются макролиды – эритромицин или азитромицин (Сумамед). Курс лечения антибиотиками составляет 10 дней.
При неблагоприятном аллергическом статусе ребенка проводится противоаллергическая (гипосенсибилизирующая) терапия.
Лицам, перенёсшим стрептококковую инфекцию (ангина, скарлатина) рекомендуется сдать анализ мочи через 1-2 недели после выздоровления.
Чем опасна скарлатина. Какие возможны осложнения?
Скарлатина – это заболевание довольно серьезное, так как оставляет после себя осложнения в виде поражений различных органов: сердца, почек, ушей, суставов. Осложнение скарлатины у детей бывает:
- гнойным. Гнойно-воспалительные процессы (отиты, менингиты, лимфадениты, сепсис)
- аллергическим. Осложнения, связанные с инфекционно-алергическими механизмами (кардиты, артриты, ревматизм, васкулиты, нефриты).
При развитии осложнений со стороны сердечно-сосудистой системы пациент нуждается в консультации кардиолога, проведении ЭКГ и УЗИ сердца. При возникновении отита необходим осмотр отоларинголога и отоскопия. Для оценки состояния мочевыделительной системы проводят УЗИ почек.
Карантин при скарлатине
Выписка больного скарлатиной из стационара осуществляется после его клинического выздоровления, не ранее 10 дней от начала заболевания.
Дети, посещающие детские дошкольные учреждения и первые 2 класса школ, переболевшие скарлатиной, допускаются в эти учреждения через 12 дней после клинического выздоровления.
Дети, посещающие дошкольные коллективы и первые два класса школы, ранее не болевшие скарлатиной и общавшиеся с больным скарлатиной в семье (квартире) до его госпитализации, не допускаются в детское учреждение в течение 7 дней с момента последнего общения с больным. Если больной не госпитализирован, дети, общавшиеся с ним, допускаются в детское учреждение после 17 дней от начала контакта и обязательного медицинского осмотра (зев, кожные покровы и др.).
Дети, ранее болевшие скарлатиной и общавшиеся с больным в течение всей болезни, допускаются в детские учреждения. За ними устанавливается ежедневное медицинское наблюдение в течение 17 дней от начала заболевания.
За лицами, переболевшими скарлатиной и ангиной, устанавливается диспансерное наблюдение в течение одного месяца после выписки из стационара. Через 7-10 дней проводится клиническое обследование и контрольные анализы мочи и крови, по показаниям - электрокардиограмма. Обследование повторяют через 3 недели, при отсутствии отклонений от нормы снимают с диспансерного учета. При наличии патологии, в зависимости от ее характера, переболевшего передают под наблюдение соответствующего специалиста (ревматолога, нефролога и др.).
При регистрации заболевания скарлатиной в детском дошкольном учреждении проводят следующие мероприятия: на группу, где выявлен больной, накладывается карантин сроком на 7 дней с момента изоляции последнего больного. В течение карантина прекращается допуск новых и временно отсутствовавших детей, ранее не болевших скарлатиной. Не допускается общение с детьми из других групп детского учреждения. В карантинной группе у детей и персонала в обязательном порядке проводится осмотр зева и кожных покровов с утренней термометрией не менее 2-х раз в день. Дети, переболевшие острыми заболеваниями верхних дыхательных путей из очагов скарлатины, допускаются в коллектив после полного клинического выздоровления со справкой от педиатра. Ежедневно до 15 дня с начала болезни они осматриваются на наличие кожного шелушения на ладонях (для ретроспективного подтверждения стрептококковой инфекции).

Скарлатина является инфекционным заболеванием, передающимся воздушно-капельным путем. Возбудителем выступает стрептококк, который провоцирует острую интоксикацию организма. Он также может вызывать ангину, тонзиллит и другие болезни. Скарлатина поражает чаще всего детей от 2-х до 10-ти лет, поскольку детская иммунная система еще не имеет достаточного количества защитных сил от данной инфекции. В большинстве случаев инфекция появляется в скученных детских коллективах.
Инкубационный период заболевания составляет от 12 часов до 7 дней. Стрептококк не боится мороза, тепла, сохраняет свои свойства в высушенном виде, т.е. может жить долго, и активизироваться в любой момент. Нейтрализовать его может лишь ультрафиолет и сильные дезинфицирующие химические вещества. razvitierebenca.ru
Пути передачи скарлатины
- Как и большинство заболеваний, при чихании или разговоре стрептококк, попадая на слизистые здорового человека, внедряется в клетки, атакуя весь организм.
- Контактный. Инфекция сохраняет свои свойства на теплых и сухих поверхностях. Скарлатина может передаваться через посуду, полотенца, игрушки, которые трогал заболевший ребенок.
- Пищевой. Стрептококк может содержать недостаточно обработанная или грязная пища.
Симптомы скарлатины
Болезнь начинается остро, и протекает тяжело. Первыми признаками обычно выступают высокая температура тела и боль в горле.
Также при скарлатине могут наблюдаться:
- головная боль;
- озноб;
- рвота вследствие сильной интоксикации организма;
- увеличение миндалин, лимфоузлов в области шеи;
- острая боль при глотании;
- тахикардия;
- ломота в мышцах;
- общее недомогание.
Симптомы скарлатины очень похожи на симптомы ангины, поэтому изначально диагностируется именно ангина или острый тонзиллит. Позже, через 1-2 дня после начала болезни, в области щек или конечностей появляется мелкая сыпь розового цвета, которая и свидетельствует о скарлатине. Сыпь не локализируется на одном месте, она может распространяться на спину, туловище, подмышечные впадины. Сыпь вызывает зуд, на лице могут появляться красные пятна, которые при надавливании бледнеют, а потом снова возвращаются в исходный цвет.
Течение заболевания
После появления сыпи еще 2-3 дня больной чувствует недомогание, температура тела остается повышенной. Через несколько дней самочувствие улучшается. Примерно через неделю после появления сыпи, на ее месте образуются шелушения, которые сходят отрубевидными пластами. В зависимости от степени интенсивности сыпи, обилие поврежденной кожи может варьироваться.
По тяжести течения скарлатина является тяжелым заболеванием, поскольку причиняет очень много неприятных ощущений. Учитывая, что болеют заболеванием преимущественно дети, переносится оно тяжело. На фоне общей интоксикации и высокой температуры появление зуда и сыпи причиняют сильный дискомфорт, который продолжается достаточно долго.
Диагностика

Фото с сайта healthh.com
Скарлатина выявляется клинически, при наличии у ребенка интоксикации, сыпи, и налета во рту. Для подтверждения диагноза берется мазок из зева, и высеивается на наличие стрептококка.
Раньше скарлатина считалась очень опасной болезнью, которая могла привести даже к смерти. При несвоевременном лечении данное заболевание может вызывать очень серьезные осложнения, поражая внутренние органы. Как любое инфекционное заболевание, скарлатина лечится антибиотиками. Обычно назначаются антибиотики пенициллинового ряда, могут также назначаться цефалоспорины. Лечение скарлатины схоже с лечением ангины. Помимо антибиотиков назначаются инъекции с глюконатом кальция, антигистаминные препараты, регулярные полоскания горла с шалфеем, ромашкой, раствором фурацилина.
Антибактериальная терапия должна составлять минимум 7 дней. Самостоятельно отменять препарат категорически нельзя, даже если состояние значительно улучшилось. На фоне приема антибиотиков назначается курс лактобактерий для профилактики дисбактериоза.
Обязательно соблюдение постельного режима. Даже если больной чувствует себя хорошо, токсины остаются в организме не менее недели. Также необходимо соблюдать диету, питаться дробно, маленькими порциями.
Диета при скарлатине
В рационе не должно быть много белков, а вот жидкости должно быть в изобилии. Некислые соки, морсы, минеральная негазированная вода должны употребляться в теплом виде, чтобы не раздражать слизистую горла.
В первые дни болезни еда должна быть очень легкой, протертой.
Примерный список разрешенных блюд:
- фруктовые и овощные пюре;
- молочные каши и супы;
- мясные супы на втором бульоне или вегетарианские овощные супы;
- тушеные овощи;
- паровые котлеты и тефтели из мяса птицы или рыбы;
- кисломолочные продукты.
Не рекомендуется употреблять жареное мясо. Свинину и говядину лучше пока исключить. Мед, кислые фрукты, кондитерские изделия с кремом также под запретом.
Карантин
Скарлатина является заразной болезнью, и может передаваться до 20-ти дней после заражения. В случае выявления скарлатины в детском коллективе, необходимо объявить карантин на 21 день.
При несвоевременном выявлении и лечении, токсин может сильно отравить организм, вызывая тяжелые осложнения. Их можно условно подразделить на 3 группы:
- Токсические. На фоне интоксикации может развиться токсический шок, потеря сознания, нарушения дыхания и работы сердца.
- Септические. Инфекция, распространяясь по организму, может вызывать гнойные инфекционные заболевания на лор-органах. Язвенно-некротическая ангина, гнойный отит, лимфаденит – частые спутники скарлатины. Развиваются на фоне отсутствия антибактериальной терапии.
- Инфекционные. При несоблюдении режима лечения или при неправильном приеме препаратов может развиться поражение почек, сердца, суставов. Иногда развивается ревматизм, миокардит, аллергические реакции. Это происходит из-за сильной токсичности стрептококка, вот почему так важно начать лечение вовремя.
- Если понравилась статья помогите проекту, поделитесь в соц сетях.
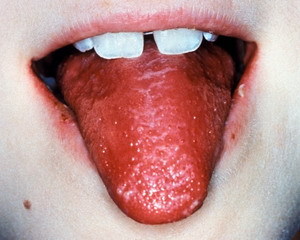
Скарлатина когда-то была грозным, даже смертельным заболеванием. Появление антибиотиков дало возможность успешно справляться с этой инфекцией
Описание
Скарлатина относится к классу инфекционных детских заболеваний бактериального типа. Это означает, что болезнь вызывают не вирусы, как, например, при ветрянке или кори, а бактерии. Именно поэтому методики лечения данных болезней принципиально отличаются.
Бета-гомолетический стрептококк типа А - таково наименование возбудителя скарлатины. При попадании в организм агрессивные бактерии выделяют эритротоксин, в дословном переводе "красный яд". Его отравляющее действие сопровождается специфическими патологическими изменениями кожных покровов и слизистой, характерными только для данного стрептококка.
Но до 17-го века симптомы скарлатины описаны не были, поэтому ее часто путали с корью. Первым разделил эти два заболевания, составив в 1675 году подробное описание скарлатины, Томас Сиденхем, английский врач. В те времена она называлась пурпурной лихорадкой. Современное название произошло от слова scarlet (алый, красный).
Болеют скарлатиной преимущественно дети до 16 лет, очень редко - малыши первого года жизни. Заражение происходит воздушно-капельным путем от больного, который как источник инфекции особенно опасен в первые дни. Но из-за способности стрептококка долго сохранять активность во внешней среде, столь же заразным является все, что больного окружает: одежда, продукты, книги, игрушки и пр. Заразиться можно и от здорового человека, являющегося носителем стрептококка.
Симптомы
Скарлатина начинается внезапно, на фоне, казалось бы, полного благополучия. Внедрившиеся в организм бактерии проявляют себя достаточно быстро. Инкубационный период недолгий: от одного до двенадцати дней. Оседая на слизистой носоглотки, главным образом, на миндалинах, стрептококк активно размножается, выделяя ядовитый эритротоксин.
Организм реагирует повышением температуры, болью в горле и сыпью в виде мелких красных точек, появляющихся через несколько часов или на следующий день. Их можно наблюдать повсюду: на сгибе рук и ног, внутренней части бедер, спине, животе, на боках. Кожа становится сухой и шершавой.
Таким образом, представлены три основных симптома, совокупность которых позволяет уверенно диагностировать скарлатину: яркая сыпь, малиновый язык и ангина. Но если входом инфекции была не слизистая носоглотки, а ранка на коже (царапина, порез), то в числе симптомов ангины не будет.
На 6-7 день от начала болезни присоединяется четвертый симптом, который окончательно подтверждает правильность диагноза - шелушение кожи.
Оно вызвано гибелью клеток эпидермиса (наружного слоя кожи), пополнивших число жертв эритротоксина. Шелушение появляется сначала на лице, затем на теле, руках и ногах. Особенно активно кожа отслаивается на ладонях и стопах.
В наше время скарлатина все чаще встречается в стертой форме. Сыпь может быть малочисленной и малозаметной. Иногда о том, что ребенок перенес скарлатину, а не острый тонзиллит, можно узнать лишь по появившемуся через несколько дней шелушению. В случае сомнений, врач назначит мазок из зева. При высевании в питательной среде гемолитического стрептококка диагноз ставится однозначный.
Лечение скарлатины
Обычно лечение проводят на дому, только в крайне тяжелых случаях прибегают к госпитализации. Применение антибиотиков, к которым стрептококк высоко чувствителен, значительно улучшило прогноз болезни в сравнении с тем, каким он был до открытия пенициллина. Антибиотик подбирают индивидуально, с учетом переносимости, благо выбор достаточно широк.
Если температура очень высокая, врач назначит жаропонижающее. При своевременно начатом лечении состояние больного быстро улучшается, но прекращать прием антибиотика нельзя ни в коем случае. Во избежание грозных осложнений его следует принимать назначенное количество дней – от пяти до десяти.
Обязательно полоскать горло до шести раз в день настоями трав, обладающих противовоспалительным действием (ромашка, шалфей, эвкалипт и пр.). На шею рекомендованы сухие компрессы, хотя бы теплый шерстяной шарф. Это поможет лимфатическим узлам быстрее прийти в норму. Больному необходим постельный режим в течение недели, затем исходя из состояния.
Питание при скарлатине
Больному следует почаще давать теплый чай с лимоном или черной смородиной, т.к. обильное питье способствует выведению токсинов из организма, а натуральные витамины повышают его защитные силы. Пока болит горло и затруднено глотание, пища необходима щадящая: пюре, жидкие каши, протертые супы.
Полезны кисломолочные продукты – натуральный йогурт или кефир. Они усиливают иммунитет, предупреждают дисбактериоз, улучшают аппетит. Есть надо небольшими порциями несколько раз в день. После каждой еды полоскать горло. Посуда у больного должна быть отдельная, ее полагается тщательно мыть и обдавать кипятком.
Осложнения скарлатины и ее особенности
При правильном лечении и уходе прогноз болезни весьма благоприятный. При отсутствии надлежащего лечения, или в силу ослабленности организма, случаются осложнения. Чаще всего страдают сердце (воспаление сердечной мышцы) и почки (нефрит), обостряется ревматизм. Скарлатина может осложниться отитом, синуситом, лимфаденитом.
При удовлетворительном самочувствии через 21 день от начала болезни следует сдать анализы, сделать электрокардиограмму и пройти осмотр у отоларинголога. Только получив подтверждение, что все благополучно, можно считать, что ребенок выздоровел.
Профилактика
Основное профилактическое мероприятие при скарлатине – как можно более ранняя диагностика заболевания и изоляция больного. Изолируют в домашних условиях, а в случае невозможности изоляции дома или при неблагоприятном развитии болезни, в инфекционном отделении больницы.
Дети, контактные по скарлатине, на протяжении инкубационного периода не могут посещать детские учреждения. Взрослые, ухаживающие за больным ребенком, должны строго придерживаться правил личной гигиены и избегать контакта с другими детьми.
Коронавирус, конечно, затмил другие инфекции, но они никуда не делись. Поэтому родителям стоит быть особенно внимательными. Сегодня рассказываем о скарлатине. Какие у нее симптомы? Сколько длится инкубационный период? Чем отличается от ангины? Как лечить? На эти и другие вопросы родителей отвечает педиатр Мария Чахнашвили.


— Давайте начнем с определения: что такое скарлатина?
— Острое инфекционное заболевание, вызываемое бактерией, которая называется бета-гемолитический стрептококк группы А. Она вызывает и острый тонзиллит, иными словами, гнойную ангину.
— Какие у скарлатины главные симптомы? Как родителям распознать ее на ранней стадии?
— Признаки скарлатины — высокая температура, сильная боль в горле, синдром ангины и сыпь. Именно сыпь отличает скарлатину от обычной ангины. Она появляется в виде маленьких красных точек, слегка возвышающихся над кожей и шершавых на ощупь. Сначала — на шее, груди и животе, а затем распространяется по всему телу, исключая лишь носогубный треугольник и лобок. Когда сыпь сходит — остается шелушение.
— Как она диагностируется?
— Диагностика — это осмотр врача, типичная сыпь и экспресс-тест на стрептококк. Стрептатест имеет чувствительность 97% и специфичность 95%, а результат известен уже через 10 минут. Есть еще и культуральный метод (посев) — тогда результат известен через несколько дней.
— Если посев не показал наличие стрептококка, а остальные признаки, например, сыпь есть — это может быть скарлатина?
— Нет, наличие стрептококка при скарлатине обязательно.
— Может быть скарлатина без сыпи? А без температуры?
— Скарлатина без сыпи — это ангина. В этом и отличие этих заболеваний, вызываемых одним и тем же микробом. Что касается температуры, то без нее скарлатины быть не может.
— Иногда скарлатину путают с синдромом Кавасаки. Как родителям разобраться, какие анализы нужно сдать? Что их отличает?
— Разбираться в этом — задача не родителей, а врача. Но вообще при Кавасаки сыпь крупнее, скорее, как при кори. Кроме того, есть конъюнктивит, увеличено количество тромбоцитов в крови и есть изменения на УЗИ сердца.

— Как лечить скарлатину?
— Лечение здесь одно — антибиотик. Эффект от него наступает уже в первый-второй день приема, и через 3–4 дня ребенок выглядит совершенно здоровым. Но нужно обязательно закончить полный курс лечения антибиотиками, который составляет для неорганизованных детей, то есть не посещающих детские сады и школы, — 10 дней, а для организованных — 14 дней.
— Если анализы еще не готовы, а врач настаивает на антибиотике — стоит дать или лучше дождаться результатов анализов?
— Лучше дождаться результатов анализа.
— А в каких случаях требуется госпитализация?
— Если возникли осложнения. Или же по социальным показаниям — невозможность амбулаторного получения препаратов, изоляция.
— Какие могут быть последствия неправильного лечения и какие осложнения могут возникнуть?
— Если ребенок мало пьет и у него высокая лихорадка — может развиться обезвоживание. Если вовремя не начать принимать антибиотик — может развиться паратонзиллярный абсцесс, отит или синусит, иногда менингит и пневмония. Самые тяжелые осложнения при отсутствии адекватной терапии — это постстрептококковый артрит, эндокардит и гломерулонефрит.
— Вовремя — это сколько по времени? Мы же посев ждем неделю.
— Нет, посев на стрептококк — это обычно три дня, но при соответствующей клинике и изменениях в анализах крови, например, если наблюдается высокий уровень СРБ ( C-реактивного белка — прим. ред.), решение про антибиотик можно принять через сутки. Ну и не стоит забывать про стрептатест. Он позволяет принять решение через 15 минут.
— Когда переболевший скарлатиной ребенок считается полностью выздоровевшим? Когда он может вернуться в школу или детский сад?
— По международным рекомендациям — сразу после нормализации температуры. Однако по российским СанПиНам выписка возможна только через 21 день.
— Почему такая разница?
— Деликатно не получится ответить. Это странности советской медицины. Пережитки прошлого.
«Порядок допуска переболевших скарлатиной и ангиной в детские учреждения:
— А взрослый может заразиться скарлатиной?
— Да. У взрослых она проявляется так же, как у детей, но протекает гораздо тяжелее.
— Но взрослые вроде бы болеют реже: считается, что это детская болезнь.
— Да, реже, но тяжелее.
— Какие меры принять для профилактики скарлатины? Что сделать родителям, чтобы минимизировать риск заражения ребенка?
— Специфической профилактики, то есть вакцинации, от скарлатины не существует. Она может передаваться от зараженного человека к здоровому через прикосновения (контактным путем), при кашле, чихании (воздушно-капельным путем) или через использование общей посуды, а также, например, при облизывании общих игрушек. Поэтому все, что можно сделать — минимизировать контакт с заболевшим, тщательно мыть лицо и руки после контакта и не пользоваться общей посудой.
— Можно ли заболеть скарлатиной повторно?
— Очень редко. В норме, после перенесения скарлатины в организме вырабатываются антитела к эритротоксину. Повторные случаи связывают с тем, что применение антибиотика с первых дней болезни не дает организму успеть выработать эти самые антитела.
Читайте также:


