История болезни по инфекционным болезням дифтерия
Методические указания к практическим занятиям для студентов
Тюмень, 2009
Оглавление
2. Дифтерия (осложнения, противоэпидемические мероприятия в очаге, профилактика………………………………………………………………………………………………..21
3. Инфекционный мононуклеоз…………………………………………………….29
4. Менингококковая инфекция ………………………………………………. 38
5. Менингококковая инфекция (гипертоксические формы, осложнения, лечение)……………………………………………………………………………………. 47
6. Стрептококковая инфекция. Скарлатина.………………………………………..75
10. Паротитная инфекция. ………………………………………………………. 109
11.Острые респираторные вирусные инфекции. Дифференциальная диагностика ОРВИ. ……………………………………………………………………………………………….125
13. Острый стенозирующий ларинготрахеит……………………………………..159
14. Энтеровирусная инфекция. …………………………………………………. 169
Тема занятия: Дифтерия.
2. Значение изучение темы:Дифтерия известна человечеству давно. В течение многих веков возникали большие эпидемии этой инфекции, сопровождающиеся высокой летальностью, достигающей 30% и выше. От токсической дифтерии и крупа умирали практически все заболевшие. Внедрение в практику лечения, в конце XIX века, противодифтерийной антитоксической сыворотки способствовало резкому снижению летальности, однако на уровне заболеваемости это не отразилось. Эпидемиологическую ситуацию коренным образом изменила начавшаяся в 1959 г. вакцинопрофилактика, после чего дифтерия, как массовое заболевание, была ликвидирована. Так продолжалось до начала 90-х годов, когда произошла активация эпидпроцесса с резким увеличением числа заболеваний и бактерионосительства не только среди взрослого, но и детского населения. Показатель заболеваемости достигал 40,1, а по отдельным регионам 90,8 на 100000 детского населения. Причиной роста дифтерии явилась антипрививочная кампания, развернутая в стране и приведшая к резкому сокращению числа привитых детей, и в меньшей степени, изменение биологии возбудителя (преобладание высоковирулентного биовара gravis - в 98%). После возобновления массовой вакцинации не только детей, но и взрослых, вспышка была ликвидирована. Тем не менее, ввиду того, что вакцинация вызывает формирование только антитоксического иммунитета, а не антибактериального, циркуляция возбудителя продолжается, сохраняются источники инфекции - бактерионосители и спорадические случаи заболевания, зачастую протекающие в стертых и атипичных формах. Поэтому, врачи должны уметь диагностировать и лечить дифтерию.
3. Цель занятия: Научиться собирать анамнез, выявлять клинические признаки, диагностировать и лечить дифтерию зева и других локализаций, выявлять осложнения, проводить дифференциальный диагноз и специфическую профилактику.
4. Перечень обязательных знаний:
А) Студент должен знать, что
– Дифтерия - острое инфекционное заболевание, характеризующееся фибринозным воспалением на месте поражения, малой выраженностью других признаков воспаления, своеобразием интоксикации, соответствующей величине местного поражения и динамичностью.
– В основу классификации дифтерии положены 3 принципа: локализация процесса, распространенность и тяжесть.
– Основой для выделения токсической формы и определения её степени служит наличие отёка на месте поражения вокруг регионарных лимфоузлов и окружающей клетчатки, появление сладковато - приторного запаха, выраженность общей интоксикации и в дальнейшем развитие токсических осложнений.
– Дифтерия гортани наблюдается преимущественно у детей в возрасте 1- 4 лет, протекает со строгой последовательностью смены стадий: катаральной, стенотической, асфиктической; характеризуется постепенностью в развитии симптомов. Стенотическая стадия характеризуется наличием 4 степеней стеноза, постепенно переходящих одна в другую и в стадию асфиксии.
– Патоморфологической основой стеноза являются фибринозные плёнки, отёк слизистой гортани и спазм.
– Дифтерия носа - в основном встречается у детей грудного и ясельного возраста, чаще в виде локализованной (пленчатой или катарально-язвенной) формы, но может быть и распостраненной и токсической. Играет большую роль в эпидемиологическом плане.
– Дифтерия редких локализаций составляет доли процента, диагностика её трудна в связи с особенностями локализации и частым сочетанием с другими поражениями.
– Разграничение дифтерии по формам необходимо для проведения дифференциальной диагностики, определения дозы сыворотки, выбора патогенетической терапии и режима.
– Специфические осложнения при дифтерии со стороны сердечно-сосудистой, нервной и выделительной систем, являются следствием воздействия дифтерийного токсина в острый период болезни.
– Носители дифтерийных палочек - частый источник заражения. Ими чаще являются лица с хроническими заболеваниями носоглотки. По длительности носительство может быть - транзиторным, кратковременным, средней продолжительности, затяжным и хроническим. Эпидемиологически наиболее опасны носители токсигенных палочек.
– Основой лечения дифтерии является введение противодифтерийной сыворотки, доза которой определяется формой заболевания.
– Правильное проведение специфической профилактики (вакцинации) является эффективным способом профилактики эпидемической заболеваемости дифтерией.
Б) Студент должен уметь:
– Собрать анамнез и эпиданамнез у больного с подозрением на дифтерию, в т.ч. "прививочный" анамнез.
– Диагностировать дифтерию. При осмотре больного или изучении истории болезни находить признаки, типичные для дифтерийного процесса и дифференцировать их от поражений другой этиологии.
– Определить форму заболевания, сформулировать диагноз дифтерии в соответствии с классификацией.
– Находить признаки осложнений и определять сроки их возникновения, особенности развития, прогноз.
– Назначить обследование и интерпретировать полученные данные.
– Лечить больного в соответствии с формой дифтерии, наличием осложнений и преморбидным фоном, оказать неотложную помощь.
– Оформить историю болезни больного с дифтерией, обосновать диагноз и лечение. Выписать больного с дифтерией.
– Провести эпид. обследование, противоэпидемические и профилактические мероприятия в очаге дифтерийной инфекции.
– Планировать и проводить активную иммунизацию. Осуществлять контроль за течением поствакцинального периода.
В) Студент должен иметь представление о:
– истории изучения дифтерии, приоритете отечественных ученых,
– этиологии дифтерии, свойствах возбудителя, значение токсигенности,
– патогенезе дифтерии и её осложнений,
– современных и региональных клинико-эпидемиологических особенностях дифтерии,
– возрастных особенностях инфекции,
5. Вопросы базовых дисциплин, необходимые для усвоения данной темы:
– Микробиология - свойства возбудителей, методы лабораторной диагностики дифтерии (бактериоскопический, бактериологический в т.ч. определение токсигенности, серологические).
– Пропедевтика детских болезней - методика осмотра и оценка состояния зева, лимфоузлов, сердечно-сосудистой, мочевыделительной и др. систем.
– ЛОР болезни - оценка состояния зева, проведение дифференциальной диагностики ангин.
– Нервные болезни - методика и оценка результатов обследования периферической нервной системы.
– Фармакология- характеристика, механизм действия и дозы препаратов, используемых для лечения.
6. Структура содержания темы:
Дифтерия (Diphtheria.) - острая инфекционная болезнь, вызываемая токсигенными коринебактериями, передаваемая воздушно-капельным путем и характеризующаяся развитием местного фибринозного воспаления преимущественно слизистых оболочек рото- и носоглотки, токсическим синдромом и поражением сердечно-сосудистой и нервной систем.
Возбудитель— Corinebacterium diphtheria, (палочка Леффлера)
Инкубационный период 2-10 дней.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Дифтерия: причины, симптомы, диагностика и способы лечения.
Дифтерия – одна из самых грозных инфекций, представляющая высокий риск для жизни пациента. Не случайно первая Нобелевская премия по физиологии и медицине была присуждена в 1901 г. Э.А. Берингу за разработку лечебной сыворотки против этого заболевания.
Источником инфекции является больной или бактерионоситель, возбудитель передается воздушно-капельным, контактно-бытовым и пищевым путями.
Дифтерия – бактериальная инфекция, возбудителем которой является Corynebacterium diphtheriae (дифтерийная палочка, или бацилла Леффлера).
Отрицательное воздействие на С. diphtheriae оказывают прямые солнечные лучи, высокая температура и некоторые химические вещества (дезинфектанты).
Характерным признаком болезни является образование плотных серовато-белых фибриновых пленок на слизистых ротоглотки. Дифтерийный налет покрывает миндалины, а также глотку и гортань, что вызывает сужение их просвета и нарушает прохождение воздуха в нижележащие дыхательные пути. Закупорка дыхательных путей пленкой и отек могут привести к развитию крупа, особенно у детей раннего возраста.
Классификация форм заболевания
Проявления заболевания могут быть связаны с местом проникновения бактерий в организм: дифтерия ротоглотки, гортани, носа, глаз, половых органов, ран и т. д. В зависимости от распространенности поражения выделяют локализованную, распространенную, комбинированную, а также токсическую формы болезни. Токсическая форма протекает тяжелее остальных и характеризуется поражением внутренних органов.
Дифтерия различается по степени тяжести: легкая, среднетяжелая и тяжелая, которая, в свою очередь, также подразделяется на три степени. Для этого заболевания, особенно при тяжелом течеении, характерно развитие осложнений, присоединение вторичной инфекции, а также обострение хронических заболеваний.
Наиболее часто встречается дифтерия ротоглотки и гортани. Большинство форм дифтерии сопровождаются лихорадкой (повышением температуры тела с ознобом), отеком и некрозом слизистой оболочки миндалин, увеличением лимфоузлов.
Ощущается болезненность во время глотания. При попытке снять пленки обнажается кровоточащая слизистая. Для дифтерии ротоглотки, особенно у непривитых пациентов, характерно развитие осложнений.
В отличие от дифтерии ротоглотки, при дифтерии гортани (истинном крупе) токсическое поражение внутренних органов нетипично. Опасность в данном случае представляют легко отслаивающиеся от слизистой фибриновые пленки, которые приводят к сужению дыхательных путей вплоть до полной их закупорки и развития асфиксии (удушья).
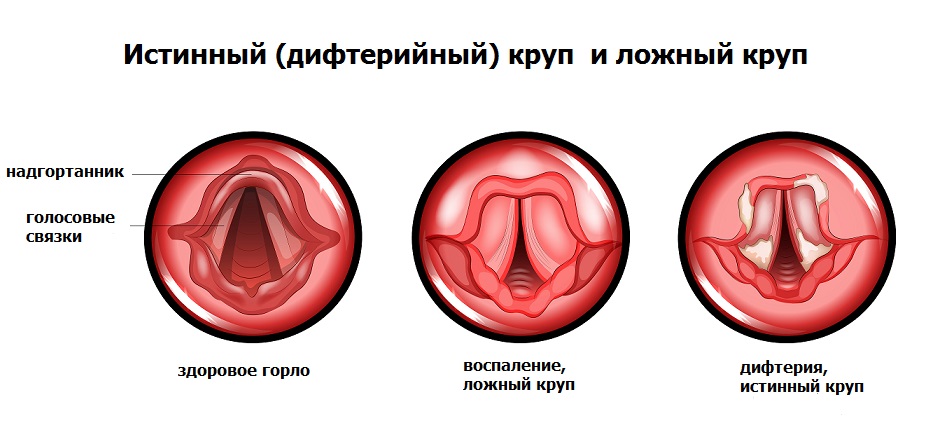
Для истинного крупа характерно постепенное ухудшение состояния больного, появление лающего кашля с изменением голоса иногда до полной афонии. Приступы ложного крупа можно облегчить ингаляциями с глюкокортикостероидными препаратами, что, к сожалению, не действенно при дифтерийном крупе.
Диагностика дифтерии начинается со сбора жалоб, истории заболевания, клинического осмотра пациента.
Подтверждение диагноза дифтерии. Дифтерия вызывается Corynebacterium diphtheridae. Это грамположительная, аэробная неподвижная бактерия. У непривитых детей и взрослых возникает сильная интоксикация организма, воспаление горла и дыхательных путей. Возможны тяжёлые осложнения: отёк горла, нар.
Такое исследование с целью исключения дифтерии показано при тонзиллите (ангине).
Существуют также серологические методы, направленные на выявление специфических антител класса IgG к дифтерийному анатоксину.
Дифтерия - острая инфекционная болезнь, вызываемая токсигенными коринебактериями дифтерии (Corynebacterium diphtheriae); передается от человека к человеку воздушно-капельным путем, характеризуется местным фибринозным воспалением (преимущественно слизистых оболочек рото- и носоглотки), а также явлени.
Они используются с целью оценки напряженности поствакцинального иммунитета, от которого во многом зависит тяжесть течения болезни.
К неспецифической диагностике относится клинический анализ крови с подсчетом лейкоцитарной формулы.
Кровь - это жидкая ткань, выполняющая различные функции, в том числе, транспорта кислорода и питательных веществ к органам и тканям и выведения из них шлаковых продуктов. Состоит из плазмы и форменных элементов: эритроцитов, лейкоцитов и тромбоцитов. Общий анализ крови в лаборатории ИНВИТРО вклю.
ЭКГ представляет собой исследование, в основе которого - регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
При полинейропатии, как осложнения дифтерии, показана электронейромиография.
Дифтерия дыхательных путей может привести к пневмонии, диагностика которой требует проведения рентгенографии органов грудной клетки.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
К каким врачам обращаться
При появлении у ребенка или взрослого симптомов дифтерии необходимо обратиться к врачу-педиатру или врачу-терапевту . Больного госпитализируют в инфекционный стационар, где пациент находится под наблюдением врача-инфекциониста, по показаниям могут консультировать кардиолог , невролог и другие специалисты.
Лечение направлено на уничтожение патогенного микроорганизма и профилактику токсических осложнений дифтерии.
Для ослабления действия бактериальных токсинов больному вводят лечебную сыворотку.
При прогрессирующем нарушении дыхательной функции врачами проводится кислородотерапия, в тяжелых случаях может потребоваться интубация трахеи, по показаниям может быть выполнена трахеотомия (искусственное создание отверстия в трахее с целью обеспечения поступления воздуха в нижние дыхательные пути и легкие).
Нарушение работы сердца приводит к развитию сердечной недостаточности, внутрисердечных блокад, аритмии (изменение ритма сердца). При поражении нервной системы в первую очередь повреждаются периферические нервы, что сопровождается нарушением двигательной функции в виде парезов и параличей – неспособности выполнять движения или резкого уменьшения объема выполняемых движений. Также возможно нарушение функционирования вегетативной нервной системы со сбоем в работе внутренних органов.
Надпочечниковая недостаточность при токсической дифтерии может вызвать развитие инфекционно-токсического шока, который проявляется падением артериального давления, нарушением свертывающей системы крови и кровоснабжения. Это состояние требует экстренной терапии в условиях реанимационного отделения.
Носители токсигенных штаммов Corynebacterium diphtheriae, выявленные при профилактическом обследовании или обследовании в очаге дифтерии, должны пройти обязательную антибиотикотерапию, направленную на уничтожение микроорганизма, чтобы не стать источником инфекции для окружающих.
Благодаря вышеперечисленным мерам, особенно своевременной профилактике, распространенность дифтерии удалось значительно сократить и спасти множество жизней и детей, и взрослых.
- Клинические рекомендации оказания медицинской помощи детям, больным дифтерией. 2015.
- Инфекционные болезни. Национальное руководство. Под ред. Н.Д. Ющука, Ю.Я. Венгерова. 2015.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Острое инфекционное заболевание, вызываемое токсигенными штаммами дифтерийной палочки, передающееся преимущественно воздушно-капельным путем и характеризующееся развитием фибринозного воспаления в месте входных ворот, лихорадкой, синдромом интоксикации и частым развитием осложнений со стороны сердечно-сосудистой, нервной и мочевыделительной систем.
По локализации: дифтерия ротоглотки, дифтерия гортани, дифтерия носа, дифтерия кожи, дифтерия глаза, дифтерия половых органов, комбинированные формы.
По типу: 1.Типичные. 2. Атипичные..
По тяжести: 1. Легкая форма: дифтерия ротоглотки локализованная, дифтерия носа, кожи, глаза и половых органов локализованные. 2. Среднетяжелая форма: дифтерии гортани локализованная, дифтерия ротоглотки распространенная, дифтерия кожи, носа, половых органов распространенные. Комбинированная форма - при условии, что обе локализации представлены легкими формами. 3. Тяжелая форма: дифтерия ротоглотки субтоксическая, дифтерия ротоглотки токсическая I, II, III степени, дифтерия ротоглотки токсическая II-III степени с И.Т.Ш, дифтерия ротоглотки токсическая II-III , с ИТШ и ДВС синдромом. дифтерия ротоглотки гипертоксическая, геморрагическая, дифтерия гортани распространенная Аи В, дифтерия носа токсическая, дифтерия кожи токсическая, дифтерия половых органов токсическая, дифтерия глаза токсическая.
Критерии тяжести: выраженность общих и местныхъ изменений.
По течению: 1. Гладкое. 2. Негладкое: (с осложнениями), с наслоением вторичной инфекции, с обострением хронических заболеваний.
Опорно - диагностические признаки дифтерии
- · наличие фибринозной пленки в месте входных ворот
- · незначительная выраженность классических признаков воспаления
- · характерная динамика температуры тела
- · параллелизм интоксикации и местного процесса
- · динамичность процесса
Опорно-диагностические признаки токсической дифтерии ротоглотки
- · токсический отек небных миндалин и подкожной клетчатки шеи
- · распространение налетов за пределы небных миндалин - на небные дужки, язычок, мягкое и твердое небо, заднюю стенку глотки
- · выраженная интоксикация в первые дни болезни
- · специфический сладковато-приторный запах изо рта
- · развитие токсических осложнений (ТИШ, нефроз, миокардит, полинейропатии)
Опорно-диагностические признаки дифтерии гортани
- · грубый лающий кашель
- · осиплость голоса
- · постепенное неуклонное нарастание симптомов дисфонии (кашля - до беззвучного, голоса - до афонии)
- · температура тела субфебрильная или нормальная
Диагностика типичных форм дифтерии другой локализации (носа, глаз, половых органов, кожи) основана на общих, характерных для дифтерии признаков, ведущим из которых является фибринозная пленка. При токсических формах характерным является отек в месте локализации процесса и в области регионарных лимфатических узлов.
- 1.Гематологический метод (лейкоцитоз, нейтрофилез со сдвигом влево, ускоренная СОЭ) в первые три дня ежедневно, затем один раз в 7 - 10 дней.
- 2. Общий анализ мочи в первые три дня ежедневно, затем один раз в 7 - 10 дней (возможно развитие токсического нефроза).
- 3. Методы экспресс - диагностики (РЛА) для выявления дифтерийного токсина в крови.
- 4. Бактериоскопическое исследование мазков из ротоглотки и носа.
- 5. Бактериологическое исследование мазков из ротоглотки и носа на коринебактерии дифтерии три дня подряд при поступлении, а затем перед выпиской двукратно через день.
- 6. Серологическое исследование (РПГА, РНГА, РН) в парных сыворотках, взятых с интервалом 10-14 дней. Диагностическео значение имеет нарастание титра антител в динамике в 4 раза и более.
- 7. Метод иммуноферментного анализа - качественное и количественное определение противодифтерийных IgM и IgG в сыворотке крови.
- 8. ЭКГ - исследование при поступлении и на 4 - 5 день. При развитии миокардита II - III степени ЭКГ проводится ежедневно.
- 9. Консультация отоларинголога в первые два дня, кардиолога и невролога - на 5 - 6 день, повторные консультации по мере необходимости.
Схема написания истории болезни
Жалобы. При выявлении жалоб обратить внимание на характер повышения температуры, боль в горле при глотании, ее интенсивность, наличие головной боли, слабости, рвоты (ее кратность), заложенности носа, увеличенных лимфатических узлов, отека шейной клетчатки. При подозрении на дифтерию гортани уточнить последовательность развития изменения голоса, появления кашля и затрудненного дыхания.
Анамнез заболевания. Выяснить дату начала заболевания, характер развития болезни (острое, постепенное), степень повышения температуры по дням заболевания и ее длительность. Отметить выраженность болей в горле при глотании в первые и последующие дни. Указать, была ли головная боль, рвота (ее кратность), слабость, недомогание, имелось ли затруднение носового дыхания, отделяемое из носовых ходов и другие катаральные симптомы, не изменялась ли конфигурация шеи и подчелюстных областей (за счет отека). При наличии симптомов дифтерии гортани отметить сроки появления и выраженность изменения голоса, характер кашля и степень затруднения дыхания. Уточнить дату первичного осмотра врачом, поставленный диагноз, дату бактериологического обследования (мазков из ротоглотки и носа на токсигенные коринебактерии дифтерии - ТКБД и стрептококк), результаты и номера анализов, проводимое лечение, его эффективность.
Эпидемиологический анамнез. Выяснить контакт с больным дифтерией, бактерионосителями ТКБД, больными тонзиллитом по месту жительства, в детских дошкольных учреждениях, школе, на игровых площадках. Уточнить у больного, где он был в последние две недели до развития заболевания, кто приезжал к нему домой из других районов и городов.
Анамнез жизни. Обратить внимание на преморбидный фон ребенка (родился доношенным или недоношенным, наличие ППЦНС, рахита, частых ОРВИ, ангин, хронического тонзиллита с указанием частоты и характера обострений), наличие сопутствующей патологии, прививочный анамнез (уточнить сроки проведения прививок АКДС или АДС-М).
Объективный статус. Оценить общее состояние больного (тяжелое, средней тяжести, удовлетворительное), его самочувствие. При этом необходимо обратить внимание на высоту температурной реакции, вялость, адинамию, заторможенность, сонливость (при токсических формах дифтерии), наличие рвоты, ее частоту.
При осмотре и описании кожи при токсических формах дифтерии следует отметить бледность кожных покровов, акроцианоз, наличие необильной геморрагической сыпи, холодных конечностей. Кроме того, подробно описать все другие кожные проявления (эрозии, опрелости, флегмоны, панариции, отек подкожной клетчатки и уровень его распространения), что, возможно, является симптомом дифтерии кожи.
При осмотре слизистых оценить состояние конъюнктив и склер глаз (может быть катаральная, крупозная или пленчатая форма дифтерии глаза). Отметить сухие губы, наличие серого налета на языке.
Лимфатические узлы указать величину в сантиметрах, особенно тонзиллярных, отметить их консистенцию, плотность, болезненность, наличие или отсутствие отека подкожной клетчатки вокруг них, изменение цвета кожи (гиперемия). Обратить внимание на наличие отека подкожной клетчатки шеи, описать его границы (до середины шеи, до ключиц, ниже ключиц до 4 - 5 ребра, мечевидного отростка), выраженность, равномерность с обеих сторон, изменение цвета кожи над отеком, плотность и болезненность. Указать, распространяется ли отек в подбородочную область, заушные ямки, на лицо, на спину и до какого уровня.
При осмотре и описании органов дыхания обратить внимание на наличие или отсутствие затруднения носового дыхания (при токсической форме дифтерии ротоглотки и при дифтерии носоглотки оно затруднено, "храпящее"), сукровичного отделяемого из носовых ходов, корок, пленок. Также следует обратить внимание на признаки стеноза гортани (грубый лающий кашель, беззвучный голос, шумный затрудненный вдох, втяжение податливых мест грудной клетки, напряжение вспомогательной мускулатуры), что характерно для дифтерии гортани или комбинированных форм дифтерии.
Со стороны сердечно-сосудистой системы в первые 3 - 4 дня могут наблюдаться гемодинамические нарушения токсического характера, с 4 - 5 дня возможно развитие раннего миокардита. Миокардит может развиться так же на 2 - 3 неделе заболевания и в более поздние сроки, поэтому очень важно в статусе при поступлении и в последующие дни описывать границы сердца, величину артериального давления, громкость тонов, ритм сердечных сокращений, наличие шумов, частоту пульса.
При описании желудочно-кишечного тракта определить наличие или отсутствие болезненности при пальпации живота, размеры печени и селезенки. При тяжелых вариантах дифтерии необходим контроль за характером стула (может быть гемоколит).
Описание ротоглотки при дифтерии должно начинаться с определения болезненности при открывании рта. Обратить внимание на характер гиперемии зева (слабая, умеренная, яркая или застойная) и ее распространенность (отграниченная, распространенная на дужки, мягкое небо и заднюю стенку глотки).
Отек слизистой ротоглотки выявляют по сглаженности рисунка ткани миндалин, по состоянию малого язычка, мягкого и твердого неба. В зависимости от выраженности и распространенности процесса выделяют три степени отека слизистой зева: при первой степени несколько отечны миндалины и может быть отечен малый язычок; при второй степени - отчетливо выражен отек миндалин, дужек, малого язычка с переходом на мягкое небо; при третьей степени - миндалины резко отечны, почти соприкасаются, резко отечны дужки, малый язычок, отек с мягкого неба переходит на твердое небо. Отмечают размеры миндалин: I, II, III степени.
При описании налетов или наложений следует отметить, где они располагаются (по лакунам или на паренхиме), сплошные или в виде островков, полосок, точек; указать множественные или единичные. Желательно в истории болезни нарисовать расположение налетов на миндалинах. Описать цвет налетов (серый, белый, желтый или желто-серый, бело-серый). Указать их поверхность (гладкая, блестящая или шероховатая), консистенцию (плотные, рыхлые или мягкие) и расположение по отношению к тканям миндалин: (+) или (-)ткань. Отметить, как снимаются налеты (не снимаются, снимаются с трудом или легко), кровоточит ли ткань миндалин после снятия налетов, растираются или нет налеты на шпателе. Следует зафиксировать в истории, на какой поверхности миндалин (переднебоковой, боковой, задней) расположены налеты и распространяются ли они за пределы миндалины (на малый язычок, небные дужки, мягкое или твердое небо, заднюю стенку глотки). Следует помнить, что при дифтерии налеты по краю могут быть рыхлыми, легко сниматься, а в центре они плотные, фибринозные. Наряду с налетами, в зеве могут быть некрозы. Некрозы имеют белый или серый цвет, но в отличие от дифтерийной пленки они располагаются на уровне ткани миндалин или других участков зева.
Описывается состояние задней стенки глотки (гиперемия, зернистость, бугристость, слизь, некрозы и пленки).
При описании органов мочевыделительной системы проводится контроль диуреза (олигурия и анурия - признаки развивающегося ИТШ).
При исследовании и описании неврологического статуса, помимо общемозговых симптомов (адинамия, заторможенность, головная боль, рвота), необходимо определить состояние черепных нервов (при изолированной полиневропатии чаще поражаются IX, X, III, VI, VII пары), а также проверить сухожильные рефлексы, тонус и силу мышц рук, ног, чувствительность. При выявлении вялых параличей конечностей в сочетании с поражением черепных нервов имеет место распространенная полиневропатия. Нарушение дыхания, глотания, фонации в сочетании с поражением черепных нервов и вялыми параличами мышц конечностей, спины указывает на генерализованную полиневропатию.
Предварительный диагноз дифтерии ротоглотки и его обоснование. Предварительный диагноз дифтерии ротоглотки ставится с учетом данных эпидемиологического анамнеза (контакт с больным дифтерией, ангиной, бактерионосителем ТКБД, контакт с человеком, прибывшим из неблагополучной по дифтерии местности или с человеком без определенного места жительства); прививочного анамнеза (ребенок не привит против дифтерии, недопривит по возрасту, привит с нарушением календаря прививок); жалоб больного на повышение температуры, слабость, головную боль и боль в горле при глотании, рвоту; анамнеза заболевания (начало болезни с повышения температуры до 39 0 , появления головной боли и боли в горле, повторной рвоты, а через 10-12 часов - увеличение тонзиллярных лимфатических узлов, затем на следующий день появление отека на шее). Учитываются также данные объективного осмотра (наличие отека и гиперемии слизистой ротоглотки, грубых фибринозных пленок или налетов (+) ткань, серого цвета, переходящих с поверхности миндалин на дужки, малый язычок, мягкое небо - при токсических формах, или налетов в виде островков - при локализованной форме дифтерии ротоглотки); обнаружение увеличенных тонзилярных лимфоузлов, отека подкожной клетчатки и его распространенности; так же принимаем во внимание выраженность симптомов интоксикации.
По такому же принципу проводится обоснование дифтерии других локализаций (гортани, носа, кожи и т.д.).
Пример предварительного диагноза: "Дифтерия ротоглотки, локализованная, островчатая форма".
"Дифтерия ротоглотки токсическая, II степени".
План обследования больного
- 1. Развернутый анализ крови в день поступления, а затем по мере необходимости, но не реже одного раза в 7 - 10 дней.
- 2. Общий анализ мочи в первые три дня ежедневно, затем один раз в 7 - 10 дней.
- 3. РЛА для выявления дифтерийного токсина в крови.
- 4. Бактериоскопическое исследование мазков из ротоглотки и носа.
- 5. Бактериологическое исследование мазков из ротоглотки и носа на коринебактерии дифтерии три дня подряд при поступлении, а затем перед выпиской двукратно через день.
- 6. Серологическое исследование (РПГА, РНГА, РН).
- 7. ИФА.
- 8. ЭКГ - исследование при поступлении и на 4 - 5 день. При развитии миокардита II - III степени ЭКГ проводится ежедневно.
- 9. Консультация отоларинголога в первые два дня, кардиолога и невролога - на 5 - 6 день, повторные консультации по мере необходимости.
Клинический диагноз и его обоснование.
Для постановки клинического диагноза прослеживается динамика клинических симптомов в первые дни госпитализации (нарастание нарушений гемодинамики, признаков надпочечниковой или почечной недостаточности, развитие местного процесса, появление геморрагической сыпи), уточняются данные прививочного анамнеза, результаты лабораторного обследования (высев ТКБД gravis, mitis), низкий уровень антитоксина в крови, появление IgM и другие данные), а также учитываются результаты обследования очага.
На 3 - 4 день госпитализации комиссионно проводится осмотр и обоснование клинического окончательного диагноза.
Примеры оформления клинических диагнозов:
"Дифтерия (ТКБД gravis) ротоглотки токсическая II степени, ИТШ II степени, ДВС - синдром, ранний (4 день болезни) тяжелый миокардит".
"Дифтерия (ТКБД mitis) комбинированная тяжелая форма: дифтерия ротоглотки субтоксическая, дифтерия гортани, дифтерия кожи распространенная форма".
Дневник. Перед написанием дневника указывается день болезни, а при развитии осложнений - день осложнений. На поля выносится температура, частота дыхания и пульса, артериальное давление. В дневниках ежедневно отражается динамика симптомов интоксикации, местных симптомов (уменьшение отека слизистой зева, отторжение пленок, появление некрозов, уменьшение отека подкожной клетчатки). Проводится обоснование продолжения или отмены сывороточной терапии с указанием дозы сыворотки, введенной больному.
У больных дифтерией пульс необходимо считать за 3 минуты, чтобы не пропустить кратковременное нарушение ритма. Не реже, чем 1 раз в 2 дня следует записывать границы сердца. Очень важно своевременно выявить начало развития осложнений со стороны нервной системы, ежедневно проверять состояние черепных нервов, сухожильные рефлексы, тонус и силу мышц.
Необходимо один раз в 3 дня писать заключение по динамике симптомов: окончание пленчатого периода, некротического периода, оценивать лабораторные анализы. После введения противодифтерийной сыворотки медицинская сестра делает запись в истории болезни после дневника: сколько введено сыворотки, ее серия, время введения, наличие или отсутствие реакции на введение.
Этапные эпикризы пишутся один раз в 10 дней по общепринятой схеме.
Выписной эпикриз оформляется в день выписки больного из стационара по общепринятой схеме.
Читайте также:


