Гексорал спрей при скарлатине
Скарлатина – детская бактериальная инфекция, протекающая по типу ангины с сыпью. До появления антибиотиков скарлатина относилась к тяжелым заболеваниям, итогом ее нередко были серьезные осложнения и даже смертельные исходы. В настоящее время при условии адекватной терапии угрозы для жизни детей скарлатина уже не несет. Но легкомысленно относиться к ней нельзя: неправильный уход, неполное или несоответствующее лечение и сейчас могут привести к развитию осложнений.
Возбудитель и пути передачи инфекции
Скарлатину вызывает бактерия – бета-гемолитический стрептококк группы A, способный продуцировать особые эритрогенные токсины (эритротоксины). Передается скарлатина преимущественно воздушно-капельным путем, другие пути заражения (контактный, пищевой, водный) возможны, но исключительно редки.
Стрептококк из группы A может вызывать не только скарлатину. Он является причиной ангины, рожи, стрептококковых пиодермий, кишечных инфекций и других болезней. Но скарлатина формируется только при отсутствии у ребенка (или взрослого) иммунитета к эритротоксинам, а если такой иммунитет уже есть – обычно возникает ангина. Иммунитет к эритротоксинам вследствие перенесенных стрептококковых (нескарлатинозных) инфекций появляется к подростковому возрасту у большинства людей, а малыши получают его трансплацентарно от матери (материнский иммунитет сохраняется до достижения ребенком возраста 1–2 лет). Поэтому наиболее подвержены скарлатине дети от 3 и до 9–10 лет.
Заразиться скарлатиной можно не только от того, кто болеет именно скарлатиной. Источник заражения – больной любой формой стрептококковой инфекции, вызванной токсинпродуцирующим штаммом бактерии. То есть скарлатиной заражаются от:
- больных скарлатиной;
- больных ангиной (первые два варианта наиболее типичны);
- больных рожей;
- больных стрептококковыми пиодермиями;
- больных стрептококковыми кишечными инфекциями, пиелонефритами, пневмониями, назофарингитами, отитами и т. д.
От контакта с носителем стрептококка скарлатина развивается крайне редко, поскольку при бессимптомном носительстве стрептококки присутствуют в небольших количествах и не столь агрессивны.
Симптомы скарлатины
После попадания в организм возбудителя и появления симптомов инфекции в течение небольшого промежутка времени ребенок чувствует себя абсолютно нормально – это инкубационный период, который при скарлатине колеблется от нескольких часов до 10–12 дней, в обычных случаях составляя 3–4 дня. По прошествии инкубационного периода развивается клиника скарлатины.
Заболевание начинается остро, даже внезапно – на фоне полного здоровья резко, в течение нескольких часов возникают основные симптомы скарлатины – интоксикация, ангина и сыпь.
Ее проявлениями выступают высокая температура (39 °C и выше), озноб, головная боль, вялость и сонливость, тошнота, рвота, нередки боли в животе.
Ангина сначала катаральная – без налетов на миндалинах. Для скарлатинозной ангины характерен так называемый пылающий зев: если осмотреть горло больного ребенка, то можно увидеть четко ограниченную, яркую гиперемию миндалин, небных дужек, мягкого неба и маленького язычка – они выглядят насыщенно красными по сравнению с бледно-розовыми слизистыми щек и твердого неба.
Сами дети жалуются на боли в горле разной интенсивности – от незначительного першения до чрезвычайно сильной боли, сопровождающейся резко болезненным глотанием, из-за чего больные могут отказываться от еды и питья.
В последующем, особенно при отсутствии адекватного лечения, катаральная ангина может смениться на лакунарную (налеты на миндалинах), фолликулярную (гнойные пузырьки и пробки) и даже на некротическую (очаги некроза, покрытые серым, коричневатым или зеленоватым налетом).
Она появляется с первых часов заболевания – вначале на лице, груди, спине и животе, а через несколько часов – по всей поверхности кожи. Наиболее обильные и яркие высыпания отмечаются на участках с нежной кожей – в естественных складках (паховых, подмышечных, подколенных, локтевых), внизу живота, на шее, сгибательных поверхностях конечностей. В этих местах нередко обнаруживаются сгущения сыпи, а сама кожа слегка гиперемирована (покрасневшая).
Сыпь при скарлатине мелкопятнистая, розовая или ярко-красная, могут наблюдаться и геморрагические высыпания, чаще петехии – точечные кровоизлияния из-за повышенной ломкости и проницаемости сосудов в виде багровых или коричневых точек на коже. Геморрагические высыпания могут сливаться, образуя полосы, которые сохраняются еще несколько дней после исчезновения сыпи.
Вследствие увеличения волосяных фолликулов кожа под сыпью сухая и шершавая, что легко определить, проведя ладонью по телу ребенка.
Весьма своеобразно выглядит лицо ребенка, больного скарлатиной: немного отечное, с ярко-красными от сливающейся сыпи щеками, припухшими, насыщенно вишневого цвета губами и белым, свободным от сыпи носогубным треугольником.
Сыпь может пройти через несколько часов, а может сохраняться 2–3 дня – это зависит от времени начала лечения и тяжести болезни. Сыпь проходит без пигментации, но спустя примерно неделю кожа начинает шелушиться. Шелушение сначала мелкое, отрубевидное, его не всегда можно заметить – кожа выглядит слегка присыпанной белесоватой пылью. На пальцах рук и ног, ладонях и подошвах шелушение крупнопластинчатое – кожа сходит целыми пластами.
Диагностика
Диагноз скарлатины выставляется клинически – после обнаружения у ребенка типичного сочетания интоксикации, ангины и сыпи. Для подтверждения диагноза (на дому, в течение 1–2 дней после того, как врач предположил наличие скарлатины) должен быть взят мазок из зева на флору – высеивается (но не всегда) бета-гемолитический стрептококк. При наличии ангины с налетами дополнительно берется мазок из зева на дифтерийную палочку.
Другие анализы используются для ранней диагностики осложнений: на 4, 10 и 21-й день от начала болезни выполняется общий анализ мочи, и на 21-й день – еще общий анализ крови.
Течение болезни и возможные осложнения
В случае своевременного лечения скарлатина протекает достаточно легко: температура снижается на 3–4 день заболевания, к этому же времени (или даже раньше) проходят высыпания. Изменения языка, сухость кожи с последующим шелушением могут сохраняться еще недели 2–3.
При отсутствии адекватного лечения и по некоторым другим причинам (слабость защитных сил, заражение высокоагрессивным штаммом стрептококка, предрасположенность к аутоиммунным процессам) могут развиваться осложнения. Все осложнения скарлатины подразделяют на три большие группы: токсические, септические и аллергические.
- Токсические. К ним относится инфекционно-токсический шок, развивающийся в первые дни болезни на фоне заражения большим количеством высокоагрессивного и высокотоксичного штамма стрептококка. Характеризуется резкой слабостью вплоть до потери сознания и комы, бледностью, падением артериального давления, угнетением дыхания, нарушениями работы сердца и т. д. В настоящее время встречается крайне редко.
- Септические. В эту группу входят разнообразные гнойные инфекции – распространенная некротическая ангина, отиты, гнойный лимфаденит, паратонзиллярный абсцесс, пневмония и т. д. Наиболее тяжелыми являются сепсис и гнойный менингит. Септические осложнения могут быть ранними (возникать в первую неделю болезни) и поздними (развиваются спустя 2 недели и более). Септические осложнения связаны обычно с неадекватной антибактериальной терапией (несвоевременное назначение, незавершенный курс, неактивный в отношении стрептококка препарат) или полным отсутствием антибиотиков в лечении больных.
- Аллергические (инфекционно-аллергические) – всегда поздние, формируются ко 2–3 неделе. К ним относятся поражение суставов, почек, сердца после перенесенной скарлатины. Аллергические осложнения обусловлены тем, что стрептококк имеет антигены, сходные по своей структуре с некоторыми клетками человеческого организма. Из-за этой схожести иммунная система, начиная борьбу со стрептококком, повреждает не только чужеродные микробные клетки, но и свои собственные – развивается аутоаллергический ревматизм, миокардит, гломерулонефрит и т. д. Чтобы предотвратить инфекционно-аллергические осложнения, необходимо начинать антибактериальную терапию как можно раньше и проводить полноценный курс.
Лечение
Детям, больным скарлатиной, обычно достаточно лечения на дому, но назначать его должен врач. Лишь в случае тяжелого течения заболевания показана госпитализация.
- Выраженная интоксикация со стойкой, не отвечающей на лекарства, лихорадкой, выраженной вялостью и сонливостью вплоть до впадения в кому, расстройствами сознания (бред), судорогами, снижением артериального давления (бледность кожи, головокружения, обмороки).
- Септические явления – некротическая ангина, особенно с распространением некрозов за пределы миндалин, гнойный лимфаденит (гнойное воспаление лимфатических узлов, при котором они не только увеличены в размерах, но и резко болезненны, кожа над ними краснеет, выражен отек), другие гнойные осложнения.
Если же ребенок лечится на дому, ему помимо лекарственной терапии потребуется правильный уход и питание.
На период высыпаний при скарлатине рекомендуется постельный режим. Конечно, обеспечить постоянное пребывание малыша в постели довольно проблематично: если первые 1–2 дня при высокой температуре и вялости дети еще лежат, то вскоре после начала лечения и снижения температуры самочувствие нормализуется, а прежняя подвижность возвращается. И все же постарайтесь ограничить активность ребенка: первую неделю ему придется находиться дома (в том числе и потому, что он заразен), причем больше – в своей кровати. Можно читать, смотреть мультфильмы (в разумных пределах), играть в спокойные игры. Со второй недели разрешаются индивидуальные (без контакта с другими детьми и взрослыми) спокойные прогулки.
Весь период болезни ребенка комната, где он находится, должна регулярно проветриваться, следует ежедневно проводить влажную уборку. Купать больного скарлатиной можно, когда нет лихорадки, а во время высокой температуры рекомендуются обтирания прохладной водой. Также уделяйте внимание своевременной смене нательного и постельного белья и его качеству, используя только изделия из натуральных тканей. При болезненных трещинках на губах можно пользоваться гигиенической помадой или жирным кремом.
Диета
Применявшиеся ранее специальные диеты (молочно-растительная, низкобелковая и др.) для детей со скарлатиной теперь считают нецелесообразными, поскольку они никак не снижают вероятность развития осложнений. Рацион больного ребенка определяется главным образом выраженностью болевого синдрома и интоксикации и строится в соответствии с общими принципами диеты при инфекционных болезнях.
В лихорадочный период показано обильное питье – теплый сладкий чай с лимоном, молоко, подогретые до комнатной температуры кисломолочные продукты, компоты, ягодные морсы, кисели, отвары сухофруктов, минеральная негазированная вода, обычная кипяченая вода. На еде настаивать не следует, если аппетит отсутствует или резко снижен, 1–2 дня можно обойтись напитками, постепенно расширяя меню и вводя в него фруктовые пюре, легкие супы и т. д. Блюда должны быть витаминизированными, питательными и одновременно легкоусвояемыми. При интенсивных болях в горле пища подается в теплом, жидком или полужидком виде, что хотя бы немного облегчает болезненное глотание. Исключаются острые и соленые блюда, маринады, концентрированные соки, мед, газированные напитки и другие продукты, способные вызвать раздражение слизистых оболочек.
- молочные каши;
- вегетарианские или сваренные на втором мясном (курином) бульоне супы;
- изделия из мясного фарша (тефтели, фрикадельки, котлеты на пару);
- тушеные, отварные или приготовленные на пару птица и рыба;
- тушеные и отварные овощи;
- свежие фрукты (можно в виде пюре и разбавленных соков);
- кисломолочные продукты.
Ограничиваются или полностью исключаются жирные и жареные продукты, сладости.
После купирования болей в горле можно давать свежие фрукты и овощи, мед (при отсутствии аллергии). Со второй недели ребенок может питаться так, как он привык, но для скорейшего восстановления сил следует обязательно обогащать его рацион витаминами и питательными веществами из натуральных продуктов, а не только из БАД и витаминно-минеральных комплексов.
Лекарственная терапия
Скарлатина – бактериальная инфекция, которая весьма успешно и быстро лечится при помощи антибиотиков. Чтобы предотвратить тяжелое течение и формирование осложнений, антибактериальную терапию следует начинать как можно быстрее – сразу после того, как установлен (или предполагается) диагноз скарлатины. Назначать препарат, дозировку и курс лечения должен врач. Антибиотик выбирается с учетом соотношения его эффективности и безопасности для каждого конкретного ребенка.
Наиболее эффективны в отношении стрептококка антибактериальные препараты пенициллинового ряда – амоксициллин (Флемоксин-солютаб) и защищенные амоксициллины (Амоксиклав, Аугментин, Амписид, Флемоклав-солютаб). При аллергии к пенициллиновым антибиотикам могут быть назначены макролиды – азитромицин (Хемомицин, Сумамед), джозамицин (Вильпрафен), макропен. Реже используются цефалоспорины (Цефалексин, Супракс).
Обычно вполне достаточно назначения антибактериального препарата внутрь – в виде суспензий, таблеток, растворимых таблеток солютаб. Инъекции могут понадобиться в случаях тяжелого течения болезни, а также при частой рвоте, когда препарат, принятый внутрь, просто не успевает всасываться.
Ни в коем случае нельзя самостоятельно завершать курс антибактериальной терапии, даже в случае явного улучшения. Препарат обычно назначается на 7–10 дней – это достаточно долго, и некоторые из родителей начинают беспокоиться о возможных побочных эффектах, дисбактериозе и т. д. Но преждевременная отмена антибиотика еще опаснее – она может привести к рецидиву или формированию осложнений.
Температура выше 38,5–39 °C требует применения жаропонижающих средств. У деток до 12 лет применяются жаропонижающие на основе парацетамола (Панадол, Эффералган, Калпол) и ибупрофена (Нурофен и др.). Детям старше 12 лет температуру можно сбивать и другими лекарственными средствами – аспирином, Нимесилом.
В первые дни, особенно при наличии тошноты и рвоты, жаропонижающие лучше использовать в виде ректальных свечей, затем – в таблетках или сиропах. Крайне нежелательно давать препарат чаще 3–4 раз в сутки, поэтому пытайтесь сбивать температуру и немедикаментозными способами: обтиранием, напитками с натуральными салицилатами (чай с малиной, вишневый компот, клюквенный, смородиновый морсы). Не перегревайте малыша – укутывать его нужно только во время озноба, когда ребенок дрожит, а ручки и ножки у него холодные. Если все тело ребенка горячее, оставляйте его раздетым: при температуре воздуха в комнате выше 20 °C можно смело оставлять голышом даже маленьких детей.
Любой вид ангины при скарлатине подразумевает обработку горла, которая позволяет снять воспалительный процесс на миндалинах, предотвратить его распространение, купировать или хотя бы уменьшить болевые ощущения. В принципе подойдут любые местные антисептики с учетом возрастных ограничений и индивидуальных противопоказаний.
Из спреев и аэрозолей можно пользоваться Гексоралом (дважды в день), Тантум-верде (через 2–3 часа до 5 раз в сутки), Ингалиптом, Каметоном, Стоп-ангином (3–4 раза в день). Перед распылением препарата горло надо прополоскать водой или травяным отваром (если ребенок умеет, конечно). Спреи и аэрозоли распыляют двумя дозами, стараясь попасть на правую и левую миндалины.
Эти же препараты выпускаются в форме растворов для полоскания или обработки горла при помощи шпателя или ложки с марлей – таким способом удобнее снимать налет при наличии лакунарной ангины. Полоскать и обрабатывать зев ребенку можно и домашними растворами:
- на стакан кипяченой воды по чайной ложке соли и соды и 2–3 капли йода;
- 2 таблетки фурацилина на стакан воды;
- 10–15 капель спиртовой настойки календулы или прополиса на 1/2 стакана воды;
- отвары трав – ромашки, календулы, шалфея, чабреца и др. (по 2 ст. л. сырья заливают стаканом кипятка, настаивают, процеживают).
Выпускаются еще таблетки для рассасывания – Лизобакт, Грамидин, Фарингосепт, Гексорал и др.
Обычно назначается 1–2 вида антисептика в аптечной форме (спрей и таблетки для рассасывания, например) в сочетании с полосканиями.
Скарлатина – инфекция, которая забирает много сил у ребенка, и для скорейшего восстановления организма и повышения сопротивляемости болезни рекомендуется назначение поливитаминных препаратов. Поливитамины можно начинать с первых дней болезни (при условии, что ребенок получает не более 5 препаратов одновременно). Подойдут любые БАД и витаминно-минеральные комплексы, обогащенные витамином C и железом. Курс поливитаминов составляет обычно 1 месяц (но не менее 2 недель). При выборе препарата следует учитывать возраст ребенка и возможные аллергические реакции, поэтому лучше советоваться с врачом.
После довольно длительного курса антибактериальной терапии всегда в той или иной степени страдает нормальная кишечная микрофлора и вполне вероятно развитие дисбактериоза. Чтобы этого не произошло, рекомендуется прием пробиотиков (живые бактерии – Линекс, Аципол) и пребиотиков (компоненты пищи, способствующие размножению полезных микроорганизмов – Лактулоза) по отдельности или в комбинации (Бифидо-бак, Биовестин-лакто). Опять же, назначать препарат должен врач, а даже если он этого не сделал, сами поинтересуйтесь, какой лучше подойдет вашему ребенку.
Наблюдение за ребенком со скарлатиной
Несмотря на то что незаразным для окружающих ребенок становится уже к концу первой недели заболевания и тогда же практически полностью нормализуется самочувствие, выписка происходит только через 21 день. На такой же срок в случае необходимости дается больничный (маме, папе, бабушке или другому лицу) по уходу за больным ребенком.
Такой длительный домашний режим продиктован вероятностью формирования осложнений в течение 2–3 недель от начала заболевания и резким снижением сопротивляемости организма после перенесенной скарлатины, в связи с которым выход ребенка в детский коллектив может закончиться присоединением вторичной инфекции.
Профилактика
Скарлатина – одна из немногих детских инфекций, против которой не разработаны методы специфической профилактики: от нее не делают прививок. Единственный метод профилактики – ограждение ребенка от контакта с больными стрептококковой инфекцией. Если же контакт уже произошел, то все, что вы можете сделать, – это внимательно наблюдать за состоянием ребенка и при первых признаках скарлатины немедленно вызывать врача для назначения лечения.
В качестве вторичных средств профилактики можно упомянуть меры по укреплению иммунитета, обучение детей правилам личной гигиены. Но в целом скарлатина не относится к высококонтагиозным инфекциям, и даже после длительного общения с больным заболевают далеко не все проконтактировавшие.
К какому врачу обратиться
При появлении у ребенка лихорадки и признаков ангины нужно вызвать на дом педиатра. В тяжелых случаях ребенка госпитализируют в инфекционный стационар. В зависимости от осложнений его осматривает невролог, кардиолог, ревматолог, нефролог.
Скарлатина – это высокозаразное инфекционное заболевание, одна из форм стрептококковой инфекции. Скарлатина вызывается бактериями – гемолитическим стрептококком группы А и поэтому болезнь лечится антибиотиками. Болеют в основном дети в возрасте 2-8 лет.
Как можно заразиться скарлатиной
Источником инфекции является человек, больной ангиной, скарлатиной или другими формами респираторной и кожной стрептококковой инфекции, а также бактерионосители стрептококка группы А. Больные скарлатиной представляют наибольшую опасность в первые несколько дней заболевания.
Скарлатина – это стрептококковая ангина, но сопровождающаяся сыпью.
Путь передачи стрептококка – воздушно-капельный. Заражение происходит при тесном длительном общении с больным или бактерионосителем. Возбудитель чаще всего выделяется во внешнюю среду при кашле, чихании, активном разговоре. Высокая плотность людей в помещениях, длительное тесное общение являются условиями, благоприятствующими заражению скарлатиной.
Возможен пищевой и контактно-бытовой пути инфицирования (через загрязненные руки и предметы обихода). Попадая в определенные пищевые продукты, стрептококки способны размножаться и длительно находиться в них в вирулентном состоянии (то есть в состоянии, способном вызывать заболевание).
Дополнительными факторами, способствующими передаче возбудителя скарлатины являются низкая температура и высокая влажность воздуха в помещении. Скарлатина, ОРЗ и ангина имеют сезонный рост заболеваемости в сентябре–декабре с максимумом в ноябре.
Скарлатиной болеют один раз в жизни, но другими стрептококковыми инфекциями (например, стрептококковой ангиной) можно болеть сколько угодно много.
Симптомы скарлатины
Инкубационный период скарлатины (то есть период времени от заражения до появления первых симптомов болезни) составляет от 1 до 7 дней, чаще всего он составляет 3 дня.
Первыми симптомами скарлатины являются признаки острой интоксикации организма:
- резкое повышение температуры. Температура тела обычно резко повышается и на 2-й день достигает максимального уровня 39-40°С. В течение последующих 5-7 дней температура постепенно нормализуется;
- головные боли и ломота в теле, отказ от еды. Могут отмечаться сильные боли в животе. У маленьких детей может возникнуть рвота или понос;
- сонливость, вялость, слабость, разбитость, раздражительность;
- жалобы на боли в горле. Появляется покраснение горла (миндалин часто покрыты налетом) как при тонзиллите или ангине. Отмечаются увеличение и болезненность регионарных лимфатических узлов.
На 4–5-й день болезни (иногда и раньше) сыпь начинает бледнеть и исчезает. После исчезновения сыпи в конце первой – в начале второй недели заболевания на лице кожа начинает шелушиться в виде нежных чешуек. Затем шелушение появляется на туловище и в последнюю очередь – на ладонях и стопах. Кожа при скарлатине отслаивается пластами, особенно на кистях и стопах. Продолжительность и интенсивность шелушения зависит от выраженности сыпи, длительность этого периода может затягиваться до 6 недель.
Диагностика скарлатины
Постановка достоверного диагноза стрептококковых инфекций во всех случаях, кроме скарлатины, требует проведения микробиологических исследований – мазок из носа и зева на гемолитический стрептококк.
В общем анализе крови отмечаются признаки бактериальной инфекции: нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. В сыворотке крови повышается уровень АСЛ-О (антистрептолизина-O) .
Каждый случай заболевания скарлатиной медицинские работники в обязательном порядке передают в территориальный центр госсанэпиднадзора
Лечение скарлатины
Все детки с осложненным течением скарлатины подлежат госпитализации в инфекционное отделение. Обязательной госпитализации при скарлатине подлежат также больные из семей, где имеются дети в возрасте до 10 лет, не болевшие скарлатиной; больные из семей, где имеются лица, работающие в дошкольных детских учреждениях, детских больницах и поликлиниках, молочных кухнях - при невозможности изоляции их от заболевшего ребенка. Во всех остальных случаях лечение проводят на дому.
При легкой форме скарлатины ребенка изолируют, и лечение проводится дома: постельный режим в течение 7 дней, диета с ограничением соли и раздражающих продуктов (стол №15), полоскание горла раствором фурацилина, отварами антисептических трав (календула, ромашка, шалфей). При повышенной температуре необходимо обеспечить ребенку обильное питье и при необходимости дать жаропонижающие средства.
Во время скарлатины основным лечением является назначение антибиотиков для предотвращения развития ранних и поздних осложнений. Антибактериальная терапия необходима всем больным скарлатиной независимо от тяжести болезни. Для лечения скарлатины у детей используют антибиотики пенициллиновой группы – феноксиметилпенициллин – (Оспен 750, Стар-Пен). Комбинации пенициллинов (амоксициллин + клавулановая кислота - Амоксиклав). Или цефалоспорины I поколения (Цефалексин). При непереносимости пенициллина или цефалоспорина назначаются макролиды – эритромицин или азитромицин (Сумамед). Курс лечения антибиотиками составляет 10 дней.
При неблагоприятном аллергическом статусе ребенка проводится противоаллергическая (гипосенсибилизирующая) терапия.
Лицам, перенёсшим стрептококковую инфекцию (ангина, скарлатина) рекомендуется сдать анализ мочи через 1-2 недели после выздоровления.
Чем опасна скарлатина. Какие возможны осложнения?
Скарлатина – это заболевание довольно серьезное, так как оставляет после себя осложнения в виде поражений различных органов: сердца, почек, ушей, суставов. Осложнение скарлатины у детей бывает:
- гнойным. Гнойно-воспалительные процессы (отиты, менингиты, лимфадениты, сепсис)
- аллергическим. Осложнения, связанные с инфекционно-алергическими механизмами (кардиты, артриты, ревматизм, васкулиты, нефриты).
При развитии осложнений со стороны сердечно-сосудистой системы пациент нуждается в консультации кардиолога, проведении ЭКГ и УЗИ сердца. При возникновении отита необходим осмотр отоларинголога и отоскопия. Для оценки состояния мочевыделительной системы проводят УЗИ почек.
Карантин при скарлатине
Выписка больного скарлатиной из стационара осуществляется после его клинического выздоровления, не ранее 10 дней от начала заболевания.
Дети, посещающие детские дошкольные учреждения и первые 2 класса школ, переболевшие скарлатиной, допускаются в эти учреждения через 12 дней после клинического выздоровления.
Дети, посещающие дошкольные коллективы и первые два класса школы, ранее не болевшие скарлатиной и общавшиеся с больным скарлатиной в семье (квартире) до его госпитализации, не допускаются в детское учреждение в течение 7 дней с момента последнего общения с больным. Если больной не госпитализирован, дети, общавшиеся с ним, допускаются в детское учреждение после 17 дней от начала контакта и обязательного медицинского осмотра (зев, кожные покровы и др.).
Дети, ранее болевшие скарлатиной и общавшиеся с больным в течение всей болезни, допускаются в детские учреждения. За ними устанавливается ежедневное медицинское наблюдение в течение 17 дней от начала заболевания.
За лицами, переболевшими скарлатиной и ангиной, устанавливается диспансерное наблюдение в течение одного месяца после выписки из стационара. Через 7-10 дней проводится клиническое обследование и контрольные анализы мочи и крови, по показаниям - электрокардиограмма. Обследование повторяют через 3 недели, при отсутствии отклонений от нормы снимают с диспансерного учета. При наличии патологии, в зависимости от ее характера, переболевшего передают под наблюдение соответствующего специалиста (ревматолога, нефролога и др.).
При регистрации заболевания скарлатиной в детском дошкольном учреждении проводят следующие мероприятия: на группу, где выявлен больной, накладывается карантин сроком на 7 дней с момента изоляции последнего больного. В течение карантина прекращается допуск новых и временно отсутствовавших детей, ранее не болевших скарлатиной. Не допускается общение с детьми из других групп детского учреждения. В карантинной группе у детей и персонала в обязательном порядке проводится осмотр зева и кожных покровов с утренней термометрией не менее 2-х раз в день. Дети, переболевшие острыми заболеваниями верхних дыхательных путей из очагов скарлатины, допускаются в коллектив после полного клинического выздоровления со справкой от педиатра. Ежедневно до 15 дня с начала болезни они осматриваются на наличие кожного шелушения на ладонях (для ретроспективного подтверждения стрептококковой инфекции).
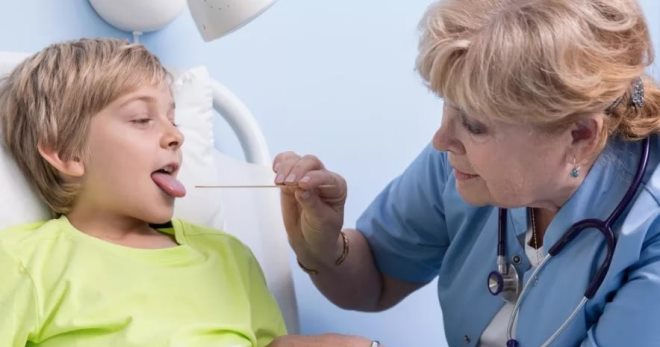
Среди детских инфекций особое место занимает скарлатина. Это заболевание по своим первым симптомам напоминает ангину. Однако появление специфической сыпи снимает все сомнения. Лечение проводят с использованием антибиотиков, но в отдельных случаях можно обойтись и без них.
Скарлатина у детей – это что такое?
Каждая мама желает максимально защитить своего ребенка от недугов, поэтому, что за болезнь скарлатина у детей, она старается узнать до столкновения с ней. Данное заболевание инфекционной природы провоцируется бета-гемолитическим стрептококком группы А.
Этот патогенный микроорганизм провоцирует и ряд других заболеваний, что объясняет схожесть симптомов скарлатины с:
Заболеванию подвергаются преимущественно дети, у взрослых скарлатина встречается редко. Возраст заболевающих – 2–9 лет. Ввиду того что пик заболеваемости приходится на дошкольный и школьный возраст, заболевание постоянно контролируется, и при выявлении случая скарлатины больному устанавливают домашний режим. Это необходимо для предотвращения инфицирования других людей.
Детская скарлатина провоцируется бета-гемолитическим стрептококком группы А. При этом заражение происходит не только от болеющего человека, но и от любого носителя патогенного микроорганизма. По утверждениям специалистов, 15–20 % населения планеты являются носителем этого стрептококка. Передача происходит воздушно-капельным путем, однако оно возможно и контактно-бытовым (через игрушки, предметы гигиены, посуду).
По наблюдениям инфекционистов, риск развития скарлатины повышает наличие провоцирующих факторов. Среди таковых:
- снижение иммунитета;
- недостаток витаминов;
- железодефицитная анемия;
- повышенные физические нагрузки.

Первые признаки скарлатины у детей могут появиться как спустя несколько часов после инфицирования, так и через 12 дней. Непосредственно столько времени длится инфекционный период. При этом первые 10 суток ребенок заразен для окружающих. Появление первых симптомов заболевания происходит, когда в крови появляется эритротоксин – ядовитое вещество, выделяемое стрептококком.
Под действием него у больного возникают следующие признаки болезни:
- повышение температуры тела до 38–40 градусов;
- слабость;
- быстрая утомляемость;
- увеличение небных миндалин;
- боль в горле при глотании.
По данным симптомам зачастую на ранних этапах ставится ошибочный диагноз – ангина. Однако уже к концу первых суток появляется обильная сыпь на теле. Рассказывая о том, как выглядит скарлатина у детей, врачи отмечают высыпания в числе первых симптомов. Она мелкоточечная, обильная, быстро распространяется по всему телу.
Максимальная концентрация элементов сыпи наблюдается на локтевых сгибах и в подмышечной области. Сыпь распространяется и на лицо, при этом носогубный треугольник остается чистым и на общем фоне бледным. Язык приобретает ярко-красный цвет, сосочки увеличены. На горле образуются гнойники, которые через 3 дня исчезают.
Скарлатина у детей – что делать?
Как только появились первые признаки скарлатины у ребенка, необходимо вызвать врача на дом. Только после осмотра специалиста и постановки диагноза скарлатина у детей, лечение можно начинать. Это инфекционное заболевание, которое провоцирует многочисленные осложнения, поэтому терапию необходимо начинать практически сразу после выявления болезни.
В противном случае высок риск таких негативных последствий, как:
Если ребенок заболел скарлатиной, решение о необходимости его госпитализации принимает врач. В большинстве случаев больному назначают домашний режим. Ребенку выделяют отдельную комнату, ограничивая его контакт с другими членами семьи, особенно детьми в возрасте 2–9 лет. Домашний карантин длится около двух недель. Госпитализация проводится только в тяжелых случаях заболевания, которые сопровождаются высоким риском развития осложнений.
Опасаясь воздействия компонентов медпрепаратов на организм ребенка, мамы часто интересуются у врача, возможно ли лечение скарлатины без антибиотиков. Ввиду того, что болезнь провоцируется бактерией, для ее нейтрализации и полного уничтожения прием антибиотиков просто необходим. Однако по решению врача при легкой форме скарлатины у детей лечение можно проводить и без антибиотиков.
При этом в обязательную поддерживающую терапию включают:
Как лечить скарлатину у ребенка?
Лечение скарлатины у детей в большинстве случаев носит симптоматический характер. Назначаемые врачом медикаменты позволяют исключить основные проявления болезни, облегчить самочувствие ребенка. Для снижения интоксикации показано обильное питье, исключение физических нагрузок, постельный режим.
Когда выявляется скарлатина у детей, лечение редко обходится без антибиотика. Выбор препарата осуществляет врач. Он же устанавливает и дозировку лекарства, частоту приема, продолжительность лечения. Терапия заболевания может длиться до 10-14 дней. Непосредственно столько времени ребенок не посещает образовательное учреждение.
Рассказывая о том, как лечить скарлатину, медики советуют обратить внимание на следующие моменты:
- Обильное питье – помогает быстрее устранить симптомы интоксикации организма, предотвратить обезвоживание.
- Увлажнение воздуха в помещении – облегчает раздражение в горле.
- Приготовление перетертой пищи – ребенку тяжело глотать, поэтому он может отказываться от еды.
- Исключение воздействия раздражителей – воздух должен быть чистым. На период лечения необходимо исключить воздействие на детский организм сигаретного дыма, отказаться от использования бытовой химии с резким запахом (она раздражает дыхательные пути).

Антибиотики при скарлатине у детей являются одной из главных составляющих частей терапевтического процесса. Чтобы поскорее прошла скарлатина у детей, лечение начинают сразу после постановки диагноза. Выбор препарата осуществляется врачом.
При этом учитываются следующие факторы:
- возраст пациента;
- выраженность клинической картины;
- отсутствие аллергии у ребенка на антибиотик.
Среди часто используемых для терапии антибактериальных средств можно отметить следующее препараты:
Продолжительность антибиотикотерапии составляет в среднем 7–10 дней. Препарат продолжают принимать в течение 2-3 дней после наступления периода облегчения.
Кроме антибиотиков, в составе комплексной терапии скарлатины могут начаться и следующие медикаменты:
- жаропонижающее – Панадол, Нурофен;
- противобактериальные – Ибуклин, Ибуфен;
- пробиотики (для снижения негативного влияния антибиотиков на микрофлору кишечника) – Энтерожермина, Линекс.
Сыпь при скарлатине практически не зудит и доставляет меньше дискомфорта, чем высыпания при ветрянке. Но чтобы избежать инфицирования, врачи рекомендуют отрабатывать высыпания смягчающими кремами и мазями. После их исчезновения на местах поражения кожи наблюдается шелушение, что указывает на необходимость дополнительного увлажнения. С этой целью рекомендуют использовать такие кремы, как Пантенол, Бепантен. Они хорошо увлажняют кожные покровы и способствуют скорейшему заживлению.
Также можно протирать кожу отварами целебных трав:
Чтобы снять болезненные ощущения в горле, врачи назначают специальные препараты в виде спреев и аэрозолей. Они снимают воспаление, ликвидируют неприятное першение и боль в области горла.
Среди популярных средств:
В качестве дополнительных мер возможно лечение скарлатины народными средствами. Отвары и настои лекарственных трав призваны устранить боль, красноту и отечность горла. Полоскания лечебными растворами производят до 6 раз в сутки. В качестве эффективного средства врачи рекомендуют ромашку.
- ромашка аптечная – 20 г;
- вода – 200 мл.
- Сырье заливают кипятком.
- Настаивают 20 минут.
- Используют для полоскания горла 5-6 раз в сутки, предварительно процедив.
Диета при скарлатине для детей
Питание ребенка при скарлатине должно быть особенным. Ввиду того, что болезнь сопровождается болью в горле, накормить ребенка непросто. Педиатры рекомендуют давать ему протертую, слегка теплую пищу. В рационе увеличивают объем фруктов, овощей, кисломолочной продукции.
На период лечения из меню исключают:
- животные жиры;
- соль;
- острое;
- копчености;
- жареные блюда;
- шоколад.
Читайте также:


