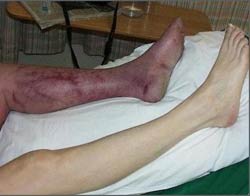
Газовая гангрена пальца ноги
Одной из самых тяжелых хирургических болезней является гангрена. Это омертвение тканей, которое часто сопровождается изменением их цвета на черный/землисто-серый. При несвоевременном лечении гангрены или обширном инфекционном заражении, 34% больных погибают, а 62% остаются инвалидами. Чтобы снизить риск таких исходов, необходимо знать первые признаки заболевания и при их обнаружении незамедлительно обращаться к доктору.
Следует отметить, что гангрена может возникать на конечностях (ногах или руках), на туловище, в области лица и в некоторых внутренних органах (легких, кишечнике, аппендиксе и т.д.). Для различных частей организма характерны разные виды гангрены и их симптомы. Это необходимо отличать, так как от этого существенно зависит тактика лечения и прогноз.
Классификация
В зависимости от типа повреждения ткани принято выделять четыре вида гангрены:
Для каждого вида этой патологии характерны свои причины. Зная их, можно профилактировать развитие или своевременно заподозрить болезнь.
Причины
| Вид | Наиболее частые причины | Какие органы чаще поражаются? |
| Сухая |
|
|
| Влажная |
| Внутренние органы:
Конечности (чаще всего стопы). |
| Газовая (синонимы – анаэробная, безвоздушная или газовая инфекция) | Мышцы, подкожная клетчатка и кожа в любом участке организма. Как правило, болезнь начинает распространяться с рук или ног. | |
| Пролежень | Для развития полноценного пролежня достаточно 60-70 часов давления на ткани. Большую опасность его формирования имеют пациенты со следующими патологиями:
| Мягкие ткани в области крестца, позвоночника, тазобедренных суставов, лопаток. |
| Нома | Эта форма гангрены развивается преимущественно у ослабленных инфекцией детей. Как правило, это корь, менингиты или краснуха. | Ткани щек, губ, десен и глубоких клетчаточных пространств лица. |
При постановке диагноза также следует учитывать симптомы гангрены, на которые жалуется больной. Они определяются формой заболевания и помогают сориентироваться при первичной диагностике.
Симптомы
В зависимости от вида гангрены, могут преобладать местные симптомы (изменения конечности) или признаки интоксикации (температура, слабость, нарушение сознания и т.д.). Существенно отличается и способность различных форм распространяться на окружающие ткани. Эти моменты необходимо учитывать при выборе лечения и скорости его проведения, так как в некоторых случаях, промедление в несколько часов может приводить к смерти.
Так как эта форма развивается из-за нарушения питания руки или ноги, в первую очередь возникают признаки недостаточности кровообращения. К ним относятся:
Как определить недостаточность кровоснабжения? Для этого достаточно знать несколько простых приемов для конечностей:
Это наиболее простые способы оценить состояние артерий. Они недостаточно точные, однако позволяют определить недостаточность кровенаполнения даже в домашних условиях.
- Почернение тканей – следует обращать внимание на цвет, так как другим формам болезни свойственны синюшная или землисто-зеленая окраска (исключение – нома);
- Уменьшение размеров конечности с гангреной. Этот признак легко обнаружить, если измерить руки или ноги в симметричных частях;
- Сильная сухость в пораженной области и отсутствие потоотделения;
- Ткани становятся очень плотными, за счет потери жидкости;
- Рост волос и ногтей в отмершей части прекращается.
Боли пациент не ощущает, так как нервные окончания при сухой гангрене отмирают вместе с другими тканями. Симптомы общего характера (температура, головокружение, потеря/снижение аппетита, тошнота и т.д.) не выражены, так как организм предотвращает попадание токсинов в кровь и распространение болезни. Благодаря этому, граница между здоровой и поврежденной областью прослеживается очень четко.
В редких случаях, участок сухой гангрены может самостоятельно отделяться от конечности, что приравнивается к выздоровлению пациента. Однако не стоит рассчитывать на этот исход и ждать отделения патологического очага. При обнаружении первых симптомов, следует немедленно обратиться к доктору, который определить оптимальную тактику.
Отличительная черта влажной гангрены в том, что она может поражать не только конечности, но и внутренние органы. При этом возникают симптомы местного характера и общая реакция организма на инфекцию. Это объясняется наличием гнилостных микробов, которые отсутствуют при сухой форме. Они постепенно разрушают ткани человека, выделяя токсины в кровь. Как правило, болезнь достаточно медленно распространяется на здоровые участки, поэтому имеет более благоприятный прогноз, чем анаэробная гангрена.
Наиболее распространенными из местных симптомов влажной гангрены конечностей являются:
![]()
Изменение цвета тканей на синюшный или темно-лиловый. При этом четкой границы между здоровым и пораженным участками нет, так как организм не может остановить распространение микробов. Переходную область можно обнаружить по следующим признакам: покраснение кожи, повышение местной температуры, и наличие болезненности;- Появление запаха гниения от пораженной области;
- Отечность и пастозность инфицированной части руки/ноги;
- Постоянная боль острого характера в инфицированной конечности, которая возникает за счет раздражения рецепторов окружающих гангрену тканей;
- Снижение температуры омертвевших участков.
Аналогичные симптомы будут наблюдаться при номе.
Чтобы предотвратить это исход, следует обрабатывать растворами антисептиков (Фукорцином, Бриллиантового зеленого и т.д.) и заживляющими препаратами (Левомеколь) даже небольшие раны. Также необходимо наложение бактерицидного пластыря или повязок. Если в течение 2-х дней не наблюдается улучшений, следует обратить к доктору.
Влажная гангрена внутренних органов проявляется по-разному, в зависимости от локализации. В настоящее время, чаще всего поражаются: легкие, кишечник и желчный пузырь. Для них характерны следующие симптомы:
| Пораженный орган | Характерные симптомы |
| Легкие | |
| Аппендикс | Влажной гангрене аппендикса всегда предшествует острый аппендицит, проявляющий следующими симптомами:
О развитии гангрены будет свидетельствовать временное исчезновение болей (на 3-8 часов), а затем их значительное усиление. Дополнительно появляется: Вне зависимости от расположения влажной гангрены, у больного всегда наблюдается общие симптомы. Они развиваются из-за интоксикации организма продуктами жизнедеятельности гнилостных микробов. Симптомы носят неспецифический характер, так как возникают при большинстве тяжелых инфекционных болезней. Чаще всего, у больных наблюдаются:
У людей старческого возраста эти симптомы могут быть выражены в меньшей степени, так как их организм не может адекватно реагировать на инфекцию. Самая тяжелая форма болезни – это безвоздушная или анаэробная гангрена. Главное отличие этой формы от влажной в том, что инфицирование происходит не обычными гнилостными микробами, а клостридиями – газообразующими анаэробными бактериями. Они могут жить только без воздуха, поэтому хорошо растут на мертвых тканях и в закрытых ранах. За счет выделения большого количества опасных токсинов клостридии разрушают мышцы, жировую клетчатку и кожу вокруг участка своего роста. Микробы быстро распространяются по инфицированной конечности и вызывают сильную интоксикацию. Участок, зараженный анаэробной гангреной, имеет характерный внешний вид:
При анаэробном заражении симптомы общего характера всегда преобладают над местными проявлениями. Как правило, именно выраженная интоксикация приводит к смерти пациентов. Типичными проявлениями отравления организма токсинами клостридий являются:
Также возможно поражение почек, печени и головного мозга токсинами микробов. Если своевременно не были приняты меры по улучшению состояния пациента, вероятность смерти от анаэробного заражения крайне высока. Омертвение тканей при этой форм развивается постепенно. В начальной фазе болезни, кожа, на которую оказывается постоянное давление, становиться бледной. Несколько снижается температурная и болевая чувствительность. Через 2-3-е суток появляется отек тканей. Возможно почернение небольших участков, что является достоверным признаком развившейся гангрены. Если не проводилось адекватное лечение пролежня, через несколько суток присоединяется инфекция. Это приводит к появлению таких общих симптомов, как температура 38-39 о С, слабость, тошнота/рвота, усиленное потоотделение. Диагностика поражения нижних конечностейПоставить этот диагноз можно, основываясь только на жалобах пациента и результатах осмотра. Дополнительные диагностические мероприятия проводятся, чтобы оценить состояние больного или определить вид микроба и его чувствительность к антибиотикам. В первом случае, выполняют:
Чтобы определить какой вид бактерий находится в ране, делают бактериальный посев мазка с инфицированного участка. Как правило, с его результатами можно ознакомиться не раньше, чем через неделю. Если не удается определить с помощью осмотра вид гангрены (например, влажная или анаэробная) выполняется рентген инфицированной конечности. Если на снимке видны пузырьки газа – это достоверное подтверждение анаэробного процесса. Диагностика внутренних органовПодтвердить гангрену с таким расположением, как правило, не удается данными опроса и осмотра. Исключение составляют ущемленные грыжи. Для постановки диагноза, рекомендовано проведение следующей диагностики:
|
| Аппендикс | Как правило, инструментальная диагностика гангрены аппендикса или желчного пузыря не проводится. Это объясняется тем, что острый гангренозный холецистит/аппендицит, в большинстве случаев, имеют характерное течение:
В подавляющем большинстве случаев, больные обращаются только на третьем этапе, когда у них развивается перитонит (брюшинное воспаление) |
| Желчный пузырь |
Лечение гангрены
Хирургическое вмешательство – единственный способ устранения гангрены рук/ног. При сухой и влажной формах, как правило, выполняют ампутацию пораженного сегмента (кисти, стопы, голени и т.д.). Наличие выраженных симптомов интоксикации является показанием для внутривенных вливаний кристаллоидов (раствора Рингера или 0,9% хлорида натрия) и назначения антибиотиков. Противомикробная терапия должна охватывать различные виды бактерий, так как точно выяснить возбудитель на ранних этапах практически невозможно.
При неэффективности вышеперечисленных мер, лечение гангрены нижней конечности (или верхней) проводят методом ампутацией. Эта процедура может выполняться только до распространения инфекции на туловище.
Гангрена внутренних органов лечиться по аналогичным принципам:
- Удаляются омертвевшие ткани (часть легкого, желчный пузырь или аппендикс);
- Устраняют симптомы интоксикации (внутривенными вливаниями растворов Рингера/натрия хлорида);
- Назначают несколько антибиотиков.
Прогноз для больного зависит от своевременности лечения, состояния организма и скорости распространения инфекции.
Прогноз
Несмотря на то, что прогноз при сухой и влажной формах относительно благоприятный, они часто приводят к инвалидизации пациента, из-за ампутации гангрены. Исключение составляет нома, которая протекает с выраженной интоксикации и приводит к летальному исходу в 90-95%.
Газовая форма протекает более тяжело, так как может дополнительно поражать внутренние органы. Согласно статистике, смерть наступает в 30-40% случаев.
Гангрены аппендикса и желчного пузыря, при адекватном лечении, практически всегда заканчиваются благополучно. К сожалению, поражение участка кишечника оставляет неприятный след на жизни пациента, так как после операции следует: пожизненно соблюдать диету, регулярно (1 раз в 2-3 года) проходить обследование у гастроэнтеролога и принимать ряд лекарств.
Гангрена легкого заканчивается смертью в 25-30% случаях. После большой операции (удаление доли или всего легкого) могут остаться симптомы недостаточности дыхания (одышка) и чаще возникать инфекционные болезни легочной ткани.
Сколько живут с гангреной, которая была полностью вылечена? Как правило, это заболевание не оказывает влияния на продолжительность жизни – только на ее качество.
Гангрена – это болезнь, которая часто приводит к смерти или инвалидизации, даже при адекватном лечении. Большая вероятность неблагоприятного (летального) исхода у ослабленных пациентов, детей и при позднем обращении к доктору. Это заболевание значительно проще профилактировать, чем лечить. Для этого достаточно своевременно обработать рану антисептиком и обратиться в медицинское учреждение.
Гангрена нижних конечностей – очень опасное и коварное заболевание, представляющее собой полное или частичное отмирание ноги или пальцев. Появляется как результат полного прекращения кислородного потока к пораженному участку. К сожалению, даже при наличии современного оборудования и медицинских знаний, прогноз заболевания не во всех случаях является благоприятным.
Характеристика болезни
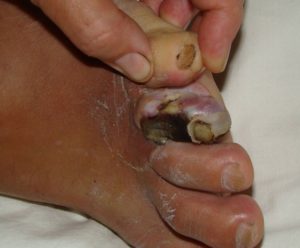
Гангрена пальца или ноги – это омертвение, или гибель живой ткани, проявляющее как результат патологического процесса в организме. Под влиянием различных факторов, кислород перестает поступать к ноге, ухудшается общее кровообращение в организме, что приводит к повреждению тканей на больших участках кожи. Пораженные участки при игнорировании симптомов начинают разрастаться и затрагивать здоровые части кожи.
В процессе развития гангрены клетки начинают отмирать, что и способствует дальнейшему прогрессированию болезни. Точное время развития гангрены до сих пор не установлено: заболевание может развиваться медленно, постепенно, или же в стремительном порядке пройти все стадии. Во время медленного прогрессирования, на стопе или пальцах ног происходит постепенное отмирание клеток, вызывая интоксикацию всего организма и стремительно развиваясь дальше.
Стремительное развитие гангрены наблюдается в тех случаях, когда дезинфекции травмы или своевременному ее устранению не уделяется достаточно внимания.
Причины появления
Существует целый ряд самых разных причин, которые могут спровоцировать развитие гангрены. Среди них выделяют несколько основных:
- Нарушенное кровообращение. Это самая распространенная причина: в результате плохого кровообращения, ухудшается приток кислорода к нижним конечностям. На кровообращение могут влиять и механические факторы: неправильно наложенный гипс или жгут, передавливающий сосуды и уменьшающий приток крови к ноге.
- Тяжелые заболевания. Нередко данному заболеванию подвержены люди, страдающие сахарным диабетом (посмотреть как выглядит можно на фото выше), тяжелыми патологиями сердца и сердечно-сосудистой системы, атеросклерозом, тромбозами одного или нескольких сосудов, тромбоэмболией и прочими недугами.
- Инфекция. Инфекционный тип гангрены очень часто развивается в результате различных ранений. Идеальной средой для размножения инфекционных бактерий являются раны, полученные от огнестрельного или колотого оружия.
- Ожоги/отморожения. При длительном нахождении на чрезмерно низких или высоких температурах, на коже появляются пораженные участки (ожоги или отморожения). Если срочно не принять меры, возможно появление гангрены. Риск получить термальную травму: +60⁰C, -15⁰C (при длительном нахождении), во время удара током, получение химических ожогов.
- Травмы. Причиной развития гангрены могут стать и серьезные травмы: разрушения и разрывы тканей, при длительном сдавливании, нарушающем кровообращение. В 90% случаях к причине развития недуга вследствие травмы, присоединяется инфекционные процесс.
Ранее гангрена считалась неизлечимым смертельным заболеванием, в настоящее время риск смерти снизился на 34%. Согласно статистическим данным, около 65% больных продолжают жизнедеятельность (правда, с ограниченными физическими возможностями).
Основные симптомы
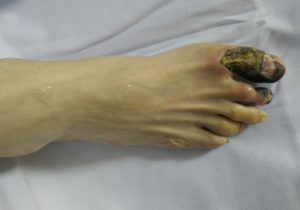
Гангрена бывает нескольких типов, и поражает разные участки тела. Гангрена ноги может быть сухой, влажной или газовой. В зависимости от типа заболевания, проявляются разные симптомы:
- Влажная гангрена. Главными признаками гангрены становятся сильные болевые ощущения на пораженном участке, при этом кожа на начальной стадии светлеет, а потом резко приобретает темно-синий оттенок. На темнеющем участке, который может стать черным, появляются красные расплывчатые пятна, наблюдается отечность, появление пузырей, заполненных кровью. Зона омертвения начинает разрастаться, заполняя все новые участки тела, появляется неприятный трупный запах. При непринятии своевременных мер, человек погибает в результате интоксикации организма.
- Сухая гангрена. Это более легкий тип заболевания, не представляющий угрозу жизни. Он характеризуется такими симптомами: сильной болью, резким потемнением пораженного участка. После прохождения боли, зона омертвевшей ткани теряет всякую чувствительность. Гангрена не имеет тенденции к разрастанию, поэтому отсутствует угроза для дальнейшего развития на здоровых участках тела. Токсины не поступают в кровь и поверхность засыхает. Изредка он может отпадать самостоятельно – это равняется самоизлечению.
- Газовая гангрена. Данный вид развивается вследствие действия анаэробных бактерий, размножающихся в местах отсутствия кислородного притока. Очень часто газовая гангрена появляется как результат полученной травмы. Характеризуется общим ухудшением состояния (примерно через 6 часов после травмирования), появлением лихорадки, ознобом, отечностью, присутствует синюшный цвет пораженного участка. Состояние стремительно ухудшается – при непринятии срочных мер, человек погибает в результате интоксикации организма клостридиями и отмирающими тканями.
Чтобы лечение проходило как можно быстрее и эффективнее, необходимо обращаться за медицинской помощью при первых же признаках развивающегося заболевания. Некоторые предпочитают лечить его народными средствами – такой подход способен временно замаскировать симптомы опасного недуга, однако в скором времени они проявятся снова.
Методы диагностики
При появлении первых симптомов, которые могут указывать на развитие гангрены любого типа, необходимо в срочном порядке обратиться к врачу – хирургу. Врач проводит осмотр ноги и отдельного участка, который вызывает подозрение, опрашивает больного. Во время пальпации хирург сможет определить уплотнение кожи, оценить цвет, при надавливании на пораженный участок при развитии газовой гангрены будет слышен специфический хруст, происходящий из-за пузырьков.
Если опасения подтверждаются, врач может назначить дополнительное тестирование: обмотать вокруг пораженного участка нитку для наблюдения за отечностью стопы. При увеличении отеков, нитка начинает впиваться в кожу. В процессе диагностики необходимо сдать следующие анализы:
- Общий анализ крови.
- Биохимический анализ.
- Исследование крови на зараженность.
- Бактериологический анализ выделений из раны.
- Рентген мышечных тканей.
- Анализ мочи.
Чаще всего после предварительного осмотра, больному выписывается направление в стационар, где выбирается наиболее эффективная тактика лечения.
Принципы лечения

Лечение болезни возможно при помощи медикаментозной терапии или хирургического вмешательства. Медикаментозное лечение возможно только на самых ранних этапах развития болезни. Медикаментозная терапия состоит из нескольких аспектов, которые важно соблюдать для достижения эффективного результата:
- Прием выписанных врачом лекарственных средств. Лекарства назначаются противовоспалительные, обезболивающие, а также антибактериальные. Они могут назначаться в виде таблеток или мазей, предотвращающих развитие болезни.
- Питание. Необходимо изменение рациона, постоянный прием витаминных препаратов, стимуляция иммунной системы.
- ЛФК. Если медикаментозная терапия эффективно борется с болезнью, врач может порекомендовать занятия лечебной гимнастикой. Она становится заключительной частью медикаментозной терапии и необходима для проведения в реабилитационный период.
Однако, если гангрена уже успела распространиться на значительные участки тела, необходимо хирургическое вмешательство. На сегодняшний день, успешно применяются такие виды хирургического решения проблемы:
- Протез. Внедрение протеза осуществляется в сосуд или артерию, благодаря чему происходит восстановление кровообращения в ноге (фото выше). Благодаря протезированию, в дальнейшем исключается повторное развитие гангрены.
- Шунтирование. Одна из самых сложных и дорогих операций, суть которой состоит в установке шунта – специального сосуда искусственного происхождения, что обеспечит приток крови к тканям.
- Эндоваскулярный метод. Это современное лечение гангрены, когда можно обойтись без ампутации. Для восстановления сосудистой проходимости, хирург ставит специальный катетер с баллоном, который продвигается до пораженного участка и расширяет сосуды. Чтобы не произошло повторного сужения, устанавливается специальный стент.
- Ампутация. К сожалению, даже при возможности всех перечисленных видов успешного проведения операции, во многих случаях недостаток специальной техники или врачебного опыта приводит к ампутации. В результате, человеку придется приспосабливаться к жизни на инвалидной коляске или костылях.
Наиболее благоприятный прогноз дается на начальных стадиях развития болезни. Если при первых же симптомах гангрены обратиться к врачу – хирургического вмешательства можно избежать.
Гангрена, развивающаяся на пальцах ноги, либо стопы, начинается с проявления первичных симптомов, которые в большинстве случаев не напоминают некроз мягких тканей, а могут быть похожи на последствия ушиба или же любой другой механической травмы. Только со временем больной начинает понимать, что воспалительный процесс в данной части конечности динамично усиливается и выходит за рамки стабильного течения с признаками выздоровления. В первые дни гангрены кожа на пальце или каком-либо сегменте стопы становится бледной, приобретает безжизненный внешний вид, а затем белые тона постепенно меняются на сплошное покраснение, синюшный пятна и равномерное почернение ноги, часть которой вовлечена в некротический процесс. При своевременном обращении в учреждение здравоохранения в 15% случаев конечность удается спасти. В большинстве клинических ситуаций единственным эффективным методом терапии является хирургическая санация стопы или пальца с очисткой от гнойного содержимого, отсечением отмерших тканей или же полной ампутацией выше демаркационной линии, разделяющей здоровую часть конечности от разрушенной некрозом.
Симптомы гангрены стопы и пальцев ноги на начальной стадии

Заболевание начинается динамично, поэтому спутать его с другими патологиями нижних конечностей практически невозможно. Особенно, если диагностику и первичный осмотр проводит опытный врач хирург. На первых этапах развития гангренозного некроза стопы или пальца, симптоматика выглядит следующим образом.
Кожный покров в месте будущего поражения сначала становится увеличенным в размере и отекает. У человека, который не догадывается о возможном начале гангрены (если отсутствовал сам факт получения травмы), складывается впечатление, что он где-то ударился или натер палец тесной обувью. Постепенно отек нарастает и больная часть конечности становится полностью отечной, как после укуса пчелы.
По мере прогрессирования воспалительного процесса внутри пальца или же стопы начинает ощущаться боль. Она всегда носит острый характер продолжительного приступа или же несколько секундного прострела. Это говорит о том, что происходит нарыв мягких тканей и в подкожном слое активно скапливается гнойный экссудат.

Практически всегда гангрена вызвана болезнетворными микроорганизмами, которые попали в конечность из окружающей среды вместе с инфицированной водой, частичками пыли, почвы или с грязными руками. Намного реже некроз возникает на фоне таких вторичных патологий, как сахарный диабет или тромбоз магистральных кровеносных сосудов. По мере того, как увеличивается количество микробов и растет их активность, температура тела повышается до 39 градусов по Цельсию и выше. Все зависит от того, какой штамм микрофлоры паразитирует и систематически разрушает мягкие ткани конечности.
Вместе с отеком, первые признаки гангрены пальцев стопы — это неестественно бледный вид эпителиальной поверхности. Нога в области поражения становится словно восковой и безжизненной. Во время пальпации обнаруживается, что пульс отсутствует, кровоснабжения нет, либо оно минимально и зафиксировать его не представляется возможным.
Прежняя бледность начинает меняться на однородный красный оттенок, который покрывает полностью весь палец, либо же стопу. Затем краснота темнеет, становится синюшной и в дальнейшем с каждым днем цвет конечности изменяется только с торону потемнения. Черный оттенок говорит о том, что процесс некроза достиг своего пика и ситуация плачевная.
В подкожном слое больной ноги начинает скапливаться гнойный экссудат, вместе с которым образовывается определенный объем газов. В результате этого палец разносит и он увеличивается в 3-4 раза. Возможно появление язвенного образования, из которого вытекает гной.
На этой стадии развития болезни первичные симптомы гангрены заканчиваются. Все дальнейшие процессы относятся к более поздним периодам проявления некроза и сопровождаются тяжелой интоксикацией, трупным разложением тканей и другими признаками массовой гибели клеток нижней конечности. Описание гангрены стопы в теории и с тем, что ожидает человека в практической плоскости все же немного отличается.
Поэтому реальная клиническая картина течения недуга выглядит более насыщенно, чем указано в учебниках.
Причины болезни
На появление гангрены на пальцах влияет большое количество причинных факторов, которые присутствуют в повседневной жизни больного. Считается, что некроз начинается по следующим патологическим причинам.
Анаэробная инфекция, которая чаще всего становится источником гнойного поражения тканей с признаками некроза, развивается после того, как человек травмирует палец или стопу с нарушением целостности тканей. После попадания в организм, микробы адаптируются в новой среде обитания и начинают свое деление с построением новых колоний. В 90% случаев гангрена стопы провоцируется клостридией (бактерия, относящаяся к простейшим одноклеточным организмам, которые проживают в почве). Именно поэтому так важно после травмирования тела проводить антисептическую обработку раны.
Одной из причины гангренозного поражения нижней конечности является закупоривание магистральных сосудов ноги, а также мельчайших капилляров. Как только избыточное количество кристаллов сахара блокируют стабильное кровообращение, клетки мягких тканей в пальцах и стопе начинают голодать, не получают необходимый объем кислорода и питательных веществ. Когда патологическое состояние доходит до критического уровня, начинается их гибель.

Варикозное расширение вен, тромбоз и сниженная интенсивность процесса кровообращения, приводят к аналогичному эффекту, что и при описанных выше осложнениях от сахарного диабета, но только причина заключается в блокировке питания определенного участка конечности тромбами, образующимися из сгустков собственной крови больного.
У людей, которые страдают от аутоиммунных болезней, связанных с нарушением процесса деления клеток иммунитета, попадание в рану на ноге любой инфекции, становится тяжелой и продолжительной борьбой за сохранение целостности конечности. Связано это с тем, что защитная функция иммунитета просто не способна оказывать должное сопротивление микробам и последние образовывают очаг острого воспаления, который постепенно переходит в гангрену с выделением серозного экссудата.
Среди всех причин этого недуга инфекционный фактор является преобладающим и таковым, который чаще всех остальных фиксируется медиками по результатам проведенного диагностического исследования состояния конечности поступившего пациента.
Как и чем проводят лечение гангрены пальцев стопы?
На всех этапах терапии некроза тканей основная задача врача хирурга, а именно специалист этого профиля занимается лечением гангрены, спасти больную часть конечности, чтобы не допустить ее отсечения. Для этого в отношении больного предпринимаются следующие манипуляции и лечебные действия:
![]()
назначение сильнодействующих антибактериальных препаратов, которые эффективны против бактерии конкретного штамма (медикамент подбирается индивидуально по результатам бактериологического посева заранее отобранного мазка с поверхности гниющей раны);- очистка крови от экзотоксинов, отравляющих кровь в процессе гниения плоти и патогенной деятельности инфекционных микроорганизмов (ежедневно, а иногда и по нескольку раз в день больному устанавливают внутривенные капельницы на основе хлорида натрия, раствора плазмы, глюкозы, чтобы поддержать почки и не допустить развития их недостаточности);
- хирургическое вскрытие гнойного нарыва гангрены с очисткой тканей от экссудата и сукровицы (при необходимости отрезаются мертвые фрагменты тканей);
- удаление пальца на ноге (крайний метод терапии, когда все способы уже испробованы и не принесли положительного результата, либо же пациент изначально поступил в стационарное отделение с неудовлетворительным состоянием пальца на нижней конечности, спасение которого было невозможным с медицинской точки зрения);
- переливание крови (выполняется только в том случае, если произошло ее отравление и уже начались первые признаки сепсиса).
Так уж сложилось в медицинской практике, что чаще всего встречается гангрена большого пальца ноги, которая уже далее распространяется на стопу и поднимается ближе к тканям голени нижней конечности. В большинстве случаев врач хирург в комплексе использует все выше описанные элементы терапевтического курса, чтобы за максимально короткий период времени остановить прогресс болезни и при этом вернуть пациента к привычному ему образу жизни без потери части ноги.
Прогноз и возможные осложнения
Только 20% всех случаев заболевания гангреной пальца или же стопы, заканчиваются полным выздоровлением без серьезных осложнений для здоровья больного, а также с избежанием ампутации. В остальных же случаях заболевание заканчивается хирургическим отсечением пальца или части стопы. Поэтому прогноз при гангрене не удовлетворительный и напрямую зависит от таких факторов, как то, насколько человек вовремя обратился за медицинской помощью, имеет ли он крепкую иммунную систему, а также, какой вид бактериальной микрофлоры вызвал столь острый воспалительный процесс.
Кроме ампутации больной рискует еще столкнуться со следующими осложнениями гангренозного поражения пальца, либо же стопы:
![]()
почечная недостаточность, возникшая в связи с продолжительным присутствием в крови избыточной концентрации токсических веществ, вырабатываемых бактериями и непосредственно самими процессом разложения плоти (на протяжении определенного периода времени почки справляются с возложенной на них нагрузкой и очищают кровь от ядов, но в один роковой момент из-за критической перегрузки, возникает нарушение их функционирования и они просто отказывают, что грозит человеку пожизненной зависимостью от аппарата искусственной почки);- поражение клеток иммунной системы с гибелью их большей части, развитием дефицита и уязвимостью организма перед даже самыми простейшими микробами;
- заражение крови и потребность в ее периодическом переливании на протяжении последующих 3-6 месяцев;
- воспаление сердечной мышцы, ревматоидные процессы в ее клапанах;
- повреждение крупных кровеносных сосудов, расположенных в непосредственной близости к очагу протекающего некроза.
Какое бы из выше перечисленных видов осложнений не наступило, каждое из них считается тяжелым и таким, которое существенно подрывает здоровье больного, снижает качество жизни, а в некоторых случаях даже приводит к инвалидности.
Профилактика и восстановление
Самым лучшим решением проблемы возникновения гангрены стопы, а также тканей пальцев является недопущение развития болезни. Для этого необходимо заботиться о своем здоровье и соблюдать простые меры профилактики, которые заключаются в выполнении следующих правил:
- проводить антисептическую обработку ран и травм перекисью водорода, бриллиантовой зеленью, йодом, раствором марганцовки;
- не допускать переохлаждения ног в зимнее время года и межсезонье, когда температура воздуха опускается ниже ноля градусов;
- контролировать уровень глюкозы в крови и состояние здоровья кровеносных сосудов;
- при малейших подозрениях на гангрену незамедлительно обращаться в поликлинику и записываться на прием к врачу хирургу.
Восстановление конечности после операции заключается в том, чтобы минимизировать нагрузку на ногу, принимать витамины, минералы и медикаменты, назначенные лечащим врачом. Если была выполнена ампутация стопы, то спустя 3-4 месяца подбирается протез. При отсечении пальца протезирование не требуется.
Читайте также: